Evaluar la implementación de una experiencia colaborativa entre atención primaria (AP) y hospitalaria (AH) dirigida a disminuir la prescripción potencialmente inapropiada (PPI) en pacientes polimedicados.
Materiales y métodosExperiencia colaborativa con estudio de intervención antes-después con grupo control, realizado en la Organización Sanitaria Integrada (OSI) Donostialdea, con OSI Bilbao-Basurto como grupo control, Osakidetza. Participaron médicos de AP (227) y de siete servicios hospitalarios. Pacientes polimedicados con cinco o más fármacos y al menos un criterio de PPI. La intervención incluyó: comunicación y conocimiento entre profesionales, consenso AP-AH, formación, identificación de pacientes a riesgo, revisión de la medicación, evaluación y feed-back. Se evaluó el proceso de colaboración (acuerdos, documentos de consenso, actividades formativas) y el cambio en la prevalencia de PPI en pacientes polimedicados, mediante explotación de datos de historia clínica electrónica.
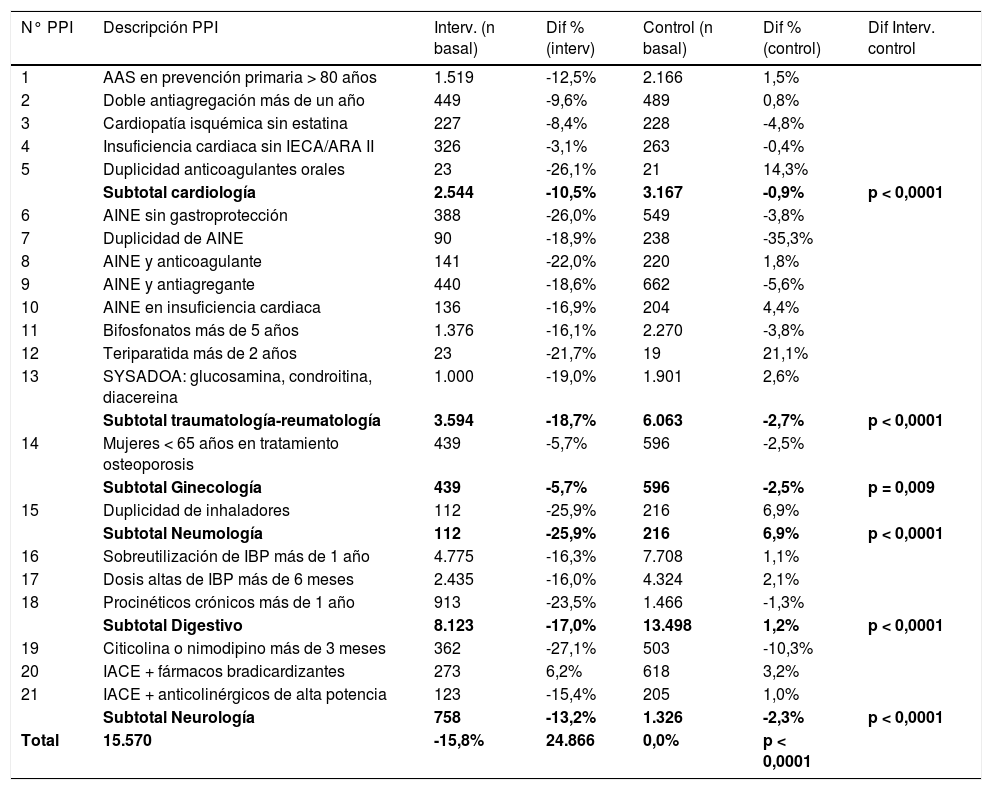
ResultadosSe consensuaron 21 criterios de PPI y seis documentos de recomendaciones. Se analizaron 15.570 PPI de OSI Donostialdea y 24.866 en el grupo control. La prevalencia de PPI en pacientes polimedicados se redujo un -4,53% (IC 95%: -4,71 a -4,36, p < 0,0001) frente al grupo control. Las diferencias fueron estadísticamente significativas para los PPI de los siete servicios.
ConclusionesLa colaboración AP-AH es factible y, junto con otros componentes, reduce la polimedicación inapropiada en un contexto una integración reciente. El proceso de colaboración es complejo y requiere un seguimiento mantenido, implicación de gestores, liderazgo que fomenta la participación de los implicados y una utilización intensiva de los sistemas de información.
To evaluate the implementation of a collaborative experience between Primary (PC) and Hospital Care (HC) aimed at reducing potentially inappropriate prescribing (PIP) in patients with polypharmacy.
Materials and methodsCollaborative experience including a controlled before-after intervention study, carried out in the Donostialdea Integrated Health Organization (IHO), with Bilbao Basurto IHO as control group, Osakidetza, Basque Health Service.
Participant were 227 PC physicians and physicians from 7 hospital services, and patients with 5 or more drugs meeting at least one PIP criteria.
The intervention consisted of communication and knowledge between professionals, PC-HC consensus, training, identification of patients at risk, medication review, evaluation and feed-back.
The collaboration process (agreements, consensus documents, training activities) and the change in the prevalence of PIP in polymedicated patients (using computerised health records) were evaluated.
ResultsA total of 21 PIP criteria and 6 recommendation documents were agreed. An analysis was performed on 15,570 PIP from OSI Donostialdea and 24,866 from the control group. The prevalence of PIP in polymedicated patients was reduced by -4.53% (95% CI: -4.71 to -4.36, P< .0001) in comparison with the control group. The before-after differences were statistically significant across the 7 services.
ConclusionsPC-HC collaboration is feasible and, along with other intervention components, reduces inappropriate polypharmacy in the context of a recently integrated healthcare organisation. The collaboration process is complex and requires continuous monitoring, policy involvement, leadership that encourages health professional participation, and intensive use of information systems.