Conocer el estado actual de la ultrasonografía endoscópica (USE) en España.
MétodosAnálisis descriptivo a partir de una encuesta nacional con 11 preguntas: 10 relativas a la técnica y una a la formación y experiencia de los ecoendoscopistas.
ResultadosContestaron 60 endoscopistas correspondientes a 48 de los 97 (49,5%) hospitales que realizan USE en España. Se contabilizaron en un año 28.678 exploraciones (20.311 diagnósticas, 7.446 con punción y 921 terapéuticas). Un 64% de los hospitales realiza entre 300 y 999 pruebas por año. Todos los centros disponen de ecoendoscopio radial y sectorial, con una mediana de 2 por hospital (2-8). La aguja de citología que más se usa es la de 22 gauges (98%) y de histología la Procore (72%). El estudio del páncreas y la vía biliar es la indicación más frecuente de USE diagnóstica (60%), seguido de la estadificación de neoplasias del tubo digestivo (20%). El 72% de los hospitales dispone de un citopatólogo en la sala y la sedación es administrada a partes iguales por los endoscopistas y anestesistas. En cuanto a la experiencia, el 45% de los ecoendoscopistas realizan menos de 300 exploraciones anuales y la mediana de tiempo de formación es de 6meses (0,5-36).
ConclusionesLa USE está adecuadamente implementada en España y se dispone de buen equipamiento. Sin embargo, es necesario establecer un programa estandarizado de formación en USE, ya que la de muchos ecoendoscopistas podría ser insuficiente según los estándares establecidos por las Sociedades Científicas.
To understand the current state of endoscopic ultrasonography (EUS) in Spain.
MethodsDescriptive analysis from a national survey with 11 questions: 10 related to technique and 1 to the training and experience of the endoscopists.
ResultsSixty endoscopists from 48 of the 97 (49.5%) hospitals that perform EUS in Spain responded to the survey. A total of 28,678 procedures (20,311 diagnostic, 7,446 with puncture and 921 therapeutic) were recorded over the course of one year. Approximately 64% of the hospitals perform between 300 and 999 tests per year. All have radial and sectorial echoendoscopes, with a median of 2 (2-8) scopes. For cytological diagnosis, the 22-gauge needle is the most commonly used (98%) and, for histological diagnosis, the Procore (72%). The study of the pancreas and bile duct is the most common indication for diagnostic EUS (60%), followed by the staging of digestive tract neoplasms (20%). Approximately 72% of the hospitals perform on-site cytopathology evaluations and sedation is administered in equal parts by both endoscopists and anaesthetists. In terms of experience, 45% of echoendoscopists perform fewer than 300 annual exams and the median training duration is 6months (0.5-36).
ConclusionsEUS is adequately implemented in Spain and good equipment is available. However, it is necessary to establish a standardised EUS training program since the one undertaken by many echoendoscopists could prove insufficient according to the standards established by Scientific Societies.
Desde su aparición hace más de 30años, la ultrasonografía endoscópica (USE) se ha convertido en una herramienta diagnóstica y terapéutica fundamental en el manejo de numerosas patologías dentro y fuera del tubo digestivo. La adición de la punción aspirativa con aguja fina (USE-PAAF) permite el diagnóstico citológico de todas las lesiones que se encuentran situadas en un radio de 8cm alrededor del tubo digestivo y es el método de elección por su baja morbilidad y elevada eficacia1. Por otro lado, el desarrollo más reciente de procedimientos terapéuticos guiados por USE en la vía biliar y el páncreas ha despertado el interés de numerosos endoscopistas y ha ampliado las indicaciones de la USE2,3.
A pesar de la creciente disponibilidad de la USE en nuestro país, no hay datos acerca de las indicaciones que más frecuentemente suscitan la realización de esta técnica ni de los procedimientos terapéuticos que se llevan a cabo en cada hospital, así como del tipo de material que utilizan los diferentes endoscopistas. Tampoco sabemos cuántos endoscopistas realizan esta técnica en cada hospital ni cómo ha sido su formación. Estos datos son importantes para deducir si el volumen de exploraciones realizadas individualmente es suficiente para mantener un buen nivel de experiencia. En una encuesta realizada entre los residentes avanzados en endoscopia en Estados Unidos se observó que la formación podría ser inadecuada debido al bajo número de casos existentes y realizados personalmente4.
El objetivo de este estudio es conocer el estado actual de la USE en España.
Pacientes y métodosEn septiembre de 2017 se envió por correo electrónico una encuesta a todos los endoscopistas que realizan USE en España. Para ello se utilizaron las direcciones electrónicas de la base de datos del Grupo Español de Ecoendoscopia Digestiva. Además, se intentó obtener de forma activa las direcciones de los endoscopistas que no figuraban en la lista. Tras dos rondas de correos electrónicos se contactó telefónicamente con todos los hospitales en los que trabajaban los endoscopistas que no respondieron a la encuesta, invitándoles a contestarla antes de finales de noviembre de 2017.
La encuesta consistió en 10 preguntas referentes a la técnica y una pregunta referente a la formación de los endoscopistas (Anexo). Los datos obtenidos se introdujeron en una base de datos de IBM SPSS Statistics 23 para su posterior análisis. Las variables cuantitativas se describieron como mediana y rango, y las cualitativas, como porcentajes.
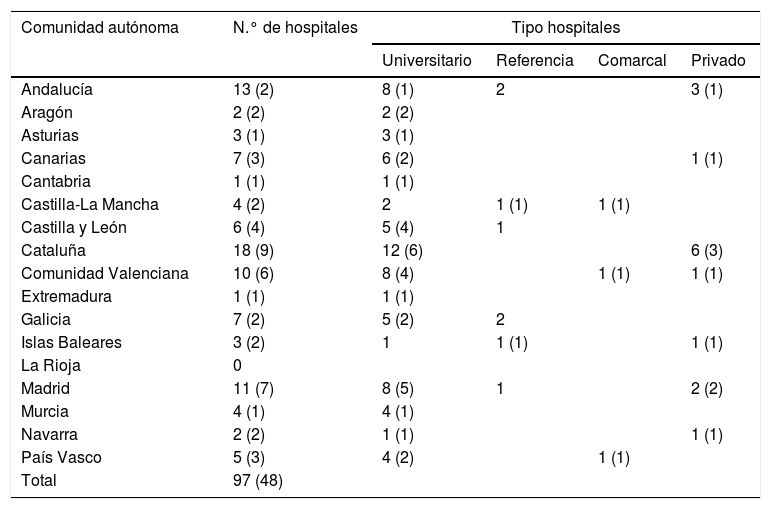
ResultadosHospitalesDurante los dos meses de plazo, un total de 60 endoscopistas procedentes de 48 de los 97 (49,5%) hospitales españoles en los que se practica USE contestaron la encuesta, con una gran variabilidad en la participación en las diferentes comunidades autónomas. En la tabla 1 se detallan el número y el tipo de hospitales distribuidos por comunidad autónoma. A destacar que la mayoría de centros donde se realiza USE son hospitales universitarios (80%). Teniendo en cuenta que la población española en 2016 era de 46,56 millones, se deduce que se dispone de USE en 2,1 hospitales por millón de personas.
Número y tipo de hospitales distribuidos por comunidad autónoma en los que se realiza USE. El número entre paréntesis corresponde al número de hospitales cuyos endoscopistas contestaron a la encuesta
| Comunidad autónoma | N.° de hospitales | Tipo hospitales | |||
|---|---|---|---|---|---|
| Universitario | Referencia | Comarcal | Privado | ||
| Andalucía | 13 (2) | 8 (1) | 2 | 3 (1) | |
| Aragón | 2 (2) | 2 (2) | |||
| Asturias | 3 (1) | 3 (1) | |||
| Canarias | 7 (3) | 6 (2) | 1 (1) | ||
| Cantabria | 1 (1) | 1 (1) | |||
| Castilla-La Mancha | 4 (2) | 2 | 1 (1) | 1 (1) | |
| Castilla y León | 6 (4) | 5 (4) | 1 | ||
| Cataluña | 18 (9) | 12 (6) | 6 (3) | ||
| Comunidad Valenciana | 10 (6) | 8 (4) | 1 (1) | 1 (1) | |
| Extremadura | 1 (1) | 1 (1) | |||
| Galicia | 7 (2) | 5 (2) | 2 | ||
| Islas Baleares | 3 (2) | 1 | 1 (1) | 1 (1) | |
| La Rioja | 0 | ||||
| Madrid | 11 (7) | 8 (5) | 1 | 2 (2) | |
| Murcia | 4 (1) | 4 (1) | |||
| Navarra | 2 (2) | 1 (1) | 1 (1) | ||
| País Vasco | 5 (3) | 4 (2) | 1 (1) | ||
| Total | 97 (48) | ||||
Con los datos de la encuesta, podemos decir que se empezó a hacer USE en España en el año 1996. En 1999 se inició la USE-PAAF y en 2002 se realizaron los primeros casos de USE terapéutica. La Rioja es la única comunidad autónoma que no dispone actualmente de USE.
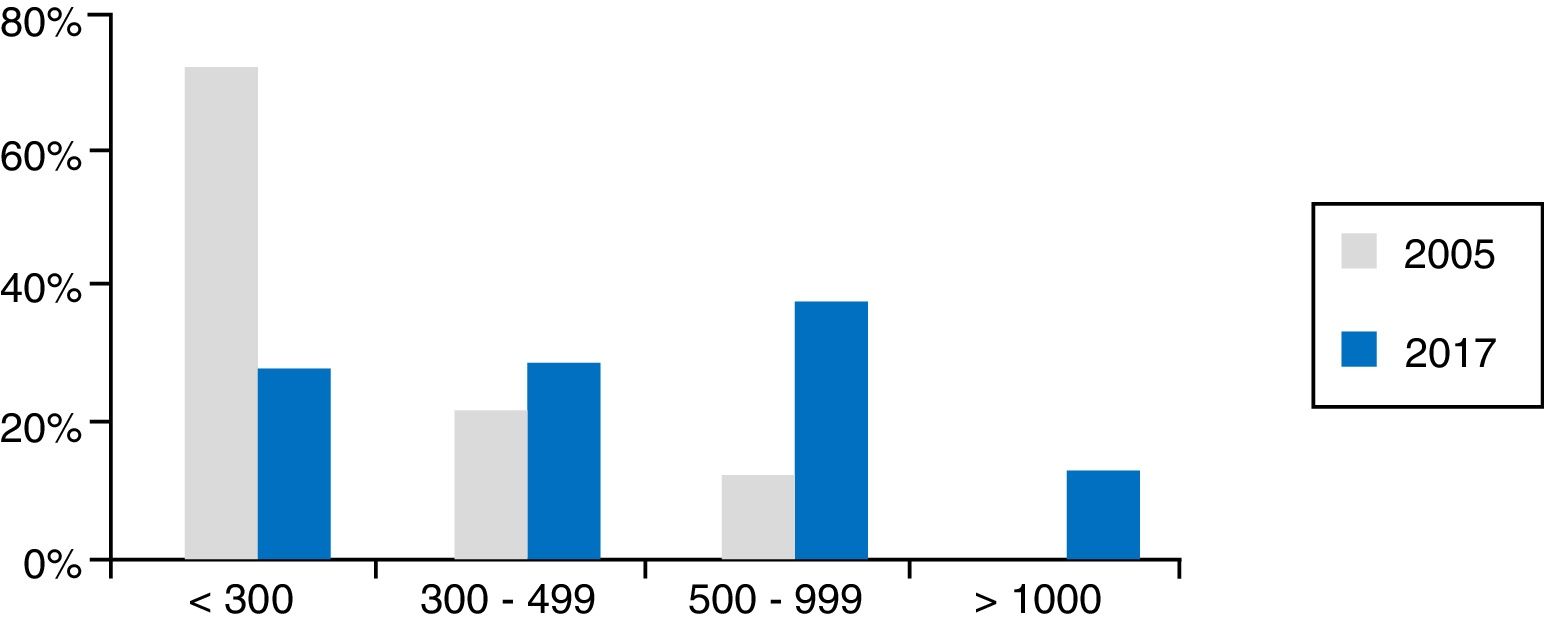
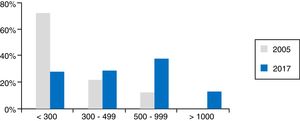
Datos técnicosEl número total de exploraciones de USE realizadas en un año en España fue de 28.678 (20.311 diagnósticas, 7.446 USE-PAAF y 921 USE terapéuticas). Esto representa una mediana por hospital y año de 450 (35-2.396), siendo 300 diagnósticas (18-1.994), 105 USE-PAAF (2-667) y 11 terapéuticas (0-130), de manera que un 25,5% de los hospitales realiza menos de 300 pruebas al año y un 64% entre 300 y 999, a destacar que un 46% hace 500 o más. En la figura 1 se muestran estos datos de actividad en comparación con los del año 2005 presentados en la reunión del European Group of EUS (EGEUS).
Datos de actividad en 2017 según resultados de la encuesta. Las columnas grises representan la actividad en 2005, según datos presentados en la reunión de EGEUS (París, 2005). Puede verse que la actividad ha aumentado, de modo que el número de hospitales con menos de 300 exploraciones anuales ha disminuido drásticamente.
La mediana de endoscopistas/hospital que realiza USE es de 2 (1-4), por lo que si se calcula el número de exploraciones realizadas por cada endoscopista, un poco menos de la mitad (45%) realiza <300, un 25% entre 300 y 499, un 24% entre 500 y 999 y el 6% >1.000.
En cuanto al equipamiento, en la actualidad todos los centros disponen de ecoendoscopio radial y sectorial, siendo la mediana de 2 (2-8). La marca comercial más utilizada es Olympus (58,7%), seguida de Pentax (32,6%) y Fujifilm (8,7%). Solo un hospital dispone de equipos de más de una marca y, también solo uno utiliza minisondas (concretamente unas 30 minisondas intraductales/año), aunque en el pasado un 24% disponía de ellas.
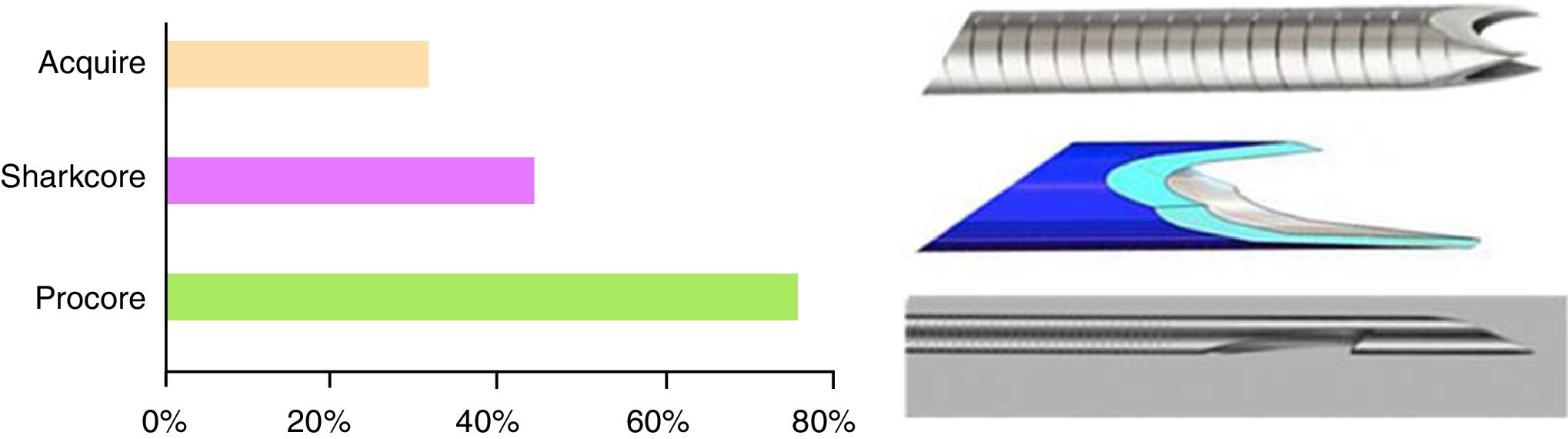
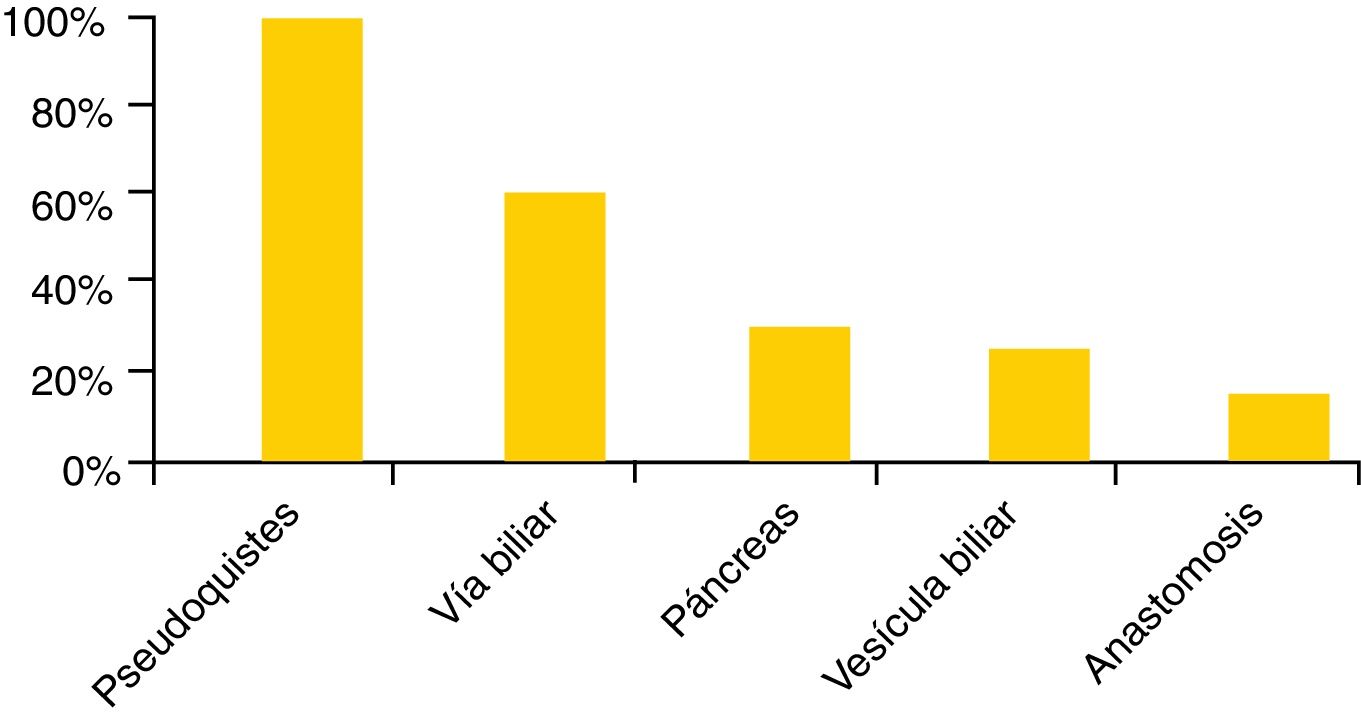
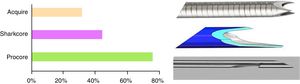
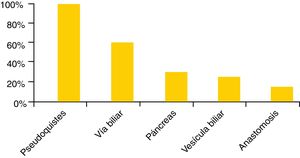
Las agujas de punción disponibles son muy variadas, siendo la aguja de 22gauges la más extendida (98%), aunque un 87 y un 83% de los centros dispone también de agujas de 19 y 25gauges respectivamente. En cuanto a la marca comercial, Cook Medical y Boston Scientific son las más populares (83 y 67%, respectivamente), seguidas por Olympus (37%) y Mediglobe (15%). Los hospitales españoles no solo disponen de agujas de citología sino también histológicas (EchoTip Procore®, Cook Medical, 72%; SharkCore®, Medtronic, 41%, y Acquire®, Boston Scientific, 28%) (fig. 2). Con relación a los tipos de exploraciones, en todos los hospitales se realiza USE y USE-PAAF, y en el 85% también algún tipo de USE terapéutica, siendo la más frecuente el drenaje de pseudoquistes (93%), y la menos frecuente, la creación de anastomosis digestivas (9%) (fig. 3).
Las indicaciones de USE diagnóstica se describen en la tabla 2, siendo el estudio del páncreas y la vía biliar la más frecuente (con una mediana del 60% del total de las indicaciones), seguido de la estadificación de neoplasias del tubo digestivo (20%).
La USE rectal solo está disponible en un 63% de los hospitales españoles. En el resto, son los cirujanos quienes realizan este tipo de exploración.
El 72% de los hospitales dispone de un citopatólogo/citotécnico en la sala de exploraciones para evaluar la muestra obtenida in situ (Rapid On Site Evaluation [ROSE]) durante el procedimiento.
Con relación a la sedación, en el 42% de los centros la administra el endoscopista, en otro 42% el anestesiólogo y en un 16% se realiza de una u otra forma dependiendo de las características del paciente y de la disponibilidad de anestesiólogo.
Datos de experiencia y formación del endoscopistaCasi 3/4 partes (72,7%) de los endoscopistas tiene más de 5años de experiencia en USE y USE-PAAF y, como es lógico por la implementación más reciente de la USE terapéutica, el 60% empezó a realizar esta última hace 5años. La mediana de años de experiencia de USE, USE-PAAF y USE terapéutica es de 10 (1-21), 10 (1-18) y 8 (1-15), respectivamente.
En cuanto a la formación, la mediana es de 6meses (0,5-36). Mientras un 45% se ha formado más de 6meses, un 30% lo ha hecho durante un período inferior a los 3meses. Todos los endoscopistas han realizado estancias formativas en otros centros con experiencia en USE, y solo uno de ellos se declara autodidacta.
DiscusiónEsta es la primera encuesta que se publica para conocer el estado actual de la práctica de USE en España; globalmente, refleja una implementación muy extendida de la técnica, pues se encuentra disponible en la mayoría de hospitales de tercer nivel. El número total de exploraciones de USE realizadas es de 28.678/año, lo que representa 616 exploraciones por millón de habitantes. Al comparar estos datos con los de dos encuestas realizadas en los Estados Unidos y Bélgica publicadas en 20165 y 20056, en España se realizan anualmente más exploraciones que en Estados Unidos (5,89/millón de habitantes) pero menos que en Bélgica (1.111/millón de habitantes). Estas diferencias pueden ser debidas, al menos en parte, a la diferente organización del sistema de salud en el caso de Estados Unidos y a la importante y larga tradición de la práctica de la USE en los países francófonos, aunque esto último debería comprobarse con datos más recientes de los que disponemos. Por otro lado, nuestra actividad es superior a la reportada en Asia, donde el número de hospitales que realizan más de 300 USE/año no alcanza el 50%7. En nuestro caso, cabe destacar que en 3 hospitales se realizan menos de 100 exploraciones anuales y solo 35 en uno de ellos. De forma similar a lo que ocurre en Estados Unidos, Asia y el resto de Europa, la USE se realiza en España mayoritariamente en hospitales universitarios.
En la actualidad, todos los centros españoles disponen de los dos tipos de ecoendoscopios (radial y sectorial) y la USE-PAAF representa un 26% del total de exploraciones, mientras que en Estados Unidos solo es un 15% del total5. Una posible explicación podrían ser las grandes diferencias en los costes de los procedimientos en ambos países y el hecho de que el seguro médico no sea universal en Estados Unidos. El número de USE-PAAF ha aumentado en España progresivamente en los últimos años, siguiendo la tendencia observada en otros países europeos (según datos presentados durante el EGEUS 2017 pero no publicados [www.egeus.org]). En cuanto a la USE terapéutica, el número de exploraciones es mucho menor debido a que su implementación es muy reciente, y también a que las indicaciones son más restringidas. Esto hace que la adquisición de la experiencia necesaria para llevar a cabo USE terapéutica con las garantías suficientes sea muy difícil. Por este motivo, existe consenso respecto a que, salvo algunos procedimientos técnicamente más sencillos, solo debería realizarse en centros altamente especializados. A este respecto, sorprende que en un 85% de los hospitales de nuestra encuesta se lleven a cabo este tipo de procedimientos.
Las minisondas merecen una mención aparte. Estos artilugios fueron diseñados inicialmente para la estadificación de las neoplasias superficiales del tubo digestivo, y por ello disponen de frecuencias de trabajo elevadas (20MHz) que permiten una mayor precisión en la visualización de las capas de la pared. La determinación del estadioN nunca fue un objetivo de estos aparatos, y es bien conocido que las minisondas no deben utilizarse para este fin, debido a que con las frecuencias elevadas, el campo de visión ecográfico se reduce considerablemente. Por otra parte, una minisonda que dispusiese de frecuencias bajas no aportaría ningún beneficio al ecoendoscopio convencional. A pesar de que, según nuestros datos, en el pasado hasta un 22% de los hospitales españoles disponían de ellas, actualmente han quedado prácticamente en desuso. Este hecho puede deberse al bajo número de casos en los que están indicadas en nuestro medio y a su caducidad, que viene determinada no solo por la fecha de adquisición sino también por el número de veces en que se utilizan. Además, y muy importante, las mejoras en la imagen de los endoscopios convencionales hacen que una buena exploración endoscópica sea más útil para predecir el grado de invasión en profundidad (estadioT) de una neoplasia que la propia exploración con minisonda8. Todas estas razones explican el progresivo abandono de esta tecnología en la mayoría de indicaciones, a excepción de la USE intraductal, que sigue teniendo un papel en la evaluación de la patología de la vía biliar en casos muy seleccionados. Según la encuesta, solo un hospital en España dispone en la actualidad de minisondas, y estas son de tipo intraductal.
Respecto a las indicaciones, la USE diagnóstica se utiliza sobre todo para la evaluación del área biliopancreática, seguida de la estadificación de las neoplasias del tubo digestivo. Estos datos son muy similares a los obtenidos en la encuesta realizada en Bélgica en 20056 y a los presentados en el último congreso del EGEUS en Turín en 2017. Otras indicaciones, como el estudio del mediastino, tumores subepiteliales, hipertensión portal o adenopatías, siguen siendo vigentes, ya que la USE es mejor que las otras técnicas de imagen, especialmente si se combina con PAAF9. Sin embargo, solo un 63% de los centros realizan USE rectal. La explicación lógica a este hecho es que la patología rectal y anal tiene habitualmente un manejo quirúrgico y los pacientes son evaluados y controlados por los cirujanos que disponen de sondas rígidas de ecoendoscopia10. Dentro de las indicaciones de la USE terapéutica, el drenaje de colecciones pancreáticas es la más frecuente (93% de indicaciones), seguida del drenaje de la vía biliar (53%). Otras indicaciones, como la neurólisis del plexo celiaco y el intervencionismo vascular, son menos prevalentes, y la realización de anastomosis digestivas está aún en fase de desarrollo.
Los hospitales españoles están bien equipados para realizar USE-PAAF, ya que disponen de agujas de diferentes tipos (citología e histología) y de diferente calibre (19, 22 y 25gauges). De forma similar a lo que ocurre en otros países de Europa, Estados Unidos y Asia, la aguja de 22gauges sigue siendo la más utilizada7. Además, un 72% de nuestros hospitales dispone de citólogo/citotécnico en la sala para realizar ROSE, lo que permite disminuir el número de pases y la repetición de exploraciones, con la consiguiente reducción de costes y mayor seguridad para el paciente11. En Estados Unidos prácticamente todos los ecoendoscopistas (98%) disponen de ROSE y, sin embargo, solo el 55% en Asia7.
Otro aspecto en el que existe gran variabilidad intercontinental es en el tipo de sedación utilizada. Así, en Estados Unidos se utiliza mayoritariamente propofol administrado por anestesiólogos buscando sedaciones profundas (83%), mientras que en Europa y en Asia se utiliza la sedación consciente/ansiólisis. En nuestro país, casi en la mitad de los casos la sedación es administrada por los propios ecoendoscopistas, que utilizan propofol7.
A pesar de la elevada cifra de exploraciones anuales y que globalmente la actividad ha aumentado en todos los centros, nuestra encuesta muestra que un número significativo de ecoendoscopistas (45%) realiza menos de 300 exploraciones anuales, mientras que en Estados Unidos el 69% de los ecoendoscopistas realizan menos de 100 exploraciones anuales5. En la encuesta americana se constató que el número de ecoendoscopistas por centro era como máximo de 2, mientras que en España la mediana es de 2 y llega a ser de 4 en algunos hospitales. Además, una cuarta parte tiene una experiencia inferior a 5años. La generalización de la práctica de USE es, en principio, positiva, pero un mayor número de endoscopistas que realicen USE en el mismo centro, así como la instauración de la técnica en centros con escaso número de pacientes, podría tener un impacto negativo, pues el número de casos realizados anualmente de forma individual podría ser insuficiente para mantener un adecuado nivel de experiencia. Este punto es especialmente importante cuando nos referimos a procedimientos más complejos y con menor volumen de casos como son algunas de las indicaciones de la USE terapéutica, tal como ya se ha comentado. Actualmente no existe ninguna recomendación formal en cuanto al número de exploraciones anuales necesarias para mantener un nivel de competencia, y este dato debería discutirse por un consenso de expertos.
Finalmente, un aspecto crucial es cómo asegurar una buena formación en USE. La American Society of Gastrointestinal Endoscopy (ASGE) establece un mínimo de 150 casos supervisados (75 de vía biliar y páncreas y 50 con PAAF) para conseguir la acreditación en USE12. Sin embargo, esta cifra es controvertida y podría no ser suficiente para adquirir una total competencia4,13,14. Las guías de la European Society of Gastrointestinal Endoscopy (ESGE) recomiendan entre 6 y 24meses en un centro especializado para realizar USE-PAAF15. En general, se acepta que una formación de 3-6meses puede ser suficiente para tener un nivel de competencia aceptable, pero hasta un 31% de los ecoendoscopistas españoles han hecho una formación más corta. Concretamente en España, la enseñanza de USE no está contemplada durante el periodo que dura la especialización en Aparato Digestivo y su aprendizaje se realiza una vez acabada la residencia, sin que exista un programa específico de acreditación, por lo que la curva de aprendizaje es variable. Sin embargo, actualmente existen dos programas académicos universitarios de formación teórico-práctica para desarrollar estas competencias: el de la Universidad Alcalá de Henares y el de la Universitat Oberta de Catalunya (UOC). Ambos cursos requieren una rotación externa suplementaria en centros especializados para garantizar una autonomía en las habilidades prácticas. De forma parecida, en Estados Unidos, la ASGE ofrece un programa de formación conjunta en USE y CPRE, y el Club Francés de Ecoendoscopia tiene un Diploma Interuniversitario.
La limitación más importante de este estudio es que no tenemos información de todos los hospitales españoles sino solo de los que contestaron la encuesta; por tanto, no tenemos la certeza absoluta de que los resultados sean generalizables. Sorprende la gran variabilidad en la participación (p.ej., solo el 15% en una de las comunidades autónomas con más centros dotados de USE), sobre todo por el hecho de que la mayoría de los ecoendoscopistas españoles son miembros del Grupo de Ecoendoscopia de la SEED. En cualquier caso, una participación del 49% es bastante razonable y similar a la obtenida en estudios parecidos7. En segundo lugar, el tipo de preguntas formuladas no permite analizar la evolución de la USE desde su introducción a principios de los noventa. En tercer lugar, sería interesante saber qué porcentaje representa la USE del total de procedimientos endoscópicos, y si ha habido un incremento con el tiempo para poder estimar las necesidades futuras, pero la encuesta no incluía este dato. Sí podemos decir que en el Hospital Clínic de Barcelona representó en 2016 un 4% del total de exploraciones endoscópicas. Este porcentaje es superior al 1,66% reportado en el estudio americano5. Por último, no incluimos ninguna pregunta relacionada con la práctica de ecobroncoscopia en nuestros hospitales, por lo que no podemos dar ningún dato sobre el grado de implementación de esta técnica (ya que tampoco existen datos publicados).
En conclusión, la USE se encuentra adecuadamente implementada en España y se dispone de buen equipamiento. Sin embargo, existe un elevado número de ecoendoscopistas por centro, lo que disminuye el número de casos realizados individualmente y podría ser un problema para mantener el nivel de habilidad necesario, especialmente en relación con la USE terapéutica. Finalmente, es necesario establecer un programa estandarizado de formación en USE, ya que la formación de muchos ecoendoscopistas podría ser insuficiente según los estándares establecidos por otras Sociedades Científicas.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Programa CERCA de la Generalitat de Catalunya.