El objetivo principal de la investigación fue analizar la especificidad y sensibilidad de la escala COMFORT Behavior Scale-Versión española (CBS-ES) en la determinación del grado de dolor, sedación y síndrome de abstinencia.
MétodoSe llevó a cabo un estudio observacional, analítico y transversal y multicéntrico en unidades de cuidados intensivos pediátricas de 5 hospitales españoles. Se valoró el grado de sedación del paciente crítico pediátrico de forma simultánea empleando para ello la CBS-ES y registrando los valores del Bispectral Index Sedation, una vez por turno durante un día. El grado de abstinencia se determinó una vez por turno, durante 3 días, empleando de forma simultánea la CBS-ES y la Withdrawal Assessment Tool-1.
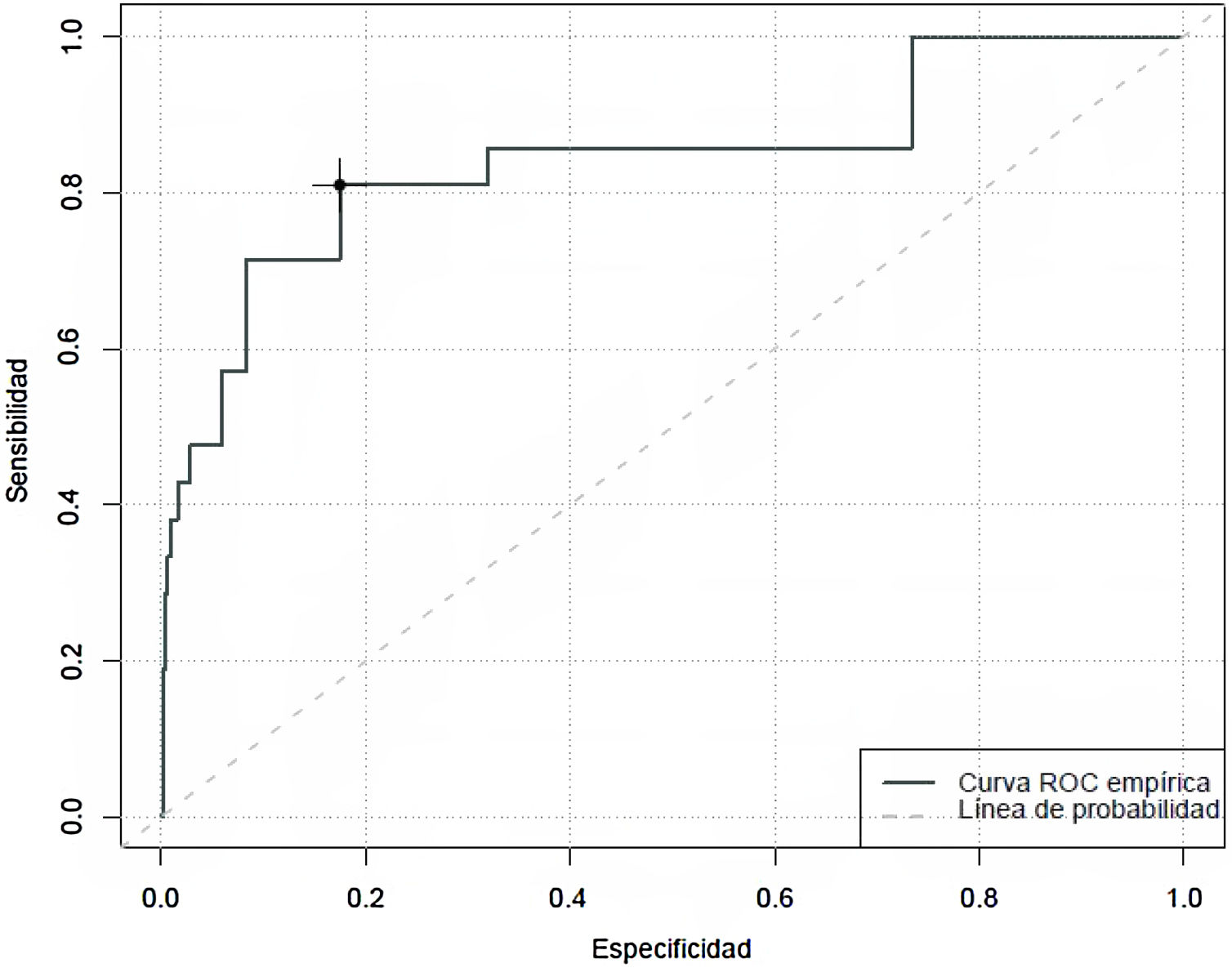
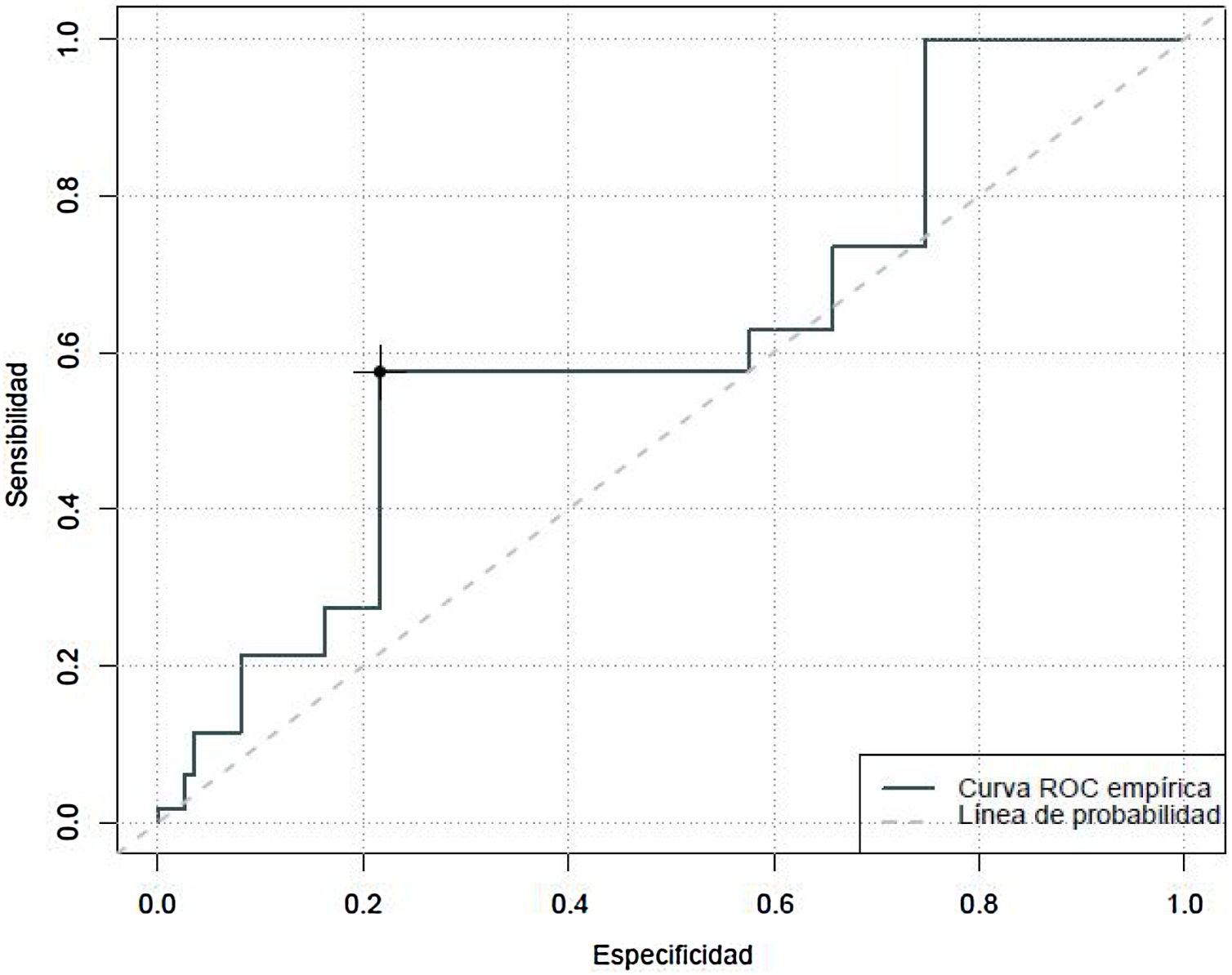
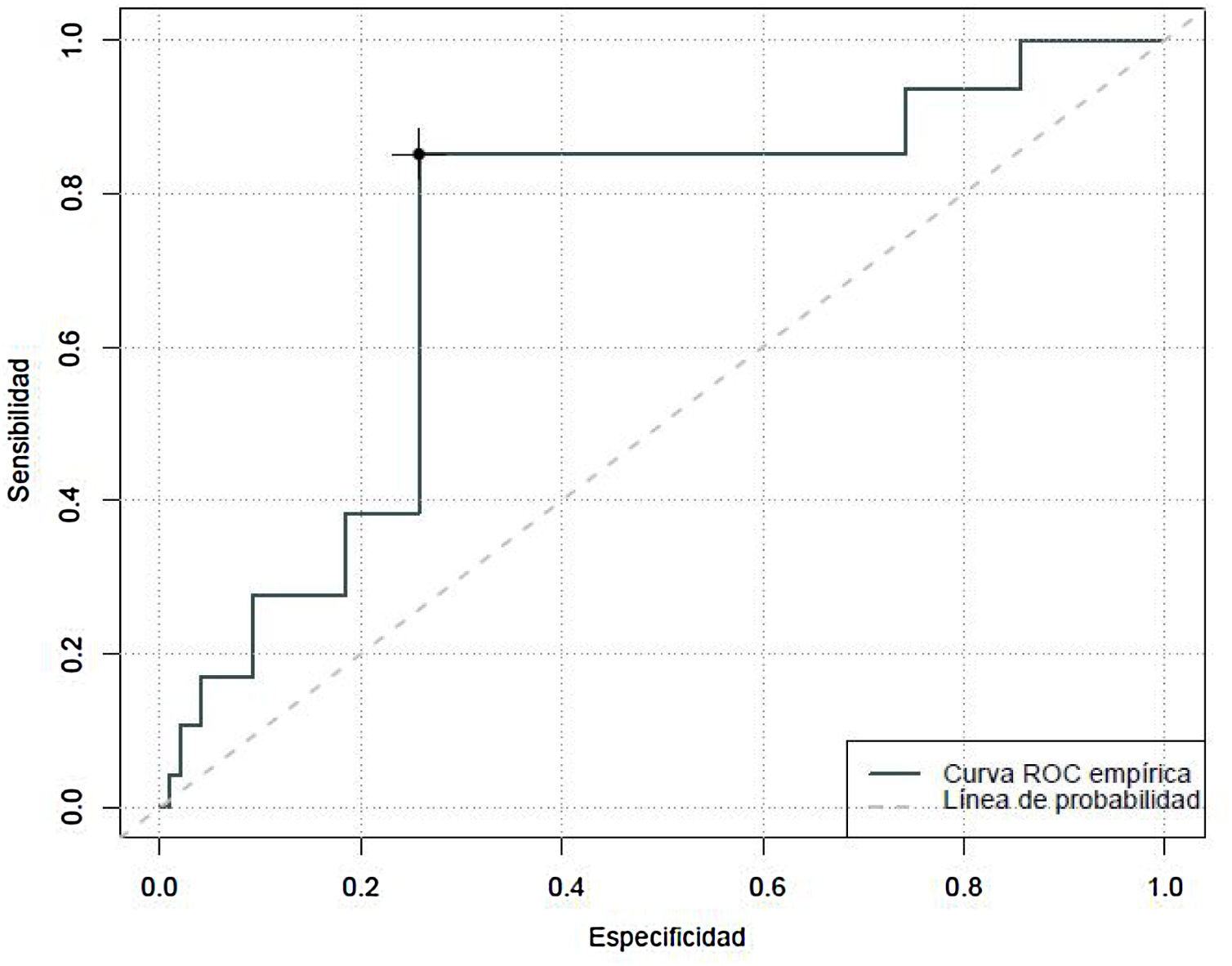
ResultadosSe incluyeron en el estudio un total de 261 pacientes críticos pediátricos con una mediana de 1,61 años (P25: 0,35-P75: 6,55). Por lo que a la capacidad predictiva de la CBS-ES se refiere se obtuvo un área bajo la curva de 0,84 (sensibilidad del 81% y especificidad del 76%) con relación al dolor; de 0,62 (sensibilidad del 27% y especificidad del 78%) en el caso de la sedación, y de 0,73 (sensibilidad del 40% y especificidad del 74%) en el del síndrome de abstinencia.
ConclusionesSe ha podido contrastar que la CBS-ES podría ser un instrumento sensible, útil y fácil de emplear para valorar el grado de dolor, sedación y síndrome de abstinencia farmacológico del paciente crítico pediátrico.
The main aim of this investigation was to analyse the specificity and sensibility of the COMFORT Behaviour Scale (CBS-S) in assessing grade of pain, sedation, and withdrawal syndrome in paediatric critical care patients.
MethodAn observational, analytical, cross-sectional and multicentre study conducted in Level III Intensive Care Areas of 5 children's university hospitals. Grade of sedation was assessed using the Spanish version of the CBS-S and the Bispectral Index on sedation, once per shift over one day. Grade of withdrawal was determined using the CBS-S and the Withdrawal Assessment Tool-1, once per shift over three days.
ResultsA total of 261 critically ill paediatric patients with a median age of 5.07 years (P25:0.9-P75:11.7) were included in this study. In terms of the predictive capacity of the CBS-S, it obtained a Receiver Operation Curve of .84 (sensitivity of 81% and specificity of 76%) in relation to pain; .62 (sensitivity of 21% and specificity of 78%) in relation to sedation grade, and .73% (sensitivity of 40% and specificity of 74%) in determining withdrawal syndrome.
ConclusionsThe Spanish version of the COMFORT Behaviour Scale could be a useful, sensible and easy scale to assess the degree of pain, sedation and pharmacological withdrawal of critically ill paediatric patients.
La escala COMFORT Behavior Scale-Versión española (CBS-ES) es un instrumento válido y fiable para la determinación del grado de disconfort del paciente crítico pediátrico.
¿Qué aporta?Existen diversos instrumentos disponibles para valorar el grado de sedoanalgesia y síndrome de abstinencia en el paciente crítico pediátrico, pero no se dispone de estudios de validez y fiabilidad en el Estado español que recomienden una escala específica de valoración. Este hecho conlleva, en ocasiones, una infravaloración. El estudio que se presenta muestra cómo la CBS-ES podría ser un instrumento válido, útil y fácil de emplear para la valoración del grado de sedoanalgesia y síndrome de abstinencia farmacológico del paciente crítico pediátrico.
Implicaciones del estudioLa práctica clínica diaria muestra que emplear diversas escalas simultáneamente conlleva, en ocasiones, escasa sistematización en la valoración del grado de sedoanalgesia y abstinencia. Por este motivo, el presente estudio podría ayudar a que se potenciaran más investigaciones focalizadas en la eficacia clínica de la CBS-ES durante el manejo de la sedoanalgesia y abstinencia del paciente pediátrico ingresado en una unidad de cuidados intensivos pediátricos.
El manejo clínico de los niños/as críticamente enfermos/as es usualmente invasivo, por los numerosos procedimientos traumáticos necesarios para favorecer una resolución al problema patológico. Todo ello puede causarles dolor, miedo, ansiedad y/o estrés1–3. Este último deviene un factor que tiene un impacto considerable en la recuperación de la salud del paciente dadas las consecuencias que puede tener un estrés prolongado en el organismo de un niño/a críticamente enfermo/a4.
El control del dolor del paciente crítico que ingresa en una unidad de cuidados intensivos (UCI) es una de las primeras prioridades que todo profesional de la salud debe tener en cuenta5, puesto que la mayoría de los enfermos admitidos en dichas áreas experimentan, durante su estancia, dolor6. Por tanto, el grado de dolor debe monitorizarse y evaluarse desde el ingreso del paciente en la UCI pediátricas (UCIP). Un adecuado manejo del dolor puede reducir o eliminar el empleo de fármacos sedantes, por lo que solo se deberían administrar cuando se asegure que el paciente no padece dolor7.
Según la Sociedad Española de Cuidados Intensivos Pediátricos (SECIP), el empleo de la analgesia es útil porque reduce o elimina «la percepción del dolor ante los estímulos que normalmente lo producirían, pero sin intención de producir sedación, que si aparece será como efecto secundario de la medicación analgésica»8. En relación con la sedación, el mismo organismo científico anteriormente comentado la define como la «disminución de la conciencia del entorno», estableciendo como grados la consciente o leve (el paciente está reactivo a estímulos) y la profunda o hipnosis8.
Aunque existen diversos factores que pueden influir en el grado de confort del paciente crítico pediátrico5,6, como sus características sociodemográficas, clínicas o las relacionadas con el contexto de las UCIP7, una adecuada analgesia y sedación influye en el pronóstico de estos pacientes, reduce la morbilidad y la estancia en dichas unidades5. Por este motivo, en el presente estudio se asociará el concepto de confort al adecuado o inadecuado manejo de la analgesia y sedación.
El aumento del uso de analgésicos y sedantes ha producido también un incremento de la incidencia de sus efectos secundarios, como el síndrome de abstinencia. Dicho cuadro se relaciona con una disminución rápida o el cese brusco del fármaco analgésico y sedante, lo que indirectamente aumenta el estrés, interfiere con el destete respiratorio, complica la evolución del paciente y prolonga su estancia en UCIP. Los opiáceos y los benzodiacepinas son los que con mayor frecuencia producen síndrome de abstinencia por ser los fármacos más utilizados actualmente en las unidades de cuidados críticos9,10. En este sentido, un estudio llevado a cabo en 2013 por Fernández-Carrión et al. estimó una incidencia de síndrome de abstinencia del 50% en los pacientes estudiados11.
Por este motivo, se recomienda una valoración continua y diaria del grado de analgesia y sedación del paciente crítico mediante escalas válidas12. Por lo que a la determinación y valoración del grado de sedación se refiere, existen diversos instrumentos específicos que permiten su cuantificación, como la Motor Activity Assessment Scale (MAAS), la Sedation-Agitation Scale o SAS, la Richmond Agitation Sedation Scale o RASS13, la Ramsay y la COMFORT14,15. Un estudio realizado por Mencía et al. muestra cómo en el 90% de las UCIP analizadas se emplea principalmente la escala Ramsay y la COMFORT16. A la vez, es importante resaltar que diversos estudios han abordado la utilidad de la monitorización no invasiva mediante el Bispectral Index Sedation (BIS) en la valoración de la sedación16–21. Aunque Mencía et al.16 en sus resultados apuntan que el BIS se emplea hasta en un 71% de las UCIP españolas analizadas, se han hallado resultados dispares en otras investigaciones con relación a su eficacia, pero considerados como aceptables, en especial en el paciente relajado muscularmente17–21. A pesar de la demostrada utilidad clínica del sensor BIS en cuidados intensivos es importante tener en cuenta que, hasta el momento, no se ha hallado evidencia de cuáles son los valores que se relacionan con mejores resultados clínicos en el campo pediátrico. Por este motivo es esencial cotejar los valores obtenidos con otros datos clínicos en pacientes sin bloqueo neuromuscular, neurocríticos, con estatus epiléptico, así como en situaciones cuyos tratamientos pueden interferir en la captación de la señal BIS (electromiograma, hipotermia, otra maquinaria empleada en la UCIP, etc.).
En torno a la determinación del síndrome de abstinencia, en la práctica clínica se dispone de la Withdrawal Assessment Tool-1 (WAT-1)9, la cual ha demostrado una sensibilidad del 87% y una especificidad del 88%22,23.
El hecho de que existan diversos instrumentos disponibles, pero no se disponga de estudios de validez y fiabilidad en el Estado español que recomienden una escala específica de valoración del grado de dolor, sedación y abstinencia en el paciente crítico pediátrico conlleva, en ocasiones, una infravaloración. Por este motivo, se diseñó un estudio con el objetivo general de analizar la especificidad y sensibilidad de la escala COMFORT Behavior Scale-Versión española (CBS-ES)3 en la determinación del dolor, grado de sedación y síndrome de abstinencia farmacológica en 5 UCIP del territorio español. Como objetivos específicos se plantearon (1) determinar la relación entre el grado de confort y el dolor, el grado de sedación y el de síndrome de abstinencia farmacológica del paciente crítico pediátrico; (2) analizar las diferencias en el grado de confort, dolor, sedación y abstinencia farmacológica entre el turno de mañana y de noche y (3) determinar el tiempo mínimo necesario que precisa el profesional de críticos para administrar la CBS-ES.
Material y métodosDiseñoEstudio observacional, analítico, transversal y multicéntrico.
Población y ámbito de estudioMediante un muestreo no probabilístico y consecutivo se incluyeron pacientes con una edad comprendida entre los 7 días y los 18 años que estuvieron ingresados en cualquiera de las UCIP participantes con indicación de ventilación mecánica, administración continua de analgesia y sedación durante un mínimo de 5 días y portadores de monitorización cerebral con sensor BIS. Se excluyeron a pacientes pediátricos en una situación terminal y a aquellos con los que existía una barrera idiomática.
El estudio se llevó a cabo en las UCIP de 5 hospitales de un total de 3 comunidades autónomas del territorio español, de mayo de 2018 a enero de 2020.
Se obtuvo la aprobación del Comité de ética e Investigación Clínica del centro coordinador del estudio, el de los 4 hospitales colaboradores, así como el consentimiento informado verbal y escrito de pacientes o tutores legales.
Variables e instrumentosLa variable principal o de resultado fue la especificidad y sensibilidad de la CBS-ES para determinar situaciones de ausencia de confort relacionadas con el dolor, grado de sedación y abstinencia farmacológica.
Para registrar la variable de resultado se empleó la CBS-ES con un alfa de Cronbach de 0,71, formada por 3 dimensiones con 2 factores cada una de ellas: (1) «Alerta y Movimiento Físico»; (2) «Calma/Agitación» y «Respuesta Respiratoria/Llano», y (3) «Tono Muscular» y «Tensión Facial». Tras otorgar una puntuación de 1 a 5 a cada ítem establece que valores<10 puntos indican que el paciente está sin ausencia de confort, entre 11-22 padece ausencia de confort, y puntuaciones>23 puntos el niño/a está en ausencia de confort grave3.
Se emplearon las escalas de valoración del dolor del paciente crítico pediátrico, adaptadas a la edad, siguientes: PAIN (<1 mes de vida), FLACC (>1 mes, hasta 4 años y no colaboradores), escala de caras (>4 años) y la numérica (>8 años). Dichos instrumentos clasifican el dolor también mediante una escala tipo Likert en: no dolor (0 puntos), dolor leve (1-3 puntos); moderado (4-7) y severo (8-10 puntos)24–27.
Otro de los instrumentos que se utilizó fue el BIS, que mediante un sensor colocado en la frente del paciente mide el grado de sedación. Las puntuaciones obtenidas por el BIS clasifican a los pacientes en: no sedado (puntuación de 81-100); sedación moderada (puntuaciones entre 61-80); profunda (puntuaciones entre 40-60); muy profunda (puntuación<40) y supresión electroencefalográfica (puntuación de 0). Las determinaciones se llevaron a cabo tras constatar un valor en el Índice de Calidad de la Señal del sensor>95%. Si no se obtenía ese valor, se revisaba la correcta colocación el sensor o se sustituía en caso necesario28.
Para valorar el síndrome de abstinencia se utilizó la WAT-1, que determina en diversas franjas temporales 11 síntomas, incluyendo la presencia de fiebre, síntomas gastrointestinales, sudoración, respuesta del paciente a estímulos, movimientos y tono muscular. Mediante una escala tipo Likert se puede obtener una puntuación mínima de 0 y máxima de 12 puntos, estableciendo la presencia de síndrome de abstinencia puntuaciones>39,10.
No se han hallado los estudios de adaptación transcultural y validación en población española de dichos instrumentos (escalas del dolor, BIS y WAT-1), pero estos han sido recomendados y avalados por la práctica clínica y por la SECIP tras haber sido ampliamente empleados durante el manejo clínico del paciente crítico pediátrico9,10.
Como variables secundarias se tuvieron en cuenta las sociodemográficas y clínicas siguientes: edad (en años), sexo, patología de base, motivo de ingreso en la UCIP, dispositivos que llevaba colocados el paciente, tipo de analgesia y sedación que se le estaba administrando y estancia en UCIP (en días). Se determinó también el profesional que valoraba el grado de analgesia y sedación, los años de profesión y, en el caso de la CBS-ES, se estableció el tiempo mínimo que precisaron los profesionales para cumplimentarla. Para registrar dichas variables secundarias se diseñó un cuaderno de recogida de datos ad hoc, cuyo contenido se aprobó por todo el equipo investigador de los 5 centros colaboradores, y que incluía: el consentimiento informado, todas las variables sociodemográficas y clínicas del estudio, así como los 3 instrumentos de valoración a utilizar.
Recogida de datosCuando ingresaba un paciente que cumplía los criterios de selección se solicitaba el consentimiento informado verbal y escrito a los tutores legales. Una vez obtenido, el investigador registraba los datos sociodemográficos y clínicos del paciente en el cuaderno de recogida de datos. Previo a este proceso, se llevó a cabo una formación específica a los investigadores que consistió en una explicación detallada del proyecto, objetivos, procedimiento de recogida de datos e instrumentos a utilizar.
El grado de dolor del paciente crítico pediátrico se valoró por la mañana y por la noche durante las primeras 24h de inicio de proceso de recogida de datos, empleando para ello la escala de dolor más adecuada a la edad del enfermo.
El grado de sedación se determinó registrando de forma simultánea el valor del BIS que aparecía en el monitor y administrando la CBS-ES. Dichas valoraciones se llevaron a cabo una vez por turno (mañana y noche) durante las primeras 24h de ingreso.
Finalmente, el síndrome de abstinencia farmacológico se registró en aquellos pacientes que habían estado ventilados mecánicamente y con analgesia y sedación continua durante un mínimo de 5 días. Para ello, se valoró de forma simultánea el grado de abstinencia empleando la CBS-ES y la escala WAT-1. Dichas determinaciones se llevaron a cabo una vez por turno (mañana y noche) y durante 3 días consecutivos.
Análisis de los datosLos datos recogidos se almacenaron en una base de datos creada con el programa estadístico SPSS v.23 de IBM®.
Se realizó un cálculo de distribución de la muestra. Las variables numéricas se describieron mediante estadísticos descriptivos (media, desviación típica, mediana o cuartiles), mientras que las variables categóricas se reflejaron con tabla de frecuencias con porcentajes.
Para determinar la eficiencia de una variable numérica como predictor de otra variable binaria, se calculó la curva ROC (Receiver Operating Characteristic) asociada con la sensibilidad y especificidad correspondientes a cada posible punto de corte. Valores entre 0,70 y 0,80 fueron considerados como aceptables. Se calculó el índice de Youden como parámetro de sensibilidad y especificidad, determinando como valor máximo una puntuación de 1. Para comprobar la relación entre 2 variables ordinales se empleó la media de asociación gamma.
Para comparar una variable numérica y otra categórica se empleó el t-test, el no paramétrico de Kruskal-Wallis y el de U de Mann-Whitney, según su distribución. Para establecer dicha relación entre 2 variables categóricas se utilizó el test Chi cuadrado de Pearson.
En todas las pruebas se asumió un intervalo de confianza del 95% y los datos se consideraron significativos con p<0,01.
ResultadosCaracterísticas sociodemográficas y clínicas de los participantesSe incluyeron en el estudio un total de 261 pacientes. El 53,64% de la muestra eran niños con una mediana de 1,61 años (P25: 0,35-P75: 6,55). El 32,95% (n=86) de los pacientes padecía una patología crónica, siendo la más prevalente la cardiopatía congénita en un 16,09% (n=42). El principal motivo de ingreso fue el respiratorio, en un 36,78% (n=96), seguido del posquirúrgico en un 26,82% (n=70).
Se registraron como principales dispositivos el catéter venoso periférico (76,25%, n=199 pacientes). El 55,56% de los pacientes estaban en ventilación mecánica y al 70,11% se le estaba administrando analgesia y sedación de forma continua, siendo el Midazolam® (40,23%, n=105) el fármaco más empleado. La estancia de los pacientes en las UCIP del estudio obtuvo una mediana de 5 días (P25: 2-P75: 12). En la tabla 1 pueden observarse todos los datos derivados de las variables sociodemográficas y clínicas recogidas.
Características clínicas y sociodemográficas de la muestra (n=261)
| Características | Valores |
|---|---|
| Estancia (en días)a | 5 (2-12) |
| Sexo (n/%)b | |
| Femenino | 121(46,4) |
| Masculino | 140(53,6) |
| Edad (años)a | 1,61 (0,3-6,5) |
| Motivo de ingresob | |
| Respiratorio | 96 (36,8) |
| Posquirúrgico | 70 (26,8) |
| Infeccioso | 23 (8,8) |
| Oncológico | 14 (5,4) |
| Otros: procedimientos invasivos | 58 (22,2) |
| Patología crónica (n/%)b | |
| Sí | 86 (32,9%) |
| No | 175 (67,1%) |
| Tipo patología crónicab | |
| Cardiopatía congénita | 42 (16,1%) |
| Neuromuscular | 13 (5%) |
| Síndrome Down | 7 (2,7%) |
| Respiratoria | 7 (2,7%) |
| Metabólica | 7 (2,7%) |
| Renal | 6 (2,3%) |
| Neurológica | 2 (0,8%) |
| Inmunodeficiencia | 1 (0,4%) |
| Perdidos | 1 (0,4%) |
| Ventilación mecánicab | |
| Sí | 145 (55,6%) |
| No | 116 (44,4%) |
| Sedoanalgesiab | |
| Sí | 183 (70,1% |
| No | 78 (28,9%) |
| Tipo de sedoanalgesiab,c | |
| Midazolam | 105 (40,2%) |
| Metadona | 95 (36,4%) |
| Fentanilo | 42 (16,1%) |
| Diazepan | 36 (13,8%) |
| Sinogan | 19 (7,3%) |
| Clonidina | 18 (7%) |
| Remifentanilo | 15 (5,7%) |
| Cloruro mórfico | 15 (5,7%) |
| Hidrato de cloral | 13 (5%) |
| Dexmedetomidina | 12 (4,6%) |
| Propofol | 4 (2,9%) |
| Clorpormazina | 13 (5%) |
| Otros | 17 (6,5%) |
| Dispositivos que llevaba el pacienteb,d | |
| Catéter venoso periférico | 199 (76,2%) |
| Catéter venoso central | 162 (62,1%) |
| Sonda vesical | 129 (49,4%) |
| Sonda nasogástrica | 111 (42,5%) |
| Catéter arterial | 100 (38,3%) |
| Oxigenoterapia | 41 (15,7%) |
| Drenaje pericárdico | 32 (12,3%) |
| Drenaje pleural | 30 (11,5%) |
| Ventilación no invasiva | 26 (10%) |
| Derivación ventricular externa | 13 (5%) |
| Drenaje peritoneal | 8 (3,1%) |
| Drenaje Jackson Pratt | 8 (3,1%) |
Los datos fueron recogidos por un total de 17 profesionales (13 enfermeros/as y 4 intensivistas). En el 70,85% (n=205) de los casos las escalas fueron administradas por los enfermeros/as de críticos, con una media de años de profesión de 12,42±4,68 años. El tiempo medio que emplearon los profesionales para administrar la CBS-ES obtuvo una mediana de 2min (P25: 0,5-P75: 3).
Grados de ausencia de confort, dolor, sedación y abstinenciaEl 60,54% (n=158) de los pacientes en el turno día estaban sin ausencia de confort (puntuaciones<10 en la CBS-ES) versus el 69,35% (n=181) que lo estaban en el turno de noche, seguido del 36,40% (n=95) de día y el 27,59% (n=72) de noche que padecían ausencia de confort (puntuaciones entre 11-22 en la CBS-ES).
El 93,85% (n=245) de los pacientes analizados en el turno de mañana y el 94,64% (n=247) del turno de noche no padecían dolor.
El valor medio de BIS obtenido fue de 51,31±15,02 puntos de día versus 50,86±15,57 de noche. Se observó significación estadística al analizar los niveles de ausencia de confort y el grado de sedación, tanto en el turno día (p=0,022) como en el de noche (p=0,012). Por tanto, a mayor sedación, menor ausencia de confort.
La mediana de puntuaciones de síndrome de abstinencia fue de 1,54 (P25: 0-P75: 3) puntos de día versus 1,59 (P25: 0-P75: 3) de noche. Desglosando estos datos por días de valoración se observaron medianas de 1 punto (P25: 0-P75:3) el primer día; de 1 punto (P25: 0-P75: 3) el segundo, y de 0 puntos (P25: 0-P75: 2,25) durante el tercer día. Al determinar la relación entre grado de ausencia de confort mediante la CBS-ES y síndrome de abstinencia, se observó significación estadística tanto en el turno de mañanas (p<0,001) como en el de noches (p<0,001). Por consiguiente, a mayor ausencia de confort mayor presencia de síndrome de abstinencia farmacológica.
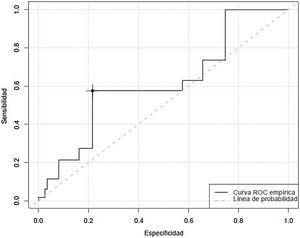
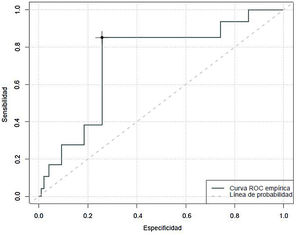
Especificidad y sensibilidad de la COMFORT Behavior Scale-Versión española de valorar el grado de analgesia, sedación y síndrome de abstinenciaAl analizar la capacidad predictiva de la CBS-ES de detectar situaciones de ausencia de confort relacionadas con el dolor se objetivó un área bajo la curva de 0,84, con un índice de Youden máximo de 13. Esto estima que a partir de 13 puntos en la CBS-ES esta tiene una sensibilidad del 81% y una especificidad del 76% de detectar situaciones de ausencia de confort relacionadas con el dolor (fig. 1).
Con relación al grado de sedación se objetivó un área bajo la curva de 0,62, con un índice Youden que clasificó como no sedado, con una sensibilidad del 27% y una especificidad del 78%, puntuaciones en la CBS-ES iguales o superiores a 10 (fig. 2).
Finalmente, se observó un área bajo la curva de 0,73 a la hora de determinar la capacidad predictiva de la CBS-ES de detectar situaciones de ausencia de confort relacionadas con el síndrome de abstinencia. El índice Youden estimó que puntuaciones de 10 en la CBS-ES correspondía a situaciones de síndrome de abstinencia, con una sensibilidad del 40% y una especificidad del 74% (fig. 3).
Al comparar las puntuaciones obtenidas tras valorar simultáneamente el grado de sedación del paciente crítico pediátrico mediante la CBS-ES y el BIS se obtuvieron índices gamma de −0,618 (p=0,022) de día y −0,663 (p=0,012) de noche, por lo que a más ausencia de confort menor sedación.
Tras comparar la CBS-ES y WAT-1, se objetivó una asociación directa y significativa entre ambos instrumentos en todos los turnos y días valorados: día 1 mañana (γ=0,859, p<0,001) y noche (γ=0,939, p<0,001); día 2 mañana (γ=0,838; p<0,001) y noche (γ=0,93, p<0,001) y, día 3 mañana (γ=0,888, p<0,001) y noche (γ=1, p<0,001). Por tanto, a más ausencia de confort mayor síndrome de abstinencia.
DiscusiónLa mayoría de los pacientes incluidos en el estudio estaban en situación de confort (puntuaciones en la CBS-ES<10 puntos). Se observó cómo más del 90% no tenían dolor, se estaba llevando un control adecuado del grado de sedación (valores del BIS de 51,31±15,02 puntos de día versus 50,86±15,57 de noche) y, además, se obtuvieron niveles bajos de síndrome de abstinencia (WAT-1<3 puntos).
Estos aspectos son importantes a tener en consideración puesto que el manejo clínico de los pacientes ingresados en las UCIP requiere un control exhaustivo del grado de dolor, sedación y abstinencia para evitar situaciones de sobresedación29, por lo que los resultados de la investigación permiten concluir que este hecho se está llevando a cabo de forma adecuada en las UCIP analizadas.
La COMFORT Behavior Scale fue el principal instrumento empleado, por ser la única escala encontrada hasta el momento que ha sido adaptada transculturalmente y validada en población pediátrica española3. Además de este hecho, es importante resaltar que una revisión sistemática desarrollada por Dorfman et al.30 dio como válida y fiable la COMFORT Behavior Scale31 a la hora de valorar el grado de dolor y sedación en el paciente crítico pediátrico, por lo que era la escala que más se ajustaba a los objetivos planteados. Aun así, se obtuvieron datos menores de sensibilidad y especificidad en la CBS-ES a la hora de detectar situaciones de ausencia de confort relacionadas con el dolor y grado de sedación que en la escala original. Mientras que en la presente investigación se objetivaron datos de sensibilidad y especificidad del 81% y del 76% con relación al dolor y del 27% y 78% al grado de sedación, en la escala original se obtuvieron en el grupo intervención cifras de sensibilidad del 82% y de especificidad del 92%30.
Se ha podido constatar el valor predictivo de la CBS-ES en la determinación de las situaciones de ausencia de confort relacionadas con el dolor. Así, se pueden establecer que puntuaciones>11 en la CBS-ES y presencia de dolor leve tras valorarlo con una escala adaptada a la edad del paciente requieren revisión de la pauta analgésica. Estos datos contrastan con el estudio de Van dijk et al.31, que apuntan que valores de 17 en la escala COMFORT y de 4 en la del dolor requiere modificación de la pauta analgésica. Además, una investigación realizada por Boerlage et al. estimó que el tiempo mínimo necesario que requiere el profesional sanitario de las UCIP para administrar la COMFORT Behavior Scale fue de 2min32, de igual forma que ha sucedido en el estudio que aquí se presenta en la que se obtuvo una media de tiempo óptimo para administrar la CBS-ES de 2min (P25: 0,5-P75: 3).
Estos cutoffs son importantes a tener en consideración puesto que, a pesar del avance en el campo de la investigación sobre el control y manejo del dolor en el paciente crítico, diversos estudios ponen de manifiesto el hecho de que aún sigue siendo uno de los problemas más habituales en las UCI33–36. Algunas investigaciones apuntan a que más del 50% de los pacientes adultos ingresados en las UCI padecen dolor derivado del manejo clínico (dispositivos, inmovilidad y cuidados rutinarios enfermeros como la higiene de la cavidad oral), así como de los procedimientos diagnósticos y terapéuticos que se les realiza durante la asistencia sanitaria34,37–40.
Los valores de sedación del paciente crítico pediátrico medidos con el sensor BIS fueron adecuados (51,31±15,02 puntos de día versus 50,86±15,57 de noche) y similares a otro estudio41, en el que se obtuvieron valores de 52 (0-98).
Finalmente, se observaron puntuaciones medias de síndrome de abstinencia farmacológica de 1,54 (P25: 0-P75: 3) puntos de día versus 1,59 (P25:0-P75:3) de noche, parecidas a la investigación planteada por Conrad et al. en la que objetivaron que el 15% de los pacientes obtuvieron puntuaciones de 1-2 en la WAT-1 y el 31,7% de 3-8 puntos23.
LimitacionesLa principal limitación de la presente investigación se centra en los sesgos de selección, de información y el sesgo del observador derivados del diseño y el tipo de muestreo.
ConclusionesLa CBS-ES es un instrumento específico para la valoración del dolor, la sedación y síndrome de abstinencia farmacológica del paciente crítico pediátrico. Sin embargo, su sensibilidad debe estudiarse en profundidad para determinar el grado de sedación y síndrome de abstinencia.
Futuras investigaciones deberían focalizarse en establecer protocolos específicos de analgesia y sedación guiados por instrumentos con adecuadas propiedades métricas, como la CBS-ES. Este hecho permitirá a los profesionales sanitarios que trabajan en las UCIP mejorar la monitorización del grado de analgesia y sedación e individualizar aún más la terapia farmacológica y dosis que se administran, lo que podría prevenir, reducir e incluso evitar el síndrome de abstinencia farmacológica.
FinanciaciónLa presente investigación no ha obtenido financiación por parte de ningún organismo ni empresa privada.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.
Agradecer a todo el equipo investigador su entusiasmo y ayuda durante todo el proceso de recogida de datos y a los pacientes pediátricos y familias que aceptaron participar en el estudio.