Lactante varón de 3 meses de edad que acude a urgencias por dificultad respiratoria y quejido marcado en las últimas horas. Embarazo controlado normal con serologías negativas en el primer trimestre. En el tercer trimestre se repite serología para el VIH, que es negativa. A pesar de pertenecer a grupo de riesgo de enfermedades de transmisión sexual por relaciones sexuales de riesgo no se amplían otras serologías en el tercer trimestre.
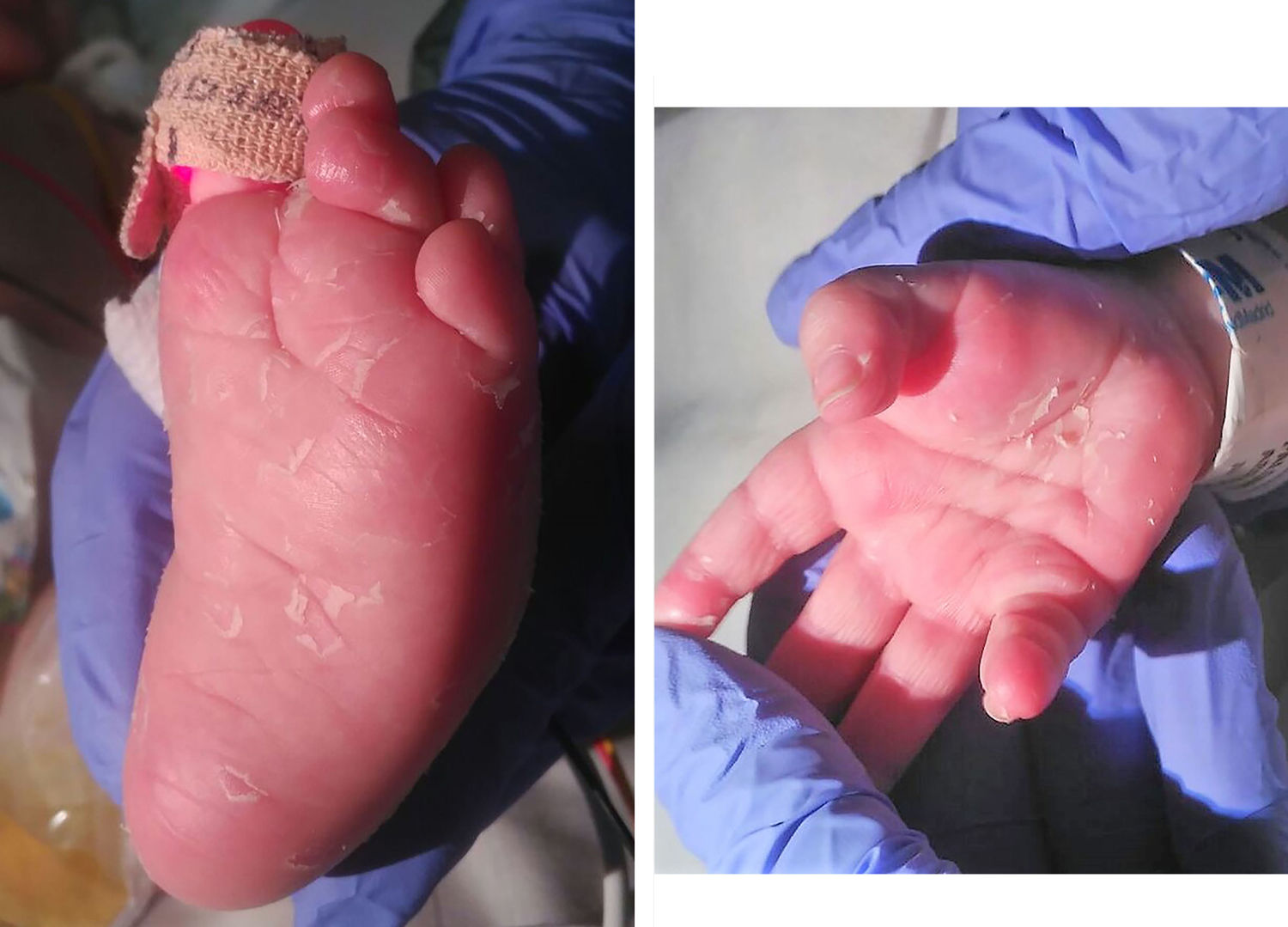
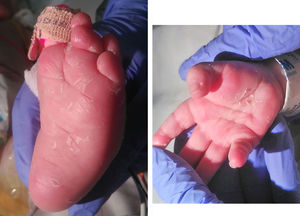
En la exploración física se objetiva importante distensión abdominal, con marcada hepatoesplenomegalia siendo la auscultación cardiopulmonar normal. Presenta también, exantema maculopapular hipercrómico desde hace 3 semanas que durante el ingreso asocia con descamación palmoplantar (fig. 1). Se realiza analítica sanguínea con resultados de anemia, trombocitopenia y leucocitosis con neutrofilia. Se objetiva leve elevación de GOT 89U/I con el resto de transaminasas normales, hiperbilirrubinemia de 2,9mg/dl (directa de 1,6mg/dl), elevación de reactantes de fase aguda y prolongación de los tiempos de coagulación. En el frotis sanguíneo se objetiva leucocitosis reactiva. La radiografía de tórax es normal.
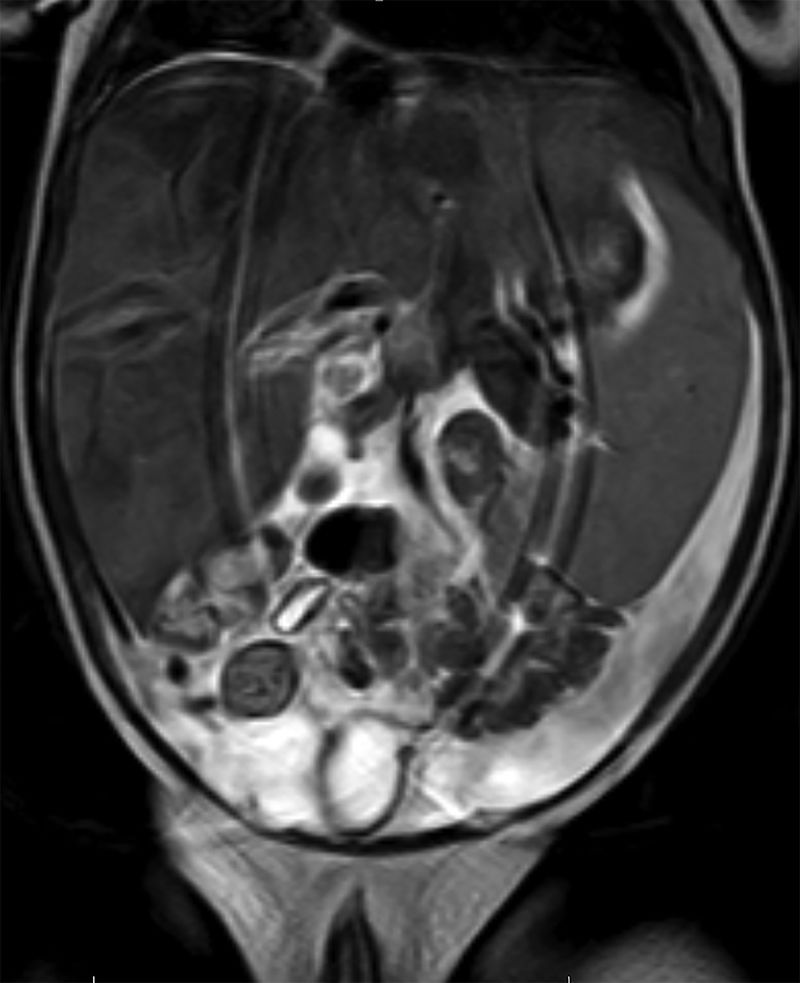
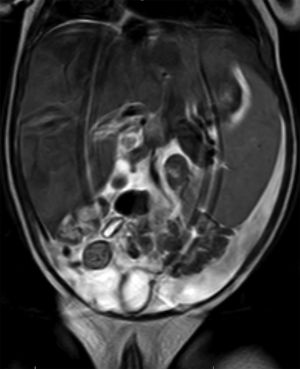
Se realiza ecografía abdominal con visualización de posible masa hepática, y se amplía estudio con resonancia magnética abdominal donde se descarta la presencia de masa ocupante de espacio objetivándose hepatomegalia moderada severa a expensas de infiltración difusa y esplenomegalia de 10cm (fig. 2).
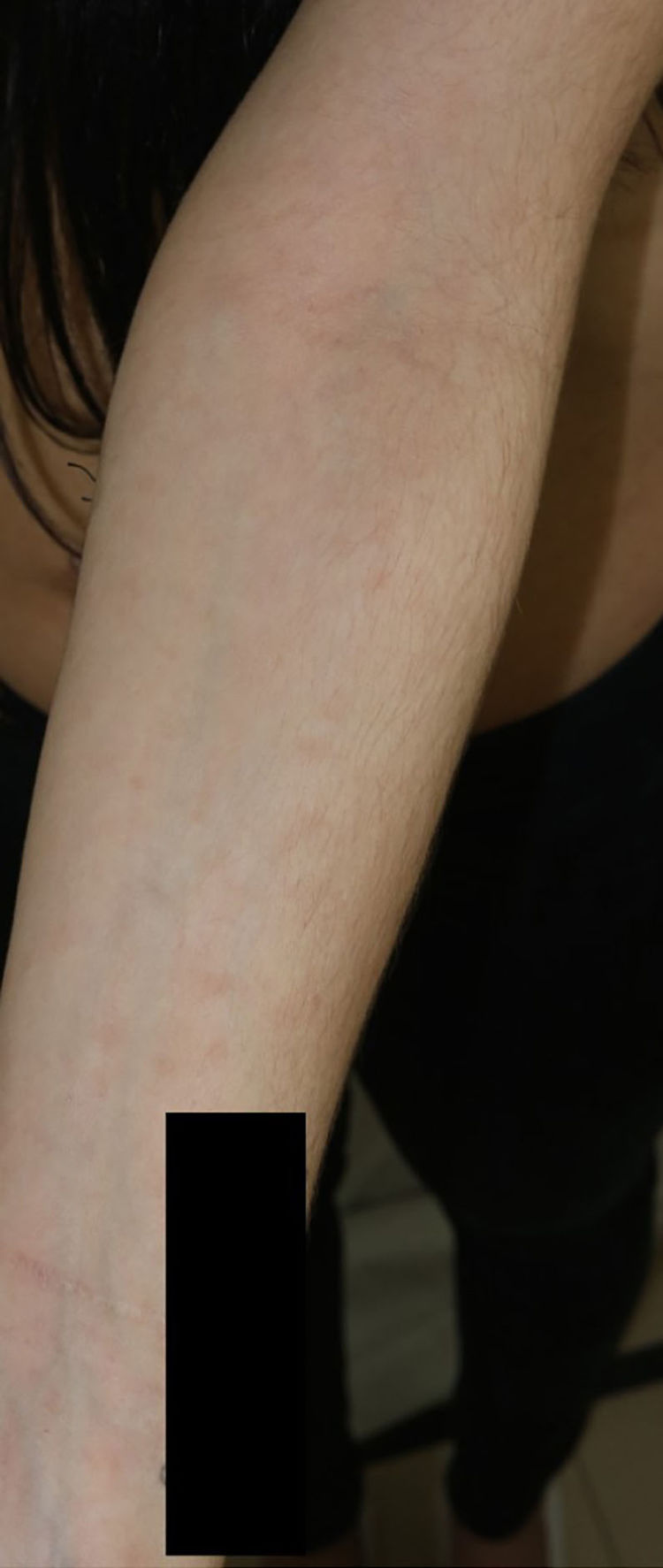
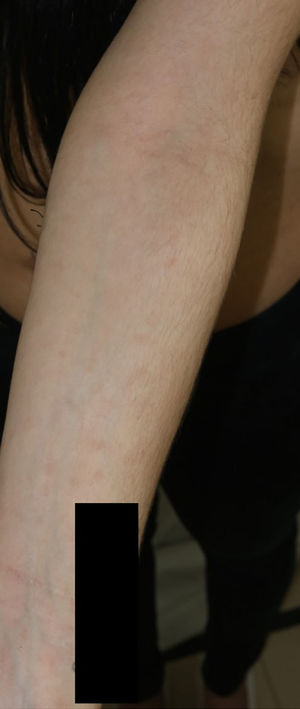
La madre del paciente presenta exantema macular hipercrómico de similares características (fig. 3) con elevación de enzimas hepáticas. Se recogen serologías maternas con pruebas treponémicas y no treponémicas positivas (títulos de 1/64) diagnosticándose de sífilis secundaria.
No se dispone en el laboratorio del test para la detección de IgM frente a Treponema pallidum, por lo que se realiza RPR con resultado 1/2.048 cuadruplicando valores maternos y diagnosticándose de sífilis congénita.
EvoluciónDada la dificultad respiratoria del paciente, precisa ingreso en la UCIP y soporte con ventilación mecánica no invasiva. Se inicia tratamiento antibiótico para sífilis congénita con bencilpenicilina intravenosa acuosa durante 15 días. Se observa corrección de las alteraciones analíticas y disminución de la hepatoesplenomegalia con cese del distrés respiratorio y progresiva estabilización del paciente.
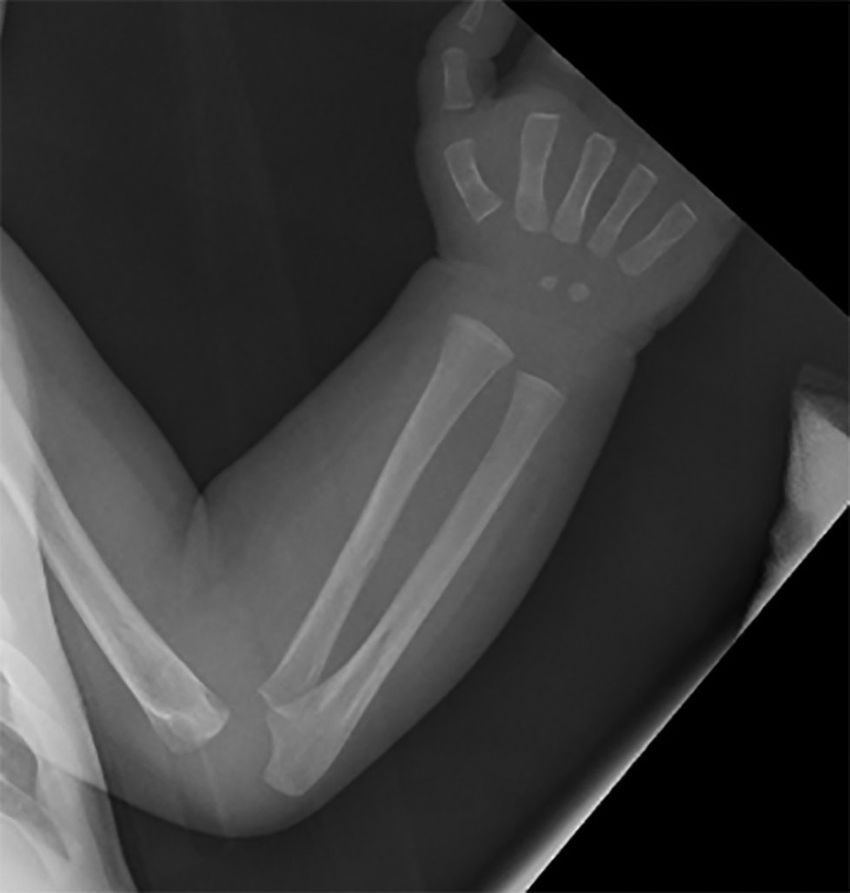
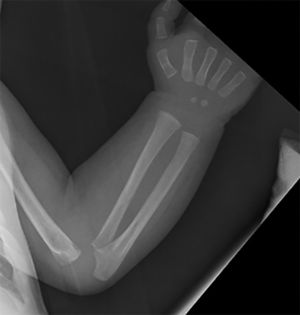
Dentro del estudio de extensión se realiza serie ósea con bandas radiolucentes metafisarias en fémur, tibia y radio distal, y reacción perióstica en pubis, fémur y tibias (fig. 4). El fondo de ojo es normal. Los PEATC presentan alteración en el umbral de aparición de la onda V bilateralmente, pendientes de repetir. Se realiza punción lumbar con citoquímica sin alteraciones, pero VDRL positiva con títulos de ½.
En el seguimiento del paciente presenta mejoría progresiva de la hepatoesplenomegalia con disminución progresiva de los títulos de anticuerpos no treponémicos con negativización de VDRL en líquido cefalorraquídeo a los 6 meses y negativización de RPR en suero a los 12 meses.
Comentario finalGracias al screening universal de sífilis en el embarazo, que permite detectar la infección para evitar la transmisión al recién nacido, los casos de infección congénita son poco frecuentes1,2. No obstante existen circunstancias donde la infección en el embarazo puede pasar desapercibida, como son los casos en los que la infección se produce en el transcurso del mismo y no se repite el test diagnóstico. Las guías de la Sociedad Española de Ginecología y Obstetricia (SEGO) recomiendan repetir el test durante el embarazo si ha sido negativo en el primer trimestre en aquellos pacientes que pertenecen a grupos de riesgo3. Actualmente existe un aumento en el número de casos de sífilis en España. Aunque hasta ahora estos casos han sido mayoritariamente en varones, se está empezando a observar un repunte de casos en mujeres, siendo importante en la edad reproductiva2.
La tasa de transmisión al feto depende del estadio de la enfermedad materna, siendo mayor en la sífilis primaria y secundaria, llegando a superar el 80%4. La presencia de clínica compatible junto con observación directa por microscopía de campo oscuro, PCR positiva para Treponema pallidum o títulos de anticuerpos no treponémicos que cuadruplican los títulos de la madre es diagnóstico de sífilis congénita5,6. Se ha reportado una tasa de mortalidad en torno al 6,5%, mientras que los casos de sífilis congénita que presentan síntomas se sitúan en el 33,6%7,8.
Otras manifestaciones características de la sífilis congénita precoz son la rinitis hemorrágica, las citopenias o las alteraciones en huesos largos que producen la seudoparálisis de Parrot. La hepatoesplenomegalia se produce por infiltración de células del sistema inmune, así como por hematopoyesis extramedular. Por ello es importante realizar un estudio de extensión que incluya hemograma, bioquímica, fondo de ojo, serie ósea, cribado auditivo y punción lumbar4,9,10. Los casos de sífilis confirmada deben tratarse con bencilpenicilina intravenosa acuosa durante 10 días. Ante la afectación del líquido cefalorraquídeo debe considerarse un tratamiento más prolongado4,6,9. Es fundamental el seguimiento del paciente tanto clínico como serológico puesto que la negativización de los anticuerpos no treponémicos en suero y líquido cefalorraquídeo es lo que confirma la respuesta al tratamiento antibiótico5,6,9. El diagnóstico de casos de sífilis congénita hace necesario reforzar la realización de screening serológico a gestantes con factores de riesgo en el tercer trimestre de gestación.