Examinar las asociaciones de cuatro medidas de adiposidad como la circunferencia de cintura (CC), el índice de masa corporal (IMC), y los pliegues cutáneos subescapular y abdominal con diferentes factores de riesgo cardiovascular (FRCV) en infantes pre-púberes.
MétodosCuatrocientos noventa y cuatro pre-púberes, de 6-10 años, participaron en este estudio transversal. Se midió la adiposidad con los pliegues cutáneos subescapular y abdominal, CC e IMC y los FRCV como presión arterial sistólica (PAS) y diastólica (PAD), glucosa, triglicéridos (TG), y el colesterol de las lipoproteínas de alta (cHDL) y baja densidad (cLDL). Se crearon variables dicotómicas respecto a estar y no estar en el cuartil superior (Q4) con las variables CC, IMC, y los pliegues en todos los sujetos.
ResultadosEl 52,8% de los infantes no presentó ningún FRCV, el 33,4% presentó un factor, y el 10,9 y 2,8% tenían 2 y 3 factores, respectivamente. El análisis de regresión logística ajustada mostró que ubicarse en el Q4 de las variables antropométricas y los FRCV, se asociaba con TG ≥ 100mg/dL. Niveles de glucosa ≥ 96mg/dL mostraron una asociación con el Q4 y con el pliegue abdominal. Presentar 2 o más FRCV se asoció significantemente con el Q4 en todas las variables antropométricas a pesar del ajuste por edad, género e ingesta calórica. El pliegue subescapular fue el indicador de adiposidad con mayor índice de riesgo.
ConclusionesLos infantes con una adiposidad más desfavorable tienden a presentar mayor riesgo cardiovascular en la etapa pre-púber.
To examine the relationships between of four measures of adiposity, namely waist circumference (WC), body mass index (BMI), and subscapular and abdominal skinfolds, with different cardiovascular risk factors in prepubertal children.
MethodsFour hundred and ninety-four prepubertal children aged 6-10 years participated in this cross-sectional study. The subscapular and abdominal skinfolds, WC, and BMI were measured to assess adiposity, and cardiovascular risk factors (CVRFs) were assessed by measuring systolic (SBP) and diastolic blood pressures (DBP), glucose, triglycerides (TG), and high density (HDL-C) and low density lipoprotein cholesterol (LDL-C). Dichotomous variables were created based on whether or not the subjects were in the upper quartile (Q4) for the WC, BMI, and skinfold variables.
ResultsNo CVRF was found in 52.8% of children, 33.4% had one factor, and 10.9% and 2.8% had 2 and 3 factors respectively. An adjusted logistic regression analysis showed that being in Q4 of anthropometric variables and CVRFs was associated to TG levels ≥ 100mg/dL. Glucose levels ≥ 96mg/dL were associated to Q4 and abdominal fold. Presence of 2 or more CVRFs was significantly associated to Q4 in all anthropometric variables despite adjustment for age, gender, and calorie intake. The subscapular skinfold was the adiposity marker associated to the highest risk.
ConclusionsChildren with a more unfavorable adiposity profile tend to have a greater cardiovascular risk in the prepubertal stage.
El riesgo cardiovascular en niños y adolescentes se han incrementado en los últimos años, y la mayor parte de los estudios lo asocian con la prevalencia de obesidad, que está alcanzando en la actualidad valores pandémicos1,2. Aunado a esto, diferentes estudios longitudinales3,4 y transversales5 han demostrado que los factores de riesgo cardiovascular (FRCV) asociados a estas enfermedades (obesidad central, hipertensión, dislipemia) persisten desde la infancia hasta la edad adulta6,7.
Otras observaciones han demostrado claramente la relación entre sobrepeso/obesidad y alteraciones de los lípidos y de los hidratos de carbono tempranamente8,9. En niños y adolescentes, la obesidad tiene un valor predecible importante para la hipertensión arterial y la dislipidemia. En escolares americanos el aumento de la obesidad y la adiposidad central condicionó un incremento de la presencia de hipercolesterolemia y de hipertensión arterial10,11. Por ello, la adopción de indicadores tempranos han sido considerados en la prevención de la obesidad infantil como una prioridad dentro de las políticas de salud pública en muchos países12.
En consecuencia, el objetivo principal de este estudio fue examinar las asociaciones de cuatro medidas de adiposidad (circunferencia de cintura, índice de masa corporal (IMC), y los pliegues subescapular y abdominal) y diferentes FRCV en infantes pre-púberes. Además, como objetivo complementario, también se valoró la posible influencia de variables de confusión como edad, género e ingesta calórica total.
MétodosParticipantesLos infantes seleccionados para este estudio participaron en el Estudio IFRECNTEC (Identificación de Factores de Riesgo de Enfermedades Crónicas No Transmisibles del Adulto en la Población Escolarizada de 10 a 16 años en el Municipio de Cali, Colombia)13. En ese estudio se valoraron las manifestaciones tempranas de enfermedades crónicas no transmisibles (ECNT) en una muestra representativa de escolares de la Comunidad de Cali-Colombia con edades comprendidas entre los 6 y los 17 años (unos 2.800)14. En una submuestra de 494 pre-púberes se evaluaron parámetros sanguíneos, además de una exhaustiva valoración antropométrica, nutricional, odontológica y actividad física. De esa submuestra, se obtuvieron datos en la valoración por antropometría y los parámetros sanguíneos de 256 niños y 238 niñas, para el presente estudio. La recogida de datos se realizó en 2002-2006.
El estudio se llevó a cabo siguiendo las normas deontológicas reconocidas por la declaración de Helsinki y la normativa legal vigente colombiana que regula la investigación clínica en humanos (Resolución 008430 de 1993 del Ministerio de Salud de Colombia). El estudio fue aprobado por el Comité de Ética en Humanos de la Universidad del Valle. En cada una de las instituciones seleccionadas se solicitó a directivos y padres su participación. Antes de comenzar el estudio, los infantes y sus padres/tutores fueron informados de las características de su participación y firmaron un consentimiento informado.
AdiposidadPara este estudio se utilizó el protocolo de antropometría estandarizado en población colombiana de López et al.15. Los pliegues cutáneos se midieron en el lado izquierdo del infante con un Caliper (Slim Guide®, EE.UU.) en las siguientes seis zonas: tríceps, bíceps, subescapular, abdominal, muslo y gemelo. El peso y la talla se midieron por procedimientos estandarizados14. El IMC se calculó como peso en kilogramos/cuadrado de la talla en metros. En este estudio, dos pliegues cutáneos se usaron como indicador de la adiposidad (subescapular y abdominal) y la circunferencia de la cintura, como indicador de obesidad central.
Factores de riesgo cardiovascularLas presiones arteriales sistólica (PAS) y diastólica (PAD) se midieron usando el tensiómetro digital automático marca Omrom® (M6, EE.UU.) (mmHg), validado por la Sociedad Europea de Hipertensión16. Tras un ayuno de al menos 10h, se realizó una extracción sanguínea por punción en la vena cubital y se depositó el contenido en tubo seco para suero. Las concentraciones de triglicéridos (TG), colesterol de las lipoproteínas de alta densidad (c-HDL) y glucosa se midieron por métodos enzimáticos colorimétricos usando un analizador A-15 (Biosystems, España). La fracción de colesterol de las lipoproteínas de baja densidad (c-LDL) se calculó mediante la fórmula de Friedewald17.
Asociación de riesgo cardiovascularLas cifras de presión arterial sistólica y diastólica, niveles de c-LDL, TG, glucosa y c-HDL, fueron parte de la agrupación de FRCV porque se incluyen en la definición de síndrome metabólico y de enfermedad cardiovascular (ECV) para adultos18 y jóvenes19. Los puntos de corte utilizados en el perfil lipídico fueron: c-HDL<35mg/dL y c-LDL≥130mg/dL de acuerdo a la definición de Freedman et al20, y TG≥percentil 80, tomados de la población del estudio (≥ 100mg/dL) de acuerdo a la definición de Garnett et al21. Ante la carencia de puntos de corte para niveles elevados de glucosa en menores de 10 años, se tomaron como referencia valores iguales o superiores al percentil 90 de la actual población de estudio (≥ 96mg/dL). La presión arterial sistólica o diastólica elevada se definió de acuerdo al criterio de la National Heart Lung and Blood Institute (NHLBI, EE.UU.) como un valor igual o superior al percentil 90 para la edad, sexo y altura reportado en la tabla de datos poblacionales de esta misma entidad22.
Análisis de datosLos resultados se presentan como mediana y rangos dada la distribución de los datos (previo análisis de normalidad). Se calculó la prevalencia de cada FRCV por género, y las diferencias por esta condición se estimaron con la prueba χ2. Se crearon variables dicotómicas respecto a estar y no estar el cuartil superior (Q4) en las variables circunferencia de cintura, IMC, y los pliegues subescapular y abdominal en todos los sujetos. Se realizaron regresiones logísticas ajustadas para evaluar la asociación de estas variables con presentar FRCV. Los modelos de ajuste para la evaluación siempre incluyeron la edad, el género y la ingesta calórica total (kilocalorías/día). Todos los análisis se realizaron con el programa STATA v.11 para Windows. El nivel de significación estadística se estableció en p<0,05.
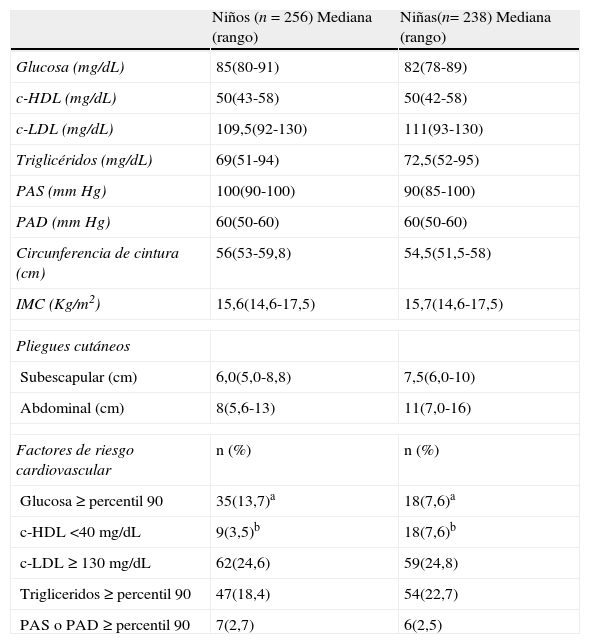
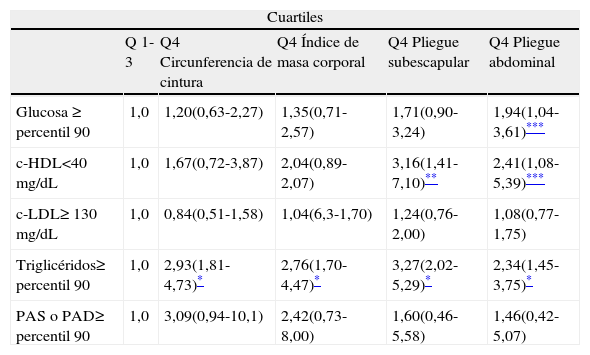
ResultadosLas características descriptivas de los infantes se presentan en la tabla 1. Se observa una mayor proporción de niños con glucosa≥ 96mg/dL (percentil 90 del grupo total), así como de niñas con c-HDL bajo. El análisis de regresión logística ajustada mostró que ubicarse en el cuartil superior (Q4) de las variables antropométricas y los FRCV ajustados por la edad, el género y la ingesta calórica, se asocia con mayores niveles de TG ≥ 100mg/dL (percentil 80 del grupo total) (tabla 2). Este mismo análisis no mostró asociaciones con las variables circunferencia de cintura e IMC, pero sí con el pliegue subescapular, pliegue abdominal y c-HDL bajo. Niveles de glucosa superiores al percentil 90 mostraron asociación con el cuartil superior (Q4) del pliegue abdominal (tabla 2).
Variables bioquímicas, antropométricas y de presión arterial en los infantes pre-púberes
| Niños (n=256) Mediana (rango) | Niñas(n= 238) Mediana (rango) | |
| Glucosa (mg/dL) | 85(80-91) | 82(78-89) |
| c-HDL (mg/dL) | 50(43-58) | 50(42-58) |
| c-LDL (mg/dL) | 109,5(92-130) | 111(93-130) |
| Triglicéridos (mg/dL) | 69(51-94) | 72,5(52-95) |
| PAS (mm Hg) | 100(90-100) | 90(85-100) |
| PAD (mm Hg) | 60(50-60) | 60(50-60) |
| Circunferencia de cintura (cm) | 56(53-59,8) | 54,5(51,5-58) |
| IMC (Kg/m2) | 15,6(14,6-17,5) | 15,7(14,6-17,5) |
| Pliegues cutáneos | ||
| Subescapular (cm) | 6,0(5,0-8,8) | 7,5(6,0-10) |
| Abdominal (cm) | 8(5,6-13) | 11(7,0-16) |
| Factores de riesgo cardiovascular | n (%) | n (%) |
| Glucosa ≥ percentil 90 | 35(13,7)a | 18(7,6)a |
| c-HDL <40mg/dL | 9(3,5)b | 18(7,6)b |
| c-LDL ≥ 130mg/dL | 62(24,6) | 59(24,8) |
| Trigliceridos ≥ percentil 90 | 47(18,4) | 54(22,7) |
| PAS o PAD ≥ percentil 90 | 7(2,7) | 6(2,5) |
c-HDL: colesterol HDL; c-LDL: colesterol LDL; IMC: índice de masa corporal; PAD: presión arterial diastólica; PAS: presión arterial sistólica.
a,b Diferencia entre los grupos que comparten esta letra, p<0,05. c Los puntos de corte fueron estimados con la población actual del estudio.
Odds ratios (IC 95%) ajustados por edad, género e ingesta calórica para los factores de riesgo cardiovascular en el cuartil superior de las variables antropométricas
| Cuartiles | |||||
| Q 1-3 | Q4 Circunferencia de cintura | Q4 Índice de masa corporal | Q4 Pliegue subescapular | Q4 Pliegue abdominal | |
| Glucosa ≥ percentil 90 | 1,0 | 1,20(0,63-2,27) | 1,35(0,71-2,57) | 1,71(0,90-3,24) | 1,94(1,04-3,61)*** |
| c-HDL<40mg/dL | 1,0 | 1,67(0,72-3,87) | 2,04(0,89-2,07) | 3,16(1,41-7,10)** | 2,41(1,08-5,39)*** |
| c-LDL≥ 130mg/dL | 1,0 | 0,84(0,51-1,58) | 1,04(6,3-1,70) | 1,24(0,76-2,00) | 1,08(0,77-1,75) |
| Triglicéridos≥ percentil 90 | 1,0 | 2,93(1,81-4,73)* | 2,76(1,70-4,47)* | 3,27(2,02-5,29)* | 2,34(1,45-3,75)* |
| PAS o PAD≥ percentil 90 | 1,0 | 3,09(0,94-10,1) | 2,42(0,73-8,00) | 1,60(0,46-5,58) | 1,46(0,42-5,07) |
c-HDL: colesterol HDL; c-LDL: colesterol LDL; PAD: presión arterial diastólica; PAS: presión arterial sistólica; Q: quartil.
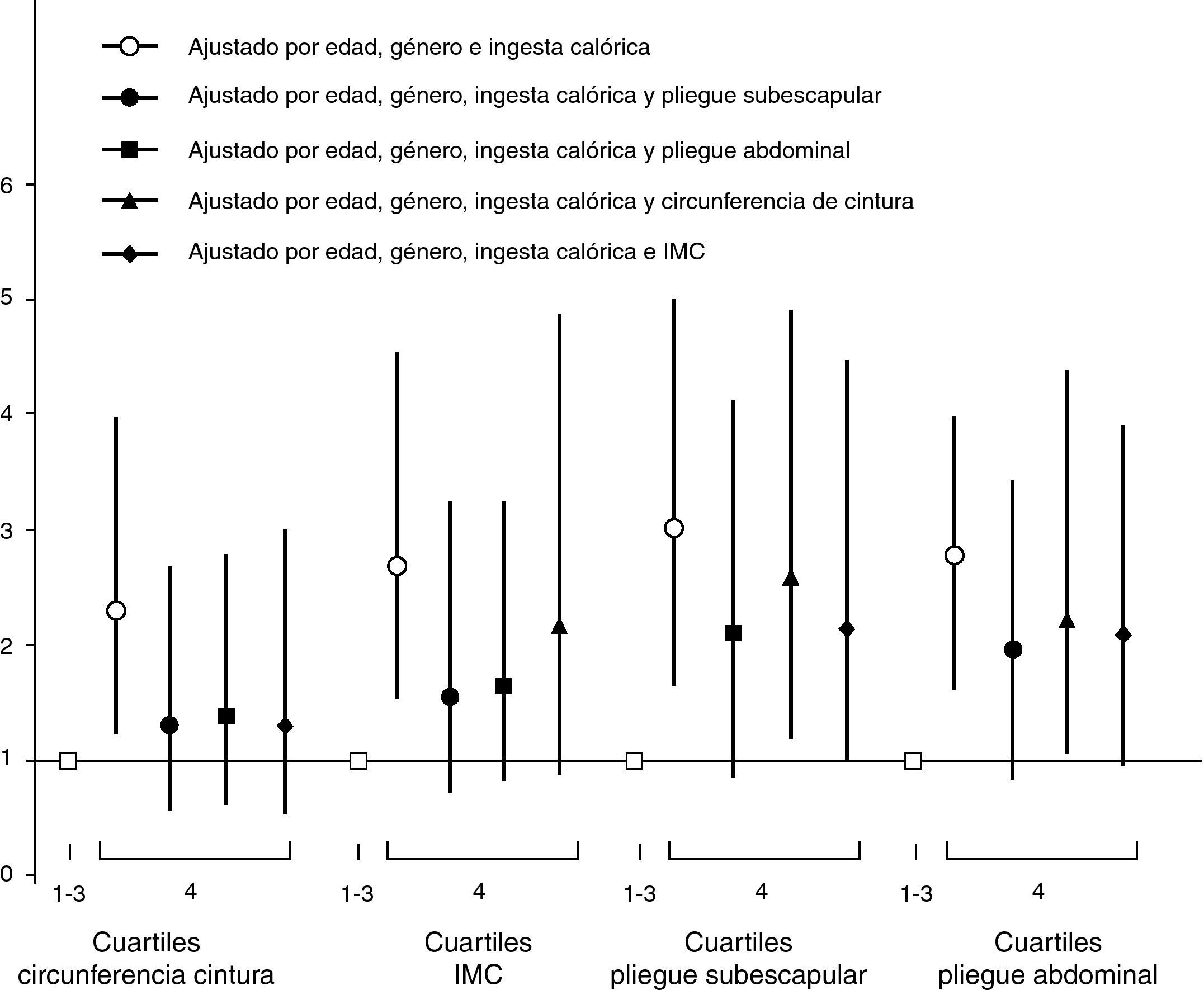
Presentar 2 o más FRCV se asoció significantemente con ubicarse en el cuartil superior (Q4) en todas las variables antropométricas a pesar del ajuste por edad, género e ingesta calórica, siendo el pliegue subescapular el indicador de adiposidad con mayor índice de riesgo. Al añadir al modelo de ajuste las variables antropométricas restantes, las asociaciones de circunferencia de cintura e IMC no perdieron significancia, mientras que ambos pliegues cutáneos (subescapular y abdominal) también conservaron dicha asociación (fig. 1). El 52,8% de los infantes no presentó ningún factor de riesgo cardiovascular, el 33,4% presentó un factor, y el 10,9% y 2,8% tenían 2 y 3 factores, respectivamente. No se hallaron diferencias por género en la prevalencia del número de factores.
DiscusiónLa prevalencia de sobrepeso y obesidad en niños y adolescentes se ha incrementado dramáticamente en las últimas décadas, especialmente en países de medianos y bajos ingresos23. Diferentes estudios han confirmado que un incremento en los valores de la composición corporal predice la ocurrencia de situaciones que pueden afectar la salud cardio-metabólica en la vida adulta24,25. De los estudios que han explorado esta cuestión, varios23–26 han incorporado el IMC como medida única o principal de la composición corporal, siguiendo las recomendaciones del International Obesity Task Force (IOTF)27. Sin embargo, otros autores28,29, coinciden en que el IMC o el índice de masa corporal modificado para la edad no tienen en cuenta la distribución de la grasa corporal, la cual ha demostrado tener un valor predictivo en la aparición de ECV del adulto21–24. Medidas antropométricas como circunferencia de cintura o pliegues cutáneos30, además de ponderar la composición corporal y predecir un futuro riesgo cardio-metabólico, pueden eliminar de forma práctica el sesgo que genera la adiposidad infantil, descrita por Tu et al como «paradoja de reversión»31.En adultos, existe suficiente evidencia que ha demostrado que acumular grasa alrededor de la cintura es el principal factor de riesgo para desarrollar hipertensión arterial, diabetes mellitus, y síndrome metabólico32. Dos grandes estudios epidemiológicos internacionales que incluyeron países de medianos y bajos ingresos, «estudio INTERHEART»33 y «estudio INTERSTROKE»34, demostraron que el aumento en la circunferencia de cintura tiene un Riesgo Atribuible a la Población (RPA) ≈ 60%, lo que equivale a decir que casi dos de cada tres sujetos que sufren un infarto agudo del miocardio tiene como causa principal la presencia de obesidad abdominal. Sin embargo, en nuestro estudio se demostró que los pliegues cutáneos -especialmente el subescapular- se asocian con mayor riesgo cardiovascular que la circunferencia de cintura. Este hallazgo coincide con el seguimiento por 20 años de 2.188 adultos recientemente publicado por Schmidt et al.35 que demuestra que las medidas de adiposidad «pliegues cutáneos» fueron los predictores más importantes para presentar síndrome metabólico en la edad adulta temprana. El RR para los niños en el cuartil más alto (contra el más bajo) de los pliegues cutáneos fue de 4,8 para los varones y 5,8 para las mujeres. Por ejemplo, Baker et al36 observaron que un aumento en la adiposidad «por pliegues cutáneos y z-score de IMC», en una cohorte de niños daneses entre los 7-13 años se asoció con ≈22% más de riesgo de tener un evento de ECV en la edad adulta. En contraste, el análisis de una cohorte en 11.000 escoceses no demostró asociación en medidas de adiposidad al ingreso escolar y ECNT en la edad adulta37.
El objetivo complementario en nuestro estudio fue valorar el grado de asociación entre varios indicadores de adiposidad y los FRCV. Para ello, se han valorado las diferencias en grupos según su nivel de adiposidad usando cuatro indicadores. Los resultados muestran que la adiposidad por pliegues cutáneos presenta mayor asociación con la presencia de FRCV que los indicadores IMC y circunferencia de cintura. No obstante, al evaluar la presencia de 2 o más FRCV, la mayoría de indicadores de adiposidad muestran relaciones con esta condición. Sin embargo, los análisis de regresión muestran que los pliegues cutáneos son los únicos que alcanzan una asociación significativa al ajustar por un fuerte indicador de adiposidad relacionado con enfermedad en la edad adulta como es la circunferencia de cintura. Estos resultados indican que el grupo con mayor nivel de adiposidad (especialmente por los pliegues cutáneos) presentan valores más desfavorables en los cuatro FRCV evaluados en pre-púberes.
Limitaciones propias del diseño del estudio pueden encontrarse en este trabajo. Si el objetivo del análisis es únicamente examinar la asociación entre la composición corporal infantil y algunos FRCV, esta limitación es de menor importancia. Sin embargo, si un objetivo es separar los efectos de la adiposidad elevada en la infancia de los efectos de la adiposidad de adultos, se hace necesario dar cuenta de los cambios en la adiposidad en el tiempo. Por lo tanto, la inclusión de indicadores antropométricos en edades tempranas que incluyan no solo el IMC (para el cual ya se tienen curvas centiles desde los 2 años de edad, CDC)38, el peso para la talla y el peso para la edad, sino también medidas de grasa subcutánea a través del espesor de los pliegues cutáneos, podría aportar más datos de la relación causal con algunas enfermedades como el síndrome metabólico y la ECV39. Dichas valoraciones antropométricas y su relación con el riesgo cardiovascular en el pre-púber son de mayor transcendencia si se tiene en cuenta la alta prevalencia de prediabetes en adolescentes con obesidad severa40. En conclusión, los infantes con una adiposidad más desfavorable tienden a presentar mayor riesgo cardiovascular, y es posible que en la etapa pre-púber los pliegues cutáneos subescapular y abdominal estén más relacionados con la ECV que el IMC y la circunferencia de cintura. Se requieren más estudios que confirmen y profundicen los hallazgos de esta investigación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.