El abordaje laparoscópico es el método de elección para el tratamiento de la litiasis vesicular sintomática, y para muchos también lo es para la coledocolitiasis. Algunas situaciones especiales e infrecuentes en el tamaño, número y ubicación de los cálculos o en alteraciones de la anatomía biliar embriológicas o adquiridas pueden generar dificultades para la resolución de estas afecciones con técnicas laparoscópicas habituales. Para estas situaciones describimos 10 estrategias quirúrgicas de aplicación relativamente sencilla y que requieren de escasos recursos económicos, por lo que creemos que pueden adaptarse a la mayor parte de los centros quirúrgicos.
Laparoscopic surgery is the gold standard treatment of symptomatic gallstones. For some, it is also the treatment of choice for choledocholithiasis. Certain special and rare circumstances regarding the number, size and location of bile duct stones or altered bile duct anatomy (embryonic or acquired), can be challenging to resolve with usual laparoscopic techniques. For these situations, we describe 10 surgical strategies that are relatively simple and inexpensive to apply, making them appropriate to be used in most surgical centers.
El abordaje laparoscópico es desde hace décadas el patrón de oro para el tratamiento de la litiasis vesicular, y actualmente también para la coledocolitiasis1.
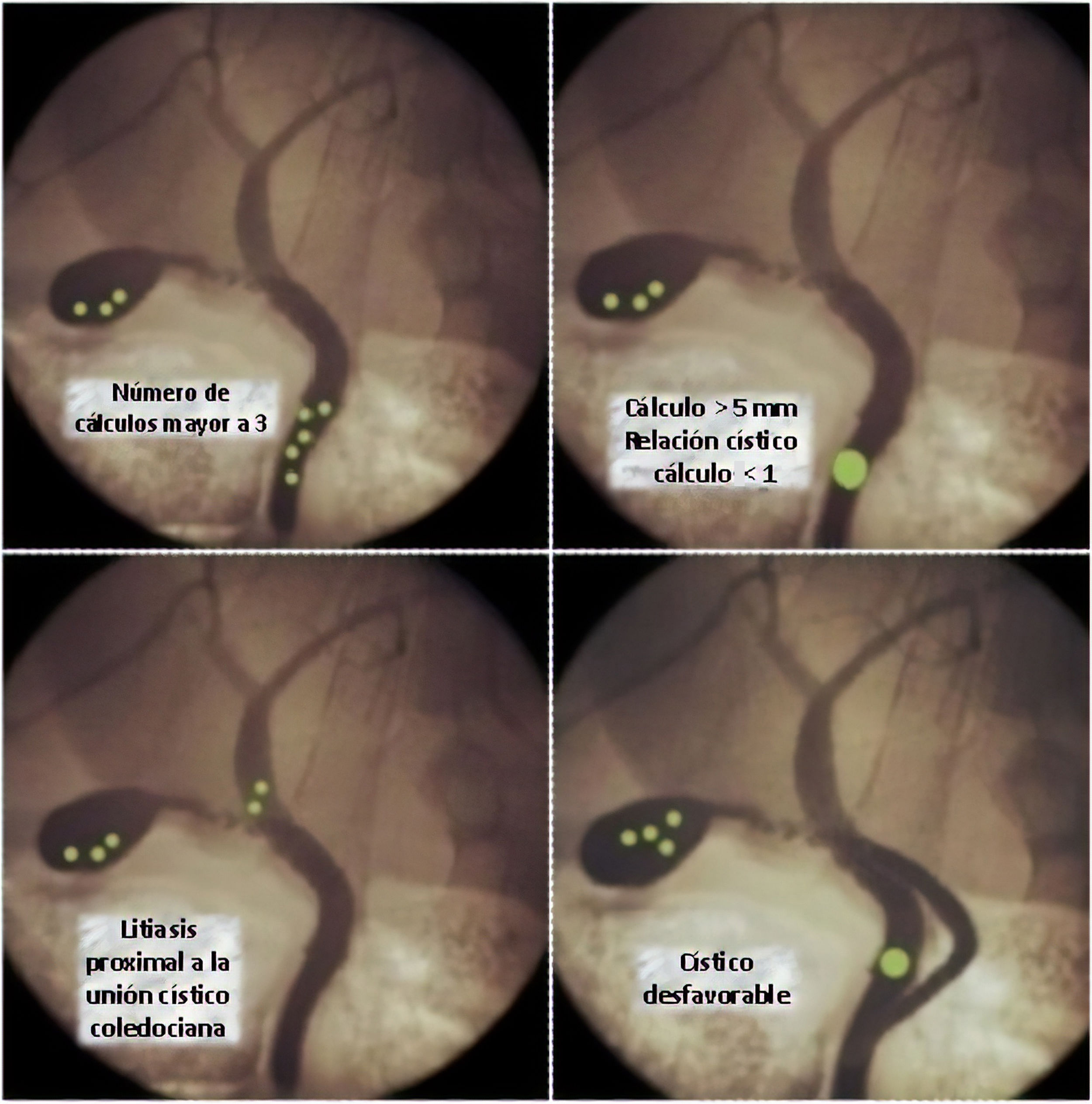
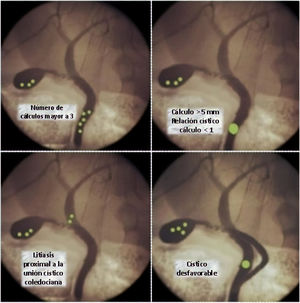
Cuando la inflamación altera la anatomía habitual del triángulo de Calot, o se producen situaciones infrecuentes relacionadas con la coledocolitiasis, la resolución puede acarrear dificultades. Las situaciones desfavorables pueden ser relativas al tamaño, número y ubicación de los cálculos o a variables anatómicas del árbol biliar2–4 (fig. 1).
El objetivo de este trabajo es describir técnicas utilizadas en nuestro servicio para intentar mejorar la eficacia de la cirugía biliar laparoscópica ante situaciones desfavorables.
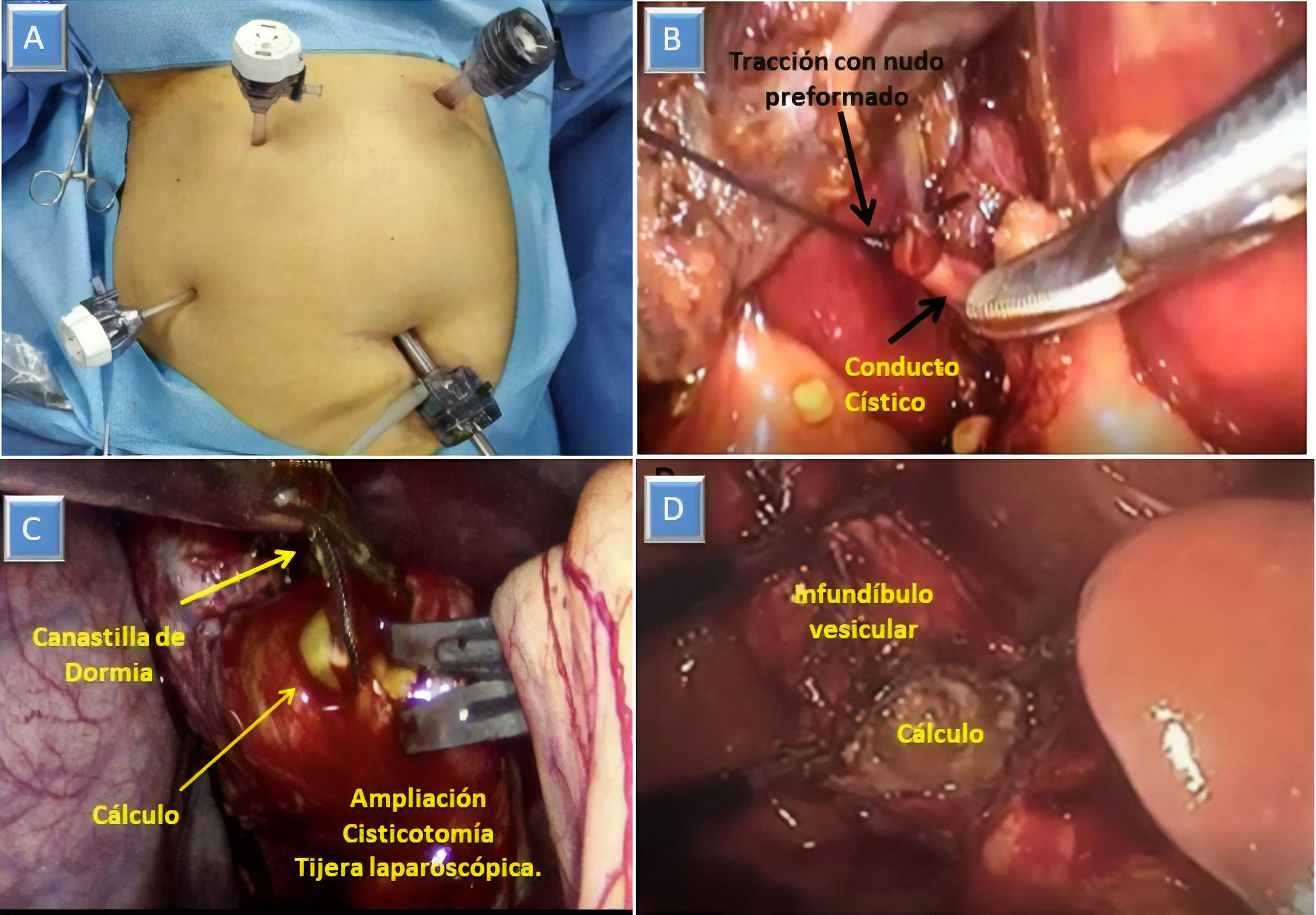
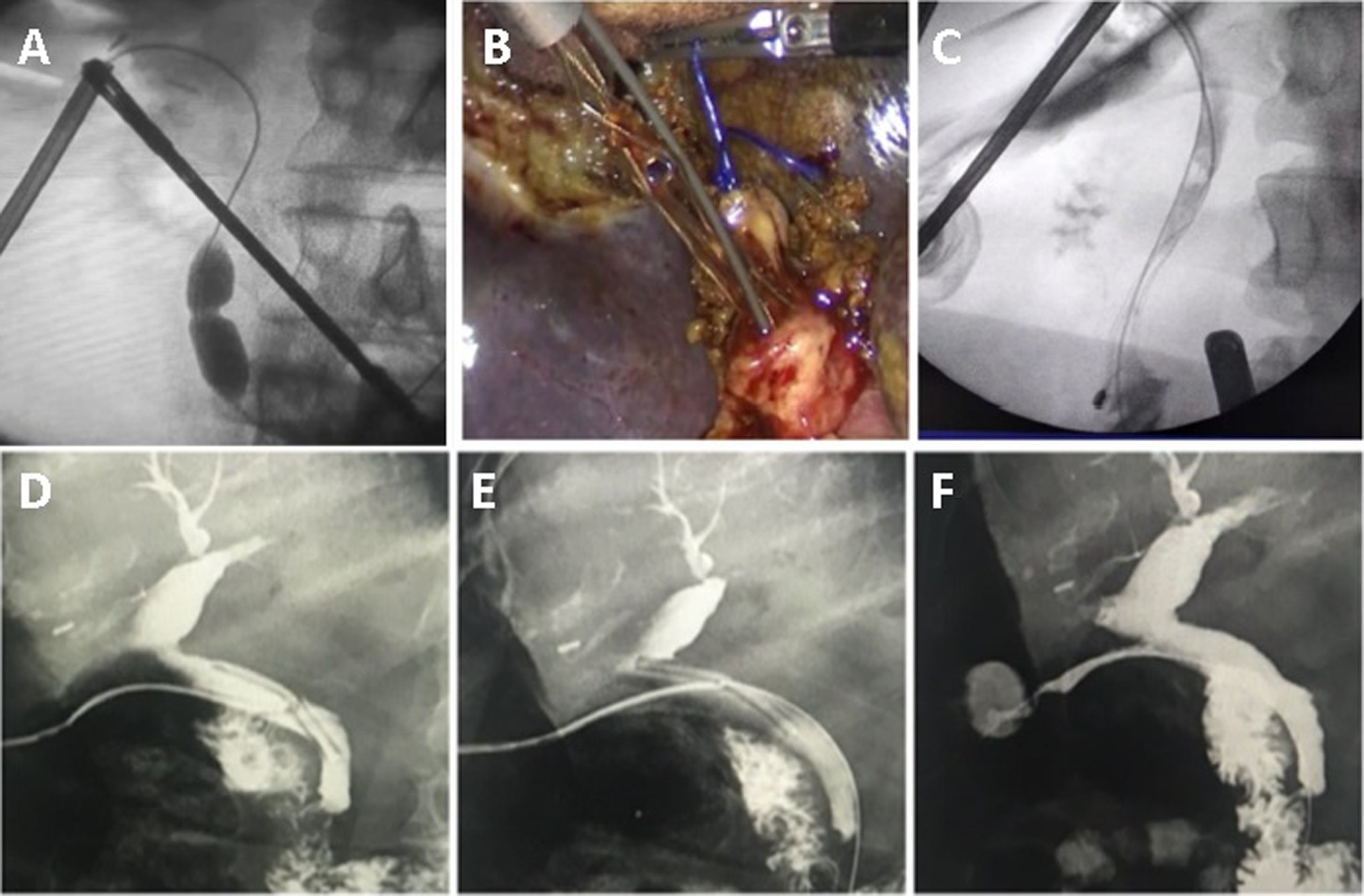
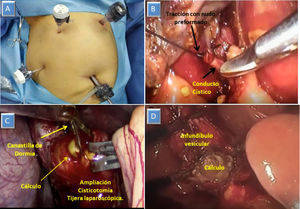
Técnica quirúrgicaColocación de puertos modificadaLa ubicación de los puertos que utilizamos para la colecistectomía laparoscópica es la clásica americana, con el cirujano a la izquierda del paciente. En los casos en que sospechamos coledocolitiasis, y anticipando la necesidad de realizar puntos intracorpóreos, consideramos que la ubicación óptima del puerto epigástrico es a la izquierda de la línea media y del ligamento redondo, en el hipocondrio izquierdo, lo que nos permite tener una mejor angulación para maniobras avanzadas (fig. 2A).
Ligadura de conducto cístico y nueva cisticotomíaAnte una sección total involuntaria del cístico tras la cisticotomía, intentar retomarlo con una pinza para introducir un catéter de colangiografía o una canastilla suele ser dificultoso, especialmente cuando la longitud residual es corta. Una manera sencilla de resolverlo consiste en ligar el conducto seccionado con un nudo preformado tipo endoloop y traccionar del mismo para realizar una nueva cisticotomía y posterior reintroducción de un catéter (fig. 2B).
Ampliación de cisticotomía sobre cálculoCuando la relación cístico/cálculo es<1, es decir que el diámetro del conducto cístico es menor que el cálculo coledociano, el éxito de la instrumentación transcística se ve drásticamente disminuido4.
La maniobra que utilizamos consiste en atrapar el cálculo con la canastilla, arrastrarlo hasta el cístico y ampliar la cisticotomía sobre el cálculo (fig. 2C).
Apertura vesicular y extracción de cálculo enclavado en el infundíbuloLa tracción adecuada del infundíbulo vesicular es uno de los requisitos para una colecistectomía segura5,6. Cuando un cálculo grande ocupa totalmente el mismo, la tracción adecuada resulta difícil, siendo una limitante para lograr la visión crítica de seguridad y aumentando la tasa de conversión5.
La apertura vesicular sobre la cara quirúrgica permite extraer el cálculo y lograr una tracción adecuada (fig. 2D). Esta maniobra puede ocasionar en algunos casos una dificultad agregada por la caída de cálculos en la cavidad peritoneal, por lo que la utilizamos solamente en casos seleccionados de gran dificultad, como el síndrome de Mirizzi tipo 1.
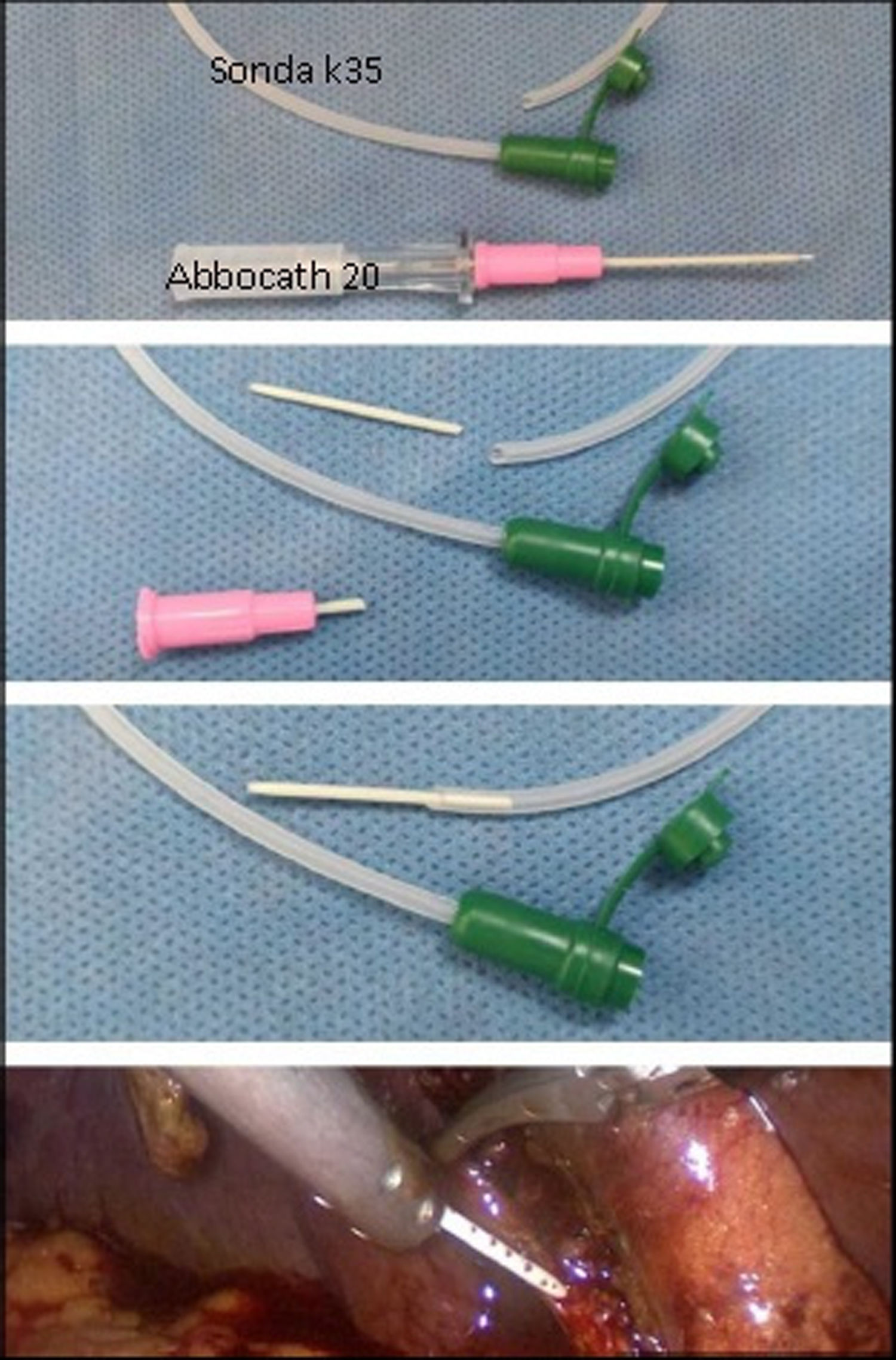
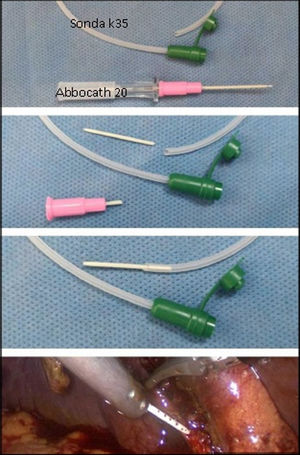
Reducción del calibre del catéter de colangiografíaCuando el diámetro del conducto cístico es menor que el del catéter utilizado para la colangiografía intraoperatoria, una maniobra que realizamos es la introducción de la parte plástica de un catéter sobre aguja (tipo Abbocath) dentro de la luz del catéter de colangiografía. Al introducirlo en la cisticotomía lo tomamos con una pinza atraumática para que no ocurran fugas que interfieran con la nitidez de la imagen (fig. 3). Este recurso fue necesario en muy pocos casos, pero nos permitió llegar al 100% de colangiografías intraoperatorias.
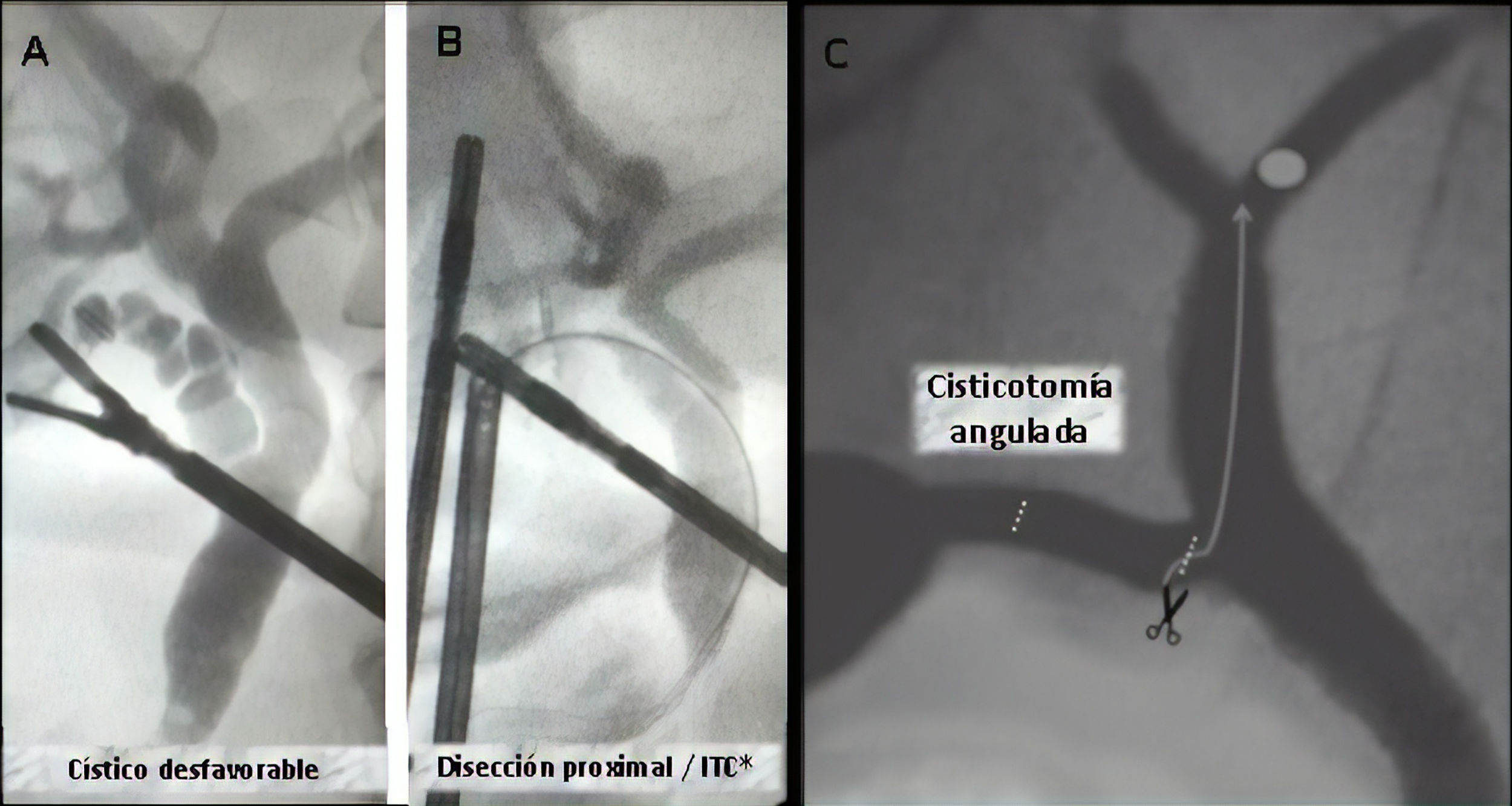
Nueva disección del conducto císticoLa disección adecuada del conducto cístico es aquella con la que logramos la visión crítica de seguridad, sin embargo en císticos desfavorables (cuando tiene un trayecto tortuoso o presenta litiasis cística7,8) es difícil realizar la colangiografía intraoperatoria, y más aún una instrumentación transcística.
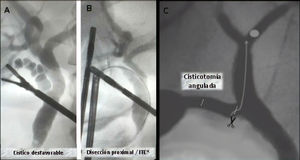
En estos casos es necesaria una nueva disección del conducto más próximo a la vía biliar principal, permitiendo rectificar el trayecto, realizar una nueva cisticotomía y facilitar su canalización e instrumentación posterior (figs. 4A y 4B).
Cisticotomía angulada o coledocotomía mínimaLa presencia de cálculos intrahepáticos es infrecuente, y más aún lo es la imposibilidad de descenderlos por debajo de la unión cístico coledociana. Ante esta excepcional situación realizamos una nueva cisticotomía en la cara inferior, próxima a la unión, que nos permite direccionar la canastilla hacia la vía biliar intrahepática9.
En algunos casos el cierre de la misma debe ser realizado con puntos debido a la proximidad con la vía biliar principal (fig. 4C).
Dilatación papilar anterógrada progresiva y controlada con balón percutáneoBajo guía radioscópica introducimos un balón de dilatación percutáneo sobre un alambre guía hidrofílico de 0,035” (Roadrunner-Cook Medical®) por el conducto cístico, posicionándolo en la papila. La dilatación se realiza de forma progresiva utilizando balones (Quantum TTC-Cook Medical®) de 8 a 20mm de diámetro durante 20segundos a 6atmosferas de presión. No hemos registrado morbilidad con la utilización de alambre guía hidrofílico, así como tampoco falsas vías. Esta estrategia la utilizamos en las siguientes situaciones:
- Rafias coledocianas: tras la extracción completa de cálculos por coledocotomía, y ante una evacuación papilar insatisfactoria o dudosa, realizamos dilatación papilar con balón y cierre primario de colédoco. El objetivo de la dilatación es la disminución de la presión intracoledociana durante el período de cicatrización y evitar colocar un tubo en T o un stent anterógrado.
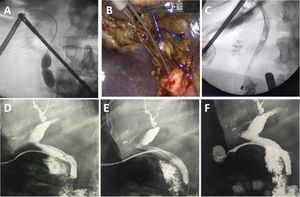
- Síndrome de oclusión coledociana aguda total: esta situación adversa e infrecuente ocurre cuando un cálculo se enclava en el colédoco medio o distal, impidiendo el paso del contraste y la canastilla al duodeno. El tratamiento consiste en intentar pasar un alambre guía al duodeno para introducir un balón percutáneo, que desenclave el cálculo para luego extraerlo con canastilla o progresarlo al duodeno10 (fig. 5A).
Cuerda y canastilla en tándemUna maniobra previa a la dilatación papilar anterógrada que utilizamos ante casos de síndrome de oclusión coledociana aguda total es la introducción de un alambre guía hidrofílico de 0,035” (Roadrunner -Cook Medical®) y una canastilla de Dormia en paralelo o en tándem. El alambre permite pasar entre la vía biliar y el cálculo, logrando su movilización, y la canastilla permite luego de logrado esto la extracción del mismo (figs. 5B y 5C).
Extracción de tubo en T con alambre guíaLa extracción del tubo en T se realiza a las 6-8 semanas tras su colocación y habiendo realizado una fistulografía a los 10 días postoperatorios, comprobando la ausencia de litiasis y la correcta evacuación papilar. La principal complicación de su extracción es la rotura del trayecto y la bilirragia o coleperitoneo posterior. Para evitar esto colocamos un alambre guía hidrofílico de 0,035” (Roadrunner -Cook Medical®) por el tubo en T hasta el duodeno bajo radioscopia, para luego retirar el tubo dejando el alambre en el duodeno. Corroboramos la indemnidad del trayecto realizando una fistulografía por el orifico cutáneo, dando por terminado el procedimiento si no existen fugas o colocando un catéter con el alambre como guía si existe fuga del contraste por rotura del mismo (figs. 5D-F).
DiscusiónEstas 10 estrategias presentadas podrían ser útiles para mejorar la efectividad del abordaje laparoscópico ante situaciones complejas e infrecuentes, minimizando las complicaciones intra y postoperatorias. Las mismas surgieron tras 20 años de experiencia en cirugía laparoscópica en un centro de derivación de enfermedad biliar compleja, y fueron desarrolladas respetando los preceptos de seguridad quirúrgica (tabla 1).
Resultados de estrategias para mejorar la eficacia de la cirugía biliar laparoscópica
| Estrategia | N | Beneficios |
|---|---|---|
| Colocación de puertos modificada | 200 | Mayor comodidad en coledocorrafias |
| Ligadura cística | 18 | Colangiografía intraoperatoria en 100% |
| Ampliación cisticotomía | 45 | Disminución de coledocotomías |
| Apertura vesicular | 25 | Realización de colecistectomía segura |
| Reducción del catéter | 12 | Colangiografía intraoperatoria en 100% |
| Cisticotomía angulada | 5 | Disminución de coledocotomías |
| Nueva disección cística | 120 | Colangiografía intraoperatoria en 100% |
| Dilatación anterógrada | 15 | 10 cierre primario de colédoco sin fugas biliares y 5 SOCATcon extracción completa de cálculos |
| Canastilla/alambre guía hidrofílico en tándem | 3 | Extracción completa de cálculos |
| Extracción de tubo en T | 21 | Sin complicaciones postextracción |
SOCAT: síndrome de oclusión coledociana aguda total.
Resulta difícil, y excede los objetivos de este trabajo, comparar las estrategias mencionadas con la bibliografía disponible, habiendo hallado citas solo de 3 de ellas (cisticotomía angulada, dilatación papilar anterógrada y extracción de tubo en T)9-11.
Con respecto a la cisticotomía angulada y coledocotomía mínima encontramos una publicación para la resolución de litiasis coledociana en pacientes añosos que los autores utilizan para la introducción de un coledocoscopio, mientras que nosotros la utilizamos para direccionar hacia la vía biliar intrahepática una canastilla de Dormia9.
Las publicaciones existentes acerca de dilatación papilar anterógrada evalúan su papel en el manejo de la coledocolitiasis y en cómo mejorar la efectividad del abordaje laparoscópico para lograr la extracción completa. Esto se consigue habitualmente por el paso a través de la papila dilatada de múltiples cálculos. No encontramos ninguna publicación que haga referencia a su utilidad para disminuir las fugas biliares ante el cierre primario de colédoco en pacientes con evacuación papilar enlentecida. Creemos que la dilatación papilar es una estrategia válida que permite mejorar la evacuación papilar, evitando la colocación de un tubo en T o de un stent anterógrado, que requerirá luego de una endoscopia para su extracción10 (tabla 2).
Utilidad y beneficios de las estrategias para mejorar la cirugía biliar laparoscópica
| Situación | Conducta | Beneficios | Inconvenientes | Bibliografía |
|---|---|---|---|---|
| Litiasis coledociana | Puerto epigástrico a la izquierda | Mejor angulación para eventual rafia | Ninguno | Ninguna |
| Sección involuntaria conducto cístico | Ligadura con endoloop y nueva cisticotomía | 100% CIO | Ninguno | Ninguna |
| Cístico incanulable | Adaptación del calibre del catéter | 100% CIO | Ninguno | Ninguna |
| Relación cístico/cálculo<1 | Ampliación cisticotomía sobre cálculo | Disminución de coledocotomías o CPRE | Ninguno | Ninguna |
| Cáclulos intrahepáticos | Cisticotomía angulada o coledocotomía mínima | Disminución de coledocotomías o CPRE | Ninguno | Sí3 |
| Cístico desfavorable y litiasis coledociana | Nueva disección del conducto cístico | Disminución de coledocotomías o CPRE | Ninguno | Ninguna |
| Cálculo enclavado en infundíbulo vesicular | Apertura vesicular | Mejorar tracción vesicular para lograr visión crítica | Diseminación neoplásica potencial | Ninguna |
| SOCAT | Maniobra en tándem | Disminución de coledocotomías, CPREo conversión | ¿Pancreatitis? | Ninguna |
| Rafias coledocianas | Dilatación con balón | Disminución de bilirragias postoperatorias | ¿Pancreatitis? | Ninguna |
| Extracción tubo en T | Extracción con alambre guía hidrofílico | Disminución coleperitoneo postextracción | Ninguna | Sí10 |
CIO: colangiografía intraoperatoria; CPRE: colangiopancreatografía retrógrada endoscópica; SOCAT: síndrome de oclusión coledociana aguda total.
Respecto a la extracción del tubo en T, existe una estrategia de manejo para pacientes inmunocomprometidos en la que los autores inyectan contraste por la piel en forma lateral al tubo, para comprobar la indemnidad del trayecto previo a extraerlo. Si el mismo no está indemne repiten el procedimiento a las 2 semanas11. Creemos que nuestra estrategia permitiría tratar de forma inmediata y sin demoras la rotura del trayecto, que siempre ocurre luego y no antes de sacar el tubo en T. La utilización de un alambre guía permite reemplazar al tubo en T por un catéter percutáneo, evitando así la ocurrencia de bilirragia, biloma o coleperitoneo.
El resto de las estrategias mencionadas son innovaciones técnicas que según nuestro conocimiento aún no están publicadas. Algunas, como la colocación de puertos modificada, tienen más que ver con comodidad que con mejoría de resultados, y otras son estrategias para casos muy infrecuentes, por lo que resulta difícil evaluar su utilidad. El objetivo de esta comunicación es simplemente la introducción y descripción de las mismas, por lo que sería deseable que futuras publicaciones las validaran o las descartaran.
Conflicto de interesesLos autores declaran no presentar ningún conflicto de intereses.