R. Ferreira, F. Gonçalves, H. Rodrigues, N, Oliveira, G. Rodrigues, A. Quintas, R. Abreu, N. Camacho, M.E. Ferreira, J.A. Castro, L. Mota Capitão
Serviço de Cirurgia Vascular, Hospital de Santa Marta, Centro Hospitalar Lisboa Central, Portugal.
Introdução: Tal como a Especialidade de Angiologia e Cirurgia Vascular tem evoluído, a formação durante o internato não tem sido uma constante. Os autores têm como objectivo mostrar as diferenças na formação durante o internato ao longo do tempo, nomeadamente quanto à exposição a procedimentos cirúrgicos e actividade científica.
Métodos: Após identificação dos médicos que terminaram o internato de Angiologia e Cirurgia Vascular entre Janeiro de 2001 e Março de 2014, inclusivé, na instituição, todos os dados foram colhidos retrospectivamente, através da consulta dos currículos para a prova final do internato. A consulta e a colheita de dados foi realizada, após informação dos autores dos respectivos currículos. Os resultados foram obtidos através do coeficiente de correlação de Spearman.
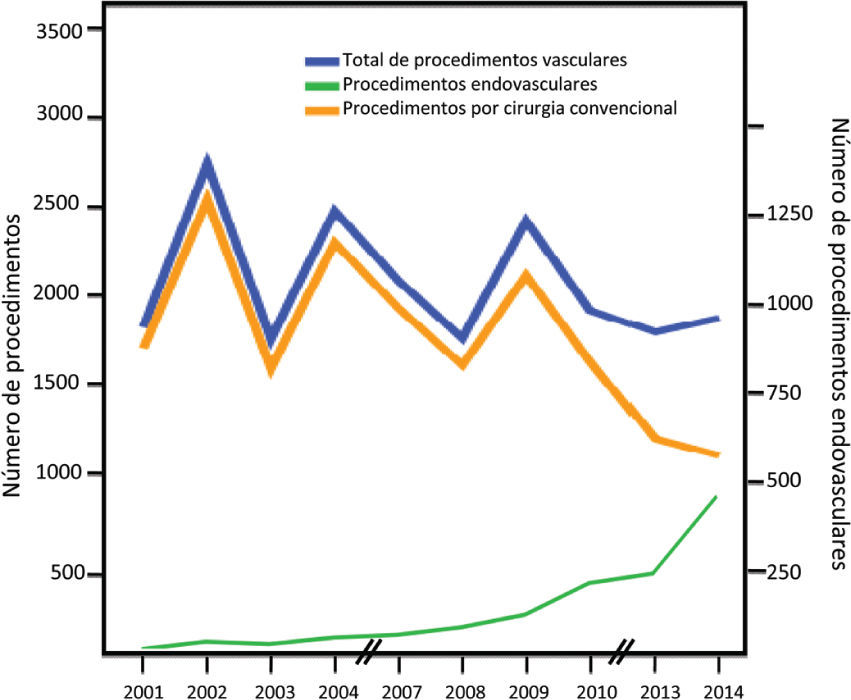
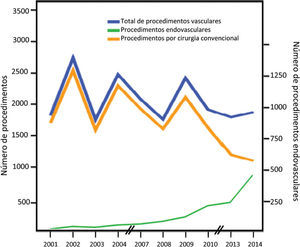
Resultados: De 2001 a 2014, concluiram o internato de Angiologia e Cirurgia Vascular na Instituição 13 sujeitos, com idade média 35±5.7, sendo 33% destes do sexo feminino. A exposição média a procedimentos cirúrgicos foi 2537±316, dos quais 2038±301 foram procedimentos vasculares. A média de trabalhos científicos apresentados como primeiro autor foi 8.9±5.0, e a média de publicações como primeiro autor foi 4.5±6.2. Apesar da exposição a intervenções cirúrgicas se ter mantido aproximadamente constante, verificou-se uma marcada variabilidade na proporção de procedimentos endovasculares (gráfico 1). Constatou-se uma marcada correlação entre o número de procedimentos endovasculares e o período de tempo (Rho = 0.891, p<0.001). Não existiu correlação entre o número de procedimentos ou proporção endovascular no que respeita a idade ou género. Relativamente à actividade científica, a variabilidade também foi grande, tendo-se verificado igualmente uma associação entre o periodo de tempo e o número de publicações (Rho = 0.890, p<0.001) e apresentações (Rho = 0.605, p=0.037). De igual forma, não se identificou correlação entre a actividade científica e a idade ou sexo.
Conclusão: Com estes resultados, pode afirmar-se que a exposição cirúrgica durante o internato se tem mantido estável, que houve uma evolução da proporção dos procedimentos endovasculares, uma crescente preocupação com a vertente científica na formação e que género ou idade não afectaram exposição cirúrgica, adopção de novas técnicas ou actividade científica.
CO2. Stenting vs endarterectomia carotídea – resultados nacionaisR. Castro-Ferreira, A. Freitas, S. Moreira Sampaio, P. Gonçalves Dias, A. Mansilha, J.F. Teixeira, A. Costa Pereira
Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar de São João, Portugal.
Introdução: Apesar do crescente número de estudos, o tratamento ideal da estenose carotídea, em doentes sintomáticos ou assintomáticos, permanece um dos temas mais controversos da patologia vascular. Nenhum estudo comparou, numa perspetiva nacional global, os resultados intra-hospitalares do stenting versus endarterectomia carotídea.
Objetivo: Comparar os resultados intra-hospitalares do stenting versus endarterectomia carotídea. A mortalidade e o risco de AVC foram os outcomes primários. Características demográficas, variações regionais e os dias e custo médio do internamento, também foram variáveis analisadas.
Material e métodos: Entre 2005 e 2013, todos os indivíduos registados com o diagnóstico principal de estenose carotídea, submetidos a endarterectomia ou stenting carotídeo, foram incluídos no estudo. A informação foi obtida através da base de dados central da ACSS. Os dados foram analisados pelo software SPSS.
Resultados: Foram seleccionados para o estudo 5252 doentes, 1351 destes eram sintomáticos (menção de AVC prévio) e 3901 assintomáticos. Foram submetidos a stenting carotídeo 21% dos sintomáticos e 17% dos assintomáticos. Nos doentes sintomáticos, a mortalidade intra-hospitalar foi superior nos submetidos a stenting carotídeo (4.9% vs 1.6% na endarterectomia, p<0.001). Nos doentes assintomáticos não foi encontrada diferença entre os procedimentos na mortalidade intra-hospitalar (0.9% no stenting vs 1.1% na endartrectomia, p=0.678). O risco de AVC não foi diferente entre os procedimentos: 4.9% no stenting vs 6.8% na endarterectomia nos doentes sintomáticos (p=0.243) e 2.5% em ambos os grupos nos doentes assintomáticos. A duração média do internamento foi inferior nos doentes submetidos a stenting carotídeo: 5 vs 7 dias nos doentes sintomáticos (p<0.000) e 2 vs 5 dias nos doentes assintomáticos (p<0.000). Entre 2005 e 2013 foi constatada uma subida gradual da % de stenting carotídeo realizado em doentes sintomáticos e assintomáticos: de 2 para 35% nos doentes sintomáticos e de 7 para 18% nos doentes assintomáticos. A região de Lisboa foi onde se observou a maior relação stenting/endarterectomia em doentes sintomáticos (111 vs 320 endarterectomias). Nos doentes assintomáticos, foi a região centro que realizou o maior número relativo de stenting (228 vs 574 endarterectomias). A região norte foi o local onde menos se realizou stenting carotídeo: 66 vs 363 endarterectomias nos doentes sintomáticos e 89 vs 1102 endarterectomias nos doentes assintomáticos.
Conclusão: Embora a percentagem de realização de stenting carotídeo esteja a subir em Portugal, e este procedimento esteja associado a uma menor duração de internamento, os dados revelam uma maior mortalidade deste procedimento nos doentes sintomáticos.
CO3. Estenose carotídea em doentes sintomáticos submetidos a trombólise cerebral: a intervenção precoce aumenta o risco?G. Queiroz de Sousa1, P. Batista2, L. Mendes Pedro1, P. Garrido1, L. Silvestre1, R. Fernandes1, J. Fernandes e Fernandes1
1Serviço de Angiologia e Cirurgia Vascular, Hospital de Santa Maria, CHLN, Faculdade de Medicina de Lisboa, Centro Académico de Medicina de Lisboa.2Serviço de Neurologia, Hospital de Santa Maria, Unidade de Hemodinâmica Cerebral, Portugal.
Introdução e objectivo: A realização de trombólise cerebral nas primeiras horas após AVC foi difundida nos últimos anos. No entanto, alguns doentes apresentam concomitantemente estenose carotídea grave cujo timing ideal de tratamento cirúrgico tem sido discutido e algumas séries recentes sugerem que o respectivo risco não parece estar aumentado. O objectivo deste trabalho é apresentar a experiência do Serviço em doentes submetidos a endarterectomia carotídea (CEA) após a realização de trombólise cerebral por AVC/AIT.
Material e métodos: Os autores apresentam um estudo retrospectivo de doentes tratados entre 2009 e 2014 por trombólise cerebral no contexto de AVC/AIT e portadores de doença carotídea concomitante. Foi também analisado o subgrupo submetido a CEA por estenose > 70%. Os dados foram obtidos a partir da base de dados dos registos clínicos de todos os doentes submetidos a trombólise no referido período.
Resultados: Trinta e cinco doentes foram submetidos a trombólise cerebral por AVC/AIT e a gravidade da doença carotídea do lado sintomático era a seguinte: > 70%, 10 doentes; 50–70%, 8 doentes; < 50%, 6 doentes; oclusão completa, 11 doentes. Foi identificado um subgrupo de 8 casos que foram operados em doentes com idade média e desvio padrão de 62±13.07 e grau de estenose médio de 92%. Neste grupo, os índices NIHSS e Rankin após a trombólise eram, em média, de 7.5 (1–22) e 2.75 (1–4) respectivamente. A mediana do tempo decorrido entre a trombólise e a cirurgia foi de 12.5 dias. A CEA foi efectuada de forma convencional, com patching sistemático, uso de shunt em 4 doentes de acordo com a pressão residual e a monitorização com DTC. Aos 30 dias, não houve mortalidade, e como morbilidade há a referir 1 hematoma cervical extenso sem necessidade de drenagem cirúrgica.
Conclusões: Apesar de a amostra ser limitada, os resultados sugerem que a CEA pós-trombólise, quando realizada numa fase precoce e em doentes seleccionados, é um procedimento seguro na fase aguda pós-AVC/AIT.
CO4. Sindrome pós-trombótico e qualidade de vida em doentes com trombose venosa ilio-femoralM. Maia, A. Cruz, J. Vidoedo, J. Almeida Pinto
Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar do Tâmega e Sousa, EPE, Portugal.
Objectivo: Caracterizar o síndrome pós-trombótico e a qualidade de vida em doentes com antecedentes de trombose venosa ilio-femoral, possíveis candidatos a trombólise dirigida por cateter na altura do diagnóstico.
Material e métodos: Revisão retrospectiva dos processos clínicos dos doentes com o diagnóstico de trombose venosa ilio-femoral de 01 de Janeiro de 2009 a 31 de Dezembro de 2013. Selecção dos doentes de acordo com os critérios consensualmente aceites para trombólise dirigida por cateter, a quando do diagnóstico. Convocatória para entrevista clínica, realização de eco-doppler venoso dos membros inferiores com preenchimento da escala Villalta e dos questionários VEINS-QOL/Sym e SF-36.
Resultados: De 01 de Janeiro de 2009 a 31 de Outubro de 2013 foram diagnosticadas 369 tromboses venosas profundas dos membros inferiores sendo 39 ilio-femorais, em doentes potencialmente candidatos a trombólise por cateter. Compareceram à convocatória 28 doentes, 86% do sexo feminino com uma idade média de 40 anos. Mais de 64% dos doentes usavam regularmente meia elástica de contenção. Aproximadamente 40% dos doentes apresentava um fator de trombofilia. Mais de 80% evidenciava alterações ao eco-doppler, sendo que 46% mantinha oclusão venosa e 36% refluxo ilio-femoral. Do total dos doentes avaliados, 21% apresentavam insuficiência femoro-poplítea. Cerca de 90% dos doentes evidenciava síndrome pós-trombótico, sendo severo em 18%. A qualidade de vida global, representada pelo estado geral de saúde, foi classificada como má em 43% dos doentes. A vitalidade e a saúde mental foram os parâmetros mais negativamente influenciados. O género masculino associou-se a uma percepção de boa qualidade de vida. Na análise estatística, a presença de alterações ao eco-doppler correlacionou-se positivamente com a ocorrência de síndrome pós-trombótico. Os doentes com insuficiência femoro-poplítea apresentavam queixas álgicas mais incapacitantes, com influência negativa na sua qualidade de vida.
Conclusões: Na literatura, a trombose venosa ilio-femoral associa-se a uma elevada frequência de síndrome pós-trombótico e diminuição da qualidade de vida. Diversos autores propõem uma abordagem invasiva, quer na altura do diagnóstico, quer na fase crónica, na tentativa de restabelecer a permeabilidade venosa e melhorar a qualidade de vida. Neste estudo verificou-se um elevado número de doentes com alterações no funcionamento venoso ao eco-doppler, uma relevante frequência de síndrome pós-trombótico e uma diminuição significativa da qualidade de vida, sugerindo a utilidade de uma alternativa ao tratamento conservador. Serão necessários estudos suplementares para identificar, na população Portuguesa, quais os doentes que mais beneficiarão com esta opção, em função dos recursos existentes.
CO5. A colocação de stent no tratamento do síndrome da veia cava superior de etiologia maligna - experiência de um centroG. Sobrinho, P. Aguiar, P. Albino
Serviço de Cirurgia Vascular, Hospital Santa Maria, Centro Hospitalar Lisboa Norte, Faculdade de Medicina da Universidade de Lisboa, Centro Académico de Medicina de Lisboa, Portugal.
Objectivo: Descrever uma série de doentes com síndrome da veia cava superior (VCS) de etiologia maligna tratados com a colocação de stent num único Centro.
Material e métodos: Uma revisão de 56 doentes consecutivos com síndrome da VCS de etiologia maligna tratados com a colocação de stent entre Outubro de 2005 e Julho de 2013.
Resultados: A colocação de stent no síndrome da VCS foi tentada em 56 pacientes (46 homens, 10 mulheres), com idades compreen-didas entre os 34 e 84 anos (média de 59.3). A taxa de sucesso (TS) foi de 49/57 (86%). O sucesso foi associado com o tipo de obstruções agrupadas da seguinte forma: grupo 1 (a. estenose da VCS ou b. oclusão unilateral da veia inominada com estenose da veia inominada contralateral e VCS normal), grupo 2 (oclusão da VCS excluindo a oclusão bilateral das veias inominadas) e grupo 3 (oclusão bilateral das veias inominadas independentemente do estado da VCS). As taxas de sucesso foram de 100% (39/39), 75% (9/12) e 16.6% (1/6), respectivamente. Estas diferenças foram significativas: grupo 1 vs. grupo 2+3 (p<0.001) e o grupo 2 vs. grupo 3 (p=0.032). Ocorreram complicações agudas em 9 pacientes. Os pacientes nos quais ocorreram complicações agudas eram mais velhos (67.8 vs. 57.6 anos, p=0.019). A morte relacionada com o procedimento foi 3.5% (n=2). A oclusão do stent ocorreu em 3.5% (n=2). A sobrevida dos pacientes foi muito baixa (mediana de 2.6, intervalo < 1–29.6 meses) e independente do sucesso na colocação do stent.
Conclusões: A colocação de stent no síndrome da VCS de etiologia maligna proporciona o alívio imediato e sustentado dos sintomas, neste grupo de pacientes com uma esperança de vida curta e restabelece o acesso venoso central importante para a administração de quimioterapia. Os insucessos técnicos na colocação do stent foram associados com as oclusões da VCS e principalmente com as oclusões bilaterais das veias inominadas.
CO6. Trombo mural em endopróteses aórticas abdominais – significado clínico e factores preditivos da sua formaçãoN. Oliveira, F. Bastos Gonçalves, S. Hoeks, S. Ten Raa, E.V. Rouwet, J.M. Hendriks, F. Moll, H. Verhagen
Serviço de Cirurgia Vascular, Erasmus University Medical Center, Roterdão, Países Baixos. Serviço de Angiologia e Cirurgia Vascular, Hospital do Divino Espírito Santo, Ponta Delgada, Portugal. Serviço de Angiologia e Cirurgia Vascular, Hospital de Santa Marta, Centro Hospitalar de Lisboa Centro, Lisboa, Portugal.
Introdução: A trombose de endoprótese após EVAR tem sido associada à formação prévia de trombo mural intraprotésico. Os objectivos deste trabalho são identificar fatores preditivos da formação de trombo dentro de endopróteses aórticas abdominais e determinar o seu impacto clínico.
Métodos: Uma base de dados prospectiva incluindo 473 doentes submetidos a EVAR entre os anos de 2000 a 2012 foi investigada. Todos os AngioTC pós-operatórios foram avaliados para a presença de trombo intraprotésico utilizando software dedicado com reconstrução tridimensional. Doentes com acumulação de trombo dentro da endoprótese aórtica com > 2mm de espessura atingindo > 25% da circunferência foram incluídos no grupo de estudo e comparados a um grupo de controlo. O endpoint primário foi a ocorrência de eventos tromboembólicos, tendo este sido estimado com curvas de sobrevivência Kaplan-Meier. As características clínicas, anatómicas e da endoprótese constituíram os endpoints secundários e foram testadas utilizando um modelo de regressão multivariada.
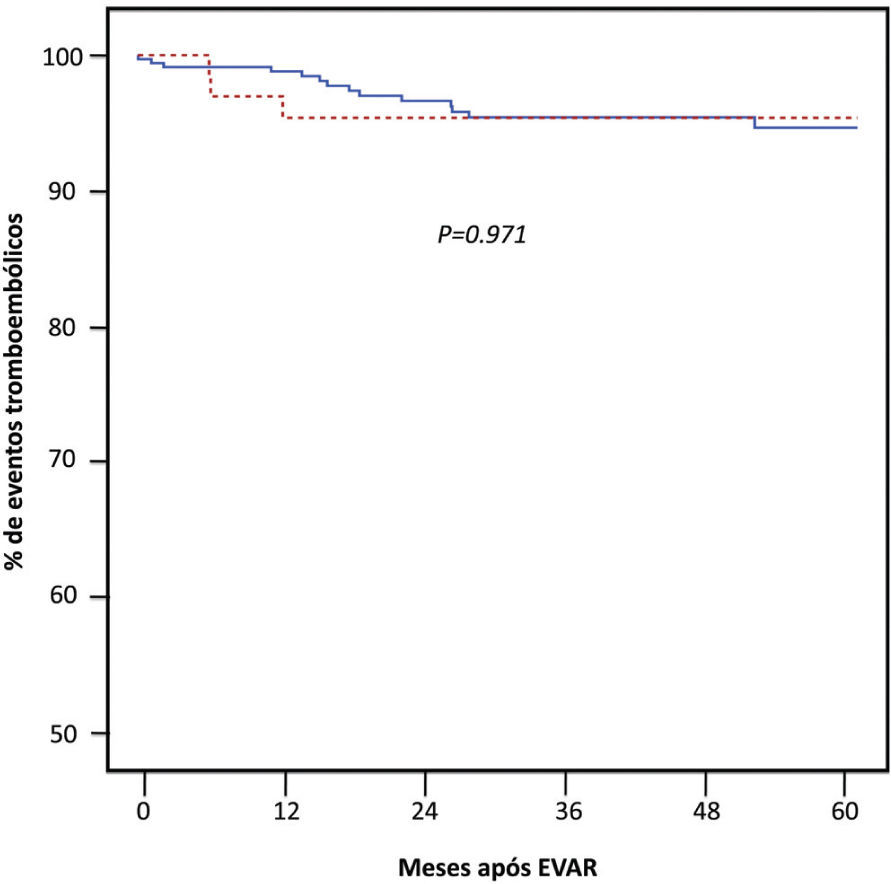
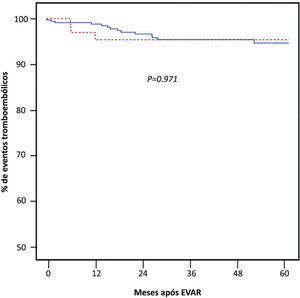
Resultados: Sessenta e oito doentes (16.4%) foram incluídos no grupo de estudo. O seguimento mediano foi de 3.5 anos (2.0–5.5 anos). Em 22 doentes (32.4%) foi identificado a presença de trombo mural significativo nos primeiros 30 dias após EVAR e até ao 1° ano em outros 25 (36.7%). Ao todo foram identificadas 17 tromboses de ramo ou de endoprótese (4.1%), 3 das quais no grupo de estudo (4.4%) (P=0.89). Ocorreram 2 tromboses de endoprótese, todas elas entre os 31 doentes (7.5%) com endoprótese aorto mono-ilíacas (AUI). Em nenhum dos casos foi identificado a presença de trombo n o corpo principal da endoprótese no AngioTC imediatamente precedente ao evento (P=0.53) nem qualquer compromisso do seu outflow. A estimativa de ocorrência de eventos tromboembólicos aos 5 anos foi semelhante entre ambos os grupos (P=0.97) (Figura). Tabagismo (P=0.007), configuração AUI (HR 5.1, IC95% 2.0–13.1), disposição geométrica do componente principal em “barril” (HR 3.3, IC95% 1.7–6.4) e endopróteses contendo poliéster (HR 3.8, IC95% 1.8–8.0) foram associados à ocorrência de trombo mural intraprotésico. A hipocoagulação oral não foi protetora (HR 0.7, IC95% 0.3–1.6).
Conclusões: A formação de trombo dentro do componente principal das endopróteses aórticas abdominais está associada ao tabagismo, configuração AUI, tecido de poliéster e disposição geométrica “em barril” do componente principal da endoprótese mas não à ocorrência de eventos tromboembólicos.
CO7. Evar na ruptura aorto-ilíacaA. Quintas, H. Valentim, J. Albuquerque e Castro, H. Rodrigues, N. Oliveira, G. Rodrigues, R. Ferreira, R. Abreu, N. Camacho, F. Gonçalves, A. Garcia, M.E. Ferreira, L. Mota Capitão
Serviço de Angiologia e Cirurgia Vascular, Hospital de Santa Marta, CHLC, Portugal.
Introdução: A presença de ruptura é um factor que condiciona negativamente o prognóstico imediato da doença aortoiliaca. Com lugar estabelecido no tratamento electivo dos aneurismas da aorta, o EVAR tem vindo a ser utilizado nas situações de urgência, sendo capaz de reduzir a elevada mortalidade perioperatória associada à ruptura aórtica.
Objectivos: Análise retrospectiva de uma série consecutiva de doentes submetidos a EVAR em contexto de urgência com rotura aórtica ou ilíaca (rEVAR) num período consecutivo de 6 anos.
Material e métodos: Todos os doentes tratados por EVAR em contexto de urgência no período compreendido entre Março 2008 e Março de 2014 foram identificados com recurso a uma base de dados prospectivamente construída. Rotura foi definida com identificação em angioTC de hematoma retroperitoneal ou extravasamento de contraste. Apesar de não existir capaci-dade institucional para oferecer EVAR universalmente, é dada preferência ao EVAR sobre cirurgia aberta em doentes anatomicamente favoráveis. Procedeu-se à revisão dos casos incluindo dados demográficos dos doentes, características clínicas de base, avaliação hemodinâmica e laboratorial no peri-operatório, detalhes intra-operatórios e outcome clínico. O endpoint primário aferido foi a 30 dias/intrahospitalar e o secundário as complicações major.
Resultados: Foram tratados 49 doentes por rEVAR, dos quais 43 (88%) homens e com uma idade média de 73.69 anos (± 10.61; min = 47 anos, máx = 90 anos). O EVAR realizou-se maioritariamente por patologia aneurismática degenerativa com 35 aneurismas da aorta abdominal rotos (72%) e 9 aneurismas ilíacos (18%; n=4 iliaca comum; n=5 ilíaca interna). O diâmetro médio do aneurisma era de 7.62cm (± 1.72). As restantes indicações foram: rotura aórtica sem ectasia (6%; n=3), ruptura pós EVAR (n=1) e pseudoaneurisma anastomótico de interposição aorto-aórtica prévia (n=1). Foram realizados 26 EVAR aortobiiliaco (53%), 18 EVAR aortomonoiliaco e crossover (37%), e 5 embolização e exclusão endovascular (10%). O uso de balão intra-aórtico verificou-se apenas em 2 casos. Como procedimentos adjuvantes não planeados foi realizado 1 stenting ilíaco. O modelo de endoprotese utilizado teve a seguinte distribuição Endurant Medtronic® em 59%, Excluder Gore® em 12%, Zenith Cook® em 22%, Excluder C3 Gore® em 5%, e Talent Medtronic® em 2%. 32% dos procedimentos foram realizados sob anestesia local. A mediana de tempo de internamento foi de 7 dias (0–92) e de 2 dias (0–65) em unidade de cuidados intensivos. A taxa de mortalidade aos 30 dias/intrahospitalar foi de 28.5% apresentando uma tendência decrescente ao longo dos anos, e verificou-se uma taxa de complicações aos 30 dias: locais em 20.4% dos doentes e sistémicas em 53%. A presença de síndrome compartimental abdominal verificou-se em 20.4% dos doentes, e constituiu um factor de mau prognóstico.
Conclusão: O EVAR é uma abordagem terapêutica válida e eficaz para o tratamento da patologia aortoiliaca com evidência de ruptura. Os resultados apresentados estão em conformidade com os de outras séries.
CO8. Disseção aórtica tipo B e abdominal: análise da experiência recente de um centro terciárioR. Machado, C. Pereira, L. Loureiro, R. de Almeida
Serviço de Angiologia e Cirurgia Vascular CHP-HSA, Porto, Portugal.
Introdução: A dissecção aórtica (DA) é um evento grave com uma incidência superior à dos aneurismas em rotura. A disponibilidade de exames imagiológicos, nomeadamente a AngioTC, tem vindo a aumentar o número de doentes com este diagnóstico. Procedeu-se á análise da experiência no diagnóstico e tratamento da DA tipo B e dissecção isolada da aorta abdominal (DIAA).
Materiais e métodos: Análise da base de dados prospectiva dos doentes tratados por cirurgia endovascular aórtica e análise retrospectiva dos processos clínicos dos doentes seguidos em consulta por DA tipo B (DATB). Foram registados idade, sexo, co-morbilidades, descrição anatómica do território dissecado, manifestação e tempo de evolução clínica, tratamento médico e/ou cirúrgico efectuados, morbilidade, mortalidade e follow-up.
Resultados e discussão: Foram tratados 13 doentes, 85% homens, idade média de 75.5 anos (64 a 84). Os tipos de dissecção foram: 10 DATP de Stanford (40% agudas) e 3 DIAA (100% crónicas). As DATB apresentavam, com uma exceção, envolvimento da aorta torácica e abdominal. No grupo de doentes tratados medicamente (50%) todos apresentavam aneurismas da aorta torácica com diâmetro variando entre 51mm e 72mm. Com um follow-up médio de 40 meses (26–72 meses) mantiveram-se assintomáticos e no seguimento por angioTC não houve crescimento aneurismático. A mortalidade foi de 0%. No grupo de doentes tratados cirurgicamente (50%) as indicações para tratamento foram: hipertensão não controlável (100%), dor intratável (40%), insuficiência renal aguda (20%), dilatação aneurismática (20%), rotura aorta abdominal (20%) e paraplegia (20%). Os tratamentos efetuados foram: Drenagem de líquor+Pontagem carotido-subclávia esquerda+TEVAR+EVAR (20%), Drenagem de líquor+TEVAR+EVAR (20%), TEVAR+EVAR (20%), TEVAR (20%), auto-transplante renal (20%). A morbilidade foi de 20% (insuficiência respiratória) e a mortalidade aos 30 dias foi de 0%. O seguimento médio foi de 10 meses (2 a 16 meses) com uma mortalidade de 20% (1 morte por pneumonia). No grupo de doentes com DIAA a indicação para tratamento foi aneurisma (100%). Os tratamentos realizados foram EVAR-ABI (66%) e EVAR-prótese tubular (33%). A morbilidade e mortalidade deste grupo foram de 0%. O seguimento médio é de 68 meses (18 a 144 meses), com uma re-intervenção por endoleak tipo 1.
Conclusão: Na nossa experiência a mortalidade global do tratamento da DATB e DIAA foi 8%. Nos doentes tratados medicamente com DATB é de realçar a estabilidade do diâmetro aneurismático e no grupo tratado cirurgicamente a importância do tratamento endovascular. O tratamento endovascular da DIAA por degenerescência aneurismatica apresenta resultados semelhantes aos do aneurisma degenerativo.
CO9. Tratamento endovascular de patologia da aorta torácica: experiência institucional em tevarA. Quintas, J. Albuquerque e Castro, F. Gonçalves, H. Rodrigues, R. Ferreira, N. Oliveira, G. Rodrigues, R. Abreu, N. Camacho, A. Garcia, M.E. Ferreira, L. Mota Capitão
Serviço de Angiologia e Cirurgia Vascular, Hospital de Santa Marta, CHLC, Portugal.
Introdução: O TEVAR é uma modalidade terapêutica emergente que tem vindo a revolucionar a abordagem de diferentes tipos de patologia da aorta na sua localização torácica.
Objectivo: Avaliação da experiência institucional do Serviço de Angiologia e Cirurgia Vascular.
Material e métodos: Análise retrospectiva da série consecutiva de todos os doentes com patologia da aorta torácica e/ou toracoabdominal submetidos a TEVAR na nossa instituição. Foram excluídos aqueles com uso concomitante de endopróteses fenestradas/ramificadas abdominais.
Resultados: Desde Abril 2005 até Março de 2014, 77 doentes foram submetidos a TEVAR com idade média de 66 anos (máx 86; mín 14). As indicações incluíram: 45 aneurismas (58.4%), 17 dissecções aórticas Stanford B (22.1%), 12 no contexto de outros síndromes aórticos agudos (15.6%), 2 por ateroembolismo (2.6%) e um por fístula aortoesofágica (1.3%). Na patologia aneurismática, a distribuição anatómica da doença foi a seguinte: 11.1% na aorta ascendente e arco aórtico, 75.6% na aorta torácica descendente e 13.3% toracoabdominal. A dissecção aórtica tipo B complicada foi a segunda indicação mais prevalente para TEVAR, sendo de apresentação aguda em 13 (76.5%) e crónica em 4 (23.5%). As complicações na base da intervenção foram dilatação aneurismática em 35.3% (n=6), malperfusão com isquemia de órgão alvo 47%(n=8), desconhecida em 17.7% (n=3). Foi realizada técnica Petticoat em 7 casos (41.2%), e foram realizados procedimentos adjuvantes em 17.6% (stenting renal n=2; stenting ilíaco n=1). Dentro dos outros síndromes aórticos agudos, 1/3 dos TEVAR foram realizados no contexto de úlcera aórtica penetrante (n=4), 1/4 por hematoma intra-mural (n=3) e os restantes por ruptura/pseudoaneurisma (n=5).
O diâmetro médio das dilatações aneurimáticas foi de 69.64mm (máx 150mm). A ruptura foi uma apresentação da patologia em 23.1% dos doentes. 20.9% dos doente tinham antecedentes de cirurgia aórtica prévia. As endopróteses utilizadas foram 31 Valiant Medtronic® (43.7%), 14 TAG Gore® (19.7%), 21 Zenith TX2 Cook® (29.6%), 2 Zenith TX1 Cook® (2.8%), 1 Relay Plus® (1.4%), 1 Talent Medtronic® (1.4%) e outras em 1.4%. A mediana de dias de cuidados intensivos foi 2 (0–42) e a mediana de suporte tranfusional foi de 2 UCE. A taxa de mortalidade aos 30 dias ou intra-hospital foi de 18.6% com maior mortalidade na doença aneurismática. Intraoperatoriamente foram tratadas 7 complicações relacionadas com vaso de acesso, 2 casos de dissecção aórtica, 1 caso de trombose arterial membro inferior e 1 endoleak tipo IA. A taxa de re-intervenções secundárias foi de 17%, com as indicações: 11 endoleaks (4 Ia, 4 Ib, 1 II, 2 III, 1 indefinido), 2 isquemias mesentéricas e 2 fístulas aortoesofágicas.
Conclusões: A série apresentada traduz uma experiência institucional favorável com resultados perioperatórios e a médio prazo reprodutíveis em conformidade com outras séries e que o TEVAR é um procedimento seguro e eficaz para o tratamento de diferentes patologias da aorta torácica.
CO10. Consulta multidisciplinar do pé diabético – avaliação dos factores de mau prognósticoV. Ferreira1, J. Martins1, L. Loureiro1, T. Loureiro1, L. Borges1, D. Silveira1, S. Teixeira1, D. Rego1, J. Gonçalves1, G. Teixeira1, A. Carvalho2, C. Freitas2, H. Neto2, C. Amaral2, I. Gonçalves3, J. Muras3, R. Carvalho2, R. Almeida1
1Serviço de Angiologia e Cirurgia Vascular;2Serviço de Endocrinologia;3Serviço de Ortopedia, Hospital de Santo António, Centro Hospitalar do Porto, Portugal.
Introdução: A diabetes mellitus (DM) é responsável por 70% das amputações não traumáticas de membros inferiores e 85% destas são precipitadas por úlceras. Objectivo, caracterização epidemiológica e resultado da intervenção dos utentes observados na consulta multidisciplinar do pé diabético.
Material e métodos: Estudo observacional retrospectivo das primeiras consultas realizadas no âmbito da consulta multidisciplinar do pé diabético, durante o primeiro semestre de 2013. Revisão do processo clínico e avaliação das características epidemiológicas dos pacientes, a investigação clínica realizada, meios complementares de diagnóstico, e o resultado final (cicatrização da lesão, amputação minor ou major, revascularização ou morte). Foi estudada a significância estatística das diferenças encontradas com o teste Qui2 para as variáveis categóricas e One-way ANOVA para as variáveis contínuas com um nível de significância definido 0.05.
Resultados: Foram realizadas 361 primeiras consultas multidisciplinares do pé diabético no período em estudo, 82% das quais por ulceração (31.3% neuropáticos e 68.7% neuroisquémicos). Relativamente aos doentes com lesões neuroisquémicas, 66% eram do sexo masculino, 34% sexo feminino, com idade média de 71 anos. O tempo de seguimento em consulta médio foi 151 dias. Dos doentes que mantiveram o seguimento, 39% obtiveram cicatrização das lesões, 26% foram submetidos a amputação minor e 12% foram submetidos a amputação major do membro, 10% mantêm seguimento actualmente, 11% abandonou a consulta e 2% faleceram durante o seguimento. 8% dos doentes foram submetidos a revascularização cirúrgica e 19% foram submetidos a intervenção endovascular. A presença de nefropatia diabética influencia negativamente a probabilidade de cicatrização (p=0.008). Os doentes com insuficiência renal e dependência de terceiros têm maior risco de serem submetidos a amputação major (p=0.008). Não foi possível demonstrar influência com significância estatística dos restantes fatores avaliados no resultado final da intervenção.
Conclusões: A etiologia multifactorial das úlceras do pé diabético torna difícil a previsão do resultado final da intervenção. A consulta multidisciplinar, intervindo nos vários componentes etiológicos, está associada a melhoria do prognóstico. 39%% dos doentes com úlcera isquémica obtiveram cicatrização primária da lesão. A presença de insuficiência renal e dependência de terceiros aumenta a probabilidade de amputação major.
Sessão Comunicações Orais 1CO11. Técnica inovadora para o tratamento endovascular de fístulas artério-venosas de alto débitoG. Cabral, J.M. Tiago, T.S. Costa, J.L. Gimenez, D. Cunha e Sá
Departamento de Angiologia e Cirurgia Vascular, Hospital Beatriz Ângelo, Loures, Portugal.
Introdução: As fístulas artério-venosas (FAV) iatrogénicas entre vasos viscerais são raras, estando descritos cerca de duas dezenas de casos, a maioria associadas a procedimentos cirúrgicos prévios. Embora possam permanecer assintomáticas durante anos, finalmente evoluem para insuficiência cardíaca de alto débito ou para hipertensão portal, tornando mandatório o seu tratamento. A cirurgia convencional tem sido o tratamento habitual destas FAV, mas a utilização de métodos endovasculares, evitando possíveis complicações inerentes à exploração de um abdómen hostil e à laqueação de vasos de parede fina altamente pressurizados, em locais de difícil acesso, é bastante apelativa. São, no entanto, excepcionais os casos de tratamento endovascular de FAV entre vasos viscerais, devido à anatomia e hemodinâmica adversa das FAV, que gera dificuldades de acesso e risco de migração do material de embolização e de rotura dos vasos a tratar.
Objectivo: Os autores descrevem uma técnica para embolização de FAV de alto débito, com base na experiência adquirida no tratamento de um doente com FAV iatrogénica entre a artéria gástrica esquerda e a veia coronária estomáquica.
Material e métodos: Um doente de 65 anos, sexo masculino, com antecedentes de gastrectomia parcial Bilroth 2, é admitido com quadro de anemia em contexto de hemorragia digestiva baixa. Realizou Angio TC que revelou FAV entre a artéria gástrica esquerda e a veia coronária estomáquica, com evidência de hipertensão portal. O tratamento endovascular consistiu em: Abordagem da artéria umeral proximal e acesso com introdutor 5 F; Posicionamento de bainha 5F, 100cm na placa visceral, seguido de cateterização selectiva do tronco celíaco e artéria gástrica esquerda com cateter DAV™; Libertação simultânea de 2 coils Detach™ 50cm (Cook Medical®) seguida de embolização da artéria aferente com 7 coils Nester 2×18mm.
Resultados: O procedimento de libertação de coils, idealizado e posto em prática neste caso, permitiu a resolução completa da FAV, através da exclusão da artéria aferente, sem compromisso das artérias esplénica e hepática, evitando a embolização de material para a veia porta. A libertação simultânea de 2 coils de grandes dimensões impossibilita a migração destes para o sistema venoso e permite a entrega de múltiplos coils de menores dimensões na artéria aferente com toda a segurança. Ao fim de 6 meses o doente encontra-se assintomático, com exclusão completa da FAV em TC de controlo.
Conclusões: Os autores consideram que a libertação simultânea de coils é uma técnica inovadora, com aplicabilidade em casos de FAV de alto débito, independentemente da localização.
CO12. Falencia múltipla de acessos para hemodiálise em doentes com trombose venosa centralM.T. Vieira, G. Queiroz de Sousa, J. Vieira, P. Amorim, J. Fernandes e Fernandes
Serviço de Cirurgia Vascular, Centro Hospitalar Lisboa Norte, Portugal.
Objectivos: Os doentes dependentes da hemodiálise crónica apresentam frequentemente complicações na drenagem venosa central devido ao uso de cateteres centrais. Nos doentes com acessos funcionantes a trombose venosa central pode resultar num quadro de hipertensão venosa, edema do membro e até falência do próprio acesso. A angioplastia e a utilização de stents, por vezes, é pouco eficaz pelo que é necessário construir acessos pouco usuais como axilo-axilar (colar cervical ou unilateral) e na coxa. O objectivo dos autores foi rever os resultados deste tipo de cirurgia neste centro hospitalar.
Material: Num período que decorreu entre Janeiro de 2010 e Dezembro de 2013 foram operados 471 doentes de acessos para hemodiálise. Neste grupo 16 apresentavam trombose venosa central que levou à realização de 18 cirurgias, 14 na coxa e 4 na subclávia.
Resultados: Todos os acessos foram puncionados e estavam permeáveis aos 6 meses, apesar de 50% (7) dos acessos na coxa terem sidos submetidos a trombectomia e/ou angioplastia. Temos 2 “colar cervical” e 2 axilo-axilar homolateral com permeabilidade entre os 6 e os 12 meses. O acesso com o período maior de permeabilidade é na coxa e tem 24 meses de utilização. Dois doentes falecidos por causas não relacionadas com o acesso.
Conclusão: Nos doentes em hemodiálise crónica com falência múltipla de acessos e trombose venosa central por vezes é necessário efectuar cirurgias pouco usuais ou com risco elevado de complicações de modo a evitar a utilização permanente de cateteres venosos centrais.
CO13. Registo clínico dos acessos vasculares á hemodiálise de uma populaçãoL. Borges, E. Dias, F. Oliveira, I. Cássio
Serviço de Angiologia e Cirurgia Vascular, Hospital do Divino Espírito Santo de Ponta Delgada, EPE, Portugal.
Introdução e objetivo: A falência de múltiplos acessos vasculares á hemodiálise e as complicações relacionadas com os mesmos, associadas ao início recente de intervenção endovascular nos acessos disfuncionais na nossa instituição, criaram a necessidade de elaboração de uma base de dados com o registo dos acessos vasculares atuais e prévios de todos os doentes atualmente em hemodiálise.
Material e métodos: Análise retrospectiva de um total de 94 doentes em hemodiálise durante o ano de 2013, dos quais 58 homens (62%) e 36 mulheres (38%), com idades compreendidas entre os 27 e os 88 anos (média: 60 anos), tendo-se procedido à avaliação e registo, para cada um deles, da data de início de hemodiálise, comorbilidades, acessos vasculares atual e prévios, datas da criação dos referidos acessos e complicações relacionadas com os mesmos.
Resultados: Os acessos vasculares atualmente utilizados nesta população dividem-se em 64 autólogos (68.1%), 18 protésicos (19.15%) e 12 cateteres de longa duração (12.75%). Dos doentes com acessos autólogos, 39 nunca tiveram um acesso prévio (61%), 20 tiveram 1 acesso (31%) e 5 tiveram 2 ou 3 acessos anteriormente (8%). Dos doentes com acessos protésicos, 4 nunca tiveram um acesso prévio (22%), 13 tiveram entre 1 a 3 acessos (72%) e 1 doente teve 6 acessos (6%). Dos 12 doentes com cateteres, 2 nunca tiveram outro tipo de acesso (17%) e os restantes 10 tiveram entre 1 a 6 acessos prévios (83%). Os acessos prévios registados foram 61 autólogos, 32 protésicos e 1 cateter. De um total de 39 complicações ocorridas em 29 doentes (31%), relativamente a todos os acessos atuais e prévios, 24 destas ocorreram em acessos autólogos (19%), 14 em enxertos protésicos (28%) e 1 associada a cateter (8%). A complicação mais frequente foi o aneurisma venoso de fístula arteriovenosa (10/26%).
Conclusão: A elaboração desta base de dados confirmou a necessidade de registo dos procedimentos efetuados nos doentes em hemodiálise, assim como das suas complicações, realçando a importância da planificação do acesso vascular à hemodiálise, com base no conhecimento dos acessos prévios do doente e na avaliação do território vascular do mesmo por ecodoppler, e da elaboração de um protocolo de follow-up. O facto da hemodiálise ser intra-hospitalar e a proximidade existente entre as especialidades de Nefrologia e Cirurgia Vascular são benéficos no que diz respeito á sinalização e intervenção de acessos disfuncionais ou de complicações relacionadas com os mesmos.
CO14. Tratamento cirúrgico de aneurismas da artéria umeral associados ao acesso vascular de hemodiáliseT. Loureiro, C. Pereira, P. Pinto, I. Silva, P. Almeida, L. Loureiro, D. Silveira, L. Borges, S. Teixeira, D. Rego, J. Gonçalves, V. Ferreira, G. Teixeira, R. Almeida
Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar do Porto, Hospital Geral de Santo António, Portugal.
Introdução: A dilatação difusa da artéria umeral associada aos acessos de hemodiálise de longa duração no cotovelo é relativamente comum. A sua degeneração aneurismática inclusive após a laqueação do acesso é, contudo, uma entidade rara com poucos casos descritos na literatura.
Material e métodos: Foi realizada a revisão dos aneurismas da artéria umeral associados a fístulas arteriovenosas para hemodiálise no cotovelo, tratados nos últimos 6 anos. De 2008 a 2014 foram tratados 5 aneurismas da artéria umeral, 3 dos quais com desenvolvimento após a laqueação do acesso; 4 doentes do sexo masculino e um do sexo feminino, com idade média de 54 anos. Apenas um caso foi sintomático com manifestações de tromboembolismo digital, apresentando-se os restantes como massas pulsáteis. A cirurgia convencional com resseção do aneurisma e pontagem concomitante foi a opção em todos os casos. Como conduto foi usada veia grande safena em dois casos, veia cefálica em dois casos e prótese de ePTFE num caso. Todos se encontram patentes, sem recidiva ou outras complicações à data de realização deste trabalho.
Discussão: Os aneurismas da artéria umeral associados ao acesso de hemodiálise no cotovelo são uma entidade rara e os fenómenos tromboembólicos para a mão e dedos a sua complicação mais temida. Surgem habitualmente em doentes com acessos de longa duração podendo desenvolver-se mesmo após a laqueação destes. São habitualmente apontadas como causas o aumento do fluxo na artéria, fatores derivados do endotélio em resposta ao shear stress e o aumento da resistência após a laqueação do acesso. O tratamento cirúrgico com resseção e pontagem é o tratamento de escolha com bons resultados a longo prazo.
CO15. Complicações vasculares do transplante renal – a contribuição da cirurgia vascularT. Ferreira1, A. Ministro1, P. Martins1, J. Tiago1, L. Batista2, I. Santos2, N. Alves2, J. Fernandes e Fernandes1
1Clínica Universitária de Cirurgia Vascular;2Serviço de Cirurgia I, Hospital de Santa Maria, CHLN; Faculdade de Medicina da Universidade de Lisboa, Centro Académico de Medicina de Lisboa, Portugal.
Introdução: As complicações vasculares são o segundo tipo mais frequente de complicações no pós-transplante renal (a seguir às urológicas) e conduzem frequentemente a disfunção e perda do enxerto. A susceptibilidade à infecção e os fenómenos de rejeição são factores etiológicos que assumem particular relevância neste subgrupo de doentes.
Material e métodos: Os autores apresentam dois casos de complicações vasculares pós-transplante renal operados na instituição. Em ambos os casos a suspeita diagnóstica foi suscitada por uma progressiva disfunção do enxerto e confirmada por EcoDoppler e Angio-TC. O primeiro caso refere-se a um homem de 54 anos intervencionado por falso aneurisma micótico da anastomose arterial associado a estenose da artéria renal do enxerto. A cirurgia consistiu em bypass ilio-renal com veia safena interna invertida e ressecção do aneurisma com reconstrução topo-a-topo da artéria ilíaca externa. O segundo caso refere-se a uma mulher de 33 anos com transplante renal realizado a nível da veia cava inferior e reintervencionada por kinking da artéria renal do enxerto. A solução cirúrgica passou pela secção da artéria renal e reanastomose topo-a-topo.
Resultados: Em ambos os casos ocorreu recuperação da função renal para níveis semelhantes aos do pós-transplante imediato, mantendo-se os enxertos renais a funcionar em boa condição 2 e 3 meses após reintervenção, respectivamente.
Conclusões: As complicações vasculares são uma importante causa de falência do enxerto renal. A vigilância apertada e um elevado nível de suspeição permitem um diagnóstico precoce e uma intervenção atempada, com melhores perspectivas de recuperação da função renal.
CO16. Tratamento de fístula artériovenosa da femoral profunda. qual a melhor estratégia?L. Vilaça, J. Carvalho, J. Oliveira, P. Pimenta, A. Assunção
Serviço de Cirurgia Vascular e Endovascular, Hospital de Braga, Portugal.
Introdução: A apresentação clínica de fístulas artériovenosas (FAV) traumáticas de alto débito, vários anos após o traumatismo, é rara. A sua correção está indicada e as opções terapêuticas são diversas e dependem da localização. Atualmente, o tratamento endovascular é tido como a primeira opção, devido à reduzida morbimortalidade que lhe é inerente. As complicações deste tipo de intervenção são raras mas potencialmente graves. Estas complicações devem ser antecipadas porque a conversão para cirurgia clássica é sempre uma possibilidade.
Material e métodos: É apresentado um caso de um homem de 50 anos com história de traumatismo por arma de fogo, 30 anos antes, no terço superior da coxa esquerda. Por edema progressivo e exuberante do membro inferior esquerdo, com longo tempo de evolução, realizou AngioTC. Este exame revelou FAV de alto débito das artéria e veia femorais profundas e ectasia marcada do eixo arterial ilíaco esquerdo. Mostrava ainda aneurisma volumoso da veia ilíaca esquerda (9cm de diâmetro). Atendendo à dificuldade de acesso condicionada pelo edema severo e ao risco hemorrágico, optou-se por tratamento endovascular. Assim, o doente foi submetido a embolização de FAV com 7 HydroCoil Azur tridimensionais, por crossover. Para prevenção de possível migração dos coils, decidiu-se colocar filtro cava e ainda um balão oclusor na artéria ilíaca esquerda. Este balão, colocado por via axilar, permitiu diminuir o débito da FAV e proporcionar maior precisão na embolização. Contudo, no final do procedimento, aquando da desinsuflação do balão oclusor ilíaco, verificou-se migração imediata de todos os HydroCoils para o saco aneurismático da veia ilíaca, tendo 1 ficado retido no filtro cava. Face a esta complicação, impôs-se a conversão para cirurgia aberta. Procedeu-se, então, a laqueação da FAV, por abordagem directa e exérese dos HydroCoils do saco aneurismático. O pós-operatório foi complicado por deiscência de sutura inguinal e linforragia. Três meses após o procedimento, o doente refere melhoria clínica significativa, com regressão quase completa do edema. Mantém filtro cava e hipocoagulação oral.
Conclusão: As fístulas de alto débito constituem um desafio terapêutico, não só pela sua raridade mas também pela complexidade de abordagem. A terapêutica endovascular é a alternativa mais apetecível, estando a cirurgia aberta cada vez mais reservada para os casos de insucesso e complicações da primeira. Contudo, esta deve ser uma decisão individualizada e adaptada a cada doente. Muitas vezes estas intervenções, em vez de concorrentes, são complementares.
CO17. Infeção da ferida cirúrgica inguinal: realidade de um serviçoG. Teixeira, L. Loureiro, T. Loureiro, D. Silveira, S. Teixeira, D. Rego, V. Ferreira, J. Gonçalves, L. Borges, A. Matos, R. de Almeida
Serviço de Angiologia e Cirurgia Vascular, Hospital de Santo António, Centro Hospitalar do Porto, Portugal.
Introdução e objectivo: A abordagem inguinal está presente em muitos procedimentos arteriais da cirurgia vascular. As infeções desta incisão estão relacionadas com aumento da morbilidade, do tempo de internamento e custos associados, amputações e morte. A literatura descreve taxas de infeção de 3 a 44%. O presente estudo relata a incidência da infeção da ferida cirúrgica inguinal num serviço de Angiologia e Cirurgia Vascular de um Hospital Universitário.
Materiais e métodos: Análise prospectiva de uma base de dados retrospectiva de todas as cirurgias vasculares realizadas no Bloco Operatório durante um período de 6 meses. Procedeu-se à análise individualizada de todos os processos clínicos dos doentes submetidos a cirurgias arteriais por abordagem inguinal, tendo sido documentado: idade, género, co-morbilidades, patologia que motivou intervenção, procedimentos cirúrgicos, abordagem inguinal prévia (incluindo punção arterial), infeção ativa, terapêutica antitrombótica e profilaxia antibiótica. No grupo com complicações foi registado: tipo de infeção segundo classificação de Szilagyi, outras complicações (hematoma ou linforragia), tratamento realizado (cirúrgico e não-cirúrgico), tempo de internamento, taxa de amputação e mortalidade. São descritas as estratégias de prevenção da infeção da ferida operatória em vigência no nosso serviço.
Resultados: Durante os primeiros 6 meses de 2013 foram realizadas 667 cirurgias, 399 arteriais. Em 149 foram abordados os vasos arteriais inguinais (total de 188 incisões). A idade média da população foi 69 anos, 79.2% do género masculino. As principais co-morbilidades foram HTA (71.8%), tabagismo ou história de tabagismo (66.4%), DM2 (40.1%), doença cardíaca isquémica (20.1%), doença cerebro-vascular (17.4%) e IRC (8.7%). A maioria dos doentes estava antiagregada ou hipocoagulada à admissão (69.1%). As patologias mais prevalentes foram DAOP (72.5%), isquemia aguda trombo-embólica (18.8%) e doença aneurismática (13.5%). Os principais procedimentos realizados foram: pontagem (n=111), tromboembolectomia (n=26), endarterectomia (n=21) e EVAR (n=13). Foi administrada antibioprofilaxia em 91.2%. Todos beneficiaram das práticas de prevenção da infeção da ferida operatória. A incidência de infeção da ferida inguinal foi 5.8% (11/188), com classificação Szilagyi grau I (4/11) e grau II (7/11). A maioria resolveu com terapêutica não-cirúrgica (antibioterapia e cuidados de penso) – apenas um necessitou de drenagem cirúrgica de hematoma infectado. As outras complicações registadas foram linforragia (5.3%) e hematoma (2.1%). A taxa de amputação e mortalidade associadas a complicação foi 0%.
Conclusões: A taxa de infeção da abordagem dos vasos inguinais no nosso serviço está de acordo com os melhores padrões inter-nacionais. As estratégias de controlo de infeção refinadas ao longo de anos podem contribuir para estes excelentes resultados.
Sessão Comunicações Orais 2CO18. Simpaticectomia toracoscópica no tratamento da hiperhidrose palmar e axilar: experiência de um centro cirúrgicoA. Assunção, L. Vilaça, J. Oliveira, P. Pimenta, J. Carvalho, C. Pereira
Serviço de Cirurgia Vascular, Hospital de Braga, (HB), Portugal.
Objetivos: Descrever e analisar os resultados da simpaticectomia toracoscópica em doentes tratados por hiperhidrose palmar e/ou axilar, no período de Outubro de 2010 a Março de 2013 no Serviço de Cirurgia Vascular.
Material e métodos: Estudo retrospetivo de 51 pacientes submetidos a simpaticectomia toracoscópica por hiperhidrose palmar e/ou axilar considerada incapacitante. Em todos os pacientes o procedimento foi realizado bilateralmente, por toracoscopia video-assistida, sem drenagem torácica.
Resultados: No período considerado foram operados 35 pacientes do sexo feminino e 16 do sexo masculino, com uma idade média de 28.1 anos (16–40 anos). Todos os pacientes melhoraram da hiperhidrose. Descrevem-se as complicações precoces e tardias dos procedimentos, nomeadamente a hiperhidrose compensatória, e o grau de satisfação dos pacientes.
Conclusão: A simpaticectomia toracoscópica é um tratamento eficaz e seguro para tratamento da hiperhidrose palmar e axilar; satisfatório para os pacientes na diminuição da incapacidade profissional e social que a hiperhidrose pode causar.
CO19. Simpaticectomia toracoscópica video-assistida para o tratamento da hiperhidroseJ. Almeida Lopes, J. Ferreira, P. Barreto, D. Brandão, A. Mansilha
Unidade de Angiologia e Cirurgia Vascular, Hospital CUF Porto, Portugal.
Introdução: A hiperhidrose essêncial ou idiopática é a produção de excessivas quantidades de suor, para além do que é necessário, para as necessidades de termo-regulação do organismo. Afeta mais comunmente as palmas das mãos, axilas e plantas dos pés bilateralmente e está presente em 3% da nossa população, com algum grau de história famíliar associada (13–57%). A hiperhidrose palmar apresenta assim um especial significado, uma vez que acarreta problemas educacionais, sociais, profissionais, emocionais e afetivos, levando muitas vezes estes doentes a refugiarem-se evitando contatos sociais. Desde 1990 que o desenvolvimento dos sistemas de ótica tem permitido a utilização de técnicas video-assistidas para a realização de simpaticectomia toracoscópica. A baixa morbilidade, excelente efeito estético, diminuição da incidência dos sindromes de Horner e reduzido tempo de internamento, tem estimulado médicos e doentes para o tratamento desta patologia. Uma vez que os doentes são jovens, saudáveis e uma vez que se pode fazer esta cirurgia de uma maneira eletiva, minimamente invasiva e com bons resultados, esta técnica tem tido excelente aceitação e sido realizada com cada vez maior frequência.
Métodos: A cirurgia passa habitualmente por: Desinsuflação pulmonar seletiva (intubação endotraqueal de duplo-lúmen). Incisões de 1cm para utilização de 2 duas portas (Trocars de 5.5mm para introdução de câmara de vídeo e gancho retractor). Secção da pleura parietal. Disseção e isolamento da cadeia simpática T3–T4. Termo-ablação e remoção da cadeia simpática de T3–T4. Colocação de dreno com consquente insuflação pulmonar. Na maior parte desta comunicação iremos apresentar um filme, onde se visualiza os principais passos da cirurgia de uma simpaticectomia toracoscópica video-assistida.
Resultados e conclusão: A literatura demonstra resultados de ausência da hiperhidrose de 96–100% para a região palmar, de 63–100% para a região axilar e de 87–100% para a região crâneo-facial, com baixas taxas de complicações e uma taxa de “satisfação global” de aproximadamente 85%. Os autores pretendem assim demonstrar de uma maneira mais interativa, o atual “gold standard” que é o tratamento toracoscópico e video-assistido para a hiperhidrose palmar e axilar.
CO20. Espectroscopia de luz próxima de infra-vermelho (nirs) durante endarterectomia carotídeaP. Pinto Sousa, S. Braga, R. Gouveia, J. Campos, A. Coelho, P. Monteiro, A. Canedo
Serviço Angiologia e Cirurgia Vascular, Centro Hospitalar Vila Nova de Gaia/Espinho, Portugal.
Introdução e objetivo: O dispositivo de NIRS permite inferir sobre hemodinâmica e oxigenação cerebral. A monitorização contínua da concentração de cromóforos como oxihemoglobina e desoxihemoglobina cerebral durante a endarterectomia carotídea pode fazer suspeitar, precocemente, de alterações na saturação de oxigénio cerebral. Pretendeu-se avaliar a sensibilidade do NIRS bem como que valor de decrescéscimo poderia corresponder a um futuro evento cerebral.
Material e métodos: Foram selecionados todos os doentes submetidos a endarterectomia carotídea entre Novembro de 2010 e Março de 2014 que tiveram monitorização intraoperatória com NIRS. Dados como o valor basal, máximo e mínimo de NIRS, tempo cirúrgico, de clampagem carotídea e eventos cerebrais posteriores à cirurgia foram recolhidos. No final utilizou-se o SPSS para avaliação dos resultados e tentar interpretar se um decréscimo superior a 20% no valor base de NIRS após clampagem se correlacionava com maior probabilidade de desenvolver um evento cerebral.
Resultados: Um total de 126 doentes foram submetidos a endarterec tomia carotídea durante este período. Noventa e dois doentes (73%) do sexo masculino e trinta e quatro do sexo feminino, com uma média de 64 anos de idade. Noventa e um doentes (71%) correspondiam a estenoses carotídeas sintomáticas, dos quais 48 doentes (38%) foram operados nos 14 dias após evento. O tempo médio de cirurgia foi de 2 horas e 36 minutos e o de clampagem carotídea 41 minutos. Quatro doentes (3.2%) desenvolveram eventos cerebrais. Houve registo de utilização de shunt em 9 doentes (7.1%) baseado na pressão de retorno (inferior a 50mmHg). O valor de NIRS basal médio foi de 66, com um máximo médio de 87, e um mínimo médio de 56 com um decréscimo médio de 12.8%. Todos os doentes com evento cerebral apresentam dessaturação superior a 20% (média de 37%). Os resultados deste estudo sugerem a existência de correlação entre a dessaturação cerebral e a ocorrência de eventos (Spearman=0.556; p<0.01) e uma associação sobretudo evidente quando dessaturação > 20% (Fisher p<0.01).
Discussão e conclusões: NIRS parece ser um dispositivo valioso para monitorização de doentes propostos para endarterectomia carotídea. Considera-se que a monitorização de saturação cerebral é um método credível. NIRS não pode evitar, por si só, isquemia cerebral de causa embólica, durante a preparação do doente ou após clampagem mas pode fornecer informação importante para orientação intra operatória bem como reduzir a utilização desnecessária de shunt.
CO21. Endarteriectomia precoce em doentes pós-evento isquémico cerebral: experiência de um serviçoR. Gouveia, P. Brandão, P. Barreto, P. Sousa, J. Campos, A. Coelho, A. Canedo
Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar Vila Nova de Gaia/Espinho, Portugal.
Introdução: Definir o timing para a endarteriectomia carotídea após um acidente isquémico cerebral transitório (AIT) ou estabelecido (AVC) sempre foi uma questão de debate. Atualmente as recomendações são realizar a cirurgia no intervalo de 2 semanas que se seguem ao evento e, desta forma, prevenir a recorrência de episódios isquémicos neste período de maior risco. A implementação destas recomendações tem sido facilitada pela elaboração de protocolos de referenciação no sentido de reduzir o intervalo entre o AIT/AVC e o procedimento cirúrgico.
Métodos: Foi efetuada uma análise retrospetiva da experiência do Serviço nos casos de endarteriectomia carotídea precoce, após AIT/AVC, no período de Janeiro de 2010 a Dezembro de 2013. Os outcomes primários incluíram a recorrência de AIT/AVC, complicações relacionadas com o procedimento cirúrgico e morte no período peri-operatório. Secundariamente foram avaliados os timings para a realização de estudo imagiológico das lesões carotídeas e para a realização do procedimento cirúrgico. Foram avaliados aspetos relacionados com a morfologia da placa (correlação imagiológica e macroscópica) e estratificação segundo o grau de estenose carotídea ipsi e contra-lateral. Foi ainda efetuada a caracterização da população, assim como foram avaliados aspetos técnicos relacionados com o procedimento cirúrgico.
Resultados e conclusões: Foram realizadas 24 endarteriectomias carotídeas, no período considerado, em doentes com AIT (20.8%), dos quais 16.7% de repetição, ou AVC (79.2%) com clínica estável, pontuação < 3 na Rankin Scale e maioritariamente com estenoses da artéria carótida interna superiores a 70% (91.7%). Não foram verificadas mortes no período peri-operatório. A taxa de complicações peri-operatória foi reduzida. Foram verificados défices de novo/agravamento dos défices pré-existentes em dois doentes, por quadros transitórios de hemiparesia, sendo que um dos doentes apresentou novo episódio de AVC isquémico, pós-alta hospitalar, sem aparente relação com o procedimento cirúrgico. O intervalo médio entre o evento isquémico cerebral e a realização do procedimento cirúrgico foi de 8.5 dias. Os resultados apresentados são favoráveis e estão de acordo com os da literatura descrita para cirurgia carotídea precoce. Desta forma podemos inferir que a utilização de um protocolo de referenciação permitiu otimizar o benefício do tratamento cirúrgico de doentes com risco aumentado de recorrência de eventos cerebrais isquémicos, sem acarretar aumento do risco cirúrgico.
CO22. Endarteriectomia carotídea-a experiência de um serviçoC. Lobo Mendes, R. Rodrigues, A. Marinho, J. Varino, L. Antunes, R. Vale Pereira, A. Matos
Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar e Universitário de Coimbra, Portugal.
Introdução: A endarteriectomia carotídea mantém-se como o tratamento de eleição para a correcção da estenose carotídea em doentes sintomáticos e assintomáticos seleccionados.
Objectivos: Análise da experiência do nosso serviço no tratamento de estenose carotídea por endarteriectomia.
Material e métodos: Estudo retrospectivo dos doentes submetidos a endarteriectomia carotídea no período compreendido entre janeiro de 2010 e dezembro de 2013, inclusive.
Resultados: Foram submetidos a endarteriectomia carotídea 195 pacientes (200 cirurgias), destes, 154 eram do sexo masculino, representando 79% do total. A idade media apresentada foi de 69 anos. A hipertensão arterial demonstrou-se muito prevalente, estando presente em 89.2% dos pacientes, seguida de dislipidemia, presente em 83.6%. Diabetes Mellitus foi verificada em 72 pacientes (representando 36.9% do total). Cerca de 15% dos doentes apresentavam doença arterial periférica conhecida, podendo também constatar-se doença coronária já diagnosticada e/ou tratada em 17%. Foram operados 149 doentes sintomáticos e 46 assintomáticos (76.4% vs 23.6%), não havendo diferenças significativas entre a incidência esquerda-direita. A quase totalidade dos pacientes foi previamente submetida a estudo por eco-doppler e AngioTC dos troncos supra-aórticos. A anestesia loco-regional foi utilizada em 12% dos pacientes. O tempo médio de cirurgia foi de 56 minutos, com um tempo médio de clampagem de 13 minutos (mínimo de 5, máximo de 33). Apenas 4 doentes foram submetidos a encerramento com patch protésico, tendo todos os outros sido submetidos a encerramento directo. Em nenhum paciente foi utilizado shunt. Cerca de 3% foram submetidos a re-intervenção no pós-operatório imediato por hematoma cervical importante. A taxa de AVC no pós-operatório foi de 1.5% (apenas um caso de AVC em doente assintomático), 3 doentes apresentaram défices neurológicos relevantes que acabaram por reverter na sua totalidade ou apenas parcialmente. Um doente faleceu no pós-operatório imediato.
Conclusão: A endarteriretomia carotídea mantém-se como a opção mais segura e eficaz no tratamento dos doentes com estenoses carotídeas primárias, apresentando esta série uma morbi-mortalidade compatível com outras séries apresentadas na literatura.
CO23. Tumores do corpo catorideo – uma doença raraM. Moutinho, E. Silva, A. Evangelista, J. Fernandes e Fernandes
Clínica Universitária de Cirurgia Vascular, Hospital de Santa Maria, CHLN, Faculdade de Medicina da Universidade de Lisboa, Centro Académico de Medicina de Lisboa, Portugal.
Introdução: Os tumores do corpo carotídeo são uma neoplasia rara representando parte dos paragangliomas da cabeça/pescoço. Algumas estratégias foram adotadas para diminuir o risco de complicações cirúrgicas a curto e longo prazo. O objetivo deste trabalho é descrever os resultados com tratamento cirúrgico isolado.
Material e métodos: Trata-se de um estudo retrospectivo em que foram levantados os registos de todos os tumores do corpo carotídeo de Janeiro de 2004 a Fevereiro de 2014 submetidos a tratamento cirúrgico no mesmo serviço hospitalar. Procede-se à descrição dos casos e comparação de complicações com estadio do tumor utilizando o teste exacto de Fisher.
Resultados: Foram submetidos a tratamento cirúrgico 10 casos com o diagnóstico preoperatorio de tumor do corpo carotídeo, apenas 9 intraoperatoriamente se confirmaram. 1/3 dos doentes apresentaram-se tumefação cervical como sintoma inaugural, 11% com disfonia, 11% com episódios de sincope e 1 caso com tumefação cervical e sincope. 83.3% realizaram angioTC para caracterização do tumor e sua vascularização sendo o ecodoppler realizado em 40% dos casos e arteriografia em 1/3 dos casos. Nenhum doente realizou embolização. 71.4% foram classificados como Shamblin III tendo ocorrido comprometimento dos pares cranianos em metade dos casos, contudo nenhum doente teve como complicação AVC intra ou pós operatoriamente, Nenhum doente com classificações inferiores (Shamblin II) teve lesão dos nervos dos pares cranianos e em nenhum caso foi necessário a realização de bypass da artéria carótida interna (ACI). Os doentes que sofreram lesão dos pares cranianos verificaram uma melhoria dos sintomas ao fim de 6 meses. Não foi encontrado uma relação estatisticamente significativa entre a classificação e a lesão dos pares cranianos. O tempo médio de internamento foi 5.4 dias.
Conclusões: O tratamento cirúrgico sem terapêutica adjuvante, como a embolização, é uma forma eficaz de tratamento visto que na serie analisada pelos autores não apresentou complicações neurológicas ou cirúrgicas, graves ou definitivas mesmo nos estadios mais avançados do tumor.
CO24. Massas Cervicais Que Envolvem As Artérias CarótidasG. Rodrigues, A.C. Garcia, J. Aragão de Morais, J. Abrantes Martins, A. Quintas, H. Rodrigues, N. Oliveira, R. Abreu, R. Ferreira, H. Valentim, M.E. Ferreira, J. Albuquerque e Castro, L. Mota Capitão
Serviço de Angiologia e Cirurgia Vascular, Hospital de Santa Marta, CHLC, Portugal.
Introdução: As massas cervicais com envolvimento das artérias carótidas são pouco frequentes. Podem ser divididas em dois grandes grupos: 1) Massas não vasculares que envolvem os grandes vasos do pescoço, primariamente ou como metástases de outro tumor primário; 2) Massas de origem vascular. Com frequência estas patologias são diagnosticadas nos departamentos de cirurgia oncológica da cabeça e pescoço ou de cirurgia geral, apresentando-se menos frequentemente à cirurgia vascular, e podem constituir um verdadeiro desafio diagnóstico e terapêutico.
Métodos: Apresentam-se 4 casos de massas cervicais pouco usuais que envolvem as artérias carótidas: um caso de uma metástase cervical de um carcinoma espino-celular da face com envolvimento circunferencial da carótida comum, um caso de um lipoma cervical com envolvimento carotídeo, um caso de um tumor do corpo carotídeo e um caso de um aneurisma da carótida interna. Uma discussão da abordagem diagnóstica e terapêutica das massas do pescoço com envolvimento/origem vascular e uma revisão da literatura é apresentada pelos autores.
Discussão: Quando as massas do pescoço envolvem as artérias carótidas e a resseção parcial das artérias carótidas é considerada, sobretudo no âmbito da cirurgia oncológica, é crucial identificar os doentes com risco elevado para desenvolverem sequelas neurológicas e a reconstrução carotídea deve ser considerada nesses doentes para diminuir o risco de complicações. A sobrevida dos doentes também deve ser tida em consideração já que, mesmo quando a resseção cirúrgica e a reconstrução carotídea ocorrem sem intercorrências, a sobrevida pode permanecer pobre. Uma abordagem multidisciplinar é de extrema importância para determinar a melhor conduta nestes doentes.
Sessão Comunicações Orais 3CO25. Tratamento endovascular de falsos aneurismas: experiência de um centroL. Loureiro, R. Machado, T. Loureiro, D. Silveira, S. Teixeira, D. Rego, V. Ferreira, J. Gonçalves, G. Teixeira, L. Borges, R. de Almeida
Serviço de Angiologia e Cirurgia Vascular, Hospital de Santo António, Centro Hospitalar do Porto, Portugal.
Introdução: Os falsos aneurismas arteriais(FA) resultam de uma disrupção da parede arterial, devido a inflamação, infeção, trauma e procedimentos cirúrgicos ou percutâneos. Os FA podem ocorrer em qualquer localização, não sendo possível prever o seu risco de rotura ou trombose. A cirurgia endovascular é particularmente atrativa para o tratamento dos FA, dado que cirurgia convencional é muitas vezes complexa e com elevada morbi-mortalidade. Apresentamos a experiência de um hospital terciário no tratamento endovascular de FA, excluindo os resultantes de procedimentos percutâneos arteriais.
Materiais e métodos: Revisão retrospetiva dos processos clínicos e imagiologia dos doentes com falsos aneurismas arteriais tratados no período 2006–2014 por via endovascular num hospital terciário. Foram analisadas as idades dos doentes, género, etiologia do falso aneurisma, localização, apresentação clínica, tratamento, resultado e seguimento.
Resultados: Neste periodo foram tratados por via endovascular 25 doentes, com um total de 27 FA. A idade média foi de 55 anos (18–78), 72% do sexo masculino. As etiologias foram traumática (36%), iatrogénica (28%), infeciosa (20%), inflamatória (12%) e anastomótica (4%). As artérias afetadas foram aorta torácica (16%), ilíaca comum (16%), renal (16%), aorta visceral (12%), femoral superficial (12%), aorta abdominal (8%), poplítea (8%), carótida comum (4%), tronco tibio-peroneal (4%) e mesentérica superior (4%). As apresentações clínicas foram síndrome febril (20%), tumefação pulsátil (20%), hematúria (16%), síndrome de compartimento (12%), dor lombar (8%), dor em repouso (4%), choque (4%) e hemobilia (4%). As técnicas utilizadas foram cirurgia endovascular isolada em 92% utilizando endoprótese coberta (68%), embolização (coils/microcoils/micropartículas) (20%), embolizaçao + endoprótese (4%) e cirurgia híbrida (endoprótese coberta + cirurgia) em 8%. O sucesso técnico foi de 100%, sendo que a mortalidade aos 30 dias foi de 0% e a morbilidade de 8% (1 IRC entrou em hemodiálise + 1 AVC pós-operatório com sequelas). O seguimento médio é de 930 dias (60–2920) com uma morte (4%) por sépsis aos 90 dias.
Conclusões: A nossa experiência coloca as técnicas endovasculares como primeira linha no tratamento dos FA, nomeadamente quando a cirurgia convencional é de grande complexidade, as artérias são de dificil acesso ou os doentes têm elevado risco cirúrgico. As terapêuticas relacionadas com a etiologia devem ser sempre associadas.
CO26. O tratamento cirúrgico clássico dos aneurismas poplíteos na era da terapêutica endovascular: a casuística e a realidade de um serviçoS. Teixeira, P. Sá Pinto, I. Silva, L. Loureiro, T. Loureiro, D. Silveira, L. Borges, D. Rego, V. Ferreira, J. Gonçalves, G. Teixeira, J. Pereira, P. Moreira, R. Almeida
Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar do Porto, Hospital Geral de Santo António, Portugal.
Introdução e objetivos: Os aneurismas arteriais poplíteos são os aneurismas periféricos mais comuns e, quando complicados, encontram-se associados a um risco elevado de perda de membro. O objetivo deste trabalho é analisar os resultados do tratamento cirúrgico clássico dos aneurismas da artéria poplítea no nosso Serviço.
Material e métodos: Estudo observacional retrospetivo no período compreendido entre Janeiro de 2008 e Dezembro de 2013. Foram analisados os resultados precoces e de seguimento em termos de mortalidade, patência do enxerto, reintervenção e salvamento de membro. Utilizaram-se os testes do Qui2 e One-Way ANOVA, tendo sido definida significância estatística para p<0.05. O período de seguimento mediano foi de 15 meses (2–73 meses).
Resultados: No período considerado foram tratados 43 aneurismas arteriais poplíteos. A mediana de idades foi de 62 anos e o sexo masculino prevaleceu com uma proporção de 88.4%. Os fatores de risco cardiovascular mais frequentes foram a HTA e o tabagismo, com uma prevalência de 60.5% e 41.9%, respetivamente. O diâmetro médio dos aneurismas tratados foi de 33.4mm (14–90mm). Apesar da maioria das admissões ter sido urgente, 53.5%, cerca de 69.8% de todos os procedimentos foram efetuados de forma eletiva. A trombose do aneurisma com isquemia aguda foi a indicação de todas as intervenções urgentes. O tempo médio de internamento foi de 9.65 dias, verificando-se que os indivíduos com admissão urgente (p=0.01) e os com antecedentes de doença cerebrovascular (p=0.01) apresentaram um internamento mais prolongado. A abordagem cirúrgica mais utilizada foi a via medial, 95.2%, e os condutos venosos foram utilizados em 85% dos casos. Recorreu-se á fibrinólise intra-operatória em 7% dos procedimentos. A taxa de complicações foi de 16.3%, sendo as complicações hemorrágicas as mais frequentes, 14%. À data da alta, a taxa de amputação foi de 2.3% e a taxa de mortalidade de 2.3%. Os doentes fumadores, mais jovens (p=0.02), apresentaram aneurismas menores (p<0.01) e os doentes com doença cardíaca isquémica, mais idosos (p=0.01), aneurismas de maiores dimensões (p=0.04). De igual forma, a presença concomitante de aneurisma da aorta abdominal (p=0.02) e a ocorrência de síndrome do compartimento (p=0.06) ocorreu em indivíduos mais idosos.
Conclusões: Na globalidade os resultados são sobreponíveis aos encontrados noutras séries. Apesar da ascensão da terapêutica endovascular, o tratamento cirúrgico clássico dos aneurismas arteriais poplíteos continua a assumir-se como a terapêutica de primeira linha.
CO27. Isquemia mesentérica crónica (IMC): stents não recobertos como primeira opçãoL. Loureiro, R. Machado, T. Loureiro, D. Silveira, S. Teixeira, D. Rego, V. Ferreira, J. Gonçalves, G. Teixeira, L. Borges, R. de Almeida
Serviço de Angiologia e Cirurgia Vascular, Hospital de Santo António, Centro Hospitalar do Porto, Portugal.
Introdução: A IMC é uma doença rara causada pela estenose ou oclusão de uma ou mais artérias viscerais. A cirurgia aberta foi o tratamento de eleição durante anos, mas o tratamento endovascular tem sido mais utilizado nos últimos anos com bons resultados. Apresentamos uma série de casos de tratamento endovascular de IMC num hospital universitário.
Material e métodos: Revisão retrospetiva dos processos clínicos e imagiologia de doentes submetidos a tratamento endovascular de IMC nos últimos 6 anos. Foram registados as idades dos doentes, género, co-morbilidades, apresentação clínica, artérias atingidas, acesso arterial utilizado, tipo de dilatação, resultados clínicos e imagiológicos, bem como tempo de seguimento.
Resultados: Caso 1: doente de 61 anos, sexo masculino. Antecedentes de pancreatite crónica e claudicação intermitente bilateral. Orientado para consulta externa de ACV por dor abdominal crónica, sob tratamento com opióides, com agravamento pós-prandial de novo. O doente apresentava-se com 48kg de peso. Realizou angiografia diagnóstica que mostrou estenose do tronco celíaco (TC) e ilíaca comum direita. As artérias mesentéricas superior (AMS) e inferior e eixo ilíaco esquerdo estavam ocluídas. Após dilatação da ilíaca comum direita foi realizado, por via femoral, stenting primário do TC. Em seguimento há 6 anos, ganhou 6kg e não necessita de opióides para controlo da dor abdominal crónica. Caso 2: doente de 75anos, sexo masculino. Antecedentes de doença cardíaca isquémica, revascularizado e AAA com 38mm. Orientado para consulta externa de ACV por epigastralgias pós-prandiais, anorexia e perda ponderal com meses de evolução, com uma perda de 5kg. Realizou angioTC que mostrou estenose do TC e AMS, estando as ilíacas internas permeáveis. Orientado para stenting primário da AMS por via femoral direita. Em seguimento há 4 anos, recuperou os 5kg, mantém-se sem queixas e com stent permeável. Caso 3: doente de 44 anos, sexo feminino. Antecedentes de enteropatia perdedora de proteínas e síndrome de cólon irritável. Orientada para consulta externa de ACV por epigastralgias pós-prandiais com agravamento recente. Pesava 36kg. Realizou angioTC que mostrou estenose da AMS, estando o TC e as ilíacas internas permeáveis. Orientada para stenting primário da AMS por via femoral direita. Em seguimento há 3 anos, ganhou 4kg de peso e resolveu as epigastralgias pós-prandiais. Mantém-se em seguimento por Gastrenterologia.
Conclusões: A nossa série apresenta excelentes resultados clínicos com resolução completa dos sintomas anginosos no pós-operatório imediato, que se mantêm pelo período de seguimento. Estes resultados permitem-nos recomendar a cirurgia endovascular como tratamento de primeira linha da IMC.
CO28. Lesões vasculares iatrógenicas -experiência de 3 anosR. Abreu, J.M. Castro, H. Rodrigues, N. Oliveira, G. Rodrigues, A. Quintas, R. Ferreira, N. Camacho, H. Valentim, F.B. Gonçalves, J.A. Castro, M.E. Ferreira, L. Mota Capitão
Serviço de Angiologia e Cirurgia Vascular, Hospital de Santa Marta, Centro Hospitalar Lisboa Central, Portugal.
Introdução e objetivo: A incidência de lesões vasculares iatrogénicas (LVI) tem aumentado nos últimos anos devido ao crescente número de procedimentos endovasculares realizados, representando já a maioria dos traumas vasculares. As LVI podem ocorrer durante procedimentos cirúrgicos ou endovasculares e associam-se a maior morbilidade e mortalidade. Os objetivos deste trabalho foram caracterizar a epidemiologia, especialidade responsável, mecanismo da lesão, distribuição anatómica, apresentação clínica, morbilidade e mortalidade das LVI, assim como o tipo de tratamento efetuado.
Material e métodos: Estudo retrospetivo, onde foram analisados os processos clínicos dos doentes referenciados ao nosso serviço entre Janeiro de 2011 e Fevereiro de 2014 por LVI. Para análise estatística dos dados foram usados os programas Excel e SPSS.
Resultados: Foram tratados 67 doentes, com idade média de 67.4±14.2 anos [18–88], sendo 53.7% do sexo feminino. Mais de metade dos doentes provinha de Serviços de Cardiologia (55.2%). 83.5% dos doentes apresentavam lesão arterial, 9% lesão venosa e 7.5% lesão arterial e venosa. Quanto ao mecanismo de lesão, 82.1% das LVI ocorreram na sequência da realização de métodos endovasculares (técnicas auxiliares da terapêutica, 19.4%; técnicas diagnósticas, 23.9%; técnicas terapêuticas, 38.3%) e os restantes casos na sequência de complicações cirúrgicas. O território vascular mais atingido foi o femoral (61.2%), seguido do aorto-ilio-cava (17.9%). As 3 principais manifestações clínicas foram falso aneurisma (46.3%), hemorragia (23.9%) e isquemia (19.4%). Apenas 6% dos doentes foram tratados usando técnicas endovasculares. Quatro doentes apresentam sequelas permanentes decorrentes da lesão iatrogénica. A mortalidade por todas as causas, aos 30 dias, foi de 11.9%.
Conclusão: Este trabalho revela, num período de apenas 3 anos, um número considerável de LVI, destacando-se as lesões arteriais causadas por procedimentos endovasculares. O tratamento da maioria das lesões foi realizado por métodos cirúrgicos convencionais, reforçando a necessidade de o cirurgião vascular dominar as técnicas cirúrgicas endovasculares e clássicas.
CO29. Traumatismo fechado da aortaA. Santos Simões, C.J. Rodrigues, A. Baptista
Unidade de Angiologia e Cirurgia Vascular, Centro Hospitalar Tondela Viseu, Portugal.
Introdução: Os traumatismos fechados com lesão aórtica têm ainda hoje um tratamento controverso. A sua raridade associada à falta de estudos com grandes séries de doente dificulta a criação de uma classificação e abordagem uniforme dos doentes.
Material e métodos: Os autores fazem uma revisão da literatura e das propostas mais recentes de guidelines a propósito de 3 casos clínicos de traumatismos da aorta. Caso 1: doente, sexo masculino, 40 anos, vítima de acidente de viação com mota 9 anos antes, com um aneurisma da aorta torácica a nível do istmo. Caso 2: doente, sexo feminino, 65 anos, vítima de queda de 3 metros, com traumatismo torácico grave e hematoma rapidamente expansivo intra-mural da aorta torácica. Caso 3: doente, sexo masculino, 19 anos, vítima de acidente de viação com automóvel, com hematoma intra-mural e disseção da aorta infra-renal e fractura da coluna lombar concomitante.
Resultados: Os dois primeiros doentes foram tratados através da implantação de uma endoprótese Valiant-Medtronic e o terceiro com uma extensão ilíaca Zenith-Cook. Encontram-se assintomáticos e livres de doença aos 4 anos (caso 1 e caso 2) e 6 meses de folow-up respectivamente. O follow-up foi inicialmente realizado com recurso a angioTAC (1° ano) e de seguida com radiografia simples de tórax nos primeiros casos e ecodoppler no terceiro. Todos os doentes se encontram sob anti-agregação plaquetar.
Conclusões: O tratamento cirúrgico dos doentes com traumatismos fechados da aorta apresentou uma evolução franca com a vulgarização da utilização das endopróteses, A hipótese de tratamento médico versus cirurgia convencional é cada vez mais relegada para segundo plano perante os excelentes resultados do tratamento endovascular, que permite paralelamente uma maior segurança no tratamento de outras lesões traumáticas simultâneas.
CO30. Tratamento endovascular de traumatismos arteriais subclávio-axilares fechadosN. Oliveira1,2; G. Alves, H. Rodrigues, A. Quintas, G. Rodrigues, J. Martins, J. Aragão de Morais, M.E. Ferreira, J. Albuquerque e Castro, L. Mota Capitão
1Serviço de Angiologia e Cirurgia Vascular, Hospital de Santa Marta, Centro Hospitalar de Lisboa Centro, Lisboa, Portugal.2Serviço de Angiologia e Cirurgia Vascular, Hospital do Divino Espírito Santo, Ponta Delgada, Portugal.
Introdução: O traumatismo arterial subclávio-axilar é raro, sendo a maioria das lesões produzidas por traumatismo penetrantes. A Cirurgia Convencional está associada a morbilidade significativa devido à necessidade de uma exposição extensa para obtenção de controlo vascular e devido ao risco de iatrogenia durante a dissecção cirúrgica em tecidos traumatizados. A abordagem endovascular é uma alternativa que tem vindo a ser utilizada mais frequentemente em traumatismos vasculares.
Métodos: Reportamos os casos de três doentes que foram tratados na nossa Instituição em 2013 com lesões fechadas das artérias subclávia e axilar com recurso a técnicas endovasculares. Cada caso teve uma apresentação clínica distinta, tendo resultado de mecanismo de traumatismo diferentes, e a abordagem terapêutica foi adaptada à apresentação clínica assim como à patologia subjacente.
Resultados: Caso 1: um homem de 68 anos foi admitido com uma isquémia aguda do membro superior esquerdo após uma queda da sua própria altura com traumatismo do ombro. Uma angiografia por tomografia computorizada (AngioTC) demonstrou a dissecção da artéria subclávia. A revascularização realizada incluiu a realização de uma angioplastia da artéria subclávia com stent descoberto com fixação do flap de dissecção proximal. Caso 2: um homem de 34 anos foi vítima de uma queda de 8 metros em altura, da qual resultou além de múltiplas fracturas de arcos costais, a rotura completa da artéria subclávia direita. Neste doente, foi realizada e exclusão endovascular da rotura com um stent coberto. Caso 3: uma mulher de 45 anos foi admitida com um quadro de isquémia aguda do membro superior esquerdo com 3 dias de evolução após um estiramento da articulação escapulo-umeral sem luxação de ombro ou fractura associada. Embora tenha sido necessária a realização de uma amputação digital por irreversibilidade da isquémia, a trombectomia complementada com trombólise arterial dirigida por cateter permitiu a conservação da mão.
Conclusões: O traumatismo fechado das artérias subclávia e axilar é raro e o seu diagnóstico pode ser desafiante caso não haja uma elevada suspeição clínica. As técnicas endovasculares podem ser utilizadas em alternativa ou em conjugação com a Cirurgia Convencional, reduzindo a invasibilidade e morbilidade associadas ao tratamento dos traumatismos arteriais neste território.
CO31. Traumatismos arteriais membro superior – a proposito de um caso clínicoA. Marinho, R. Rodrigues, C. Lobo Mendes, J. Varino, L. Antunes, M. Fonseca, A. Matos
Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar e Universitário de Coimbra, Portugal.
Introdução e objectivo: A patologia traumática arterial constitui uma área de grande relevo no contexto da patologia vascular cirúrgica. Cerca de 90% dos traumatismos arteriais localizam-se a nível periférico, com 30% de atingimento dos MS's. Este trabalho tem como objectivo fazer uma análise dos doentes com traumatismo arterial dos MS's submetidos a tratamento cirúrgico entre 2010 e 2013, a propósito de um caso clínico.
Material e métodos: Foram analisados 24 casos, com análise descritiva relativa a idade, género, tipo de traumatismo, forma de apresentação, lesão neurológica ou osteoarticular associada, artéria acometida, tratamento realizado e morbimortalidade. Excluímos os casos de traumatismo arterial iatrogénico.
Resultados: Operados 24 doentes, maioritariamente do sexo masculino com idades compreendidas entre 12 e 82 anos, predomínio de traumatismos abertos (74%), sendo a hemorragia externa a forma de apresentação mais comum. O atingimento umeral foi o mais frequente, presente em cerca de metade dos casos e lesão neurológica associada em 57%. As duas cirurgias reconstrutivas mais realizadas foram a interposição de enxerto venoso seguida de ressecção arterial com anastomose termino-terminal. Não houve mortalidade nem necessidade de recorrer a amputações secundárias. A comorbilidade mais frequente foi sequelas neurológicas.
Caso clinico: 27 anos, sem antecedentes médicos de relevo que após acidente de viação (moto 4) foi enviado ao SU por quadro clínico compatível com isquemia aguda do MSE associado a fracturas ósseas múltiplas e suspeita de lesão do plexo braquial. Submetido a angiografia que revelou oclusão artéria subclávia com 10cm de extensão, feita tentativa de tratamento endovascular, sem sucesso. Realizado bypass subclávio axilar com VGS homolateral invertida por abordagem supraclavicular e axilar esquerda, com boa evolução pós-operatória.
Conclusão: A patologia arterial de natureza traumática continua a ter uma importância major nos dias que correm, contribuindo para uma morbilidade significativa numa população muitas vezes jovem. Como tal, é de extrema importância haver organização das unidades de saúde e tentar minimizar ao máximo o tempo decorrido entre o traumatismo e o seu tratamento, escolhendo a solução adequada a cada caso.
Sessão Comunicações Orais 4CO32. Tratamento de aneurismas da aorta abdominal por cirurgia convencional eletiva: experiência entre 2008–2013J. Varino, C. Mendes, A. Marinho, R. Rodrigues, J. Moreira, R. Pereira, A. Gonçalves, G. Anacleto, J. Alegrio, M. Fonseca, O. Gonçalves, A. Matos
Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar e Universitário de Coimbra, Portugal.
Objetivo: Apresentação sobre a forma de comunicação oral da experiência de um centro na reparação de aneurismas da aorta abdominal (AAA) por cirurgia convencional num período de 6 anos.
Métodos: Estudo retrospetivo do processo clínico e eletrónico dos AAA operados entre janeiro de 2008 e dezembro de 2013. Foram excluídos os casos operados no contexto de urgência.
Resultados: Foram operados 157 doentes, 95.5% dos casos são do sexo masculino com uma idade média de 69.44±8.83 anos. O tempo médio de internamento foi de 35.20±7.68 dias. Os fatores de risco mais prevalentes encontrados foram HTA em 63% dos casos, dislipidemia em 43% e cardiopatia isquémica em 27%. Em 7% o motivo para cirurgia foi crescimento rápido ou aneurisma sintomático sendo que 5% entraram através do SU. A incidência de coexistência de outros aneurismas foi de 16.5%. 50% dos caos apresentam morfologia EVAR suitable. Na maior parte dos casos fez-se uma reconstrução aorto-bi-ilíaca. A taxa de mortalidade aos 30 dias foi de 6.0% a global de 7.0%. A taxa de morbilidade é de 30.0%. As principais complicações foram: hérnia incisional em 8.2%, complicações da ferida operatória em 6.7% complicações pulmonares em 6.7%. Em 25% dos casos a TFG decresceu em 28% e em 12% em 50%. 12% regressaram ao bloco operatório durante o período de internamento. 7% necessitaram de cuidados intensivos e 5% dos doente tiveram alta com diminuição da qualidade de vida. 14% de doentes foram perdidos no follow-up.
Conclusões: As nossas taxas de morbimortalidade estão de acordo com as séries publicadas na literatura.
CO33. Cirurgia convencional do aneurisma da aorta abdominal na era do evarD. Rego, R. Machado, P. Almeida, L. Loureiro, T. Loureiro, D. Silveira, S. Teixeira, J. Gonçalves, V. Ferreira, G. Teixeira, R. Almeida
Serviço de Angiologia e Cirurgia Vascular, CHP, Hospital de Sto. António, Portugal.
Introdução: O AAA é uma patologia com prevalência significativa na população mais idosa, associada a elevada mortalidade peri-operatória em caso de rotura (> 50%). A aplicação generalizada do EVAR tem, segundo estudos publicados, condicionado ao longo dos últimos anos uma diminuição do número de doentes tratados por via clássica. No entanto, a cirurgia convencional permanece o tratamento de referência em doentes com anatomia inadequada para EVAR ou doentes jovens com bom risco anestésico. Neste trabalho propomo-nos avaliar os resultados do tratamento por cirurgia convencional do AAA, desde a introdução do EVAR, na nossa Instituição.
Métodos: Realizou-se uma análise retrospectiva de todas as cirúrgicas clássicas de correção de AAA realizadas entre Abril de 2002 e Dezembro de 2013. Foram calculadas taxas de mortalidade peri-operatória (< 30 dias), de complicações médicas e cirúrgicas peri-operatórias assim como de reintervenção precoce (< 30 dias) e tardia (> 30 dias). Foram também avaliados tempos médios de internamento hospitalar e em Unidade de Cuidados Intensivos/Intermédios.
Resultados: Durante os 11 anos avaliados foram intervencionados 120 doentes (cerca de 35% dos AAA eletivos tratados nesse período), com uma média de idades de 69.5 anos (min. 44; máx. 88), sendo 95% homens e 5% mulheres. Verificou-se uma elevada prevalência de comorbilidades como cardiopatia isquémica (40.2%), ICC (21.5%) e DPOC (28.4%). A mortalidade peri-operatória foi de 5%. 13.9% dos doentes necessitaram de reintervenção precoce, sendo a cirurgia mais frequente a laparotomia exploradora (21.7% das reintervenções), realizada por suspeita de isquemia mesentérica ou de hemorragia ativa. Foi necessária reintervenção tardia em 8.3% dos doentes (9 casos), todos eles por hérnia incisional. Ocorreram complicações médicas em 33.3% dos casos, maioritariamente por pneumonia nosocomial (72.7%). Foi necessário suporte transfusional em 20.2% dos doentes (mediana de 2U GR). Verificou-se um período mediano de internamento hospitalar de 8.5 dias (moda de 8 dias) com internamento mediano em Unidade de Cuidados Intensivos/Intermédios de 2 dias (moda de 1 dia).
Conclusões: Apesar da superioridade do EVAR em termos de mortalidade e morbilidade peri-operatória, demonstrada em diversos estudos multicêntricos randomizados, os resultados deste estudo demonstram que a técnica clássica mantém-se uma alternativa terapêutica válida em doentes com risco cardiovascular aceitável para cirurgia convencional. A taxa de mortalidade peri-operatória verificada neste estudo é semelhante à de outras publicações internacionais (OVER 4%; EVAR 1 4.3%). A taxa de reintervenção tardia foi semelhante a outros estudos e todos os casos estiveram associados a hérnias incisionais sem complicações tardias major registadas.
CO34. Tratamento endovascular da aorta abdominal: experiência institucional nos últimos 6 anosJ. Varino, R. Pereira, C. Mendes, A. Marinho, R. Rodrigues, J. Moreira, A. Gonçalves, G. Anacleto, J. Alegrio, M. Fonseca, O. Gonçalves, A. Matos
Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar e Universitário de Coimbra, Portugal.
Objetivo: Na instituição são considerados para tratamento endovascular os casos que tenham comorbilidades que contra-indicam laparatomia ou aqueles com abdómen hostil. Apresentação sobre a forma de comunicação oral da experiência de um centro em reparação endovascular de aneurismas da aorta abdominal (EVAR) num período de 6 anos.
Métodos: Estudo retrospetivo do processo clínico e eletrónico dos EVAR implantados entre janeiro de 2008 e dezembro de 2013. Foram excluídos os casos de endoprótese colocada por aneurisma ilíaco isolado ou aneurisma torácico.
Resultados: Foram implantadas 77 endopróteses na aorta infra-renal com uma taxa de sucesso de 100%. 92% dos casos são do sexo masculino com uma idade média de 73.29±7.96 anos. Um caso foi colocado em situação de urgência (aneurisma roto). O tempo médio de internamento foi de 4 dias±7.7. 54% dos doentes eram HTA, 38% com dislipidemia e 36% apresentavam cardiopatia isquémica. 66% dos casos são aneurismas que não envolvem a bifurcação ilíaca apresentando um diâmetro médio máximo do aneurisma de 60.78±11.8765. 26% dos casos têm doença polianeurismática. A taxa de mortalidade aos 30 dias foi de 2.59% a global de 3.89% aos 6 anos. A taxa de morbilidade 15.6% sendo as principais complicações, complicações da ferida operatória e agravamento da função renal (11% com TFG reduzida em 25%) apresentando dois doentes necessidade de realizar diálise. 12.98% dos doentes apresentaram endoleak: 3.4% (n=3) tipo 1, 9.1% (n=7) tipo 2. 4 destes doentes voltaram no mesmo internamento para extensão de prótese (a totalidade do grupo tipo 1). Outros 2 dois doentes voltaram ao voltaram ao bloco no mesmo internamento, num caso para confeção de bypass femoro-femoral + bypass femoro-poplíteo e outro para confeção da FAV por IRA pós contraste. Em nenhum caso houve aumento do saco aneurismático. 22% foram perdidos no follow-up.
Conclusões: As nossas taxas de morbimortalidade estão de acordo com as séries publicadas na literatura.
CO35. Aneurismas sifilíticos da aorta tratamento actualN. Duarte, G. Marques, A. González, A. Gonçalves, P. Barroso, A. Afonso, M.J. Ferreira
Serviço de Angiologia e Cirurgia Vascular, Hospital Garcia de Orta, Portugal.
Introdução: O aneurisma aórtico sifilítico é uma ocorrência rara na era antibiótica, tornando esta hipótese de diagnóstico cada vez menos frequente. No entanto, esta entidade pode aparecer e deve ser considerada nos doentes com aneurismas aórticos. Apresenta-se um caso de um doente de 71 anos, com aneurisma sifilítico da aorta e discute-se o tratamento actual desta entidade.
Material e métodos: Foi revista literatura relativa a este tema, nomeadamente a terapêutica actual deste tipo de aneurismas e tratado um doente de 71 anos, anticoagulado com varfine por FA, com AAA infrarrenal com 5.5cm de diâmetro, sacular, com serologias sífilis positivas (RPR e TPHA).
Resultados: A sífilis sendo uma doença sexualmente transmissível, tem vindo a aumentar a par com o aumento da homossexualidade, sendo que a sua fase tardia (IV) é extremamente rara, tendo em conta os avanços na antibioterapia. Os aneurismas sifilíticos da aorta são encontrados maioritariamente na fase terciária e são a manifestação final da arterite sifilítica, desenvolvendo-se aortite em 10% dos doentes. O tratamento convencional com cirurgia dos aneurismas micóticos é acompanhado de elevados riscos e mortalidade contrastando com os resultados optimistas descritos com o tratamento endovascular. O resultado favorável está também dependente da antibioterapia eficaz instituída, podendo evitar o desenvolvimento de novos aneurismas no local de implantação da endoprótese, nomeadamente no colo proximal/distal. Dependendo do local do aneurisma, poderá ser necessário usar endopróteses fenestradas, embolização com coils ou debranching, sendo que este último procedimento pode ser um factor de risco de infecção em doentes imunocomprometidos e os resultados a longo prazo são desconhecidos. No nosso doente foi usada uma endoprótese AFX (Endologic) em posição aorto-biilíaca, com bom resultado e sem imagens de endoleaks.
Conclusão: A terapêutica antibacteriana pré-operatória combinada com a implantação de endoprótese mostra-se uma alternativa eficaz nestes doentes.
CO36. Aneurismas rotos da aorta abdominal: panorama de um serviço nos últimos 6 anosJ. Varino, C. Mendes, A. Marinho, R. Rodrigues, J. Moreira, R. Pereira, A. Gonçalves, G. Anacleto, J. Alegrio, M. Fonseca, O. Gonçalves, A. Matos, C. Mendes, A. Marinho, A. Gonçalves, A. Matos
Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar e Universitário de Coimbra, Portugal.
Introdução: O aneurisma roto da aorta abdominal (RAAA) é uma entidade com mortalidade estimada aos 30 dias de 50%.
Objetivos: Avaliar a casuística dos RAAA tratados num hospital de referenciação central.
Métodos: Efetuou-se uma análise retrospetiva do registo clínico compreendido entre janeiro de 2008 e dezembro de 2013 dos aneurismas abdominais rotos admitidos no nosso serviço de urgência e os dados foram submetidos a análise estatística.Resultados: Durante um período de 6 anos foram admitidos no serviço de urgência 78 doentes com o diagnóstico RAAA (14 em 2008, 13 em 2009, 15 em 2010, 11 em 2011, 12 em 2012 e 6 em 2013). 87% são do sexo masculino com idade média de 74.10±10.09 anos. Os fatores de risco mais prevalentes foram cardiopatia em 22%, Dislipidémia em 20% e Obesidade em 20%. 11% dos casos já tinham diagnóstico conhecido de AAA. O diâmetro médio dos aneurismas operados foi de 72.85±25.26mm sendo que 30% destes eram justa ou supra-renais. O tempo de internamento na UCI foi de 10.24±14.26 e o internamento total de 16.72±19.24 dias. Foi encontrada diferença estatisticamente significativa entre o número de GV administrados (p=0.024) e o diâmetro do aneurisma (p<0.001) na mortalidade. Um caso foi tratado por EVAR. 32% das cirurgias realizadas foram enxertos aorto-aórticos e 32% aorto-bi-femorais. A mortalidade aos 30 dias foi de 54.2%. 16% dos casos tiveram alta com sequelas / necessidade de cuidados de penso em ambulatório. As principais causas de mortalidade foram o choque hemorrágico em 43.9% (p<0.005) e complicações pulmonares em 34.1% (p=0.204). 12% dos doentes foram perdidos para follow-up.
Conclusões: O presente estudo confirma a elevada mortalidade associada a esta patologia. A nossa taxa de mortalidade aos 30 dias foi de 54%. A principal causa de mortalidade foi o choque hemorrágico. Do grupo que sobreviveu 36% viram a sua qualidade de vida prejudicada com o evento.
CO37. Aneurismas da aorta abdominal infra-renal submetidos a cirurgia urgente: análise retrospectiva de 5 anosP. Almeida, S. Sampaio, J. Costa Lima, J. Teixeira
Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar de São João, EPE, Portugal.
Introdução: A mortalidade associada ao tratamento cirúrgico urgente dos aneurismas da aorta abdominal (AAA) permanece elevada.
Objectivo: Caracterizar a população de doentes submetidos a cirurgia clássica urgente por AAA infra-renal bem como descrever a taxa de sobrevivência e as suas determinantes.
Material e métodos: Análise retrospectiva dos registos clínicos electrónicos dos doentes consecutivamente submetidos a correcção cirúrgica clássica urgente AAA infra-renal (sintomático ou em ruptura) neste entre 1 de Janeiro de 2009 e 31 de Dezembro de 2013 (período de 5 anos). As variáveis contínuas foram descritas utilizando a média e do DP. As taxas de eventos dependentes do tempo foram estimadas pelo método de Kaplan-Meier e as diferenças entre grupos investigadas pelos testes de log-rank e de Breslow para variáveis nominais e regressão de Cox para variáveis contínuas. Considerou-se como estatisticamente significativo o valor de p<0.05.
Resultados: Foram incluídos 73 doentes, 83% (n=63) do sexo masculino, idade média de 72±11 anos. Clinicamente, 37% dos doentes (n=27) estavam sintomáticos há mais do que 24h e 29% (n=21) apresentavam instabilidade hemodinâmica à admissão. No que respeita às características do aneurisma, o diâmetro médio do aneurisma foi de 8±2cm, 23% (n=17) eram aneurismas aorto-ilíacos e 84% (n=61) apresentavam rotura (contida: 70% (n=51); livre: 14% (n=10)) e 12% (n=9) eram exclusivamente sintomáticos. A taxa de mortalidade intra-operatória foi de 25% (n=18) e a taxa de mortalidade intra-hospitalar foi de 58% (n=42). A taxa de sobrevivência a 2 anos foi de 28% (erro padrão=0.054). A idade menos avançada (p=0.001), a duração da sintomatologia superior a 24h (p=0.017), a ausência de instabilidade hemodinâmica na admissão (p=0.018) e a ausência de rotura (p=0.026) tiveram impacto na sobrevivência. Apesar do impacto do diâmetro do aneurisma na sobrevivência não ter sido estatisticamente significativo (p=0.053), constatou-se existir uma tendência nesse sentido.
Conclusões: Tal como descrito na literatura, a taxa de sobrevivência dos doentes submetidos a correcção cirúrgica urgente dos AAA infra-renal foi baixa. Na nossa casuística foi também possível demonstrar o impacto da idade, da duração da sintomatologia, da instabilidade hemodinâmica na admissão e da rotura aneurismática na sobrevivência.
CO38. Rotura espontânea atraumática da aorta torácica: a propósito de 3 casos clínicosG. Rodrigues, M.E. Ferreira, J. Albuquerque e Castro, A.C. Garcia, J. Monteiro e Castro, H. Rodrigues, J. Aragão de Morais, F. Gonçalves, A. Quintas, N. Oliveira, R. Abreu, R. Ferreira, L. Mota Capitão
Serviço de Angiologia e Cirurgia Vascular, Hospital de Santa Marta, CHLC, Portugal.
Introdução: A rotura espontânea da aorta torácica na ausência de traumatismo, doença aneurismática ou disseção aórtica é um evento raro e potencialmente fatal. Os seus mecanismos etiopatogénicos ainda não estão totalmente esclarecidos; contudo, na sua grande maioria são síndromas aórticos agudos frequentemente associados a úlceras penetrantes da aorta e/ou hematoma intramural.
Métodos: Relatam-se 3 casos clínicos de roturas atraumáticas, não aneurismáticas e não dissecantes da aorta torácica descen dente, com hemorragia ativa para a cavidade pleural, que foram tratados com sucesso por via endovascular. Os autores fazem referência á literatura e apresentam uma revisão sobre a etiopatogenia, diagnóstico diferencial e opções terapêuticas desta entidade.
Discussão: A rotura espontânea da aorta torácica deve ser considerada no diagnóstico diferencial de todo o doente com uma hemorragia ativa para a cavidade pleural, pericárdio ou mediastino e sem evidência clínica ou imagiológica de aneurisma ou disseção da aorta torácica. O tratamento endovascular da aorta torácica tem sido utilizado com sucesso em inúmeros casos de roturas aórticas traumáticas e por doença aneurismática. Estes casos demonstram que a abordagem endovascular também é uma opção exequível no tratamento das roturas espontâneas da aorta torácica, particularmente em contexto de urgência, pois permite o controlo da hemorragia com rapidez, com menor morbi-mortalidade que a cirurgia convencional e com um perfil de segurança e eficácia aceitável.
Sessão Comunicações Orais 5CO39. Particularidades da doença arterial periférica em faixas etárias jovensJ. Campos, P. Barreto, S. Braga, R. Gouveia, P. Sousa, A. Coelho, A. Canedo
Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar de Vila Nova de Gaia/Espinho, Portugal.
Introdução: A doença arterial periférica (DAP) é comum em doentes idosos, mas a sua prevalência e características estão pouco estudadas nas faixas etárias mais jovens. Com este trabalho pretende-se analisar as características da DAP em doentes com idade compreendida entre os 20 e 50 anos e estudar o resultado dos procedimentos terapêuticos efectuados nesta amostra.
Material e métodos: Realizou-se um estudo retrospectivo dos doentes seguidos em consulta de DAP do nosso Serviço entre Dezembro de 2000 e Março de 2011, com idades compreendidas entre os 20 e 50 anos. Procedeu-se à caracterização epidemiológica da amostra, factores de risco cardiovascular e estratificação da DAP pela classificação de Leriche-Fontaine à data da primeira consulta. No período de follow-up de 3 anos avaliou-se o tipo de tratamento realizado, número de re-intervenções, número de amputações minor e major realizadas e mortalidade.
Resultados: Foram avaliados 97 doentes, com idade média de 44.45 anos (28–50 anos), 84 do sexo masculino e 13 do sexo feminino. Relativamente aos factores de risco cardiovascular, a sua prevalência é de 63% para tabagismo, 35% para hipertensão arterial, 25% para diabetes mellitus e 24% para cardiopatia isquémica. Na primeira avaliação 48.45% dos doentes apresentavam isquemia crónica grau IIa, 36.39% grau IIb, 15.46% grau III e 7.21% grau IV. Ao longo dos 3 anos de follow up, 54.64% dos doentes mantiveram-se exclusivamente em best medical treatment, 27.83% dos doentes foram submetidos a procedimentos cirúrgicos e 17.53% dos doentes foram submetidos a procedimentos de revascularização endovascular. Houve necessidade de re-intervenção em 9.28% dos doentes nos 2 anos após o primeiro procedimento, com um máximo de 3 re-intervenções por doente. Durante o período de follow up, apenas 2 doentes foram submetidos a amputação major, tendo-se verificado uma taxa de mortalidade de 2%.
Conclusões: Os factores de risco identificados nesta amostra são sobreponíveis aos encontrados na população afectada por esta doença. A maioria destes doentes apresenta uma boa evolução clínica apenas sob best medical treatment. No entanto, uma importante percentagem de doentes necessita da realização de procedimentos de revascularização pela incapacidade funcional que a doença condiciona. Assim, considerando a população afectada por DAP como um todo, verifica-se que 75% dos doentes se mantém com doença estável ao fim de 5 anos, enquanto que particularizando para a amostra estudada esta realidade é diferente, dado que apenas 45% destes doentes se mantém estáveis ao fim de 3 anos.
CO40. Doença aterosclerótica em mulheres jovensJ. Gonçalves, I. Silva, P. Sá Pinto, L. Loureiro, T. Loureiro, D. Silveira, L. Borges, S. Teixeira, D. Rego, V. Ferreira, G. Teixeira, R. Almeida
Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar do Porto, Hospital Geral de Santo António, Portugal.
Objectivo: A doença aterosclerótica em mulheres é muito rara em idades pré-menopausa pelo efeito ateroprotetor das hormonas femininas. Aos 40 anos a sua prevalência está estimada em cerca de 3–4%, aumentando gradualmente para os 29% aos 80 anos. Este trabalho tem por objectivo descrever e caracterizar os 12 casos de mulheres jovens (com idade igual ou inferior a 50 anos) com doença aterosclerótica tratadas nos últimos 10 anos no nosso serviço.
Material e métodos: Trata-se de um estudo observacional retrospectivo dos últimos 10 anos no nosso serviço. Foram analisados os 12 casos de revascularizações em mulheres com menos de/ou 50 anos com doença arterial periférica de etiologia aterosclerótica. Recorreu-se á recolha e ao estudo de dados dos registos clínicos interessando para análise a idade na altura da primeira revascularização, modo de apresentação da doença, fatores de risco, padrão de distribuição da doença, dias de internamento, tipo de intervenção primária e subsequentes reintervenções, e definimos como endpoint primário o salvamento de membro.
Resultados: A mediana de idades foi de 41 anos (para uma média de 41.83 anos). O factor de risco cardiovascular mais frequente foi o tabagismo, com uma prevalência de 9 (75%), seguido de HTA (75%) e a obesidade (IMC > 30) (50%). A maioria das admissões foi urgente, tal como os primeiros procedimentos. O tempo médio de internamento na altura da primeira intervenção foi de 18.5 dias. Tal como descrito na literatura, a doença nas mulheres jovens apresenta um predomínio infrainguinal e o método de revascularização de eleição tende a ser cirúrgico. O número médio de procedimentos por doente foi 5, sendo que (25%) das doentes foram submetidas a amputação (1 amputação transfemoral e 2 amputações trasntibio-peroneais). Até à data a taxa de morta lidade é de 0%.
Conclusão: Os nossos resultados são sobreponíveis aos encontrados noutras séries. A associação de comorbilidades e factores de risco cardiovasculares condicionam os resultados de salvamento de membro e o prognóstico global. O diagnóstico mais precoce e uma intervenção atempada poderão melhorar os resultados globais do tratamento. São necessários mais estudos e de maiores dimensões nesta população.
CO41. Revascularização protésica infra-genicular na isquémia crítica – uma experiência compensadoraD. Cunha e Sá, J.L. Gimenez, T.S. Costa, G. Cabral, J.M. Tiago
Serviço de Cirurgia Vascular, Hospital Beatriz Ângelo, Loures, Portugal.
Introdução: O aumento da esperança de vida da população, em particular no subgrupo dos doentes diabéticos, tem tido como consequência um maior número de doentes internados nos serviços de cirurgia vascular com isquémia crítica. A preservação do membro está associada a uma melhoria da qualidade de vida e a um aumento da sobrevida. Cerca de 30% destes doentes não dispõe de conduto autólogo para uma revascularização infra-genicular, nem apresentam um padrão angiográfico favorável para procedimentos endovasculares. Nestes casos, a utilização de próteses de PTFE, associadas à utilização de artefactos venosos junto da anastomose distal, tem revelado resultados que parecem ser compensadores.
Material e métodos: Análise retrospectiva entre março de 2013 e março de 2014, quando foram efectuados procedimentos de revascularização infra-genicular em 85 membros (79 doentes) com isquemia Grau IV: 49 revascularizações com conduto venoso; 10 procedimentos endovasculares e 26 revascularizações com prótese de PTFE e cuff de Miller (34.6% das revascularizações por cirurgia aberta), que serão o objecto de análise.
Resultados: As 26 revascularizações protésicas infra-geniculares com prótese de PTFE e cuff de Miller foram efectuadas em 24 doentes (16 homens e 8 mulheres) com uma idade média de 75.9 anos; no que respeita aos factores de risco, 17 doentes eram diabéticos (70.8%). Quanto à anastomose proximal, 13 revascu larizações tiveram origem na artéria femoral comum, 12 na femoral superficial e 1 na popliteia; quanto à anastomose distal, 6 foram efectuadas na artéria popliteia, 2 no tronco tibio-peroneal, 13 na artéria peroneal, 2 na artéria tibial posterior, 1 na artéria tibial anterior e 2 na artéria pediosa. Não se registou mortalidade operatória. Em 3 doentes ocorreram oclusões precoces (1° mês) todas seguidas de amputação major. Durante este curto follow-up registou-se 1 óbito (4 meses) e 2 amputações (2 meses e 4 meses); 23 doentes estão vivos (em 24 doentes operados), 21 revascularizações mantêm-se permeáveis com o membro preservado (em 26 membros revascularizados).
Conclusão: Embora limitada no tempo, a nossa experiência na revascularização infra-genicular com prótese de PTFE e cuff de Miller, na ausência de conduto venoso adequado e de um padrão angiográfico favorável a procedimentos endovasculares, parece ser compensadora em termos de preservação do membro e da vida dos doentes.
CO42. Aloenxertos venosos: uma opção de excepção na isquemia críticaP. Sá Pinto, I. Silva, S. Teixeira, J.P. Gonçalves, L. Loureiro, T. Loureiro, D. Silveira, D. Rego, V. Ferreira, G. Teixeira, J.C. Pereira, P. Moreira, R. Almeida
Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar do Porto, Hospital de Santo António, Portugal.
Introdução: Em Cirurgia Vascular deparamo-nos, frequentemente, com doentes submetidos a múltiplas intervenções sequenciais de revascularização dos membros inferiores que entram em falência, esgotando todos os recursos cirúrgicos disponíveis. Destes doentes há um sub-grupo que, apesar das falências dos sucessivos procedimentos, mantêm condições para revascularização. Nestas situações a utilização de condutos venosos alogénicos pode desempenhar um papel fulcral no salvamento do membro.
Objetivos: Apresentar a experiência do Serviço na utilização de veia grande safena (VGS) alogénica em doentes com isquemia crítica submetidos previamente a múltiplas cirurgias de revascularização - cirurgia clássica e/ou endovasculares que entraram em falência.
Métodos: As VGS alogénicas foram colhidas por stripping durante a realização de cirurgia de varizes dos membros inferiores em ambulatório. As veias seleccionadas preparadas foram arma-ze nadas em solução salina e conservadas no frio (4°.C) em condições assépticas durante um mínimo de 3 semanas antes da sua utilização. A anatomia patológica confirmou a integridade da estrutura da parede da veia e ausência de revestimento endotelial. Foram assinados consentimentos informados no dador e receptor. Foram utilizadas 6 VGS alogénicas em quatro membros inferiores com isquemia crítica. A indicação para cirurgia de revascularização foi: dor em repouso (n=2) e perda tecidular (n=2). Todos os doentes apresentavam múltiplas cirurgias de revascularização e/ou ausência de enxerto adequado à cirurgia necessária e/ou falência ou ausência de indicação para cirurgia endovascular. A anastomose distal foi infragenicular em todos os casos (artéria pediosa-1; artéria tibial posterior distal-2; artéria tibial anterior-1). Um dos doentes efectuou uma pontagem composta com PTFE e aloenxerto venoso ilio-femoral profunda-tibial posterior retromaleolar. Não foi utilizada terapêutica imunossupressora. O período de seguimento mínimo foi de 7 semanas e o máximo de 12 semanas.
Resultados: Uma trombose de pontagem ao fim de 4 semanas com necessidade de amputação transtibioperoneal; uma rotura segmentar do aloenxerto nos primeiros dias de pós-operatório, com necessidade de interposição de novo conduto venoso alogénico; um caso de falso aneurisma por deiscência da anastomose de retalho venoso na anastomose proximal; uma infecção de prótese tratada com retalho muscular de sartório e penso de vácuo. À data da elaboração desta comunicação 2 dos doentes mantinham-se com pontagens funcionantes e lesões cicatrizadas, um amputado abaixo do joelho e um falecido por EAM.
Conclusão: A VGS alogénica deve ser considerada um conduto alternativo no tratamento da isquemia crítica, quando esgotadas todas as alternativas, em doentes que ainda apresentam possibi-lidade de revascularização e limb salvage.
CO43. Tratamento endovascular de oclusão longa da artéria femoral superficial em contexto de isquemia crítica do membro inferior - a propósito de 5 casos clínicosA.P. Coelho, M. Lobo, R. Gouveia, P. Sousa, J. Campos, A. Canedo
Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar de Vila Nova de Gaia e Espinho, Portugal.
Introdução e objetivo: O tratamento endovascular da oclusão longa isolada da artéria femoral superficial permanece controverso. Apesar de existirem cada vez mais casos e séries descritos na literatura, informação referente ao seu tratamento por via endovascular e respetivos outcomes a curto, médio e longo prazos permanece escasso. Este trabalho tem como objetivo avaliar a taxa de permeabilidade a curto e médio prazos, assim como a taxa de limb salvage num grupo selecionado de doentes com oclusões longas da artéria femoral superficial submetidos a repermeabilização e angioplastia percutânea transluminal com balão.
Material e métodos: Foram revistos cinco casos de isquemia crítica dos membros inferiores em doentes sem possibilidade de revascularização por via cirúrgica (dois casos de isquemia crónica grau III e três casos de isquemia crónica grau IV de Leriche-Fontaine). Apresentavam angiograficamente oclusão total da artéria femoral superficial tendo sido submetidos a repermeabilização e angioplastia com balão. Os doentes foram avaliados no pós-procedimento imediato, ao primeiro e ao sexto mês pós-procedimento.
Resultados: O Índice Tornozelo-Braço médio pré-procedimento era de 0.41. Foram usadas técnicas de repermeabilização intraluminal e subintimal, quando a primeira não foi possível. A taxa de sucesso técnico do procedimento, com fluxo anterógrado ao longo de toda a artéria femoral superficial, foi de 100%. No pós-procedimento imediato, três doentes apresentavam pulsos distais palpáveis (tibial posterior e/ou pedioso). O Índice Tornozelo-Braço médio pós-procedimento foi de 0.82. Ao primeiro mês pós-procedimento, o Índice Tornozelo-Braço médio foi de 0.68, sem nenhum caso de amputação registado. Aos seis meses registou-se uma taxa de limb salvage de 80% (caso único de amputação major em doente que apresentava inicialmente ausência de runoff distal).
Conclusões: A cirurgia endovascular apresenta-se como uma alternativa como procedimento de limb salvage, com bons resultados imagiológicos, hemodinâmicos e clínicos a médio prazo (taxa de limb salvage de 80% aos seis meses). O follow-up curto e o pequeno número de casos condicionam a extrapolação de conclusões, mas os resultados apresentados são encorajadores. Pretende-se dar continuação a este estudo prospetivamente, com inclusão de novos casos.
CO44. Tratamento da estenose intra-stent na doença femuro-poplítea - angioplastia com balão diluidor de fármaco vs balão simples: revisão sistemáticaJ. Rocha-Neves, M. Marques-Vieira, J. Ferreira, N. Vilas-Boas, H. Alves, J. Felgueiras, C. Sampaio, P. Paz-Dias, S. Sampaio, J. Teixeira
IFE, Serviço de Angiologia e Cirurgia Vascular, Hospital São João, Portugal. Assistente da Faculdade de Medicina da Universidade do Porto, Portugal.
A angioplastia com stent no tratamento da doença femuro-poplítea é um procedimento comum, sendo frequente na prática clínica as complicações associadas, nomeadamente a estenose intra-stent. Ainda não foi definido o melhor tratamento da estenose intra-stent. O balão diluidor de fármaco (BDF) poderá potencialmente prevenir a estenose através da transferência de substância anti-proliferativa e anti-inflamatória para a parede arterial. Esta revisão tem como objetivo avaliar o conhecimento atual acerca da eficácia do BDF em relação à APT simples no tratamento da estenose intra-stent na doença femuro-poplítea. Foi realizada uma revisão sistemática recorrendo à PUBMED, Cochrane CENTRAL, ISI of Knowledge e SCOPUS. Foram encontrados 195 artigos correspondendo à Query, dos quais apenas 4 correspondiam aos critérios de inclusão. A recolha de análise de dados respeitou as guidelines PRISMA e STROBE. A informação foi extraída tendo por base as características dos pacientes, as indicações cirúrgicas e os outcomes clínicos avaliados. Os endpoints avaliados foram: estenose binária e revascularização de lesão alvo. Um seguimento mínimo de 6 meses após o tratamento da estenose intra-stent foi estabelecido. As características dos estudos e pacientes, assim como os resultados encontram-se resumidos nas tabelas em anexo. O BDF aparenta ser superior à APT simples no tratamento da estenose intra-stent. Contudo a evidência ainda é insuficiente para permitir conclusões definitivas, nomeadamente para a realização de uma metanálise ou alterar guidelines internacionais. São necessários ensaios clínicos randomizados com populações homogéneas e com períodos de seguimento mais alargados e discriminados.
CO45. Isquemia de membro em doentes com membrana de oxigenação extracorpórea (ECMO)P. Pinto Sousa, D. Brandão, R. Gouveia, J. Campos, A. Coelho, P. Monteiro, A. Canedo
Serviço Angiologia e Cirurgia Vascular, Centro Hospitalar Vila Nova de Gaia/Espinho, Portugal.
Introdução e objetivo: O primeiro caso de utilização de um dispositivo de assistência ventricular por choque cardiogénico após cardiotomia remonta a 1965. ECMO é uma técnica life-saving utilizada como medida de suporte temporário em pacientes em colapso cardiopulmonar agudo refratário a outros tratamentos. A canulação por via percutânea ou cirúrgica aberta da artéria e veia femoral permite a iniciação imediata de suporte, contudo pode ocorrer oclusão vascular, isquemia de membro ou até perda de membro. Estudos prévios referem complicações vasculares entre os 3.2% e os 28%. Ainda assim, de acordo com a literatura a redução do suprimento arterial do membro canulado e desenvolvimento de isquemia aguda pode atingir os 70%.
Material e métodos: Realizou-se um estudo retrospetivo de todos os doentes do Centro Hospitalar Vila Nova de Gaia/Espinho em quem o sistema de ECMO veno-arterial foi implantado entre Maio de 2011 e Abril de 2013. O procedimento foi realizado após a administração de heparina (5,000 IU bólus intravenoso). A canulação da artéria femoral de um lado e veia femoral contra lateral mantendo-se perfusão de HNF para aPTT 160–180 s foi realizada por Cardiologistas com posterior intervenção nos quadros de isquemia de Cirurgiões Vasculares.
Resultados: Durante 24 meses foram colocados com ECMO onze doentes. Destes, seis (55%) eram do sexo masculino. As idades eram compreendidas entre os 28 e 83 anos (média 50.2). A maioria foi colocado por choque cardiogénico (n=8; 73%). Os tamanhos de cânulas arteriais variaram entre 15F e 21F e as cânulas venosas entre 21F e 25F. O suporte com ECMO foi mantido durante uma média de 5.4 dias. Oito doente (73%) foram, com sucesso, libertados do dispositivo. A isquemia aguda de membro inferior desenvolveu-se em 36% dos doentes durante o período com ECMO, com uma taxa de 50% de perda de membro. A mortalidade aos trinta dias foi de 27%, um doente por progressão do quadro isquémico do membro e dois por agravamento do choque cardiogénico.
Discussão e conclusões: Dado a isquemia aguda de membro ser um evento bastante frequente e potencialmente fatal, considera-se, de interesse a implementação de um protocolo de seguimento destes doentes. A vigilância num laboratório de hemodinâmica vascular com recurso a eco-Doppler de forma a avaliar o fluxo arterial no membro e identificar precocemente doentes potencialmente geradores de situações isquémicas por forma a adotar técnicas no que diz respeito ao melhor local de punção e tamanho de cânula a introduzir.
Sessão Comunicações Orais 6CO46. Terá a revascularização segundo o modelo angiossómico aplicabilidade na pratica clinica? - estudo retrospectivo de análise multivariávelD. Silveira, I. Silva, L. Loureiro, T. Loureiro, S. Teixeira, D. Rego, V. Ferreira, J. Gonçalves, G. Teixeira, M.S. Caetano Pereira, R. Almeida
Serviço de Angiologia e Cirurgia Vascular, Hospital de Santo António, Centro Hospitalar do Porto, Portugal.
Introdução: Segundo o modelo angiossómico, os tecidos do pé são divididos em blocos tridimensionais vascularizados por artérias específicas, denominados “angiossomas”, que se encontram interligados por redes de vasos colaterais. Múltiplos estudos publicados na literatura demonstram um impacto positivo na cicatrização de lesões e na taxa de salvamento de membro quando são diretamente revascularizadas artérias correspondentes ao “angiossoma” da lesão, quer por cirurgia clássica, quer por via endovascular, sendo o beneficio superior em doentes diabéticos, nos quais existe menor colateralidade e maior dificuldade na cicatrização.
Material e métodos: Foi realizado um estudo retrospectivo, com análise num período de 13 meses, de 87 revascularizações em 85 doentes com lesões tróficas (classes Rutherford 5 e 6) e doença obstrutiva do sector tibial (com e sem doença femoro-poplítea). O “follow-up” mínimo foi de 8 meses. As revascularizações foram classificadas de direta e indireta quando existe uma artéria tibial que perfunde diretamente o “angiossoma” correspondente à lesão, independentemente do sector revascularizado. 45% das revascularizações foram diretas. 58% dos procedimentos foram de cirurgia reconstrutiva de “bypass” (femoro-poplíteo com uma artéria distal patente ou femoro-distal) e 42% exclusivamente endovasculares. 81% dos doentes são do sexo masculino e 72% apresentam DM. Foi realizada análise estatística multivariável em SPSS, com particular relevância comparativa de resultados para as variáveis: doente diabético vs não diabético, cirurgia reconstrutiva vs endovascular, sector revascularizado e classe Rutherford.
Resultados e conclusões: Os resultados obtidos corroboram o descrito na literatura, demostrando uma tendência no beneficio da revascularização de doentes com lesões tróficas segundo o “angiossoma” da lesão, independentemente da tipologia do procedimento realizado.
CO47. Custos do tratamento da doença arterial obstrutiva infra-poplítea (DAOIP) - um ano de seguimento de uma amostra aleatóriaL. Loureiro, R. Machado, S. Teixeira, T. Loureiro, D. Silveira, D. Rego, V. Ferreira, J. Gonçalves, G. Teixeira, L. Borges, R. de Almeida
Serviço de Angiologia e Cirurgia Vascular, Hospital de Santo António, Centro Hospitalar do Porto, Portugal.
Introdução: A DAOIP apresenta frequentemente características que permitem que o doente possa ser tratado por cirurgia convencional ou endovascular. Os custos destes tratamentos tem sido questionado, razão pela qual efetuamos o presente estudo, que analisa uma amostra aleatória com um ano de seguimento.
Material e métodos: Estudo retrospectivo dos registos cirúrgicos e processo clínico. Da população de doentes tratados com o diagnóstico de arteriopatia grau 4 e DAOIP no período de 1/2011 a 1/2013 na nossa instituição, foram selecionados aleatoriamente, 7 doentes submetidos a pontagem poplítea-distal e 7 doentes submetidos a angioplastia transluminal percutânea. Procedeu-se á análise da idade, co-morbilidades, tipo de tratamento, material usado no tratamento, tempo de cirurgia, tempo de internamento, cirurgia associada (desbridamento/amputação minor), ITB pré e pós-operatório, evolução da úlcera, amputação major no pós-operatório, consultas pós-operatórias, re-internamento, número de dias de re-internamento, re-intervenções, morte e o custo total dos tratamentos durante o primeiro ano (excluindo fármacos).
Resultados:
Tabela CO47.
| Convencional | Endovascular | p | |
| N | 7 | 7 | |
| Idade média (anos) | 66.9 | 65.4 | |
| Homens (%) | 71 | 100 | |
| DM (%) | 100 | 100 | |
| HTA (%) | 86 | 57 | |
| Dislipidemia (%) | 29 | 57 | |
| Desbridamento/amputação minor (%) | 66 | 75 | |
| Tempo médio de cirurgia (min) | 176 | 60 | < 0.001 |
| Tempo médio do 1° internamento (dias) | 21.14 | 7.86 | 0.006 |
| ITB médio pré-op | 0.70 | 0.77 | |
| ITB médio pós-op | 0.86 | 0.78 | |
| Custo total do 1° internamento (média em €) | 5410 | 3573 | 0.002 |
| 1 balão (%) | – | 29 | |
| 2 balões (%) | – | 75 | |
| Angioplastia de 1 artéria (%) | – | 29 | |
| Angioplastia de 2 artérias (%) | – | 75 | |
| Sem melhoria da lesão ao ano (%) | 29 | 14 | |
| Melhoria da lesão ao ano | 14 | 29 | |
| Resolução da lesão ao ano (%) | 57 | 57 | |
| Taxa mortalidade ao ano | 14 | 0 | |
| Taxa de amputação major ao ano (%) | 14 | 14 | |
| Taxa de amputação minor ao ano (%) | 29 | 0 | |
| Consultas pós-operatórias (média) | 8.3 | 8 | |
| Re-internamentos (%) | 50 | 29 | |
| Dias de re-internamento (total do grupo) | 27 | 21 | |
| Re-intervenções (total do grupo) | 3 | 0 | |
| Custo total dos tratamentos num ano (média) | 6896 | 5116 |
Conclusões: A cirurgia convencional apresenta padrões de gestão (tempo cirúrgico, tempo de internamento e custo) superiores aos da cirurgia endovascular no primeiro internamento. Ao fim de um ano os padrões de gestão (re-internamentos, número de consultas e custos) são equivalente entre as duas técnicas. Salienta-se que a nível de padrões de qualidade (cicatrização, taxa de amputação e mortalidade) não foi observada diferença entre as duas técnicas.
CO48. Revascularização cirúrgica versus amputação primária no tratamento da isquemia crítica do membro inferior – estudo comparativo dos determinantes epidemiológicosV. Ferreira, S. Teixeira, I. Silva, L. Loureiro, T. Loureiro, ÇL. Borges, D. Silveira, D. Rego, J. Gonçalves, G. Teixeira, J. Martins, P. Sá Pinto, R. Almeida
Serviço de Angiologia e Cirurgia Vascular, Hospital de Santo António, Centro Hospitalar do Porto, Portugal.
Introdução: O goldstandard de tratamento da isquemia crítica é a revascularização do membro inferior. No entanto, apesar do forte investimento e desenvolvimento de novas estratégias de revascularização, a amputação primária mantêm-se como o tratamento final do membro isquémico de um subgrupo significativo de pacientes. Avaliamos os dados epidemiológicos que contribuíram para decisão de tratamento (revascularização ou amputação primária) dos pacientes internados por isquemia crítica do membro inferior.
Material e métodos: Estudo observacional retrospectivo dos casos de isquemia crítica do membro inferior submetidos a revascularização cirúrgica ou a amputação primária major, durante o período de um ano. Estudo e comparação do sexo, idade, factores de risco cardiovasculares (diabetes mellitus, hipertensão arterial, dislipidemia e tabaco) e comorbilidades cardiovasculares (doença cardíaca isquémica e doença cerebrovascular). Foi estudada a significância estatística das diferenças encontradas com o teste Qui2 para as variáveis categóricas e One-way ANOVA para as variáveis contínuas com um nível de significância definido 0.05.
Resultados: No período em estudo foram realizadas 113 revascu-larizações e 56 amputações primárias do membro inferior em pacientes internados com o diagnóstico de isquemia crítica. Os doentes submetido a amputação primária apresentavam uma idade superior (75.7% vs 68.3%, p<0.000), e maior prevalência de comorbilidades médicas, com uma taxa superior de doença cerebrovascular (48% vs 19%, p<0.000) e cardiopatia isquémica (68% vs 40%, P=0.001). Relativamente aos factores de risco cardiovasculares, apesar de não termos achado significância estatística, os doentes submetidos a amputação primária apresen tam maior prevalência de diabetes mellitus (75% vs 59%, p=0.06), hipertensão arterial (89% vs 79%, p=0.13), tabagismo (25% vs 20%, p=0.5) e menor prevalência de dislipidemia (52% vs 80%, p<0.000). No grupo submetido a revascularização 70% eram do sexo masculino, enquanto nos submetidos a amputação primária apenas 45% eram do sexo masculino (p=0.006).
Conclusões: Os pacientes com idade mais avançada, do sexo feminino e com comorbilidades cardiovasculares conhecidas tem maior probabilidade de serem submetidos a amputação major do membro inferior sem tentativa prévia de revascularização. No entanto, a revascularização do membro inferior mantêm-se como o tratamento goldstandard para a maioria dos doentes com isquemia crítica.
CO49. Malformações venosas: opções terapêuticasL. Loureiro, R. Machado, T. Loureiro, D. Silveira, S. Teixeira, D. Rego, V. Ferreira, J. Gonçalves, G. Teixeira, L. Borges, R. de Almeida
Serviço de Angiologia e Cirurgia Vascular, Hospital de Santo António, Centro Hospitalar do Porto, Portugal.
Introdução: As anomalias vasculares devem-se a erros embrionários durante a vasculogénese. Estes tumores são classificados em tumores vasculares (hemangiomas) e malformações vasculares (venosas, arteriovenosas, linfáticas). As malformações venosas são as anomalias vasculares mais comuns, sendo constituídas por vasos displásicos que tendem a dilatar progressivamente, sem fase de regressão. Apresentamos uma série de 3 casos de malformações venosas tratadas com técnicas diferentes.
Materiais e métodos: Revisão retrospetiva dos processos clínicos e imagiologia de doentes com malformações venosas submetidos a tratamento não conservador num hospital universitário. São descritas as idades dos doentes, género, apresentação clínica, localização das lesões, tratamento realizado, resultado clínico e seguimento.
Resultados: Caso 1: criança de 3 anos, tumefação na face posterior da coxa direita, dolorosa durante a marcha. Realizou RMN que mostrou malformação venosa com flebólitos, bem delimitada, no músculo semi-membranoso. Seguimento em consulta de ACV durante 1 ano, agravamento da dor, tornando-se incapacitante para a marcha. Orientado para exérese cirúrgica do músculo. Cirurgia sem intercorrências, alta ao 5° dia. Em seguimento há 15 anos, sem qualquer limitação da sua atividade. Caso 2: adolescente de 17 anos, sexo feminino, tumefação na face posterior da perna direita, dolorosa durante a marcha que nos últimos 2 anos se tornou incapacitante para as atividades escolares. Realizou RMN que mostrou malformação venosa, envolvendo os músculos gastrocnémios e solear. Após observação em consulta de ACV, orientada para terapêutica sob anestesia local para embolização eco e fluoro-guiada com coils Nester. Trombose da malformação ao 2° dia pós-intervenção. Em seguimento há 2 anos, sem qualquer limitação da sua atividade. Caso 3: adolescente de 15 anos, sexo feminino, tumefação no membro inferior esquerdo, envolvendo o joelho e coxa esquerdas, dolorosa durante a marcha e flexão do membro, com anos de evolução em seguimento noutro hospital. Orientada para observação por ACV em contexto de urgência por incapacidade completa para marcha. Tinha RMN que mostrava malformação venosa envolvendo as extremidades distais dos extensores da coxa e face anterior da articulação geniana esquerda. Orientada para escleroterapia em espuma eco e fluoro-guiada sob anestesia geral. Alta ao 2° dia, melhoria da capacidade de marcha às 2 semanas pós-intervenção. Em seguimento há 2 meses, com limitação apenas para atividades extenuantes.
Conclusões: As malformações venosas são as anomalias vasculares mais prevalentes, agravando os sintomas com a idade. As várias opções terapêuticas devem ser adaptadas à anatomia das malformações de forma a obter os melhores resultados com o mínimo de morbilidade.
CO50. Hemangiomas intramusculares dos membros considerações sobre o diagnóstico e tratamentoJ. Vieira, P. Amorim, P. Albino
Unidade de Angiologia e Cirurgia Vascular, Hospital dos Lusíadas. HPP, Saúde, Portugal.
Objectivo: Os Hemangiomas intramusculares são tumores benignos raros considerando-se que correspondem somente a 0.8% de todos os Hemangiomas que são diagnosticados. São normalmente lesões isoladas benignas cuja sintomatologia resulta da sua expansão e compressão de estruturas envolventes. O método de diagnóstico mais utilizado é, sem dúvida, a RMN. Contudo, hoje em dia o seu tratamento é alvo de marcada controvérsia.
Métodos: De 2005 a 2013 os autores trataram 14 doentes com hemangiomas intramusculares dos membros. A maioria eram do sexo masculino (8/6) e as idades estavam compreendidas entre os 6 anos e os 72 anos. Só em dois casos havia envolvimento do membro superior. Em 12 doentes o tratamento foi a recessão da lesão mas em dois foi necessário nova cirurgia, por a primeira ter sido incompleta, com manutenção da clinica. Também em dois casos, dado a extensão dos músculos envolvidos optou-se pela esclerose ecoguiada com espuma. Em dois doentes os Hemangiomas tinham envolvimento da articulação do joelho.
Resultados: Em todos os doentes o pos operatório decorreu sem complicações, a exceção de um caso que necessitou de Fisiatria prolongada estando em discussão a eventual reoperação.
Discussão: Os autores consideram que a recessão é sempre que possível a melhor solução devendo no entanto os doentes e familiares estarem perfeitamente informados da eventual lesão de estruturas envolventes.
CO51. Follow up de filtros de veia cavaP. Pinto Sousa, R. Gouveia, J. Campos, A. Coelho, F. Marinho, P. Monteiro, A. Canedo
Serviço Angiologia e Cirurgia Vascular, Centro Hospitalar Vila Nova de Gaia/Espinho, Portugal.
Introdução e objetivo: A colocação de filtros de veia cava inferior (FVC) é um procedimento eletivo para doentes com eventos tromboembólicos e indicações precisas estabelecidas pela American College of Chest Physicians. Decidiu-se fazer um estudo retrospetivo no sentido de avaliar a eficácia e complicações associadas a este dispositivo de forma a poder avaliar a experiência clínica do Serviço.
Material e métodos: O estudo englobou todos os doentes do Centro Hospitalar Vila Nova de Gaia/Espinho submetidos a colocação de FVC entre 2006 e 2013 (8 anos). Os filtros foram colocados percutaneamente e sob fluoroscopia, via femoral ou jugular e todos com carácter definitivo. No seguimento os doentes foram avaliados clinica e imagiologicamente (ecoDoppler, radiografia e angioTC).
Resultados: Foram colocados, durante este período, 34 dispositivos OptEase. Catorze doentes do sexo masculino (41%) e vinte do sexo feminino. Média de 58 anos de idade. Onze doentes (32%) apresentavam doença oncológica concomitante. Foram colocados 19 (56%) FVC via femoral e os restantes via jugular, sem registo de complicações associadas ao procedimento. Na maioria dos doentes (44%), a indicação para colocação foi progressão da trombose apesar de hipocoagulação dentro de níveis terapêuticos. O seguimento variou entre 2 e 51 meses (média de 38 meses). Doze doentes (35%) faleceram durante este período. Nenhum por evento embólico pulmonar fatal, embora se tenham registado dois casos (6%) de embolia pulmonar. Confirmou-se permeabilidade de veia cava inferior a nível da colocação do dispositivo em 94% (n=19). Ocorreu tilting de filtro em um doente (3.5%; n=28) e migração também em um doente (3.5%; n=28). À data da última consulta de seguimento efetuada 26% apresentava sinais clínicos compatíveis com síndrome pós flebítico.
Discussão e conclusões: Os FVC colocados mostraram-se efetivos na prevenção de embolia pulmonar fatal com uma taxa de complicações associadas reduzida. Dado ser uma medida profilática e não de tratamento uma taxa de complicações reduzida é essencial para o mesmo ser aceite, o que se comprovou neste trabalho. Os resultados obtidos encontram-se de acordo com a literatura publicada.
CO52. Mudança de estratégia e de paradigmas no tratamento cirúrgico de varizes – experiência pessoalM.S. Caetano Pereira, D. Silveira
Centro Integrado Cirurgia de Ambulatório (CICA) e Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar do Porto, Portugal.
Introdução: O século XX assistiu à evolução do tratamento cirúrgico de varizes e ao dealbar de novas tecnologias com esse propósito, agora com expressão quasi vertiginosa neste início do século XXI. A procura de métodos de tratamento de varizes minimamente invasivos, menos incapacitantes, menos onerosos, seguros e mais estéticos, fez-me procurar soluções que encontrei nas técnicas endovenosas.
Objectivo: As mudanças de estratégia e de paradigmas devem-se ao aparecimento da Cirurgia de Ambulatório e ao desenvolvimen-to tecnológico de novas soluções para o tratamento do refluxo venoso superficial. Material e métodos: A Cirurgia de Ambu la tório associada ás técnicas de ablações térmica por radiofrequência e mecânico-química e ao tratamento adesivo com cianoacrilato despertam, desenvolvem e aperfeiçoam a mudança de 2 paradigmas: da cirurgia clássica para a cirurgia endovenosa, do bloco operatório para a sala “office-based”. Isto verifica-se na análise comparativa dos custos do procedimento clássico e do procedimento endovenoso, assim como, na avaliação do grau de satisfação dos doentes.
Resultados: A ablação térmica por radiofrequência, é um método altamente eficiente que facilita a deslocalização do bloco operatório para o ambiente “office based” e o regresso imediato do doente á atividade diária e, no dia seguinte, ao trabalho. A ablação mecânico-química, com taxas de oclusão semelhantes, permite a sua realização sem anestesia tumescente, diminuindo o incómodo para o doente e o tempo do procedimento. O tratamento adesivo com cianoacrilato, com resultados reportados no primeiro ano, idênticos aos das duas técnicas anteriores não tem a limitação da ablação mecânico química, proporcionando o tratamento bilateral, pode dispensar meias elásticas e permite o regresso imediato ao trabalho. É mais promissora, pois parece diminuir a necessidade de tratamento complementar por fleboextrações ou escleroterapia. Os custos diretos dos procedimentos endovenosos são inferiores e tempo de retorno ás atividades de vida é menor, contribuindo para: poupanças adicionais em Incapacidade temporária e elevado índice de satisfação dos doentes.
Conclusões: A cirurgia de ambulatório, a implementação das técnicas endovenosas e a passagem do bloco operatório para o ambiente “office-based”, traduz-se num controle de custos significativo e representa ganhos na satisfação do cirurgião vascular e do seu doente. Tal como nos Estados Unidos, de 2001 para 2011 mudou um paradigma: de 10%, a cirurgia endovenosa passou para 90% e a cirurgia clássica de laqueação proximal e “stripping” restou nos 10%, em Portugal, estes 2 paradigmas estão a mudar paulatinamente.
Sessão Melhor Poster SPACVP1. Correção endovascular de aneurisma da artéria renal com a técnica de moret: caso clínicoJ. Ferreira, V. Pires, P. Sousa
Serviço Angiologia e Cirurgia Vascular, Centro Hospitalar de Trás-os-Montes e Alta Douro/EPE, Portugal.
Introdução: O aneurisma da artéria renal (AAR) é uma patologia rara, presente em 0.01 a 1.30% da população e está frequentemente associado a hipertensão arterial. Pela sua elevada taxa de sucesso, o tratamento endovascular é considerado a primeira opção terapêutica.
Objetivo: Os autores apresentam um caso de um AAR corrigido através da técnica de Moret.
Material e métodos: Mulher de 44 anos seguida na consulta de Medicina Interna por hipertensão arterial não controlada com três fármacos (amlodipina 5mg; lisinopril 20 mg; hidroclorotiazida 12.5 mg). De entre os exames complementares de diagnóstico, realizou eco-Doppler e angioTC que demonstraram a presença de AAR direita de com 36mm de maior diâmetro. Foi submetida a correção endovascular. Por punção femoral direita, utilizando uma bainha aramada RDC 6F da Cook® e um cateter C1 5F da CooK®, procedeu-se à seletivação da artéria renal direita. Foram colocados dois fios-guia 0.018”: um no saco aneurismático, através do qual foi colocado o microcateter; e um outro na artéria eferente ao saco aneurismático, através do qual foi colocado um balão de 4mm×2cm. Este foi insuflado temporariamente, ocluindo o colo do aneurisma, aquando da colocação dos coils pelo microcateter, com exclusão do saco aneurismático. Constatou-se controlo da pressão arterial, com dois fármacos (lisinopril 10mg e hidroclorotiazida 12.5). O angioTC de controlo aos dois meses demonstrou a exclusão do aneurisma.
Resultados: A embolização assistida por balão, também denominada por técnica de Moret, é frequentemente utilizada no tratamento de aneurismas intra-cranianos com colo largo, com eficácia comprovada. Consiste na utilização de um balão que oclui temporariamente o colo do aneurisma, evitando a migração dos coils e estabilizando o microcateter. A vantagem da técnica de Moret relativamente à embolização através das malhas do stent consiste em evitar o uso de stent e deste modo, obviar as complicações inerente à sua utilização (fratura, migração, trombose). Além disso, a embolização assistida por balão é um procedimento mais simples, económico, sendo possível a sua utilização em artérias de pequeno calibre.
Conclusões: A técnica de Moret é segura, eficaz e pouco complexa cuja aplicabilidade no tratamento de patologia vascular poderá ser expandida.
P2. Isquémia mesentérica “crónica agudizada” a multidisciplinaridade subjacente ao sucesso terapêuticoT. Ferreira, A. Ministro; P. Martins, L. Silvestre, A. Evangelista, E. Silva, J. Tiago, J. Fernandes e Fernandes
Clínica Universitária de Cirurgia Vascular, Hospital de Santa Maria CHLN, Faculdade de Medicina da Universidade de Lisboa, Centro Académico de Medicina de Lisboa, Portugal.
Introdução: A isquémia mesentérica aguda é uma patologia com especial incidência nos grupos etários mais idosos, com múltiplas comorbilidades e frequentemente em doentes previamente sintomáticos, acarretando ainda hoje uma elevada taxa de mortalidade. Apesar da crescente utilização de técnicas endo-vasculares na revascularização do território visceral, a cirurgia convencional continua a ser fundamental quando existe compro-misso da viabilidade intestinal.
Material e métodos: Os autores apresentam dois casos de isquémia mesentérica aguda por trombose da artéria mesentérica superior operados em regime de urgência. O primeiro caso refere-se a um homem de 76 anos submetido a revascularização cirúrgica da artéria hepática comum e artéria mesentérica superior por quadro de dor abdominal e perda ponderal com 2 meses de evolução.
Intra-operatoriamente constatou-se necrose do íleon terminal e cego, o que obrigou a ressecção íleo-cecal com ileostomia. O segundo caso refere-se a uma mulher de 83 anos submetida a bypass retrógado aorto-mesentérica superior com veia safena interna e ressecção ileo-cecal com anastomose mecânica por quadro de vómitos e diarreia com evolução para abdómen agudo no espaço de 2 semanas.
Resultados: O doente do sexo masculino teve um pós-operatório complicado por hemoperitoneu com ponto de partida em lesão do baço, sendo necessário proceder a esplenectomia. Evoluiu com desnutrição por síndroma do intestino curto, tendo alta aos 2 meses de pós-operatório com dieta ajustada ao seu síndrome de má absorção. A doente do sexo feminino evoluiu favoravelmente, tendo alta ao 6° dia de pós-operatório.
Conclusões: A isquémia mesentérica aguda persiste como uma entidade clínica de diagnóstico difícil, associada a elevado índice de complicações e a uma mortalidade significativa. A revascularização endovascular, cada vez mais a primeira opção terapêutica, tem sido no entanto reservada para as situações menos graves. Os dois casos clínicos apresentados de isquémia mesentérica avançada tiveram desfecho favorável graças a um diagnóstico célere, a uma revascularização convencional pronta e a ressecção intestinal concomitante.
P3. Tratamento cirúrgico de aneurisma degenerativo da artéria hépatica – a propósito de um caso clínicoD. Silveira, J. Martins, A. Matos, L. Loureiro, T. Loureiro, S. Teixeira, D. Rego, V. Ferreira, J. Gonçalves, G. Teixeira, M. do Sameiro Caetano Pereira, R. Almeida
Serviço de Angiologia e Cirurgia Vascular Hospital de Santo António, Centro Hospitalar do Porto, Portugal.
Introdução: Os aneurismas da circulação esplâncnica são raros, tendo uma prevalência variável entre 0.1–2%. Deste subgrupo, após a artéria esplénica, a artéria hepática é a segunda localização mais comum para degenerescência aneurismática, representando cerca de 20% dos casos. No entanto, nos últimos anos o numero de aneurismas hepáticos assintomáticos diagnosticados tem vindo a aumentar devido á mais frequente realização de exames de imagem e ao aumento no número de tratamentos hepato-biliares endoscópicos e percutâneos.
Material e métodos: Apresentação de caso clínico, revisão da literatura.
Resultados: Doente do sexo masculino, de 52 anos, trabalhador na construção civil em França. Antecedentes de DM, tabagismo, pancreatite crónica e acidente de trabalho remoto (queda em altura). Recorre ao SU de Hospital em Lyon por tosse e hipersudorese. No decurso do diagnóstico foi realizado angio-TC toraco-abdominal que relevou aneurisma da artéria hepática incidental. Deslocou-se para Portugal, tendo recorrido ao SU da nossa instituíção. Na admissão assintomático, sem alterações ao exame físico. Repetiu angio-TC que confirmou aneurisma fusiforme da artéria hepática comum com 4.5cm de maior diâmetro, de características degenerativas, sem evidência de rotura, com ectasia da via biliar principal associada. Realizou em regime de internamento estudo angiográfico (com cateterização arterial multiselectiva) onde se confirmou envolvimento da artéria gastroduodenal no aneurisma. Foi submetido a aneurismectomia e pontagem da artéria hepática comum á artéria hepática própria com veia safena interna “in-lay”, via transperitoneal. O procedimento decorreu sem intercorrências, tendo o doente tido alta ao 8° dia pós-operatório sem complicações.
Conclusões: De todos os aneurismas viscerais, os que envolvem a artéria hepática têm o maior risco de rotura (44%), com taxas de mortalidade de 21–40%, devendo ser eletivamente tratados quando o tamanho é superior a 2cm ou independentemente do tamanho quando são falsos aneurismas.
P4. Abordagem cirúrgica multidisciplinar como melhor opção terapêutica no carcinoma de células renais com envolvimento vascularJ. Tiago, L. Mendes Pedro, J. Varela, Â. Nobre, T. Oliveira, S. Pereira, J. Gallego, I. Viana, T. Lopes, J. Fernandes e Fernandes
Serviço de Angiologia e Cirurgia Vascular, Hospital de Santa Maria, Portugal.
Introdução: O carcinoma de células renais constitui o tumor renal mais letal e está associado a uma mortalidade de 30 a 40%. Um dos fatores de pior prognóstico é o envolvimento vascular, presente em cerca de 10% dos casos, que se manifesta frequentemente na forma de trombo tumoral preenchendo a veia renal e a veia cava inferior.
Material e métodos: Os autores apresentam o caso de um doente de 57 anos, sexo masculino, sem patologia conhecida, com antecedentes de tuberculose pulmonar na adolescência, assintomático até 6 meses antes do internamento, quando inicia queixas de cansaço e perda ponderal significativa (mais de 10% do peso corporal). Duas semanas antes do internamento refere o aparecimento súbito de dor lombar esquerda acompanhada de hematúria macroscópica, pelo que recorre ao serviço de urgência do hospital da área de residência. À observação apresentava-se emagrecido com massa abdominal palpável nos quadrantes esquerdos, indolor, de consistência dura, limites mal definidos, contornos irregulares, aderente aos planos profundos e com cerca de 20cm de maior diâmetro. A avaliação imagiológica revelou volumosa massa renal esquerda com trombo tumoral preenchendo á veia renal esquerda e a veia cava inferior até à aurícula sem preenchimento da mesma. O doente foi transferido para a nossa instituição e preparado para abordagem cirúrgica multidisciplinar envolvendo as equipas de Urologia, Cirurgia Vascular e a Cirurgia Cardiotorácica. O doente foi submetido em contexto electivo a nefrectomia radical esquerda, com necessidade de reparação da aorta abdominal infra-renal, seguida de entrada em circulação extracorporal para exérese do trombo tumoral por venotomia da veia cava inferior, esternotomia e auriculotomia direita para evacuação do trombo.
Resultados: O exame anatomopatológico confirmou tratar-se de um tumor de células renais variante células claras, o doente foi transferido para o hospital da área de residência ao 13° dia do pós operatório clinicamente recuperado.
Conclusão: A complexidade técnica do tratamento dos tumores renais com invasão vascular obriga à referenciação para centros de referência onde possa ser utilizada uma abordagem multidisciplinar. A cirurgia vascular contribui não só para o tratamento desta entidade através da evacuação da massa tumoral dos vasos, mas tem também um papel fundamental na reparação das estruturas vasculares eventualmente lesadas durante a exérese tumoral.
P5. Tratamento cirúrgico de um leiomiossarcoma do membro inferiorM. Moutinho, P. Amorim, H. Freitas, A. Evangelista, E. Silva, J. Fernandes e Fernandes
Clínica Universitária de Cirurgia Vascular, Hospital de Santa Maria CHLN, Faculdade de Medicina da Universidade de Lisboa, Centro Académico de Medicina de Lisboa, Portugal.
Introdução: Os tumores do tecido conjuntivo são um grupo muito heterogéneo com diferentes tipos classificados histologicamente. Os sarcomas do membro inferior representam a localização mais comum dos sarcomas no corpo. Até hoje nenhum outro tratamento demonstrou ser melhor do que o cirúrgico. O objetivo deste trabalho é apresentar um caso de leiomiossarcoma localizado na coxa do membro inferior esquerdo de uma mulher de 59 anos.
Caso clínico: Trata-se de uma mulher de 59 anos de idade com antecedentes de dislipidémia, assintomática até Jan/2013 altura em que identificou uma tumefação sólida na coxa esquerda, assintomática de crescimento progressivo. A doente negava sintomas sistémicos e o membro não apresentava sinais de isquémia, insuficiência venosa ou de compressão neurologica. Ao exame objetivo identificou-se uma massa dura, ovoide, com 10cm de maior diâmetro, sem mobilidade, pulsatilidade ou sinais inflamatórios. Não apresentava adenopatias palpáveis na região inguinal e os pulsos estavam mantidos e simétricos. Neste contexto realizou, entre outros exames, ecografia e RMN que revelaram uma lesão sólida em plano intermuscular projetada ao longo do pedículo vasculo-nervoso, de limites bem definidos e lobulados. Procedeu-se a biópsia incisional que demonstrou tratar-se de um leiomiossarcoma da coxa. Desta forma e em articulação com o serviço de cirurgia plástica optou-se pelo tratamento cirúrgico com ressecção tumoral e reconstrução.
Cirurgia: Ressecção alargada do leiomiossarcoma (em bloco com sartório, vasto interno, adutor longo, artéria femoral superficial (AFS) e veia femoral superficial (VFS) seguida de reconstrução da AFS e VFS com interposição da veia safena interna contralateral em posição femoro-femoral. O procedimento decorreu sem intercorrências de relevo no fim da cirurgia a doente apresentava pulsos distais mantido,sem edema dos membros inferiores.
Conclusões: Os leiomiossarcomas são tumores malignos, local-mente agressivos sendo o tratamento cirúrgico com ressecções alargadas a melhor possibilidade de cura; tornando desta forma indispensável uma abordagem multidisciplinar entre oncologistas e cirurgiões plástico, ortopédico e vascular proporcionando a preservação do membro mesmo com ressecções radicais.
P6. Primeiro caso europeu de infecção com vancomycin-resistant Staphylococcus aureusV. Manuel, J. Tiago, P. Martins, C. Martins, C. Resina, J. Melo-Cristi no, J. Fernandes e Fernandes
Serviço de Cirurgia Vascular, Hospital de Santa Maria, Centro Hospitalar Lisboa Norte, Portugal.
Introdução: As infecções por MRSA (Meticilin-resistant Staphylococcus aureus) são frequentes e normalmente tratadas através da administração de Vancomicina, contudo a resistência de S. aureus a este antibiótico tem apenas alguns casos documentados, na sua maioria nos EUA. O isolamento de uma estirpe de S. aureus resistente à Vancomicina a nível europeu ocorreu pela primeira vez em 2013 em Portugal, num doente vascular.
Material e métodos: É descrito um caso, recentemente tratado de infecção secundária a VRSA numa doente com isquémia crítica do membro inferior.
Resultados: Uma doente de 74 anos de idade, diabética e insuficiente renal crónica sob hemodiálise, foi submetida a angioplastia e stenting da artéria femoral superficial bem como a desarticulação de D2 e D3 do pé por isquémia crítica do membro inferior. Durante o seguimento foram isolados MRSA e Pseudomonas aeruginosa na loca de desarticulação, infecção tratada em regime de ambulatório com vancomina e amicacina. Posteriormente, foi isolada no exsudado da ferida uma estirpe de Staphylococcus aureus resistente à Vancomicina (VRSA). A doente foi isolada e submetida a antibioterapia dirigida com daptomicina, rifampicina e amicacina bem como a amputação de antepé. As biopsias colhidas intra-operatoriamente foram negativas para VRSA. Foi realizado um estudo epidemiológico alargado dos profissionais de saúde e familiares em contacto com a doente, não tendo ocorrido nenhum isolamento. A doente encontra-se clinicamente estável, sem que tenha ocorrido nenhum isolamento subsequente da estirpe na loca de amputação.
Conclusão: A identificação de uma estirpe de VRSA em Portugal é extremamente preocupante, dado que se trata do país europeu com uma das mais elevadas prevalências de MRSA. Ainda não foi comprovada disseminação da estirpe em nenhum dos casos de VRSA documentados a nível mundial. Porém, para a prevenção da emergência e disseminação destas estirpes é fundamental a aderência às recomendações de controlo de infecção, a administração dirigida dos antibióticos e a vigilância.
P7. Fístula iliocecal – a propósito de um caso clínicoN. Duarte, A. Gonçalves, G. Marques, P. Barroso, A. González, A. Afonso, M.J. Ferreira
Serviço de Angiologia e Cirurgia Vascular, Hospital Garcia de Orta, Portugal.
Introdução: Apresenta-se um caso de fístula iliocecal em doente com stent ilíaco prévio e seu tratamento, não havendo casos descritos na literatura.
Material e métodos: Doente de 78 anos, anticoagulado com varfine por FA, recorre ao SU por hematoquézia. À entrada apresentava-se com GSC 15, em choque hipovolémico e séptico, dor à palpação dos quadrantes inferiores do abdómen, mas sem defesa, Hb 7.9, INR 5.6, PCR 25, creat 3.8 e em acidémia e acidose respiratória. Realizado toque rectal que revelou hematoquézias abundantes e fezes na âmpola e excluiu presença de massas. Pedida TC AP sugerindo hematoma com bolhas aéreas a envolver AIE direita e distensão de todo o cólon com hiporealce parietal sugerindo isquémia. Necessidade de internamento na UCI. Como antecedentes relevantes apresentava HTA, DPOC grave (OLD e VNI nocturno), FAC, miocardiopatia dilatada etanólica, obesidade, pós-cirurgia neoplasia vesical 5 anos antes e internamento na CV por isquémia crítica MID 3 meses antes, tendo sido submetido a PTA/stenting AIE e PTA infrainguinal.
Resultados: Por manutenção do quadro de hemorragia foi proposta laparotomia exploradora para controle de hemostase. Constatou-se presença de líquido ascítico seropurulento e sangue livre preenchendo a cavidade abdominal, hipoperfusão generalizada do cólon, apresentando múltiplas áreas de necrose parietal e hematoma retrocecal com envolvimento dos vasos ilíacos direitos. Após libertação do cego, identifica-se presença de hemorragia arterial muito abundante, com origem na AIE, com exteriorização do stent e presença de fístula artério-cecal. Procede-se a laqueação da AIE e sutura da zona da erosão, assim como colectomia total com encerramento do ileon e transição colo-rectal com GIA. Revisão da hemostase e tamponamento da loca. Construído bypass femoro-femoral esquerdo-direito para revascularização do MID, dado o ambiente abdominal conspurcado. Às 48h faz-se relaparotomia e encerra-se a parede abdominal. Intercorrência de evisceração e HDA, realizando EDA que se revelou normal e cintigrafia que revelou ansa sangrante do intestino delgado. Operado terceira vez para encerramento da parede abdominal e posterior necessidade de UCI por choque séptico e FMO.
Conclusão: O desenvolvimento de uma fístula entre uma grande artéria e o intestino é incomum, mas normalmente um evento catastrófico, sendo as secundárias, como neste caso, as mais frequentes. O tratamento endovascular é a primeira opção, através da exclusão com stent coberto, uma vez que o tratamento convencional com cirurgia aberta (laqueação arterial e revascularização extra-anatómica) é mal tolerado por estes doentes. Neste caso, a destruição arterial com a exteriorização do stent não permitia outra abordagem senão a convencional.
P8. Ainda há lugar para a revascularização ultradistal na era endovascular? a propósito de dois casos clínicosP. Garrido, L. Mendes Pedro, R. Fernandes e Fernandes, G. Sousa, M. Pato, L. Silvestre, J. Fernandes e Fernandes
Serviço de Cirurgia Vascular, Hospital de Santa Maria CHLN, Faculdade de Medicina da Universidade de Lisboa, Centro Académico de Medicina de Lisboa, Portugal.
Introdução: A cirurgia endovascular tem actualmente um papel preponderante no tratamento de doentes com isquemia crítica por doença infragenicular reduzindo substancialmente o número de procedimentos de revascularização aberta. No entanto, quando não é possível a abordagem endovascular ou na sua falência e existindo um padrão apropriado, a cirurgia de bypass distal ou ultradistal pode ser uma alternativa válida na salvação do membro em doentes seleccionados. Apresentam-se os casos de dois doentes com isquemia crítica em que, pela ineficácia ou falência do tratamento endovascular, foi efectuada revascularização ultradistal com salvação do membro.
Casos clínicos: Caso 1: homem de 79 anos, diabético, admitido por gangrena seca de D2 e D3 do pé direito. Foi tratado por via endovascular sendo efectuada recanalização da artéria tibial posterior associada a desarticulação dos dedos. Após cerca de 1 mês verificou-se a re-oclusão da artéria tibial posterior com necrose da loca de amputação e na arteriografia observou-se a permeabilidade da artéria plantar. Efectuou-se um bypass venoso popliteu-plantar externa e revisão da loca de amputação. A evolução clínica foi boa, com cicatrização das lesões cerca de 2 meses depois. Caso 2: homem de 74 anos não diabético. Apresentava necrose de D4 do pé direito com padrão de doença multisegmentar. Foi inicialmente submetido a kissing stenting da bifurcação ilíaca associado a endarterectomia da bifurcação femoral e desarticulação de D4. Por má evolução clínica, foi necessário desarticular D3 e D5 e proceder a bypass venoso femoro-popliteu infragenicular e angioplastia com balão da artéria tibial posterior que era muito calcificada. A loca de amputação manteve má evolução e por se constatar a permeabilidade da artéria plantar e respectiva arcada efectuou-se jumping graft venoso à artéria plantar externa, obtendo-se um bom resultado angiográfico e clínico. Actualmente a ferida encontra-se em vias de cicatrização.
Conclusão: Os procedimentos de revascularização ultradistais são seguros, duradouros e eficazes em doentes com isquemia crítica, desde que se observe um padrão apropriado de permeabilidade da artéria receptora com continuidade para a arcada plantar. Os casos apresentados ilustram a sua importância nos casos de falência ou ineficácia das técnicas endovasculares e sugerem que nestes casos se deve investir na avaliação dos critérios de exequibilidade de cirurgia aberta a qual parece ter um lugar relevante na salvação do membro.
P9. Von recklinghausen e doença multi-aneurismáticaP. Martins, V. Manuel, T. Ferreira, J. Tiago, A. Ministro, C. Martins, J. Silva Nunes, J. Fernandes e Fernandes
Serviço de Angiologia e Cirurgia Vascular, Hospital Santa Maria (CHLN), Portugal.
Introdução: A doença de Von Recklinghausen apresenta trans-missão autossómica dominante e exprime-se nos tecidos de origem mesodérmica e da crista neural. Apesar da heterogeneidade da expressão clínica os estigmas cutâneos clássicos como manchas café-au-lait e neurofibromas são frequentes. A arteriopatia na doença de Von Recklinghausen é incomum, sendo as lesões oclusivas das artérias renais a forma predominante. A degenerescência aneurismática é extremamente rara pelo que os autores divulgam o caso clínico.
Material e métodos: Procedeu-se a revisão do processo clínico e pesquisa com as palavras-chave Von Recklinghausen neuro-fibromatosis e Popliteal Aneurysms na base de dados PubMed.
Resultados: Homem de 63 anos, fumador, hipertenso, com doença de Von Recklinghausen (manchas e neurofibromas cutâneos) e claudicação gemelar esquerda, foi admitido por aneurisma aorto-ilíaco infra-renal com múltiplas artérias renais acessórias, associado a aneurismas femorais (tipo 1) e popliteus bilaterais. Sob clampagem infra-renal foi ressecado parcialmente o aneurisma aorto-ilíaco e interposta prótese bifurcada (18×9mm) em posição aorto-ilíaca primitiva direita-femoral comum distal esquerda com re-implantação de múltiplas artérias renais acessórias. No mesmo tempo operatório foram ressecados os aneurismas femorais com reconstrução através de interposição de prótese (8mm) em posição femoral comum. Foi re-operado ao 2° dia de pós-operatório por disrupção de uma re-implantação de artéria renal acessória direita. Aos 6 meses o doente apresenta-se em boa condição e com a revascularização permeável e sem complicações associadas (angioTC).
Conclusões: A degenerescência aneurismática na doença de Von Recklinghausen encontra-se associada a displasia muscular lisa e a invasão neurofibromatosa da parede vascular. Esta fragilidade arterial implica dissecção laboriosa e técnica cirúrgica meticulosa para limitar a hemorragia e a deiscência anastomótica.
P10. Isquémia pélvica aguda: uma complicação fatal após tratamento endovascular de aneurisma aortoilíaco com prótese ramificada da ilíacaR. Ferreira, F. Gonçalves, J.A. Castro, E. Berdeja, H. Valentim, A. Quintas, R. Abreu, H. Rodrigues, N. Oliveira, G. Rodrigues, N. Camacho, M.E. Ferreira, L. Mota Capitão
Serviço de Cirurgia Vascular, Hospital de Santa Marta, Centro Hospitalar Lisboa Central, Portugal.
Introdução: A oclusão da artéria hipogástrica pode ser necessária na reparação endovascular de aneurismas da aorta abdominal (EVAR), sobretudo se houver envolvimento uni- ou bilateral da bifurcação ilíaca. A oclusão intencional da hipogástrica pode provocar claudicação glútea, disfunção eréctil, ou mais raramente, paralisia do nervo ciático, paraplegia, necrose glútea ou isquémia cólica. As endopróteses de bifurcação ilíaca (IBD) surgiram como alternativa endovascular à oclusão da hipogástrica em doentes com elevado risco para isquemia pélvica. Os autores descrevem um caso de oclusão precoce do ramo hipogástrico de IBD com graves consequências clínicas.
Caso clínico: Doente do sexo masculino, de 74 anos, com antecedentes de HTA, dislipidémia, tabagismo, IRC terminal sob hemodiálise, AVC sem sequelas, endarterectomia carotídea esquerda em 2007, isquémia crítica do membro inferior esquerdo (MIE) e sindrome de roubo de FAV com necessidade de correção cirúrgica recentemente. Na investigação da isquémia do MIE, detectou-se AAA com diâmetro máximo de 55mm, envolvendo ambas as bifurcações ilíacas e segmentos proximais de ambas hipogástricas, com um diâmetro máximo de 31 e 32mm. Após resolução de isquemia via stenting ilíaco esquerdo, o doente foi internado electivamente para EVAR. Optou-se por revascu larização hipogástrica esquerdal via IBD (Cook Zenith) e coiling+overstenting da hipogástrica contralateral. O procedimento decorreu sem complicações e a angiografia final mostrava permeabilidade da hipogástrica revascularizada e escassa colateralidade pélvica. O pós-operatório imediato complicou-se de dor lombar e glútea bilateral associada a manifestações cutâneas - aspecto mosqueado e zonas de cianose fixa (fig. 1) e monoparésia do MIE. Por agravamento progressivo nas primeiras 24h, o doente realizou AngioTC que revelou oclusão do stent da hipogástrica esquerda. Procedeu-se a drenagem de líquor com evidência de hipertensão e revascularização da hipogástrica via angioplastia intra-stent com Assurant cobalt (Medtronic). A angiografia final revelou permeablidade de hipo-gástrica e ramos distais, apesar de algumas imagens de subtracção sugestivas de trombo. Apesar da revascularização bem sucedida, houve agravamento progressivo do estado geral, compatível com isquémia pélvica irreversível e rabdomiólise, tendo-se verificado o óbito ao 5° dia pós-operatório.
Conclusão: A isquémia pélvica aguda é uma complicação grave e frequentemente fatal que pode advir da oclusão bilateral das artérias hipogástricas. No caso apresentado, a falência da revascularização por IBD revelou-se fatal, pelo que se aconselha um cuidado redobrado no controlo angiográfico final e um baixo limiar para investigação na suspeita de complicações pós-operatórias. Se maior risco de falência técnica, embolização ou escassa colateralidade pélvica, a revascularização bilateral com IBD pode estar recomendada.
P11. Lesão iatrogénica do ureter na cirurgia aorto-ilíaca: o que fazer?M. Lemos Gomes1, L. Castro e Sousa1, João Vieira1, Gonçalo Sobrinho1, K. Ribeiro1, Álvaro Nunes2, Palma Reis2, L. Mendes Pedro1, J. Fernandes e Fernandes1
1Serviço de Cirurgia Vascular, Hospital de Santa Maria CHLN, Faculdade de Medicina da Universidade de Lisboa, Centro Académico de Medicina de Lisboa, Portugal.2Serviço de Urologia, Hospital de Santa Maria CHLN, Portugal.
Introdução: A lesão do ureter é uma possível complicação de qualquer procedimento abdomino-pélvico, com uma incidência que varia entre 0.5% e 10%. Considerando o elevado número de procedimentos realizados, o dano desta estrutura na cirurgia de bypass aorto-bifemoral ou aorto-biilíaco tem sido raramente descrito. Quando detectado de imediato, podem ser tomadas determinadas medidas com impacto no prognóstico do paciente. Com a descrição deste caso pretende-se discutir o possível benefício de um adiamento da cirurgia quando tal lesão ocorre.
Caso clínico: Os autores apresentam um caso de um doente do sexo masculino, de 76 anos, com aneurismas isolados das artérias ilíacas bilaterais, proposto para bypass aorto-biilíaco. Durante a realização do procedimento, ocorreu uma lesão do ureter direito inferior a 180° do seu perímetro. Foi inserido um stent uretérico temporário através do orifício iatrogénico, sendo posteriormente realizada uma ureterorrafia transversal, com pontos separados. O retroperitoneu foi suturado e a região cirúrgica activamente drenada. Devido ao risco de infecção protésica (possibilidade de leak urinário), o procedimento foi então interrompido. A cirurgia foi adiada três semanas; o segundo procedimento foi efectuado após a introdução de stent duplo J profilático no ureter contralateral e foi concluído sem intercorrências. O stent primário foi finalmente removido após 2 meses, sem consequências para o paciente, nomeadamente estenose do uréter ou alterações da sua função renal.
Conclusão: A lesão uretérica aquando de um procedimento vascular é uma complicação rara. Contudo, as complicações que advêm de lesões ureterais são inúmeras, podendo resultar em graves problemas para o paciente, quando não detectadas durante o tempo cirúrgico. O tratamento é diferente conforme o tipo de lesões, o tipo de cirurgia a realizar e o estado geral do doente. A presença de um urologista é fundamental na escolha do melhor método para corrigir a lesão. Está recomendada a aplicação profilática de stents duplo J nos casos de aneurismas inflamatórios ou de grandes dimensões, em caso de ureter/rim com lesão prévia e nas situações de rim único. Protelar a cirurgia quando o procedimento envolve enxertos protésicos parece ser uma escolha correcta, embora não exista nenhuma informação descrita na literatura sobre este tópico.
P12. Revascularização dos membros inferiores a partir da aorta ascendente – caso clínicoR. Abreu, J.M. Castro, H. Valentim, A. Laranjeira, H. Rodrigues, N. Oliveira, G. Rodrigues, A. Quintas, R. Ferreira, N. Camacho, F.B. Gonçalves, J.A. Castro, M.E. Ferreira, J. Fragata, L. Mota Capitão
Serviço de Angiologia e Cirurgia Vascular, Hospital de Santa Marta, Centro Hospitalar Lisboa Central, Portugal.
Introdução: A revascularização dos membros inferiores a partir da aorta torácica, apesar de tecnicamente exequível, representa uma opção técnica incomum no panorama cirúrgico nacional. Os autores descrevem um caso clínico em que foi construído uma pontagem da aorta torácica ascendente (ATA) para ambas as artérias femorais comuns.
Caso clínico: Doente do sexo masculino, 58 anos, internado no serviço de Cirurgia Cardio-Torácica por insuficiência cardíaca congestiva descompensada e isquemia crítica (grau IV de Leriche-Fontaine) do membro inferior esquerdo. Pré-operatoria mente, apresentava as seguintes patologias: Estenose aórtica grave em válvula bicúspide. Coartação grave da aorta ao nível do istmo (lúmen < 2mm). Disseção da aorta tipo B crónica, com início a jusante da coartação, com dilatação pós-estenótica (50mm) e extensão até à ilíaca primitiva esquerda. Disfunção biventricular: VE dilatado com hipocinésia difusa grave e fração de ejeção de 12%; dilatação e hipertrofia do VD com função sistólica comprometida. HTP grave com pressão sistólica na artéria pulmonar de 72mmHg. DPOC grave. Oclusão da artéria ilíaca externa esquerda. O doente foi submetido a tratamento cirúrgico com o objetivo de realizar, no mesmo tempo operatório, a revascularização dos membros inferiores e a substituição da válvula aórtica. Foi construída inicialmente a pontagem, sendo a anastomose proximal realizada usando uma clampagem tangencial da ATA. Em seguida, o doente foi colocado em circulação extra-corporal (canulação da ATA e do conduto protésico) e realizada a substituição valvular aórtica. O tempo total de cirurgia foi de 340 minutos. O doente evoluiu favoravelmente tendo alta hospitalar ao 13° dia pós-operatório, encontrando-se agora em seguimento.
Conclusão: O presente trabalho pretende expor a associação peculiar entre estenose aórtica, coartação da aorta, disseção tipo B e doença arterial periférica. Esta situação clínica exigiu a realização de um procedimento raro, complexo e multidisciplinar.
P13. Fístula aorto-esofágica primária tratada por técnica endovascular: um caso de sucessoJ. Varino, L. Antunes, J. Alegrio, C. Mendes, A. Marinho, A. Gonçalves, A. Matos
Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar e Universitário de Coimbra, Portugal.
Introdução: A fístula aorto-esofágica é uma entidade rara e letal caso não tratada. A cirurgia convencional está associada a elevada taxa de mortalidade operatória e morbilidade.1 A técnica endovascular surge como uma importante arma terapêutica como tratamento alternativo para casos que não sejam candidatos a cirurgia.
Caso clínico: É apresentado o caso clínico de um doente do sexo feminino, 85 anos de idade, que deu entrada no serviço de urgência por hematemeses e epigastralgias. À admissão apresentava-se desorientada, hemodinamicamente estável e com indícios de hemorragia ativa através da sonda nasogástrica. Antecedentes pessoais de DM tipo 2, FA não anticoagulada, dislipidemia, rectorragias em estudo, anemia multifactorial, amputação supra-condiliana membro inferior direito por isquémia irreversível há 6 meses e fratura de Colles há 1 ano. O estudo analítico apresentou uma hemoglobina 9.5g/dL, leucocitose e elevação de PCR. Realizou EDA que colocou em evidência aos 25–30cm da arcada dentária, zona de abaulamento e ulceração na mucosa esofágica, com 5–6mm de diâmetro, com coágulo aderente e sangue vivo no lúmen. Devido à forte suspeita de aneurisma da aorta fistulizado foi submetida a angioCT que confirmou a suspeita clínica, revelando aneurisma sacular da face anterior da aorta com cerca de 21–30mm de dimensões. Foi submetida a colocação de endoprótese Zenith® nesse mesmo dia, com sucesso técnico. A angioTC de controlo mostrou prótese bem implantada com aneurisma excluído e sem endofugas. Teve alta ao 7° dia sem nova evidência de hemorragia ativa, a tolerar dieta oral e medicada com antibioterapia durante 6 semanas.
Conclusão: Apesar do tratamento endovascular da FAE estar associado a piores outcomes e não dever ser considerado como o tratamento definitivo2, num determinado sub-grupo de doentes que pelas comorbilidades não são candidatos a cirurgia convencional, esta atitude pode vir a revelar-se como uma boa opção terapêutica.
P14. Caracterização da placa de ateroma carotídea por ultrassonografia e sua relação com os factores de riscoS. Ribeiro, P. Garrido, M. Moutinho, L. Silvestre, R. Fernandes, L. Mendes Pedro, J. Fernandes e Fernandes
Serviço de Cirurgia Vascular I, Hospital de Santa Maria, Centro Hospitalar Lisboa Norte, EPE, Faculdade de Medicina da Universidade de Lisboa, Centro Académico de Medicina de Lisboa, Portugal.
Introdução: Diversos estudos têm demonstrado o papel da ultrassonografia na caracterização da placa de ateroma carotídea (em morfologia e grau de estenose) e o seu valor na predição de eventos cerebrovasculares futuros. No entanto, ainda se desconhece o verdadeiro peso de cada factor de risco na complexidade, gravidade e prognóstico da placa de ateroma.
Objectivo: Analisar as características morfológicas e hemodinâ-micas em placas de ateroma carotídeas em doentes submetidos a endarterectomia carotídea.
Métodos: Estudo transversal restrospectivo de doentes submetidos a endarterectomia carotídea desde maio de 2012 até dezembro de 2013, que realizaram eco-Doppler carotídeo no nosso centro. Foram estudados 55 doentes, sendo 71% do género masculino e com idade média de 70±9.5 anos (49–86) e tendo sido operados ao lado esquerdo em 54.5%. Os exames de eco-doppler foram realizados com o ecógrafo Philips HD15, sonda linear 12–5MHz, procedendo à obtenção de imagem bidimensional da placa e das velocidades sistólicas e diastólicas nas artérias carótidas primitiva e interna. A placa de ateroma foi classificada pelo grau de estenose hemodinâmica e pela morfologia através da classificação de Gray-Weale (de acordo com a heterogeneidade e ecogenicidade). Foram estudadas as relações entre as características da placa e os factores de risco, através dos testes Pearson e qui-quadrado, considerando o nível de significância de 5%.
Resultados: Dos 55 doentes, 49% eram sintomáticos e a prevalência dos factores de risco foi hiperlipidémia com 93%, HTA com 87%, DM com 53% e tabagismo com 47%. Verificou-se a presença de relação estatisticamente significativa entre a morfologia da placa e os factores HTA (p=0.000), hiperlipidémia (p=0.001), género masculino (p=0.002) e a história de sintomas associados (p=0.004).
Conclusão: As características morfológicas da placa de ateroma sofrem influência do peso de cada factor de risco em cada doente, em especial da HTA, hiperdipidémia e género masculino. A ultrassonografia poderá desempenhar um papel na predição de eventos cerebrovasculares futuros de acordo com a morfologia da placa de ateroma carotídea.
P15. Síndrome de roubo da subclávia e hipoperfusão cerebral durante a hemodiálise: a propósito de um caso clínicoS. Teixeira, I. Silva, P. Sá Pinto, D. Rego, L. Loureiro, T. Loureiro, D. Silveira, L. Borges, V. Ferreira, J. Gonçalves, G. Teixeira, J. Pereira, P. Moreira, R. Almeida.
Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar do Porto Hospital Geral de Santo António, Portugal.
Introdução e objetivo: O síndrome de roubo da subclávia é causado pelo fluxo retrógrado na artéria vertebral que provoca um “roubo” na perfusão vertebrobasilar. Este síndrome decorre de uma estenose/oclusão da artéria subclávia proximal à origem da artéria vertebral, agravando com o aumento da demanda de fluxo sanguíneo pela actividade do membro superior. O presente trabalho pretende apresentar um caso clínico de hipoperfusão cerebral secundária a estenose da artéria subclávia, a estenose da artéria carótida interna esquerda (ACIE) e à baixa resistência provocada pela utilização de fístula arteriovenosa para hemodiálise no membro superior.
Material e métodos: Trata-se de uma doente do sexo feminino, 53 anos, com hábitos tabágicos ativos desde os 15 anos e antecedentes de HTA, DM, AVC isquémico sem sequelas, cardio-patia valvular (insuficiência mitral grave), amputação trans-femoral bilateral e insuficiência renal crónica em hemodiálise. Referenciada para consulta de Angiologia e Cirurgia Vascular por tonturas e dor em repouso do membro superior esquerdo (MSE) durante os períodos de realização de hemodiálise através de fístula úmero-basílica latero-terminal no MSE. Ao exame físico apresentava FAV funcionante e ausência de pulsos radial e cubital (pulsos distais presentes no MS contralateral). Realizou ecodoppler carotídeo-vertebral que mostrou a presença de estenose inferior a 50% na ACID, estenose superior a 70% na ACIE e inversão dos fluxos na artéria vertebral esquerda. Realizou, também, Angio-TC dos troncos supra-aórticos que confirmou a presença de estenose pré-oclusiva, longa e calcificada da artéria subclávia esquerda e calcificação extensa do arco aórtico. A doente foi submetida a endarterectomia carotídea esquerda, angioplastia com patch de Dacron e pontagem carotídeo-subclávia com ePTFE (anastomose dadora implantada no patch de Dacron).
Resultados: O período pós-operatório e o restante período de internamento decorreu sem intercorrências relevantes, verifican-do-se a recuperação de pulsos distais no MSE e a remissão das queixas de tonturas e de dor em repouso durante as sessões de hemodiálise.
Conclusões: Este caso retrata o efeito sinérgico das lesões arteriais limitantes de fluxo e da baixa resistência condicionada por acesso para hemodiálise na perfusão cerebral. A melhoria do inflow a nível cerebral e do membro superior esquerdo resolveu os sintomas de hipoperfusão e permitiu a preservação do acesso para hemodiálise.
Posters − apresentação em I-Poster no XIV CongressoP16. Tevar em aneurisma torácico em rotura após aortoplastia com stent por coartação em idade pediátrica uma ponte até à cirurgia definitivaN. Oliveira, J.D. Martins, J. Albuquerque e Castro, I. Gomes, A. Quintas, H. Valentim, R. Ferreira, R. Abreu, G. Rodrigues, M.E. Ferreira, F. Pinto, L. Mota Capitão
Serviço de Angiologia e Cirurgia Vascular, Hospital de Santa Marta, Centro Hospitalar de Lisboa Centro, Lisboa, Portugal. Serviço de Angiologia e Cirurgia Vascular, Hospital do Divino Espírito Santo, Ponta Delgada, Portugal.
Introdução: A aortoplastia com stent é uma alternativa à cirurgia convencional no tratamento da coartação aortica em crianças de idade superior a 8 anos. Apesar da aortoplastia com stent estar associada a uma redução do risco de desenvolvimento de aneurismas, rotura aórtica ou reestenose quando comparado com angioplastia com balão, estas complicações a longo prazo foram já reportadas após esta intervenção. As técnicas endovasculares têm sido aplicadas com sucesso para o tratamento de complicações tardias após cirurgia aórtica como pseudoaneurismas e fístulas aórticas. Apresentamos o caso clínico em que a cirurgia endovascular foi aplicada no tratamento de uma complicação tardia após angioplastia com stent da aorta por coarctação.
Métodos: Reportamos o caso de um adolescente de 15 anos previamente submetido a aortoplastia com stent por coarctação em quem foi realizado TEVAR como ponte para a cirurgia definitiva.
Resultados: Um adolescente de 15 anos de idade, com antecedentes pessoais de hipertensão arterial, previamente submetido a aortoplastia com stent coberto por coarctação da aorta aos 11 anos, foi admitido na nossa Instituição por aneurisma da aorta torácica descendente com 5.8cm de maior diâmetro, com compressão do brônquio esquerdo e atelectasia pulmonar secundária. Ao segundo dia de internamento, e por ter apresentado episódio de hipotensão associado a dor torácica posterior intensa, realizou um AngioTC que evidenciou a rotura do aneurisma. O doente foi intervencionado de urgência tendo sido submetido a exclusão endovascular do aneurisma torácico com selagem proximal na zona 3. Devido ao reduzido diâmetro da aorta “saudável”, recorreu-se a um ramo ilíaco de endoprótese abdominal (16mm) Durante o pós-operatório imediato, foi recuperada a estabilidade hemodinâmica, e progressiva expansão pulmonar. O AngioTC de controlo revelou contudo a aposição incompleta do primeiro stent proximal (bird-beak) sem sinais de endoleak. Ao 28° de pós-operatório, o doente apresentou um episódio súbito de hematémeses com choque hipovolémico (tensão arterial sistólica de 54mmHg), e foi de novo intervencionado de emergência. Intraoperatoriamente, foi confirmada a fístula aorto-esofágica e foi realizada a sua exclusão endovascular com um novo TEVAR, com selagem proximal na zona 2. Este procedimento permitiu a recuperação do doente, tendo este sido transferido para um centro de Cirurgia Cardíaca europeu onde foi realizada a correcção cirúrgica definitiva.
Conclusão: As técnicas endovasculares podem ser utilizadas em idade pediátrica como uma ponte até à cirurgia definitiva com complicações tardias com ameaça de vida após o tratamento da coarctação da aorta.
P17. Hipertensão renovascular no contexto de arterite de takayasu – a propósito de um caso clínicoL. Borges, R. Machado, C. Nogueira, L. Loureiro, T. Loureiro, D. Silveira, S. Teixeira, D. Rego, J. Gonçalves, V. Ferreira, G. Teixeira, R. Almeida
Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar do Porto Hospital Geral de Santo António, Portugal.
Introdução e objetivo: A arterite de Takayasu é uma doença inflamatória crónica, rara e idiopática que afeta a aorta, os seus principais ramos, as artérias pulmonares e as coronárias. O envolvimento de artérias viscerais ocorre em 11 a 68% dos casos, sendo a artéria renal a mais frequentemente envolvida (24 a 68% dos doentes), podendo resultar em hipertensão renovascular. A intervenção endovascular tornou-se a técnica de eleição no tratamento da estenose renal na arterite de Takayasu devido á elevada taxa de sucesso técnico e clínico (85–95% e 82–89%, respetivamente) e ao método pouco invasivo. Os estudos publicados revelam melhores resultados em termos de permeabilidade a longo prazo na angioplastia quando comparada com o stenting, pelo que o último procedimento deve ser reservado para os casos de insucesso técnico ou complicações da angioplastia. O objetivo deste trabalho é apresentar um caso clínico bem sucedido de tratamento endovascular de estenose renal secundária a arterite de Takayasu.
Material e métodos: Caso clínico de uma mulher de 58 anos, com antecedentes de arterite de Takayasu previamente submetida a bypass subclávio-carotídeo bilateral, com história de HTA refratária a terapêutica com múltiplos fármacos e início recente de deterioração da função renal, motivos pelos quais foi submetida a arteriografia aorto-visceral que revelou estenose superior a 70% do segmento médio da artéria renal direita. A doente foi submetida a cateterização seletiva do óstio da artéria renal direita através de punção femoral comum ipsilateral e angioplastia transluminal de estenose da artéria renal.
Resultados: O procedimento descrito decorreu sem intercorrências, com confirmação arteriográfica de sucesso técnico do mesmo e sem complicações. A doente teve alta no dia seguinte ao procedimento, assintomática, com valores de tensão arterial dentro dos parâmetros normais, sem necessidade de terapêutica anti-hipertensora, mantendo esta estabilidade clínica aos 8 dias de follow-up.
Conclusão: A angioplastia da estenose renal secundária a arterite de Takayasu é um método seguro, eficaz, pouco invasivo e associado a uma reduzida taxa de complicações, sendo o tratamento de eleição atual no tratamento desta patologia.
P18. E a artroscopia revelou o entrapmentA. Baptista, C.J. Rodrigues, A. Santos Simões
Unidade de Angiologia e Cirurgia Vascular, Centro Hospitalar Tondela Viseu, Portugal.
Introdução: Se o entrapment poplíteo é uma causa rara de isquémia dos membros inferiores não é menos verdade que se trata de uma causa particularmente sensível já que afecta quase exclusivamente doentes jovens e activos. Foi descrito pela primeira vez em 1879, como uma variante anatómica envolvendo a artéria poplítea, mas as suas implicações clínicas e tratamento só foram reportados em 1959 por Hamming e Vink. 90% dos doentes são do sexo masculino e 60% têm > 30 anos. A queixa mais frequente é a claudicação, seguida de parestesias e dores em repouso. 75% dos doentes não tem pulso palpável ou perde-o com a dorsiflexão do pé.
Material e métodos: Os autores apresentam o caso clínico de uma doente, 44 anos, fumadora, que foi submetida a uma artroscopia do joelho direito por lesões meniscais. Apresentava queixas de parestesias e claudicação mal definida durante a sua actividade laboral e que motivaram a intervenção ortopédica sob garrotagem da coxa. A partir do pós-operatório precoce inicia queixas de arrefecimento do pé e claudicação para perímetros de marcha curtos e incapacitantes, com agravamento das parestesias. A detecção de ausência de pulso pedioso motivou a sua referenciação à consulta de Angiologia e Cirurgia Vascular 3 meses depois.
Resultados: A doente realiza uma arteriografia que confirma a oclusão segmentar da artéria poplítea direita, sem lesões contralaterais. Apesar da ressonância magnética que realizou no pós-operatório da artroscopia ser relatada como normal a primeira hipótese de diagnóstico foi de entrapment e a doente foi submetida a uma exploração poplítea por via posterior. É confirmado o diagnóstico de entrapment poplíteo, de tipo IV devido a uma banda fibrótica, com oclusão e fibrose da artéria subjacente. Este segmento é ressecado e realiza-se um enxerto de interposição poplíteo com veia safena interna homolateral invertida. A doente tem alta a deambular sem apoio, com parestesias residuais e mantém o enxerto permeável, com pulsos pedioso e tibial posterior palpáveis, aos 4 meses de follow-up.
Conclusões: O diagnóstico de entrapment é difícil, e facilmente confundido com lesões ortopédicas muito mais frequentes. Ainda assim, deve pertencer a qualquer lista de diagnósticos diferenciais de isquémia em doente jovem. A descoberta de um entrapment, mesmo assintomático, é indicação absoluta para tratamento cirúrgico pelo risco futuro de lesões irreversíveis.
P19. Recanalização da artéria femoral superficial por punção percutânea trans-stentJ. Gonçalves, I. Silva, P. Sá Pinto, L. Loureiro, T. Loureiro, D. Silveira, L. Borges, S. Teixeira, D. Rego, V. Ferreira, G. Teixeira, R. Almeida
Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar do Porto Hospital Geral de Santo António, Portugal.
Objectivo: Descrever um caso clínico de angioplastia e stenting proximal da artéria femoral superficial (AFS) do membro inferior com punção percutânea trans-stent.
Material e métodos: Sexo feminino, 35 anos, diabética tipo 1, com atingimento multiorgânico e arteriopatia grau IV segundo a classificação de Leriche-Fontaine, submetida angioplastia com stent da AFS em 2012. Em Setembro de 2013, submetida a angioplastia de estenose da AFS proximal a stent. Duas semanas depois desenvolve quadro de isquemia crítica, tendo-se constatado oclusão da AFS. Após sucessivas tentativas falhadas de recanalização proximal, decide-se por punção directa do stent sob controlo fluoroscópico e recanalização retrógrada de AFS. Angiografia de controlo com total permeabilidade do novo stent proximal e do stent puncionado, sem complicações do local de punção, nomeadamente fratura do stent.
Resultados: Angioplastia de oclusão intra-stent bem sucedida por uma técnica inovadora, evitando uma angioplastia por via subintimal, com total permeabilidade dos eixos angioplastiados, sem imagens de estenose residual na angiografia de controlo, e sem complicações do local de acesso. Stent mantém-se permeável aos 6 meses com cicatrização das lesões tróficas.
Conclusão: A punção trans-stent revelou-se uma alternativa viável para recanalização de stents ocluídos quando outras vias apresentam algum tipo de complicação ou dificuldade.
P20. Fístula arterio-venosa subclávia após colocação de pacemakerM. Lemos Gomes1, João Vieira1, L. Castro e Sousa1, Gonçalo Sobrinho1, K. Ribeiro1, L. Mendes Pedro1, J. Fernandes e Fernandes1
1Serviço de Cirurgia Vascular, Hospital de Santa Maria CHLN, Faculdade de Medicina da Universidade de Lisboa, Centro Académico de Medicina de Lisboa, Portugal.
Introdução: O papel do tratamento endovascular nos casos de fístulas arterio-venosas (FAV) adquiridas continua a evoluir. Apesar da crescente experiência com a utilização destas técnicas em patologias como a doença aneurismática ou aterosclerótica, o seu papel no caso das FAV continua limitado a alguns relatos de caso. O objectivo deste trabalho é apresentar um caso clínico de uma FAV subclávia iatrogénica e o seu tratamento.
Caso clínico: Os autores descrevem um caso de um doente de 72 anos, do sexo masculino, sem história de trauma, com antecedentes de colocação de pacemaker por bloqueio aurículo-ventricular de grau avançado. Durante uma Consulta de Arritmologia de follow-up, 4 anos após a colocação de pacemaker, foi-lhe detectado um sopro contínuo associado a frémito na região infraclavicular esquerda; os exames complementares de diagnóstico confirmaram a existência de uma fístula arterio-venosa subclávia. Foi submetido a colocação de um stent expansível por balão, por via percutânea (artéria umeral esquerda) que não ocluiu a FAV, sendo necessário um segundo stent para a excluir totalmente. O doente teve alta ao segundo dia após o procedimento. No follow-up ao 1° mês, o eco-doppler de controlo demonstrou patência da artéria e exclusão da fístula.
Conclusão: As FAV constituem cerca de 17% do total de lesões traumáticas da artéria subclávia, sendo a etiologia iatrogénica identificada em 22% dos casos. O sucesso das técnicas endovasculares é de 96.9%, englobando todo o tipo de lesões traumáticas, sendo de 100% quando somente as FAV são incluídas. No follow-up dos diversos casos verificou-se uma ausência de complicações e uma patência arterial elevada. Não houve mortalidade relacionada com a intervenção endovascular. O tratamento endovascular das lesões traumáticas da artéria subclávia continua a evoluir. Os resultados imediatos são promissores; contudo, as informações sobre os resultados tardios permanecem limitadas. Com a descrição deste caso pretende-se documentar o sucesso das técnicas endovasculares na resolução desta patologia, nomeadamente através da utilização de stent expansível por balão.
P21. Tratramento endovascular do tronco braquiocefálico – indicações e estratégiasM. Dias Neto, M. Vieira, P. Almeida, J. Neves, L. Machado, J. Sousa, J.F. Ramos, J.F. Teixeira
Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar de S. João, Portugal.
O envolvimento aterosclerótico significativo do tronco braqui cefálico (TB) é um achado raro que representa 0.5 a 2% de todas as lesões vasculares (Paukovits TM et al, 2010). Para além de enfarte cerebral isquémico por embolia ou por compromisso hemodinâmico e de isquemia do membro superior direito, a estenose ou oclusão do TB pode ainda associar-se a síndrome de roubo coronário-subclávio nos doentes submetidos a cirurgia revascularização miocárdica (CRM) com recurso à artéria mamária interna direita (AMID). No presente trabalho reporta-se o caso de um doente com estenose do TB (de aproximadamente 75%) submetida a tratamento endovascular previamente à realização de CRM. Trata-se de um homem de 79 anos com suspeita de estenose do TB após realização de coronariografia, confirmada posteriormente por angioTC e por angiografia de troncos supra-aórticos. Por história de EAM era candidato a CRM, contudo apresentava intensa calcificação aórtica e oclusão da artéria subclávia esquerda, o que tornava a AMID o conduto preferencial para esta intervenção. Para prevenir a síndrome de roubo coronário-subclávio e assegurar o maior fluxo para a artéria dadora do bypass coronário, foi submetido a stenting do TB. Privilegiou-se a via anterógrada através de acesso femoral direito e sob protecção embólica distal carotídea (filtro Embolshield). Contudo, durante o procedimento verificou-se dificuldade na progressão do stent expansível por balão através da lesão por esta via, tendo sido utilizada a via retrógrada através de acesso braquial direito para a realização de pré-dilatações seguidas de stenting. Após a abertura do stent (8×39mm), o sistema de protecção embólica foi recolhido sem intercorrências. Procedeu-se ainda a angioplastia intrastent por estenose residual, tendo-se obtido um bom resultado angiográfico final. Foi submetido com sucesso a CRM após 1 semana. O tratamento endovascular do TB é uma intervenção complexa, com risco e morbilidade aceitáveis em centros experientes. Casos como este contribuem para a sua aceitação como forma primária de tratamento de doença oclusiva dos troncos supra-aórticos.
P22. Endarteriectomia aórtica na era da cirurgia endovascular qual o seu lugar?T. Santos, C. Carrilho, J. Correia Simões, A.C. Carvalho, A. Mesquita
Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar do Alto Ave Guimarães, Portugal.
Introdução e objectivo: Nos últimos anos tem-se assistido a um rápido desenvolvimento das técnicas de cirurgia endovascular, que têm demonstrado excelentes resultados, particularmente no tratamento da doença aterosclerótica. Não obstante, existem doentes em que as técnicas clássicas se mantêm como abordagem preferencial. No presente trabalho pretende-se ilustrar a utiliza-ção da endarteriectomia aórtica no tratamento de doença aterosclerótica sintomática da aorta distal.
Material e métodos: Apresentação de caso clínico.
Resultados: Doente de 42 anos, do sexo feminino, com antecedentes de tabagismo activo e HTA controlada farmaco logicamente, referenciada ao Serviço de Urgência de Cirurgia Vascular por isquemia do 4° e 5° dedos do pé esquerdo (atero embolismo). Como parte do estudo etiológico foi realizada aorto-arteriografia que revelou defeito de preenchimento, único, ao nível da aorta distal. Realizou ainda tomografia computorizada para melhor caracterização da lesão, tendo-se identificado placa exofítica da aorta distal. Foi excluída fonte cardioembólica. Face ao carácter instável da lesão identificada foi decidida abordagem clássica, tendo-se realizado uma endarteriectomia da aorta distal. No pós-operatório a doente apresentou evolução clínica favorável, mantendo-se assintomática volvidos 7 meses da cirurgia.
Conclusões: A evolução verificada ao longo das últimas décadas nas técnicas, materiais e abordagens cirúrgicas, permitiram a disponibilidade de um vasto leque de opções no tratamento dos doentes com patologia vascular. Apesar de cada vez mais se preconizar o recurso a técnicas minimamente invasivas não se podem descurar as abordagens clássicas que, em casos selecionados, se afiguram como a melhor estratégia terapêutica.
P23. Isquemia de coto de amputação transfemoral – importância da artéria ilíaca internaD. Rego, L. Loureiro, P. Almeida, T. Loureiro, D. Silveira, S. Teixeira, J. Gonçalves, V. Ferreira, G. Teixeira, R. Almeida
Serviço de Angiologia e Cirurgia Vascular, CHP Hospital de Santo António, Portugal.
Introdução: O tratamento da isquemia crítica dos membros inferiores representa cada vez mais um desafio para a cirurgia vascular dadas as múltiplas comorbilidades e intervenções de revascularização prévia que os doentes apresentam impondo soluções, por vezes criativas mas eficazes, no sentido da preservação de membro e melhoria da qualidade de vida. A isquemia crítica de um coto de amputação transfemoral (TF) representa uma complicação relativamente rara mas de prevalência crescente, grave, podendo resultar em cirurgia de desarticulação coxo-femoral que está associada a elevada morbimortalidade e reduzida qualidade de vida. Estão descritos casos de revascularização de cotos TF isquémicos, recorrendo a tratamento das AIC/AIE e/ou da AFP. A revascularização da artéria ilíaca interna está bem descrita na literatura científica sendo normalmente associada ao tratamento da impotência vasculogénica, doença aneurismática aorto-ilíaca (prevenção da isquemia mesentérica e medular) e claudicação nadegueira. A sua extensa colateralidade pélvica com anastomoses à artéria femoral profunda confere-lhe significativa preponderância nos casos de oclusão da AIE e doença extensa da bifurcação femoral.
Resultados: Descrevemos o caso de um homem de 64 anos de idade, com múltiplas comorbilidades (IRC estadio 4, DM2, DPOC, obesidade, cardiopatia isquémica) e com história prévia de múltiplas cirurgias de revascularização tendo, por isquemia irreversível, sido submetido a amputação TF do MIE em 4/2010. Foi observado em 9/2013 por isquemia do coto de amputação com ulceração e áreas de necrose com má evolução sob terapêutica médica. Ao exame objetivo verificou-se ausência de pulso femoral ipsilateral e o eco-doppler revelou oclusão da artéria ilíaca externa assim como da bifurcação femoral. Realizou estudo por angioTC que demonstrou estenose morfologicamente significativa (superior a 70%) da origem da AII esquerda e ausência de doença estenótica significativa aórtica ou da artéria ilíaca comum ipsilateral. Foi submetido a tratamento endovascular, com angioplastia e stenting da origem da AII, associado a desbridamento cirúrgico das lesões necrosadas. Após o procedimento (tendo realizado também terapêutica de vácuo) verificou-se melhoria significativa da evolução das lesões do coto de amputação com cicatrização quase completa das mesmas ao 2° mês de pós-operatório.
Conclusões: Normalmente realizada com diferentes propósitos, a revascularização da artéria ilíaca interna pode ser um recurso importante no tratamento da isquemia crítica em doentes cujas alternativas clássicas de revascularização não são possíveis. Além disso, a possibilidade de aplicar técnicas endovasculares nesta estratégia terapêutica permite a sua realização na vasta maioria destes doentes que apresenta comorbilidades cardiovasculares significativas com inerente elevado risco cirúrgico.
P24. Síndrome do desfiladeiro torácico: uma entidade clínica diversificada – a propósito de uma série de casos clínicosR. Gouveia, P. Brandão, P. Barreto, P. Sousa, J. Campos, A. Coelho, A. Canedo
Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar Vila Nova de Gaia/Espinho, Portugal.
Introdução: O Síndrome do Desfiladeiro Torácico é uma entidade clínica rara, embora se pense que a sua frequência esteja subestimada. Ocorre com maior frequência em mulheres e a sua forma mais observada é a Neurogénica. A sua etiopatogenia é múltipla, envolvendo habitualmente uma alteração anatómica muscular, esquelética e/ou fibrosa a que se podem associar múltiplos mecanismos traumáticos.
Métodos e resultados: Apresenta-se uma série de quatro casos clínicos de Síndrome do Desfiladeiro Torácico, três dos quais com envolvimento simultâneo Arterial e Neurogénico, e um apenas Arterial. Três destes ocorreram em mulheres. As idades de apresentação variaram entre os 19 e os 51 anos. O diagnóstico foi efetuado com base em elementos de ordem clínica, imagiológica e eletromiográfica. O tratamento cirúrgico foi adaptado à etiopatogenia em questão: num caso de uma isquemia aguda de um membro superior por trombose de um aneurisma subclávio em doente com costela cervical foi efetuada uma interposição de enxerto subclávio-umeral com veia e aneurismectomia em conjunto com exérese da costela cervical; nos restantes casos, em conjunto com escalenectomia anterior e média e neurólise do plexo braquial, foi efetuada a exérese de costela cervical (um caso), exérese de um segmento da primeira costela (um caso), exérese de um apêndice costiforme de C7 (dois casos) e/ou exérese de uma banda fibrosa (um caso). O tratamento cirúrgico foi complementado por um programa de reabilitação funcional em colaboração com o Serviço de Medicina Física e Reabilitação. Verificou-se resolução completa ou parcial da clínica apresentada em todos os doentes.
Discussão e conclusões: O Síndrome do Desfiladeiro Torácico pode apresentar clínicas díspares, por vezes de difícil identificação e que, pela sua raridade e pelos diagnósticos diferenciais múltiplos no foro osteo-articular, pode permanecer não diagnosticado. Apresenta-se também como um desafio no tratamento, pelo que deverá existir sempre o cuidado de articular o tratamento cirúrgico (adaptado à etiopatogenia) com um programa de fisioterapia adequado. Expõe-se um caso particularmente raro de um Síndrome do Desfiladeiro Torácico Arterial que surge descrito na literatura em menos de 1% dos casos. Também o caso do doente de sexo masculino é de realçar por se verificar numa idade particularmente rara de apresentação, 19 anos (menos de 5% dos casos estão descritos antes dos 20 anos de idade). Apresenta-se portanto uma série de casos que se realçam pela diversidade na sua forma de tratamento e por particularidades clínicas que os tornam invulgares.
P25. Disseção espontânea da artéria mesentérica superiorE. Silva, A. Ministro, A. Evangelista, J. Fernandes e Fernandes
Clínica Universitária de Cirurgia Vascular, Hospital de Santa Maria CHLN, Faculdade de Medicina da Universidade de Lisboa, Centro Académico de Medicina de Lisboa, Portugal.
Introducão: A dissecção espontânea isolada da artéria mesentérica superior é uma situação clínica rara, recentemente mais reportada pela liberalização do uso da Tomografia Computorizada no diagnóstico de patologia do foro abdominal. Pode cursar com um espectro alargado de apresentação clínica, desde dor abdominal incaracterística até ao achado acidental em exames imagiológicos, não havendo consenso quanto ao seu tratamento.
Material e métodos: Os autores apresentam o caso clínico de um homem de 66 anos, hipertenso e sem outros antecedentes de relevo, admitido de urgência por quadro de dor abdominal intensa recorrente e refratário, referida ao quadrante inferior esquerdo, sem sinais de irritação peritoneal e sem outros sinais ou sintomas associados. Neste contexto foi realizada uma Angio-TAC que demonstrou trombo parcialmente oclusivo 3cm após a origem da artéria mesentérica superior associado a disseção isolada desta aos 5cm, com permeabilidade distal mantida e sem sinais de isquemia intestinal. O doente foi tratado medicamente com pausa alimentar, analgesia, antiagregacão e anticoagulacão, com resolução do quadro clínico e alta clínica em 7 dias.
Conclusão: Este caso demonstra uma situação clínica rara, em que o tratamento conservador é uma opção válida e adequada nas situações em que não existe comprometimento crítico da perfusão intestinal.
P26. Tratamento de dissecção isolada da artéria mesentérica superior: aspectos envolvidos na decisãoJ. de Carvalho, L. Vilaça, J. Oliveira, P. Pimenta, A. Assunção
Serviço de Angiologia e Cirurgia Vascular, Hospital Escala, Braga, Portugal.
Objectivo: Apresentação de um caso de dissecção isolada da artéria mesentérica superior e discussão das particularidades do seu tratamento.
Caso clínico: É apresentado o caso de um homem de 67 anos, que foi referenciado à consulta por dissecção isolada da artéria mesentérica superior complicada de degenerescência aneurismática do falso lúmen. O diagnóstico foi feito por angio-TC, solicitado pelo médico assistente para estudo de dor inespecífica na fossa ilíaca e flanco esquerdos, com cerca de 3 meses de evolução e que agravava após as refeições. O doente não referia quaisquer outros sintomas associados e negava qualquer evento inaugural de dor súbita. Tinha HTA controlada e não tinha outros antecedentes relevantes. O angio-TC evidenciava dissecção isolada da artéria mesentérica superior, com início cerca de 1.3cm distalmente ao seu óstio e extensão de cerca de 7cm, complicada de dilatação aneurismática do falso lúmen (24mm) e colapso do verdadeiro lúmen. Perante esta situação impõe-se a necessidade de um tratamento célere para evitar a rotura mas coloca-se a questão do risco de isquemia mesentérica. Por este motivo, o doente foi inicialmente submetido a colocação de stent descoberto (auto-expansível 8×60mm) para tentar colapsar o falso lúmen sem risco acrescido de isquemia mesentérica. Um mês depois assistiu-se a algum grau de remodeling, com dilatação do verdadeiro lúmen e alívio sintomático mas mantendo permeabilidade do falso lúmen. Atendendo à perpetuação do risco de rotura decidiu-se proceder a colocação de stent coberto (Fluency 9mm × 40mm). Na angiografia final verificou-se a presença de kinking da artéria no segmento proximal do stent, motivo pelo qual se sobrepôs outro stent (Fluency 9×30mm) proximalmente. O pós-operatório decorreu sem complicações e foi marcado por alívio total da dor abdominal. O angio-TC realizado um mês após a intervenção documentava permeabilidade do stent e exclusão completa do falso lúmen.
Discussão: A dissecção isolada da artéria mesentérica superior é um situação muito rara, estando descritos na literatura apenas cerca de 150 casos; Por este motivo, a decisão relativa ao seu tratamento é complexa e não está estandardizada. Nos casos de dissecção não complicada é permitida uma atitude expectante, baseada na vigilância clínica e imagiológica. Neste caso concreto, havia degenerescência aneurismática do falso lúmen, com mais de 20mm de diâmetro e, como tal, impunha-se uma intervenção. A decisão era complexa por um lado, pela raridade do caso e como tal, falta de experiência e apoio da literatura, por outro, pelo risco de isquemia mesentérica aquando da exclusão do falso lúmen.
P27. Entrapment da artéria poplítea bilateral: caso clínicoJ. Almeida Pinto, J. Vidoedo, M. Maia
Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar Tâmega e Sousa, Centro Hospitalar do Tâ mega e Sousa, EPE, Portugal.
Introdução: O síndrome de entrapment da artéria poplítea é uma entidade clínica rara (0.16 a 3.5%) mas é a causa mais frequente de claudicação intermitente em jovens atletas. Consiste na compressão extrínseca da artéria poplítea por estruturas músculo-tendinosas adjacentes.
Caso clínico: Homem de 40 anos, atleta regular, sem qualquer fator de risco cardiovascular. Referenciado por claudicação intermitente do membro inferior (MI) direito para cerca de 200m em corrida. No MI direito apresentava pulso femoral normal e pulsos poplíteo, tibial posterior e pedioso pouco amplos. No MI esquerdo apresentava pulsos femorais, poplíteo e distais amplos. Com a manobra de flexão plantar forçada e dorsiflexão os pulsos distais não eram perceptíveis no MI esquerdo. O ITB era de 0.8 à direita e 1.1 à esquerda. O ecodoppler diagnosticou oclusão da artéria poplítea P2 à direita (4cm) e normalidade da mesma artéria em repouso à esquerda com atenuação do fluxo com a dorsiflexão. A RMN e a angiografia digital confirmaram o diagnóstico. Procedeu-se à abordagem do cavado poplíteo esquerdo por via posterior e identificou-se uma banda fibromuscular anómala adjacente à cabeça medial do gastrocnémio que foi dissecada e seccionada. O pós operatório foi linear, e as manobras evocadoras de entrapment tornaram-se negativas.
Discussão: Quando não tratada, a compressão extrínseca repetida da artéria poplítea pode levar a estenose, dilatação pós-estenónica, embolia e trombose arterial com risco de perda de membro. Este caso enquadra-se no tipo III da classificação de Delaney. Optou-se por tratamento conservador relativamente à oclusão no MI direito. Pomos à discussão a oportunidade de tratar esta oclusão em paciente assintomático na sua vida normal, apresentando apenas limitação à prática de corrida.
P28. Uma complicação rara da abordagem cirúrgica e endovascular dos acessos para hemodiáliseM.J. Ferreira, A. Gonzalez, N. Duarte, A. Gonçalves, G. Marques, P. Barroso, A. Afonso
Serviço de Angiologia e Cirurgia Vascular, Hospital Garcia de Orta, Portugal.
Introdução: As complicações dos acessos vasculares para hemo-dialise podem-se revestir de gravidade e afectarem a qualidade de vida do doente. Neste poster apresentamos uma situação rara, fruto de mau planeamento e abordagem avulsas e a solução encontrada, procurando alertar ainda para um tipo de queixa menos carateristica e que foi rotulado durante meses de psicológico.
Caso clínico: Doente sexo masculino, 38 anos, raça negra, insuficiente renal crónico em hemodialise, já com múltiplos acessos construídos nos membros superiores e retirados por infecções de repetição, neste momento fazendo hemodialise por cateter na jugular direita. Apresentou-se com queixas de dor excruciante no braço direito, face interna com irradiação ao ombro, de padrão neuropático atípico. À observação tinha múltiplas cicatrizes de acessos no membro, tumefacção pulsátil e expansível na face interna, terço superior do braço e ausência de pulsos distais. Uma angiotc revelou dilatação da artéria umeral desde a axilar com tortuosidade em “z”, que faz efeito de massa sobre as estruturas vizinhas. Existia ainda um stent ocluído, colocado na artéria a nível do sangradouro e reabitação da radial e cubital. Na investigação ulterior, verificou-se ter sido colocado por um radiologista sem indicação clínica muito bem definida. Foi submetido a cirurgia que revelou estiramento dos nervos pela artéria dilatada e tortuosa, que foi rectificada e reanastomosada à bifurcação umeral após ressecção da porção da artéria que tinha o stent. O doente evoluiu bem, recuperando pulsos distais e melhorando progressivamente das queixas de dor.
Conclusão: Este caso pretende alertar para consequências menos comuns dos acessos vasculares para hemodiálise, assim como apresentar uma técnica para o seu tratamento.
P29. Tratamento endovascular de obstrução venosa crónica do membro inferior – a propósito de um caso clínicoV. Ferreira, J. Martins, R. Machado, L. Loureiro, T. Loureiro, L. Borges, D. Silveira, S. Teixeira, D. Rego, J. Gonçalves, G. Teixeira, R. Almeida
Serviço de Angiologia e Cirurgia Vascular, Hospital Santo António Centro Hospitalar do Porto, Portugal.
Introdução: A angioplastia e stenting endovenoso têm-se tornado o método de escolha no tratamento das obstruções crónicas venosas do sector femoro-ilio-cava e substituíram o tratamento cirúrgico convencional na maioria dos casos. A sua eficácia e disponibilidade aumentaram a interesse do papel da obstrução venosa no etiologia do síndrome pós trombótico.
Material e métodos: Apresentação de um caso clínico de indivíduo do sexo masculino, 70 anos com antecedentes conhecidos de diabetes mellitus tipo 2 (sob insulinoterapia), hipertensão arterial, dislipidemia e doença cardíaca isquémica. História de trombose venosa profunda do membro inferior esquerdo no contexto de internamento em unidade de cuidados intensivos (por descompensação hemodinâmica após síndrome coronário agudo) tendo realizado tratamento com hipocoagulação durante 6 meses. Desde então apresenta edema exuberante do membro inferior esquerdo, com infecção recorrente e dor. Limitação funcional da marcha pela dor e pelo edema sem melhoria com o tratamento conservador. Realizou flebografia do membro inferior com evidência de estenose ilíaca esquerda. Foi submetido a angioplastia transluminal da estenose venosa, sem intercorrências e bom resultado imagiológico final.
Resultados: No follow up, apresenta resolução do edema do membro inferior com melhoria significativa da capacidade de deambulação e independência funcional e resolução das queixas álgicas.
Conclusão: O tratamento endovascular de obstruções crónicas do sector ilíaco apresenta uma baixa morbimoratalidade, alta taxa de patência e está associado uma melhoria significativa do edema, dor e qualidade de vida dos pacientes com síndrome pós trombótico por obstrução venosa.
P30. Embolização de falso aneurisma renal iatrogénico com microcoilsJ. Gonçalves, R. Machado, C. Nogueira, J. Xavier, I. Silva, L. Loureiro, T. Loureiro, D. Silveira, L. Borges, S. Teixeira, D. Rego, V. Ferreira, G. Teixeira, R. Almeida
Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar do Porto Hospital Geral de Santo António, Portugal.
Objectivo: Descrição de um caso clínico de embolização de falso aneurisma de uma artéria polar renal com FAV associada após nefrectomia parcial laparoscópica de um tumor benigno do rim.
Material e métodos: Sexo masculino, 58 anos, submetido a nefrectomia parcial em cunha por via laparoscópica de tumor benigno do rim. Pós-operatório complicado de hematúria macroscópica, com 2 vindas ao SU e com posterior necessidade de suporte transfusional. Diagnóstico por angio-TC de falso aneurisma de artéria polar superior do rim direito com suspeita de FAV associada, que seria confirmada angiograficamente. Submetido a embolização com microcoils 4/10, 4/15 e 5/20mm por microcateters no falso aneurisma.
Resultados: Exclusão completa do falso aneurisma e FAV. Pós-operatório com resolução completa da hematúria. Follow-up de 2 meses sem complicações ou recidiva da hematúria.
Conclusão: A cirurgia endovascular com recurso ao uso de microcateters e microcoils é uma boa alternativa ao tratamento clássico e agressivo deste tipo de patologia.
P31. Síndrome “blue toe” associado a “coral reef” aórtico: a propósito de um caso clínicoT. Loureiro, P. Pinto, I. Silva, L. Loureiro, D. Silveira, S. Teixeira, D. Rego, J. Gonçalves, V. Ferreira, G. Teixeira, J.C. Pereira, P. Moreira, C. Pereira, R. Almeida
Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar do Porto Hospital Geral de Santo António, Portugal.
Introdução: O síndrome “blue toe” corresponde à isquemia digital provocada pela oclusão das pequenas artérias digitais em consequência da microembolização dos componentes de uma fonte proximal ateromatosa. É um marcador importante de mortalidade cardiovascular.
Caso clínico: Mulher de 56 anos. Hipertensa e fumadora (40UMA), sem outros antecedentes de relevo. Recorre ao serviço de urgência por arrefecimento súbito e lentificação do tempo de preenchimento capilar do antepé direito, com cianose associada do hallux e quinto dedo. Os pulsos pediosos eram palpáveis bilateralmente. O restante exame objectivo não evidenciou massas pulsáteis proximalmente. Realizou angio-TC que revelou “…múltiplas placas de ateroma calcificadas na bifurcação da aorta abdominal…”. Após exclusão de fonte cardioembólica assumiu-se o quadro de ateroembolismo, instituindo-se antiagregação com ácido acetilsalicílico e hipocoagulação com acenocumarol, com melhoria clínica. Foi posteriormente submetida a pontagem aorto-bi-ilíaca electiva com exclusão da fonte ateroembólica, encontrando-se à data de realização deste trabalho assintomática.
Discussão: As placas de ateroma ulceradas/coraliformes localizadas no sector aorto-ilíaco-femoral são a principal fonte de embolização periférica responsável pelo síndrome “blue toe”. A apresentação clínica é vasta, da cianose digital ao atingimento multiorgânico em que a mortalidade pode atingir os 70%. A embolização pode ser espontânea mas também iatrogénica, associada aos procedimentos endovasculares, à hipocoagulação e à fibrinólise. É importante o diagnóstico precoce e o recurso às tecnologias de imagem por forma delinear a melhor estratégia terapêutica no sentido de excluir a fonte ateroembólica.
P32. Síndrome de paget-schroetter num praticante de kayak poloP. Diniz, R. Ferreira, A. Quintas, G. Rodrigues, F. Gonçalves, L. Mota Capitão
Serviço de Cirurgia Vascular, Hospital de Santa Marta, Centro Hospitalar de Lisboa Central, Portugal.
Introdução: O Síndrome de Paget-Schroetter é uma forma rara de trombose venosa profunda do membro superior. Esta entidade nosológica, descrita por Paget em 1875 e Von Schroetter em 1884, enquadra-se no espectro do Síndrome do Desfiladeiro Torácico e cursa habitualmente com alterações estruturais importantes neste espaço anatómico e/ou actividade física condicionando microtrauma repetitivo do eixo venoso subclávio-axilar.
Material e métodos: Os autores apresentam o caso clínico de um doente do sexo masculino, 19 anos, praticante de kayak polo com elevado volume de treino semanal, que recorreu ao SU por edema do membro superior direito com duas semanas de evolução. O atleta relacionava o aparecimento do edema com o retorno à prática desportiva após cessação durante aproximadamente 3 semanas por infecção respiratória. Sem antecedentes pessoais ou familiares a referir; negava toma de medicação habitual, nomeadamente substâncias ergogénicas. Ao exame objectivo era patente proeminência do sistema venoso superficial e edema do membro superior direito, indolor à palpação e sem sinal de Godet. Realizou ecodoppler, mostrando «trombose venosa recente do eixo basílico-axilo-subclávio à direita». Radiografia do tórax sem alterações. Analiticamente, todos os parâmetros estavam dentro dos limites da normalidade. Foi admitido no internamento para realização de trombólise com rtPA.
Resultados: Teve alta após 48 horas de trombólise dirigida, com demonstração angiográfica de permeabilidade da veia axilar, embora com estenose da transição axilo-subclávia. Houve melhoria clínica significativa, mas sem resolução completa do edema ou atenuação significativa da rede venosa colateral. O atleta realizou subsequentemente angio-RMN, que documentou «adelgaçamento focal da veia subclávia direita, no espaço costo-clavicular, (…) na avaliação em repouso, podendo decorrer de alteração sequelar de trombose parcial, actualmente de reduzida expressão (…). Após abdução do braço demonstra-se significativa moldagem e retardamento da opacificação venosa, a que se associa, igualmente muito significativa moldagem e colapso parcial da artéria subclávia direita (…). Anota-se concomitantemente expressão hipertrófica do músculo escaleno (…)». Actualmente o atleta encontra-se em estudo, ponderando-se eventual ressecção da primeira costela e angioplastia venosa.
Conclusões: O Síndrome de Paget-Schroetter é uma doença rara, mas que deve fazer parte do diagnóstico diferencial quando confrontados com edema de um dos membros superiores em pacientes fisicamente activos. O tratamento atempado e agressivo da trombose venosa é crucial, assim como a determinação e correcção das eventuais causas de compressão, de forma a permitir, sempre que possível, o retorno à actividade física prévia.
P33. Pertinência do encerramento de fav após transplante renal: a propósito de dois aneurismasR. Castro-Ferreira, P. Gonçalves Dias, J.F. Teixeira
Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar de São João, Portugal.
Objetivo: Apresentar dois casos clínicos de aneurisma gigante de fístula arteriovenosa braquiocefálica após transplante renal.
Material e métodos: Caso 1: doente de 62 anos, sexo feminino, com antecedentes de hipertensão arterial, diabetes mellitus tipo 2 e insuficiência renal terminal por doença renal policística. Submetida a transplante renal em 2008, com falência atual do enxerto. Portadora de FAV braquiocefálica desde 2004. Referenciada por tumefação pulsátil volumosa no membro superior direito (7×9cm). Sem pulsos distais, mas com mobilidade da mão preservada. Caso 2: doente de 59 anos, sexo masculino, com antecedentes de diabetes mellitus tipo 2, hipertensão arterial, doença coronária, hepatite crónica por HBV e insuficiência renal terminal por doença renal policística. FAV braquiocefálica construída em 1996. Recorre ao SU por aparecimento de erosão cutânea e sinais inflamatórios em massa pulsátil volumosa (8×7.5cm) no local da FAV. Sem pulsos distais, mas sem clínica de síndrome de roubo.
Resultados: Em ambos os casos foi efetuada a ressecção cirúrgica do aneurisma, com anastomose topo a topo da artéria braquial. Os pulsos distais foram recuperados após a cirurgia.
Conclusão: Após o transplante renal, a dilatação aneurismática é uma complicação rara das FAV, ocorrendo em aproximadamente 3% dos doentes. A dilatação gigante da fístula, como apresentada nestes casos, é ainda mais rara. Aproximadamente 12% dos doentes submetidos a transplante renal apresentam complicações relacionadas com FAV, sendo as mais frequentes trombose dolorosa, hipertensão venosa, síndrome de roubo e FAV de alto débito com desenvolvimento de insuficiência cardíaca. A decisão de laquear a FAV após transplante renal permanece um tema controverso: a laqueação sistemática previne o aparecimento de complicações; a sua manutenção assegura um acesso de diálise em caso de falência do enxerto. Embora tradicionalmente se acreditasse que a manutenção da FAV após transplante renal estivesse associada a menor sobrevida do enxerto e ao maior risco de desenvolver disfunção cardíaca, poucos estudos confirmaram, de facto, efeitos adversos significativos na função cardíaca a longo prazo. Assim, apesar dos contornos extremos das complicações apresentadas nestes dois casos clínicos, tal deve ser interpretado como uma falha na vigilância clínica e não como uma indicação para laqueação sistemática de FAV. A manutenção do acesso após transplante renal, com vigilância e referenciação a um centro vascular aquando complicações, parece ser a abordagem mais razoável e com maior evidência atual.
P34. Tratamento endovascular de hemoptise: mais um desafio para o angiologista e cirurgião vascularL. Loureiro, R. Machado, T. Loureiro, D. Silveira, S. Teixeira, D. Rego, V. Ferreira, J. Gonçalves, G. Teixeira, L. Borges, R. de Almeida
Serviço de Angiologia e Cirurgia Vascular, Hospital de Santo António Centro Hospitalar do Porto, Portugal.
Introdução: A hemoptise é uma entidade clínica com elevada morbilidade e potencial mortalidade. A maioria das hemorragias manifestam-se no contexto de doença crónica inflamatória. O tratamento médico e cirúrgico apresentam grandes limitações nestas populações de doentes. A embolização é o tratamento de primeira linha para a hemoptise com origem em artérias brônquicas.
Caso clínico: Doente de 62 anos, sexo feminino, antecedentes de doença pulmonar obstrutiva crónica sob oxigenioterapia de longa duração, bronquiectasias, sequelas de tuberculose pulmonar. Internada de forma urgente por hemoptises e bronquiectasias infetadas com compromisso sistémico. Realiza AngioTC que mostra hipertrofia de artérias brônquicas na dependência da crossa da aorta. Orientada para angiografia terapêutica às 48horas de internamento. Realizou embolização seletiva de artérias brônquicas com microsferas 300μm a 700μm, por via femoral esquerda, recorrendo a cateter-guia RDC e cateter cobra 2. Resolução completa das hemoptises após a intervenção. Alta após cumprir ciclo de antibioterapia endovenosa para ambulatório. Um mês depois dá entrada no SU com dispneia, tendo sido diagnosticado TEP de baixo risco e infeção das bronquiectasias a Pseudomonas aeroginosa. Realiza novo ciclo de antibioterapia endovenosa e inicia hipocoagulação oral. Ao 5° dia de hipocoagulação oral apresenta paragem respiratória com necessidade de ventilação mecânica. Realiza TC de crânio que mostra hemorragia cerebelosa extensa com compressão do tronco cerebral. Provas de morte cerebral positivas 3 dias depois.
P35. Aneurisma toraco-abdominal pós-dissecção crónica tipo b: um desafio anatómico com uma solução endovascular inesperadamente simplesD. Rolim, S.M. Sampaio, J. Almeida-Lopes, A. Rocha-Silva, J.F. Teixeira
Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar de S. João, Portugal.
Introdução: Vinte e cinco a 40% dos doentes que sobrevivem a uma dissecção aguda da aorta evoluem para aneurisma.
Objectivo: Apresentação de um caso clínico de um doente com um aneurisma toraco-abdominal pós-dissecção crónica tipo B submetido a tratamento endovascular.
Material e métodos: Doente do sexo masculino com 73 anos de idade, hipertenso, admitido por colecistite aguda perfurada. O estudo imagiológico documentou um aneurisma toraco-abdominal pós-dissecção crónica tipo B. Especificamente, na Angio-TC visualizou-se um orifício de entrada extremamente calcificado, na transição entre o terço médio e distal da aorta torácica descendente. Havia ocorrido degenerescência aneurismática da aorta torácica distal e a rotura contida não podia ser excluída. O tronco celíaco, as artérias mesentérica superior e renais originavam-se do lúmen verdadeiro. O orifício de reentrada era visível na face posterior da aorta, entre as duas artérias renais. Todo o segmento aórtico dissecado encontrava-se francamente calcificado (flap incluído). O verdadeiro lúmen apresentava-se significativamente estenosado. O doente permaneceu sob antibioterapia e controlo tensional apertado. Foi realizada colecistostomia percutânea eco-guiada. Foi submetido ao implante de uma endoprótese tubular cónica (Reliant® 36mm × 32mm × 15cm), imediatamente acima da origem do tronco celíaco.
Resultados: Na angiografia de controlo visualizava-se um preenchimento retrógrado lento do falso lúmem, através do que havia sido orifício de reentrada. Optou-se por uma atitude conservadora. I mediatamente após a colocação da endoprótese os pulsos femorais eram palpáveis, embora pouco amplos (resultado da estenose do lúmen verdadeiro). Quatro dias após a intervenção, a TC de controlo documentou um resultado favorável. Trombose do falso lúmen havia ocorrido, conseguindo-se assim a exclusão do aneurisma.
Conclusões: A patência persistente do falso lúmen é um factor de risco independente para degeneração aneurismática. Induzir a trombose do falso lúmen, através da exclusão do orifício de entrada com uma endoprótese tem o potencial de reduzir as complicações da dissecção aórtica tipo B.
P36. Remoção por via endovascular de fragmento de cateter venoso central alojado nas cavidades cardíacas direitasL. Loureiro, R. Machado, T. Loureiro, D. Silveira, S. Teixeira, D. Rego, V. Ferreira, J. Gonçalves, G. Teixeira, L. Borges, R. de Almeida
Serviço de Angiologia e Cirurgia Vascular Hospital de Santo António Centro Hospitalar do Porto, Portugal.
Introdução: Os cateteres venosos centrais são utilizados para administração de fluídos, quimioterapia, nutrição parentérica, monitorização da pressão venosa central, acesso para hemodiálise e para transplante de medula óssea. Uma das complicações conhecidas é a compressão do cateter entre a primeira costela e a clavícula (síndrome de pinch-off), que causa obstrução intermitente do cateter e em 40% dos casos fratura do cateter na porção distal. A migração do cateter para a pequena circulação, quer seja para as cavidades cardíacas ou artérias pulmonares são um desafio com que o Angiologista e Cirurgião Vascular se pode confrontar.
Caso clínico: Doente de 46 anos, sexo masculino, com neoplasia pulmonar estadio IV, submetido a cirurgia e sob quimioterapia de manutenção. Colocou cateter venoso central implantável na veia subclávia direita em 23/05/2010. Em Dezembro de 2012 iniciou quadro de disfunção do cateter e por este motivo em 21/01/2013 realizou radiografia de tórax. Foi observada fratura do topo distal do cateter e migração para as cavidades cardíacas direitas. Realizou AngioTC para confirmar o diagnóstico. Foi orientado para remoção endovascular do fragmento intracardíaco, sob anestesia local. O procedimento realizou-se por acesso venoso femoral direito, com introdutor 6F, cateter guia 6F MPA e cateter Andra-Snare. A porta de administração e o restante cateter foram removidos num procedimento subsequente, tendo o doente colocado novo cateter venoso implantável na veia subclávia esquerda.
P37. Isquemia mesentérica crónica – tratamento endovascularP. Pinto Sousa, D. Brandão, S. Braga, R. Gouveia, J. Campos, A. Coelho, P. Monteiro, A. Canedo
Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar Vila Nova de Gaia/Espinho, Portugal.
Introdução: A isquemia mesentérica crónica (IMC) é uma entidade rara com potenciais consequências devastadoras, que poderão levar à morte ou um estado de inanição. Em mais de 95% dos casos a causa é doença aterosclerótica difusa. Dada a extensa colateralização intestinal, em regra, apenas ocorrem sintomas quando duas ou três das principais artérias mesentéricas se encontram ocluídas ou com redução significativa do seu lúmen. O diagnóstico requer um elevado nível de suspeita clínica sendo essencial para evitar a progressão da doença e desenvolvimento de complicações. Os autores apresentam dois casos clínicos de repermeabilização endovascular de eixo visceral num contexto de IMC.
Casos clínicos: Caso 1: doente do sexo feminino, 77 anos, com antecedentes de fibrilação auricular, dislipidemia e HTA e múltiplos episódios no Serviço de Urgência por dor abdominal pós prandial. Referia perda de 6Kg em 2 meses. Realizou AngioTC abdominal que revelou placas ateroscleróticas calcificadas de forma difusa na aorta abdominal com oclusão curta do tronco celíaco, oclusão longa da artéria mesentérica superior e permeabilidade da artéria mesentérica inferior. Endoscopias digestivas alta e baixa e ecografia abdominal sem alterações relevantes. Foi proposta para tratamento endovascular tendo sido realizada repermeabilização e stenting do tronco celíaco por abordagem braquial com bom resultado imagiológico final. Caso 2: doente do sexo masculino, 81 anos, com antecedentes de doença coronária, doença de refluxo gastro-esofágico e DPOC. Seguido em consulta de Gastroenterologia desde 2011 por dor abdominal pós-prandial precoce, sitofobia e perda de 20Kg em 9 meses. Realizou ecografia abdominal e endoscopia digestiva alta e baixa que não revelaram a causa da sintomatologia. Posteriormente a AngioTC revelou oclusão ostial calcificada do tronco celíaco e artéria mesentérica superior. Foi proposto para tratamento endovascular tendo sido realizada repermeabilização e stenting da artéria mesentérica superior por abordagem braquial com bom resultado imagiológico final. Ambos tiveram alta no primeiro dia pós-operatório. Realizaram AngioTC de controlo um mês após que revelou permeabilidade dos eixos intervencionados. Apresentavam-se clinicamente asintomáticos e em recuperação ponderal.
Discussão e conclusões: A IMC é uma doença debilitante e ameaçadora de vida. Se não diagnosticada os doentes desenvolvem carência nutricional ou morte pelas complicações associadas. O diagnostico é muitas vezes tardio dada a apresentação inicial pouco específica. Tradicionalmente o tratamento era cirúrgico convencional. A menor mortalidade (5–12%) e morbilidade (5–30%) com tratamento endovascular transformou este na técnica de eleição principalmente em doentes com reduzida esperança média de vida e acentuadamente desnutridos.
P38. Aneurisma de enxerto venoso – caso clínicoJ. Campos, P. Barreto, S. Braga, R. Gouveia, P. Sousa, A. Coelho, A. Canedo
Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar de Vila Nova de Gaia/Espinho, Portugal.
Introdução: A veia grande safena (VGS) é o conduto preferencial-mente utilizado em bypass periféricos. Alterações do tipo degenerativo e consequente formação de verdadeiros aneurismas são raras e de etiologia desconhecida.
Material e métodos: Apresenta-se o caso clínico de um doente do sexo masculino, 79 anos de idade, com antecedentes pessoais de hipertensão arterial, dislipidemia, diabetes mellitus tipo 2 e tabagismo (ex-fumador, 80 UMA). Submetido há 11 anos a correcção cirúrgica de aneurisma da aorta abdominal e aneurisma poplíteo direito com interposição de enxertos aorto-bifemoral e femoro-popliteo infra-articular com VGS homolateral invertida. Há 2 anos submetido a correção de aneurisma poplíteo esquerdo com interposição de enxerto femoro-popliteo infra-articular com VGS homolateral invertida. Em Dezembro de 2013, durante o follow-up em consulta, constatou-se presença de tumefacção inguinal direita pulsátil, indolor, com 50×50mm e três meses de evolução. O doente mantinha pulsos distais palpáveis. Realizou Eco-Doppler que evidenciou dilatação aneurismática com aproximadamente 45mm de maior diâmetro e trombo mural excêntrico. Realizou angiotomografia computorizada que revelou a presença de aneurisma do enxerto venoso na região da anastomose proximal, com diâmetro máximo de 51×61mm.
Resultados: Em Janeiro de 2014, o doente foi submetido a ressecção do aneurisma, plastia da anastomose do enxerto aorto-bifemoral à artéria femoral comum com patch de Dacron e reimplantação do enxerto de VGS neste segmento. O pós operatório decorreu sem intercorrências. O doente teve alta ao sexto dia pós operatório com bypass permeável, e com pulsos distais palpáveis, com amplitude normal. Em follow-up, um mês após cirurgia, o doente apresentava exame objectivo sobreponível à data de alta. O exame histológico da peça operatória evidenciou aneurisma da VGS, com formação de placa de aterosclerose. O exame microbiológico da peça foi negativo.
Conclusões: Apesar de raros, os verdadeiros aneurismas de enxertos venosos estão associados a complicações como sintomas compressivos, trombose ou ruptura, pelo que têm indicação para correcção sempre que possível após o diagnóstico.
P39. Claudicação nadegueira transitória na embolização seletiva da aii durante o tratamento de AAAJ. Almeida Lopes, J. Ferreira, P. Barreto, D. Brandão, A. Mansilha
Unidade de Angiologia e Cirurgia Vascular, Hospital CUF-Porto, Portugal.
Introdução: Os aneurismas isolados da artéria ilíaca comum (AIC) representam menos de 2% de todos os aneurisma intra-abdominais. Mais comummente, o aneurisma ilíaco termina sobre a bifurcação ilíaca. Quando tratados por via endovascular a zona de ancoragem distal da endoprótese, fica frequentemente após a origem da artéria ilíaca interna, perdendo-se assim o fluxo anterógrado para a artéria ilíaca interna (AII).
Casos clínicos: Neste contexto os autores apresentam dois casos clínicos de doentes do sexo masculino, um de 72 anos e outro de 81 anos, tratados a aneurismas da AIC, que devido à sua anatomia não apresentavam zona de ancoragem distal para a colocação de endoprótese. Apresentavam um tamanho de 3cm e de 3.7cm respetivamente, tendo ambos sido corrigidos através de embolização com diversos coils da AII ipsilateral com a subsequente colocação de uma extensão ilíaca de endoprótese Endurant II (Medtronic Inc, Minneapolis, Minn). Os procedimentos ocorreram sem intercorrências, tendo os doentes tido alta no dia seguinte à intervenção. Durante o seguimento ambos os doentes, apresentaram queixas de claudicação nadegueira transitória ipsilateral à embolização, com resolução algumas semanas após o procedimento. A angioTC de controlo revelou integridade e permeabilidade das endopróteses colocadas, ausência de endoleaks e redução do volume dos sacos aneurismáticos.
Conclusão: A embolização com coils da AII é frequentemente usada para a correção de aneurismas ilíacos, no sentido de limitar a ocorrência de endoleak tipo II.As consequências mais comuns decorrentes da diminuição do aporte sanguíneo para a região pélvica nas embolizações ilíacas unilaterais são a claudicação nadegueira (31–52%) e a disfunção eréctil (17–38%), sendo geral-mente transitórias.
P40. Angioplastia abaixo do cotovelo – a propósito de um caso de isquémia crítica do membro superiorN. Oliveira, G. Alves, F. Bastos Gonçalves, H. Rodrigues, A. Quintas, R. Ferreira, R. Abreu, G. Rodrigues, J. Aragão de Morais, M.E. Ferreira, J. Albuquerque e Castro, L. Mota Capitão
Serviço de Angiologia e Cirurgia Vascular, Hospital de Santa Marta, Centro Hospitalar de Lisboa Centro, Lisboa Portugal. Serviço de Angiologia e Cirurgia Vascular, Hospital do Divino Espírito Santo, Ponta Delgada, Portugal.
Introdução: A isquémia crítica dos membros superiores é rara quando comparada com outros territórios. Adicionalmente, o envolvimento exclusivo das artérias do antebraço ocorre apenas num pequeno grupo dos doentes, ocorrendo sobretudo entre doentes com insuficiência renal crónica terminal. A angioplastia abaixo do cotovelo tem vindo a ser mais utilizada na primeira linha da abordagem terapêutica destes doentes. O objectivo deste trabalho é apresentar o caso de um doente com isquémia crítica da mão que foi tratado por via endovascular.
Caso clínico: Um homem de 68 anos, com antecedentes pessoais de hipertensão arterial, diabetes mellitus tipo 2 insulino-tratada, dislipidémia, doença arterial periférica dos membros inferiores, foi admitido na nossa Instituição por uma lesão trófica do 3° dedo da mão direita acompanhada de dor em repouso de toda a mão. Neste membro, apenas o pulso umeral era palpável, tendo sido confirmada por ecodoppler a oclusão dos eixos distais. Contudo, o mesmo exame permitiu identificar a reabitação da artéria radial ao nível do punho. O doente foi então submetido a arteriografia seguida de angioplastia com balão eluidor de fármaco da artéria radial por via umeral anterógrada sob anestesia local. O pós-operatório decorreu sem intercorrências, e após 2 meses de seguimento sob dupla antiagregação plaquetária, a lesão trófica tinha estava totalmente epitelizada e as queixas álgicas tinham revertido.
Conclusão: A angioplastia abaixo do cotovelo é uma alternativa terapêutica eficaz para o tratamento da isquémia crítica da mão em doentes seleccionados.
P41. Fístula tibial posterior traumáticaC.J. Rodrigues, A. Baptista, A. Santos Simões
Unidade de Angiologia e Cirurgia Vascular, Centro Hospitalar Tondela Viseu, Portugal.
Introdução: Os traumatismos vasculares são detectados na sua vasta maioria de um exame objectivo sistemático da zona atingida. Se a hemorragia activa, o hematoma rapidamente expansivo e a isquémia são habitualmente pesquisadas e detectadas, o frémito á palpação e o sopro continuo à auscultação, em relação com lesões fistulosas, podem não estar presentes no episódio agudo e passar despercebidos por muitos anos com consequências locais esistémicas.
Material e métodos: Os autores apresentam o caso clínico de um doente, sexo masculino, 54 anos, sem antecedentes patológicos relevantes, trabalhador da construção civil. Cerca de 10 anos antes foi vítima de um acidente de trabalho com traumatismo da perna esquerda com vigota de ferro e do qual resultou uma ferida incisa no 1/3 médio da face interna da perna. Na altura foi submetido a exploração da ferida e à sua sutura simples, não sendo referenciada a retenção de qualquer objecto estranho na perna. Após novo traumatismo na mesma perna realiza ecografia da perna que revela uma fístula arteriovenosa (FAV), motivo pelo qual é referenciado ao Serviço de Urgência e à Angiologia e Cirurgia Vascular.
Resultados: O doente apresenta, ao exame objectivo, um aumento do perímetro da perna esquerda e uma pulsatilidade anómala envolvendo o músculo gémeo interno, com sopro audível á auscultação É realizada uma arteriografia que confirma a presença de uma fístula arteriovenosa tibial posterior com falso aneurisma associado portador de um objecto metálico na sua parede. A intervenção cirúrgica compreende 2 momentos: 1° o controlo da hemostase e clampagem da fístula e 2° resseção do falso aneurisma, encerramento da fístula e reparação arterial. A clampagem da fístula foi conseguida recorrendo a 2 balões de angioplastia, um de 3×150mm implantado até ao segmento distal da artéria tibial posterior e outro de 5×80mm paralelo ao primeiro balão afim a clampar o segmento proximal, dilatado, da artéria. A resseção do falso aneurisma decorreu com perda mínima de sangue e o padrão circulatório foi restabelecido através de uma resseção anastomose topo-a-topo da artéria tibial posterior. O doente tem alta com pulso tibial posterior palpável, sem queixas e sem qualquer sinal de fístula residual.
Conclusões: As fístulas arteriovenosas traumáticas constituem um desafio para o cirurgião vascular. Podem afectar uma multiplicidade de vasos e de locais e a sua resolução envolve por vezes soluções engenhosas com recurso a materiais e dispositivos para além do objectivo primário para o qual foram desenhados.
P42. Estenose do tronco celíaco – dois casos clínicosJ. Vidoedo, M. Maia, J. Almeida Pinto
Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar Tâmega e Sousa, Centro Hospitalar do Tâmega e Sousa, EPE, Portugal.
Introdução: Estima-se que a incidência aproximada da estenose do tronco celíaco esteja entre 7.3–21%. As etiologias mais frequentes são a aterosclerose e compressão extrínseca pelo ligamento arqueado, estando descritas outras como pancreatite ou invasão tumoral.
Casos clínicos: Caso 1: homem de 73 anos de idade, antecedentes de HTA e patologia osteo-articular degenerativa. Em RM realizada por patologia osteo-articular observou-se a presença de um aneurisma da aorta torácica, achado confirmado por Angio-TC que também revelou a presença de uma estenose ao nível da emergência do tronco celíaco com dilatação aneurismática distal. Caso 2: homem de 71 anos, obeso, antecedentes de DM, HTA, referenciado por dor lombar/nadegueira com a marcha. Efectuou angio-TC abdomino-pélvica que revelou estenose acentuada do tronco celíaco imediatamente após a sua origem, sem outras alterações no sector aorto-ilíaco. Em ambos os casos tratava-se de doentes sem qualquer sintoma do foro gastrintestinal e sem história de perda de peso. Na projeção sagital da angio-TC, o formato em U da origem do tronco celíaco é característico de compressão pelo ligamento arqueado mediano do diafragma. Optou-se por tratamento conservador e vigilância clínica dada a ausência de sintomas.
Discussão: A história natural da estenose assintomática isolada do tronco celíaco não é conhecida, mas extrapolando de estudos de estenose mesentérica depreende-se que a evolução será, na grande maioria dos casos, benigna e sem incidentes. A opção terapêutica clássica nos doentes sintomáticos passava pela laqueação e reimplantação do tronco celíaco e/ou descompressão com secção do ligamento arqueado. O tratamento endovascular parece não ser o mais adequado em doentes com compressão extrínseca dada a elevada probabilidade de re-estenose ou colapso de eventual endoprótese colocada.
P43. Uma causa rara de rotura aórticaP. Almeida, J. Costa Lima, J. Teixeira
Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar de São João, EPE, Portugal.
A lesão da aorta abdominal por trauma contundente é rara, estando associada a uma mortalidade elevada. Apresenta-se o caso clínico de um doente do sexo feminino, 83 anos, com antecedentes de hipertensão arterial, doença cerebrovascular e doença osteoarticular degenerativa da coluna vertebral. Trazida ao SU por traumatismos craniano, toraco-abdominal e do membro superior direito, após acidente de viação. Na admissão referia apenas dorsolombalgia. Ao exame objectivo apresentava-se hemodinamicamente estável, vigil, orientada no tempo e no espaço e com dor à palpação torácica e abdominal. A radiografia do tórax mostrou fractura de vários arcos costais direitos e a ecografia abdominal revelou presença de líquido livre na goteira parieto-cólica. A TAC cerebral e a TAC toraco-abdominal não revelaram outros achados de relevo, excepto inúmeros osteófitos da coluna vertebral. Ainda no Serviço de Imagiologia, previamente à injecção de contraste, constatada deterioração do estado de consciência, bradicardia e choque. Iniciado suporte avançado de vida, sem sucesso. A autópsia revelou rotura da aorta abdominal a nível de exuberante osteófito das vértebras torácicas T11/T12. A presença do osteófito terá contribuído para que o trauma a que a doente foi sujeita resultasse em rotura aórtica, manifestada clinicamente na forma de choque e paragem cardio-respiratória.
P44. Fístula arterio-venosa iatrogénica tratamento endovascularD. Rolim, P. Almeida, R. Castro Ferreira, L. Machado, P. Dias, S. Sampaio, J. Teixeira
Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar de S. João, Portugal.
Introdução: As fístulas arteriovenosas são comunicações anormais entre uma artéria e uma veia, frequentemente de etiologia iatrogenica ou traumática.
Objectivo: Apresentação de um caso clínico de um doente com uma fístula arterio-venosa (FAV) femoral iatrogémica submetida a tratamento endovascular.
Material e métodos: Doente do sexo masculino com 70 anos de idade internado por Insuficência Cardíaca Descompensada com Síndrome Cárdio-Renal. Durante o internamento, perante a necessidade de realizar Hemodiálise, foi colocado cateter venoso central femoral, à direital, que foi removido após 10 dias. Desde a sua colocação, o doente apresentava extenso hematoma da coxa direita doloroso. Realizou ecoDoppler que foi sugestivo, mas não conclusivo, da presença de FAV. Optou-se por realizar arteriografia, através de punção femoral esquerda retrógrada com crossover. Observou-se a presença de FAV entre eferente da artéria femoral profunda e a veia femoral. Procedeu-se à caracterização selectiva deste ramo, identificando-se o provável ponto de fuga, e á embolização com coils a montante deste ponto.
Resultados: A angiografia de controlo evidênciou fluxo, embora lentificado, através dos coils.
Conclusões: A abordagem endovascular no tratamento das FAVs tem-se tornado relevante devido ao desenvolvimento e sucesso desta técnica.
P45. Tratamento endovascular de isquemia mesentérica crónica em doente com calcificação aórtica central- caso-clínicoJ. Almeida Lopes, J. Ferreira, P. Barreto, D. Brandão, A. Mansilha
Unidade de Angiologia e Cirurgia Vascular, Hospital CUF Porto, Portugal.
Introdução: A aterosclerose é a principal causa de isquemia mesen térica crónica.
O processo fisiopatológico subjacente à isquemia mesentérica crónica é a falta de um adequeado fluxo sanguínio pos-prandial, que em pessoas saudáveis é atingido em 30–90 minutos depois da refeição e dura normalmente entre 4–6 horas. Este processo atrás referido, depende de uma extensa rede colateral, formada pelo tronco celíaco, artérias mesentéricas superior e inferior e artérias ilíacas internas. Dada a grandeza desta rede de colaterização, tradicionalmente era referido que os doentes não ficavam sintomáticos a menos que 2 dos 3 vasos viscerais tivessem lesões hemodinamicamente significativas. Hoje em dia pensa-se que basta haver uma lesão hemodinâmicamente significativa no tronco celíaco ou na mesentérica superior, se a rede de colaterização não for adequeada, para causar uma quadro de isquemia mesentérica crónica.
Caso clínico: Os autores apresentam um caso clínico desafiante de um doente de 67 anos de idade, fumador e hipertenso, com Sindrome de Leriche, que na sequência do estudo de queixas de astenia, perda ponderal e epigastralgias pós-prandiais precoces com meses de evolução, realizou uma angioTC que revelou um padrão compatível com doença “aórtica central” com oclusões densamente calcificadas do tronco celíaco, da artéria mesentérica superior e da artéria renal direita, já associada a atrofia renal direita. O tratamento endovascular decidido e eficazmente realizado, consistiu na repermeabilização e stenting do tronco celíaco por abordagem braquial. O procedimento teve a duração de 220 minutos. No dia seguinte ao procedimento, encontrava-se clínica e analíticamente bem, sem queixas gastro-intestinais, tendo tido alta medicado com dupla anti-agregação plaquetaria.
Conclusão: A isquemia mesentérica crónica é uma patologia potencialmente fatal, por enfarte intestinal ou inanição, sendo frequentemente sub-diagnosticada. O seu tratamento tem evoluído durante os últimos anos devido aos progressos na abordagem endovascular, havendo já muitas instituições que o adotam como tratamento de primeira linha. Neste caso clínico demonstramos que a via endovascular pode ser utilizada em casos doença oclusiva visceral de extensa gravidade e comprovando ser uma técnica tanto eficaz como segura, evitando assim as possíveis comorbilidades decorrentes da utilização da tradicional abordagem cirúrgica inevitavelmente mais complexa, demorada e invasiva.
P46. Tratamento endovascular de aneurisma da aorta abdominal e artéria ilíaca comum – da embolização da artéria ilíaca interna á prótese aorto-biilíaca trifurcadaM. Marques-Vieira, J. Rocha-Neves, L. Machado, P. Paz-Dias, E. Verhoeven, J. Teixeira
IFE, Serviço de Angiologia e Cirurgia Vascular Hospital São João, Portugal. Assistente da Faculdade de Medicina da Universidade do Porto, Portugal.
Introdução: Os aneurismas da aorta abdominal (AAA) constituem mais de 90% dos aneurismas intra-abdominais encontrando-se associados a doença da artéria ilíaca comum em 20 a 30% dos casos. O objectivo é através da apresentação deste caso explicitar as vantagens das técnicas de correcção de aneurisma ilíaco com preservação do fluxo pélvico.
Caso clínico: Doente de 78 anos, sexo masculino, apenas com antecedente de dislipidemia, apresentou-se na consulta com uma angio-tomografia computorizada que apresentava AAA fusiforme de 50mm AP em continuidade com aneurisma da artéria ilíaca comum esquerda de 100mm AP envolvendo a origem d artéria ilíaca interna. Foi proposta a correcção por via endovascular através da colocação de uma prótese bi-ilíaca trifurcada por ramificação para a artéria ilíaca interna Zentih-Cook Low-profile com extensão de 9 *56mm para a artéria ilíaca interna e 9* 24 para artéria ilíaca externa. O procedimento foi realizado sob anestesia geral com duração de 3h, tendo o doente feito um recobro sem intercorrência e alta ao 4.° dia pós-operatório assintomático. A angio-TC de controlo aos 3 meses revelou a endoprótese patente (incluindo a artéria ilíaca interna esquerda), sem sinais de expansão do saco aneurismático ou endoleak. O paciente mantém-se assintomático.
Discussão: Apesar de tecnicamente mais complexa a preservação da árvore vascular pélvica deve ser considerada sempre que possível. Os efeitos laterais da embolização da artéria ilíaca interna apesar de frequentemente transitórios apresentam prevalências relativamente elevadas: disfunção eréctil 21%, claudicação nadegueira até 42% e colite isquémica – 2%; e com potencial de morbi-mortalidade. A correcção do AAA, apesar de não possuir indicação cirúrgica formal, foi mandatória por motivos de razão técnica (zona de aterragem proximal).
P47. Agenesia da veia cava infra-hepática e trombose venosa profunda: a propósito de um casoL. Loureiro, R. Machado, T. Loureiro, D. Silveira, S. Teixeira, D. Rego, V. Ferreira, J. Gonçalves, G. Teixeira, L. Borges, R. de Almeida
Serviço de Angiologia e Cirurgia Vascular, Hospital de Santo António Centro Hospitalar do Porto, Portugal.
Introdução: A agenesia da veia cava inferior (VCI) é uma anomalia congénita rara, com uma prevalência estimada de 0.0005–1% da população. No entanto, até cerca de 5% dos doentes com trombose venosa profunda e menos de 30 anos apresentam esta anomalia. Apresentamos o caso de um doente com agenesia da VCI desconhecida que complicou com trombose venosa profunda unilateral no pós-operatório de cirurgia de varizes.
Caso clínico: Doente do sexo masculino, 32 anos, antecedentes de tabagismo ativo, submetida a cirurgia de varizes há 1 mês, tendo efectuado laqueação da crossa das safenas internas e sua extraçao associada a laqueação de veias comunicantes. Recorre ao SU por dor e edema do membro inferior direito com 3 dias de evolução, tendo suspendido o uso de suporte elástico há uma semana. Realiza ecodoppler venoso dos membros inferiores que mostrou trombo hipoecoico nas veias ilíacas externa, femorais e poplíteas direitas. Dada a idade e gravidade do edema, realizou AngioTC venoso abdomino-pélvico. Este exame mostrou ausência do segmento infra-hepático da veia cava inferior, com presença de circulação venosa colateral entre o segmento intra-hepático da VCI e as veias renais, sobretudo à direita; sendo a circulação venosa infra-renal realizada através das veias lombares que drenam as veias ilíacas comuns. Realizou terapêutica com heparina não-fracionada em perfusão e elevação dos membros inferiores durante 24h com melhoria do edema. Tem alta com terapêutica com heparina de baixo peso molecular e posterior passagem a anticoagulação oral e indicação para uso de meia elástica 24h por dia. Recorre ao SU por agravamento do edema apesar do uso de meia elástica, apresentando valores de INR baixos (1.22–2.32). Após discussão das hipóteses terapêuticas com o doente, altera-se anticoagulação para rivaroxabano. Aos 30 dias de seguimento não apresenta queixas álgicas, mantendo contudo edema residual do membro inferior direito.
P48. Pevar e “one day surgery” – experiência de uma unidadeJ. Almeida Lopes, J. Ferreira, P. Barreto, D. Brandão, A. Mansilha
Unidade de Angiologia e Cirurgia Vascular, Hospital CUF Porto, Portugal.
Introdução: A correção de aneurisma da aorta abdominal por via endovascular (EVAR), está associada a diminuída morbi-mortalidade perioperatória, em comparação com a cirurgia clássica. Num esforço para diminuir ainda mais a morbidade, o EVAR percutâneo (pEVAR), pode hoje em dia ser efetuado sob anestesia local, com a ajuda de uma variedade de dispositivos de encerramento arterial, que têm estado associados a um menor número de complicações do local do acesso, diminuíndo quer o tempo operatório, quer o tempo de deambulação. O tempo médio de hospitalização descritos na literatura para a cirurgia clássica é habitualmente de 3.5 dias e para o pEVAR de 2.7 dias. Novas abordagens quer da vertente clínica, quer da vertente de gestão hospitalar, estão por todo o mundo a fazer com que doentes submetidos a cirurgias de maior grau de complexidade fiquem internados em regime de “One Day Surgery” (cirurgia de permanência inferior a 24h ou cirurgia de ambulatório com pernoita hospitalar), fazendo com que adquiram uma melhor qualidade de recuperação funcional, reduzindo a incidência de complicações pós-operatórias e atingindo menores tempos de internamento.
Métodos: O objetivo deste trabalho é mostrar a experiência da nossa unidade na abordagem do doente com patologia aneurismática da aorta abdominal, realçando o menor tempo de internamento que a ideia de “One Day Surgery” (efetuando a pernoita no quarto, após ter passado 6 horas de vigilância em UCI) nos fornece.
Conclusão: Adotando uma abordagem multidisciplinar no nosso hospital, que envolva todos os profissionais de saúde (Cirurgiões Vasculares, Anestesistas, Intensivistas e enfermeiros) o conceito de “One Day Surgery” tem demonstrado ser um instrumento de aumento da eficiência, menores custos e mais-valia para o doente que em segurança e sem aumentar os risco de complicações, visa atingir os tão desejados “ganhos em saúde”.
P49. Tratamento endovascular da artéria carótida comum esquerda – indicações e estratégiasM. Dias Neto, J. Lopes, D. Rolim, A. Rocha e Silva, J.F. Ramos, J.F. Teixeira
Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar de S. João, Portugal.
O envolvimento aterosclerótico significativo isolado da artéria carótida comum é um achado raro e pouco documentado na literatura. Tal como no atigimento da bifurcação carotídea, estas lesões podem estar na origem de enfarte cerebral isquémico por embolia ou por compromisso hemodinâmico. O tratamento endovascular de estenoses da artéria carótida comum esquerda representa um desafio técnico apenas pode ser realizado inteiramente por uma técnica endovascular mediante via anterógrada (contrariamente aos outros troncos supra-aórticos). No presente trabalho reporta-se o caso de um doente com estenose (>75%) no terço médio da artéria carótida comum esquerda, sintomática e submetido a tratamento endovascular. Trata-se de um homem de 53 anos, com antecedentes de tabagismo activo, dislipidemia, HTA, etilismo, DAP e doença cerebrovascular com 2 AVCs prévios um da artéria cerebral media (ACM) esquerda em 05/2012 com hemiparésia direita sequelar e outro lacunar à esquerda em 06/2012 sem internamento. Em 09/2013 apresentou novo AVC da ACM esquerda com diminuição da força muscular e parestesias à direita (reversão dos défices à data de alta).
O ecodoppler cervical e craniano revelava estenose aterosclerótica expressiva do segmento médio da ACC esquerda (75–80%) com repercussão hemodinâmica e fluxos atenuados nas artérias a jusante, nomeadamente nas artérias carótidas externa e interna, cerebrais média e anterior e oftálmica. Considerou-se o doente candidato a tratamento endovascular desta lesão com colocação de stent auto-expansível (Precise 7×40mm) por via anterógrada através de acesso femoral direito e sob protecção embólica distal (Angioguard). Obteve-se um bom resultado angiográfico final e não se verificaram intercorrências. Após 4 meses de seguimento, o doente permanence sem novos eventos neurológicos. Este caso realça o tratamento endovascular como uma boa estratégia para doentes com estenoses significativas isoladas da artéria carótida comum esquerda e que se apresentam sintomáticos.
P50. Pseudo-aneurisma infeccioso em shunt arteriovenoso – caso clínicoJ. Sousa, R. Castro-Ferreira, D. Rolim, J. Costa Lima, J. Teixeira
Serviço de Angiologia e Cirurgia Vascular, Hospital de S. João, Portugal.
Introdução: Os pseudoaneurismas constituem uma complicação rara dos shunts arteriovenosos em pacientes hemodialisados. Estas lesões são geralmente multifactoriais na sua origem, acreditando-se que o aumento da pressão venosa secundária a estenoses proximais, em shunts cujo material de enxerto se encontra danificado, desempenhe um papel significativo na sua patogénese. Na maioria dos casos, este dano ao shunt resulta das multiplas canulações que se sucedem ao longo do tempo de vida do acesso. Contudo, existem outras etiologias para este dano estrutural, de que é exemplo a infecção, causa pouco comum e frequentemente subdiagnosticada com potenciais complicações.
Objectivo: Apresentação de um caso clínico de um doente com pseudo-aneurisma de shunt arterio-venoso do membro superior esquerdo, de etiologia infecciosa.
Material e métodos: Doente do sexo masculino, 58 anos de idade, dislipidemico, hipertenso e insuficiente renal crónico em programa regular de hemodiálise por shunt arterio-venoso no braço esquerdo. Recorreu ao SU por tumefacção dolorosa e edema do membro superior esquerdo associados a febre com duas semanas de evolução. Observou-se erosão cutânea e exsudação na região do shunt, contudo ainda sem exposição de prótese ou hemorragia activa. O pulso radial era palpável. No estudo imagiológico, o ecoDoppler revelou a presença de um falso aneurisma da artéria braquial e oclusão do shunt arteriovenoso. O doente foi internado para instituição de antibioterapia e decisão cirúrgica.
Resultados: O doente foi submetido a correcção cirúrgica, com exclusão do falso aneurisma, remoção em bloco do componente infectado da prótese e segmento lesado de artéria braquial, com revascularização por anastomose braquial topo-a-topo. Pós-operatório decorreu sem complicações, tendo o doente cumprido ciclo de antibioterapia e.v. em internamento com alta ao 6° dia pós-operatório.
Conclusões: As infecções de shunt arteriovenoso constituem uma complicação potencialmente grave dos doentes em programa regular de hemodiálise. A presença de sinais de infecção, local ou sistémica, deve sempre alertar para o risco de infecção do material protésico e como tal desencorajar a utilização do shunt até esclarecimento do quadro, sob risco de complicações, uma das quais a ruptura de prótese com desenvolvimento de pseudo-aneurisma. Neste caso, a canulação persistente do shunt apesar dos sinais evidentes de infecção que se vinham a manifestar, resultou na propagação da mesma com consequente desenvolvimento de pseudo-aneurisma. Uma melhor monitorização destas situações pelos profissionais responsáveis pela hemodiálise é assim necessária, tendo em vista não só a preservaçao do acesso vascular, como também a prevenção desta e outras complicações.
P51. Isquemia aguda do membro inferior – caso raro de vasoespasmoR. Castro-Ferreira, S. Moreira Sampaio, P. Gonçalves Dias, D. Rolim, J. Sousa, J.F. Teixeira
Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar de São João, Portugal.
Objetivo: Apresentar um caso clínico de isquemia aguda do membro inferior esquerdo (MIE) com imagem angiográfica de vaosespasmo, e resolução terapêutica com bloqueador dos canais de Ca2+, antiagregação e anticoagulação.
Material e métodos: Doente de 40 anos, sexo feminino, sem antecedentes de relevo e sem medicação habitual, recorre ao serviço de urgência por dor aguda no pé esquerdo, com arrefe-cimento e défice sensitivo e motor. Ao exame objetivo a doente não apresentava sinal doppler distal em nenhum eixo no MIE. Sinal doppler trifásico na artéria poplítea e na artéria tibial posterior (TP) até ao 1/3 distal da perna. No membro inferior direito (MID) a doente apresentava sinal doppler distal trifásico na TP mas ausente nos restantes eixos distais. Face aos achados atípicos foi realizada angiografia de urgência, que evidenciou ausência dos eixos tibial anterior e peroneal desde a sua origem bilateralmente e eixo TP sem continuidade com o pé no MIE mas totalmente íntegro no MID. Não foram encontradas quaisquer alterações analíticas nem do estudo da coagulação. A doente negou qualquer alteração recente no estilo de vida ou rotina diária para além do início na semana anterior de um manipulado farmacológico comercializado por clínica de emagrecimento.
Resultados: Face aos achados angiográficos típicos de vasoespasmo, iniciou-se terapêutica com amlodipina 10mg, AAS 100mg e heparina em perfusão. Constatou-se melhoria gradual do quadro, com recuperação dos pulsos distais e resolução completa da sintomatologia 2 horas após início da medicação.
Discussão: A isquemia aguda causada por vasoespasmo é uma entidade rara. Os casos descritos na literatura estão relacionados com o consumo crónico de derivados da ergotamina, injeção intra-arterial, local, de drogas recreativas ou em doentes com síndrome de Raynaud severa. De referir que, na generalidade destes casos, o vasoespasmo está restrito à vasculatura distal, sem atingimento arterial major, condicionando isquemia e necrose digital. O manipulado farmacológico que a doente iniciou foi elaborado à base de 10 compostos, sem descrição da presença de derivados da ergotamina nem de qualquer tipo de substância de abuso. A celeridade do aparecimento dos sintomas (5 dias após início da terapêutica) também se opõe ao diagnóstico de ergotismo. Embora a doente negue (e não tenham sido evidentes ao exame físico marcas de injecções recentes), não é possível excluir com certeza o uso de substâncias recreativas.
P52. Falso Aneurisma da artéria tibial posterior – a propósito de um caso clínicoC. Lobo Mendes, R. Rodrigues, A. Marinho, J. Varino, L. Antunes, R. Vale Pereira, A. Matos
Serviço de Angiologia e Cirurgia Vascular, Centro Hospitalar e Universitário de Coimbra, Portugal.
Introdução: As lesões vasculares periféricas correspondem a 90% de todas as lesões vasculares, sendo predominantes ao nível dos membros inferiores e na sequência de traumatismos penetrantes. Os vasos mais acometidos são a artéria poplítea, a artéria braquial e a artéria femoral superficial. Uma das apresentações clínicas é a de falso aneurisma. Os falsos aneurismas infra-poplíteos estão normalmente associados a fracturas de ossos longos ou luxação da articulação do tornozelo. O exame físico pode não demonstrar alterações (com pulsos distais palpáveis) ou apresentar-se como uma tumefacção dolorosa, pulsátil e/ou expansível, associada a frémito e sopro sistólico, dias a meses após o traumatismo. O diagnóstico pode ser confimado por ecodoppler, TAC, ressonância magnética ou arteriografia.
Objectivo: Descrever um caso clínico de uma doente de 54 anos portadora de falso aneurisma da artéria tibial posterior e trata-mento efectuado.
Caso clínico: Doente de 54 anos de idade, recorre ao serviço de urgência por massa dolorosa palpável na face antero-medial do 1/3 médio da perna direita. História de traumatismo da perna com pedaço de madeira com 2 semanas de evolução. Realizou eco-doppler a pedido do médico assistente por queixas álgicas intensas agravadas com a deambulação, que revelou um falso aneurisma da artéria tibial posterior direita. Ao exame objectivo apresentava massa palpável, dolorosa e pulsátil, com sopro audível à auscultação. Pulso pedioso palpável, sem pulso tibial posterior. O eco-doppler no SU revelou falso aneurisma com cerca de 2,5cm. Estudo angiográfico sem outras alterações. Proposta para terapêutica cirúrgica, submetida a abordagem pelo 1/3 médio antero-medial da perna direita, com exerése do falso aneurisma e encerramento directo arterial. Sem pulso tibial posterior palpável no final da intervenção, mantendo pulso pedioso. Alta ao 4° dia pós-operatório, sem queixas. Mantém-se assintomática 1 mês após cirurgia.
Conclusão: Há estudos que demonstram que falsos aneurismas com diâmetro inferior a 3cm têm uma taxa de trombose aos 2 meses de cerca de 90%, podendo por esse motivo manter-se apenas vigilância por exames de eco-doppler seriados. Várias opções terapêuticas têm mostrado boa eficácia na resolução desta patologia (compressão do colo eco-guiada, injecção de trombina, embolização com coils, etc), sendo no entanto a terapêutica cirúrgica a mais indicada neste caso uma vez que era sintomática e havia alto grau de suspeição de presença de corpo estranho. A indicação cirúrgica deve ser ponderada para cada caso em particular, estando no entanto descrita com indicação absoluta em casos sintomáticos ou com diâmetros iguais ou superiores a 8cm.
P53. Endoleak, a propósito de 1 casoJ. Vieira, P. Amorim, N. Meireles, P. Albino
Unidade de Angiologia e Cirurgia Vascular, Hospital dos Lusíadas, HPP Saúde, Portugal.
Objetivo: A reparação endovascular de aneurismas aorta abdominal (EVAR) é uma alternativa viável à cirurgia convencional. Desse modo os números desses procedimentos tem vindo a aumentar, e com eles as suas complicações. O desenvolvimento de endoleak é uma destas complicações e representa uma das limitações a este procedimento. A sua deteção e tratamento é, por conseguinte, de máxima importância, uma vez que pode estar associado a aumento do tamanho do saco aneurismático e rotura
Métodos: Os autores apresentam um caso clínico pouco vulgar de endoleak, pos EVAR. Trata-se de um Endoleak tipo I com a particularidade de se ter desenvolvido de novo após a primeira correcção, tendo o doente a necessidade de 2 cirurgias para o tratamento desta complicação.
Resultados: Todas as intervenções decorreram sem complicações. Apos a terceira e última cirurgia o doente desenvolve claudicação glútea que melhorou com tratamento médico.
Conclusão: Os endoleak podem ser tratados por uma variedade de métodos, incluindo a conversão para cirurgia convencional, ou inserção de um novo stent. Infelizmente, tanto a primeira como a segunda hipóteses tem uma alta taxa de morbi/mortalidade. Os autores apresentam um caso de endoleak raro, em que houve necessidade de recorrer a duas técnicas alternativas para a sua resolução.
P54. Disseção isolada da aorta abdominal infra-renal: revisão da literatura a propósito de um caso clínicoG. Rodrigues, F. Gonçalves, H. Valentim, A. Quintas, H. Rodrigues, N. Oliveira, R. Abreu, R. Ferreira, M.E. Ferreira, J. Albuquerque e Castro, L. Mota Capitão
Serviço de Angiologia e Cirurgia Vascular do Hospital de Santa Marta, CHLC, Portugal.
Introdução: A disseção isolada da aorta abdominal infra-renal é rara, especialmente na ausência de traumatismos ou doença aneurismática concomitante. Pode ocorrer em até 2–4% de todas as disseções da aorta, sendo a HTA o fator de risco mais comummente associado.
Caso clínico: Reporta-se o caso de um doente do sexo masculino, 46 anos, natural de Cabo Verde, evacuado para o nosso serviço por quadro de dor abdominal intensa irradiando para o flanco esquerdo com 1 mês de evolução, associado a crise hipertensiva. Sem história de traumatismo ou de HTA previamente à admissão. Sem outros fatores de risco cardiovasculares. O AngioTC revelou a presença de disseção isolada da aorta abdominal infra-renal, abaixo da emergência da artéria mesentérica inferior e estendendo-se para a artéria ilíaca comum direita, associada á presença de um falso aneurisma abdominal. Sem sinais de aneurisma verdadeiro da aorta abdominal. Sem sinais de isquemia dos membros inferiores. Serologias negativas. Foi submetido a interposição aorto-biilíaca com prótese de Dacron, sem intercorrências, apesar de ter anatomia favorável para correção endovascular. Pós-operatório não complicado, sendo apenas de salientar HTA de difícil controlo com necessidade de mais de 4 fármacos antihipertensores.
Discussão: Tradicionalmente, os doentes com disseção isolada da aorta abdominal sintomáticos são submetidos a tratamento cirúrgico convencional; mais recentemente têm sido relatados casos isolados que foram tratados por via endovascular. Apesar da raridade desta entidade, pode estar associada a elevada morbimortalidade (17% dos casos evoluem para rotura). Desta forma, embora a sua história natural e tratamento permaneçam incertos, pois a literatura atual é baseada sobretudo em relatos de caso, o seu diagnóstico precoce e tratamento atempado são decisivos na prevenção de complicações potencialmente fatais.
P55. Aneurisma da artéria esplenica… a propósito de um caso clínicoA.C. Carvalho, T. Santos, J. Magalhães, J. Correia Simões, C. Carrilho, M. Maia, A. Mesquita.
Serviço de Cirurgia Vascular, Centro Hospitalar do Alto Ave Guimarães, Portugal.
Introdução e objetivo: Os aneurismas da artéria esplénica (AAE) são os aneurismas esplâncnicos mais frequentes. São considerados raros, com uma prevalência estimada de 0.8%, sendo mais frequentes nos indivíduos de género feminino. Na maioria dos doentes a evolução é assintomática e o diagnóstico é feito após o estudo ou intervenção cirúrgica por outra patologia, cerca de 25% dos casos são diagnosticados em emergências cirúrgicas. Descreve-se o caso clínico de doente com diagnóstico de AAE.
Material e métodos: Descrição de caso clínico complementado com iconografia (fotografias).
Resultados: Doente do género masculino com 48 anos de idade e antecedentes de epilepsia, etilismo e doença hepática alcóolica, HTA, hiperuricemia e obesidade. Na sequência de estudo de dor abdominal epigástrica em contexto de observação no Serviço de Urgência, realizou TAC abdomino-pélvico que revelou no segmento imediatamente distal à origem da artéria esplénica, ectasia fusiforme com 2.8×2.4cm. Foi referenciado a Consulta Externa de Cirurgia Vascular. Após estudo dirigido, o doente foi submetido a terapêutica endovascular que consistiu em embolização com coils.
Conclusões: Com a utilização generalizada de meios complementares de diagnóstico com acuidades diagnosticas cada vez mais elevadas, a incidência de AAE tem vindo a aumentar. A mortalidade da abordagem destas lesões em contexto de emergência (25%) comparada com a mortalidade em intervenção eletiva (inferior a 1%) justifica a abordagem programada em doentes selecionados. No doente apresentado, a idade jovem e os múltiplos fatores de risco justificam uma abordagem terapêutica; a localização/anatomia vascular da lesão foi considerada na escolha da estratégia terapêutica.
P56. Tumor do corpo carotídeo: a propósito de um caso clínicoN. Nunes, L. Nóbrega, J. França
Serviço de Angiologia e Cirurgia Vascular, Hospital Central do Funchal, Portugal.
Os tumores do corpo carotídeo constituem uma patologia rara, geralmente assintomática e benigna, que coloca alguns desafios no tratamento cirúrgico dos estádios mais avançados pelo risco de complicações. Os autores apresentam o caso de um doente de 53 anos, hipertenso, com uma tumefacção cervical esquerda de crescimento lento, cuja avaliação imagiológica revelou tratar-se de uma massa hipervascular com 45mm de maior eixo, localizada na bifurcação carotídea e envolvendo parcialmente aqueles vasos. Foi submetido a excisão do tumor sem intercorrências peri-operatórias mas denotando agravamento de disfonia aos 10 meses de follow-up.