As malformações arteriovenosas (MAV) podem ter uma apresentação clínica e evolução imprevisíveis. Por isso, o seu tratamento é ainda um desafio entre as várias patologias vasculares. MAV's das extremidades de localização muito periférica podem não ser amenizáveis por emboloterapia devido ao risco elevado de necrose. Os autores apresentam um caso clínico de uma malformação arteriovenosa congénita do membro superior que foi abordado exclusivamente por cirurgia convencional.
Caso clínicoMulher de 27 anos sem antecedentes pessoais relevantes, seguida em consulta por malformação do 5° dedo da mão direita, com agravamento progressivo de queixas de dor, impotência funcional, deformidade do dedo da mão e incapacidade laboral. A doente foi submetida a uma ressecção da malformação arteriovenosa e laqueação dos principais ramos aferentes da MAV. Após um seguimento de 8 meses, a doente apresenta a incisão cirúrgica cicatrizada, sem impotência funcional do dedo e sem evidência clínica de recidiva.
ConclusõesO tratamento cirúrgico das MAV digitais do membro superior pode ser realizado de forma curativa com conservação do dedo, com resultados estéticos e funcionais favoráveis.
Arteriovenous malformations (AVM) have a variety of clinical presentations and may evolve in unpredictable ways. Therefore, its management is still challenging. AVM's with very peripheral location on the extremities, embolotherapy may be contraindicated due to the risk of necrosis. The authors present a clinical case in which a finger AVM was treated surgically.
Clinical caseA 27 year-old woman with a known AVM affecting the 5th finger of the right hand presented progressive pain, functional and cosmetic impairment of the finger, which significantly interfered with her professional occupation. A surgical procedure consisting of ligation of all the afferent vessels with complete nidus resection was performed. After 8 months of follow-up, the patient had a fully healed surgical incision, and was without any functional limitations or signs of clinical relapse.
ConclusionSurgical treatment of AVM affecting the fingers may be accomplished in a curative way with good cosmetic and functional outcomes.
As malformações arteriovenosas (MAV) podem ter uma apresentação clínica e evolução imprevisíveis1. Presentes desde o nascimento, podem ser totalmente assintomáticas ou permanecer clinicamente quiescentes sob a forma de uma marca de nascimento ou de uma massa palpável. Alguns estímulos podem desencadear um crescimento repentino da MAV, nomeadamente o trauma, hormonas ou ainda a ressecção incompleta do nidus de uma MAV1.
A sua classificação tem sofrido transformações ao longo do tempo sendo que é actualmente aceite a Classificação da International Society of Study of Vascular Anomaly - ISSVA acordada em Hamburgo em 1988 2. Esta classificação diferencia as diferentes MAV de acordo com diversos critérios, nomeadamente o defeito vascular predominante; o estadio de desenvolvimento embrionário em que se verificou a interrupção da diferenciação celular e ainda de acordo com a apresentação clínica. Mulliken incorporou características hemodinâmicas das MAV na sua classificação, distinguindo-as em lesões de alto ou de baixo débito3. A classificação das MAV, ao incorporar em si aspectos etiológicos, anatómicos, fisiopatológicos e hemodinâmicos permite uma abordagem clínica esclarecida das MAV4 (tabela 1)5.
Classificação de Hamburgo das malformações arteriovenosas congénitas
| Tipos |
| Defeito predominantemente arterial |
| Defeito predominantemente venoso |
| Defeito predominantemente shunt arteriovenoso |
| Defeito predominantemente linfático |
| Defeitos combinados |
| Defeito predominantemente capilar |
| Subtipos embriológicos |
| Formas extratronculares |
| Infiltrativa, difusa |
| Limitada, localizada |
| Formas tronculares |
| Estenose ou obstrução |
| Hipoplasia, aplasia, hyperplasia |
| Membrana, esporão congénito |
| Dilatação, aneurisma localizado |
| Difuso, ectasia |
A abordagem diagnóstica e terapêutica das MAV permanece um desafio4. As intervenções endovasculares e a cirurgia convencional têm um papel complementar no tratamento das MAV6. Contudo, nas MAV digitais o risco de complicações associadas à emboloterapia não são menosprezíveis, podendo aquela estar contraindicada7. Os autores apresentam um caso clínico de uma malformação arteriovenosa congénita digital do membro superior que foi abordado exclusivamente por cirurgia convencional.
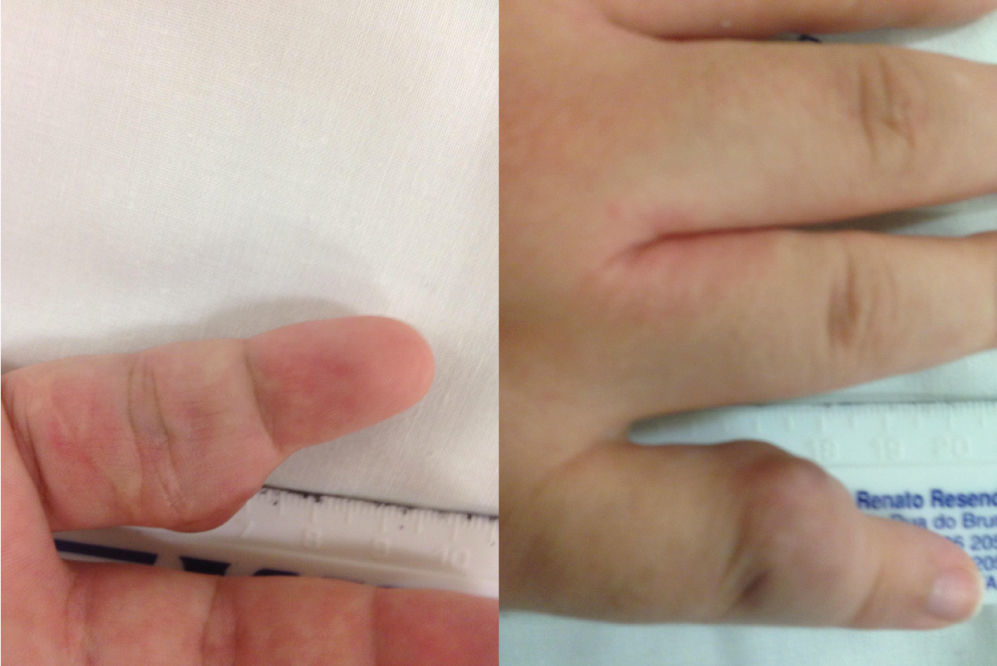
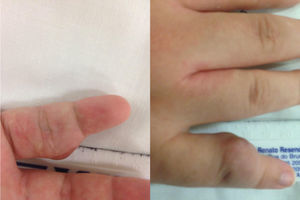
Caso clínicoMulher de 27 anos sem antecedentes pessoais relevantes, com dominância dextra para as actividades de vida diária, já seguida em consulta por malformação congénita do 5° dedo apresentou queixas de aumento da massa, com dor e impotência funcional associadas a um impacto cosmético significativo de agravamento progressivo após traumatismo do dedo. Ao exame objectivo, salientava-se a presença de uma massa pulsátil, eritematosa, com um envolvimento semi-circunferencial da falange proximal do 5° dedo da mão direita (fig. 1). Não se objectivaram alterações de pulsos periféricos, de diâmetro braquial ou antebraquial nem se identificavam lesões significativas no restante exame objectivo da pele.
A investigação etiológica contemplou a realização de um ecodoppler que confirmou a presença de um ninho hipervascular no 5°dedo da mão direita, sendo detectada uma elevação na velocidade do fluxo sanguíneo ao nível da veia digital própria lateral do 5° dedo.
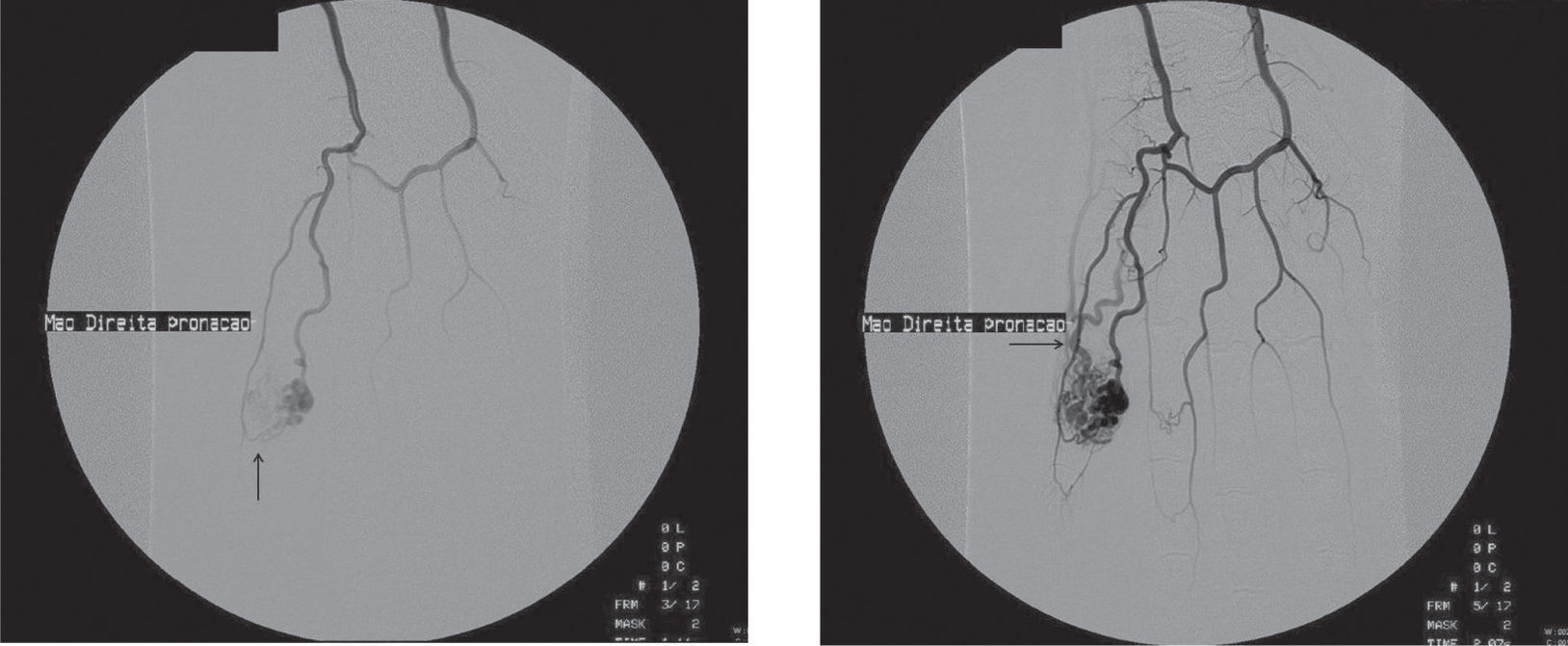
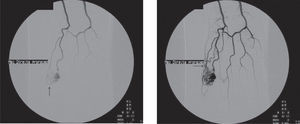
A avaliação pré-operatória incluiu a realização de uma arteriografia do membro superior direito após selectivação da artéria subclávia direita e posteriormente da umeral direita (fig. 2). Não foram encontrados outras malformações arteriovenosas no membro superior direito.
Arteriografia pré operatória – fase arterial e fase venosa. Identifica-se malformação arteriovenosa do tipo capilar tendo como principal ramo aferente a artéria digital palmar própria lateral. Contudo podem também observar-se algumas colaterais menos desenvolvidas da digital palmar própria medial que também vascularizam o nidus desta MAV (seta)
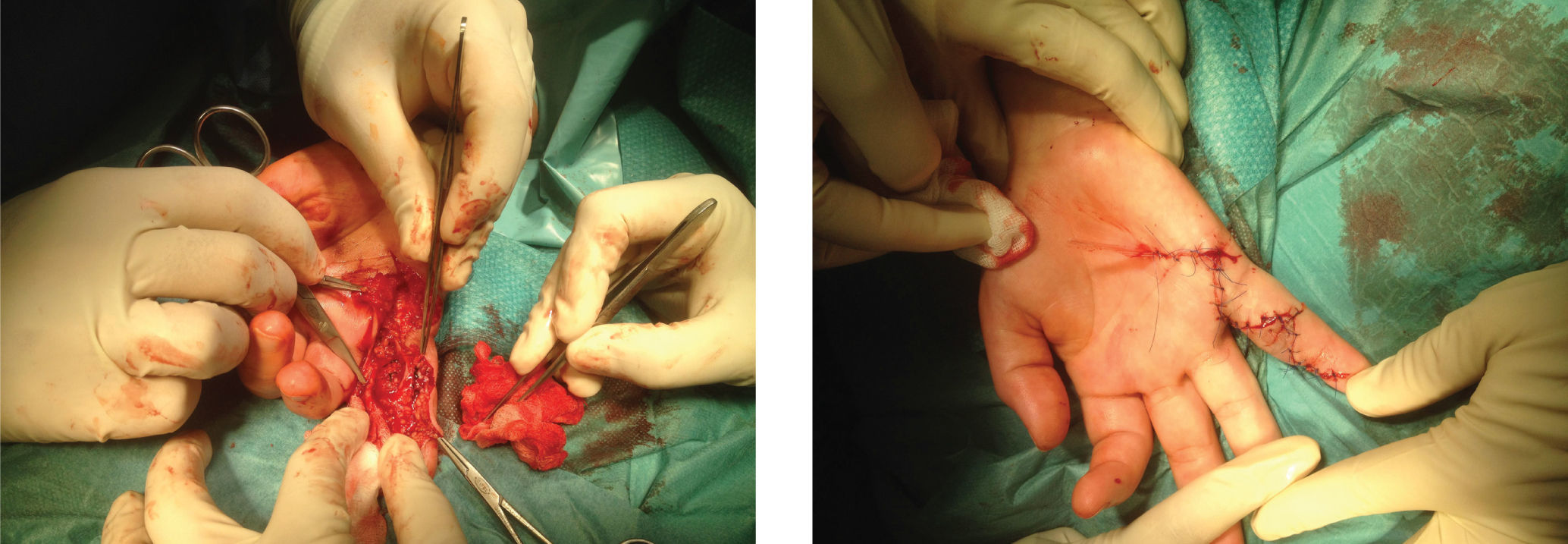
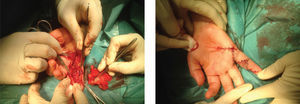
A doente foi submetida sob anestesia geral a ressecção da malformação arteriovenosa e laqueação da artéria palmar digital própria medial do 5° dedo (fig. 3). O exame histopatológico confirmou a presença de uma malformação predominantemente arteriovenosa, localizada.
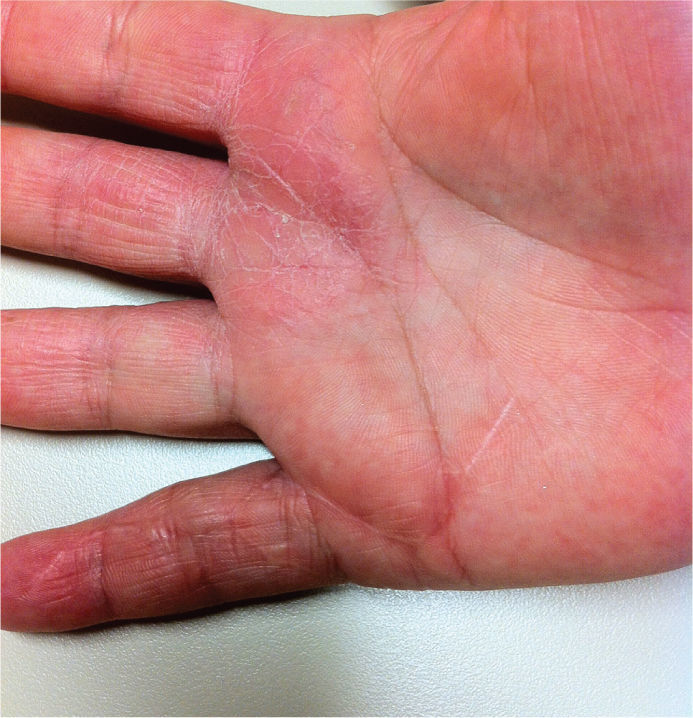
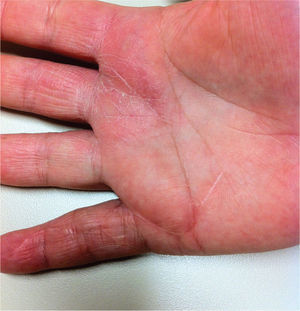
Após um seguimento de 8 meses, a doente apresenta a ferida cirúrgica cicatrizada, sem impotência funcional do dedo e sem evidência clínica de recidiva (fig. 4).
ComentáriosAs indicações para o tratamento das malformações congénitas encontram-se sumarizadas na tabela 2.
Indicações de tratamento das malformações vasculares congénitas
| Indicações absolutas |
| Hemorragia |
| Agravamento ou risco de insuficiência cardíaca de alto débito |
| Complicações secundárias de hipertensão venosa |
| Lesões que pela sua localização constituem risco de vida/membro |
| Lesões com ameaça de funções «vitais» (visão, audição, deglutição, respiração) |
| Indicações relativas |
| Dor incapacitante / em agravamento |
| Disfunção com interferência nas actividades de vida quotidiana |
| Deformidade cosmeticamente severa com disfunção física / psicológica e impacto sobre a qualidade de vida |
| Síndrome vascular óssea com discrepância de crescimento de ossos longos associados a deformidade tilt pélvico e escoliose compensatória |
| Lesões com localização associada a alto risco de complicações (hemartrose, trombose venosa profunda) |
| Lesões com infecção recorrente e sépsis |
A correcta classificação do tipo de malformação no que respeita às suas características hemodinâmicas é fulcral para a correcta elaboração de uma estratégia terapêutica tendencialmente multidisciplinar4,8. Assim, em lesões com fluxo de baixo débito prevalece a utilização de escleroterapia enquanto nas lesões com alto débito são frequentemente conjugadas a emboloterapia e a cirurgia7.
Embora a história clínica dirigida e um exame físico minucioso sejam essenciais para o diagnóstico clínico, a confirmação do diagnóstico requer a utilização de diversos meios complementares de diagnóstico. Contudo, entre estes, os exames invasivos permanecem ainda como referência para a sua abordagem4.
A angiografia tem ainda um papel importante na investigação das MAV, caracterizando a sua anatomia e seus principais ramos aferentes e determinando a elegibilidade da lesão para emboloterapia7. Alguns autores preconizam a arteriografia com suspensão de fluxo na MAV, obtida com a utilização de um cuff insuflado a uma pressão acima da pressão arterial sistémica durante uma curta duração9. As vantagens apontadas por alguns autores para este método são a melhor discriminação dos vasos aferentes da MAV. Contudo, esta opção não é consensual, sendo que imagens igualmente discriminativas podem ser obtidas sem recurso a esta técnica7.
O tratamento cirúrgico das MAV contemplava no passado a laqueação cirúrgica isolada de ramos aferentes. No entanto, as evidências demonstraram que na maioria dos casos este tipo de intervenção era responsável pelo desenvolvimento rápido de novas colaterais com consequente crescimento da MAV, tornando os tratamentos subsequentes mais difíceis6, devendo por isso ser evitado9. Actualmente, a excisão completa da lesão ou a destruição do seu nidus são a estratégia cirúrgica mais eficaz no seu tratamento. Alguns doentes com ameaça de vida/membro nos quais não é possível realizar a excisão podem beneficiar de cirurgia com redução de massa ou de uma compartimentalização da MAV para o controlo sintomático.
Nas MAV da extremidade superior, a emboloterapia é durável quando utilizada de forma isolada ou combinada com a cirurgia convencional9. Contudo, a embolização de uma MAV digital cujo ninho é vascularizado a partir de colaterais na dependência directa das artérias digitais tem um elevado risco de isquémia do dedo7, como no caso aqui apresentado. Tan et al.7 reportaram entre a sua coorte 15 doentes com MAV dos membros superiores (MS), dos quais 3 envolviam os dedos. Destes, em 2 não foi realizada qualquer intervenção tendo ocorrido agravamento da sintomatologia, e em 1 foi realizada injecção directa de cola, tendo esta MAV recidivado após 4 anos. Já White et al.9 apresentaram 11 MAV dos MS, 3 dos quais com atingimento digital. Destes, 2 doentes foram submetidos a uma amputação de dedo.
Em conclusão, o tratamento das malformações arteriovenosas digitais do membro superior quando indicado, pode ser realizado de forma curativa com conservação do dedo, com resultados estéticos e funcionais favoráveis.