A correção cirúrgica do aneurisma da aorta abdominal (AAA), por Endovascular Aneurysm Repair (EVAR) ou cirurgia convencional (CC), pode agravar a função renal a curto prazo. Esta complicação, mais frequente nos doentes com insuficiência renal crónica (IRC), associa‐se a pior prognóstico a longo prazo. O objetivo deste trabalho foi quantificar o agravamento da função renal após reparação do AAA em doentes com IRC prévia e demonstrar o consequente aumento da morbimortalidade.
MétodosEstudo retrospetivo em doentes com IRC estádios Chronic Kidney Disease 3‐4 (TFGe 15‐59ml/min), submetidos a correção eletiva de AAA entre fevereiro/2011 e fevereiro/2015 numa instituição terciária. Variáveis estudadas: idade, sexo, tipo de intervenção (convencional/EVAR) e estádio CKD. Endpoints: variação da creatinina e taxa de filtração glomerular com a cirurgia, complicações renais pós‐operatórias, necessidade de reintervenção cirúrgica e mortalidade. A análise estatística foi realizada em SPSS.
ResultadosForam incluídos 71 doentes. Quinze doentes (21%) foram operados por CC e 56 (78%) por EVAR. À data da intervenção, os doentes encontravam‐se nos seguintes estádios da DRC: CKD 3 – 65 (91%) e CKD 4 – 6 (9%). A variação da TFG com a cirurgia foi −1,08±18,01mg/dl. Verificou‐se IRC agudizada pós‐operatória em 22 (31%) doentes e necessidade de diálise em 5 (7%). A mortalidade global foi 8,5%. Os doentes operados por EVAR tinham DRC mais avançada pré‐operatoriamente, mas apresentaram menor agravamento da função renal. Variação TFG: EVAR 1,14±16,26ml/min vs. CC 9,40±22,11ml/min (p=0,022); variação creatinina: EVAR 0,17±1,03mg/dl vs. CC 0,81±1,47mg/dl (p=0,02). A agudização da IRC pós‐operatória foi superior no grupo CC (53,3 vs. 28,6%; p=0,072), assim como a necessidade de diálise (20 vs. 3,6%, p=0,06). Os 6 doentes que faleceram (EVAR: 3; CC: 3) apresentaram maior agravamento da função renal (variação da creatinina: 1,41±1,63mg/dl vs. 0,20±1,07mg/dl, p=0,001; variação da TFG: −19,0±16,55ml/min; 0,57±17,34ml/min, p=0,007) e necessidade de diálise (50 vs. 3,1%, p=0,003).
ConclusãoOs resultados demonstraram uma tendência para uma menor probabilidade de IRA, menor necessidade de diálise pós‐operatória e menor mortalidade nos doentes tratados por EVAR. Contudo, o impacto da administração de contraste a médio/longo prazo, decorrente dos programas de vigilância pós‐EVAR, deve ser considerado.
Julgamos ser possível considerar que a realização de EVAR para o tratamento de doentes com AAA e IRC é um procedimento pelo menos tão seguro como a CC.
Surgical repair of AAA through EVAR or conventional surgery (CS) can worsen renal function in the short‐term. This complication, more common in patients with CKD, is associated with worse long‐term prognosis. The aim of this study was to quantify the deterioration of renal function after AAA repair in patients with previous IRC and demonstrate the resulting increase in morbidity and mortality.
MethodsRetrospective study of patients with CKD stages 3‐4 (eGFR 15‐59mL/min) undergoing elective repair of AAA between February/2011 and February/2015 in a tertiary institution. Studied variables: age, gender, type of intervention (CS/EVAR) and CKD stage. Endpoints: change in creatinine and GFR with surgery, postoperative renal complications, need for another surgical intervention and mortality. Statistical analysis was performed in SPSS.
ResultsWe included 71 patients. Fifteen (21%) underwent CS and 56 (78%) EVAR. At the time of intervention, patients had the following stages of CKD: CKD 3 ‐ 65 (91%); CKD 4 ‐ 6 (9%). GFR change with surgery was −1.08±18.01mg/dl. Worsened postoperative IRC occurred in 22 (31%) patients and 5 (7%) needed dialysis. Overall mortality was 8.5%. Patients operated by EVAR had more advanced CKD preoperatively, but showed less worsening of renal function. GFR variation: EVAR 14.1±16.26ml/min vs CS −9.40±22.11ml/min (p=0.022); creatinine variation: EVAR 0.17±1.03mg/dl vs CS 0.81±1.47mg/dl (p=0.02). CKD worsening was superior in the CS group (53.3% vs 28.6%; p=0.072) as well as the need for dialysis (20% vs 3.6%, p=0.06). The 6 patients that died (EVAR: 3; CC: 3) showed greater worsening of renal function (creatinine variation: 1.41±1.63mg/dl vs. 0.20±1.07mg/dl, p=0.001; GFR change: −19.0±16.55ml/min; 0.57±17.34ml/min, p=0.007) and need for dialysis.
ConclusionThe results showed a trend towards a lower probability of acute renal failure, less need of post‐operative dialysis and lower mortality in patients treated by EVAR. However, the medium/long term impact of contrast administration, due to post‐EVAR surveillance programs, should be regarded.
We believe that it is possible to consider that the use of EVAR for the treatment of patients with AAA and CKD is a procedure at least as safe as CS.
O aneurisma da aorta abdominal (AAA) representa um problema de saúde comum, cuja prevalência nos homens acima dos 65 anos varia entre os 2 e os 7%1.
O tratamento endovascular do AAA (EVAR) é, cada vez mais, visto como a primeira linha de tratamento, uma vez que os resultados a curto e a médio prazo são similares ou superiores à cirurgia convencional (CC)2.
Associadamente, estima‐se que, nesta população, cerca de 33% dos doentes apresenta algum grau de insuficiência renal crónica (IRC)3. A presença desta comorbilidade está associada a maior risco de insuficiência renal aguda (IRA) e maior mortalidade precoce e tardia, após cirurgia de reparação do AAA4–6.
O desenvolvimento de IRA após qualquer tipo de cirurgia ou intervenção radiológica está independentemente associado a um aumento da morbilidade, mortalidade, custo e tempo de internamento7.
A recusa de EVAR com base na presença de IRC grave (estádios 3 e 4 de CKD [chronic kidney disease] da National Kidney Foundation) é uma atitude frequente, mas pouco sustentada na literatura. Quer a CC (através da manipulação da aorta abdominal – que pode causar traumatismo da artéria renal, rutura de placas lipídicas e subsequente embolização para a vascularização renal – tempo operatório prolongado, clampagem aórtica e necessidade de anestesia geral) quer a realização de EVAR (através da manipulação endoluminal, a administração intra‐arterial de contraste e microembolização), podem afetar adversamente a função renal no curto prazo8.
Assim, o objetivo deste trabalho foi determinar o resultado do tratamento de AAA em doentes com IRC em estádios CKD 3 e 4, comparando os doentes tratados por CC e por EVAR. Adicionalmente, pretendemos estabelecer a prevalência da IRC na população de doentes submetidos eletivamente a reparação de AAA e quantificar a incidência da IRA nesta população de risco.
MétodosFoi realizado um estudo retrospetivo em doentes com IRC estádios CKD 3‐4 (taxa de filtração glomerular [TFG] 15‐59ml/min), submetidos a correção eletiva de AAA e/ou das artérias ilíacas, entre fevereiro/2011 e fevereiro/2015, numa instituição terciária. Os AAA em rutura, os casos em que houve necessidade de correção simultânea de aneurismas da aorta torácica e os doentes tratados por CC, em que foram realizados procedimentos adicionais de revascularização de artérias viscerais, foram excluídos desde estudo.
Os doentes foram elegíveis para reparação do AAA se este tivesse um diâmetro superior a 5,5cm, ou se (independentemente do diâmetro) tivesse crescimento superior a 1cm/ano, ou se fosse sintomático.
Os doentes incluídos no estudo apresentavam‐se nos estádios 3 (TFG entre 30‐59ml/min/1,73m2) e 4 (TFG entre 15‐29ml/min/1,73m2) das guidelines da National Kidney Foundation. Os doentes com TFG superior ou igual a 60ml/min/1,73 m2 e aqueles que se encontravam em terapia renal de substituição (estádio CKD 5) não foram incluídos na população em estudo.
A função renal pré‐operatória foi avaliada através da TFG, calculada pela equação Chronic Kidney Disease Epidemiology Collaboration (CKD‐EPI) – a alternativa mais fidedigna para este cálculo7.
As características demográficas e comorbilidades dos doentes, incluindo idade, sexo, doença arterial coronária, acidente vascular cerebral prévio, doença pulmonar obstrutiva crónica, hipertensão, dislipidemia e diabetes, foram registadas.
Os endpoints foram: variação da creatinina, da TFG e incidência de IRC agudizada no período perioperatório, necessidade de diálise pós‐operatória, necessidade de reintervenção e mortalidade.
O diagnóstico de IRA foi definido como um aumento absoluto da creatinina sérica igual ou superior a 0,3mg/dL, ou um aumento igual ou superior a 50% em relação ao valor da creatinina sérica pré‐operatória.
No nosso serviço, o EVAR é, habitualmente, a 1.ª opção de tratamento dos AAA. A CC é normalmente reservada para os doentes com contraindicação anatómica para EVAR – colo aórtico infrarrenal proximal inferior a 15mm de extensão, colo proximal de diâmetro superior a 30mm ou menor que 17mm, angulação proximal maior que 60 graus, presença de trombo ou cálcio em mais de 50% da circunferência do colo proximal e artérias ilíacas com diâmetro inferior a 7mm. Apesar disso, a opção final de qual o tratamento escolhido é tomada pelo médico assistente de cada doente.
ProcedimentosEndovascular Aneurysm RepairO protocolo do nosso serviço, que é aplicado em todos os doentes, implica as seguintes medidas de proteção renal: toma de 1,2g N‐acetilcisteína, por via oral, 24 horas antes do procedimento; a evicção, nas 2 semanas prévias ao procedimento, da administração de qualquer contraste; suspensão, quando possível, dos fármacos com potencial nefrotóxicos (metformina, diuréticos, inibidores da enzima conversora da angiotensina, antagonistas dos recetores da angiotensina, anti‐inflamatórios não esteroides). Foram administrados à generalidade dos doentes, no dia anterior à realização de EVAR, fluidos intravenosos (0,9% de solução salina,1,5L/24 horas) os quais foram mantidos durante 72 horas.
O produto de contraste utilizado foi Ultravist 370 (Bayer, Berlim, Alemanha), em todos os casos.
Cirurgia convencionalEm todos os doentes é realizada a medição da creatinina pré‐operatória, é realizada a suspensão dos fármacos com potencial nefrotóxico e é assegurada a adequada hidratação do doente. Os cuidados intraoperatórios implicam a manutenção de um volume intravascular adequado e a utilização limitada de fármacos diuréticos. Todas as cirurgias foram realizadas sob anestesia geral. Foram utilizadas próteses de Dacron e criadas interposições aorto‐aórticas ou aorto‐bi‐ilíacas da forma convencional.
Os doentes permaneceram na unidade de cuidados intensivos por pelo menos 24 horas.
Análise estatísticaA análise estatística foi realizada com o programa SPSS versão 21.0 (SPSS, Chicago, Estados Unidos da América [EUA]). Dados paramétricos contínuos são apresentados como média do valor e desvio padrão, os dados categóricos são apresentados como valores absolutos e percentuais. Os dados não paramétricos são apresentados como mediana e intervalo interquartil. A análise estatística foi realizada aplicando os testes Mann Whitney, qui‐quadrado, Fisher e correlação de Spearman, conforme aplicável. Um valor de p<0,05 foi considerado estatisticamente significativo.
ResultadosForam operados eletivamente, durante o período em estudo, 317 doentes com AAA, dos quais 71 (22,3%) foram incluídos no estudo.
A idade média dos doentes era 74,8±7,2 anos (EVAR 75,4±7,2 vs. CC 72,8±6,9; p=0,26), sendo 69 do sexo masculino (97,2%).
Foi possível realizar a exclusão do AAA em 100% dos casos. Nenhum dos EVAR teve de ser convertido para CC intraoperatoriamente e em nenhum caso houve evidência da presença imediata de endoleak tipo I ou tipo III. Não ocorreu nenhuma morte intraoperatória.
Foi necessário realizar clampagem suprarrenal em apenas um caso.
Foram usadas as seguintes endopróteses: 14 Gore Excluder (Gore, EUA), 10 Endurant e 17 Endurant II (Medtronic, EUA), 3 Treovance (Bolton Medical, EUA), 10 Zenith e 2 Zenith Fenestrated (Cook, EUA).
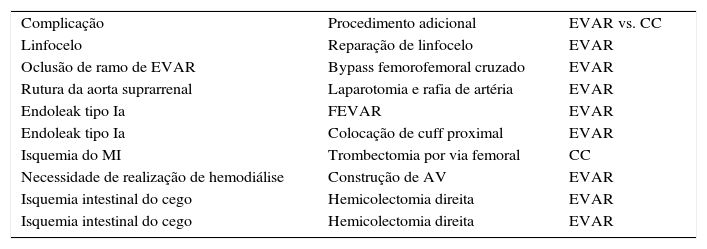
Houve necessidade de realização de procedimentos adicionais (tabela 1) em 9 (12,7%) doentes (EVAR 8 vs. CC um; p=0,673).
Procedimentos adicionais realizados, de acordo com a complicação e o procedimento prévio
| Complicação | Procedimento adicional | EVAR vs. CC |
| Linfocelo | Reparação de linfocelo | EVAR |
| Oclusão de ramo de EVAR | Bypass femorofemoral cruzado | EVAR |
| Rutura da aorta suprarrenal | Laparotomia e rafia de artéria | EVAR |
| Endoleak tipo Ia | FEVAR | EVAR |
| Endoleak tipo Ia | Colocação de cuff proximal | EVAR |
| Isquemia do MI | Trombectomia por via femoral | CC |
| Necessidade de realização de hemodiálise | Construção de AV | EVAR |
| Isquemia intestinal do cego | Hemicolectomia direita | EVAR |
| Isquemia intestinal do cego | Hemicolectomia direita | EVAR |
O volume médio de contraste utilizado foi de 121,15mL e, este valor, não foi significativamente diferente entre aqueles que desenvolveram IRA ou não (p>0,05).
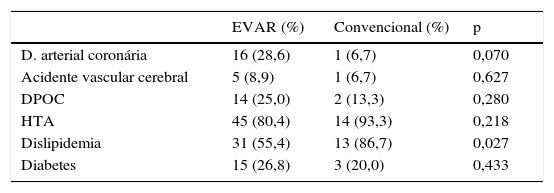
Com exceção da dislipidemia, a qual era mais frequente nos doentes submetidos a CC, as diferenças na prevalência das diferentes comorbilidades (doença arterial coronária, acidente vascular cerebral prévio, doença pulmonar obstrutiva crónica, hipertensão e diabetes) não eram estatisticamente significativas entre os doentes submetidos a EVAR ou CC (tabela 2). Contudo este facto poderá dever‐se ao reduzido número de doentes submetidos a CC, uma vez que, em termos percentuais, as diferenças ao nível da doença arterial coronária e DPOC entre os 2 grupos são grandes.
Comorbilidades presentes nos doentes submetidos a EVAR/CC
| EVAR (%) | Convencional (%) | p | |
|---|---|---|---|
| D. arterial coronária | 16 (28,6) | 1 (6,7) | 0,070 |
| Acidente vascular cerebral | 5 (8,9) | 1 (6,7) | 0,627 |
| DPOC | 14 (25,0) | 2 (13,3) | 0,280 |
| HTA | 45 (80,4) | 14 (93,3) | 0,218 |
| Dislipidemia | 31 (55,4) | 13 (86,7) | 0,027 |
| Diabetes | 15 (26,8) | 3 (20,0) | 0,433 |
Quinze doentes (21,1%) foram operados por CC e 56 (78,9%) por EVAR.
À data da intervenção, os doentes encontravam‐se nos seguintes estádios de IRC: CKD 3A – 65 (91%) doentes (EVAR 50 doentes vs. CC 15 doentes); CKD 4‐6 (8,5%) doentes (EVAR 6 doentes vs. CC 0 doentes).
Verificou‐se IRA pós‐operatória em 22 (31%) doentes e necessidade de diálise em 5 (7%). A agudização da IRC pós‐operatória no grupo submetido a CC ocorreu em 8 doentes (53,3% do total de doentes submetidos a CC) e em 16 doentes submetidos a EVAR (28,6% do total de doentes submetidos a EVAR; p=0,072). Foi necessário realizar diálise em 3 doentes submetidos a CC (20% do total de doentes submetidos a CC) e em 2 doentes submetidos a EVAR (3,6% do total de doentes submetidos a EVAR; p=0,06).
Assim, os doentes submetidos a EVAR apresentavam IRC mais avançada pré‐operatoriamente, como é manifestado por valores mais altos de creatinina pré‐operatória (EVAR 1,64±0,50 vs. CC 1,40±0,23; p=0,026) e menor valor de TFG (EVAR 43,75±10,78 vs. 51,33±8,05; p=0,006). Apesar disso, manifestaram menor agravamento da função renal – variação da TFG: EVAR 1,14±16,26 vs. CC ‐9,40±22,11 (p=0,02); variação creatinina: EVAR 0,17±1,03 vs. CC 0,81±1,47 (p=0,02). A variação média da TFG com a cirurgia foi: 1,08±18ml/min/1,73m2.
A mortalidade global foi de 8,5% (EVAR 5,4% vs. CC 20%; p=0,104).
Os 6 doentes que morreram (tabela 3) (EVAR: 3 vs. CC: 3), por comparação com aqueles em que isso não aconteceu, apresentaram maior agravamento da função renal (variação da creatinina: 1,41±1,63mg/dl vs. 0,20±1,07mg/dl; p=0,001; variação da TFG: ‐19,0±16,55ml/min vs. 0,57±17,34ml/min, p=0,007) e necessidade de diálise (50 vs. 3,1%, p=0,003).
DiscussãoA IRC é comum em doentes com AAA. Esta particularidade é importante, uma vez que, nesta população, a morbimortalidade é significativamente superior por comparação com aqueles com função renal normal.
Dos 317 doentes submetidos a reparação de AAA, 81 (25,6%) apresentavam TFG<60ml/min/1,73m2. Este valor é inferior ao reportado noutros trabalhos5,9 onde a prevalência desta patologia ronda os 35%. É significativo referir que uma percentagem de cerca de 75% dos casos tratados por EVAR nesta população é concordante com outros trabalhos9.
Este trabalho foi realizado com o intuito de verificar qual a técnica cirúrgica que apresenta melhores resultados a curto prazo, na reparação do AAA.
Apesar da menor invasividade da técnica endovascular, esta requer o uso de contraste, o qual tem características nefrotóxicas e é visto, habitualmente, como limitação do uso do EVAR nos doentes com IRC. Apesar disso, os doentes submetidos a EVAR manifestaram menor agravamento da função renal, menor incidência de IRA (CC: 53,3% vs. EVAR: 28,6%), menor necessidade de diálise (CC: 20% vs. EVAR: 3,6%) e menor mortalidade global (CC: 20% vs. EVAR: 5,4%), apesar de ausência de significado estatístico nos 3 últimos parâmetros.
Alguns estudos10,11 realizados usaram o valor sérico da creatinina, quer para o estabelecimento do estádio de IRC, como para quantificação da IRA. Acreditamos que o cálculo da TFG através da fórmula CKD‐EPI dá força ao nosso estudo.
É obrigatório ressalvar a elevada mortalidade dos doentes submetidos a CC – 20%. Este facto pode dever‐se, pelo menos em parte, ao critério de elegibilidade do doente para EVAR ou CC (i.e., viés de seleção). É provável que aneurismas justarrenais, tecnicamente mais complexos, inelegíveis para EVAR, tenham sido submetidos a CC. Contudo, não foi possível obter os dados relativamente à anatomia do aneurisma (tamanho, angulação e comprimento do colo proximal) para todos os doentes e, como tal, não é possível estabelecer comparações fidedignas.
Outra limitação do nosso estudo é a ausência de dados a médio/longo prazo (para além dos 30 dias de pós‐operatório); como tal, desconhecemos a percentagem de doentes em que houve recuperação da função renal com o tempo e desconhecemos também a degradação da função renal nos doentes submetidos a EVAR, devido ao follow‐up necessário.
O número reduzido de doentes é outra limitação relevante, com o consequente risco de erros estatísticos tipo II.
ConclusãoO nosso estudo confirma a ocorrência de uma relativamente alta morbimortalidade nos doentes com IRC submetidos a reparação de AAA. Assim, deve ser ponderada a aplicação de um limiar mais elevado para a proposta dos doentes que apresentem ambas as patologias. Apesar dos resultados demonstrarem uma tendência para uma menor probabilidade de IRA, menor necessidade de diálise pós‐operatória e menor mortalidade nos doentes tratados por EVAR, não foi possível obter diferenças estatisticamente significativas. Contudo, julgamos ser possível considerar que a realização de EVAR para o tratamento de doentes com AAA e IRC é um procedimento, pelo menos, tão seguro como a CC.
Responsabilidades éticasProteção de pessoas e animaisOs autores declaram que para esta investigação não se realizaram experiências em seres humanos e/ou animais.
Confidencialidade dos dadosOs autores declaram que não aparecem dados de pacientes neste artigo.
Direito à privacidade e consentimento escritoOs autores declaram que não aparecem dados de pacientes neste artigo.
Conflito de interessesOs autores declaram não haver conflito de interesses.