El síndrome de May-Thurner (SMT) se asocia clásicamente a un cuadro caracterizado por sintomatología de extremidad inferior izquierda y eventos trombóticos en mujeres jóvenes. El objetivo es analizar la asociación entre sintomatología y patología lumbopélvica y SMT, entregando una nueva arista al síndrome que podría significar alternativas preventivas y terapéuticas.
Materiales y métodosSe realizó un estudio transversal retrospectivo entre los años 2016-2017 con pacientes diagnosticados de SMT en un grupo de apoyo de dicha patología. Se realizó un análisis estadístico demográfico con prueba t de Student y prueba Chi-cuadrado de Pearson. Se calcularon los riesgos relativos crudo y ajustado con regresión logística binaria para evaluar la relación entre SMT y sintomatología y patología lumbopélvica.
ResultadosUn total de 277 pacientes (134 casos y 143 controles) fueron satisfactoriamente incluidos en el estudio. La edad promedio de los casos fue de 40 años (±12,3), y de 36 (±13,5) años en los controles. Ambos grupos consisten predominantemente en mujeres caucásicas. La obesidad estuvo presente en el 36,6% de los casos y en el 22,4% de los controles.
El riesgo relativo crudo se calculó para determinar la asociación entre SMT y la sintomatología de la extremidad estudiada, evidenciando diferencias significativas entre los grupos para las variables de edad, peso y altura. Se calculó riesgo relativo ajustado identificando riesgo significativo de presentar sintomatología lumbopélvica, de extremidad inferior y ambas categorías juntas siendo estos de 3,02 (1,75-5,22), 11,5 (6,4-20,5) y 9,83 (5,5-17,6), respectivamente. El riesgo relativo de presentar patología lumbopélvica en contexto de SMT fue de 3,4 (1,9-6,1)
ConclusiónEl SMT se encuentra predominantemente en mujeres con un promedio de edad ubicado en la cuarta década de la vida. Existe una asociación significativa entre la presencia de SMT y la sintomatología de extremidad inferior y lumbopélvica, no clásicamente descrito en el síndrome. Además, el riesgo de tener una patología lumbopélvica en contexto de SMT es significativo.
May-Thurner syndrome (MTS) is classically associated with left lower limb symptomatology and thrombotic events in young women. Our objective is to assess the association between lumbo-pelvic pathology and symptomatology and MTS providing a new perspective to the syndrome in the hopes to provide preventive and therapeutic alternatives.
Materials and methodsA cross-sectional study was performed between 2016-2017 with a MTS patient's support group. Statistical analysis was performed with t-Student's test, Pearson's chi-squared test to provide a socio-demographic analysis of the groups. Raw odds ratio and adjusted odds ratio with binary logistic regression were calculated to assess the risk relation between MTS and lower extremity and lumbo-pelvic symptomatology and pathology.
ResultsTwo hundred and seventy-seven patients (134 cases and 143 controls) were successfully included in the study. Mean age of the cases group was 40 years (±12.3), and 36 (±13.5) years for the controls. Both groups consisted of predominantly white/Caucasian females. Obesity was present in 36.6% of cases and 22.4% of the controls. Raw OR was calculated to determine association between MTS and the studied symptomatology identifying significative differences among the groups for the clinical variables of age, weight and height. The OR was adjusted identifying significant risk of presenting lumbo-pelvic symptomatology, lower limb symptomatology and the two previous categories together, identifying risks of 3.02 (1.75-5.22), 11.5 (6.4-20.5) and 9.83 (5.5-17.6) respectively. The OR of presenting lumbo-pelvic disease in the context of MTS was 3.4 (1.9-6.4).
ConclusionMTS is predominantly found in women with a mean of age of 40 years old. There is a significant association between MTS presence and lower limb and lumbo-pelvic symptomatology, not classically associated with the syndrome description. Also, the risk of having a lumbo-pelvic disease in the context of MTS is significant.
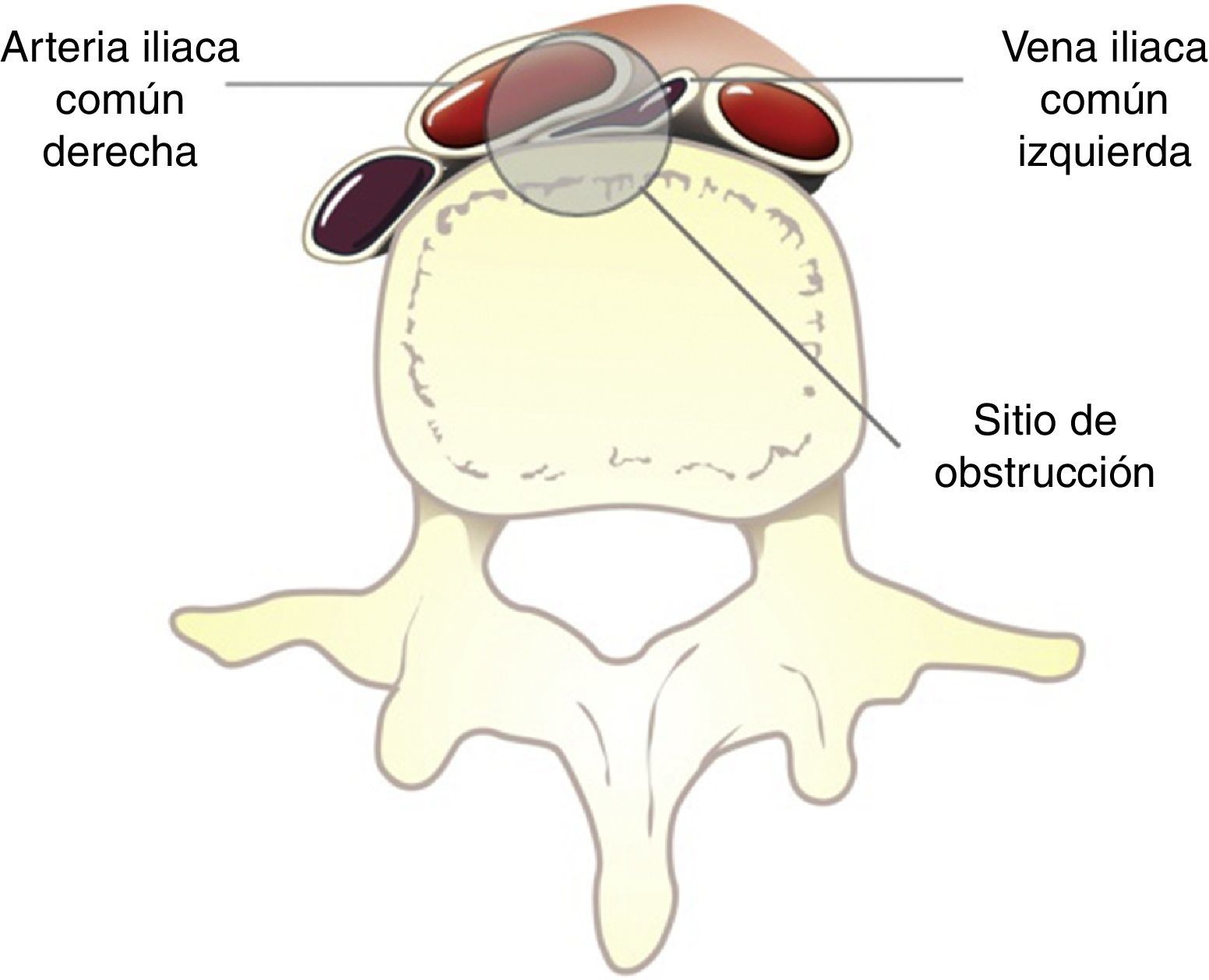
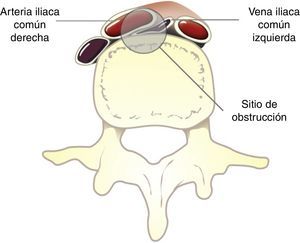
El síndrome de May-Thurner (SMT), también llamado síndrome de compresión de la vena iliaca o síndrome de Cockett, es una entidad clínica causada por la compresión patológica de la vena iliaca común izquierda (fig. 1); comúnmente caracterizada por edema, dolor y trombosis venosa de la extremidad inferior izquierda. Actualmente se cree que este síndrome es el resultado de una anormalidad congénita1 asociada a lesión traumática reiterada causada por las pulsaciones de la arteria contigua2-4.
La sintomatología lumbar es clínicamente reportada por los pacientes y no ha sido clásicamente asociada al SMT. No se encontró evidencia en la revisión bibliográfica de análisis descriptivos de sintomatología autorreportada por pacientes, por lo que aparenta novedoso incluir hallazgos encontrados en el análisis de la sintomatología y antecedentes mórbidos de este grupo heterogéneo de pacientes con SMT.
El presente estudio busca explorar dicha relación, basándose en la evidencia que apunta hacia la etiología adquirida de este síndrome por factores de potencial compresión extrínseca lumbar en pacientes con compresión de la vena iliaca común izquierda sintomática diagnosticada. Nuestro propósito es analizar la asociación estadística reportada por pacientes entre sintomatología y patología lumbopélvica y SMT con el fin de proveer al clínico una oportunidad para analizar estas dos entidades comúnmente presentes, pero escasamente asociadas en la literatura, con el fin de complementar los hallazgos clínicos que componen este síndrome.
Materiales y métodosCaracterísticas generales del estudioSe realizó un estudio transversal retrospectivo entre noviembre del 2016 y abril del 2017, utilizando datos recolectados de encuestas realizadas a pacientes con SMT pertenecientes a un grupo de autoayuda de pacientes con esta patología. No se comunicó la hipótesis de estudio de esta encuesta con el fin de no interferir en los resultados obtenidos.
Los criterios de inclusión fueron tener el diagnóstico de SMT y tener igual o más de 18 años al momento de completar la encuesta, tras aceptar el consentimiento informado. El protocolo de investigación fue aprobado por el comité de ética de la Facultad de Medicina de la Universidad Católica del Norte.
El no llenar completamente la encuesta fue considerado criterio de exclusión para el estudio.
El grupo control estuvo formado por voluntarios de la comunidad universitaria seleccionados aleatoriamente. El criterio de inclusión de este grupo fue aceptar ser incluido en el estudio después de leer el consentimiento informado propuesto y no tener un diagnóstico o estudio actual para SMT.
Variables sociodemográficasLas variables clínicas de género y etnia fueron evaluadas por escalas cualitativas nominales. Altura y peso fueron evaluados para ambos grupos a través de escalas cuantitativas continuas.
Variables clínicas: evaluación de sintomatología y patologías asociadasLa presencia de sintomatología lumbopélvica fue evaluada en forma de preguntas de selección múltiple con distractores.
Las variables clínicas evaluadas en ambos grupos fueron: presencia de sintomatología lumbar y presencia de sintomatología de extremidades inferiores.
Ambas variables fueron evaluadas a través de escalas de evaluación subjetiva cualitativas que contenían los siguientes criterios a seleccionar: presencia diaria de dolor lumbar asociado a actividad física que alivia al descansar, presencia diaria de dolor lumbar constante no asociado a actividad física, presencia diaria de dolor pélvico asociado a actividad física y presencia diaria de dolor pélvico constante no asociado a actividad física. La presencia de sintomatología de extremidades inferiores también fue evaluada con la misma metodología, preguntando sobre la presencia diaria de adormecimiento de extremidades inferiores, dolor de piernas y dolor inguinal.
Se determinó no asociar variables cuantitativas subjetivas de los síntomas. La opción de no presentar ninguna sintomatología también fue incluida en todos los ítems.
El diagnóstico de patología lumbopélvica asociada fue evaluado a modo de preguntas de selección múltiple, donde se podían reportar uno o más diagnósticos previos a través de una lista de diagnósticos previamente estipulados definidos por los autores, pudiendo agregar uno o más de los siguientes: hiperlordosis, hipercifosis, espondilolistesis, osificación ligamentaria, presencia de osteófitos, presencia de herniopatía discal lumbar, tuberculosis lumbar, tumores pélvicos o lumbares, abscesos lumbares, fracturas vertebrales, intervenciones quirúrgicas mayores, desórdenes del tejido conectivo, síndrome de cascanueces y síndrome de congestión pélvica. La opción de no presentar ningún diagnóstico previo también fue añadida.
Análisis estadísticoLos datos recolectados desde los grupos de casos y controles fueron analizados estadísticamente utilizando SPSS Statistics 22. La prueba t de Student fue utilizada para analizar las diferencias entre los grupos en edad, peso y estatura. El índice de masa corporal (IMC) fue calculado utilizando el peso (en kilogramos) dividido por el cuadrado de su altura (en metros). La obesidad fue definida como un IMC de 30 o mayor5. La diferencia entre géneros, etnias y obesidad fue analizada con la prueba de Chi-cuadrado de Pearson.
El riesgo relativo (RR) crudo para la presencia de síntomas y patología lumbopélvica entre casos y controles fue calculado utilizando la prueba estadística Chi-cuadrado de Pearson. Los síntomas fueron divididos entre (a) extremidad inferior, (b) lumbopélvico, y (c) de extremidad inferior asociado a lumbopélvico. La existencia de patología lumbar (una o más) fue categorizada en ambos grupos como «antecedente de patología lumbopélvica».
El RR se ajustó por edad y género utilizando regresión logística binaria. Todas las pruebas fueron calculadas con un intervalo de confianza del 95%, con una significación asumida en p≤0,05.
ResultadosCaracterísticas generalesUn total de 277 pacientes fueron incluidos en este estudio, 134 con SMT y 143 controles sin la enfermedad.
Ambos grupos tienen clara preponderancia del género femenino consistiendo en 131 mujeres (97,8%) y 3 hombres; 128 mujeres (89,5%) y 15 hombres (10,5%) en ambos grupos respectivamente, lo que significa una diferencia significativa entre ambos géneros en los dos grupos (p=0,005).
Los dos grupos tienen un promedio de edad situado entre la tercera y cuarta década de la vida.
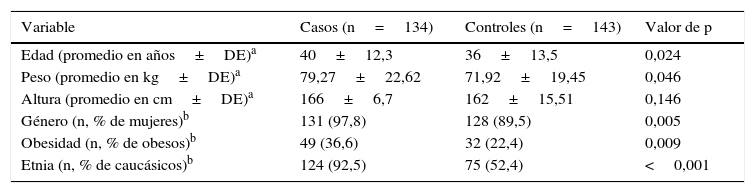
Casi un tercio de los casos estudiados tienen un IMC compatible con obesidad, y alrededor de 1/4 de los controles presentan este diagnóstico. Ambos grupos consisten mayoritariamente en etnia caucásica. El detalle del análisis sociodemográfico se presenta en la tabla 1.
Caracterización sociodemográfica de los grupos
| Variable | Casos (n=134) | Controles (n=143) | Valor de p |
|---|---|---|---|
| Edad (promedio en años±DE)a | 40±12,3 | 36±13,5 | 0,024 |
| Peso (promedio en kg±DE)a | 79,27±22,62 | 71,92±19,45 | 0,046 |
| Altura (promedio en cm±DE)a | 166±6,7 | 162±15,51 | 0,146 |
| Género (n, % de mujeres)b | 131 (97,8) | 128 (89,5) | 0,005 |
| Obesidad (n, % de obesos)b | 49 (36,6) | 32 (22,4) | 0,009 |
| Etnia (n, % de caucásicos)b | 124 (92,5) | 75 (52,4) | <0,001 |
Se evidencia la presencia de diferencias significativas entre los grupos para las variables clínicas sociodemográficas edad, peso y altura. No existen diferencias significativas entre las variables clínicas género y obesidad.
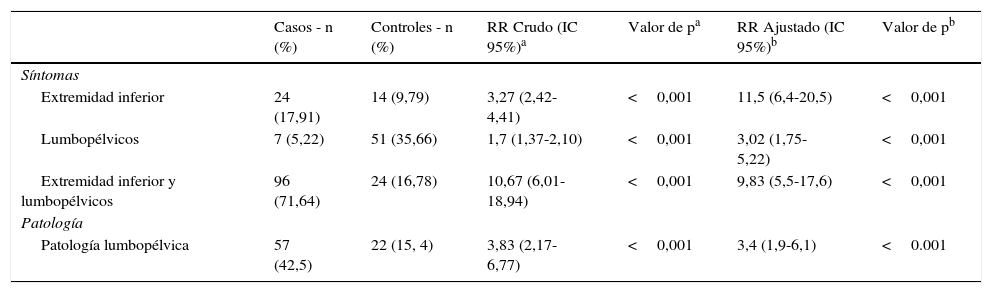
Presencia de sintomatología y patología lumbopélvicaLos RR ajustados fueron calculados en relación con la presencia de síntomas para ambos grupos. Los resultados se presentan en la tabla 2.
Riesgo relativo (RR) de presencia de síntomas en casos vs. controles
| Casos - n (%) | Controles - n (%) | RR Crudo (IC 95%)a | Valor de pa | RR Ajustado (IC 95%)b | Valor de pb | |
|---|---|---|---|---|---|---|
| Síntomas | ||||||
| Extremidad inferior | 24 (17,91) | 14 (9,79) | 3,27 (2,42-4,41) | <0,001 | 11,5 (6,4-20,5) | <0,001 |
| Lumbopélvicos | 7 (5,22) | 51 (35,66) | 1,7 (1,37-2,10) | <0,001 | 3,02 (1,75-5,22) | <0,001 |
| Extremidad inferior y lumbopélvicos | 96 (71,64) | 24 (16,78) | 10,67 (6,01-18,94) | <0,001 | 9,83 (5,5-17,6) | <0,001 |
| Patología | ||||||
| Patología lumbopélvica | 57 (42,5) | 22 (15, 4) | 3,83 (2,17-6,77) | <0,001 | 3,4 (1,9-6,1) | <0.001 |
Se evidencia que el RR ajustado más alto corresponde al de presentar sintomatología únicamente de extremidad inferior (RR ajustado de 11,5), encontrándose este síntoma de manera aislada solo en un 17,91% de los casos encuestados en nuestro estudio. Presentar sintomatología lumbopélvica asociada a sintomatología de extremidad inferior es el hallazgo más frecuente, presentándose en un 71,64% de los casos encuestados, con un RR ajustado significativo de 9,83. Por último, la frecuencia y el riesgo de presentar solo sintomatología lumbo-pélvica son del 35,66% y 3,02, respectivamente.
Al respecto de la patología lumbopélvica, esta se encontró presente en un considerable 42% de los casos evaluados, correspondiendo a un RR ajustado de 3,4.
Se desprende de la tabla anterior que de manera significativamente frecuente los pacientes con SMT presentan sintomatología de extremidad inferior y lumbopélvica. Visto de otro modo, el riesgo de presentar sintomatología de extremidad inferior en contexto de SMT es significativo y apreciable, seguido en riesgo por la presencia de sintomatología lumbopélvica y de extremidad inferior y, por último, menos frecuente, aunque igualmente significativo, el de presentar únicamente patología lumbar.
DiscusiónLa preponderancia del género femenino en los pacientes presentados en el análisis demográfico se correlaciona fuertemente con la literatura existente. La descripción original del síndrome fue esbozada por McMurrich, quien describió la asociación entre trombosis de la vena femoral e iliaca con adhesiones congénitas descritas de las venas iliacas comunes. Décadas después, May y Thurner añadirían a esta propuesta contribuyendo con el concepto de la alta prevalencia asintomática de esta anatomía encontrada en estudios cadavéricos.
Posteriormente, Cockett contribuyó a esta entidad sindrómica en el año 1965 al mencionar el aumento en la prevalencia de SMT en mujeres jóvenes entre la segunda y cuarta década de la vida6. La evidencia moderna apoya la preferencia del síndrome por este grupo demográfico7-9, y los hallazgos de este estudio son consistentes con la preponderancia de pacientes de género femenino con una edad promedio de 40 años.
El motivo de la mayoría femenina en pacientes diagnosticados de SMT aún no ha sido aclarado. Sin embargo, el hecho de que este síndrome es más frecuentemente diagnosticado después de un evento agudo de trombosis venosa profunda (TVP) unilateral10 podría estar explicado en el origen multifactorial de la trombosis, que a su vez explica la marcada preponderancia femenina; la existencia de factores protrombóticos, sumados al defecto anatómico de base encontrados en este síndrome, podrían precipitar un evento trombótico, tales como el uso de anticonceptivos orales o el ángulo disminuido de la lordosis lumbar que contribuyen a la compresión extrínseca de la vena iliaca común izquierda11.
La obesidad también ha sido descrita como un factor independiente para la presencia de TVP12,13, el cual estuvo consistentemente presente en un tercio de los casos de este estudio.
El SMT está probablemente subdiagnosticado y, por lo tanto, subreportado. Estudios cadavéricos originales informan prevalencias del 22% de compresión de la vena iliaca común izquierda. Estudios más recientes analizaron tomografías computadas helicoidales abdominales de forma retrospectiva, observando esta variante anatómica en un 75% de los pacientes estudiados, con un 24% de ellos presentando compresión severa definida como compresión de más del 50% del diámetro venoso14.
Al respecto, algunos autores se refieren a la compresión asintomática de la vena iliaca común izquierda como «anatomía de May-Thurner» y la presencia de síntomas agregados como SMT. La alta prevalencia de la anatomía y la relativamente baja prevalencia del síndrome se debe posiblemente al subdiagnóstico, al ser más fácilmente reconocibles otros factores de riesgo para TVP obviando la potencial presencia del defecto15, como el género o la obesidad, mencionados previamente.
La asociación del SMT como patología crónica presenta escasa evidencia en la literatura. Sin embargo, destaca la presencia de variados reportes que evidencian sus formas de presentación aguda, clásicamente la TVP, entidad que estimuló el estudio anatómico que resultó en la descripción inicial del síndrome16 y que usualmente motiva el estudio diagnóstico inicial.
Se han descrito, en menor medida, presentaciones crónicas, destacando la insuficiencia venosa crónica17, venas varicosas, úlceras recurrentes de la piel y dolor crónico de la extremidad inferior afectada18. Sin embargo, la bibliografía es insuficiente en exponer la prevalencia del grupo crónico de manifestaciones clínicas en pacientes con SMT.
Los hallazgos de este estudio exponen una asociación significativa entre el diagnóstico de SMT y un variado grupo de manifestaciones de tipo crónico. Particularmente, nos referimos a las manifestaciones lumbopélvicas y al dolor crónico de la extremidad inferior afectada, presentes de manera consistente en el grupo estudiado.
Se desprende de los resultados presentados la necesidad de indagar en sintomatología crónica al vernos enfrentados a estos pacientes, ya que podrían formar parte de la entidad sindrómica que comprende el SMT, hasta ahora descuidado en su arista crónica.
El motivo de la significativa presencia de sintomatología lumbopélvica se puede explicar, en parte, por las teorías etiológicas modernas del SMT que proponen a favor del síndrome como una manifestación sumatoria de factores compresivos extrínsecos necesarios para la manifestación sintomática de la «anatomía de May-Thurner». Más aún, publicaciones recientes no han logrado demostrar asociación consistente entre el diámetro de la vena iliaca común izquierda y la incidencia de episodios trombóticos, con evidencia creciente de la alteración de dicho diámetro por el llenado venoso influido por diferentes factores fisiológicos como la hidratación o la posición19. Lo anterior contribuye a la idea de la tipificación del SMT como una entidad multifactorial resultante de la sumatoria de factores compresivos extrínsecos y no al concepto clásico de la obstrucción de la luz venosa como causa única de trombosis. La metodología de este estudio impide concluir en la relación causa-efecto entre la patología lumbopélvica y el SMT, sin embargo, amplía la descripción clínica y la sintomatología de una patología con diagnóstico creciente y oportunidades diagnósticas y terapéuticas eficaces.
Limitaciones del estudioLos autores reconocen la limitación del estudio al tratarse de resultados autorreportados y no de un análisis directo clínico radiológico para determinar los criterios de inclusión. Sin embargo, se destaca la cohorte numerosa, que representa una ventaja estadística inusual al tratarse de un síndrome infrecuente que imposibilita una metodología directa.
ConclusionesEl SMT es una entidad relativamente infrecuente, no siempre considerada dentro de las etiologías probables, aun en cuadros clínicos sugerentes. Como novedad clínica, se propone la posibilidad de integrar el estudio y manejo de la patología y sintomatología lumbopélvicas al SMT, lo que permitirá realizar un enfoque más integral de esta patología.
Se requiere más evidencia para determinar si la sintomatología lumbopélvica es causa o consecuencia del SMT, sin embargo, los datos analizados entregan información concreta sobre la fuerte asociación estadística entre ambas entidades, lo que busca motivar estudios ulteriores en vista de ampliar las posibilidades preventivas y diagnósticas de futuro.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesNo existe conflicto de interés personal o financiero en ninguno de los autores.
Nos gustaría agradecer a los miembros del grupo de apoyo de pacientes con síndrome de May-Thurner.