Apresentar a nossa experiência clínica e cirúrgica da cistectomia radical no carcinoma da bexiga, avaliar as complicações pós-operatórias e a sobrevida global dos doentes.
Material e métodosFoi efectuada uma análise retrospectiva de todos os doentes submetidos a cistectomia radical por carcinoma da bexiga entre 2006 e 2010. As características patológicas foram descritas com base na classificação TNM de 2009. Foram avaliadas as complicações pós-operatórias nos primeiros 30 dias após a cirurgia, segundo a escala de Clavien-Dindo e calculada a sobrevida global.
ResultadosForam analisados os dados de 195 doentes com uma idade média de 67,8 anos (28–87 anos). 82,6% eram do sexo masculino. A mediana do tempo de seguimento foi de 2,5 anos. Foi diagnosticado carcinoma urotelial em 93,8% dos casos. A maioria dos doentes apresentava doença extravesical, com estádio patológico T3 em 28,7% e T4 em 22,1%. Em 32,8% dos doentes submetidos a linfadenectomia foram detectadas metástases ganglionares. A derivação urinária mais frequente foi a uretero-ileostomia cutânea realizada em 79% dos casos, seguida pela neobexiga em 10,3%. Foram registadas complicações pós-operatórias em 40,5% dos doentes, sendo 28,2% grau I/II e 12,3% grau III-V, com uma taxa de mortalidade de 3,6%. A sobrevida global aos 3 anos foi de 54% e aos 5 anos foi de 48%. Os casos com doença localizada à bexiga (≤ pT2N0) apresentaram uma sobrevida aos 3 anos de 89%. A presença de doença extravesical (≥ pT3) e a metastização ganglionar confirmaram ser factores de mau prognóstico, com sobrevidas globais aos 3 anos de 46% e de 22%, respectivamente.
ConclusõesOs resultados desta série mostram que a cistectomia radical é uma cirurgia complexa mas com morbilidade e mortalidade pós-operatória precoce razoáveis. A cirurgia deve ser efectuada numa fase inicial da doença de forma a oferecer os melhores resultados de sobrevida.
To present our clinical and surgical experience of radical cystectomy in bladder cancer, evaluate postoperative complications and overall survival.
MethodsWe performed a retrospective analysis of all patients undergoing radical cystectomy for bladder cancer between 2006 and 2010. Pathological characteristics were described based on 2009 TNM classification. We evaluated postoperative complications in the first 30 days after surgery according to the Clavien-Dindo classification and determined overall survival.
ResultsWe analyzed the data from 195 patients with a mean age of 67.8 years (28-87 years). 82.6% were male. The median follow-up was 2.5 years. Urothelial cancer was diagnosed in 93.8% cases. The majority of patients had extravesical disease with pathologic T3 stage in 28.7% and T4 in 22.1%. 32.8% of patients who underwent lymphadenectomy had positive lymph nodes. The most frequent urinary diversion was the ileal conduit, performed in 79% of cases, followed by neobladder in 10.3%. Postoperative complications were reported in 40.5% of patients, 28.2% were grade I/II and 12.3% were grade III-V, with a mortality rate of 3.6%. The overall survival at 3 years was 54% and at 5 years was 48%. The cases with disease localized to the bladder (≤pT2N0) showed a 3-year survival of 89%. The presence of extravesical disease (≥pT3) and lymph nodes metastasis confirmed to be poor prognostic factors, with a 3-year overall survival of 46% and 22%, respectively.
ConclusionsThis series results show that radical cystectomy is a complex surgery but with reasonable early postoperative morbidity and mortality. Surgery should be performed in the early stages of disease in order to offer the best survival outcomes.
O carcinoma da bexiga (CB) é a segunda neoplasia urológica maligna mais frequente, 90% dos quais são carcinomas de células de transição (CCT)1. No momento do diagnóstico inicial 75% dos doentes apresentam CB não músculo-invasor (CBNMI) e 25% CB músculo-invasor (CBMI)2. Aproximadamente 10% a 20% dos CBNMI irão progredir para CBMI, principalmente em doentes com doença de alto grau ou carcinoma in situ3. A cistectomia radical (CR) com linfadenectomia pélvica é o tratamento gold-standard para o CBMI1,4. A cirurgia oferece um controlo local e regional adequado, com taxas de sobrevida global aos 5 anos de 50%3,5. No entanto, 25% dos doentes submetidos a CR têm metástases ganglionares no momento da cirurgia1,6. Além disso, a CR é uma das cirurgias urológicas mais complexas, com elevada morbilidade e mortalidade peri-operatórias, que se situam entre 11-68% e 0–3,9%, respectivamente7. Nas séries mais recentes de CR tem-se verificado uma redução das complicações, resultado de um tratamento multidisciplinar cirúrgico, médico e anestésico mais eficazes1,7,8.
Neste estudo efectuou-se uma análise retrospectiva dos doentes com CB submetidos a CR, durante um período de 5 anos, com o objectivo de apresentar a nossa experiência clínica e cirúrgica, avaliar as complicações pós-operatórias e a sobrevida global dos doentes.
Material e métodosFoi efectuada uma análise retrospectiva de todos os doentes com CB submetidos a CR entre Janeiro de 2006 e Dezembro de 2010. As indicações para CR foram: carcinoma da bexiga com invasão da muscular própria; tumor não músculo-invasor de alto grau ou carcinoma in situ refractários aos tratamentos intravesicais. Todos os doentes tinham confirmação histológica de neoplasia vesical. Nos casos com evidência de doença localmente avançada foram administrados 3 ciclos de quimioterapia neoadjuvante. Os doentes submetidos a CR por outras neoplasias pélvicas foram excluídas do estudo.
A avaliação pré-operatória dos doentes incluiu o exame físico, estudo analítico e tomografia computadorizada toraco-abdomino-pélvica. O cintilograma ósseo efectuou-se apenas em casos com suspeita de metastização. O estadiamento dos doentes foi efectuado com base na classificação TNM de 2009.
Na véspera da CR os doentes receberam uma preparação intestinal com 4 litros de uma solução salina de polietilenoglicol (SELG). Não foi efectuada nenhuma restrição na dieta antes da cirurgia. Os doentes iniciaram heparina de baixo peso molecular subcutânea, como profilaxia de eventos trombo-embólicos, 12 horas antes da CR e mantiveram-na durante três semanas após a cirurgia. Foram utilizadas meias elásticas de compressão gradual durante a cirurgia com o mesmo objectivo. Todos os doentes receberam profilaxia antibiótica com uma cefalosporina de terceira geração endovenosa 60 minutos antes da cirurgia. Foi colocada uma sonda naso-gástrica intra-operatoriamente, posteriormente removida 24 horas após a cirurgia.
A CR foi realizada segundo a técnica padrão e sem tentativa de preservação dos feixes neuro-vasculares. A linfadenectomia realizada incluiu a cadeia ilíaco-obturadora até à bifurcação das artérias ilíacas comuns. A derivação urinária foi adaptada à situação clínica do doente. Na maioria dos doentes foi efectuada uretero-ileostomia cutânea segundo a técnica de Bricker. A confecção de neobexiga como derivação urinária foi utilizada com maior frequência nos últimos anos, em doentes com neoplasia localizada à bexiga, sem neoplasia na uretra prostática, sem comorbilidades significativas e com função renal normal. A técnica adoptada foi a descrita por Hautmann.
No pós-operatório, o reinício da dieta efectuou-se após o aparecimento de sinais de motilidade intestinal, habitualmente no terceiro ou quarto dias após a cirurgia. Não foi administrada nutrição parentérica aos doentes por rotina. Os cateteres ureterais foram irrigados com 5 ml de soro fisiológico (SF) três vezes por dia e as neobexigas irrigadas pela sonda uretral com 50 ml de SF com igual frequência. Os cateteres ureterais da uretero-ileostomia cutânea foram removidos em ambulatório 3 semanas após a cirurgia. Os cateteres ureterais da neobexiga foram retirados durante o internamento, entre o 10°e o 12° dias pós-operatórios, e a sonda uretral removeu-se em ambulatório 3 semanas após a cirurgia. Não foi efectuada neocistografia por rotina.
Foram analisadas as características clínicas e patológicas dos doentes e avaliadas as complicações pós-operatórias precoces (30 dias após a cirurgia) segundo a escala de Clavien-Dindo. O íleo paralítico prolongado foi definido como a ausência de emissão de gases ou fezes depois do 6° dia pósoperatório.
A mediana do tempo de seguimento foi de 2,5 anos, com um máximo de 7,5 anos.
A análise estatística dos dados perioperatórios, das características patológicas e das complicações foi efectuada com os testes qui-quadrado e one-way ANOVA. A sobrevida global dos doentes foi definida como o tempo entre a data da cistectomia e a data de morte, independentemente da sua causa. Os doentes que ainda estão vivos foram censurados na data do último contacto. A sobrevida global dos doentes foi calculada com as curvas de Kaplan-Meier e o teste logrank foi utilizado para comparar as sobrevidas em diferentes subgrupos de doentes. Os valores de p < 0,05 foram considerados estatisticamente significativos. A análise estatística dos dados foi efectuada com o programa SPSS Statistics®, versão 17.0.
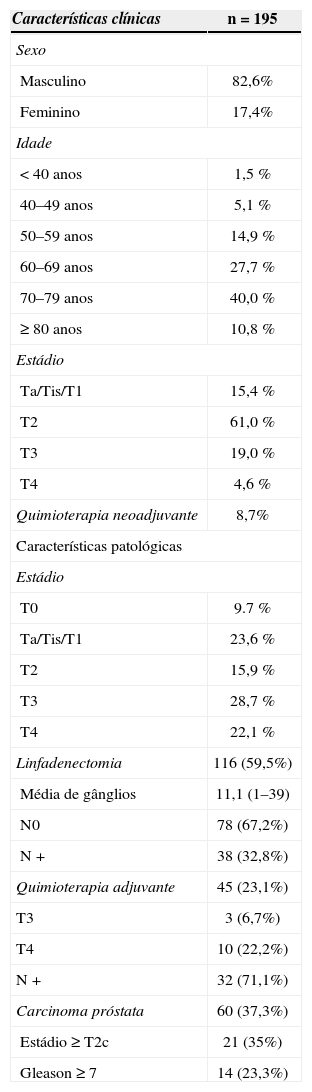
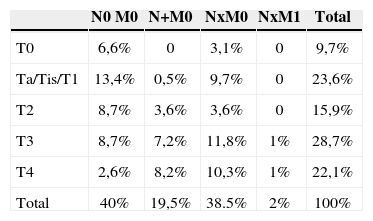
ResultadosForam realizadas 195 CR num período de 5 anos, com aumento progressivo do número de cirurgias efectuadas de 2006 (25 CR) a 2010 (52 CR). A idade média dos doentes era de 67,8 anos (28 a 87 anos) e 10,8% tinham idade superior a 80 anos (tabela 1). 82,6% dos doentes eram do sexo masculino. A presença de carcinoma urotelial com estádio clínico T2, diagnosticado em ressecção-biópsia vesical, foi a indicação mais frequente para a realização da CR. Foi efectuada quimioterapia (QT) neoadjuvante em 8,7% dos doentes, em alguns casos com estádio clínico ≥ T3. O tempo médio entre a inscrição do doente para a CR e a realização da cirurgia foi de 53,1 dias.
Características clínicas e patológicas dos doentes submetidos a cistectomia radical
| Características clínicas | n = 195 |
|---|---|
| Sexo | |
| Masculino | 82,6% |
| Feminino | 17,4% |
| Idade | |
| <40 anos | 1,5 % |
| 40–49 anos | 5,1 % |
| 50–59 anos | 14,9 % |
| 60–69 anos | 27,7 % |
| 70–79 anos | 40,0 % |
| ≥80 anos | 10,8 % |
| Estádio | |
| Ta/Tis/T1 | 15,4 % |
| T2 | 61,0 % |
| T3 | 19,0 % |
| T4 | 4,6 % |
| Quimioterapia neoadjuvante | 8,7% |
| Características patológicas | |
| Estádio | |
| T0 | 9.7 % |
| Ta/Tis/T1 | 23,6 % |
| T2 | 15,9 % |
| T3 | 28,7 % |
| T4 | 22,1 % |
| Linfadenectomia | 116 (59,5%) |
| Média de gânglios | 11,1 (1–39) |
| N0 | 78 (67,2%) |
| N+ | 38 (32,8%) |
| Quimioterapia adjuvante | 45 (23,1%) |
| T3 | 3 (6,7%) |
| T4 | 10 (22,2%) |
| N+ | 32 (71,1%) |
| Carcinoma próstata | 60 (37,3%) |
| Estádio ≥ T2c | 21 (35%) |
| Gleason ≥ 7 | 14 (23,3%) |
Após a CR, 19 doentes (9,7%) não tinham evidência de neoplasia na análise histológica (pT0). Nos restantes doentes, foi diagnosticado carcinoma urotelial em 93,8% dos casos, carcinoma espinocelular em 2,3%, sarcoma em 1,1% e outras neoplasias em 2,8%. A maioria dos doentes apresentava doença extravesical com estádio patológico T3 em 28,7% e estádio T4 em 22,1% (tabela 2). Foi efectuada linfadenectomia em 59,5% das CR, com uma média de 11,1 gânglios removidos. Em 32,8% dos doentes submetidos a linfadenectomia foram detectadas metástases ganglionares. Não foi realizada linfadenectomia nos doentes com idade superior a 75 anos e com múltiplas comorbilidades e em casos de doença extravesical macroscópica.
A derivação urinária mais frequente foi a uretero-ileostomia cutânea realizada em 79% dos casos, seguida pela neobexiga em 10,3%. Os doentes com conduto ileal tinham uma idade média de 69 anos enquanto que os doentes com neobexiga tinham uma média de 56 anos. Em 2 doentes em programa de hemodiálise e sem diurese residual não foi efectuada nenhuma derivação urinária.
O carcinoma da próstata (CaP) foi diagnosticado de forma incidental em 37,3% dos homens, dos quais 23,3% correspondiam a grau Gleason ≥ 7 e 35% a doença ≥ T2c. Com o aumento da idade, a prevalência da doença foi superior. 47,5% dos doentes com mais de 70 anos apresentaram CaP, diagnóstico efectuado em apenas 27,3% dos doentes abaixo dessa idade (p = 0,019).
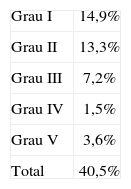
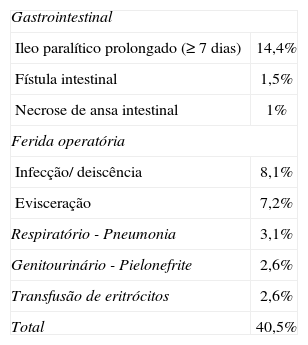
O tempo operatório médio foi de 213 minutos e variou sobretudo em função do tipo de derivação urinária efectuada (208 minutos na uretero-ileostomia e 276 minutos na neobexiga; p < 0,001). A hemorragia intra-operatória média foi de 568 ml. Nos doentes submetidos a QT neoadjuvante, não houve diferenças com significado estatístico relativamente ao tempo operatório (230 vs 211 min; p = 0,117), hemorragia intra-operatória (723 vs 553 ml; p = 0,051) e taxa de complicações pós-operatórias (35% vs 41%; p = 0,646). O tempo de internamento médio foi de 12,1 dias e foi significativamente prolongado nos doentes com mais de 80 anos (18,9 dias; p = 0,005). O tempo de internamento foi igualmente maior nos doentes com neobexiga do que nos casos com uretero-ileostomia cutânea (12,9 vs 11,5 dias; p = 0,064). Os doentes sem complicações pós-operatorias tiveram internamentos mais curtos (8,8 vs 17,1 dias; p < 0,001). Foram registadas complicações pós-operatórias nos primeiros 30 dias após a CR em 40,5% dos doentes (tabela 3). Em 28,2% dos casos as complicações foram ligeiras (grau I/II de Clavien) e em 12,3% foram graves (grau III-V de Clavien). As complicações mais frequentes foram o íleo paralítico prolongado (≥7 dias) e a infecção/deiscência da ferida operatória, que ocorreram em 14,4% e 8,1% dos doentes, respectivamente (tabela 4). A taxa de complicações aumentou com a idade, principalmente nos doentes com idade ≥ 80 anos que apresentaram complicações em 67% dos casos (p = 0,01), 24% das quais com grau Clavien III-V. Não houve associação significativa entre o tipo de derivação urinária e a existência de complicações (p = 0,595). Nos primeiros 30 dias após a cirurgia morreram 7 doentes, o que corresponde a uma taxa de mortalidade de 3,6%. A sépsis abdominal foi a causa da morte em 5 doentes e os outros 2 doentes morreram devido a sépsis pulmonar/síndrome respiratório grave. A mortalidade pós-operatória aumentou com a idade. Abaixo dos 80 anos a taxa de mortalidade foi de 2,9%, tendo atingido 9,5% acima dessa idade (p = 0,122).
Complicações da cistectomia radical
| Gastrointestinal | |
| Ileo paralítico prolongado (≥7 dias) | 14,4% |
| Fístula intestinal | 1,5% |
| Necrose de ansa intestinal | 1% |
| Ferida operatória | |
| Infecção/ deiscência | 8,1% |
| Evisceração | 7,2% |
| Respiratório - Pneumonia | 3,1% |
| Genitourinário - Pielonefrite | 2,6% |
| Transfusão de eritrócitos | 2,6% |
| Total | 40,5% |
Foi realizada QT adjuvante com cisplatino e gencitabina em 23% dos doentes. A presença de metastização ganglionar foi o motivo em 71% dos casos e nos restantes a existência de doença em estádio ≥ T3.
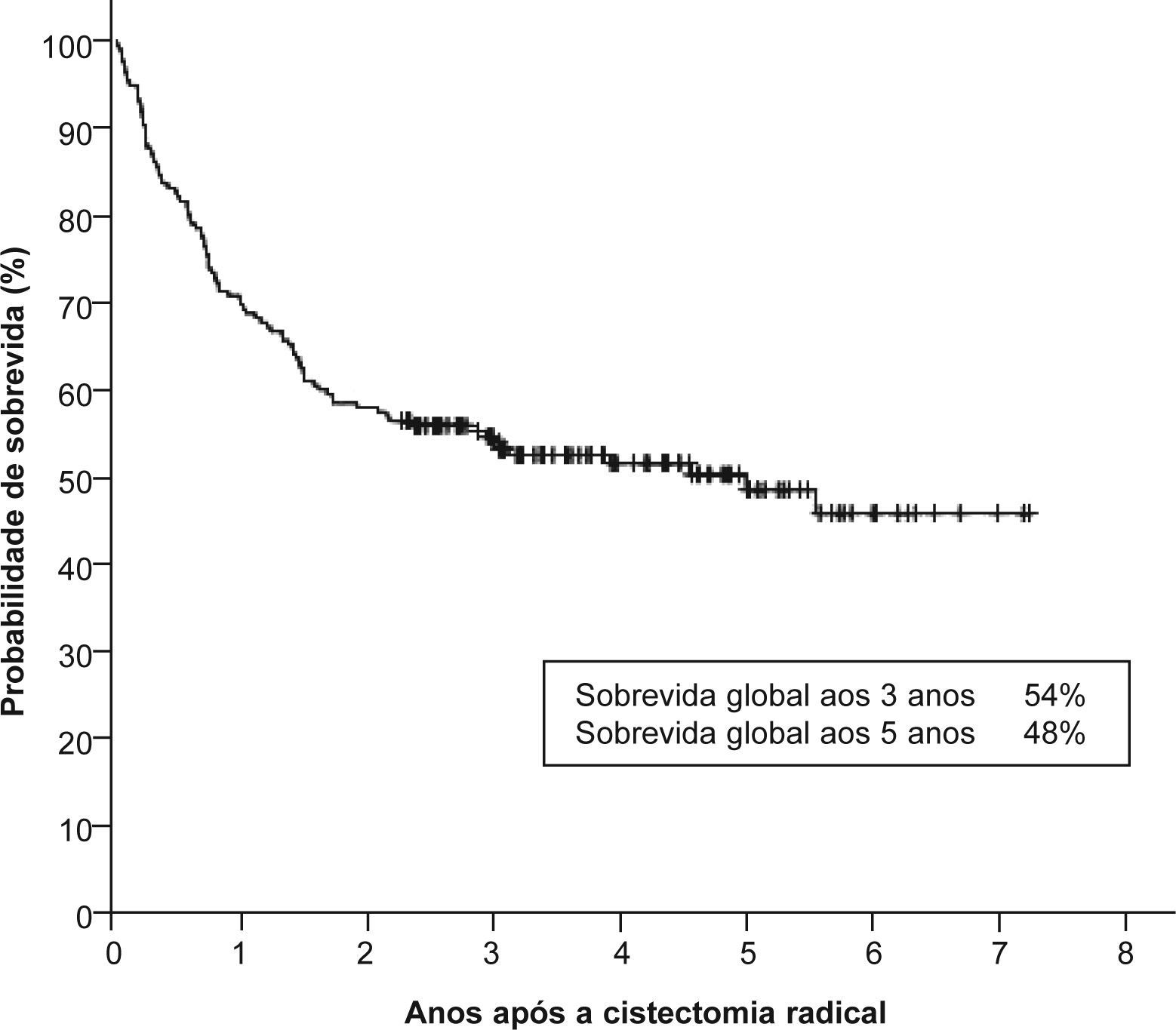
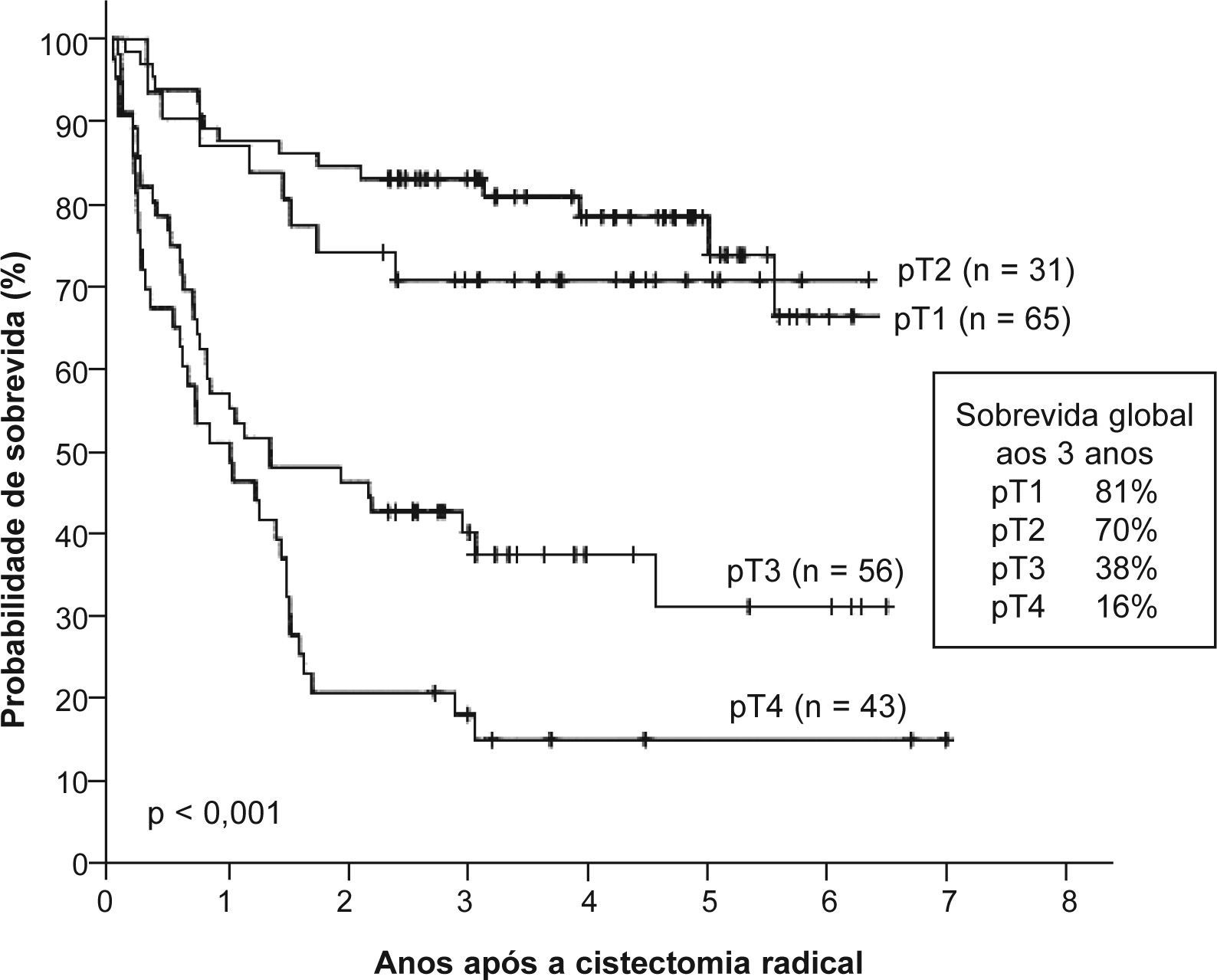
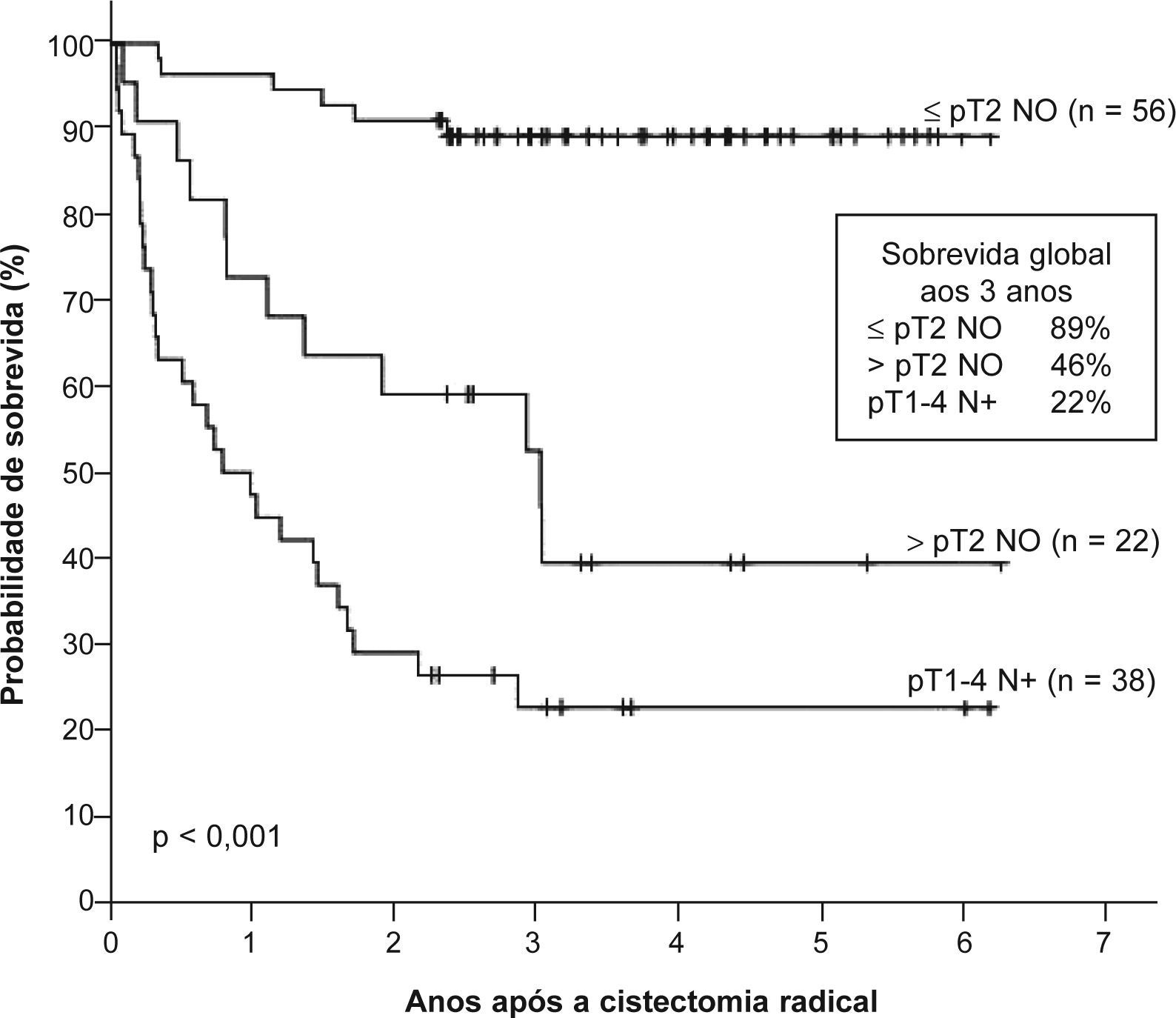
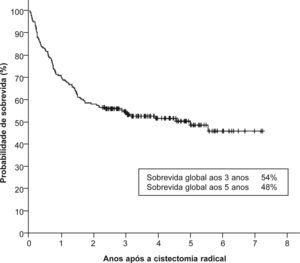
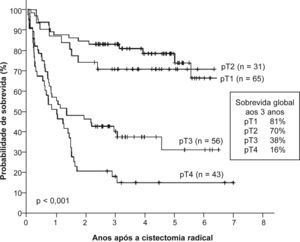
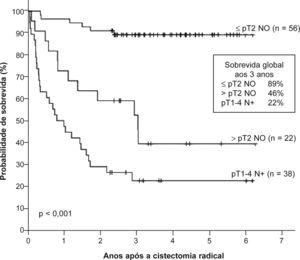
A sobrevida global aos 3 anos foi de 54% e aos 5 anos foi de 48% (fig. 1). Os doentes com neoplasia em estádio T1 e T2 apresentaram uma sobrevida global aos 3 anos de 81% e 70%, respectivamente (fig. 2). Os casos de doença em estádio T3 e T4 tiveram sobrevidas aos 3 anos significativamente inferiores, de apenas 38% e 16%, respectivamente (p < 0,001). A presença de metastização ganglionar também diminuiu consideravelmente a sobrevida, com uma taxa de 22% aos 3 anos (p < 0,001) (fig. 3). Os doentes com mais de 80 anos apresentaram doença em estádio ≥ T3 em 67% dos casos e, consequentemente, uma sobrevida global aos 3 anos de apenas 23%.
DiscussãoO carcinoma da bexiga músculo-invasor (CBMI) é uma doença agressiva, com uma sobrevida global aos 2 anos inferior a 15% nos doentes não tratados9. A realização da CR com linfadenectomia é um tratamento que permite o controlo loco-regional da doença, previne o desenvolvimento de metástases e aumenta a sobrevida dos doentes.
As taxas de sobrevida global aos 5 anos na literatura variam entre 57% e 66%1,4,10,11. Nos casos de doença localizada à bexiga a sobrevida aos 5 anos é consistentemente superior a 70%1,10. As normas orientadoras da Associação Europeia de Urologia aconselham a realização da CR em fases mais precoces da doença, mesmo nos tumores não músculo-invasores. Hautmann et al sugere que o momento ideal para a realização da CR é antes do estádio pT2b4.
A idade média dos doentes submetidos a CR na nossa série foi superior à registada noutras séries (67,8 vs 64-66 anos)1,4,10,11, com 10,8% dos doentes com idade superior a 80 anos. Além disso, o número de doentes no nosso estudo com doença extravesical ou metastização ganglionar também foi elevado. Em 50,8% das CR, a neoplasia encontravase no estádio > pT2b, ao nível das taxas mais elevadas descritas noutras séries (33-52%)1,4,10,11. A linfadenectomia foi realizada em apenas 59,5% dos nossos doentes. Nos casos com doença localmente avançada ou metastizada (25,1%) e em doentes com idade superior a 75 anos e com comorbilidades (15,4%) não foi efectuada linfadenectomia. Nestes, a cistectomia foi realizada para controlar sintomas locais refractários aos tratamentos conservadores, como hematúria ou dor pélvica, ou para prevenir complicações posteriores. Um total de 32,8% dos doentes submetidos a linfadenectomia apresentaram metastização. Outros estudos descrevem taxas de metastização ganglionar entre 19 e 24%1,4,10,11.
Há trabalhos que sugerem a não remoção da próstata no momento da CR com o objectivo de melhorar a continência e a função eréctil. No entanto, essa opção pode trazer riscos oncológicos sem melhorias significativas nos resultados funcionais12,13. A incidência de CaP incidental foi de 37,3% e 43,3% dessas neoplasias eram clinicamente relevantes (Gleason ≥ 7 e/ou ≥ pT2c).
A morbilidade e mortalidade pós-operatória da CR diminuíram significativamente nos últimos anos, resultado de progressos médicos, anestésicos e cirúrgicos. No entanto, a taxa de complicações descritas na literatura e a sua classificação são muito heterogéneas7,14,15. Na nossa série, a mortalidade nos primeiros 30 dias após a cirurgia foi de 3,6%, comparável com outras séries contemporâneas de CR1,4,10,16. A morbilidade pós-operatória precoce no nosso grupo de doentes foi de 40,5% mas apenas 12,3% das complicações foram graves (grau III-V de Clavien). Não verificamos associação entre o tipo de derivação urinária e a existência de complicações. A taxa de complicações foi mais elevada nos doentes com mais de 80 anos, faixa etária que também apresentou maior mortalidade. Outras séries mostram resultados semelhantes mas concluem que as complicações pós-operatórias nos idosos estão principalmente relacionadas com as comorbilidades associadas, o que realça a importância da selecção cuidadosa dos doentes17,18. Para a redução das complicações pós-operatórias é necessária uma equipa multidisciplinar experiente e atenta aos detalhes peri-operatórios de forma a obter os melhores resultados após a CR.
As taxas de sobrevida global aos 5 anos descritas na literatura variam entre 58-65%1,4,10,11. A sobrevida global aos 5 anos da nossa série foi de apenas 48%, resultado da maior percentagem de doentes com carcinoma da bexiga localmente avançado. No entanto, os casos com doença localizada à bexiga (≤ pT2N0) apresentaram uma sobrevida aos 3 anos de 89%, semelhante aos resultados de outros estudos com sobrevidas superiores a 80% aos 3 anos e superiores a 75% aos 5 anos1,4,19. Estes dados realçam uma vez mais a necessidade de efectuar a cistectomia numa fase precoce do carcinoma da bexiga de forma a oferecer os melhores resultados em termos de sobrevida. A presença de doença em estádio ≥ T3 e a metastização ganglionar confirmaram ser factores de mau prognóstico, com sobrevidas aos 3 anos de 46% e de 22%, respectivamente.
A CR tem como objectivo principal o controlo oncológico da doença. No entanto, o impacto da cistectomia e da derivação urinária na qualidade de vida do doente é um aspecto cada vez mais importante. A reconstrução do aparelho urinário inferior com a confecção de uma neobexiga possibilita um padrão miccional normal e evita a necessidade de um estoma cutâneo. Foi demonstrado que a opção pela neobexiga como derivação urinária pode reduzir a relutância do médico e aumentar a aceitação do doente para se submeter a CR mais precocemente20. Na nossa série, a percentagem de neobexigas realizadas aumentou progressivamente nos últimos anos mas permanece baixa, em comparação com outros centros experientes que apresentam taxas superiores a 50%1,4.
Este estudo tem várias limitações. Em primeiro lugar trata-se de uma análise retrospectiva na qual foram incluídas todas as cistectomias realizadas por carcinoma da bexiga, incluindo casos de doença avançada e nos quais não foi efectuada linfadenectomia. A nossa instituição é um centro de referência desta patologia e alguns doentes têm doença extravesical na altura da apresentação e são submetidos apenas a uma cirurgia paliativa. Além disso, foram confeccionadas poucas neobexigas nesta série, o que restringiu a análise das complicações peri-operatórias em função do tipo de derivação urinária. O tempo de seguimento curto dos doentes em relação a outras séries foi outra limitação, restringindo a análise da sobrevida global.
ConclusãoOs resultados desta série mostram que a cistectomia radical é uma cirurgia complexa mas com morbilidade e mortalidade pós-operatória precoce razoáveis, quando realizada em centros de grande volume. A cirurgia deve ser efectuada numa fase inicial da doença de forma a oferecer os melhores resultados de sobrevida. A confecção de uma neobexiga no momento da cistectomia tem um impacto positivo na qualidade de vida do doente e pode diminuir a relutância do doente em relação à realização da cirurgia.
Conflito de interessesOs autores declaram não haver conflito de interesses.