Con la llegada del invierno, se incrementa la frecuencia de los procesos gripales y catarrales. Uno de los síntomas más molestos de estos cuadros es precisamente la congestión nasal, que no es específica de estos procesos. Puede tener orígenes bastante diversos y dar lugar, en consecuencia, a los diferentes tipos de rinitis. En el presente artículo se analiza la clasificación, la etiología, los síntomas y la terapia más apropiados para cada tipo de rinitis, haciendo especial hincapié en los consejos que puede dar el farmacéutico para procurar su alivio.
La nariz constituye la primera parte del tracto respiratorio, extendiéndose desde el techo de la boca a la base del cráneo y desde las ventanas nasales anteriores a las posteriores. El piso se relaciona con la cavidad oral de la que está separada por los paladares duro y blando. Desde un punto de vista meramente descriptivo, la nariz incluye la parte externa y la parte interna o cavidad nasal, que comprende las dos fosas nasales (derecha e izquierda) separadas por el tabique nasal, de naturaleza osteocartilaginosa. La estructura de las fosas nasales mantiene la nariz como tubos rígidos, capaces de expandirse o contraerse a través de los cartílagos laterales del vestíbulo.
Los cartílagos forman una válvula que tiene capacidad para limitar el flujo aéreo. Los cornetes nasales son unas prominencias de tejido blando con un núcleo óseo y forma alargada en sentido anteroposterior, ubicados en las paredes laterales de cada fosa nasal. Cada una de dichas fosas contiene tres cornetes, cuyo volumen es variable porque su estroma está ampliamente irrigado por vasos y lagunas que se dilatan o contraen de acuerdo con la regulación de los sistemas simpático y parasimpático en función de los requerimientos impuestos por el medio ambiente.
La rinitis puede tener orígenes muy diversos, que abarcan factores tan dispares como los cuadros infecciosos o incluso la disposición de algunas piezas dentariasLas fosas nasales están recubiertas por una mucosa cilíndrica, pseudoestratificada y ciliada, al igual que los senos paranasales y el árbol traqueobronquial.
El drenaje linfático va a parar a diversos ganglios: los submandibulares (parte anterior), los cervicales profundos superiores y los retrofaríngeos (parte posterior). La inervación funcional tiene lugar a través del sistema nervioso autónomo, mientras que la inervación del dolor tiene lugar por la rama primera y segunda del trigémino.
Las fosas nasales están rodeadas por huesos con zonas huecas formando cavidades, tapizadas por una mucosa respiratoria que comunica mediante unas pequeñas aberturas con las fosas nasales, constituyendo los senos paranasales (maxilar, frontal, etmoideo, esfenoideo), que no realizan ninguna función conocida.
La unidad rinosinusal formada por las fosas nasales, los senos paranasales y la rinofaringe constituye una unidad funcional, encargada de desempeñar diversas funciones:
- Olfativa.
- Vía natural para el aire de la respiración.
- Purificación, humectación y calentamiento del aire respirado.
- Barrera defensiva del organismo frente a los elementos nocivos del aire.
- Creación de resistencias fisiológicas durante la inspiración, produciéndose una perfusión e intercambio gaseoso alveolar.
Por último, en lo que respecta a la composición del moco nasal, en un individuo sano, éste está compuesto por agua en un 95% junto con una glicoproteína, que es la responsable de la apariencia de gel, propia del moco. Otros componentes incluyen: iones, enzimas, alúmina, inmunoglobulinas y lisozima.
EtiologíaEtiológicamente, la rinitis tiene un origen muy diverso, que abarca factores tan dispares como los cuadros infecciosos o incluso la disposición de algunas piezas dentarias.
A continuación se citan los principales factores etiológicos, desde una perspectiva meramente descriptiva:
- Procesos infecciosos, con independencia de que el origen de la infección sea bacteriano, viral, mixto o micótico.
- Alergias, donde los desencadenantes pueden ser alérgenos inhalatorios y alimentarios, principalmente.
- Factores vasomotores o irritativos, apartado este que incluye desencadenantes de tipo emocional, ocupacional, ambiental, endocrino, medicamentoso o idiopático.
- Factores dentarios (básicamente la presencia de piezas dentales ectópicas).
- Factores traumáticos, ligados a la presencia de cuerpos extraños en las fosas nasales.
- Factores tróficos, cuya etiología no es muy conocida, aunque se relaciona con alteraciones en el trofismo de la mucosa nasal.
- Factor poliploideo, ligado a procesos inflamatorios prolongados de tipo alérgico.
La congestión nasal es uno de los síntomas más frecuentes en los procesos agudos que afectan al tracto respiratorio superior; es muy habitual que buena parte de la población crea que la congestión nasal es debida al exceso de moco espeso, cuando la realidad es que su origen puede ser muy diverso: resfriados, gripes, alergias, infecciones sinusales e incluso, uso abusivo de descongestionantes nasales. Factores como el calor, el frío o el ejercicio físico alteran la resistencia aerodinámica nasal, siendo los sinusoides los órganos implicados en este proceso, ya que su contenido sanguíneo determina el estado de la mucosa nasal. Si los sinusoides están llenos de sangre, la nariz está congestionada (la situación contraria tiene lugar cuando los sinusoides están vacíos).
La congestión nasal dificulta la respiración en mayor o menor medida, a la vez que puede interferir en la audición y el sueño, asociándose en este último caso a los ronquidos.
La rinitis es un proceso inflamatorio de la mucosa nasal que cursa con edema y vasodilatación, unido a secreción y obstrucción nasal; otros síntomas acompañantes incluyen los estornudos y el prurito. Pueden aparecer, asimismo, síntomas óticos, oculares y faríngeos.
Clasificación de las rinitisLas rinitis pueden clasificarse de distintas formas; una de las clasificaciones más usuales es la que se basa en su origen alérgico o no alérgico. Las rinitis alérgicas, a su vez, pueden ser de tres tipos: estacional, perenne u ocupacional.
Rinitis no alérgicasLas rinitis no alérgicas pueden ser infecciosas o no infecciosas: las primeras pueden clasificarse en específicas (tuberculosis, sífilis, lepra) e inespecíficas (virus, bacterias, hongos); las segundas incluyen un grupo bastante amplio: eosinofílica (síndrome de la rinitis no alérgica eosinofílica o NARES, por sus siglas en inglés), medicamentosa, hormonal, atrófica, fisicoquímicas por irritantes, gustativas y granulomatosa.
- Rinitis infecciosas. Las rinitis infecciosas observadas en procesos tales como la sífilis, la tuberculosis, la leishmaniasis, la blastomicosis, la lepra o la histoplasmosis, entre otros, se caracterizan por su cronicidad, siendo habitual la formación de granulomas y la destrucción de partes blandas. En estos casos tiene lugar una obstrucción nasal con rinorrea purulenta y epistaxis frecuentes.
Las rinitis infecciosas inespecíficas se relacionan comúnmente con infecciones virales o bacterianas. Normalmente suelen tener un carácter agudo, lo que equivale a decir que su duración no supera los 15 días. Dentro de este grupo, destacan por su frecuencia las rinitis asociadas al catarro común.
Los principales virus implicados en su aparición son especies pertenecientes a los géneros Rhinovirus, Mixovirus, Coronavirus y Adenovirus. Las rinitis bacterianas son debidas a una sobreinfección de una rinitis vírica, aunque también pueden ser secundarias a una sinusitis. Las bacterias implicadas son estafilococo, Haemophilus influenzae, Parainfluenza, Klebsiella pneumoniae, neumococo y estreptococo.
Las rinitis bacterianas presentan rinorrea purulenta, dolor facial y presión, así como derrame posnasal con tos, todo lo que implica la existencia de una sinusitis.
La edad, la infección crónica de los senos, la rinofaringe y la orofaringe, los estados carenciales, el estrés, los procesos alérgicos y las obstrucciones nasales son factores intrínsecos que favorecen el desarrollo de una rinitis infecciosa. Entre los factores extrínsecos que favorecen igualmente la aparición de este tipo de rinitis se incluyen el clima (especialmente si es frío y seco) y los factores ambientales, tales como calidad del aire respirado, hacinamiento y condiciones del medio de trabajo (humo, frío, humedad, polvo, etc.).
Las medidas profilácticas útiles en este tipo de rinitis son las siguientes: evitar la exposición al frío y a la humedad, así como la proximidad con pacientes afectados, y mantener en la medida de lo posible una alimentación y unas condiciones sociolaborales adecuadas.
- Rinitis atrófica. La rinitis atrófica se caracteriza por una progresiva atrofia de la mucosa nasal que da lugar a que aparezcan abundantes costras, obstrucción nasal, disminución del olfato y mal olor. Su origen suele ser una infección bacteriana y el característico hedor es debido a una metaplasia del epitelio respiratorio que se transforma en pavimentoso, perdiendo así la capacidad transportadora del mucus, que se acumula y se seca, sobreinfectándose con gérmenes productores del típico mal olor.
La atrofia de los vasos sanguíneos y de las glándulas seromucosas situadas en la lámina propia da lugar a alteraciones en la permeabilidad de las fosas nasales, característica esta que permite diferenciar la rinitis atrófica de otros tipos de rinitis.
Rinitis vasomotora. La rinitis vasomotora también se conoce como rinitis idiopática, por lo que su etiología es mal conocida. Afecta principalmente a personas de más de 30 años y al parecer se trata de una respuesta que se produce en condiciones, tales como una atmósfera seca, una sobrecarga emocional, los contaminantes del aire, los alimentos picantes, el alcohol y ciertos fármacos. En cualquier caso, su origen no es infeccioso ni alérgico.
Es una rinitis crónica, lo que supone que su duración es superior a los tres meses y se caracterizada por congestión vascular intermitente de la mucosa nasal, con estornudos y rinorrea acuosa. A diferencia de las rinitis infecciosas, en este caso no hay un exudado purulento. Con relación a las rinitis alérgicas, no hay un alérgeno reconocible tras realizar las oportunas pruebas diagnósticas.
- Rinitis no alérgica con eosinofilia. En esta rinitis es característica la presencia de eosinofilia nasal, síntomas perennes y pruebas alérgicas negativas. Tiene en común con la rinitis alérgica la existencia de accesos reiterados de estornudos y catarro. En algunos estudios ha sido relacionada con pólipos nasales, asma intrínseca e intolerancia a la aspirina. La presencia de esta triple asociación se denomina tríada-ASA.
Los afectados rara vez desarrollan anosmia (pérdida olfativa), pero es relativamente frecuente que el paciente desarrolle ageusia (pérdida o disminución del sentido del gusto).
La etiopatogénesis de este tipo de rinitis es desconocida, si bien una posible explicación sería la existencia de una hiperexcitabilidad betaadrenérgica debida a un estado de estrés, cuya consecuencia sobre la mucosa nasal sería la aparición de trastornos vasculares de tipo congestivo.
- Rinitis hormonal. Este tipo de rinitis se ha asociado a alteraciones en el equilibrio hormonal que podrían afectar la homeostasis de la mucosa nasal. Estas rinitis han sido descritas en situaciones tales como hipotiroidismo, pubertad y gestación.
- Rinitis medicamentosa. La rinitis medicamentosa, también llamada rinitis química, es una inflamación crónica de las membranas de la mucosa nasal debida al uso prolongado de agentes vasoconstrictores tópicos, que al ser usados de forma continuada dan lugar a una reacción de vasodilatación mantenida por rebote, que se traduce finalmente en una alteración de toda la fisiología nasal, asociada a la sintomatología característica. Algunos de los conservantes presentes en estas fórmulas son capaces de agravar el cortejo sintomático de la rinitis.
Otros fármacos que también pueden generar este tipo de rinitis son los anticonceptivos orales, los antihipertensivos y la aspirina.
El bloqueo nasal grave obliga al afectado a tener que respirar por la boca, lo que conlleva sequedad, dolor de garganta, ronquidos, insomnio y sudoración excesiva al dormir.
Para evitar el efecto rebote que producen los vasoconstrictores tópicos usados desmesuradamente, se aconseja limitar su utilización a episodios agudos, no más de tres veces al día durante cuatro o cinco días seguidos.
De los diferentes tipos de rinitis existentes, la rinitis alérgica es la que cuenta con un mayor arsenal farmacológico, tanto para su tratamiento como para su prevenciónRinitis alérgicaLa rinitis alérgica es un trastorno sintomático de la nariz inducido por la inflamación por inmunoglobulina E (IgE) de la mucosa nasal, tras la exposición a un alérgeno.
Los síntomas más comunes son rinorrea, obstrucción nasal, picor nasal y estornudos. Dichos síntomas aparecen tanto en niños como en adultos, aunque son más frecuentes en los primeros, sobre todo si existen antecedentes de alergia familiar o si la madre es fumadora.
Este tipo de rinitis se divide en tres subtipos:
- La rinitis alérgica estacional también conocida como polinosis o fiebre del heno, es causada por pólenes de hierbas, malezas y árboles. La sintomatología suele aparecer en primavera y en otoño.
- La rinitis alérgica perenne es debida a los ácaros del polvo, los epitelios de animales, las plumas y las esporas de mohos. Se manifiesta durante todo el año, aunque con oscilaciones periódicas.
- La rinitis alérgica ocupacional es debida a alérgenos presentes en el lugar de trabajo: harina, látex, maderas tropicales, detergentes, ácaros, animales de laboratorio, etc.
El diagnóstico de la rinitis, al igual que en otras enfermedades, incluye los siguientes pasos:
- Anamnesis, que permite conocer la sintomatología del enfermo, los posibles tratamientos farmacológicos que haya usado o esté usando para otras afecciones, las enfermedades concomitantes, los antecedentes personales y familiares relacionados con cuadros alérgicos, los desencadenantes del cuadro, etc.
- Exploración física, que debe incluir al menos la exploración nasal, ocular, ótica, dérmica y pulmonar.
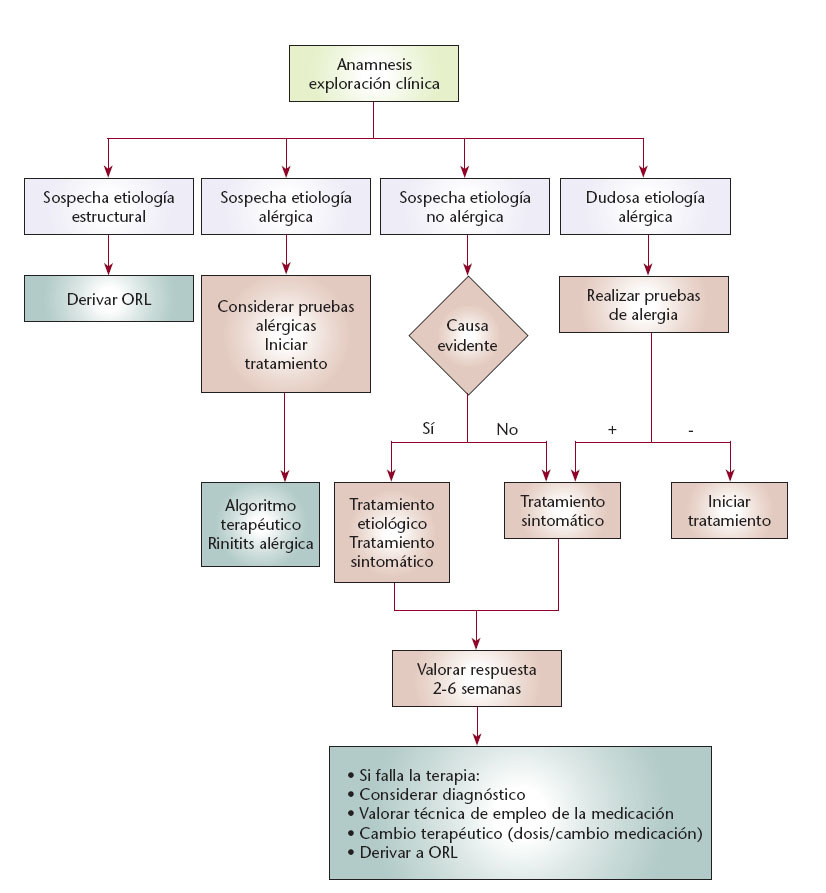
- Exámenes complementarios, cuya realización no siempre será obligatoria, sino que dependerá de la sospecha diagnóstica; estos exámenes pueden incluir pruebas alérgicas, pruebas radiológicas y técnicas rinométricas, entre otros (fig. 1).
Fig. 1. Algoritmo diagnóstico de la rinitis1.
Desde el punto de vista de la sintomatología, las principales diferencias que permiten distinguir entre rinitis alérgicas, infecciosas y vasomotoras son las siguientes:
- Infecciosas: estornudos ocasionales, rinorrea inicialmente acuosa aunque posteriormente se vuelve mucosa y puede llegar incluso a ser purulenta, obstrucción nasal, malestar general y cefalea.
- Vasomotoras: estornudo en salva moderado, rinorrea acuosa muy intensa, obstrucción nasal muy intensa y alternante, frecuentes cefaleas y prurito nasal leve.
- Alérgicas: estornudo en salva muy intenso, rinorrea acuosa e intensa, obstrucción nasal moderada, prurito nasal muy intenso y conjuntivitis.
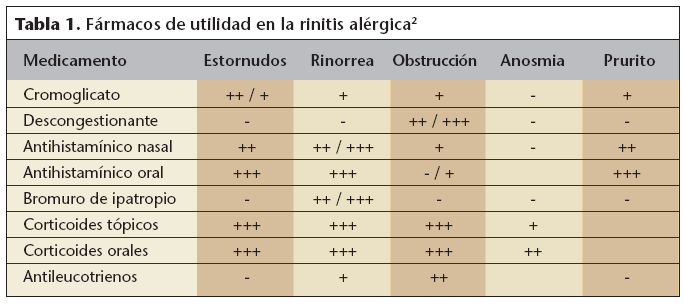
Los fármacos utilizados, así como la complejidad del tratamiento pautado, estarán en función de la gravedad del cuadro, duración de los síntomas, síntoma predominante y preferencia del paciente respecto a farmacoterapia sistémica o local.El abanico farmacológico que puede ser útil en una rinitis incluye los siguientes grupos farmacológicos (tabla 1):
Tabla 1. Fármacos de utilidad en la rinitis alérgica2
- Descongestionantes nasales (vía oral o tópica).
- Antihistamínicos (vía oral o tópica).
- Corticoides (vía oral o tópica).
- Antileucotrienos.
- Cromonas.
- Anticolinérgicos.
Las vacunas antialérgicas, más conocidas como inmunoterapia, constituyen el único tratamiento etiológico y específico para las rinitis alérgicas, ya que disminuyen notoriamente la gravedad del cuadro alérgico y la necesidad de medicación, al tiempo que mejoran enormemente la calidad de vida del paciente. Tales vacunas pueden administrarse por vía subcutánea, o bien por vía sublingual. Esta opción terapéutica es especialmente eficaz en niños, adolescentes y adultos jóvenes.
De los diferentes tipos de rinitis, la rinitis alérgica es la que permite contar con un mayor arsenal farmacológico, tanto para su tratamiento como para su prevención.
DescongestionantesEn este grupo se incluyen los agonistas alfaadrenérgicos, también conocidos como simpaticomiméticos. Estos compuestos producen una vasoconstricción que redistribuye el flujo sanguíneo y reduce el edema de la mucosa nasal, por lo que son útiles para tratar la congestión.
Los descongestionantes pueden usarse por vía tópica (nasal) o sistémica (oral). Estos fármacos no actúan sobre los estornudos, la rinorrea, el picor nasal, ni el picor ocular.
- Vía tópica. Los compuestos usados por vía tópica son fenilefrina, metoxamina, tramazolina, nafazolina, oximetazolina y xilometazolina. La única diferencia importante entre estos fármacos es la duración de su acción: oximetazolina y xilometazolina tienen una duración de acción comprendida entre 8 y 12 h, mientras que para los restantes esa acción se reduce a un período comprendido entre 4 y 6 h.
Ninguno de estos compuestos debe utilizarse más de cinco días seguidos. De este modo se minimiza cualquier riesgo de efecto rebote. Su uso está contraindicado en niños con menos de 2 años. En adultos en tratamiento con inhibidores de la monoaminooxidasa (IMAO) pueden generar crisis hipertensivas. En pacientes aquejados de rinitis vasomotora, deben evitarse los vasoconstrictores tópicos.
Uno de los compuestos más usados es la oximetazolina, sustancia esta que se encuentra comercializada en forma de aerosol, nebulizador, gel y gotas. Se prefiere el aerosol porque es el más efectivo y el que tiene menos riesgo de absorción sistémica.
En los niños se prefiere la utilización de gotas, ya que sus orificios nasales no son lo suficientemente grandes para admitir el uso de un aerosol.
Los nebulizadores deben usarse siempre de forma individual, limpiándolos después de cada utilización y desechándolos al cabo de un mes.
Entre los efectos secundarios de los descongestivos tópicos cabe citar picazón en la zona de instilación, estornudos, sequedad y picor nasal.
- Vía sistémica. Los compuestos usados por vía sistémica tienen una acción más duradera respecto a los empleados por vía tópica, no producen irritación local y no se asocian a riesgo de efecto rebote por uso abusivo. Por esta vía, sin embargo, existe el riesgo de una vasoconstricción periférica generalizada, que en determinados pacientes puede provocar hipertensión. Otras contraindicaciones incluyen: glaucoma, hipertensión arterial, retención urinaria, hipertiroidismo, cardiopatía y diabetes.
Los antihistamínicos anti-H1 actúan bloqueando la acción de la histamina por inhibición competitiva de los receptores H1. Se distinguen dos generaciones de estos compuestos: los antihistamínicos clásicos o sedantes y los antihistamínicos de segunda generación o no sedantes, aunque realmente los compuestos de este segundo grupo también pueden producir cierta somnolencia en algunos pacientes.
Estos compuestos, al igual que los anteriores, pueden administrarse por vía tópica (nasal) o sistémica (oral).
Los antihistamínicos clásicos disponibles para ser administrados por vía oral son: clorfenamina, clemastina, hidroxizina, ketotifeno, mequitazina y oxatomida. Los compuestos de segunda generación que pueden administrarse por esta misma vía incluyen cetirizina, fexofenadina, loratadina, ebastina, acrivastina, mizolastina, azelastina, desloratadina, levocetirizina, rupatadina, astemizol y terfenadina.
Los compuestos disponibles para ser administrados por vía tópica son levocabastina y azelastina.
Los antihistamínicos son eficaces para controlar los estornudos, el picor y la rinorrea, pero su efecto sobre la obstrucción nasal es sumamente limitado. Si bien todos los compuestos son igualmente eficaces, la respuesta individual varía de unos pacientes a otros.
Estos compuestos son los fármacos de elección en el tratamiento de las rinitis alérgicas suaves y/o intermitentes.
La mayoría de los antihistamínicos de segunda generación se administran en una sola toma diaria y su acción dura entre 12 y 24 h.
Los compuestos clásicos pueden producir somnolencia y están contraindicados además en pacientes con hipertrofia de próstata y glaucoma. Los fármacos de segunda generación, si bien generan menos somnolencia, se han asociado a importantes alteraciones cardíacas. Deben usarse con precaución en pacientes con problemas de arritmia, enfermedad hepática o en tratamiento con fármacos, tales como eritromicina, antifúngicos imidazólicos, claritromicina y fluoxetina, entre otros.
CorticoidesLos corticoides, al igual que los fármacos anteriores, pueden administrarse por vía tópica o sistémica.
- Vía tópica. Los corticoides usados por vía tópica están especialmente indicados en la fase inicial de la rinitis alérgica si existe congestión nasal y si los síntomas son frecuentes o persistentes. Controlan especialmente la obstrucción nasal de modo más eficiente que los antihistamínicos. Por vía tópica existen presentaciones de los siguientes compuestos: dipropionato de beclometasona, triamcinolona acetónido, budesonida, mometasona fluorato y fluticasona propionato. Se dispone de aerosoles presurizados y de cápsulas monodosis de polvo seco.
Su acción es fundamentalmente profiláctica; de hecho, algunos autores sugieren iniciar el tratamiento dos semanas antes de que aparezca el polen y administrarlos regularmente durante toda la estación en la rinitis alérgica estacional. En los niños, se aconseja establecer una dosificación en función de los parámetros de peso y talla.
Los corticoides tópicos generan como efectos secundarios irritación, sequedad local y epistaxis, a veces por mala aplicación sobre el tabique.
- Vía sistémica. Los corticoides sistémicos (vía oral o intramuscular) incluyen los siguientes compuestos: hidrocortisona, dexametasona, metilprednisolona, prednisona, triamcinolona, betametasona y deflazacort. Únicamente están indicados para tratar rinitis alérgicas durante cortos períodos y en circunstancias especiales.
Según su ficha técnica, estos compuestos recientemente comercializados están indicados en cuadros de rinitis alérgica asociada a asma. Incluyen los siguientes fármacos: montelukast, pranlukast y zafirlukast.
CromonasSe incluyen en este grupo el cromoglicato disódico y el nedocromil sódico. Son menos eficaces en comparación con los corticoides tópicos y similares a los antihistamínicos.
Están indicados en la profilaxis de la rinitis alérgica. Son el tratamiento de elección en niños y en mujeres embarazadas.
AnticolinérgicosEl bromuro de ipatropio por vía intranasal ha demostrado ser eficaz para controlar la rinorrea, pero carece de efecto sobre la obstrucción y el prurito. Está indicado fundamentalmente en la rinitis perenne.
El farmacéutico y la rinitisLa rinitis es una de esas afecciones en las que el farmacéutico comunitario puede desempeñar una gran labor como educador sanitario.
Especial mención merecen los consejos que el farmacéutico puede dar en relación con el adecuado uso de los descongestivos, de cara a evitar la congestión de rebote.
Por otra parte, para abordar esta afección el farmacéutico dispone de diferentes compuestos de indicación farmacéutica, para cuyo uso correcto es muy útil su intervención.
Por último, son causas de remisión al médico, las siguientes:
- Mujeres embarazadas o lactantes, ancianos y niños menores de 2 años.
- Presencia de obstrucción unilateral en niños.
- Paciente habituado a usar vasoconstrictores nasales.
- Paciente con enfermedad pulmonar, cardíaca o asma.
- Presencia de otros síntomas, tales como dolor de oídos, cefalea, disnea, secreción ocular purulenta, opresión torácica, tos seca persistente, fiebre persistente y tos con expectoración, sibilancias.
- Pacientes en tratamiento con fármacos capaces de generar rinitis.
- Persistencia de los síntomas cinco o siete días después de estar siguiendo el tratamiento pautado por el farmacéutico.
El conocimiento de la rinitis se remonta a la Antigüedad. Muchos estudiosos han concluido que se trata de un afección íntimamente unida a la especie humana, pues es el resultado de una disposición anatómica que no evolucionó hacia la bipedestación, ya que ni la disposición de los orificios nasales ni la de los senos maxilares, concuerdan con la posición característica del hombre actual, sino que, por el contrario, su disposición está más de acuerdo con seres que se mueven con cuatro puntos de apoyo. El ya famoso cráneo de Atapuerca permite comprobar que esta hipótesis tiene bastantes posibilidades de ser cierta. Una estela del Museo Británico en la que aparece un trabajador protegiéndose la cara, y básicamente la nariz, refrenda la antigüedad de esta patología, a la vez que hace referencia a uno de los principales tipos de rinitis: la rinitis alérgica.
Consejos para la utilización de descongestivos tópicos- Período máximo de utilización: tres días.
- Uso individualizado del nebulizador, con limpieza tras cada utilización y desecho al cabo de un mes.
- Administración preferente por la mañana y antes de acostarse.n Gel/pomada: aplicar una pequeña cantidad en cada fosa nasal, procurando que se distribuya uniformemente, para lo que se aconseja efectuar un masaje externo.
- Nebulizadores/aerosoles: utilizar preferentemente en adultos y niños mayores de 6 años. Se han de aplicar en posición vertical, presionado una vez en cada fosa nasal; a los 3 o 5 min, habrá que sonarse para que salga el moco.
- Gotas: utilizar preferentemente en niños menores de 6 años; se aconseja que el niño esté sentado o en posición reclinada, colocando la cabeza hacia atrás y moviéndola después hacia delante. Para evitar la comunicación con la boca se deberá tapar la nariz.
Al abordar las posibles opciones terapéuticas útiles para tratar la rinitis, hay que partir de la base de que el primer paso consiste en evitar los factores desencadenantes, ya sean irritantes, alérgenos o fármacos. Ante una rinitis ocupacional, en la que obviamente no es posible evitar el contacto con el antígeno, será preciso plantearse la utilidad de las medidas de protección, y en los casos más graves, puede que el afectado tenga que cambiar de actividad.Antes de abordar la farmacoterapia propia de la rinitis, puede resultar de utilidad recordar diferentes medidas higiénicas:
- Evitar los cambios bruscos de temperatura, al igual que el tabaco o el alcohol.
- Realizar lavados nasales usando agua de mar.
- Mantener el ambiente húmedo, excepto en aquellos casos en los que exista una rinitis alérgica donde los hongos puedan actuar como alérgenos.
- Realizar inhalaciones de vapor.
- Llevar una dieta equilibrada, con una ingesta líquida apropiada.