Introducción
Este trabajo comprende la justificación, el estudio y las conclusiones de un caso práctico llevado a cabo tras un importante repaso y análisis de las diferentes teorías de enfermería. Dicho caso práctico se refiere a un cliente que acudió voluntariamente a un Centro extra-hospitalario de Tratamiento de Toxicomanías (CTT).
El Modelo de Enfermería en el que se centra el trabajo ha sido el de Hildegard E. Peplau, la cual considera que la piedra angular del éxito de la enferme ría está en el establecimiento y el mantenimiento de la relación enfermera/o paciente1-3. Por otro lado el instrumento utilizado para la valoración de enfermería ha sido el propuesto por M. Gordon4-5, por entender que se ajusta más a las peculiaridades de las personas con problemas de drogodependencias y/o de salud mental.
Destacar que la única y fundamental habilidad de intervención en dicho caso ha sido la relación terapéutica enfermera/o-paciente. Llegando a la conclusión de que centrándonos en un modelo conceptual de enfermería que estructura la práctica del proceso de cuidados, y llevando una metodología de trabajo, conseguimos base científica respecto el origen del servicio que damos a la sociedad como enfermera/os.
Justificación
Quienes estamos preocupados por el cuidado de las personas enfermas nos enfrentamos a menudo al problema de cómo proporcionar unos cuidados de calidad del modo más efectivo y con mayor eficiencia. Como parte de este cuidado de la salud, las enfermeras de hoy intentamos encontrar los marcos conceptuales más adecuados mediante los cuales llevar a cabo nuestra práctica y, por tanto, ser capaces de ayudar al paciente a obtener una recuperación total o una independencia asistida, o bien a lograr una muerte pacífica.
Como enfermeras/os en salud mental pensamos que el modelo de H. Peplau es el que mejor ayuda a desempeñar el rol profesional en toda su amplitud. Asimismo, creemos que permite comprender diversos aspectos de la relación enfermera-paciente y también ofrece directrices para la intervención.
Este modelo recoge los valores humanistas de Maslow6 y de forma especial los trabajos sobre la comunicación de O'Sullivan7; considerando a la enfermera como elemento esencial para lograr un proceso interprofesional terapéutico. Suscribimos la idea que afirma que «el ser humano que es un organismo que vive en un equilibrio inestable, y que la vida es el proceso de luchar para conseguir un equilibrio estable, es decir un patrón fijo que nunca se alcanza excepto con la muerte»1. Consideramos también, que la función de la personalidad del individuo es desarrollarse y crecer, y que la de la enfermería es seguir un proceso educativo destinado a proporcionar apoyo a este desarrollo y crecimiento para alcanzar el máximo potencial con el fin de funcionar independientemente dentro de la sociedad1. La piedra angular del éxito radica en el establecimiento y el mantenimiento de la relación enfermera paciente. Sin ella, la enfermera no podría ser útil ni terapéutica y los cuidados resultarían ineficaces1.
Se presenta la relación enfermera-paciente como una evolución que pasa por fases de interacción que se entrelazan y superponen. La enfermera con destreza debe saber reconocer las distintas fases así como los cuidados necesarios que precisa cada uno de ellos. Para conseguir este conocimiento la enfermera debe tener una compresión clara de lo que comunica al paciente y del modo en que lo hace2. Se propone considerar varios puntos referentes a las necesidades humanas. ¿Cómo se expresan las necesidades? ¿Qué ocurre cuando no se satisfacen las necesidades? ¿Cómo demuestran los pacientes a las enfermeras que se han satisfecho sus necesidades? ¿Deben tomar las enfermeras en cuenta todas las necesidades?2. En el trabajo diario de la enfermera estas preguntas son imprescindibles si se quiere prestar unos cuidados de calidad. Las personas expresan sus necesidades cuando buscan alcanzar fines propios, las necesidades crean tensión en la persona y el comportamiento es una demostración externa que ayuda a reducirla y cuando las personas han satisfecho sus necesidades, crecen y se desarrollan como seres humanos2.
Por todo ello la enfermera es la profesional que observa este comportamiento y quien, a través de la relación enfermera-paciente, debe ayudar al paciente/cliente a conciliarse con lo que está ocurriendo en su vida y a desarrollarse en plenitud.
Marco teórico
La publicación en 1952 de H. Papleau «Relaciones Interpersonales en Enfermería»3 creó un marco conceptual teórico para considerar sistemáticamente los cuidados de enfermería en la salud mental. En especial centraba su teoría en la relación enfermera/paciente. Sus ideas sobre la enfermería fueron tomadas por una parte de los conceptos de habilidades personales e interpersonales de desarrollo y por otra de la teoría del aprendizaje.
En su obra original la autora describe su modelo como una «teoría parcial para la práctica de la enfermería». En este sentido concibe los cuidados administrados a los pacientes como un tipo de cuidados evolutivos en los que las relaciones de confianza constituyen la base para conseguir resultados satisfactorios.
Asi mismo considera que la enfermedad es una experiencia potencial de aprendizaje, siendo a través de una relación significativa sanitario/paciente desde donde ambos pueden aprender, desarrollarse y crecer aún más como personas. Afirma que para dar cuidados con calidad, la enfermara necesita desarrollarse y madurar como persona, de esta manera el paciente podrá identificarse más con sus problemas de salud y poner los medios para solucionarlos o superarlos, «nadie da lo que no tiene»2.
Por otro lado, identifica la salud con «un símbolo que implica un movimiento de avance de la personalidad y de los otros procesos humanos en curso, dirigido todo ello a alcanzar vivencias creativas, constructivas y productivas tanto en el ámbito personal como de la comunidad»2. Por tanto, la salud es un concepto, una cualidad dinámica, que permite a la persona la experiencia potencial del bienestar físico y social y que confiere a esa persona la oportunidad de vivir bien y en armonía con los demás.
Advierte que la salud puede empeorar por varias razones:
1. La falta de conocimiento por parte del paciente, profesionales y de la sociedad.
2. Los pacientes que han estado mucho tiempo enfermos son incapaces de pensar en términos de salud sin ayuda profesional.
3. La limitación de los recursos.
4. La falta de organización de los profesionales, la incapacidad de producir cambios.
5. Una relación deficiente entre la enfermera y el paciente.
Por todo ello, los procesos en la recuperación de la salud son definidos como procesos comprensibles para la enfermería y con los que se pueden trabajar en distintos ámbitos de los cuidados de salud. Los enfermeros tenemos que pensar en la salud como en una fuerza dinámica y en constantes cambios, esto influye en las decisiones tomadas en la organización de planes de cuidados1.
El modelo considera que el proceso de atención de enfermería está dirigido a alcanzar unas metas, que requiere de una serie de acciones para ayudar al paciente en el estado de buena salud y que la relación enfermera/paciente es el marco esencial en el que las creencias, valores, actitudes y el conocimiento tanto del paciente como de la enfermera pueden emplearse para explorar y comprender la dinámica de una existencia sana2.
Sugiere que es posible ayudar a los pacientes a descubrir nuevas estrategias de afrontamiento a fin de promocionar la salud siempre que las enfermeras seamos capaces de relacionarnos de una manera efectiva y con buenos conocimientos sobre la salud. «Las enfermeras tenemos que trabajar con y para el paciente con el fin de conseguir que se produzcan cambios»2.
Un marco conceptual para la práctica
Todas las teorías enfatizan que la praxis del rol de enfermería se lleva a cabo a través de un proceso de relación interpersonal, donde cuidar implica entrar en relación con una persona o familia con el objeto de ayudar a satisfacer ciertas necesidades, superar obstáculos, adaptarse hacia patrones de salud diferentes y respetar lo difícilmente cambiable. No obstante, aparecen diferencias sustanciales entre una y otras respecto a la denominación de las necesidades descritas.
Cualquiera que sea el modelo teórico adoptado, las enfermeras/os en nuestro trabajo cotidiano y para conseguir nuestros objetivos profesionales, hacemos uso del método científico y desarrollamos hábitos de observación, investigación y relación interpersonal, necesarios todos ellos para evaluar y mejorar nuestra práctica. En este proceso de relación, la personalidad y conocimientos de la enfermera/o marcarán una diferencia sustancial en el nivel de lo que los pacientes pueden aprender durante la experiencia de su enfermedad y posterior adaptación.
Debido a la complejidad de los seres humanos para realizar una valoración de la situación del enfermo, la enfermera de salud mental se ve obligada a trabajar a partir de observaciones y hechos variados, generales y, en algunas ocasiones, confusos. Ello obliga a adaptar el proceso de cuidados y más concretamente la recogida de información a la situación y al carácter específico de cada paciente.
La recogida de información sobre la situación del paciente constituye el primer paso y uno de los más importantes del proceso de enfermería. Los datos obtenidos en esta fase proceden de varias fuentes y pueden ser de tipo cualitativo o cuantitativo. La relativa importancia de unos y otros está en función de cada persona, problema y situación. No obstante, ambos tienen que reflejar el funcionamiento biológico, comportamental y social de la persona o grupo. Aun realizándose atendiendo a un riguroso orden metodológico, esta recogida de datos se efectúa a través de formas o técnicas diversas, hecho probablemente motivado por la idiosincrasia del modelo a utilizar.
Puesto que todos los modelos reconocen la necesidad de abordar la totalidad de la persona, cualquiera que sea su estado de salud o de enfermedad y dada la importancia que tiene identificar y resolver problemas que pueden alterar estos estados, creemos que lo más adecuado es encontrar un modelo de registro que sea útil en la praxis enfermera.
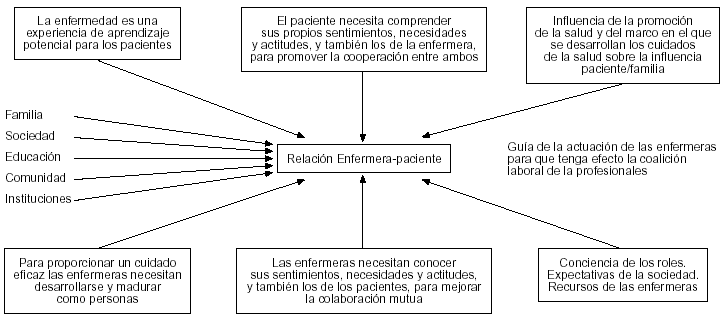
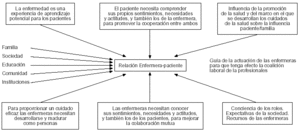
Tras una importante reflexión sobre las bases del modelo de enfermería de Peplau, (fig. 1) y la necesidad de tener un registro riguroso para los usuarios con problemas de salud mental adaptado a la filosofía enfermera y al método científico, consideramos que el modelo de registro de enfermería más adecuado a la especificidad de los pacientes con trastornos mentales es el basado en las aportaciones de Marjory Gordon4,5.
Figura 1. Elementos que influyen en los cuidados de enfermería, según Peplau. Figura tomada de Howard Simpson, Modelo de Peplau. Aplicación práctica Barcelona 1992 ed. Masson Salvat.
El enfoque de Gordon sobre «patrones funcionales de salud» da respuesta a la especificidad y características de los usuarios de las unidades de salud mental y drogodependencias4,5. En este sentido el registro de Enfermería adaptado por J. Fornés Vives8 proporciona un instrumento de valoración capaz de describir el estado de salud inicial y continuada de una persona, familia o grupo, que a su vez ayudará a reconocer los problemas de enfermería que presenta el paciente y sobre los que será necesario trabajar con él fundamentalmente a través de la relación interpersonal.
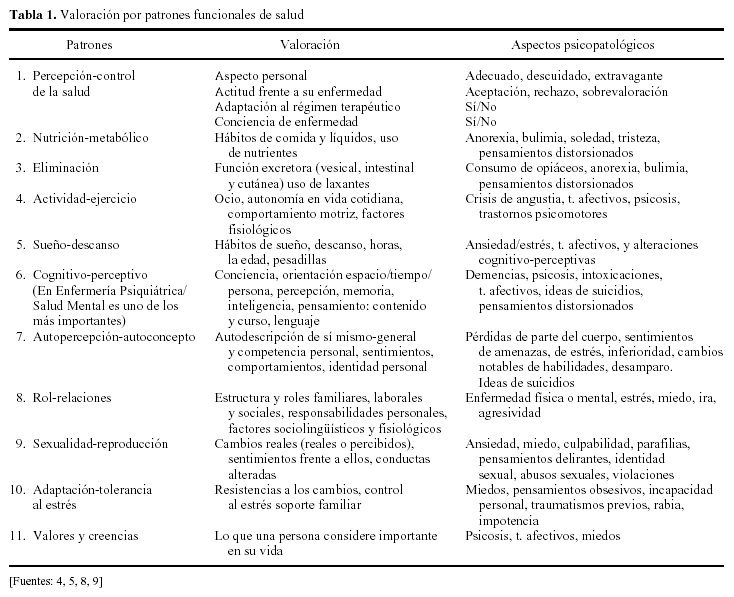
Un patrón de salud se entiende desde este modelo como aquella respuesta o grupo de respuestas que describen un grado de función corporal que contribuye a mantener el estado de salud, la calidad de vida y la realización del potencial humano4,5,8.
Gordon identifica 11 patrones de salud: 1) patrón de percepción-control de salud, 2) patrón nutricional-metabólico, 3) patrón de eliminación, 4) patrón de actividad-ejercicio, 5) patrón de sueño-descanso, 6) patrón cognitivo-perceptivo, 7) patrón autopercepción-autoconcepto, 8) patrón rol-relaciones, 9) patrón de sexualidad-reproducción, 10) patrón de adaptación-tolerancia al estrés, 11) patrón de valores y creencias (tabla 1). Las alteraciones psicopatológicas y psiquiátricas contempladas en los patrones de salud abarcan los siguientes campos: conciencia, atención, orientación, memoria, percepción, pensamiento, lenguaje, motricidad, alimentación, ansiedad, reacciones somatoformes, psicomotricidad, sueño y psicosexualidad8. El diseño del registro de enfermería basado en las aportaciones enfermeras respecto a los «patrones funcionales de salud» está elaborado utilizando los criterios psicopatológicos más importantes y reconocidos en el DSM IV9. La descripción y evaluación de estos patrones permiten determinar si la función de aquéllos es positiva, o si por el contrario, existe disfunción. No obstante, señala que dicha división es artificial, pues el funcionamiento humano debe verse de forma integral. Por consiguiente, todos los patrones deben considerarse interrelacionados, interactivos e interdependientes8.
Valoración de enfermería por «patrones funcionales de salud»
La valoración es el primer paso de la identificación de problemas, donde se reúne la información sobre un individuo y/o grupo, con la finalidad de identificar diagnósticos de enfermería o problemas y necesidades de cuidados.
Durante la recogida de datos o fase de valoración, se está construyendo un patrón de salud desde las descripciones del paciente y las observaciones de la enfermera8. En este proceso de recogida de datos, realizado a través de la Historia y examen de Enfermería4,5, es preciso tener en cuenta que no todos los patrones son observables y que deben ser construidos basándose en intercambio de información y operaciones cognitivas; pues el significado de un patrón o los aspectos que lo conforman, puede variar de unos individuos a otros.
Este proceso de recogida de datos incluye las siguientes actividades:
1. Obtención de los datos.
a) Información procedente del paciente.
b) Información procedente de la familia.
c) Información procedente del dossier del paciente.
2. Validación de los datos.
3. Organización de los mismos.
4. Identificación de los problemas.
A partir de la valoración todas las decisiones y actividades de enfermería estarán basadas en la información reunida durante esta fase, que debe considerarse de importancia crucial.
Tanto en el momento de la valoración como a lo largo de todo el proceso de enfermería, entendemos que el buen hacer de la enfermera implica que ésta cuente con unas habilidades mínimas, pero muy importantes, sobre la relación terapéutica enfermera-paciente y el manejo de la entrevista.
Aspectos a tener en cuenta en la valoración por Patrones de Salud de M. Gordon4,5,8
Valoración general
Datos de identificación del paciente.
Valoración por patrones funcionales de salud4,5 (tabla 1).
Patrón de percepción-control de la salud
Describe la percepción que tiene el cliente de su estado general de salud y las influencias sobre éste de los conocimientos y prácticas realizadas al respecto. Desde esta perceptiva, los aspectos psicopatológicos que se considera pueden alterarlo y que, por tanto, merecen ser valorados por enfermería.
Patrón nutricional-metabólico
Describe los hábitos (cantidad y tipos) de comida y el consumo de líquidos relativo a las necesidades metabólicas diarias, así como preferencias alimentarías y uso de nutrientes o vitaminas suplementarias. Desde el punto de vista de la psicopatología pueden contribuir a la disfunción de este patrón la anorexia, la bulimia y los pensamientos distorsionados.
Patrón de eliminación
Describe el patrón de la función excretora (intestinal, vesical y cutánea). Incluye también la percepción del individuo respecto a la regularidad de la función y el uso de laxantes o cambio de hábitos. Desde el punto de vista psicopatológico el consumo de opiáceos puede contribuir a la alteración de este patrón.
Patrón de actividad-ejercicio
Describe el patrón de ejercicio, actividad, ocio y recreación. Estas habilidades pueden estar influenciadas por el desarrollo de la coordinación, fuerza, destreza/riesgos, etc. Además de múltiples factores fisiológicos, desde la perspectiva psicopatológica pueden contribuir a la alteración de su función: las crisis de angustia, la depresión, los estados maníacos y los trastornos psicomotores.
Patrón de sueño-descanso
Describe los hábitos de sueño, descanso y relajación. Incluye la percepción de la calidad y cantidad de sueño y descanso. Además de la edad, la preocupación por la hospitalización y el temor a los ambientes desconocidos, entre los principales factores psicopatológicos que pueden contribuir a su alteración cabe destacar: la ansiedad/estrés, la depresión, la manía y las alteraciones cognitivo-perceptivas.
Patrón cognitivo-perceptivo
Describe los patrones sensoperceptivos y cognitivos. Describe también la percepción y manejo del dolor así como las funciones cognitivas relacionadas con la atención, orientación, pensamiento, memoria, razonamiento, lenguaje, resolución de problemas, etc. En Enfermería Psiquiátrica y de Salud Mental, se considera uno de los patones más importantes ya que suele estar alterado en todos, o casi todos los casos. Constituye el de mayor extensión en la recogida de información.
Patrón autopercepción-autoconcepto
Describe la percepción que tiene de sí mismo el paciente según cuatro variables principales; imagen corporal, estimación propia, cumplimiento de cometido (competencia) e identidad personal. Puede verse alterado por sentimientos de desamparo, amenazas reales o percibidas, situaciones de estrés incontrolable, pérdida de parte del cuerpo o función del mismo, falta de adecuación a los refuerzos sociales, etc. Incluye en su valoración información sobre el estado de ánimo, ideas y actitudes sobre uno mismo y sus competencias. Es importante valorar aspectos verbales y no verbales.
Patrón del rol-relaciones
Describe la percepción de los principales roles y responsabilidades personales en situaciones normales de la vida. Además de factores sociolingüísticos y fisiológicos, desde el punto de vista psicopatológico pueden actuar como factores contribuyentes en la disfunción de este patrón: la enfermedad física o mental, el estrés, el miedo, la ira y la agresividad.
Patrón de sexualidad-reproducción
Incluye la percepción de satisfacción o disfunción que tiene el individuo en su patrón sexual o de reproducción. Está estrechamente relacionado con el patrón de rol-relaciones. Además de un déficit de conocimientos, consecuencias de tratamientos o intervenciones terapéuticas, falta de intimidad, ausencia o disfunción de algún miembro o parte del cuerpo, etc., existen algunos trastornos psicopatológicos (problemas de identidad, culpa, sentimientos o abusos deshonestos, violaciones, agresiones, etc.) que pueden interferir un funcionamiento positivo de este patrón, tanto en la víctima de agresiones/lesiones como en la persona mentalmente enferma.
Patrón de adaptación tolerancia al estrés
Incluye la capacidad de resistencia a los cambios, las formas de controlar el estrés, el soporte familiar o de otros sistemas y la percepción de habilidad que tiene el individuo para controlar situaciones estresantes. Se reconocen como factores contribuyentes a la disfunción de este patrón, todos aquellos susceptibles de desencadenar un estado de ansiedad puntual o permanente, ya sean por motivos personales (por ejemplo estilos de pensamiento), socioculturales o laborales.
Patrón de valores y creencias
Incluye la percepción de lo que una persona considera importante en la vida y cualquier conflicto en los valores, creencias o expectativas relacionadas con la salud.
Aplicación a un caso práctico
Una vez realizado el repaso de todos aquellos aspectos que tienen que ver tanto con el marco conceptual, como con el proceso de atención de enfermería que consideramos que son los más adecuados para la práctica profesional como enfermeras en la unidad extrahospitalaria de tratamiento de toxicómanos, pasamos a exponer el contexto habitual en el que desempeñamos el rol de enfermera, así como el caso clínico que en ese contexto se ha trabajado, a través de la relación enfermera-paciente.
Contexto en el que se produce la relación
Se trata de un Centro Extrahospitalario de Tratamiento de Toxicomanías de Osakidetza/Servicio Vasco de Salud. Se atienden todas las drogodependencias, excepto el alcoholismo, como droga principal, ya que hay un dispositivo específico para esta sustancia. En este centro de tratamiento de toxicómanos existen dos programas de intervención: El programa libre drogas y el programa de objetivos intermedios (metadona). Aunque cada programa tiene su misión específica los dos son importantes, siendo el objetivo de ambos llegar a todos los pacientes y que éstos se encuentren dentro de la red de salud para, de esta forma, poderles ofertar los servicios que en cada circunstancia soliciten y necesiten. Cada programa, a su vez, cuenta con un equipo de enfermería específico.
Para conseguir los objetivos, consideramos necesario facilitar la normalización e inserción social del paciente. Todo ello supone la utilización de un variado tipo de recursos y dispositivos de apoyo, con el fin de personalizar al máximo el tratamiento. La asistencia al drogodependiente conlleva complejidad, puesto que junto con una serie de intervenciones dirigidas a apoyar la superación de la dependencia a las drogas, están las acciones de tipo psicológico, biológico, social... De ahí la importancia, para un tratamiento integral del paciente, de la colaboración entre enfermería y el resto del equipo (médicos, psicólogos, trabajadores/as sociales, monitores/as...), para que el proceso terapéutico sea más efectivo en beneficio del drogodependiente.
Caso clínico
El caso clínico que se expone a continuación se refiere a uno de los pacientes que llegan cada día al Centro extrahospitalario de Tratamiento de Toxicomanías, solicitando ayuda por el consumo de drogas. Los datos de identificación no corresponden con la persona real, aunque él sí dio permiso para utilizar su caso de forma didáctica.
Es el propio paciente quien solicita ayuda a este centro, siendo la demanda recogida por la enfermera. El usuario, Sr. D, tiene 30 años, es natural y residente en Vitoria. Está casado y tiene un hijo de 4 años. Consumidor de heroína desde hace varios años. Ha realizado con anterioridad varias abstinencias supervisadas (desintoxicaciones), habiendo sido el período más largo de abstinencia de dos años y medio. En el momento actual le preocupa la situación porque de nuevo está consumiendo heroína, y durante los tres últimos meses se ha abandonado en aspectos de salud y familiares.
Valoración de la necesidad de cuidados (tabla 2)
Patrón de percepción/ manejo de salud:
Alergias: No referidas.
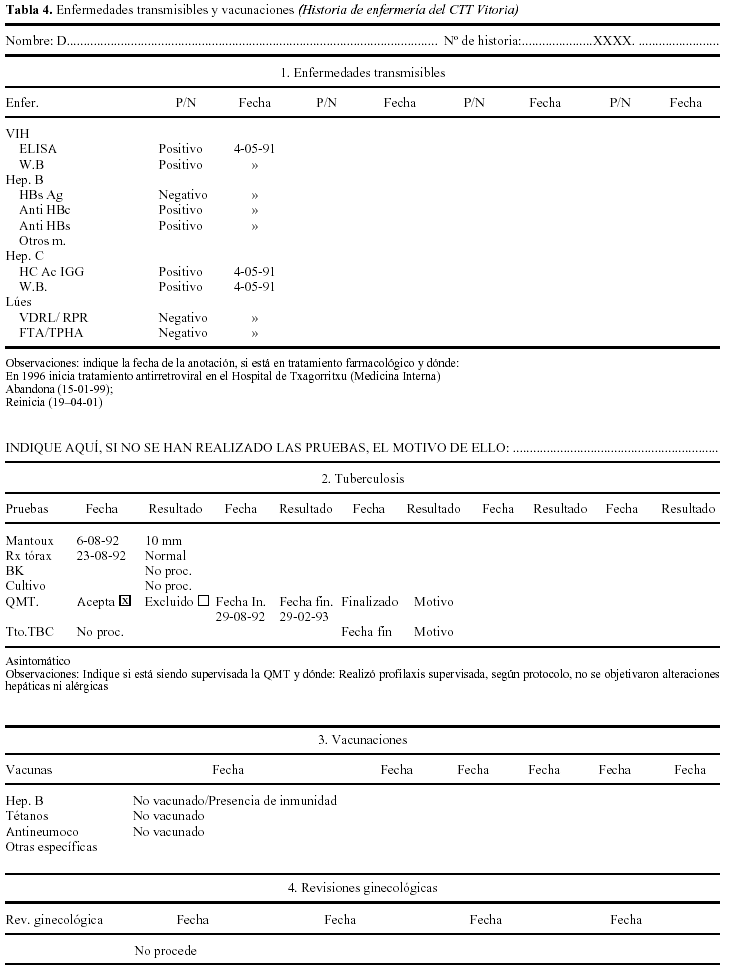
Enfermedades e intervenciones quirúrgicas: VIH positivo desde 1991 y en tratamiento antirretroviral desde 1996. Hepatitis C asintomática desde 1991. Fractura de cadera por accidente de coche a los 20 años. Intervenido de amígdalas a los 10 años. Ingresado por neumonía a los 25 años durante 10 días.
Antecedentes psiquiátricos personales: Refiere que estuvo en tratamiento en su infancia con una psicóloga porque el director del colegio llamó a los padres por sus faltas y por los suspensos que tenía. Durante todos los tratamientos por los consumos de drogas (desde 1990) ha estado reforzado con ayuda psicológica.
Antecedentes psiquiátricos familiares: Refiere que el padre ha estado en tratamiento por alcoholismo, en la actualidad no lleva ningún seguimiento. «Dice mi madre que ahora se controla con la bebida, hemos sufrido mucho todos, la que más la madre», comenta. Explica que la madre pidió ayuda psicológica: «En casa teníamos muchos problemas, mi padre con el alcohol y yo empecé a consumir drogas, mi madre tenía que llevar la casa con todos los problemas. Con mis hermanos no podía contar, así que mi madre cayó en una depresión, estaba triste, desanimada, no dormía bien. Tomaba pastillas» (...) «Yo le he cogido alguna vez algún tranquilizante».
Conciencia de enfermedad: Refiere que ahora reconoce que la drogodependencia es una enfermedad, por la dificultad que encuentra en abandonar los consumos de drogas, también se da cuenta que tras haber hecho varios tratamientos no ha conseguido dejar de consumir definitivamente. Cree que ahora es el momento.
Tratamiento actual: Hace 3 meses abandonó tratamiento antirretroviral, debido al reinicio del consumo de heroína: «Cuando empieza a consumir deja todo, sólo da importancia a tener la dosis de heroína diaria», dice su mujer.
Indique si realiza prácticas de riesgo VIH, hepatitis, u otras: Refiere que cuando empezó a consumir sí compartió jeringuillas con otros compañeros. Actualmente no comparte jeringas y utiliza preservativos. «Sí sabía lo del SIDA, pero cuando estás mal no piensas en las consecuencias. Ahora pongo todos los medios que tengo en cuanto a higiene...», dice.
Historia de desintoxicaciones
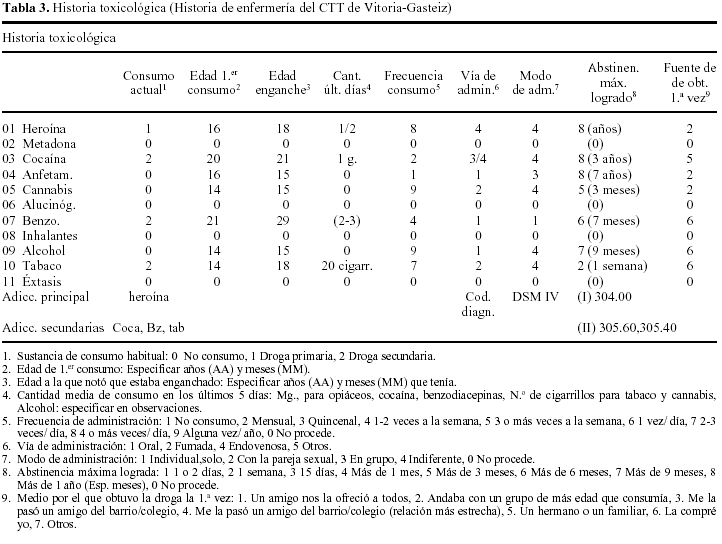
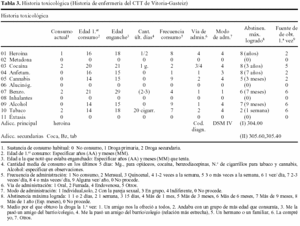
Causas de inicio del consumo: a) «Desde los 13 años empecé a salir con amigos mayores que se movían en ambiente de consumo de drogas». A los 13 años comienza a probar las primeras drogas (alcohol, cannabis, anfetaminas...) llegando a los 18 años a crear una dependencia a la heroína (tabla 3); b) «Me gustaba conocer todo este mundo de las drogas, me parecía fascinante. Luego es cuando vienen todos los problemas, pero eso no se piensa y menos los primeros años»; c) «En casa estaba mal, mi padre bebía, yo era el malo de casa. Sí que hacía algunas trastadas, pero no todas. Tanto mis hermanos como yo sufríamos, la madre estaba mal. Yo me refugiaba en las drogas, faltaba mucho al colegio, los profesores hablaron con mi madre, ella no sabía nada de las ausencias. En la calle estaba con los amigos que eran como yo. También tenían problemas»; d) «Cuando no teníamos dinero para porros o alcohol robábamos en los supermercados, no me parecía bien pero lo hacía»; e) «Los primeros años crees que la dominas y no te vas a enganchar pero luego te das cuenta de que no puedes dejarla, y menos la heroína»; f) «No sé qué es lo que tiene que me gusta...».
Motivos de mantenimiento del consumo: a) «Me quita los problemas, sé que es de momento, luego tienes más, pero... cuando consumo tengo el día ocupado buscando la droga»; b) «Es duro salir de la droga y verte solo, rechazado por la sociedad (esos drogadictos...)». Refiere estar cansado y sin fuerzas para dejar la heroína. En este momento D parece que está más animado, expresa los motivos de las recaídas y sus deseos de abandonar el ambiente y el estilo de vida de toxicómano. Para ello solicita tratamiento a largo plazo (metadona) con ayuda psicológica para él, la mujer y el hijo (para prevenir repetir el modelo del padre). Refiere que con la metadona espera lograr los objetivos marcados.
Desintoxicaciones previas: Ha realizado previamente tres tratamientos de desintoxicación (tabla 5).
Causas de recaídas: a) «Cuando estoy mal recurro a la droga»; b) «No sé qué es lo que me pasa que a veces todo lo tengo y a pesar de todo vuelvo a caer»; c) «Cuando veo que mi vida no vale para nada, con SIDA y por otro lado el daño que hago a mi mujer y al hijo me entra una tristeza que recurro a la droga»; d) «La droga engancha mucho, no se va de la cabeza y menos cuando estoy mal». Refiere que ante cualquier frustración toma la droga como solución.
Factores positivos con los que cuenta en esta ocasión: a) «Mi mujer está dispuesta ayudarme, si me pongo en tratamiento puedo volver a casa con ella y el hijo; a ver si esta vez es para siempre, mi hijo me echa en falta; cuando le veo, me dice: "¿papá dónde has estado?, no quiero que te marches otra vez..."»; b) «Esta vez me he dado cuenta que yo solo no puedo hacer nada, por eso pido ayuda, otras veces han sido mi madre o la mujer las que han solicitado las citas para iniciar tratamiento»; c) «Tengo una vida por delante con muchas responsabilidades, con mi mujer, mi hijo». En esta entrevista se percibe mayor conciencia de enfermedad y disposición a recibir ayuda.
Factores negativos con los que cuenta en esta ocasión: a) «A veces pienso que nunca dejaré la droga»; b) «Me falta algo, necesito llenar un vacío interior que con la droga lo lleno»
Objetivos que el paciente se plantea a corto y largo plazo: a) «Ponerme bien y empezar una nueva vida, buscar trabajo»; b) «Reorganizar la vida familiar, yo les necesito tanto y ellos también a mí»; c) «Pedir cita para hacerme análisis de sangre, acudir a las consultas. La mujer estará informada de mi evolución tanto en el dispensario, como en las consultas de medicina»; d) «Estar con el hijo todos los días ayudándole a hacer los deberes»; e) «Dos días a la semana ir al gimnasio»
Patrón nutricional/metabólico
Indique: peso, talla, si ha aumentado o disminuido el apetito, pérdida o ganancia de peso, con quién come...: Pesa 65 Kg. mide 1,70 m. «Cuando estoy consumiendo adelgazo, como muy poco». «Ahora he perdido unos 5 Kg. Cuando dejo de consumir recupero mi peso normal; hasta ahora no tenía ningún horario, comía cuando tenía hambre y bocadillos».
Patrón de eliminación
Indique: si hay alteraciones urinarias, intestinales o de la sudoración: «Hay noches que sudo mucho, es por la droga». «Cuando consumo heroína estoy estreñido, si un día no tengo o consumo menos, tengo diarreas, es por la droga». Refiere no tener alteraciones urinarias.
Patrón de actividad/ejercicio
Indique si hay dificultades en la movilidad, o en la realización de las actividades de la vida diaria: higiene, vestido, alimentación, uso del WC, etc.: a) «Por la mañana me cuesta levantarme si no tengo droga, por eso antes de acostarme tengo que tener la dosis de la mañana». b) «Ahora soy incapaz de hacer cosas por pequeñas que sean, sólo me muevo para buscar la droga, tengo el día ocupado». c) «Siempre he sido un hombre limpio, abandono el aseo cuando consumo, casi no me ducho, me hace daño el agua cuando estoy de mono». d) «Me gusta vestir bien, que no se note que soy uno de esos... tirados». e) «Tengo que comer bien, las defensas bajan cuando no como de todo, pero ahora dejando de consumir ya empezaré a cuidarme, como siempre». f) «Cuando me ponga bien iré al gimnasio, conoceré a otras personas que no son del ambiente de drogas, lo peor es buscar amigos...»
Comportamiento motor: normal, inhibido, hiperactivo, tics, síntomas extrapiramidales, estereotipias, temblores, rigidez, agitado... No presenta alteraciones.
Patrón de sueño/descanso
Indique número de horas que duerme, insomnio de conciliación, sueño interrumpido, pesadillas, despertar precoz, somnolencia diurna, sensación de cansancio, toma de hipnóticos... a) «Hay días que duermo mal, con pesadillas, me levanto cansado, es por la droga». b) «A veces tengo sueños que me producen angustia, cuando sueño que estoy consumiendo, o con peleas, muerte... es todo por lo mismo: la droga..». «No tengo ningún horario, puedo dormir durante el día, depende de lo que consuma, y por la noche dormir mal», «Cuando tomo heroína y "trankis" (se refiere a Alprazolan 2 mg) duermo bien. Sin medicación no puedo estar». c) «Cuando lleve una temporada sin consumir no necesitaré medicación»
Patrón cognitivo/perceptual
Nivel de conciencia; lúcido, somnoliento, obnubilado, estuporoso...: Lúcido en la entrevista, no presenta alteraciones.
Actitud respecto al entorno: coherente, confuso, apático, hipervigilante, fluctuante...: Se muestra coherente; «Cuando estoy bien soy simpático, pero cuando estoy mal nadie me puede hablar, soy agresivo de palabra, no me gusta pelearme».
Orientación: normal o desorientado en tiempo, espacio o personas: En la actualidad orientado en tiempo, espacio y personas; «Cuando consumo muchos "Trankis" pierdo todo, no sé dónde estoy ni lo que hago».
Memoria: sin alteraciones, o alteraciones en la memoria reciente, pasada, o de fijación: Alteración de la memoria de fijación, por consumo de drogas.
Inteligencia general: capacidad para tomar decisiones, adaptado al entorno, retrasos específicos del desarrollo, retraso generalizado...: Cuando está sin consumir, tiene capacidad para tomar decisiones, aunque luego no es constante en mantenerlas. Presenta dificultad para adaptarse a los ambientes sin drogas, refiere que le cuesta establecer una conversación y mantenerla
Pensamiento: a) Contenido: normal, ideas de muerte, comportamiento adaptado frente al tema, pobre, ideas obsesivas, ideas de referencia o de persecución...: Refiere que cuando se ve mal sí piensa en morir para que no sufran la mujer y el hijo. b) Curso: inhibido, disgregado, acelerado, incoherente, fuga de ideas, otros: No presenta alteraciones.
Alteraciones perceptivas: No presenta alteraciones.
Otras alteraciones: No se observan otras alteraciones
Patrón de autopercepción-autoconcepto
Valoración del estado de ánimo:
a) Valoración del propio paciente:
-- «Estoy triste, no valgo para nada».
-- «Puedo rehacer mi vida con mi mujer, como en otras ocasiones, no quiero cansarla».
b) Valoración objetiva:
-- Se le aprecia baja estima.
-- Sabe las dificultades que tiene y los recursos con los que puede contar.
-- Se le ve más sincero que otras veces cuando ha venido a pedir ayuda.
Descripción de sí mismo: «No soy mala persona, la droga me ha hecho malo»; «me gusta ayudar a las personas». «No he sentido cariño, a veces me dan y lo rechazo, quiero que mi hijo no pase lo que pasé yo con mi padre, si continúo en el mismo camino seré como mi padre, no quiero...»; «Soy débil a veces me dejo llevar por lo más fácil, drogarme para no pensar y pasar de todo. Sé que es una trampa pero caigo».
Patrón de rol/ relaciones
Biografía: (Indique trayectoria personal, nivel de estudios alcanzado y acontecimientos vitales reseñables): a) «Desde pequeño me decían que era un niño problemático, esto me hacía daño; cuando lo oía mi comportamiento empeoraba». «Era la oveja negra de la familia, no se daban cuenta de que mi padre era el causante de todos los problemas, mi madre no se atrevía a reprocharle por las broncas que armaba.» «Pasaba algunas noches sin dormir pensando en mis padres y hermanos, admiraba a los padres de un amigo, siempre les veía bien y contentos.» «Con los hermanos no he tenido mucho trato; en casa no se hablaba, cada uno iba a lo suyo.» b) «Estudié hasta 8º EGB. no saqué el graduado escolar. Cuando estudiaba sacaba buenas notas, pero no soy constante en nada, de todo me canso». c) «De la mili me libre por toxicómano, mi padre quería que fuese, piensa que en la mili uno cambia». d) «Conocí a Rosa en unas vacaciones, fueron las mejores que he pasado, ella no consume drogas ni ha consumido, no comprende cómo me pueden gustar con el daño que me hacen». «Siempre ha estado pendiente de mí, cuando me iba de casa llamaba y preguntaba a los conocidos si me habían visto. Rosa tiene más confianza que yo en que un día dejaré de drogarme para vivir como una familia normal; eso siempre lo he deseado». e) «Cuando nació Iker los primeros meses estaba muy contento. Para mí fue como una responsabilidad muy grande, creía que no estaba preparado para ser padre, pensaba en mi infancia... no quiero para mi hijo lo que he pasado yo. Tuve celos de mi hijo, pensaba que Rosa no me quería y un día me abandonarían los dos. Conté a mi mujer el problema que tenía, fue una liberación, a veces pienso cosas..., mejor no contar. Mi mujer no me echa en cara cosas pasadas, me las dice cuando pasan. Yo en cambio le tengo que aguantar sus prontos».
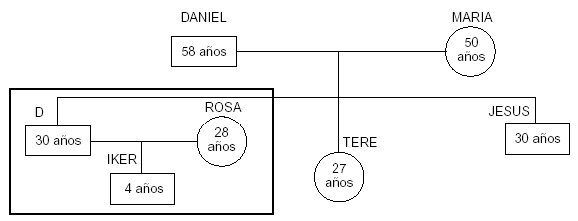
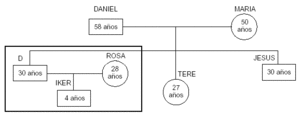
Genograma: (fig. 2).
Figura 2. Genograma
Situación sociofamiliar (Indique con quién vive, si tiene amigos, cómo ocupa el tiempo libre): «A los 18 años me fui a vivir fuera de casa con unos amigos consumidores de drogas, estuve unos 3 años yendo a casa a visitar a la madre cuando mi padre no estaba, la madre sufría mucho». «Cuando estás en casa parece que en la calle hay menos problemas pero no es así.» Refiere que a los 23 años conoció a R. (no consumidora de droga). A los dos años nació Iker y vivían en casa de los padres de R. Luego se fueron a vivir a un piso recibiendo ayuda de los servicios sociales, ya que los padres de R. no han aceptado a D. Estos dos últimos meses abandonó el hogar, para no causar más problemas en la relación con la mujer y el hijo. Ahora quieren de nuevo retomar lo perdido y vivir en familia. D., ante los problemas, lo que hace huir para no dar solución, la solución rápida es volver al consumo de drogas. Refiere no tener amigos, «cuando consumimos somos todos muy egoístas, sólo pesamos en nosotros» Dice no tener ningún hobby, «pero cuando me ponga bien buscaré cosas para ocupar mi tiempo libre».
Situación laboral y económica (Indique si trabaja, jubilación, percibe una pensión...): A los 17 años empezó a trabajar en bares, peón de obras, etc. Los contratos han sido todos cortos. Actualmente está en paro, recibe ayuda social. La mujer hace la limpieza de casas (sin contratos). «Quiero trabajar, no me gusta pedir ayuda pero ahora no tengo nada.» «Por mis manos ha pasado mucho dinero pero todo se va por el mismo camino... la vena.»
Situación legal: Refiere que desde los 17 años ha tenido varias detenciones por pequeños hurtos. No ha estado en la cárcel. «He tenido suerte», dice. Tiene un juicio pendiente por robo. «El abogado me ha dicho que si me pongo en tratamiento no entraré a cumplir, puedo hacerlo desde el "Centro" (CTT) acudiendo a las citas y tomando metadona».
Patrón sexualidad
En la mujer: valoración ginecológica; en el hombre: valoración urológica: No presenta alteraciones urológicas.
Valoración de la sexualidad: Con respecto a la sexualidad, refiere que cuando está consumiendo no piensa en las relaciones sexuales. Sí utiliza preservativos. «Sólo mantengo relaciones con mi mujer no quiero contagiarla de SIDA.»
Datos de interés: No hay datos de interés.
Patrón adaptación/tolerancia al estrés
Ansiedad: Refiere sentirse impotente y no poder hacer frente a las situaciones que se le plantean. Le agobia la situación familiar, en los momentos de tensión no sabe enfrentarse, se va o reacciona de malas maneras. Está preocupado por su salud: «Cuando pienso en que soy un enfermo para siempre me deprimo». «Siempre que tengo que volver a planificar mi vida es como un paso atrás que he dado.»
Identifica pensamientos o momentos que le causan malestar: Refiere que cuando está solo piensa en los problemas que tiene y los que ha dado a su familia y a su mujer.
Estrategias de afrontamiento: a) «Pedir ayuda a la mujer siempre que tenga problemas». b) «No abandonar el tratamiento del dispensario ni la toma de los antirretrovirales». c) «Cuando me sienta sin fuerza comunicar a mi terapeuta mi estado de ánimo». d) «Tener puntos de referencia como lugares donde puedo acudir, a otros que no debo ir».
Apoyos externos con los que cuenta: a) «Mi mujer, la familia, un amigo». b) «El trabajo cuando empiece a trabajar».
Patrón de valores/creencias
¿Qué es importante en su vida?: Refiere que ahora sólo da importancia el poder estar bien para poder estar con su familia, mujer e hijo.
Cambios últimamente: Refiere que a lo largo del día tiene muchos cambios en su estado psicológico, y en la forma de ver la vida con futuro o de verse sin nada... Comenta que el día que pidió la cita experimentó un cambio que otras veces no había sentido: «Puede ser el ver que la vida pasa y uno no es un niño...».
Observaciones de la enfermera, en relación con la entrevista: D. se ha dado cuenta de que durante estos años la búsqueda de la droga le ha invadido todas sus actividades, por lo que ahora lo que desea es cambiar su estilo de vida, ocuparse de sí mismo y responsabilizarse de su familia.
Diagnósticos de enfermería y actuaciones enfermeras aplicadas al caso10-37
Incumplimiento del tratamiento relacionado con falta de motivación, manifestado por abandono del tratamiento antirretroviral y consumo de tóxicos
1. Objetivos:
-- Colaboración activa en/con el tratamiento.
-- Cumplimiento adecuado del tratamiento.
-- Toma de medicación en horarios prescritos.
-- No consumo de tóxicos.
2. Actividades:
-- Establecer una relación de confianza.
-- Empatizar con los sentimientos del paciente.
-- Identificar las posibles causas que puedan estar influyendo en la reticencia al tratamiento.
-- Reforzar las percepciones apropiadas.
-- Establecer un programa de información sobre la medicación, acciones y efectos secundarios.
-- Conseguir compromiso de no consumo de tóxicos.
-- Motivar a la participación en el tratamiento.
-- Realizar urinocontroles.
-- Identificar precozmente efectos adversos para evitar su acción negativa en el cumplimiento.
-- En la administración del mismo utilizar los efectos concomitantes en caso de que no acepte el núcleo del problema, como: »mejorara sus defensas «.
-- Conseguir compromiso del cumplimiento del tratamiento así como de los horarios establecidos
-- Reforzar el cumplimiento del tratamiento y del no consumo de tóxicos.
3. Evaluación:
-- El paciente no consume tóxicos, muestra motivación colaborando activamente en la toma del tratamiento y lo realiza adecuadamente.
Alteración del patrón del sueño relacionado con higiene del sueño inadecuado manifestado por deterioro autoinducido del patrón normal
1. Objetivo
-- Recuperar su patrón de sueño habitual.
2. Actividades:
-- Valorar los factores relacionados con la alteración: ansiedad por la abstinencia.
-- Enseñar al paciente métodos de distracción para reducir los pensamientos que le agobian.
-- Planificar con el paciente actividades individuales que ha de llevar a cabo a lo largo del día, para modificar el ciclo sueño-vigilia.
-- Enseñar al paciente a autorrelajarse antes de irse a dormir.
-- Establecer un horario para dormir 8 horas durante la noche.
-- Evitar que duerma durante el día.
-- Procurar métodos alternativos que favorezcan el descanso: bañarse antes de acostarse y tomar un vaso de leche caliente.
-- Enseñar a conseguir un entorno propicio para un reposo correcto.
-- Reforzar logros y esfuerzo.
3. Evaluación
Ha recuperado el patrón habitual de sueño
Trastorno de la autoestima relacionado con autopercepción de desvalorización, manifestado por su abandono personal expresión de sus sentimientos de culpa, de desvalimiento y de vergüenza por el consumo de drogas
1. Objetivos:
-- Expresar pensamientos positivos hacia sí mismo y hacia sus capacidades
-- Obtener una imagen realista de uno mismo.
2. Actividades:
-- Ayudar a identificar las experiencias que provocan y/o aumentan estos sentimientos de inferioridad.
-- Disminuir estímulos del entorno y de la interacción con otros.
-- Ayudar a explorar limitaciones y a buscar recursos internos y externos que le puedan ayudar a superar la situación
-- Respetar sus capacidades personales y sus limitaciones.
-- Feedback realista en cuanto a sus capacidades y cualidades positivas.
-- Estimular a la utilización de los recursos.
-- Definir, junto con él, objetivos realistas.
-- Ayudarle a que discuta y exprese sus sentimientos.
-- Aumentar la competencia a través del aprendizaje.
-- Valorar junto a él los beneficios que pueden derivarse del plan propuesto
-- Reforzar sus conductas satisfactorias y los pequeños objetivos de trabajo así como el esfuerzo que ha supuesto.
-- Estimular a verbalizar sentimientos de aumentar su competencia.
-- Reforzar sensación de competencia.
3. Evaluación
-- Lleva a la práctica métodos que aumentan su autoestima.
-- Tiene una percepción realista de sí mismo.
Alteración de los procesos familiares relacionado con crisis situacional manifestado por cambios en la participación, en la toma de decisiones y en el desempeño del rol de esposo y padre.
1. Objetivos:
-- Recuperar su patrón de funcionamiento habitual de esposo y padre.
-- Colaborar en el óptimo desarrollo familiar.
2. Actividades:
-- Ayudar a identificar los factores que han generado la situación actual, así como los problemas que contribuyen a la problemática familiar.
-- Alentar la expresión de los sentimientos conflictivos del matrimonio como rechazo, culpabilidades, ambivalencias.
-- Establecer el plan de actuaciones realista para eliminar los factores causales y para superar los problemas.
-- Valorar con él los beneficios que reportará a la familia los cambios planteados.
-- Ayudar a establecer las prioridades de la familia y redistribuir funciones.
-- Establecer compromiso de seguimiento de plan de actuaciones establecido.
-- Propiciar el intercambio de relaciones afectivas entre los padres y el hijo.
-- Reforzar logros y cambios de comportamiento en la familiar
3. Evaluación:
-- Desempeña adecuadamente el rol de compañero y padre
Alteración en el mantenimiento de la salud relacionado con falta de habilidades para manejar sus propios cuidados de salud, manifestado por el consumo de drogas y hábitos nutricionales inadecuados
1. Objetivos:
-- Mantener una buena salud.
-- Identificar las actividades necesarias para mantener la salud.
-- Expresar sus deseos de mantener una buena salud.
2. Actividades:
-- Analizar los efectos nocivos o perjudiciales de determinadas conductas, incidiendo sobre todo los hábitos nutricionales y en el consumo de tóxicos.
-- Estimular la máxima participación de la persona en sus cuidados.
-- Organizar un horario de comidas con la dieta adecuada a su situación.
-- Conseguir compromiso por parte de D. del cumplimiento de la dieta y horario de la misma.
-- Informar a la familia en la educación sanitaria y en los cuidados, respetando siempre sus deseos y los de la persona.
-- Implicar a la familia en las distintas actuaciones.
-- Especificar los recursos con que cuenta para superar su dificultad con el consumo de tóxicos.
-- Discutir las diversas alternativas existentes y apoyar su decisión.
-- Valorar la conveniencia de participar en programas de educación sanitaria y de tratamiento de la drogodependencia.
-- Estimular a la participación en grupos de terapia especializada.
-- Fomentar paulatinamente la toma de decisiones en aquellas áreas en que la persona se sienta preparada.
-- Estimular la adquisición de habilidades en el uso de dispositivos adaptativos.
-- Cooperar el plan de cuidados en el tiempo acordado.
-- Ir valorando evolución y nivel de consecución de los objetivos establecidos así como la toma de decisiones correctas, y planificadas.
-- Reforzar logros y esfuerzo puesto en la consecución de los mismos.
3. Evaluación:
-- Mantiene una buena salud.
-- Conoce y utiliza las actividades adecuadas para mantener una buena salud, como son el mantenimiento de una dieta adecuada y el no consumo de drogas.
-- Expresa sentirse bien con los cambios introducidos en su vida.
Estrategias utilizadas para la intervención de enfermería en el caso práctico
El seguimiento del caso clínico ha sido realizado por la enfermera. A lo largo de todo el proceso la única técnica y habilidad de intervención utilizada ha sido la relación interpersonal enfermera-paciente. Esta relación enfermera-paciente se ha llevado a cabo a través de diferentes etapas:
-- Etapa inicial de orientación en la que se produjo la cogida de D. En este momento se aportó información, tanto por parte del paciente respecto a las causas que le llevaron a solicitar ayuda, como por parte de la enfermera que informó de las distintas actividades terapéuticas que oferta el CTT. Toda acogida realizada por Enfermería se expone en la reunión de equipo que se hace todos los días.
-- Seguidamente se produjo la etapa de identificación en la que se estableció relación de confianza entre la enfermera y D. y se comenzaron a trabajar las dificultades que presentaba D., así como los recursos con los que contaba para afrontar la situación tanto personales, como familiares, como materiales.
-- Posteriormente se profundizó con D. acerca de los servicios, recursos y posibilidades que oferta la Red Asistencial para su rehabilitación y reinserción.
-- En el momento actual nos encontramos en la fase de resolución de la relación.
La metodología de trabajo utilizada a través de la relación enfermera-cliente, a lo largo de dichas consultas, ha consistido en:
-- La suscripción de pactos respecto a todo el proceso.
-- El establecimiento de objetivos realistas y conseguibles.
-- La adquisición del compromiso necesario respecto a todos y cada uno de los objetivos.
-- Llevar a término las actividades necesarias para la consecución de dichos objetivos.
-- El seguimiento de todo el proceso por ambas partes implicadas.
Evaluación del proceso en la práctica
La evolución de D. hasta la actualidad ha sido buena. Desde la primera consulta de acogida, en marzo de 2000, D. ha acudido a 10 consultas de seguimiento en el CTT y a dos urinocontroles semanales (lunes y jueves) hasta que se produjo la estabilización (tres meses aproximadamente). En la actualidad acude una vez a la semana, realiza toma de metadona en el Centro y recoge para el resto de los días (se lo suministra la mujer), se hace urinocontrol y cada 15 días tiene entrevista, unas veces D. solo y otras D. y la familia.
La primera sesión de trabajo se llevó a término conjuntamente con D. y su mujer. Se instó a ésta a que le diera el apoyo necesario, sobre todo en aquellos momentos en que D. se viera con más dificultades. Se consensuaron los objetivos a conseguir tanto a corto como a medio plazo, por ambos.
A lo largo de todas las sesiones D. ha demostrado haber llevado a término todos los compromisos adquiridos, aunque con algunas dificultades, pero superados con la ayuda de su mujer ya que en todo momento ha contado con su apoyo.
En todo el proceso se ha hecho especial hincapié en reforzar los logros, resaltando el gran esfuerzo que ha realizado así como la capacidad que ha demostrado para utilizar los recursos personales, que incluso él no creía contar con ellos.
En el momento actual D. piensa que el tratamiento con metadona está resultando positivo para mantenerse en abstinencia, no volver a recaer y conseguir todos los objetivos que se propuso al iniciar el tratamiento.
D. se mantiene sin consumir drogas, realizando vida familiar satisfactoria para él y su familia. Lleva el tratamiento antirretroviral. Realiza vida ordenada y está intentado buscar trabajo.
Conclusiones
La realización de este trabajo nos ha ayudado a profundizar en distintos Modelos de Enfermería y a centrarnos en el Modelo de Peplau que consideramos el más adecuado a nuestra práctica diaria como enfermeras especialistas de salud mental en un centro extrahospitalario de tratamiento de toxicomanías.
La idea clave sobre la que se ha sustentado, por tanto, este trabajo es que la enfermera trabaja con personas que están necesitadas de ayuda siendo a través de la relación enfermera-paciente como esa enfermera/o, con una formación especializada, va a reconocer y responder adecuadamente a la necesidad de ayuda.
Al situarnos en esta línea y llevarla a la práctica profesional, hemos comprobado y concluimos en que:
-- Centrarse en un modelo enmarca mucho mejor la acción cuidadora de la enfermera.
-- Llevar a cabo el proceso de enfermería contando con un registro de valoración y de recogida de datos riguroso, adaptado a la filosofía de enfermería y al método científico, ayuda a la aplicación más estructurada y adecuada de los cuidados de enfermería a las necesidades individuales de cada paciente/cliente.
-- Practicar la relación interpersonal enfermera-paciente no solamente ayuda al cliente sino que también ayuda a los profesionales a desarrollarse y madurar como personas.
-- Utilizar un modelo y una metodología da más seguridad y satisfacción al profesional que a su vez revierte en el bienestar del paciente/cliente.
-- Trabajar de forma estructurada y organizada propicia tanto la autoevaluación del profesional como la evaluación de todo el proceso.
La enfermería es un arte que consiste en reconocer y atender a cada paciente/cliente como una persona única, en su propio derecho y con unas necesidades individuales. La enfermería es una ciencia que ayuda a la enfermera/o a cuidar de las personas de una forma estructurada y personalizada.