El cáncer de pulmón es un tumor de elevada incidencia, responsable de la tercera causa de muerte en nuestro país, con un total de 21.251 fallecimientos en 2014 (17.194 en hombres y 4.057 en mujeres)1. En los estadios más precoces la enfermedad cursa totalmente asintomática y clínicamente suele manifestarse como un nódulo pulmonar solitario (NPS)2. Un NPS es una lesión única y bien definida, rodeada por parénquima pulmonar normal, que mide hasta 3cm y no tiene lesión acompañante (adenopatía, atelectasia, neumonía o derrame pleural)3. La mayoría de ellos se identifican en tomografías computarizadas (TC) de forma incidental, aunque pueden ser objetivados hasta en el 0,2% de las radiografías de tórax4,5. Se visualizan mejor en la radiografía los de mayor tamaño y los de localización central6. Debido al mayor uso de pruebas de imagen se ha producido un aumento en la detección de NPS7.
Se presenta a continuación un caso clínico atendido en nuestra consulta de medicina general como introducción al manejo del NPS.
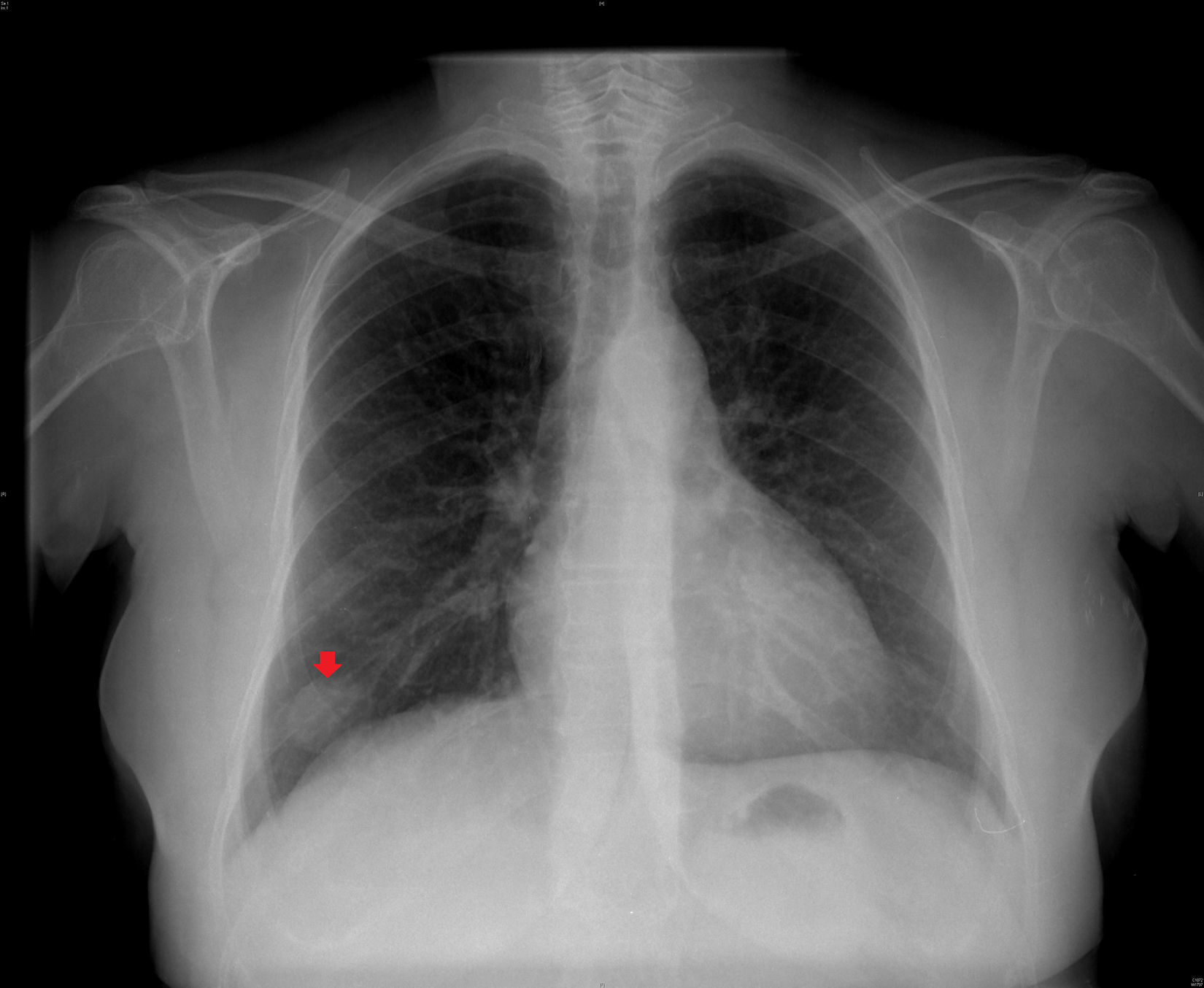
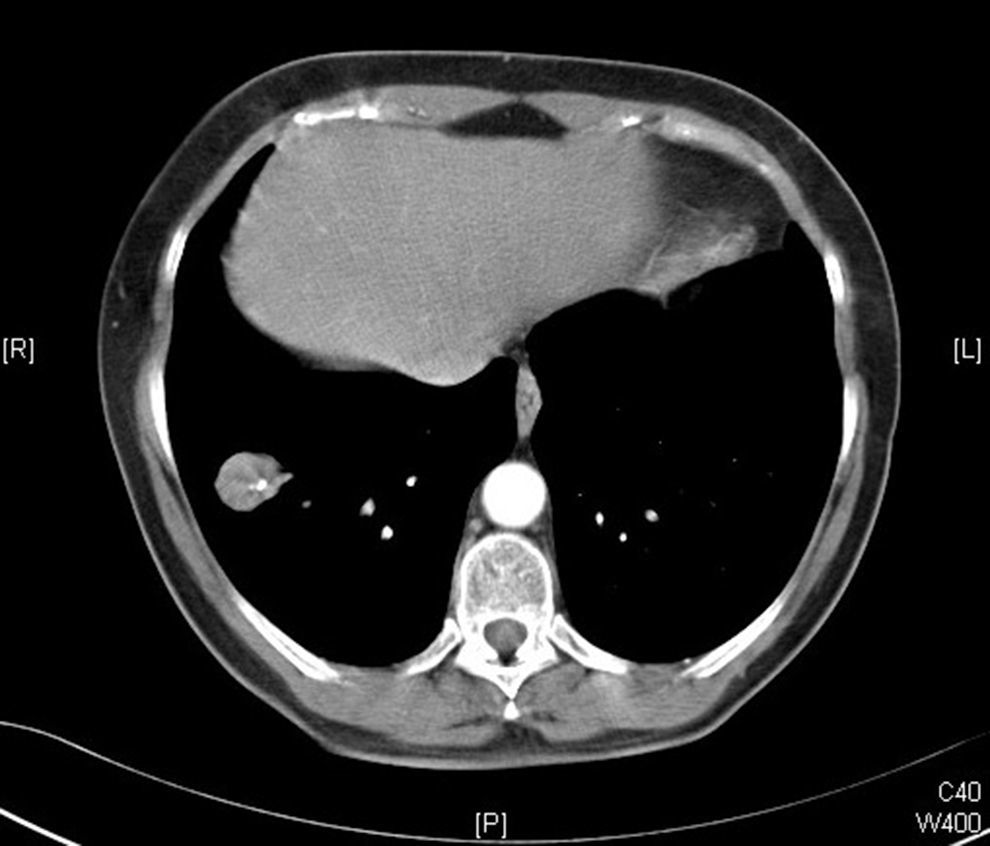
Se trata de una mujer de 56 años con antecedentes personales de dislipidemia y tabaquismo, que acudió a la consulta por síndrome gripal de 2 días de evolución. En la exploración física se objetivó la presencia de fiebre (38,9°C) y crepitantes en la base izquierda, solicitándose una radiografía de tórax urgente para descartar condensación. Se pautó tratamiento empírico con paracetamol y antibióticos (amoxicilina-clavulánico). Cuatro días después la paciente acudió a revisión y a recoger los resultados de la radiografía, encontrándose ya sin fiebre y sin sintomatología gripal. En la radiografía de tórax no se apreció ninguna imagen de condensación en la base izquierda pero sí un NPS (de unos 29,6mm) en la base derecha (fig. 1). La paciente no tenía realizadas radiografías previas de tórax y se le solicitó una TC helicoidal con contraste, que objetivó la lesión como un nódulo de bordes bien definidos, de 26×21mm, con 2 calcificaciones puntiformes localizadas excéntricamente (fig. 2). La primera posibilidad diagnóstica apuntada por el radiólogo informante de la TC fue la de hamartoma, recomendando la realización de una punción-aspiración con aguja fina (PAAF) para apoyar el diagnóstico. A la paciente se le planteó esta posibilidad, que aceptó, y la PAAF descartó malignidad.
Los principales diagnósticos ante un NPS son granulomas, hamartomas y cáncer de pulmón3,7. En síntesis, las posibilidades etiológicas serían las siguientes5:
- -
Benignas: granulomas, hamartomas, neumonías organizadas, abscesos, infecciones fúngicas, tuberculosis, condromas, granulomatosis de Wegener, malformaciones arteriovenosas, sarcoidosis, hematomas, atelectasia redonda, secuestro broncopulmonar.
- -
Malignas: tumores pulmonares primarios, tumores carcinoides, metástasis.
La extracción de material citológico puede identificar malignidad, dotando a los pacientes de un tratamiento precoz. Sin embargo, no está exenta de riesgos. La técnica a utilizar depende de la localización de los NPS, usándose la biopsia transbronquial en los centrales y la PAAF o la biopsia percutánea en los periféricos8.
La biopsia percutánea tiene una especificidad muy superior a la PAAF en el diagnóstico de lesiones benignas. Sin embargo, por el mayor grosor de la aguja, hay más riesgo de iatrogenia (neumotórax, hemorragia pulmonar, etc.)4. Ambas pruebas pueden guiarse por TC4 y tienen una adecuada sensibilidad para la detección de malignidad6. La ecografía constituye una herramienta útil para guiar la biopsia transbronquial y la resección quirúrgica4.
Es importante estimar la probabilidad de malignidad con una minuciosa valoración inicial de los pacientes y posteriormente con el examen de las imágenes radiológicas por un experto5. En la mayoría de los casos esta probabilidad se establece de forma intuitiva, con datos de la anamnesis (edad del paciente, antecedentes de tabaquismo, de enfermedad pulmonar obstructiva crónica, de exposición a asbesto, etc.), de la exploración física y, por último, con los hallazgos radiológicos4,5,9.
Cuando el hallazgo de un NPS en la radiografía de tórax es inesperado conviene, antes de solicitar otras pruebas complementarias, indagar en la historia clínica del paciente la disponibilidad de radiografías previas. Si se dispone de radiografías previas, el NPS tenía características de benignidad y no ha habido cambios en su tamaño en los 2 últimos años, entonces no estaría indicada la realización de una TC7. En el resto de los casos la TC es necesaria y permite a los radiólogos definir las características del NPS atendiendo a su densidad, tamaño, contornos, contenido interno (existencia de calcificaciones y su distribución) y localización3. Además, en algunos pacientes evidencia directamente un diagnóstico específico (malformaciones arteriovenosas o hamartomas)7. Por ejemplo, la existencia de calcificaciones difusas, centrales, laminadas o en palomita de maíz apoya un diagnóstico de granulomas o hamartomas5. En ocasiones, las características morfológicas no permiten definir la probabilidad de malignidad. Así, las calcificaciones excéntricas son inespecíficas, pudiendo objetivarse tanto en procesos benignos como malignos4,6,8.
Cuando la TC no permite adelantar una posibilidad diagnóstica puede clasificar los NPS en 3 categorías (nódulos sólidos≤8mm, nódulos sólidos>8mm y nódulos subsólidos) en función de la probabilidad de malignidad. Los NPS sólidos son los más frecuentes y suelen producirse como consecuencia de fenómenos inflamatorios con tendencia a calcificarse2. Los nódulos sólidos≤8mm son muy prevalentes en las TC de tórax y tienen una probabilidad de malignidad muy baja. Está indicado su seguimiento con una TC de baja radiación4, con una frecuencia variable en función de los factores de riesgo de cáncer, hasta objetivarse que no ha habido un incremento en su tamaño durante 2 años de seguimiento7.
Los NPS sólidos>8mm tienen más probabilidad de malignidad y su manejo diagnóstico debe decidirse de acuerdo con el paciente debidamente informado, puesto que no existe un consenso en las guías sobre el abordaje de este tipo de NPS5. Cuando se considere que la probable malignidad es baja puede recomendarse el seguimiento radiológico con TC de baja radiación y sin contraste durante al menos 2 años. Si el NPS incrementase su tamaño durante este seguimiento, entonces estaría indicada la tomografía por emisión de positrones con 2-flúor-18-fluoro-2-deoxi-D-glucosa o la realización de una biopsia7. Si se considera que el riesgo de tumor es intermedio debería realizarse una tomografía por emisión de positrones con 2-flúor-18-fluoro-2-deoxi-D-glucosa y, en función de su resultado, volver a recatalogar el NPS como de riesgo bajo o alto (si el resultado ha sido negativo o positivo, respectivamente). Si la probabilidad de malignidad es alta debe realizarse directamente una tomografía por emisión de positrones-TC para estadificar la probable enfermedad, y plantearse si el paciente es candidato a la resección quirúrgica mediante videotoracoscopia7.
Antes de catalogar un NPS subsólido (no sólido) como tal es recomendable prescribir un antibiótico empírico y observar la evolución (no desapareciendo la lesión al completar el tratamiento)4. Estos NPS permiten visualizar a su través el parénquima pulmonar y tienen mayor probabilidad de ser malignos que los sólidos. Además, a mayor tamaño, mayor riesgo10. También cuando sus contornos son irregulares y cuando asientan en los lóbulos superiores tienen mayor riesgo de malignidad3. En las radiografías presentan un aspecto en vidrio deslustrado, puro o con un componente sólido. La mayor prevalencia de malignidad obliga a seguimientos más frecuentes con TC, pero es más difícil establecer si ha habido cambios en su tamaño o volumen y su manejo continúa siendo más complejo7.
En nuestra paciente la imagen de TC apuntaba a un hamartoma; sin embargo, dada la existencia de calcificaciones excéntricas y el deseo de aquella, se realizó una PAAF, que descartó malignidad.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.