La necrosis esofágica aguda (ENA) o también conocido como «esófago negro» (EN) es una entidad poco frecuente debido a la buena vascularización del esófago. Su patogenia no es bien conocida, pero se asocia a pacientes en estado crítico, hipotensión prolongada, cetoacidosis diabética, trombosis vascular, hipersensibilidad a fármacos, infecciones, inmunosupresión, desnutrición, etc. Suele presentarse clínicamente como episodios aislados de hemorragia digestiva alta (HDA). El diagnóstico es realizado mediante endoscopia, al observar la mucosa esofágica de color negruzco, de forma circunferencial, y típicamente afectando exclusivamente la mucosa esofágica sin lesiones gástricas ni orofaríngeas. Presentamos el caso de un paciente que presento ENA en el contexto de un coma diabético hiperosmolar.
Varón de 58 años de origen inglés, con antecedentes de hipertensión arterial, diabetes mellitus insulino-dependiente de 10 años de evolución, hemocromatosis con buena función hepática, hipogonadismo secundario. En tratamiento con Adcal-D3®, bendroflumetiazida 2,5mg, oxibutinina 2,5mg, testosterona. Lisinopril 10mg, amlodipino 5mg, Insulatard® 12-0-13.
Ingresado en el servicio de urgencias por cuadro de dolor abdominal generalizado, algo más intenso en hipogastrio, de 3 días de evolución, que asocia con vómitos en posos de café desde las 12h previas. Niega la ingesta de alcohol, tóxicos ni otros agentes corrosivos.
A la exploración destaca: tensión arterial 60/40, 120lpm, afebril, mal estado general con mala perfusión distal. Asocia bajo nivel de conciencia progresivo según nos comenta la familia, en el momento de la exploración solo responde a estímulos dolorosos. Abdomen blando y depresible, doloroso a la palpación generalizada, pero sin irritación peritoneal.
Analítica de ingreso destaca Hb 14,5mg/dl; 12.300 leucocitos con el 78% de neutrófilos. Glucemia de +1000; creatinina 4,95 (previa 0,8); sodio 118; potasio 3,02; cloro 72, Ph 7,08; PCO2 87,8 y HCO3 9,4.
Tras la primera valoración en urgencias el paciente se traslada a la UCI donde se estabiliza hemodinámicamente y se continúa con el tratamiento de hiperglucemia. Dado que el deterioro neurológico empeora se completa estudio con TAC craneal y punción lumbar sin alteraciones.
El paciente comienza con gran trabajo respiratorio y prácticamente sin respuesta a estímulos, midriasis, febril 38°C, por lo que se procede a la intubación orotraqueal. Se completa estudio con ecocardiograma sin alteraciones.
Al segundo día de ingreso se objetivan melenas y en SNG con lavados se observan restos hemáticos en forma de posos de café.
Se observa que la hemoglobina del ingreso 14,5mg/dl ha descendido a 9,3 en el control.
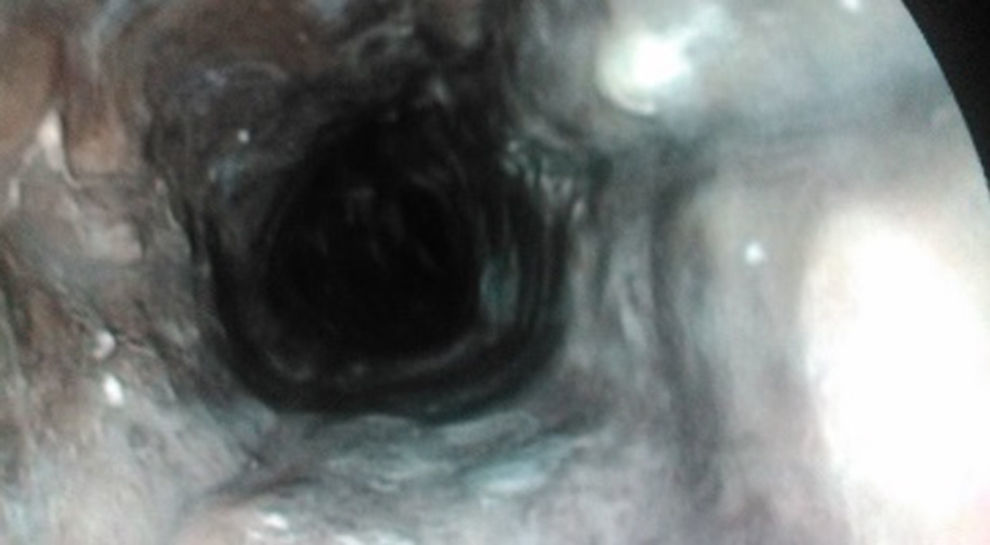
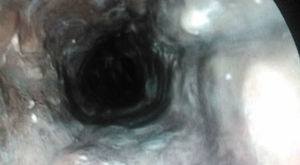
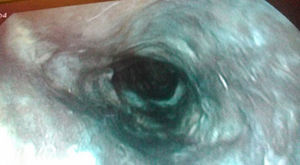
En gastroscopia se observa orofaringe con mucosa normal, esfínter esofágico superior con mucosa normal, desde la entrada en esófago se observa mucosa con un tono parduzco con exudados algodonosos tapizando toda la circunferencia esofágica, que no se desprenden en el lavado, con terminación abrupta de las lesiones a nivel de la unión gastroesofágica. Cámara gástrica y duodeno sin restos hemáticos ni lesiones mucosas (fig. 1).
Recomendamos retirar sonda nasogástrica y nutrición enteral, pautar IBP iv, nutrición parenteral y realizar TAC tórax para descartar complicación a nivel del mediastino. La TAC describe ligero engrosamiento de pared esofágica sin datos de perforación ni de mediastinitis.
Tras 3 semanas en la UCI el paciente pudo ser dado de alta a planta con inicio de tolerancia, retirada de nutrición parenteral, buena tolerancia a líquidos y triturados, pero a solidos presenta dolor. A los 15 días el paciente pudo ser dado de alta con buena tolerancia oral, aunque persisten nudos con alimentos sólidos. Sigue revisiones en consulta de medicina interna y endocrinología.
La ENA es una entidad bastante rara. Ben-Soussan et al.1 describen una incidencia del 0,2% (8 casos en 3.900 endoscopias), mientras que Wallberg et al. reportan una incidencia de 0,008% (6 casos en 78.847)2. La primera descripción endoscópica fue informada por Goldenberg en 1990, aportando 2 casos3. Desde entonces menos de 200 casos han sido comunicados. Siendo más frecuente en varones a partir de la sexta década, con alguna enfermedad crónica concomitantes, como diabetes (nuestro caso)4, enfermedad neoplásica, la desnutrición calórico-proteica, la hipertensión arterial, el alcoholismo y la enfermedad coronaria entre otras5, la condición común en la mayoría de los casos fue shock/hipotensión mantenida como han descrito Day y Sayegh en una revisión de 112 casos6–10.
La forma de presentación típica es un sangrado digestivo alto en forma de vómitos en posos de café o melenas. En la exploración endoscópica la afectación esofágica puede variar desde el tercio distal hasta la totalidad del esófago, afecta a la totalidad de la circunferencia11,12. Siendo típico de este síndrome la interrupción de las lesiones a nivel del cardias como ocurre en nuestro caso. No es necesaria la confirmación anatomopatológica11,12, pero en caso de tomar biopsias suelen describir mucosa escamosa con erosión o ulceración, extensa necrosis y trombosis vascular subyacente, descartándose otras posibles causas como infecciones virales, bacterianas u hongos8. La biopsia es recomendada en casos de duda para realizar diagnóstico diferencial con otras entidades como melanosis, seudomelanosis, melanoma, acantosis nigricans, exposición a polvo de carbón, intoxicación con tinturas y ocronosis2,13. Siempre se descartará otras causas conocidas, como la ingesta de cáusticos u otros agentes lesivos para el esófago que normalmente conllevan lesiones a nivel de orofaringe y/o gástricas. Es recomendable la realización de una TAC de tórax, para descartar la perforación esofágica, mediastinitis u otras posibles complicaciones asociadas.
El manejo básico de esta enfermedad se inicia con medidas de soporte hemodinámico, reposo intestinal en los primeros días, soporte nutricional parenteral, además del adecuado manejo específico de las enfermedades subyacentes. La antibioticoterapia de amplio espectro y los inhibidores de la bomba de protones constituyen sus otros 2 pilares terapéuticos. Los primeros son usados en caso de sospecha de sepsis y los segundos para evitar el daño del ácido gástrico sobre la mucosa esofágica. Algunos autores recomiendan previo al inicio de la tolerancia oral o junto con la misma el uso de sucralfato. La SNG solo se recomienda si existe obstrucción del tracto de salida gástrico por estenosis o en caso de vómitos incoercibles2,14. La mortalidad a pesar de unas correctas medidas de estabilización es alta, en torno el 30-50% según las series. Las complicaciones incluyen perforación esofágica, abscesos y mediastinitis, así como fibrosis y estenosis esofágicas, que pueden tratarse con dilataciones endoscópicas repetidas y en algunos casos excepcionales pueden requerir cirugía5,15.
Por ultimo resaltar que la ENA es una entidad poco frecuente pero su incidencia se eleva en paciente críticos, de elevada edad y que presentan melenas o vómitos en posos de café. Por esta razón en estos pacientes se debe intensificar medidas de soporte para conseguir adecuada estabilización hemodinámica y minimizar las complicaciones. Una vez diagnosticada completar estudio con un TAC de tórax y mantener correcto soporte nutricional hasta conseguir la recuperación mucosa.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.