INTRODUCCIÓN
Aunque hasta las últimas décadas el tema del cumplimiento terapéutico no ha adquirido un papel relevante en la literatura científica, ya desde hace siglos era un problema señalado. En este sentido, son conocidos los comentarios de Platón sobre la importancia de incidir sobre la correcta toma de la medicación o los de Hipócrates sobre la tendencia de algunos pacientes a abandonar los tratamientos y a mentir al médico cuando les interroga al respecto.
Actualmente diversas denominaciones hacen referencia al mismo concepto; cumplimiento, observancia, adherencia... son algunos de los distintos términos empleados, cada uno de ellos con sus defensores y detractores, y no existe una aceptación unánime de ninguno de ellos.
Existen múltiples definiciones del término cumplimiento terapéutico. De forma simple se puede decir que representa la concordancia entre las instrucciones dadas y las conductas seguidas. La definición más comúnmente aceptada es la propuesta inicialmente por Haynes y Sackett y avalada posteriormente por un grupo de expertos de la Organización Mundial de la Salud (OMS) que define al cumplimiento como "el grado hasta el cual la conducta del paciente, en términos de tomar medicamentos, seguir dietas o realizar cambios en el estilo de vida, coinciden con la prescripción clínica". Existe cierto acuerdo al considerar como cumplidor a aquél que sigue dichas recomendaciones en un rango del 80-110%. Otra definición de interés, porque nos da una aproximación a su importancia, es la propuesta por Gil en la que lo define como "la distancia que media entre la eficacia y la efectividad de un fármaco".
Aunque en este artículo vamos a referirnos exclusivamente a adherencia a tratamientos farmacológicos, hay que recordar que también se considera incumplimiento a la falta de asistencia a citaciones, la no realización de actividades preventivas programadas, etc.
Existe cierta controversia respecto a si hay que considerar el error en el seguimiento del tratamiento como incumplimiento o no, ya que algunos autores consideran que si bien existe incumplimiento, éste es realizado de forma involuntaria. Desde un punto de vista práctico, es un tema irrelevante y debe ser considerado como incumplimiento, dado que la importancia viene dada no por la voluntariedad sino por las consecuencias que de él se derivan.
Blackwell ha propuesto clasificar el incumplimiento terapéutico en función de su origen y así habla de incumplimiento por omisión (suspensión del tratamiento por olvido, mejoría, efecto adverso, etc.), incumplimiento por alteración en la posología (alteración de la dosis, intervalo, duración, etc.) e incumplimiento por seguimiento de tratamientos no prescritos (automedicación).
IMPORTANCIA
Podemos realizar una aproximación al importante papel desempeñando por el incumplimiento terapéutico en nuestra práctica clínica diaria a través de una breve revisión de dos aspectos fundamentales: su frecuencia o magnitud y sus repercusiones en la práctica.
Magnitud del problema
Dos datos iniciales permiten una primera aproximación a la verdadera magnitud del incumplimiento terapéutico: según diferentes estudios entre el 5 y el 20% de las recetas prescritas por los profesionales ni siquiera son retiradas de las oficinas de farmacia y, además, de las que son retiradas, un 20% de los pacientes no recuerda la posología prescrita, lo que condiciona la correcta utilización y, por tanto, un aumento del incumplimiento.
Sin ser motivo de esta revisión, hay que recordar muy brevemente que las mayores tasas de falta de adherencia terapéutica se producen cuando el tratamiento prescrito es una dieta o un cambio en los estilos de vida, donde las distintas publicaciones lo sitúan en cifras superiores al 75%.
Existen múltiples publicaciones que aportan datos de nuestro entorno referentes a la falta de adherencia tanto en patologías agudas como en crónicas. Tomando el tratamiento antibiótico como ejemplo de tratamiento agudo tipo, diferentes estudios publicados en nuestro país hablan de porcentajes siempre superiores al 30% de incumplimiento, llegándose en alguno de ellos a cifras superiores al 60% de incumplimiento.
Son también diversos los estudios que han investigado las cifras de incumplimiento terapéutico en diferentes patologías crónicas como la hipertensión arterial, la diabetes mellitus, la dislipemia, la depresión, etc. Las cifras obtenidas son así mismo preocupantes, con cifras medias de incumplimiento que rondan el 35-50%.
Todos estos datos hacen que habitualmente se empleen dos reglas para hablar de las cifras de incumplimiento: la regla de los tercios y la regla de los cuartos. La regla de los tercios, propuesta por Sackett, indica que un tercio de los pacientes cumple bien, un tercio regular y un tercio mal. La regla de los cuartos, propuesta por Weintraub, dice que un cuarto de los pacientes son cumplidores, un cuarto cumplidores irregulares, un cuarto incumplidores y el cuarto restante hipercumplidores.
Repercusión
El incumplimiento terapéutico presenta diversas e importantes repercusiones negativas (tabla 1) que han llevado a afirmar a la OMS, a través de un informe técnico, que "aumentar la adherencia terapéutica puede tener un impacto más grande en la salud que cualquier avance en las terapias [...]".
Reducción de la eficacia
La falta de la toma del medicamento o su incorrecta toma condiciona (reduce) la eficacia del tratamiento. Existen investigaciones que demuestran esta pérdida de eficacia en procesos tan dispares como hipertensión arterial, síndrome de inmunodeficiencia adquirida o patología psiquiátrica. En este sentido, un reciente metaanálisis publicado por Simpson ha demostrado la asociación entre la adherencia terapéutica y la disminución de la mortalidad (odds ratio 0,55; intervalo de confianza al 95%: 0,49-0,62).
Además, conlleva un problema en la correcta evaluación de los resultados terapéuticos obtenidos. Existen estudios que han puesto de manifiesto que en múltiples ocasiones la necesidad de un segundo fármaco para curar/controlar un proceso viene determinada por la falta de adherencia al primero.
Aumento de resistencias
El incumplimiento terapéutico y la automedicación en los procesos infecciosos son dos de las principales causas del aumento de resistencias. En un artículo publicado hace unos años, Alós ya indicaba que la alteración del ecosistema microbiano con la aparición de resistencias es el principal riesgo de la falta de adherencia terapéutica en los tratamientos con antibióticos.
Aumento de la automedicación
En múltiples ocasiones los fármacos sobrantes que no han sido tomados pasan a formar parte del botiquín familiar, pudiendo ser utilizados como automedicación ante nuevas situaciones que el paciente reconoce como similares a la que motivó la prescripción inicial.
Alteración en la relación médico-paciente
Está constatado que una correcta relación médico-paciente favorece el cumplimiento, pero también existen datos que apuntan a que la falta de adhesión al tratamiento prescrito incide de forma negativa en dicha relación porque el profesional pierde la confianza en el paciente sobre el seguimiento de sus indicaciones y porque el paciente, a su vez, pierde la confianza en el profesional al persistir el cuadro que la falta de observancia no permite curar/controlar.
Alteración de los resultados de los estudios de investigación
Del mismo modo que los resultados en la práctica clínica están condicionados por la adherencia terapéutica, los resultados de los estudios de investigación quedan igualmente condicionados por el cumplimiento. Por dicho motivo, los ensayos clínicos suelen estudiar y aportar en su publicación las tasas de cumplimiento existentes.
Aumento de los costes sanitarios
Existen múltiples estudios que han evidenciado una relación directa de la falta de adherencia terapéutica con el aumento de la morbimortalidad debido a la pérdida de eficacia del tratamiento ya comentada. Según datos de distintas investigaciones publicadas, cuando existe incumplimiento casi dos tercios de los pacientes generan una nueva consulta y más de la mitad consumen un nuevo fármaco con un alto porcentaje de automedicación y más de un 5% de los ingresos hospitalarios están relacionados con falta de adherencia.
Aumento de los costes económicos
No existe una cuantificación de los costes económicos del incumplimiento terapéutico, pero es fácil de intuir que son elevados tanto a través de los costes sanitarios directos (mayor morbimortalidad, mayor número de ingresos hospitalarios, etc.) como de los costes indirectos (incapacidad laboral, disminución de productividad, costes sociales, etc.).
ETIOPATOGENIA
Mecanismo de producción
La adherencia se inicia con la aceptación del tratamiento, que es un acto momentáneo, y esta aceptación debe reeditarse a lo largo del tiempo en la toma de cada dosis. Existen diversas teorías que tratan de explicar el origen del incumplimiento y pueden ser agrupadas en dos grandes grupos: creencias en salud y teoría cognoscitiva.
Las teorías agrupadas en el concepto de creencias en salud establecen que el núcleo principal que lleva al paciente a cumplir o no un determinado tratamiento prescrito está en relación con su percepción de su propio nivel de salud (limitación funcional, gravedad, etc.), los conocimientos de los riesgos potenciales del proceso padecido, los conocimientos de las consecuencias de seguir o no la prescripción pautada y las dificultades encontradas en el seguimiento del mismo. Muchas de las estrategias que comentaremos en el apartado de intervenciones tienen como base esta teoría.
La teoría cognoscitiva se fundamenta en el principio de que muchos de los incumplimientos son de carácter involuntario, ya sea por no haber comprendido las instrucciones recibidas, por no recordarlas o por haber olvidado el tratamiento. Intervenciones que comentaremos, como dar información escrita del tratamiento o los recordatorios periódicos del mismo, se basan en esta teoría.
Probablemente la combinación de ambas teorías nos permita acercarnos al verdadero origen del incumplimiento, existiendo una parte de incumplimiento cognitivo (involuntario) y una parte voluntario en relación con sus creencias en salud. Pero independientemente de las connotaciones teóricas, un dato irrefutable es que el paciente tiene la decisión final de decidir qué medicamentos toma, cuándo, en qué dosis y cómo los toma y durante cuánto tiempo.
Las distintas causas aducidas por los pacientes como motivo para incumplir un tratamiento aparecen recogidas en la tabla 2; conocer estas causas alegadas nos ayudará a identificar las potenciales estrategias de intervención. Entre estas causas referidas destacan, por su frecuencia, el olvido, el desconocimiento, la desmotivación, la curación y la presencia o el miedo a una reacción adversa. El concepto de "vacaciones farmacológicas" (por ejemplo, fines de semana, vacaciones, etc.) hace referencia al descanso periódico de la toma de la medicación con reinicio ulterior. También hay que mencionar que un porcentaje nada desdeñable de los incumplimientos se deben a la recomendación de otro profesional.
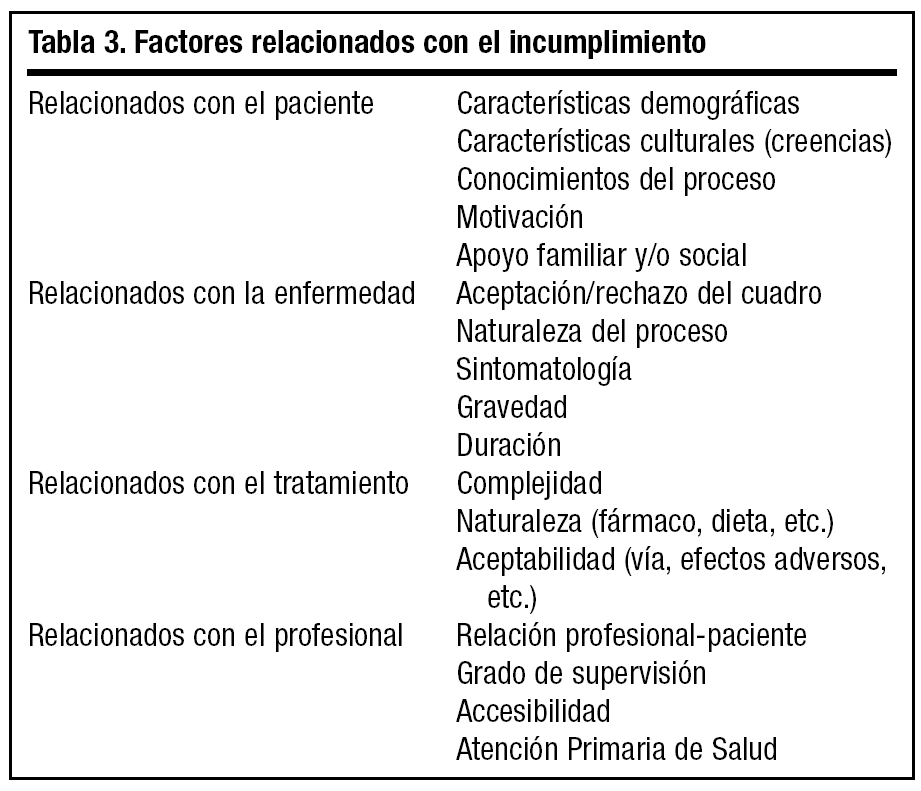
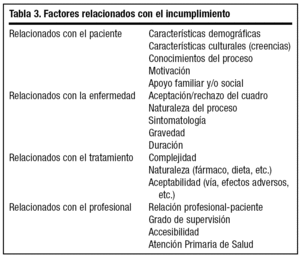
Factores relacionados (tabla 3)
A través de distintas investigaciones se han identificado más de 200 variables relacionadas con el proceso de cumplimiento terapéutico. A efectos de exposición, aunque muchas de ellas pueden pertenecer a diversos apartados, podemos agruparlas en:
Factores relacionados con el paciente
Aunque en algunos estudios parece que existen mayores tasas de incumplimiento en personas jóvenes y ancianas, no hay suficientes evidencias que permitan relacionar el incumplimiento con características demográficas. Por el contrario, la adherencia terapéutica sí está influenciada por distintas características culturales del paciente, como los modelos de referencia, las creencias y valores, etc.
La mayoría de estudios también han encontrado relación entre mayores conocimientos del paciente (de su enfermedad, de los beneficios del tratamiento, de los potenciales efectos adversos del mismo, etc.) y mayor cumplimiento del tratamiento. Es importante recordar que muchos pacientes exponen quejas relativas a la escasa información recibida respecto a su enfermedad y el tratamiento.
La motivación desempeña un papel importante en la adherencia y, a su vez, está influida por la sintomatología percibida, sus creencias y valores, la relación médico-paciente, el apoyo familiar y social, etc.
Por último, el apoyo familiar y del entorno interviene de forma activa en el proceso de adherencia terapéutica; existen investigaciones que encuentran una relación estrecha entre escaso apoyo familiar y mayores tasas de incumplimiento.
Factores relacionados con la enfermedad
Distintas publicaciones de estudios han evidenciado la relación de la observancia terapéutica con distintos factores relacionados con la enfermedad como son el rechazo o aceptación del cuadro, la naturaleza del mismo, la sintomatología, la gravedad del cuadro y la duración del proceso.
El rechazo o la aceptación de la enfermedad, que estaría "a caballo" entre los factores de la enfermedad y los factores del paciente, guarda una relación directa con la adherencia terapéutica y para algunos autores el incumplimiento es una forma inconsciente de rechazo del proceso.
La naturaleza del cuadro influye, probablemente de forma indirecta, en la adherencia, y así la presencia de cuadros de origen psiquiátrico, el deterioro cognitivo, etc., favorecen el incumplimiento.
Por otra parte, diversos estudios han demostrado que la presencia de sintomatología influye de forma positiva en el seguimiento de las recomendaciones dadas. Así, es fácil de entender que existan altas tasas de incumplimiento en procesos asintomáticos, como la dislipemia, y que el tratamiento sea suspendido cuando los síntomas desaparecen, como en el caso de los cuadros infecciosos. La gravedad real del proceso o la percepción de una supuesta gravedad por parte del paciente es otro factor que contribuye al cumplimiento y, de forma inversa, los cuadros considerados como banales favorecen la falta de observancia.
Por último, pero no por ello menos importante, hay que comentar que en cuadros crónicos la duración del proceso influye de forma negativa en el cumplimiento con tasas progresivamente mayores de incumplimiento en el curso evolutivo del cuadro.
Factores relacionados con el tratamiento
En primer lugar hay que mencionar la naturaleza del tratamiento: el incumplimiento es mayor en tratamientos que implican modificaciones en el estilo de vida, cambios de hábitos o medidas dietéticas. La aceptabilidad del tratamiento, que lógicamente tiene un papel trascendental en su seguimiento, está influida por factores relacionados con el tratamiento, como su naturaleza, su interferencia con actividades de la vida diaria, sus efectos adversos, etc., pero también con características del propio paciente o del proceso.
La necesidad de tomar varios fármacos de forma simultánea, de varias dosis diarias, la vía de administración, la interferencia con actividades diarias, etc., en resumen, la complejidad del tratamiento, se asocia de forma clara con mayores tasas de abandono.
Factores relacionados con el profesional
Una parte de la responsabilidad del incumplimiento terapéutico recae sobre los profesionales encargados de pautar y supervisar dicho tratamiento. La relación profesional-paciente tiene un papel destacado en la etiopatogenia del incumplimiento y existen diferentes estudios que han demostrado una estrecha relación entre ambos y la importancia de esta relación no sólo con el médico, sino también con otros profesionales encargados de la atención del paciente, entre los que destaca el personal de enfermería.
Los datos de algunos estudios han demostrado también la importancia del grado de supervisión; aquellos pacientes que consideran que son atendidos el tiempo suficiente o que se supervisa periódicamente su medicación tienden a ser mejores cumplidores que aquellos que tienen una opinión negativa de la atención recibida. Con connotaciones similares, también la accesibilidad al profesional influye de forma directa sobre el seguimiento de los tratamientos.
Las características básicas de la Atención Primaria de Salud (continuidad, globalidad, intimidad, etc.) sitúan a los profesionales de este nivel asistencial en un nivel contextual relevante para favorecer la adherencia terapéutica, pero sin por ello caer en el error de pensar que otros niveles asistenciales no tienen ninguna influencia sobre el problema.
DIAGNÓSTICO
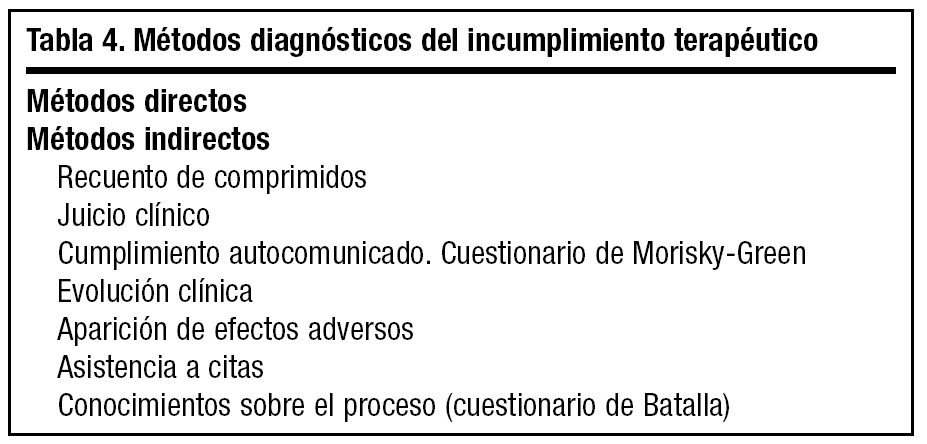
El incumplimiento terapéutico representa una situación cuyo diagnóstico no siempre resulta sencillo, debido, principalmente, a que no es fácil de predecir el comportamiento de cada paciente y a que no disponemos de ningún método diagnóstico de certeza que nos permita confirmar, sin margen de error, el grado de cumplimiento existente.
Los métodos diagnósticos existentes se clasifican de forma clásica en métodos directos y métodos indirectos (tabla 4).
Métodos directos
Se basan en la determinación de los niveles del fármaco, de sus metabolitos o de marcadores bioquímicos específicos del mismo en algún fluido corporal (sangre, orina, sudor, etc.).
Tienen la ventaja de ser métodos precisos y fiables, pero son caros, requieren una infraestructura técnica y, además, la obtención de niveles adecuados solamente garantiza el correcto cumplimiento de las dosis previas a la determinación. Por todo ello, se trata de métodos poco útiles para la práctica clínica diaria y quedan reservados para la investigación, para fármacos con rango terapéutico muy estrecho (por ejempo, digoxina) o para pacientes y situaciones muy concretas donde sea necesario su empleo.
Métodos indirectos
Presentan peores niveles de precisión y de fiabilidad que los métodos directos, pero por sus características son los más adecuados para el empleo en la práctica clínica diaria.
Recuento de comprimidos
Es considerado el método más fiable dentro de los métodos indirectos existentes y, por ello, es utilizado como método de referencia o "patrón oro" en la mayoría de estudios de validación de otros métodos.
Se calcula a través de una fórmula sencilla (porcentaje de comprimidos tomados del total de prescritos) y cifras entre el 80 y el 110% se consideran como de buen cumplimiento. Cuando el número de comprimidos sobrantes excede del previsto se trata con certeza de un caso de incumplimiento, pero cuando este número es igual o inferior al previsto puede tratarse de paciente con buen cumplimiento o a otros motivos (pérdidas, tiradas y no consumidas, etc.), por lo que el método tiende a infravalorar ligeramente el incumplimiento.
La fiabilidad del método aumenta si se realiza en el domicilio del paciente, si el paciente desconoce el motivo de la medición o si se realiza a través de dispositivos electrónicos diseñados para este fin.
Cumplimiento autocomunicado
Consiste en preguntar directamente al paciente sobre el seguimiento que realiza del tratamiento prescrito. Existe consenso sobre la importancia de cómo preguntar, ya que esto condiciona la validez y la fiabilidad de las respuestas; lo ideal es utilizar preguntas facilitadoras (que abren la puerta a una respuesta negativa del paciente) como por ejemplo: "en general es difícil tomarse diariamente la medicación, ¿es éste su caso?"; esta pregunta tiende a subestimar el incumplimiento aunque, al presentar una elevada especificidad, cuando el paciente afirma tomar menos de lo indicado prácticamente con total seguridad nos encontramos ante un paciente incumplidor.
Con frecuencia se utiliza un cuestionario, el cuestionario de Morisky-Green (tabla 5), para interrogar sobre la adherencia, pero sus resultados de validez son inferiores a los presentados por la pregunta facilitadora.
Juicio clínico
Representa el juicio de valor expresado por el profesional con relación a su opinión sobre el grado de cumplimiento de un paciente y, desde un punto de vista teórico, se basa en el conocimiento que el profesional tiene sobre los pacientes atendidos. Los resultados de validación no son nada favorables al método, ya que tienden a subestimar el incumplimiento.
Evolución clínica (control del proceso)
Parte de la premisa de que el buen cumplimiento garantiza la curación o el control del proceso y que, por lo tanto, el paciente mal controlado o no curado es incumplidor. Teniendo en cuenta la escasa consistencia de la premisa de partida, los resultados de validez son pobres, con tendencia a sobreestimar el incumplimiento.
En la misma línea argumental podríamos incluir la utilización de la presencia de efectos adversos de la medicación (la aparición de efectos adversos equivaldría a un adecuado cumplimiento), aunque sus resultados de validez son aún peores.
Cumplimiento de citas
El incumplimiento de las citaciones supone una forma de incumplimiento frecuente. La utilización de este método para evaluar la adherencia terapéutica se basa en que el paciente que acude a los controles pautados está interesado/preocupado por su salud y por lo tanto es un buen cumplidor, mientras que si no acude a las citas no se preocupa de su salud y por lo tanto no cumple los tratamientos. Cuando ha sido evaluado presenta pobres resultados de validez con tendencia a subestimar el incumplimiento.
Conocimientos de la enfermedad
Uno de los factores favorecedores de la observancia terapéutica es el conocimiento que el paciente tenga sobre su enfermedad y el tratamiento, por lo que cabría pensar que el paciente bien informado podría ser buen cumplidor y viceversa. A través de varios estudios se ha evaluado la utilidad del cuestionario de Batalla (tabla 6), ideado inicialmente para hipertensión arterial pero adaptado también a otras patologías, para valorar conocimientos sobre la enfermedad y su correspondencia con el cumplimiento, pero los resultados de validez obtenidos aportan una sensibilidad aceptable y una baja especificidad, con tendencia a sobreestimar el incumplimiento.
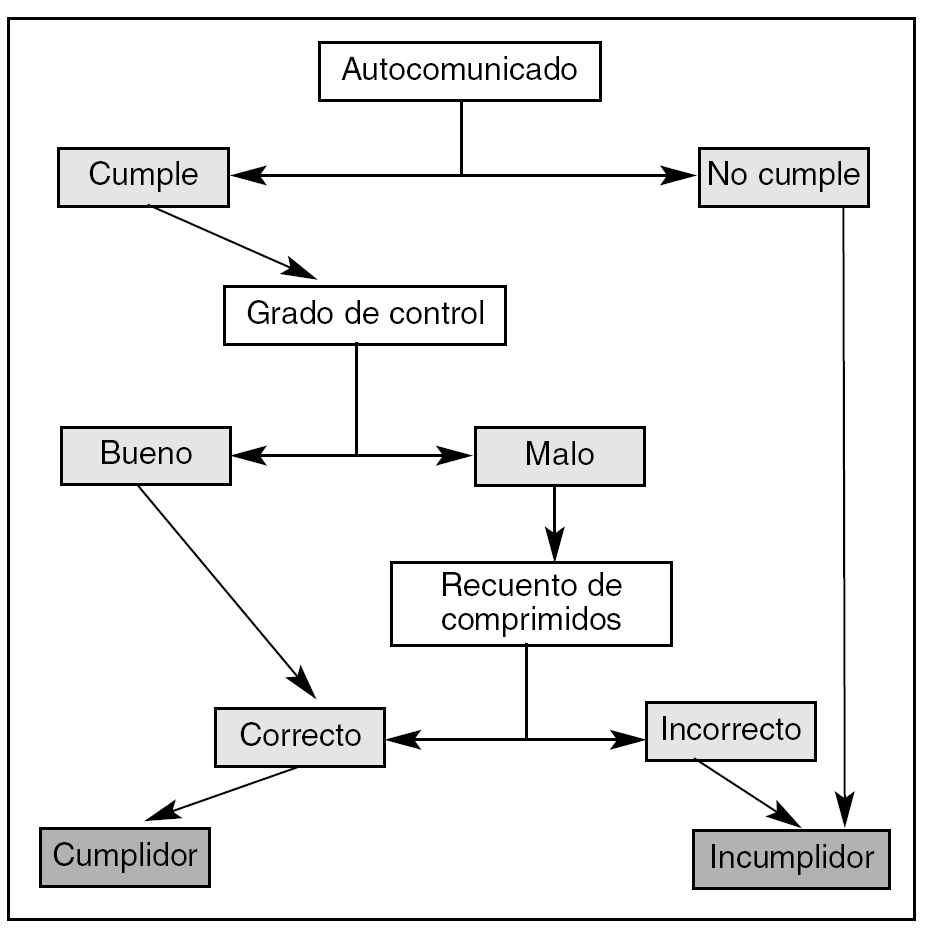
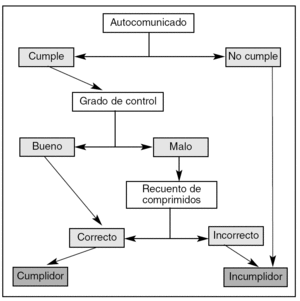
Dado que, como comentamos al inicio de este apartado, no existe ningún método perfecto, la mejor estrategia posible es la combinación de varios métodos. La figura 1 presenta un algoritmo diagnóstico de utilidad práctica para la consulta diaria.
Figura 1. Esquema diagnóstico del incumplimiento terapéutico.
INTERVENCIÓN
Como si se tratase de un cuadro patológico, el incumplimiento debe de ser abordado y tratado.
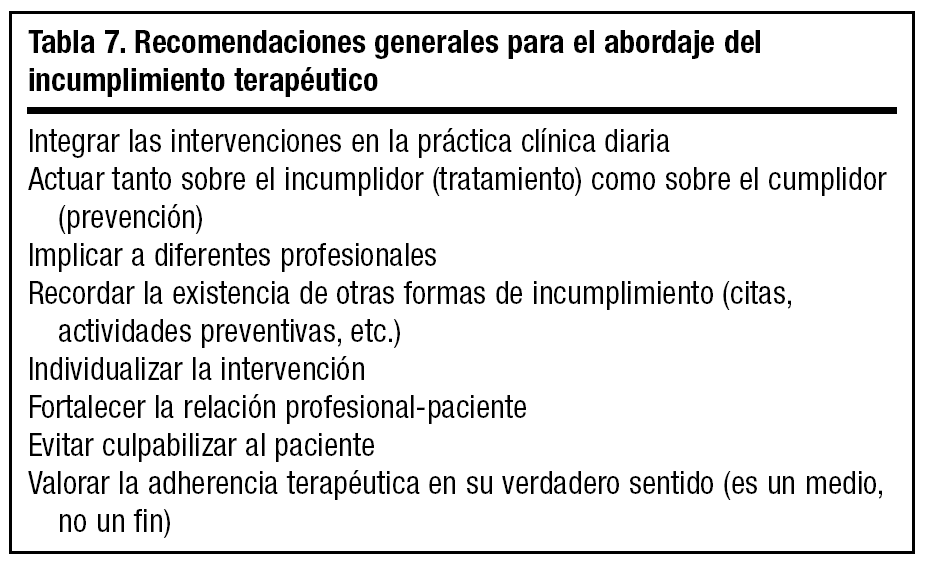
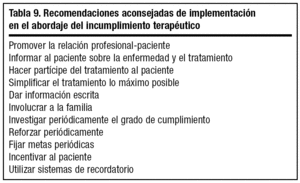
Recomendaciones generales (tabla 7)
Integrar las intervenciones en la práctica clínica diaria
Esta incorporación a nuestra práctica diaria permite, además de pasar a considerarse como una actividad más de nuestra práctica, aumentar su efectividad al poder acceder a un mayor número de pacientes. Las características que definen la atención prestada por los profesionales de Atención Primaria colocan a este nivel asistencial en un lugar de privilegio para la realización de actividades de esta índole, aunque otros niveles asistenciales puedan y deban desempeñar también un papel destacado en este tipo de actuaciones.
Actuar tanto sobre el incumplidor como sobre el cumplidor
Tal como indican algunos autores, las mismas estrategias que han demostrado cierto grado de utilidad en el abordaje del paciente incumplidor pueden ser igualmente útiles para la prevención del mismo. La implementación de medidas sencillas de forma preventiva puede hacer disminuir de forma significativa la tasa de pacientes incumplidores.
Implicar a diferentes profesionales
La detección y el abordaje del incumplimiento terapéutico no son competencia exclusiva del médico, y existen distintas evidencias que han demostrado la eficacia de intervenciones realizadas por otros profesionales. Una mención especial en este apartado son los profesionales de enfermería y los farmacéuticos de las oficinas de farmacia, ya que ambos grupos tienen una buena accesibilidad al paciente y con ellos éste mantiene una buena relación profesional-paciente, circunstancias que facilitan la eficacia de las intervenciones.
Recordar la existencia de otras formas de incumplimiento
Aunque no es el objetivo del presente artículo, debe tenerse presente que además del incumplimiento farmacológico existen otras formas de incumplimiento sobre las que también deberemos estar alerta para su detección y abordaje. Existen estudios que avalan la eficacia de intervenciones para estos otros tipos de falta de adherencia.
Individualizar la intervención
Dado el origen multifactorial del incumplimiento terapéutico, es fácil intuir que las intervenciones no puedan ser generalizadas, ya que estrategias útiles en determinadas situaciones dejan de serlo en otras. Las intervenciones deberían, por tanto, individualizarse en función de las características del paciente, la patología concreta padecida, la posología indicada, etc., pues no existe una estrategia única que obtenga los mejores resultados en todas las circunstancias.
Fortalecer la relación profesional-paciente
Tal como indica Barlett, la existencia de un marco de relación adecuado entre el profesional y el paciente facilita la elaboración de un plan terapéutico que el paciente asume como propio y ello contribuye al aumento de la adherencia terapéutica. Por otra parte, cuando existe una relación adecuada el paciente tiene menores dificultades en reconocer la existencia de incumplimiento, y este reconocimiento del problema coloca al paciente en una mejor situación de responder a las intervenciones que se le propongan.
Evitar culpabilizar al paciente
Como ya hemos comentado en el apartado de etiopatogenia, el paciente no es más que uno de los factores implicados en el incumplimiento, por lo que no se debe descargar sobre él toda la responsabilidad. Algún autor ha recomendado que cuando un paciente incumpla nuestras prescripciones, antes de reprenderle por dicho motivo, sería conveniente recordar las múltiples ocasiones en las que nosotros mismos no seguimos las recomendaciones dadas en consensos o guías de actuación referentes a procesos diagnósticos y/o terapéuticos.
Valorar la adherencia terapéutica en su verdadero sentido
Por último, pese a todo lo comentado anteriormente en el artículo sobre el papel fundamental del cumplimiento terapéutico, debemos situar al problema en su verdadera dimensión; el cumplimiento terapéutico no es un fin sino un instrumento para obtener el objetivo final que es la curación o el control del proceso. Por este motivo, los estudios dirigidos a evaluar la eficacia de distintas intervenciones en la mejora del cumplimiento deberían de recoger también la modificación en resultados de salud obtenidos.
Estrategias de intervención
Gran número de investigaciones han evaluado la eficacia de distintas intervenciones para mejorar la observancia terapéutica; existen trabajos que evalúan intervenciones en patologías agudas y crónicas, intervenciones realizadas por distintos profesionales (médicos, enfermeras, farmacéuticos, etc.) y por dinamizadores no sanitarios, intervenciones de distinta naturaleza (educativa, motivacional, etc.), pero, tal como menciona Haynes en una reciente revisión Cochrane, muchos de ellos presentan limitaciones (tamaño muestral pequeño, escaso periodo de seguimiento, etc.) que condicionan la validez de sus resultados.
Aunque cada uno de los estudios revisados presenta sus características diferenciadoras, pueden ser agrupados en función del tipo de intervención (tabla 8).
Intervenciones simplificadoras del tratamiento
Existe constatación, a través de diferentes estudios, de la existencia de una relación directa entre la complejidad del tratamiento prescrito (interferencia con las actividades cotidianas, vía de administración, número de dosis diarias, etc.) y la falta de adherencia al mismo. Ello permite argumentar, desde un punto de vista teórico, que las intervenciones encaminadas a simplificar los tratamientos van a favorecer el cumplimiento.
En este sentido existen algunos trabajos publicados que han evaluado la reducción del número de tomas al día o la reducción en duración de dicho tratamiento, obteniéndose en general buenos resultados en cuanto a la mejora de la adherencia. Otros estudios han evaluado la simplificación del tratamiento a través de envases monodosis y/o de pastilleros recordatorio, pero sus resultados no han sido todo lo positivos que sería de esperar.
Aunque no existen ensayos clínicos que lo avalen, debemos mencionar que una práctica clínica basada en el uso racional del medicamento probablemente reduzca el número de fármacos prescritos y esto es una forma de simplificar el tratamiento.
Intervenciones informativas
Las distintas intervenciones evaluadas incluidas en este apartado utilizan como estrategia la aportación al paciente de conocimientos referentes a su enfermedad (pronóstico, complicaciones, tratamiento, etc.), con la argumentación de que un paciente con una información adecuada tenderá a adoptar las decisiones más oportunas para mejorar su salud (en este caso tenderá a mejorar su adherencia terapéutica).
En este grupo puede incluirse un alto porcentaje de las intervenciones evaluadas y que recojan metodologías diversas; actuaciones a través de información oral y/o escrita, intervenciones individualizadas o grupales, intervenciones realizadas por distintos profesionales, etc.
Los resultados generales hablan de una mejora en los conocimientos de los procesos por parte de los pacientes, pero sin que éstos repercutan de una forma significativa en el aumento de la observancia terapéutica ni en el control de los procesos. En base a ello, los expertos indican que la transmisión de información parece necesaria, y por tanto debe realizarse, pero que no es suficiente por sí sola para mejorar las cifras de cumplimiento.
Un aspecto a destacar es que, en contra de lo que podría pensarse, informar de los potenciales efectos adversos de los fármacos prescritos no disminuye el grado de cumplimiento de los tratamientos.
Intervenciones de refuerzo conductual o conductistas
Es conocido que cuando los pacientes creen en los beneficios del tratamiento y/o se sienten responsables del mismo tienden a cumplir dicho tratamiento, por lo que parece plausible que intervenciones que emplean técnicas de autocontrol, refuerzo conductual o autorresponsabilización encaminadas a aumentar la capacidad del sujeto en el manejo de su patología obtengan mejoras en las tasas de adherencia terapéutica.
Están publicadas diversas experiencias para la evaluación de intervenciones que pueden englobarse en este apartado (recordatorios periódicos, seguimiento exhaustivo, recompensas según el grado de control o de cumplimiento, etc.) Los resultados obtenidos no son unánimes, pero en un porcentaje importante de los casos se obtuvieron mejoras significativas tanto en el cumplimiento terapéutico como en el control del proceso.
Intervenciones basadas en la dinámica de grupos
La realización de este tipo de intervenciones se basa en que los expertos en el tema opinan que las técnicas grupales representan una estrategia útil para motivar a los pacientes, a través del aumento de sus conocimientos y del grado de confianza, con respecto al seguimiento de las recomendaciones pautadas.
Existen pocas experiencias publicadas con este tipo de intervenciones y los resultados son irregulares.
Intervenciones de apoyo familiar y/o social
Estarían incluidas en este grupo las intervenciones que buscan mejorar la adherencia terapéutica a través de la implicación de la familia y/o del entorno del paciente.
Existen trabajos cuya intervención se realiza a través de técnicas de terapia familiar que han obtenido resultados positivos tanto en mejora del cumplimiento como del control del proceso, pero su validez está limitada a determinados procesos ya que siempre se han realizado en enfermos con patología psiquiátrica y su utilidad para la práctica diaria es también limitada al precisar profesionales especializados. Otros trabajos han evaluado intervenciones que pueden ser asumidas por los profesionales de Atención Primaria, como por ejemplo el consejo familiar o la simple búsqueda de colaboración, pero éstos han obtenido resultados poco concluyentes.
Combinación de intervenciones
Dado el origen multifactorial del incumplimiento, es lógico pensar que la combinación de intervenciones sobre el mismo paciente puede resultar más eficaz que el empleo de métodos aislados.
Existe una gran diversidad de trabajos publicados con diferentes combinaciones de intervenciones (intervención informativa más intervención conductual, intervención informativa más apoyo familiar, combinación de tres intervenciones, etc.). En general, los resultados obtenidos son positivos tanto en términos de mejora de la adherencia al tratamiento como de mayor control del proceso.
La tabla 9 recoge una serie de recomendaciones generales de intervención que han sido propuestas por distintas asociaciones y sociedades científicas.
CONCLUSIONES RELEVANTES
El incumplimiento terapéutico, por su frecuencia y sus repercusiones, es un problema relevante para la práctica clínica diaria que afecta a tratamientos tanto agudos como crónicos.
Su origen es mutifactorial e intervienen factores relacionados con la enfermedad, el tratamiento, el paciente y el profesional.
No existe un método diagnóstico de certeza para su detección y es aconsejable la combinación de varios métodos.
Su abordaje debe realizarse desde una estrategia individualizada adaptada a cada caso. Han sido evaluadas intervenciones de distinta índole (simplificadoras del tratamiento, informativas, conductuales, dinámica de grupos, etc.), pero los mejores resultados se han obtenido con la combinación de intervenciones.
Correspondencia: R. Orueta.
Centro de Salud Sillería.
Sillería, s/n.
45001 Toledo. España.
Correo electrónico: roruetas@sescam.jccm.es
Recibido el 21-11-07; aceptado para su publicación el 18-12-07.
BIBLIOGRAFÍA RECOMENDADA
Burke LE, Dunbar-Jacob JM, Hill MN. Compliance with cardiovascular disease prevention strategies: a review of the research. Ann Behav Med. 1997;19:239-63.
Gil V, Pineda M, Martínez JL, Belda J, Santos ML, Merino J. Validez de 6 métodos indirectos para valorar el cumplimiento terapéutico en hipertensión arterial. Med Clin (Barc). 1994;102:532-6.
Griffith S. A review of the factors associated with patient compliance and the taking of prescribed medicines. Br J Gen Pract. 1990;40:114-6.
Haynes RB, Yao X, Degani A, Kripalani S, Grag A, McDonald HP. Intervenciones para mejorar el cumplimiento con la medicación (Revisión Cochrane traducida). En: La Biblioteca Cochrane Plus, 2006 Número 1. Oxford.
Houston N, Hill M, Kottke T and Expert Panel on Compliance. The multilevel compliance challenge: recommendations for a call to action. Circulation. 1997;95:1085-90.
Kripalani S, Yao X, Haynes RB. Interventions to enhance medication adherence in chronic medical conditions. A systematic review. Arch Intern Med. 2007;167:540-50.
Macharia WM, Leon G, Rowe BH, Stephenson BJ, Haynes RB. An overview of interventions to improve compliance with appointment keeping for medical services. JAMA. 1992;267:1813-7.
Márquez E, Casado JJ, Márquez JJ. Estrategias para mejorar el cumplimiento terapéutico. FMC. 2001;8:558-73.
McDonald HP, Garg AX, Haynes RB. Interventions to enhance patient adherence to medications prescriptions. Scientific review. JAMA. 2002;288:2868-79.
Orueta R. Estrategias para mejorar la adherencia terapéutica en patologías crónicas. Inf Ter Sist Nac Salud. 2006;29:40-8.
Orueta R. Evidencias disponibles para favorecer y mejorar la adherencia terapéutica. Rev Clin Med Fam. 2006;1:185-92.
Piñero F, Gil V, Donis M, Orozco D, Pastor R, Merino J. Relación entre el cumplimiento terapéutico y el grado de control en pacientes con hipertensión arterial, diabetes no insulindependiente y dislipemias. Med Clin (Barc). 1998;111:565-7.
Rigueira AI. Cumplimiento terapéutico. ¿Qué conocemos en España? Aten Primaria. 2001;27:559-68.
Sabate E. WHO. Adherente Meeting Report. Geneva: World Health Organization; 2001.
Salvador-Carulla L, Melgarejo C. Cumplimiento terapéutico. El gran reto del siglo XXI. Barcelona: Ars Médica; 2002.
Schroeder K, Fahey T, Ebrahim S. Intervenciones para mejorar el cumplimiento del tratamiento en pacientes con hipertensión arterial en ámbitos ambulatorios (Revisión Cochrane traducida). En: La Biblioteca Cochrane Plus, 2007. Número 2. Oxford.
Simpson SH, Eurico DT, Majumdar SR, Padwal RS, Tsuyuki RT, Varney J, et al. A meta-analysis of the association between adherence to drug therapy and mortality. BMJ. 2006;333:15-20.
Van Dulmen S, Sluijs E, Van Dijk L, de Ridder D, Heerdink R, Bensing J. Patient adherence to medical treatment: a review of reviews. BMC Health Services Research 2007;7:55. doic: 10.1186/1472-6963-7-55.
World Health Organization. Adherence to long-term therapies. Evidences for action. Geneva: WHO; 2003.