La embolia grasa se presenta principalmente en las fracturas de huesos largos, aunque puede asociarse a otro tipo de patologías y procedimientos que afecten a la médula ósea como osteomielitis, prótesis articulares y trasplantes de medula ósea1,2. También se ha descrito en nutrición parenteral con lípidos, trasplante e infartos renales, liposucción, histerectomía, pancreatitis, eclampsia, cetoacidosis, fármacos (corticoides, ciclosporina A, anestésicos inhalados)3. Se describe con mayor frecuencia en paciente jóvenes, si bien puede presentarse en cualquier etapa de la vida. La clínica se caracteriza por la tríada manifestaciones neurológicas, cutáneas/conjuntivales y respiratorias4.
Recientemente asistimos a una paciente anciana que presentó un síndrome de embolia grasa con grave afectación neurológica tras la colocación de una prótesis de rodilla. Dada la alta frecuencia de prótesis articular en ancianos y la gravedad de esta complicación, creemos de interés su comunicación.
Mujer de 82 años, con antecedentes de hipertensión bien controlada, que había sido intervenida de prótesis de rodilla izquierda y de fractura de tobillo izquierdo con anterioridad. Ingresó de forma programada para colocación de prótesis total de rodilla derecha con anestesia general y colocación de manguito neumático para evitar sangrado operatorio. Esta intervención requiere de fresado, tanto de la medular ósea femoral como tibial para la sujeción de los vástagos de la prótesis. No presentó complicaciones iniciales y el sangrado fue escaso. A las 2h de la intervención presentó disminución brusca y grave del nivel de consciencia e insuficiencia respiratoria aguda. Se practicó una TC craneal que no evidenció patología isquémica o hemorrágica aguda, y ante la sospecha de tromboembolismo pulmonar se practicó una TC torácica helicoidal que lo descartó y que mostraba un patrón alveolar bilateral compatible con edema agudo de pulmón. Ingresó en la UCI, donde por GCS (coma Glasgow score) < 9 se realizó intubación orotraqueal y conexión a ventilación mecánica. En la exploración física destacaba la existencia de petequias subconjuntivales. Con la sospecha de embolia grasa, se practicó un RM de cráneo que mostraba alteraciones focales en difusión a nivel de la sustancia blanca periventricular y centros semiovales y a nivel protuberancial que sugerían pequeñas lesiones isquémicas en relación a émbolos, que apoyaba el diagnóstico. Con el diagnóstico de embolia grasa se inició tratamiento corticoideo. A los 16 días de ingreso se practicó traqueotomía percutánea, tolerando posteriormente la ventilación espontánea en tubo en T. Tras el tratamiento, se evidenció una lenta mejoría neurológica hasta llegar a un GCS oscilante entre 10 y 11. Fue trasladada a la unidad de geriatría aguda de nuestro hospital para continuar su tratamiento y estudio. La embolia grasa con grave afectación neurológica se asocia a foramen oval permeable7, por lo que se solicitó ecocardiograma, que no se realizó debido a su fallecimiento por probable broncoaspiración.
La manipulación intramedular que se realiza al colocar una prótesis articular es una causa conocida de embolia grasa1,2 y probablemente infradiagnosticada en ancianos.
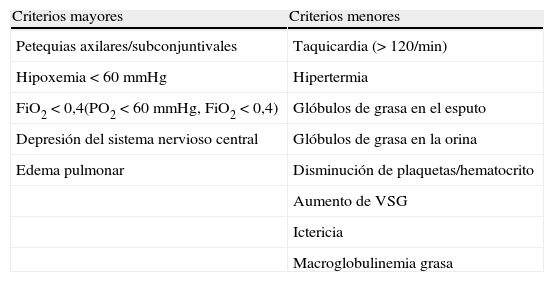
Para facilitar el diagnóstico de embolia grasa se han propuesto unos criterios mayores y otros menores según Gurd4 (tabla 1). Nuestro paciente cumple con 3 criterios mayores y 4 menores, por lo que existe una sospecha alta de embolia grasa.
Clasificación de criterios mayores y menores según Gurda
| Criterios mayores | Criterios menores |
| Petequias axilares/subconjuntivales | Taquicardia (> 120/min) |
| Hipoxemia < 60 mmHg | Hipertermia |
| FiO2<0,4(PO2<60 mmHg, FiO2<0,4) | Glóbulos de grasa en el esputo |
| Depresión del sistema nervioso central | Glóbulos de grasa en la orina |
| Edema pulmonar | Disminución de plaquetas/hematocrito |
| Aumento de VSG | |
| Ictericia | |
| Macroglobulinemia grasa |
Para el diagnóstico se requiere por lo menos un criterio mayor y cuatro de los criterios menores4,5.
La clínica puede aparecer desde las primeras horas hasta 72h después del traumatismo. En nuestro caso, la clínica se presentó de forma aguda a las 2h después de la intervención, con depresión del nivel de conciencia e insuficiencia respiratoria.
En la TC cerebral se han descrito signos sugestivos de la embolia grasa, como focos de hipodensidad o infartos hemorrágicos localizados, pero en la mayoría pueden ser normales6, como reportamos en nuestra paciente.
La RM cerebral en secuencia de difusión muestra focos hiperintensos sobre todo en sustancia blanca6. Se ha reportado en la literatura que el número de lesiones se correlaciona con la escala Glasgow7. En nuestra paciente la RM craneal evidenció lesiones en difusión que apoyaron el diagnóstico.
Las afectaciones neurológicas graves de la embolia grasa se han asociado a la presencia de foramen oval permeable8,9. El foramen oval está presente en el 20% al 34% de la población. No pudimos confirmar su presencia, por fallecimiento de la paciente.
El síndrome de embolia grasa es poco frecuente en la población general y son pocos los casos descritos en la literatura en pacientes ancianos. Como en el caso presentado, este diagnóstico debe incluirse en el diagnóstico diferencial de depresión neurológica e insuficiencia respiratoria tras prótesis articular, incluso en el anciano.