INTRODUCCION
La mamografía es en la actualidad el método no invasivo de mayor exactitud en el diagnóstico del cáncer de la mama con una sensibilidad media del 80-90 %1-3. Es asimismo el único método comprobado capaz de detectar el cáncer mamario no palpable. La mamografía permite la detección de cánceres de diámetro más pequeño, con menos metástasis en los ganglios linfáticos y mayor tasa de sobrevida.
Dentro de las imágenes mamarias sospechosas destacan las microcalcificaciones que pueden estar asociadas a una tumoración de características malignas, o bien detectarse regional o aisladamente constituyendo en este último caso uno de los signos mamográficos más precoces en la detección del cáncer mamario. Son frecuentes detectándose en un 70 % de los tumores malignos diagnosticados por mamografía4 y en un 30 a 40 % de todos los carcinomas2. Las calcificaciones malignas suelen ser pequeñas, numerosas, finamente arracimadas y variables en tamaño, densidad y forma apareciendo a menudo como "granos de arena" o moldes de los conductos. La presencia de microcalcificaciones con rasgos mamográficos sugestivos de malignidad requieren siempre el estudio biópsico.
La dilatación aislada de conducto también puede ser el único signo de un carcinoma intraductal y, asimismo, una distorsión arquitectural localizada. El edema localizado o acompañando a nódulos o infiltraciones más o menos definidas o bien generalizado, o una densidad asimétrica, sobre todo en mamas densas, pueden ser un signo precoz de un carcinoma. En el Breast Cancer Detection Demonstration Projects (BCDDP)1 este signo fue el más frecuentemente pasado por alto en el diagnóstico del cáncer.
La localización preoperatoria de microcalcificaciones consiste en colocar un marcador interno para dirigir una biopsia quirúrgica3,5. Esta técnica conocida desde hace años ha ido perfeccionándose gracias a los avances técnicos que posibilitan una localización más exacta de la lesión; varían desde un simple método de estimación de los puntos de entrada cutáneos a partir de las mamografías, hasta modernos, costosos y complejos equipos computarizados5 incorporando la utilización de guías con plantillas fenestradas y posteriormente la biopsia por estereotaxia.
En la guía con plantillas el aparato compresor se fija a un equipo mamográfico estándar con 70 agujeros de 7 mm de diámetro, marcados por un sistema de coordenadas de letras grabadas de tipo rectangular. El procedimiento requiere menos maniobras de colocación y la guía puede alcanzar la lesión (± 2 mm) en el 90 % de los casos. La colocación de la guía bajo control estereotáxico es un método más certero y permite una precisión de ± 1 mm en el 90 % de los casos. La guía estereotáxica con aguja gruesa permite asimismo realizar un diagnóstico histopatológico de lesiones sospechosas mediante un método no quirúrgico.
MATERIAL Y MÉTODOS
Desde el punto de vista radiológico aplicamos a las lesiones mamarias el protocolo clasificatorio del Colegio Americano de Radiólogos (ACR) que clasifica las lesiones desde el punto de vista mamográfico y radiológico en 5 grados: Breat Imaging Reporting and Data System (BIRADS): BIRADS I, normal; BIRADS II, lesión benigna; BIRADS III, probablemente benigna; BIRADS IV, sospechosa de malignidad, y BIRADS V, lesión maligna.
Dentro del diagnóstico de las lesiones no palpables de mama (LNP), si la lesión era visible por ecografía, se realizaba de entrada biopsia cerrada con aguja gruesa BAG o "tru-cutt", dirigida por ecografía realizándose generalmente tres pases con introducción paralela a la pared cuidando de que la punta avanzara en el disparo 2 cm. La sensibilidad generalmente aceptada es del 97 %6, siendo deseable su utilización frente a la biopsia por estereotaxia en razón de su mayor confort, aceptabilidad, aumento del rendimiento del mamógrafo (sin interrupciones) y trabajar en tiempo real. No obstante, en el caso de distorsiones arquitecturales o microcalcificaciones agrupadas en áreas no visibles por ecografía, se realizó biopsia estereotáxica.
Dentro del protocolo asistencial de nuestra Unidad de Mama practicamos biopsia cerrada con aguja gruesa BAG y/o biopsia quirúrgica mediante marcadores arpón-guía en todas las lesiones clasificadas como BIRADS IV y V. En caso de corebiopsia negativa o no valorable y lesión sospechosa, se recurrió a la biopsia quirúrgica con marcadores radiológicos y comprobación radiológica inmediata de la idoneidad de la pieza quirúrgica resecada.
Nuestro protocolo diagnóstico en lesiones no palpables (LNP) de mama se resume en este esquema:
Aumento de la densidad asimétrica: si existía lesión ecográfica (sospechosa) se practicaba punción bajo guía ecográfica.
En distorsiones arquitecturales: biopsia quirúrgica dirigida por arpón.
Microcalcificaciones agrupadas: de entrada se practicaba biopsia cerrada con aguja gruesa (sensibilización intermedia 85 %)6. En caso de punción negativa o no valorable, se realizó exéresis con arpón. Si las microcalcificaciones estaban agrupadas en un área < 2 cm, se practicó biopsia con arpón; si las microcalcificaciones se extendían más de 1 cuadrante, se practicaba biopsia estereotáxica.
Las lesiones BIRADS III corresponden a lesiones probablemente benignas, las cuales presentan una incidencia de cáncer entre el 0,5 y el 1,7 %. En nuestra Unidad de Mama, al igual que múltiples autores americanos, aplicamos en los BIRADS III una conducta expectante dada la baja frecuencia de carcinoma en estas lesiones, pero aplicamos un protocolo de seguimiento periódico, mamografía unilateral a los 6 meses y bilateral a los 12, 24 y 36 meses. En caso de variación en el tamaño o en las características de las lesiones, practicamos asimismo biopsia auxiliada con marcadores radiológicos.
La exéresis quirúrgica con marcaje radiológico con arpón-guía se realizó siguiendo las siguientes premisas:
1. Entrada lo más directa posible sobre la punta del arpón (no sobre la base).
2. Cálculo de coordenadas.
3. Exéresis suficientemente amplia.
4. Marcaje de bordes.
5. Radiografía de la pieza resecada.
6. Selección del área para biopsia por congelación.
La biopsia quirúrgica con exéresis dirigidas con arpón-guía fue utilizada siempre que existía una discordancia entre la histología y el hallazgo radiológico, es decir, cuando existía una lesión con alta sospecha de malignidad (BIRADS IV y V) y punción biópsica negativa o no valorable. Asimismo fue utilizada, de entrada, en casos de distorsiones arquitecturales y microcalcificaciones segmentarias.
El marcaje de las lesiones mamarias sospechosas con arpón se realizó siempre que fue posible con control ecográfico; por el contrario, en el caso de microcalcificaciones sin lesión nodular evidente y distorsiones arquitecturales, el marcaje se realizó por estereotaxia.
Todos los marcajes radiológicos fueron realizados en nuestro centro por los radiólogos de la unidad. Hemos utilizado como marcadores arpón-guía los modelos tipo MD-TECH 20 Gx5 y 20 Gx7.5 así como el BARD 20 Gx7.7, 20 Gx10 y 20 Gx13.
Se realizó siempre radiografía de la lesión incluyendo el arpón-guía en 2 proyecciones, craneocaudal y mediolateral, con una proyección adicional: radiografía anteroposterior de tórax con el brazo en abducción y marcaje ("bolas de plomo") en el punto de inserción del arpón y en el pezón que nos facilita la localización exacta de la punta del arpón.
Se comprobó siempre la idoneidad de la exéresis quirúrgica con radiografía del espécimen quirúrgico marcando siempre los bordes de resección realizando ampliaciones en los casos que ofrecían dudas de la inclusión de la integridad de la lesión o márgenes no suficientemente amplios. En las lesiones sospechosas evidentes BIRADS V se realizó biopsia intraoperatoria y, en los demás casos, sobre todo sin lesión radiológica evidente (microcalcificaciones), se defirió la intervención definitiva hasta el resultado de la biopsia con parafina.
RESULTADOS
Entre septiembre de 1996 y febrero de 2000 se realizaron 4.581 mamografías sobre un total de 32.564 pacientes que acudieron por primera vez a nuestras consultas de ginecología (14,06 %) detectando un total de 78 lesiones malignas de mama, lo que significa una incidencia de detección del cáncer de mama sobre el total de las mamografías realizadas del 1,7 %.
Se detectaron 131 lesiones mamarias (2,85 %) incluidas dentro de las lesiones sospechosas de malignidad (BIRADS IV) o claramente malignas (BIRADS V). Se incluyeron asimismo algunas lesiones etiquetadas inicialmente con BIRADS III (lesiones probablemente benignas) que posteriormente cambiaron en su morfología y, por lo tanto, en su consideración radiológica, incluyéndose en un grado superior.
La biopsia con aguja gruesa BAG(tru-cutt) se introdujo recientemente en nuestro centro. En la fase inicial de la técnica se realizó la biopsia con aguja gruesa en 112 pacientes con lesiones mamarias sospechosas de malignidad, siendo en su mayoría lesiones no palpables de mama, incluidas dentro de los denominados BIRADS III y BIRADS IV. Se detectaron lesiones benignas en 78 casos (69,64 %), preneoplásicas en 2 casos (1,78 %) y malignas en 32 casos (28,57 %). En las lesiones histológicamente malignas, se realizó posteriormente biopsia quirúrgica con marcadores arpón-guía guiados por ecografía o estereotaxia. En relación al diagnóstico de cáncer de mama no hubo falsos positivos con la técnica y si hubo dos falsos negativos, lo cual señala en esta serie inicial de casos una sensibilidad de la BAG en nuestro medio del 94 % y una especificidad del 100 %.
Sensibilidad BAG: VP/VP + FN = 32/32 + 2 = 94 %
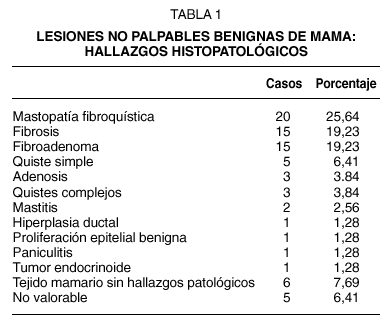
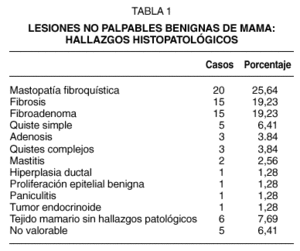
Las lesiones benignas detectadas correspondían a lesiones mamarias incluidas dentro de la categoría radiológica BIRADS III y los hallazgos histopatológicos se muestran en la tabla 1.
Hubo asimismo 2 lesiones preneoplásicas etiquetadas como hiperplasia epitelial atípica que representan el 1,78 % de la serie completa de LNP de mama.
Hemos realizado biopsia quirúrgica auxiliada con marcadores arpón-guía en 35 de estas 131 lesiones sospechosas no palpables de mama (26,92 %). Estos 35 casos de biopsias con marcaje radiológico constituyen el objetivo fundamental de esta revisión.
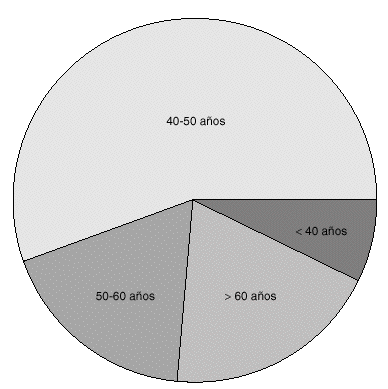
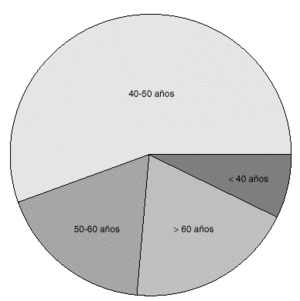
La edad de las pacientes estuvieron incluidas en un rango entre los 26 y los 78 años de edad, con un predominio evidente en la cuarta década de la vida (56,52 %). Entre los antecedentes familiares de interés encontramos un 8,5 % (3 mujeres) con antecedentes familiares de primer grado de carcinoma de mama (fig. 1).
Fig. 1. Lesiones no palpables de mama. Biopsia con arpón-guía. Distribución por edades.
Hubo un porcentaje similar de afectación de una u otra mama; en 19 casos hubo afectación de la mama derecha (54,28 %) y en 16 afectación de la mama izquierda (45,72 %). Si existió un predominio de lesiones en el cuadrante superoexterno (75,14 %) seguido por la afectación en la unión de cuadrantes externos (4,76 %) con un mínimo de otras localizaciones.
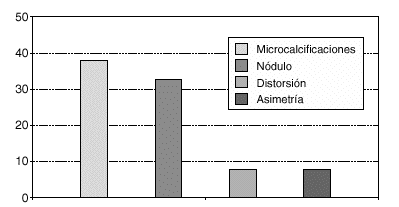
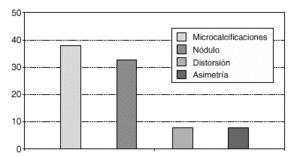
En relación con los hallazgos mamográficos existió un predominio de microcalcificaciones agrupadas sospechosas en el 42,30 % de los casos seguido por el hallazgo de un nódulo mamográficamente sospechoso en el 38,4 %, con un 7,69 % de distorsiones arquitecturales y de densidades mamarias asimétricas (fig. 2).
Fig. 2. Lesiones no palpables de mama biopsiadas con arpón-guía. Imágenes radiológicas de sospecha.
En todos los casos se realizó comprobación radiológica de la idoneidad de la exéresis quirúrgica incluyendo la totalidad de la lesión y la presencia de amplios márgenes libres.
La histopatología fue concordante con un diagnóstico de benignidad en 21 casos (60 %), con un diagnóstico de MFQ compleja con microcalcificaciones en el 70 % de los casos, en algún caso con hiperplasia adenomatoide y un caso con hiperplasia lobulillar atípica, y en un 30 % fibroadenomas mamarios. El tamaño medio de las piezas quirúrgicas en las lesiones benignas fue de 6,08 cm.
Se realizó una biopsia intraoperatoria en 13 casos (37,14 %) con un diagnóstico de carcinoma de mama en 7 de estos casos (53,4 %). La biopsia definitiva mediante cortes en parafina detectó 14 casos de carcinoma de mama, que representan el 40 % de nuestra serie de biopsia quirúrgica con marcaje radiológico, y el 10,68 % del total de las lesiones mamarias no palpables diagnosticadas en nuestro centro. El 35 % de los tumores resecados fueron carcinomasin situ5 con un 28 % adicional de tumores menores de 1 cm4.
El tratamiento quirúrgico empleado pudo ser conservador en la mayoría de los casos tratados, 10 (71,4 %) mediante tumorectomía ampliada y vaciamiento axilar (niveles I-II-III); con 4 casos (28,58 %) que por deseo de la paciente, o existencia de microcalcificaciones segmentarias extensas fueron tratados mediante mastectomía radical modificada tipo Madden.
No hubo complicaciones importantes con dicha técnica. Como complicaciones menores, 2 casos de infección de la herida operatoria (5,71 %) y un hematoma posquirúrgico extenso a pesar del drenaje aspirativo sin repercusión hemodinámica que, si bien tuvo una evolución indolente, finalmente remitió sin requerir otra reintervención.
DISCUSION
El objetivo primordial de la mamografía es la detección precoz de la cáncer de mama para reducir la mortalidad por esta enfermedad, así como permitir opciones conservadoras de tratamiento con preservación de la mama. Kopans3 señala que con frecuencia es necesaria la biopsia, ya que muchas lesiones benignas son indistinguibles del cáncer con técnicas no invasivas; sin embargo, los criterios de realización de biopsia se han ido modificando y posiblemente el análisis morfológico detenido y la PAAF reduzcan la necesidad de biopsia quirúrgica3.
Una core biopsia puede ser satisfactoria para pequeñas masas o microcalcificaciones, permitiendo un diagnóstico específico; sin embargo, en elscreening, particularmente en mujeres jóvenes, muchos pequeños cánceres son detectados basándose en signos indirectos de cáncer. Gohagan y Shtern7 señalaban, en una publicación preliminar del National Cancer Institute sobre nuevas tecnologías, que son necesarios estudios bien diseñados comparando coste, efectividad y morbilidad de la core biopsia frente a la biopsia abierta quirúrgica.
Parker et al8 comprobaron la validez de la biopsia estereotaxia comparándola con la biopsia quirúrgica abierta, y detectaron que 34 de los 36 cánceres comprobados quirúrgicamente habían sido identificados en la biopsia cerrada. No hubo falsos positivos. Dowlatshahi et al9, en tumores de pequeño tamaño, detectaron asimismo un 41 % de carcinoma mediante core biopsia más un 33,2 % adicional mediante punción-aspiración con aguja fina.
Además de la identificación de las lesiones cancerosas en período inicial, la biopsia quirúrgica con marcadores de estas lesiones permite reconocer entre las mastopatías aquellas formas floridas que requerirán una vigilancia semiológica posterior más estrecha10.
Stelling11 publica sus resultados de la localización con alambre en el University of Kentucky Medical Center; inicialmente biopsiaban todas las masas sólidas de más de 1 cm de diámetro, así como todas las acumulaciones aisladas de microcalcificaciones sospechosas o indeterminadas; su tasa de biopsias positivas para carcinoma fue del 19 % (291 casos). Al emplear criterios más restrictivos sometiendo a estudio y seguimiento las lesiones poco sospechosas su tasa de biopsias positivas para cáncer aumentó al 30 %.
Es necesario, sin embargo, puntualizar que el valor predictivo positivo de una mamografía refleja no sólo los
criterios mamográficos utilizados para recomendar la biopsia, sino también de la población en estudio. Esto puede explicar la diferencia del valor predictivo positivo del 20-30 % en la mayoría de las series en USA12,13 donde existe una mayor proporción de población en la que realizar el cribado y mayor preocupación por llegar cuanto antes al diagnóstico por las posibles implicaciones medicolegales, frente al 50-70 % de algunas series europeas, donde son frecuentes los cribados relativos.
Nuestro porcentaje de biopsias positivas para carcinoma de mama o VPP fue del 40 % en esta serie de biopsias quirúrgicas realizadas mediante marcadores arpón-guía, lo cual está en concordancia con la mayoría de las series publicadas; en efecto, los principales centros mamográficos señalan un porcentaje de positividad de alrededor del 33 %, es decir, un carcinoma de cada 3 casos biopsiados por calcificaciones3,14,15. Las microcalcificaciones son indicadores sensibles pero no específicos para el cáncer16. Sickles17, en 125 carcinomas de mama no palpables, detectó calcificaciones lineales o en rama en el 54 % de los casos (68/125), calcificaciones irregulares en el 6 % (8/125) y configuración indeterminada en el 39 % (49/125).
Es importante reseñar el pequeño tamaño de la mayoría de los tumores intervenidos mediante esta técnica; en efecto, el 35 % de los tumores fueron carcinomasin situ con un 28 % adicional de tumores menores de 1 cm. Es importante que el VPP se acompañe del tamaño tumoral y estadio tumoral del tumor en estudio, siendo importantes el número de carcinomas de menos de 1 cm de diámetro, el intervalo de la tasa de cáncer, la tasa de falsos negativos y la frecuencia de carcinomas por 1.000 mujeres en el primerscreening y después en los posteriores16.
Marano et al19 revisaron recientemente en 1999 su experiencia en los últimos 10 años en la Policlínica Gemelli de Roma: 215 casos de lesiones mamarias no palpables sospechosas estudiadas quirúrgicamente tras localización ecográfica o por estereotaxia. Los hallazgos mamográficos de alta sospecha con confirmación posterior de malignidad fueron en 19 casos calcificaciones sospechosas (86 %), 2/22 masas con especulaciones y 1/22 nódulo con calcificaciones. El VPP para malignidad fue del 83,33 % para los nódulos o masas espiculadas, 65,5 % para las calcificaciones de alta sospecha, 63,63 % para los nódulos irregulares, 47,05 % para masas con calcificaciones y 8,33 % para las distorsiones del parénquima. Los autores sugieren por tanto que todas las masas espiculadas, calcificaciones de alta sospecha o microcalcificaciones deben ser extirpadas.
En nuestro medio, Pérez Aznar et al18 realizaron marcaje preoperatorio mediante arpones en 124 lesiones mamarias clínicamente ocultas demostrando malignidad en el 43 % de los casos. Obtienen por tanto un valor predictivo positivo (VPP) para la detección de carcinoma del 42,8 %; elevándose este porcentaje hasta el 71 % cuando se trataba de nódulos con microcalcificaciones asociadas y disminuyendo al 33 % en caso de microcalcificaciones aisladas; un 30 % de los carcinomas no eran infiltrantes. Estos autores señalan que el aumento del VPP sólo puede conseguirse a expensas de un aumento de la tasa de falsos negativos o bien incluyendo en el marcaje lesiones de mayor tamaño. Cada grupo de trabajo debe encontrar un equilibrio entre el número de biopsias, su positividad y la tasa de falsos negativos, sin aumentar el tamaño de los carcinomas diagnosticados.
Méndez Montero et al20 realizaron biopsia quirúrgica precedida por localización con arpón-guía en 83 lesiones no palpables sospechosas de malignidad sobre un total de 3.892 mamografías (2,1 %). El porcentaje de malignidad o VPP fue del 32,5 %21 variando desde el 47 % de los nódulos (16/34) al 22 % de las microcalcificaciones (11/49).
Eguizabal et al21 estudiaron 380 lesiones mamarias no palpables, las cuales fueron biopsiadas mediante arpón-guía. En 243 ocasiones el arpón fue colocado empleando un compresor abierto (serie A) y en 137 casos mediante estereotaxia. Dentro de las lesiones mamográficas hubo un predominio de microcalcificaciones del 50 % en ambas series, seguidas por la presencia de nódulos (22 %). Se diagnosticaron 118 cánceres, lo que significa un VPP del 31 %; 83 en la serie A (34 %) y 35 en las serie B (26 %). La tasa de éxito fue del 97,1 % con 11 errores (2,9 %) que requirieron una nueva localización.
En la actualidad la utilización de la biopsia con aguja gruesa o core biopsia en el diagnóstico de las lesiones mamarias no palpables se está extendiendo cada vez más en nuestro medio. Un estudio nacional publicado en 1997, realizado entre los 1.700 miembros de la Sociedad Mamaria en los Estados Unidos, señalaba que el 48 % de sus miembros creen que el procedimiento ampliará cada vez más sus indicaciones, y el 48 % piensan que reemplazará la mayoría de las biopsias quirúrgicas de las lesiones no palpables22.
Wallace et al23 compararon los resultados de 292 mujeres a quienes se practicó una core biopsia estereotáxica o una biopsia quirúrgica, mediante localización con aguja fina, en el diagnóstico de lesiones mamarias sos-
pechosas. En mujeres mayores de 50 años la tasa de positividad fue del 37 % para la estereotaxia (70 mujeres) y del 33 % para la biopsia quirúrgica (103 mujeres) (p = 0,082), respectivamente. No se hallan diferencias significativas en la frecuencia de diagnóstico del cáncer de mama con ambas técnicas, siendo la core biopsia, por lo tanto, un método eficaz, seguro y de menor coste para el diagnóstico de la patología mamaria.
La resonancia magnética (RM) mamaria puede contribuir en el diagnóstico de las lesiones mamarias no palpables; sin embargo, sus cifras de sensibilidad, especificidad, VPP y VPN son muy variables en el diagnóstico de malignidad, con notable variabilidad interoperador21,24. López et al25 estudiaron 40 lesiones de alta26 o moderada sospecha16 de malignidad. A todas les practicaron resonancia magnética RM, punción aspiración con aguja fina (PAAF) y biopsia quirúrgica. El VPP de la radiología fue del 46 %, ascendiendo al 71 % en caso de alta sospecha. El VPP de la RM fue superior al 75 %, siendo el de la PAAF superior a los otros dos métodos. La RM ofrece, por lo tanto, un mayor valor predictivo positivo que la mamografía en todo tipo de lesiones, incluyendo las calcificaciones sin nódulo asociado; sin embargo, la PAAF es más eficaz.