El suicidio es un importante problema de salud pública mundial, de necesario abordaje por su alto potencial preventivo. Este trabajo estudia las principales características de las personas ingresadas en hospitales de la Comunidad de Madrid (España) con conducta suicida y los factores asociados a su mortalidad intrahospitalaria.
Material y métodosSe estudian los códigos E950-E959 de suicidio y lesiones autoinfligidas de la Clasificación Internacional de Enfermedades, Novena Revisión, Modificación Clínica, contenidos en los campos diagnósticos del conjunto mínimo básico de datos al alta hospitalaria entre 2003 y 2013. Se describen variables sociodemográficas, clínicas y asistenciales mediante análisis uni y multivariante de regresión logística en la valoración de factores asociados a la mortalidad intrahospitalaria.
ResultadosLa conducta suicida hospitalizada predomina en mujeres (58,7%) y en edades medias. La mortalidad intrahospitalaria es del 2,2% (1,6% en mujeres y 3,2% en hombres), aumentando con la edad. Los trastornos mentales se detectan 3-4 veces más en diagnósticos secundarios. El diagnóstico principal mayoritario (>74%) es el envenenamiento por sustancias, con una mortalidad inferior (∼1%) a la de las lesiones por ahorcamiento y precipitación (≥12%), que presentan las cifras más elevadas. Otros factores asociados con una mayor mortalidad son diversas comorbilidades médicas y la gravedad de la lesión, mientras que la estancia y los trastornos mentales son factores protectores en ambos sexos. El tipo de hospital, el envenenamiento con sustancias y el índice de Charlson se asocian a la mortalidad de forma diferencial en hombres y mujeres.
ConclusionesLos actos suicidas hospitalizados presentan una baja mortalidad, la cual está principalmente relacionada con las comorbilidades y la gravedad de las lesiones.
Suicide is a major public health problem worldwide, and an approach is necessary due to its high potential for prevention. This paper examines the main characteristics of people admitted to hospitals in the Community of Madrid (Spain) with suicidal behaviour, and the factors associated with their hospital mortality.
Material and methodsA study was conducted on patients with E950-E959 codes of suicide and self-inflicted injuries of the International Classification of Diseases, Ninth Revision, Clinical Modification, contained in any diagnostic field of the minimum basic data set at hospital discharge between 2003 and 2013. Sociodemographic, clinical and health care variables were assessed by uni- and multivariate logistic regression analysis in the evaluation of factors associated with hospital mortality.
ResultsHospital suicidal behaviour predominates in women (58.7%) and in middle-age. Hospital mortality is 2.2% (1.6% in women and 3.2% in men), increasing with age. Mental disorders are detected 3-4 times more in secondary diagnoses. The main primary diagnosis (>74%) is poisoning with substances, with lower mortality (∼1%) than injury by hanging and jumping from high places (≥12%), which have the highest numbers. Other factors associated with increased mortality include different medical comorbidities and severity of the injury, while length of stay and mental disorders are protective factors. Type of hospital, poisoning, and Charlson index are associated differently with mortality in men and women.
ConclusionsHospitalised suicidal acts show a low mortality, mainly related to comorbidities and the severity of injuries.
El suicidio es un importante problema de salud pública en el mundo que ocasiona 800.000 muertes anuales1. Contando con la experiencia de iniciativas previas, recientemente la Organización Mundial de la Salud ha adoptado un Plan de Acción de Salud Mental del que forma parte la prevención del suicidio, marcándose como meta reducir la tasa de suicidio en los países en un 10% para el año 20202. Asimismo, han surgido mensajes alertando sobre la necesidad de un abordaje global de carácter preventivo, que permita minimizar sus trágicas consecuencias y repercusiones socioeconómicas3.
La investigación más reciente ha mejorado el conocimiento sobre la conducta suicida, reconociéndose como un fenómeno complejo en el que intervienen e interaccionan muchos aspectos de orden biológico, psicológico, social, medioambiental y cultural. Algunos factores asociados al riesgo suicida pertenecen al ámbito personal y son universales, como los intentos de suicidio previos, los trastornos mentales (trastornos de ansiedad, de conducta, abuso y dependencia de sustancias, trastorno bipolar, esquizofrenia), los condicionantes biológicos, la psicopatología paterna, las adversidades infantiles (abuso físico, sexual y violencia familiar) y las pérdidas relacionales o financieras4. Desde la perspectiva social y comunitaria se han implicado otros factores como las condiciones de la vivienda, la religión, la integración y apoyo social, las relaciones conflictivas, etc., detectándose un limitado contacto social como un factor fuertemente relacionado con la conducta suicida en mayores de 65 años en países industrializados5.
En nuestro país mueren anualmente más de 3.800 personas a causa del suicidio, lo que representa la primera causa de defunción por causas externas debido a la disminución de muertes por accidentes de tráfico en los últimos años. La tendencia global de la mortalidad por suicidio es descendente desde finales de los años 90. Los mayores valores se encuentran en hombres de edad avanzada, con una mortalidad entre 3 y 4 veces superior a la de las mujeres6. La situación en la Comunidad de Madrid (CM) es paralela a la nacional, con cifras tradicionalmente inferiores7.
Un efecto de la conducta suicida menos investigado es la morbilidad que genera en aquellos individuos que no fallecen de forma inmediata a la tentativa. Es bien conocido que los intentos son mucho más frecuentes que las muertes por suicidio, aproximadamente entre 10 y 20 veces más, siendo más comunes en mujeres y en edades jóvenes8,9. La mayor parte de estas personas son asistidas por el sistema sanitario, bien en atención primaria, bien en especializada de salud mental, siendo necesario en algunos pacientes, debido a su gravedad o al riesgo de reincidencia letal, proceder a su ingreso hospitalario. Existen numerosos problemas en el estudio de la morbilidad asociada a la conducta suicida tanto de índole definitoria como en su cuantificación, dada la existencia de problemas de registro, clasificación e infradiagnóstico de esta condición en nuestros sistemas de información10.
Aunque el estudio de la conducta suicida es posible a través de distintas fuentes de información (mortalidad, atención primaria, atención hospitalaria, etc.), cada una de ellas ofrece un conocimiento parcial del fenómeno, poniendo de manifiesto el difícil abordaje integral y las limitaciones de los dispositivos informativos utilizados.
Este trabajo pretende acercarse a un aspecto específico de la conducta suicida escasamente explorado con anterioridad, como es conocer las principales características relacionadas con la hospitalización de aquellas personas inicialmente supervivientes a una tentativa suicida que han sido ingresadas en algún centro hospitalario de la CM, así como analizar los factores asociados a su mortalidad dentro del hospital. Debido a su importante implicación en los resultados se elige una estrategia descriptiva y de análisis diferenciado para cada sexo.
Material y métodosFuente de información, ámbito y período de estudioSe utiliza el conjunto mínimo básico de datos (CMBD) al alta hospitalaria de la CM entre 2003 y 2013 para personas residentes en dicha comunidad. El CMBD constituye un sistema de información para la recogida de datos e indicadores de funcionamiento hospitalario de carácter universal y obligatorio para todo el Sistema Nacional de Salud en relación con los episodios de hospitalización. El organismo responsable de su gestión es la Consejería de Sanidad de la CM, la cual registra, mantiene y evalúa periódicamente los datos aportados por todos los centros y establecimientos sanitarios con internamiento, públicos o privados, y aquellos con unidades de cirugía ambulatoria.
Selección de la población de estudioSe seleccionan las altas hospitalarias correspondientes a los códigos E950-E959, incluidos en la Clasificación suplementaria de causas externas de lesiones e intoxicaciones (códigos E) de la Clasificación Internacional de Enfermedades, Novena Edición, Modificación Clínica (CIE-9-MC), que identifican la rúbrica Suicidio y lesiones autoinfligidas en todos los campos diagnósticos del CMBD de la CM, incluyendo el diagnóstico principal (afección que motiva el ingreso) y los 13 diagnósticos secundarios (aquellos que influyen en la estancia o en el tratamiento administrado del episodio actual). Para controlar posibles errores de inclusión y conseguir una mayor homogeneidad se excluyen 108 registros que superan los 96 días de estancia (percentil 99), al considerar difícilmente relacionadas con las consecuencias del episodio suicida estancias tan extremas. Asimismo, son descartados 18 registros de edades inferiores a 7 años, al valorarse un insuficiente desarrollo de la capacidad volitiva en edades tempranas.
Variables del estudioSon estudiadas variables de naturaleza sociodemográfica: sexo; edad, de forma continua y categórica; país de origen –España, Extranjero y Desconocido–. Se consideran las siguientes variables clínicas: diagnósticos principal y/o secundarios, categorizados según los capítulos de la CIE-9-MC –Infecciosas, Neoplasias, Endocrinas, Sangre, Trastornos mentales, Sistema nervioso, Circulatorias, Respiratorias, Digestivas, Genito-urinarias, Complicaciones del embarazo, parto y puerperio, Piel, Osteomioarticulares, Congénitas y perinatales, Mal definidas, Lesiones y envenenamientos–; causas de lesión e intoxicación –Envenenamiento con sustancias sólidas o líquidas, Lesiones por instrumento cortante o punzante, Lesiones por ahorcamiento, estrangulación y asfixia, Lesiones por saltar desde un lugar alto, Otras causas de lesión–; índice de Charlson11, que resume la comorbilidad del paciente, escala ordinal de 4 categorías (de 0 a≥3), y el Maximum Abbreviated Injury Scale (MAIS), que considera la lesión con mayor puntuación en la Abbreviated Injury Scale12, escala ordinal clasificadora inicial de la gravedad de las lesiones en 7 categorías (de 0 a 6), recodificadas en nuestro trabajo en 6 (de 0 a≥5) al fusionar las 2 últimas por escaso número de efectivos en ambas. Finalmente se analizaron algunas variables asistenciales: tipo de hospital –Público y Privado–; estancia hospitalaria y circunstancias al alta –Domicilio, Traslado o derivación, Alta voluntaria, Exitus, Otros–.
Análisis estadísticoSe emplean técnicas estadísticas descriptivas en función de la naturaleza cualitativa o cuantitativa de las variables, describiendo su distribución de frecuencias, medidas de tendencia central y dispersión, y relación con la mortalidad. Para la comparación de proporciones se utiliza el test de χ2 o la prueba exacta de Fisher, y para la de medianas, la U de Mann-Whitney. Mediante análisis uni y multivariante se ajustan modelos de regresión logística valoradores de la mortalidad intrahospitalaria (variable dependiente), utilizando como variables independientes: edad, sexo, país de origen, tipo de hospital, estancia, causas de lesión e intoxicación, comorbilidades en diagnóstico principal y/o secundarios, índice de Charlson y MAIS. En todos los análisis se realiza una estratificación por sexo, ofreciendo resultados diferenciados en forma de odds ratio y sus intervalos de confianza para hombres (ORh) y mujeres (ORm) en la regresión logística. Se utilizan los programas SPSS v. 21.0 y Epidat v. 4.1 para el análisis de los datos.
Aspectos éticosEste estudio se ha realizado cumpliendo la normativa legal vigente y siguiendo las recomendaciones de la Declaración de Helsinki.
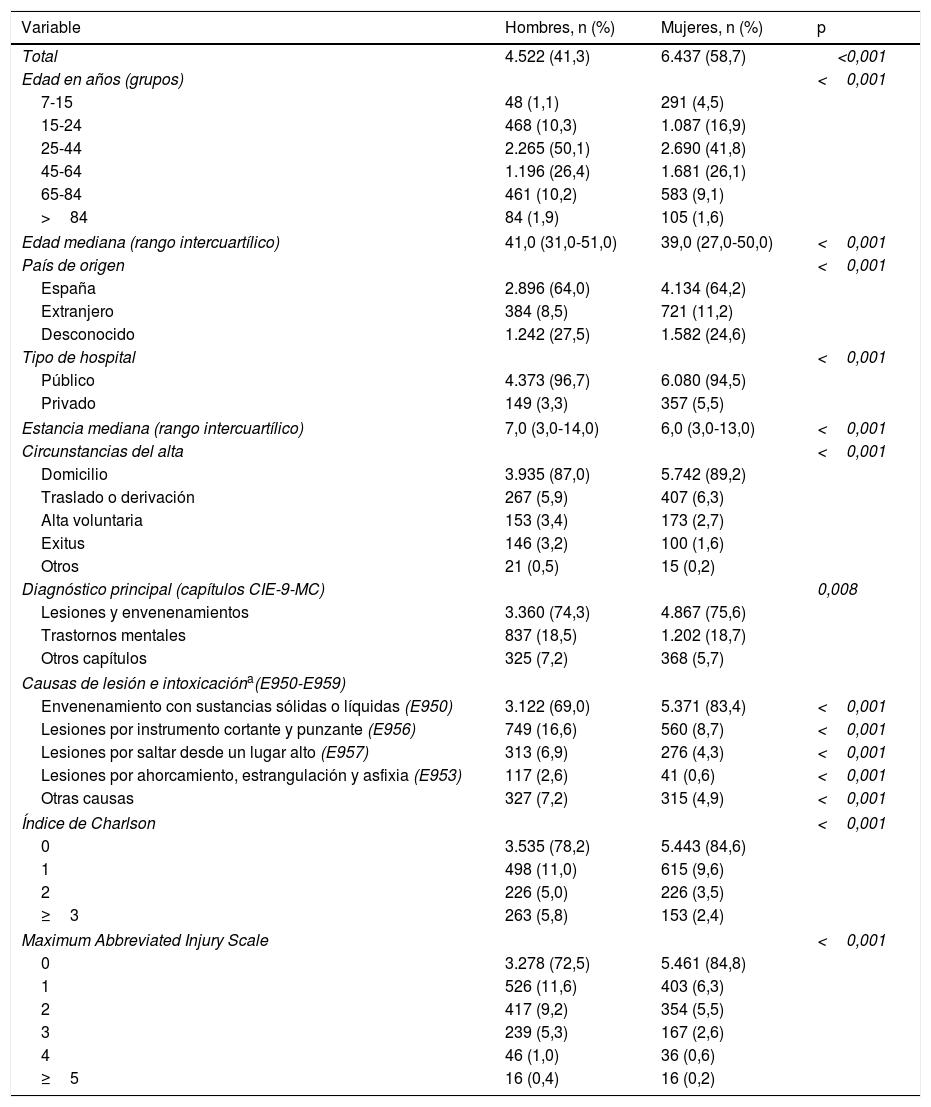
ResultadosSe estudian finalmente 10.959 registros. Cerca del 60% de las altas hospitalarias corresponden a mujeres (tabla 1). La edad mediana es 2 años superior en los hombres (41,0 vs. 39,0 años; p<0,001). En las mujeres existe una mayor frecuencia en edades inferiores a 25 años (21,4 vs. 11,4%), mientras que en los hombres tres cuartas partes de los episodios se producen entre los 25 y los 64 años. Un 64% en ambos sexos corresponden a sujetos nacidos en España. La mayor parte de las altas son atendidas en centros públicos. La estancia mediana es un día superior en hombres (7,0 vs. 6,0 días; p<0,001). El traslado a domicilio es la circunstancia mayoritaria al alta en ambos sexos. La mortalidad de los hombres duplica a la de las mujeres (3,2 vs. 1,6%; p<0,001).
Principales características sociodemográficas, clínicas y asistenciales por sexo en la selección Suicidio y lesiones autoinfligidas (E950-E959) en los campos diagnósticos del conjunto mínimo básico de datos al alta hospitalaria de la Comunidad de Madrid, 2003-2013 (nglobal=10.959)
| Variable | Hombres, n (%) | Mujeres, n (%) | p |
|---|---|---|---|
| Total | 4.522 (41,3) | 6.437 (58,7) | <0,001 |
| Edad en años (grupos) | <0,001 | ||
| 7-15 | 48 (1,1) | 291 (4,5) | |
| 15-24 | 468 (10,3) | 1.087 (16,9) | |
| 25-44 | 2.265 (50,1) | 2.690 (41,8) | |
| 45-64 | 1.196 (26,4) | 1.681 (26,1) | |
| 65-84 | 461 (10,2) | 583 (9,1) | |
| >84 | 84 (1,9) | 105 (1,6) | |
| Edad mediana (rango intercuartílico) | 41,0 (31,0-51,0) | 39,0 (27,0-50,0) | <0,001 |
| País de origen | <0,001 | ||
| España | 2.896 (64,0) | 4.134 (64,2) | |
| Extranjero | 384 (8,5) | 721 (11,2) | |
| Desconocido | 1.242 (27,5) | 1.582 (24,6) | |
| Tipo de hospital | <0,001 | ||
| Público | 4.373 (96,7) | 6.080 (94,5) | |
| Privado | 149 (3,3) | 357 (5,5) | |
| Estancia mediana (rango intercuartílico) | 7,0 (3,0-14,0) | 6,0 (3,0-13,0) | <0,001 |
| Circunstancias del alta | <0,001 | ||
| Domicilio | 3.935 (87,0) | 5.742 (89,2) | |
| Traslado o derivación | 267 (5,9) | 407 (6,3) | |
| Alta voluntaria | 153 (3,4) | 173 (2,7) | |
| Exitus | 146 (3,2) | 100 (1,6) | |
| Otros | 21 (0,5) | 15 (0,2) | |
| Diagnóstico principal (capítulos CIE-9-MC) | 0,008 | ||
| Lesiones y envenenamientos | 3.360 (74,3) | 4.867 (75,6) | |
| Trastornos mentales | 837 (18,5) | 1.202 (18,7) | |
| Otros capítulos | 325 (7,2) | 368 (5,7) | |
| Causas de lesión e intoxicacióna(E950-E959) | |||
| Envenenamiento con sustancias sólidas o líquidas (E950) | 3.122 (69,0) | 5.371 (83,4) | <0,001 |
| Lesiones por instrumento cortante y punzante (E956) | 749 (16,6) | 560 (8,7) | <0,001 |
| Lesiones por saltar desde un lugar alto (E957) | 313 (6,9) | 276 (4,3) | <0,001 |
| Lesiones por ahorcamiento, estrangulación y asfixia (E953) | 117 (2,6) | 41 (0,6) | <0,001 |
| Otras causas | 327 (7,2) | 315 (4,9) | <0,001 |
| Índice de Charlson | <0,001 | ||
| 0 | 3.535 (78,2) | 5.443 (84,6) | |
| 1 | 498 (11,0) | 615 (9,6) | |
| 2 | 226 (5,0) | 226 (3,5) | |
| ≥3 | 263 (5,8) | 153 (2,4) | |
| Maximum Abbreviated Injury Scale | <0,001 | ||
| 0 | 3.278 (72,5) | 5.461 (84,8) | |
| 1 | 526 (11,6) | 403 (6,3) | |
| 2 | 417 (9,2) | 354 (5,5) | |
| 3 | 239 (5,3) | 167 (2,6) | |
| 4 | 46 (1,0) | 36 (0,6) | |
| ≥5 | 16 (0,4) | 16 (0,2) | |
En tres cuartas partes de los episodios de suicidio hospitalizados figuran las lesiones y envenenamientos en el diagnóstico principal, tanto en hombres como en mujeres, mientras que el diagnóstico de trastorno mental es de en torno al 18%, con cifras similares en ambos sexos. La principal causa de lesión es el envenenamiento con sustancias, mayor en mujeres (83,4 vs. 69,0%; p<0,001), seguida por lesiones provocadas por instrumento cortante y punzante, superior en hombres (16,6 vs. 8,7%; p<0,001). La mayor parte de los episodios presentan una comorbilidad nula (índice de Charlson) y ausencia de lesiones puntuables (escala MAIS), siendo en ambos casos superior en mujeres (84,6 vs. 78,2% [p<0,001] y 84,8 vs. 72,5% [p<0,001], respectivamente) (tabla 1).
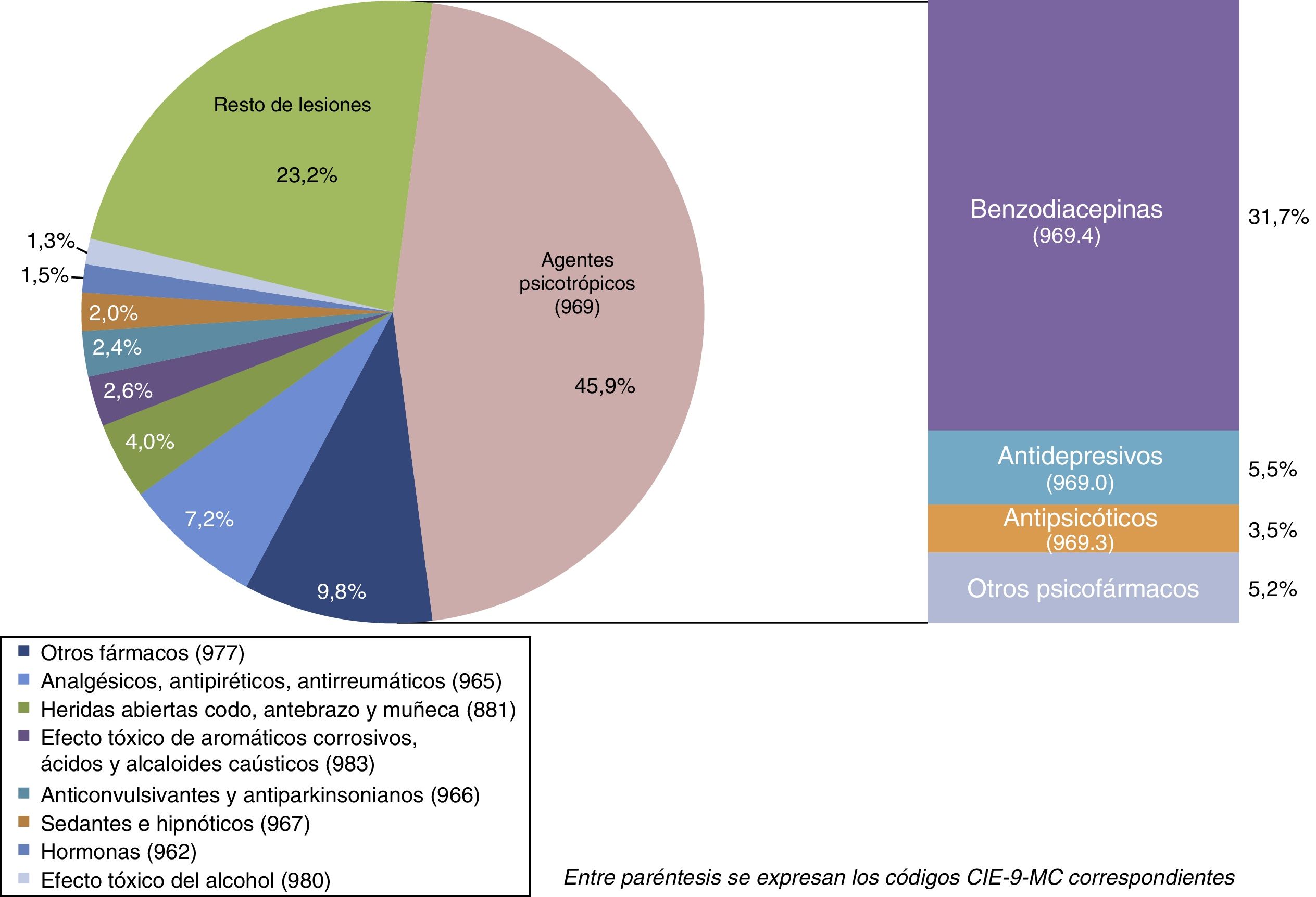
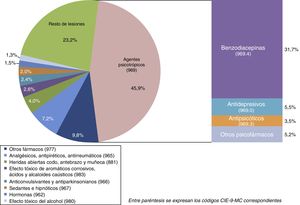
La ingesta de agentes psicotrópicos representa el 45,9% de las lesiones y envenenamientos en el diagnóstico principal, destacando la utilización de benzodiacepinas (31,7% del total) (fig. 1).
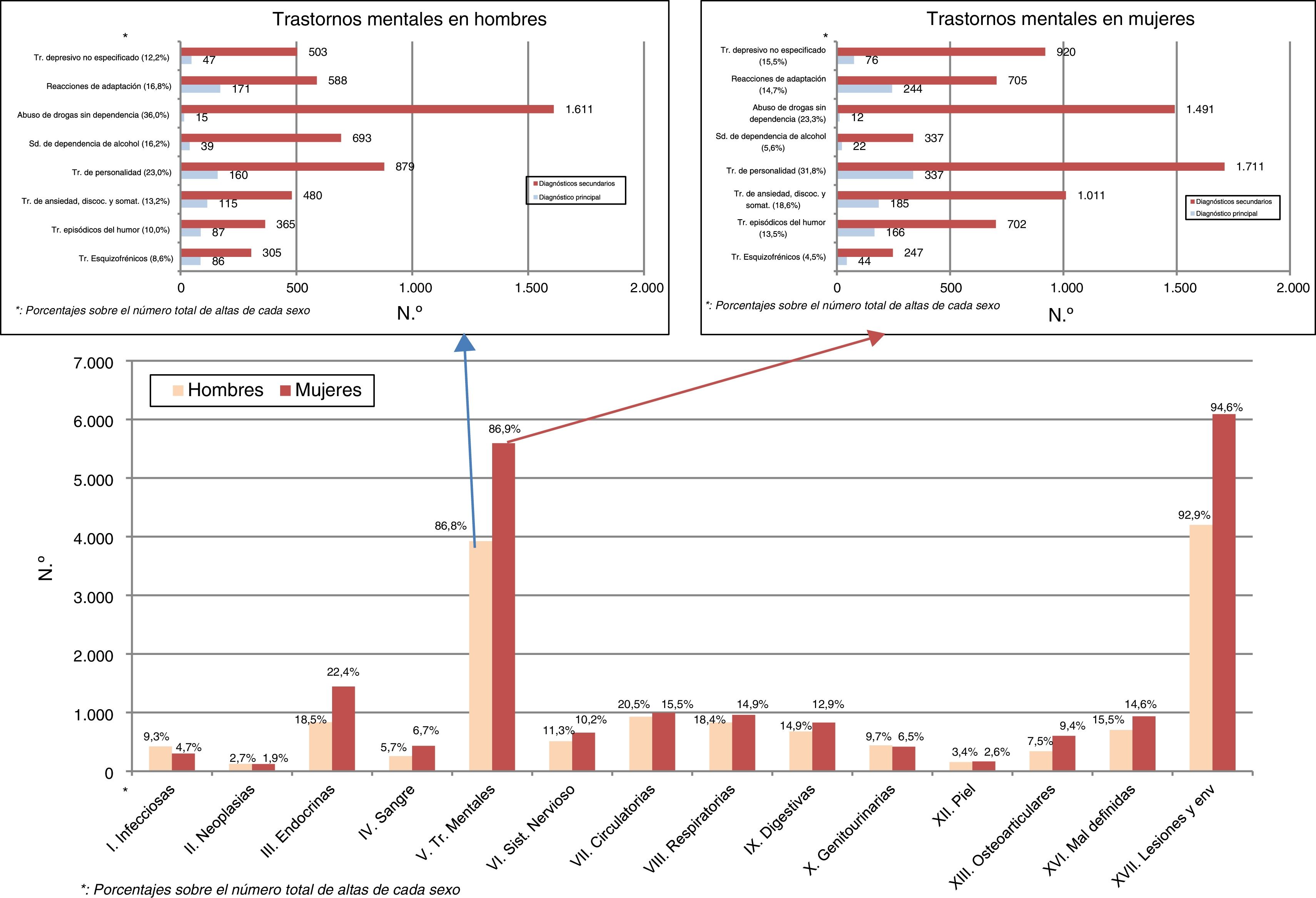
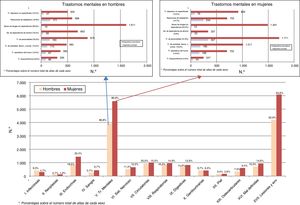
Las lesiones y los envenenamientos en más del 90%, seguidos de los trastornos mentales en más del 85%, son las mayoritarias fuentes de morbilidad en diagnóstico principal y secundarios frente a los demás capítulos de la CIE-9-MC. El registro de trastorno mental en diagnósticos secundarios es muy superior al del diagnóstico principal para los principales grupos patológicos y en ambos sexos. El abuso de drogas sin dependencia en hombres (36,0%) y los trastornos de personalidad en mujeres (31,8%) son las rúbricas más frecuentes (fig. 2).
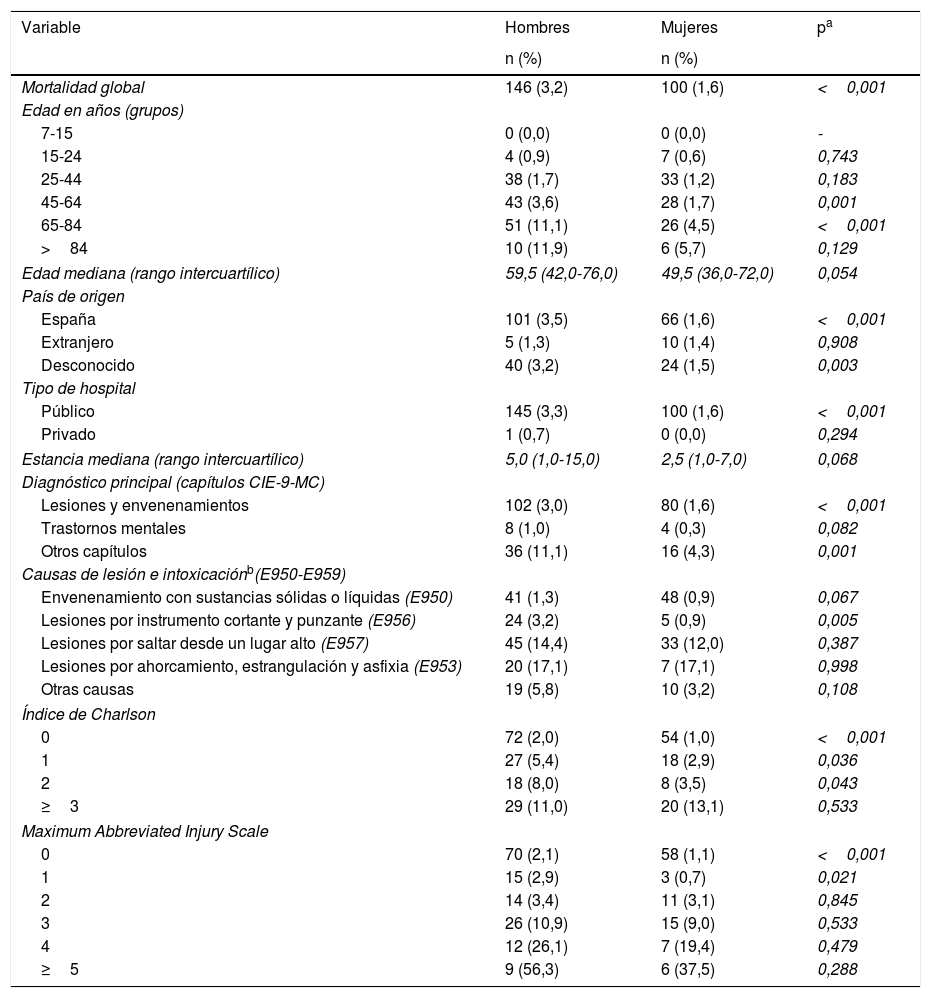
La mortalidad intrahospitalaria asciende en función del incremento de edad en ambos sexos, especialmente a partir de los 65 años, con valores superiores en los hombres en todas las categorías, encontrándose diferencias significativas en los grupos de 45-64 años (3,6 vs. 1,7%; p=0,001) y 65-84 años (11,1 vs. 4,5%; p<0,001) (tabla 2). La edad mediana de muerte es 10 años superior en hombres (59,5 vs. 49,5 años; p<0,054). Los hombres de origen español y de país desconocido presentan las mayores mortalidades, superiores a las de las mujeres (3,5 vs. 1,6% [p<0,001] y 3,2 vs. 1,5% [p=0,003], respectivamente). La mortalidad en centros públicos es mayor que en privados, con cifras superiores en hombres en los primeros (3,3 vs. 1,6%; p<0,001).
Mortalidad intrahospitalaria según variables sociodemográficas, clínicas y asistenciales por sexo en la selección Suicidio y lesiones autoinfligidas (E950-E959) en los campos diagnósticos del conjunto mínimo básico de datos al alta hospitalaria de la Comunidad de Madrid, 2003-2013 (nglobal=10.959; nexitus=246)
| Variable | Hombres | Mujeres | pa |
|---|---|---|---|
| n (%) | n (%) | ||
| Mortalidad global | 146 (3,2) | 100 (1,6) | <0,001 |
| Edad en años (grupos) | |||
| 7-15 | 0 (0,0) | 0 (0,0) | - |
| 15-24 | 4 (0,9) | 7 (0,6) | 0,743 |
| 25-44 | 38 (1,7) | 33 (1,2) | 0,183 |
| 45-64 | 43 (3,6) | 28 (1,7) | 0,001 |
| 65-84 | 51 (11,1) | 26 (4,5) | <0,001 |
| >84 | 10 (11,9) | 6 (5,7) | 0,129 |
| Edad mediana (rango intercuartílico) | 59,5 (42,0-76,0) | 49,5 (36,0-72,0) | 0,054 |
| País de origen | |||
| España | 101 (3,5) | 66 (1,6) | <0,001 |
| Extranjero | 5 (1,3) | 10 (1,4) | 0,908 |
| Desconocido | 40 (3,2) | 24 (1,5) | 0,003 |
| Tipo de hospital | |||
| Público | 145 (3,3) | 100 (1,6) | <0,001 |
| Privado | 1 (0,7) | 0 (0,0) | 0,294 |
| Estancia mediana (rango intercuartílico) | 5,0 (1,0-15,0) | 2,5 (1,0-7,0) | 0,068 |
| Diagnóstico principal (capítulos CIE-9-MC) | |||
| Lesiones y envenenamientos | 102 (3,0) | 80 (1,6) | <0,001 |
| Trastornos mentales | 8 (1,0) | 4 (0,3) | 0,082 |
| Otros capítulos | 36 (11,1) | 16 (4,3) | 0,001 |
| Causas de lesión e intoxicaciónb(E950-E959) | |||
| Envenenamiento con sustancias sólidas o líquidas (E950) | 41 (1,3) | 48 (0,9) | 0,067 |
| Lesiones por instrumento cortante y punzante (E956) | 24 (3,2) | 5 (0,9) | 0,005 |
| Lesiones por saltar desde un lugar alto (E957) | 45 (14,4) | 33 (12,0) | 0,387 |
| Lesiones por ahorcamiento, estrangulación y asfixia (E953) | 20 (17,1) | 7 (17,1) | 0,998 |
| Otras causas | 19 (5,8) | 10 (3,2) | 0,108 |
| Índice de Charlson | |||
| 0 | 72 (2,0) | 54 (1,0) | <0,001 |
| 1 | 27 (5,4) | 18 (2,9) | 0,036 |
| 2 | 18 (8,0) | 8 (3,5) | 0,043 |
| ≥3 | 29 (11,0) | 20 (13,1) | 0,533 |
| Maximum Abbreviated Injury Scale | |||
| 0 | 70 (2,1) | 58 (1,1) | <0,001 |
| 1 | 15 (2,9) | 3 (0,7) | 0,021 |
| 2 | 14 (3,4) | 11 (3,1) | 0,845 |
| 3 | 26 (10,9) | 15 (9,0) | 0,533 |
| 4 | 12 (26,1) | 7 (19,4) | 0,479 |
| ≥5 | 9 (56,3) | 6 (37,5) | 0,288 |
La presencia de «Otros capítulos» diferentes a «Lesiones y envenenamientos» y «Trastornos mentales» de la CIE-9-MC dentro del diagnóstico principal obtiene las cifras más altas de mortalidad (11,1% en hombres vs. 4,3% en mujeres; p=0,001), mientras que los trastornos mentales presentan los valores más bajos (1,0% en hombres vs. 0,3% en mujeres; p=0,082). Dentro de las causas de lesión, las de precipitación y ahorcamiento presentan cifras por encima del 12%, con mortalidad significativamente superior en hombres para lesiones por instrumentos cortantes (3,2 vs. 0,9%; p=0,005). La mortalidad más baja corresponde a los envenenamientos con sustancias. La mortalidad asciende con el aumento de la puntuación del índice de Charlson y la escala MAIS. Existe mortalidad significativamente superior en hombres en las 3 primeras categorías del primero, y en las 2 primeras del segundo (tabla 2).
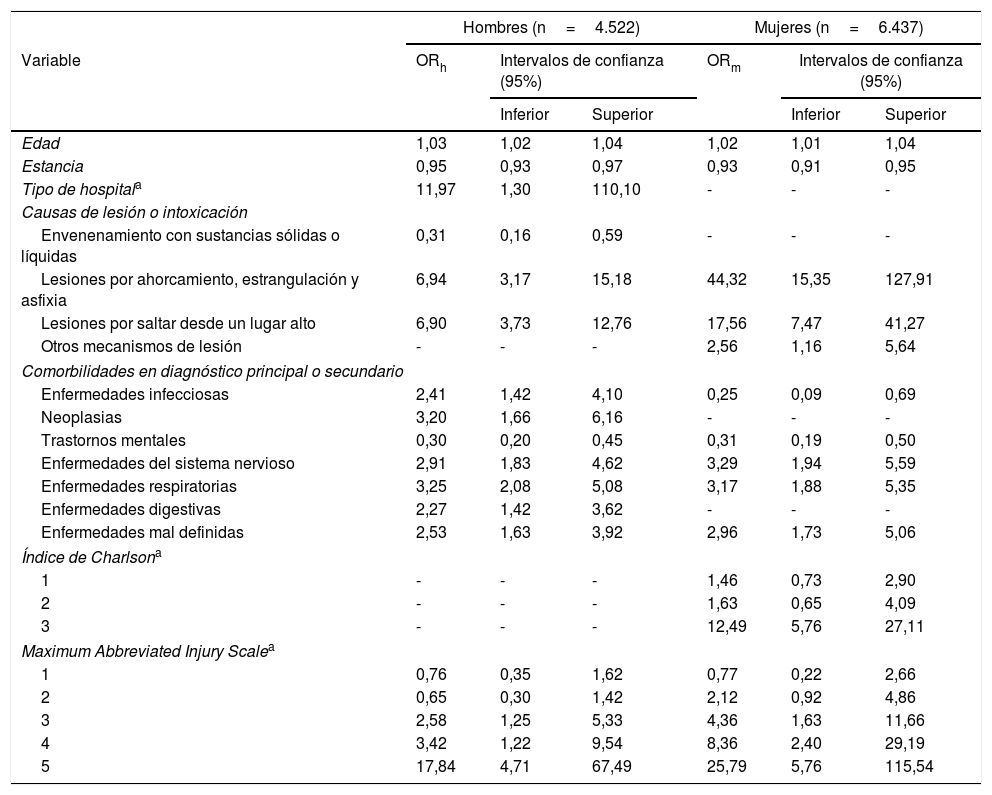
De forma coincidente para ambos sexos, las variables edad (ORh: 1,03, ORm: 1,02), lesiones por ahorcamiento (ORh: 6,94, ORm: 44,32), lesiones por precipitación (ORh: 6,90, ORm: 17,56), enfermedades del sistema nervioso (ORh: 2,91, ORm: 3,29), respiratorias (ORh: 3,25, ORm: 3,17) y mal definidas (ORh: 2,53, ORm: 2,96), y MAIS a partir de la categoría 3 se asocian a un mayor riesgo de mortalidad, mientras que estancia (ORh: 0,95, ORm: 0,93) y trastornos mentales (ORh: 0,30, ORm: 0,31) actúan como factores protectores en el análisis multivariante. Las variables centro público (ORh: 11,97), neoplasias (ORh: 3,20) y enfermedades digestivas (ORh: 2,27) se asocian a una mayor probabilidad de muerte solamente en los hombres, y otros mecanismos de lesión (ORm: 2,56) y el índice de Charlson (categoría 3) (ORm: 12,49) lo hacen diferencialmente en las mujeres. Los envenenamientos con sustancias ejercen únicamente efecto protector en hombres (ORh: 0,31), mientras que las enfermedades infecciosas incrementan el riesgo en hombres (ORh: 2,41), pero lo disminuyen en mujeres (ORm: 0,25) (tabla 3).
Análisis de regresión logística (backward stepwise). Variable dependiente: mortalidad; variables independientes retenidas en el modelo final
| Hombres (n=4.522) | Mujeres (n=6.437) | |||||
|---|---|---|---|---|---|---|
| Variable | ORh | Intervalos de confianza (95%) | ORm | Intervalos de confianza (95%) | ||
| Inferior | Superior | Inferior | Superior | |||
| Edad | 1,03 | 1,02 | 1,04 | 1,02 | 1,01 | 1,04 |
| Estancia | 0,95 | 0,93 | 0,97 | 0,93 | 0,91 | 0,95 |
| Tipo de hospitala | 11,97 | 1,30 | 110,10 | - | - | - |
| Causas de lesión o intoxicación | ||||||
| Envenenamiento con sustancias sólidas o líquidas | 0,31 | 0,16 | 0,59 | - | - | - |
| Lesiones por ahorcamiento, estrangulación y asfixia | 6,94 | 3,17 | 15,18 | 44,32 | 15,35 | 127,91 |
| Lesiones por saltar desde un lugar alto | 6,90 | 3,73 | 12,76 | 17,56 | 7,47 | 41,27 |
| Otros mecanismos de lesión | - | - | - | 2,56 | 1,16 | 5,64 |
| Comorbilidades en diagnóstico principal o secundario | ||||||
| Enfermedades infecciosas | 2,41 | 1,42 | 4,10 | 0,25 | 0,09 | 0,69 |
| Neoplasias | 3,20 | 1,66 | 6,16 | - | - | - |
| Trastornos mentales | 0,30 | 0,20 | 0,45 | 0,31 | 0,19 | 0,50 |
| Enfermedades del sistema nervioso | 2,91 | 1,83 | 4,62 | 3,29 | 1,94 | 5,59 |
| Enfermedades respiratorias | 3,25 | 2,08 | 5,08 | 3,17 | 1,88 | 5,35 |
| Enfermedades digestivas | 2,27 | 1,42 | 3,62 | - | - | - |
| Enfermedades mal definidas | 2,53 | 1,63 | 3,92 | 2,96 | 1,73 | 5,06 |
| Índice de Charlsona | ||||||
| 1 | - | - | - | 1,46 | 0,73 | 2,90 |
| 2 | - | - | - | 1,63 | 0,65 | 4,09 |
| 3 | - | - | - | 12,49 | 5,76 | 27,11 |
| Maximum Abbreviated Injury Scalea | ||||||
| 1 | 0,76 | 0,35 | 1,62 | 0,77 | 0,22 | 2,66 |
| 2 | 0,65 | 0,30 | 1,42 | 2,12 | 0,92 | 4,86 |
| 3 | 2,58 | 1,25 | 5,33 | 4,36 | 1,63 | 11,66 |
| 4 | 3,42 | 1,22 | 9,54 | 8,36 | 2,40 | 29,19 |
| 5 | 17,84 | 4,71 | 67,49 | 25,79 | 5,76 | 115,54 |
Nuestros resultados indican que la conducta suicida atendida en hospitales de la CM es más frecuente en mujeres y en edades medias. Su mortalidad se asocia principalmente con el incremento de la edad, la gravedad de la lesión y la comorbilidad del paciente. Detectamos diferencias en variables descriptivas y en las relacionadas con la mortalidad entre ambos sexos.
Diversos factores condicionan el ingreso hospitalario después de una tentativa suicida. La edad avanzada, el vivir solo, los métodos autolesivos que no implican sobredosis de drogas, la historia previa de conducta suicida y los diagnósticos psiquiátricos de esquizofrenia, trastorno del humor o de personalidad han sido detectados como factores independientes asociados a la admisión en el hospital13. Otras investigaciones han señalado otros factores explicativos, como retraso del descubrimiento superior a una hora, alta planificación suicida y ausencia de verbalización de crítica adecuada sobre el intento14. Otros autores han identificado como elemento crucial en la decisión de hospitalización de los psiquiatras la información aportada por el propio paciente, más que la consideración de aspectos diagnósticos, demográficos o psicosociales15.
Aunque actualmente la hospitalización sigue siendo la principal estrategia terapéutica en el manejo de la conducta suicida, es conveniente valorar sus posibles efectos iatrogénicos. La facilitación del estigma, la baja autoeficacia percibida, la ruptura de la alianza terapéutica y el posible reforzamiento de conductas autoagresivas no letales deberían ser algunos de los factores a considerar16. Así, un aspecto controvertido es el ingreso de algunos tipos de trastornos de personalidad, dado que podría ocasionar un mayor riesgo de reincidencia de conductas parasuicidas, aspecto no confirmado por todos los autores17.
En este sentido se ha planteado un manejo diferencial en función del perfil clínico, que permitiría el empleo de recursos más o menos intensivos y especializados adaptados a la situación concreta. De esta forma los pacientes con ingreso en cuidados intensivos tendrían un perfil y unas necesidades muy distanciadas de aquellos otros habitualmente no hospitalizados con conductas repetitivas de carácter parasuicida18.
De todos los factores involucrados en el suicidio, la presencia de un trastorno mental es el hallazgo más frecuentemente detectado, variando en función del diagnóstico específico. Por debajo de los 35 años la esquizofrenia y el trastorno límite de personalidad producen las mayores incidencias, mientras que el alcoholismo en las edades medias y las reacciones de estrés y trastornos adaptativos en las avanzadas son los principales predictores de riesgo suicida19. En cuanto al suicidio consumado, la esquizofrenia y los trastornos graves del humor tanto unipolares como bipolares son las enfermedades más asociadas a la mortalidad20.
Los trastornos depresivos constituyen el principal factor predictivo de muerte por esta causa21, existiendo importantes diferencias según la edad, asociándose con mayor mortalidad, tanto por suicidio como por enfermedades somáticas, cuando suceden en edades avanzadas22. Debido a su relación es necesaria la exploración de síntomas depresivos ante la presencia de enfermedad crónica simultánea. Las creencias del propio paciente sobre la depresión son un elemento esencial para establecer estrategias adecuadas de detección en estos pacientes23. Otros trastornos asociados a la depresión, como el consumo de sustancias, conllevan un mayor número y gravedad de actos suicidas24.
En consonancia con nuestros resultados, se ha detectado que la enfermedad física por sí misma, con independencia de los trastornos mentales y los factores socioeconómicos desfavorables, representa un factor de riesgo para el suicidio25. Algunos aspectos relacionados con la enfermedad física, como la salud física autopercibida y el número de enfermedades crónicas y de enfermedades generadoras de dolor, se han asociado con mayores deseos de muerte en población de edad avanzada, lo que subraya la importancia de una adecuada valoración preventiva del riesgo suicida en todo el ámbito asistencial26.
Algunas de las características de la conducta suicida observadas en nuestro estudio son similares a las de otras investigaciones, con predominio de mujeres y de edades jóvenes y medias de la vida para lesiones autoinfligidas no letales9. En este sentido, muchas de las diferencias detectadas entre hombres y mujeres han sido relacionadas con la distinta expresividad psicopatológica propia de cada sexo. Así, los trastornos internalizantes (del humor y ansiedad), más frecuentes en mujeres, están asociados con una alta tentativa suicida, mientras que los externalizantes (abuso de sustancias y alteraciones conductuales), más prevalentes en hombres, se asocian a una mayor letalidad, hallazgo también reflejado en la diferente mortalidad encontrada entre sexos en nuestro trabajo. Sin duda este factor repercute sobre otras variables, como la edad de presentación, el método elegido y, consecuentemente, los grados de lesividad y de comorbilidad detectados27.
En las sociedades desarrolladas la ingesta de sustancias es el principal método utilizado en las tentativas suicidas, especialmente la relacionada con fármacos psicotrópicos, aspecto también detectado en nuestro trabajo. Dentro de este grupo, las benzodiacepinas constituyen el grupo mayoritario en nuestro estudio, seguidas por los antidepresivos. Un factor explicativo es el fácil acceso y disponibilidad de este tipo de sustancias en nuestro medio debido a la extensión y banalización de su uso por encima de indicaciones y criterios clínicos adecuados, por lo que, actualmente, una de las estrategias preventivas clave consiste en limitar el acceso directo a estos fármacos cuando existe riesgo autolítico28.
Podemos considerar que la mortalidad intrahospitalaria guarda relación, en primer lugar, con el mecanismo de lesión en función del método utilizado, estando los más cruentos asociados a una más elevada mortalidad al originar lesiones de mayor gravedad y viceversa, lo que guarda relación con los resultados encontrados al aplicar la escala de gravedad de la lesión. En segundo término, la comorbilidad, ya presente o consecuencia de las lesiones ocasionadas, es un importante factor de riesgo, relacionándose con enfermedades de distintos órganos y sistemas, aunque con diferencias entre ambos sexos para rúbricas como neoplasias, enfermedades infecciosas y digestivas, y el índice de Charlson, que requerirían un análisis más pormenorizado. En este sentido, algunos investigadores han detectado riesgos de muerte duplicados en lesiones autoinfligidas comparadas con las no intencionales en unidades de cuidados intensivos, ajustando por edad y nivel de gravedad de la lesión, lo que apoya un efecto diferencial e intrínseco de este tipo de lesiones29.
Otros factores relacionados con una mayor probabilidad de muerte son el incremento de la edad, en probable relación con una mayor vulnerabilidad física, y el ingreso en centros públicos, solo observada en hombres, posiblemente asociada a una mayor gravedad clínica. A la inversa, una mayor estancia hospitalaria y el envenenamiento con sustancias, indicativos ambos de una mayor supervivencia, se comportan lógicamente como factores protectores. De más difícil explicación es el efecto protector detectado para el trastorno mental, que puede resultar paradójico. En este sentido se ha señalado la presencia en bases de datos clínico-administrativas de un subregistro de información sobre antecedentes crónicos en los pacientes más graves que fallecen, lo que da lugar a un comportamiento protector espurio frente a la mortalidad intrahospitalaria en las modelizaciones estadísticas30.
Nuestros resultados indican que la conducta suicida presenta un diagnóstico principal de trastorno mental en menos del 20% de los pacientes ingresados, lo que representa una priorización de codificación diagnóstica para los métodos y lesiones orgánicas producidas. Sin embargo, considerando también la presencia del trastorno mental en los diagnósticos secundarios, un 87% presenta algún tipo de alteración. En la evidente relación entre suicidio y enfermedad mental31 investigaciones actuales han detectado diferencias metodológicas en la autopsia psicológica, método habitualmente utilizado para esclarecer los factores subyacentes32. Más allá de la enfermedad propiamente psiquiátrica, sentimientos como la preocupación y la vergüenza, difícilmente consultados y reconocidos asistencialmente, podrían ser factores implicados en un gran número de conductas suicidas sin antecedentes de trastorno mental.
Este estudio solo refleja una pequeña parcela de la mortalidad relacionada con el suicidio, la intrahospitalaria, no considerando la previa ni la posterior al alta hospitalaria. Se ha confirmado un riesgo elevado durante este último período si existe un trastorno mental, especialmente durante la primera semana en trastornos del humor, conociéndose que una cuarta parte de las víctimas de suicidio son ingresadas el año previo con algún trastorno mental33.
Otra limitación de nuestro estudio, además de la imposibilidad de establecer relaciones causales dado su carácter transversal, es la dificultad para distinguir entre enfermedades físicas subyacentes y aquellas que genera el propio intento. Por ejemplo, el daño cerebral anóxico, lesión más detectada en la afección del sistema nervioso, probablemente representa una consecuencia del propio acto suicida, mientras las neoplasias son difícilmente atribuibles al episodio y podrían, en todo caso, relacionarse con su génesis.
A esta dificultad se añaden algunas características propias del CMBD, con base en datos extraídos de un informe de alta, con la posible variabilidad entre hospitales respecto a la exhaustividad informativa, la cumplimentación, la codificación, la calidad y la especificidad de las variables clínicas disponibles, lo que conduce a la posibilidad de errores comunes en el manejo de bases de datos clínico-administrativas34. A pesar de estas limitaciones, el CMBD continúa siendo una herramienta útil para el desarrollo de estudios clínicos y epidemiológicos.
Una fortaleza de nuestro estudio es la utilización por primera vez de una escala de gravedad de la lesión, diseñada originalmente para la valoración de accidentes de tráfico, que obtiene un buen ajuste y asociación lógica entre gravedad y mortalidad, lo que implica contar con una herramienta útil para el futuro hasta la aparición de instrumentos más específicos.
Este trabajo explora un aspecto concreto de la conducta suicida como es el relacionado con la hospitalización, reflejando diferencias de presentación y letalidad por sexo, con una baja mortalidad global, la cual está principalmente relacionada con la gravedad de las lesiones y la presencia de comorbilidades. Estos resultados podrían ser relevantes en la exploración de aspectos más específicos y subgrupos poblacionales de mayor riesgo.
Es necesario seguir avanzando en la comprensión del suicidio desde un enfoque global que considere todos sus elementos y dimensiones, con el fin último de conseguir la reducción de sus cifras y su adecuada prevención. En este sentido, se ha planteado la posibilidad de crear una estrategia preventiva de ámbito nacional que permita conseguir resultados efectivos y medibles más allá de la mera declaración de intenciones35.
Declaración de transparenciaEl autor principal, Juan Manuel Sendra-Gutiérrez, afirma que este manuscrito es un relato honesto, preciso y transparente del estudio que se presenta, que no se ha omitido aspecto alguno importante del estudio, y que no existen diferencias con aquel que se planeó inicialmente.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores indican que no existe relación financiera o personal alguna que pudiera dar lugar a un conflicto de intereses en relación con la elaboración de este artículo.