Introducción
Las alteraciones anatómicas de la vía aérea superior son fundamentales en la patogenia del síndrome de apnea-hipopnea del sueño (SAHS), al producir una obstrucción de la vía aérea. Entre las múltiples causas de alteraciones anatómicas presentamos el caso de un paciente con estenosis traqueal postintubación y con tumoración de la base de la lengua.
Caso clínico
Varón de 51 años, intervenido de ependimoma infratentorial del 4.º ventrículo en 1998 con radioterapia y quimioterapia posteriores. Estancia postoperatoria prolongada en la Unidad de Cuidados Intensivos (UCI) por incapacidad para desconectarle del respirador y por necesidad de traqueostomía.
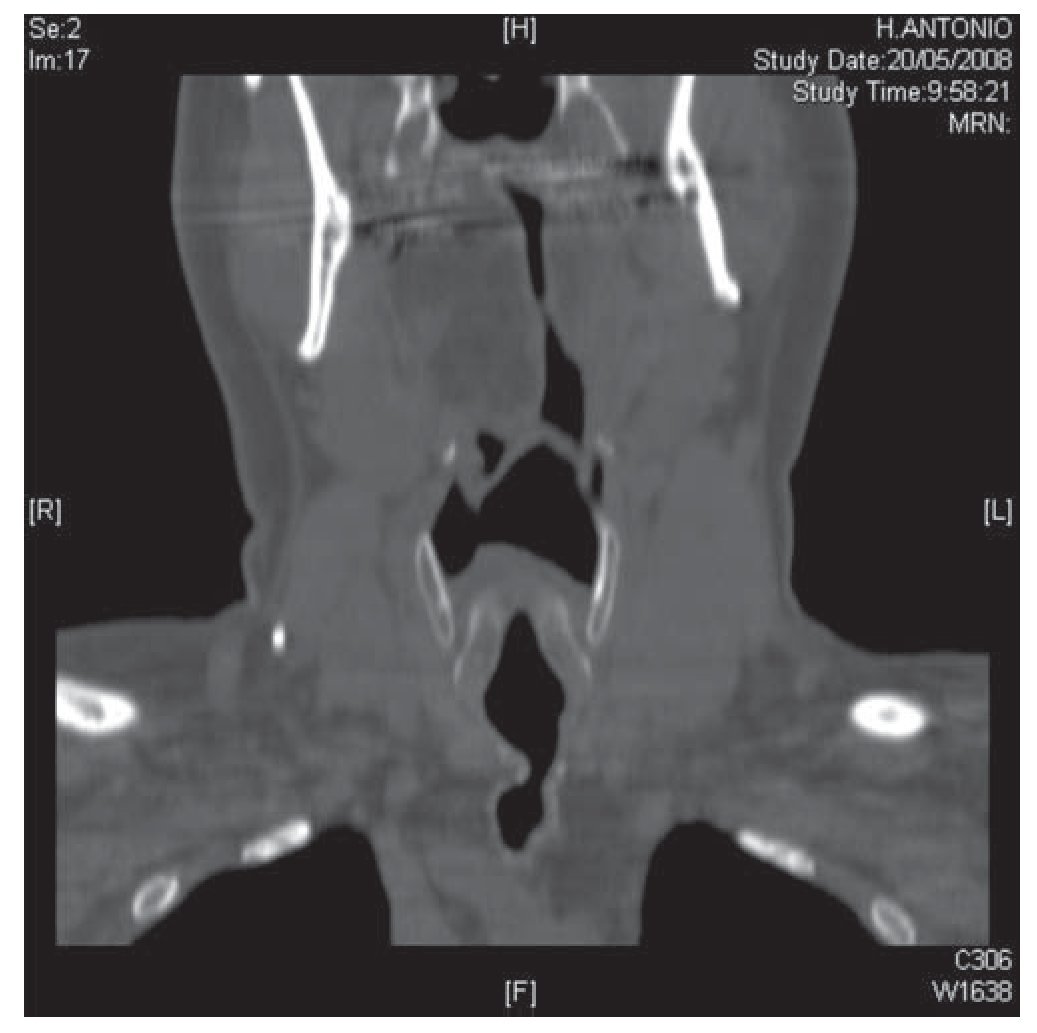
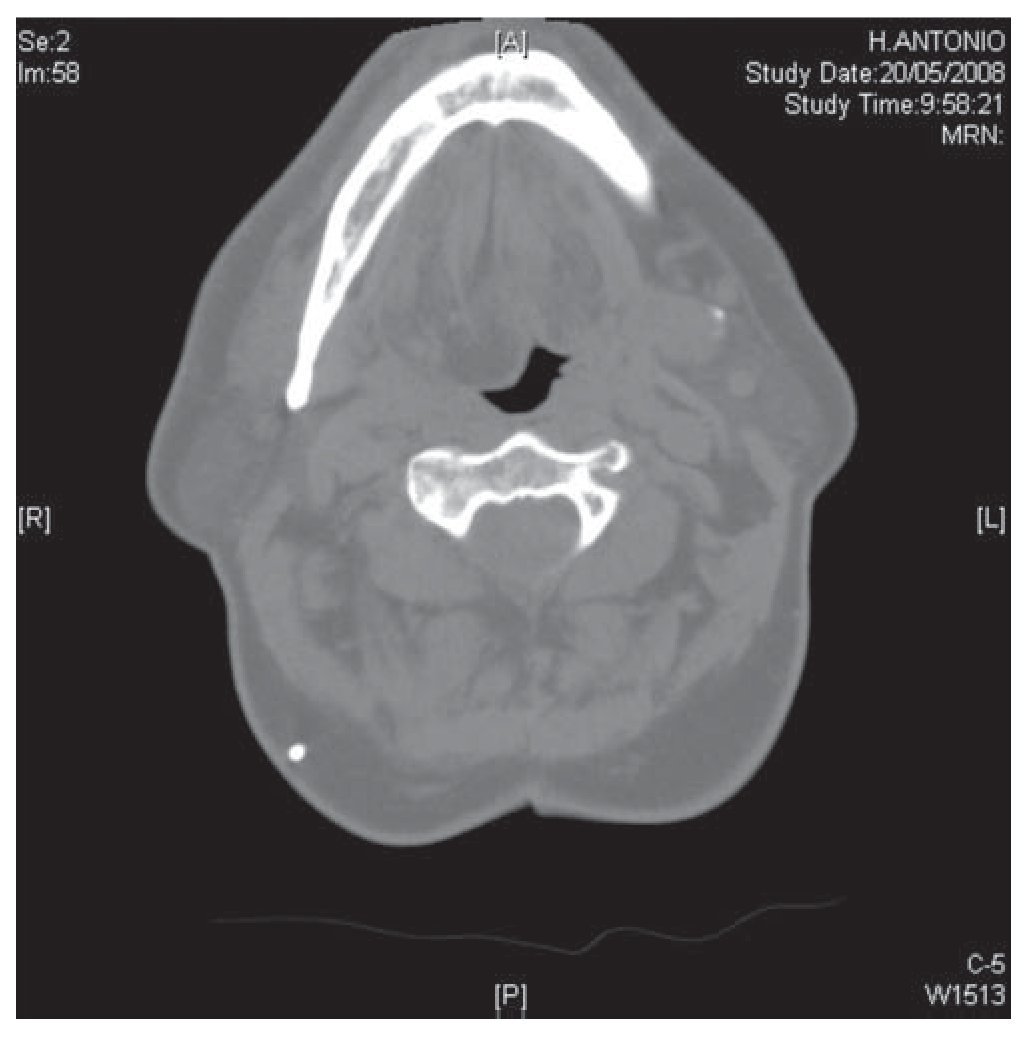
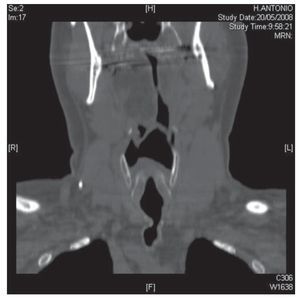
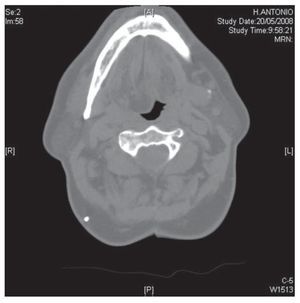
El paciente es remitido a nuestras consultas en el año 2004 desde el Servicio de Hematología donde estaba en estudio por poliglobulia, por referir clínica de ronquidos nocturnos y astenia matutina. En la exploración física destacaba un estridor inspiratorio audible y un índice de masa corporal (IMC) de 34 kg/m2. En los estudios realizados destaca una hemoglobina de 16 g/dl con un hematocrito del 49%, una insuficiencia respiratoria crónica (pH: 7.364, pCO2: 55,3 mm Hg, pO2: 53,2 mm Hg, bicarbonato: 30,8 mEq/l y saturación de oxígeno del 85,9%), en la espirometría se objetivó en la curva flujo-volumen una alteración de la rama inspiratoria compatible con obstrucción fija de la vía aérea. La capacidad vital forzada (FVC) era de 4.410 cc (105% del teórico), flujo espiratorio en el primer segundo (FEV1) de 3.020 cc (89,3%) y una relación FEV1/FVC del 68,44%. La capacidad de difusión de monóxido carbónico (DLCO) se encontraba dentro de la normalidad. Se realizó una tomografía computarizada (TC) torácica en la que se visualiza una estenosis traqueal postintubación situada a 4 (cm) de las cuerdas vocales y a 9,5 cm de la carina principal (fig. 1), de un diámetro transversal de 7 mm. En la hemilengua derecha se aprecia un depósito extenso de grasa, con discreta disminución de la luz de la orofaringe, compatible con cambios debidos a atrofia de la lengua (fig. 2). Ante estos hallazgos se decide la realización de fibrobroncoscopia en la que se observan cuerdas móviles y simétricas y una estenosis traqueal que ocluía el 70% de la luz por luxación del primer anillo traqueal sobre la pared anterior de la tráquea y deformidad de las paredes laterales, todo ello secundario a la traqueotomía previa.
Figura 1 Corte coronal de tomografía computarizada torácica en la que se objetiva estenosis del tercio proximal de la tráquea.
Figura 2 Imagen de tomografía computarizada torácica en la que se objetiva masa en la base de la hemilengua derecha.
Se realizó una poligrafía cardiorrespiratoria durante el sueño en la que se observaron un total de 173 apneas-hipopneas con índice de apnea-hipopnea del 42,8% y 177 episodios de desaturación con un tiempo total del sueño con saturación por debajo del 90% (T90) del 85,3%.
Con los datos clínicos y las pruebas complementarias se diagnostica de SAHS grave y se decide el ingreso en la Unidad de ventilación mecánica no invasora de nuestro hospital para iniciar adaptación a ventilación mecánica no invasora (VMNI) durante la noche. El paciente ha evolucionado favorablemente con mejoría de los parámetros gasométricos y de la puntuación de la prueba de Epworth (de 21 puntos hasta 6 en el seguimiento, después del inicio de VMNI).
Discusión
La estenosis traqueal después de una intubación prolongada es la causa más frecuente de estenosis traqueal benigna. Las intubaciones de más de 2-3 semanas producen lesiones isquémicas en la mucosa traqueal, que suelen aparecer en la zona del balón por compresión de la mucosa y también, en los casos de traqueostomía, en la zona de la incisión. Los síntomas más frecuentes son la disnea de esfuerzo y la autoescucha de estridor clásicamente inspiratorio. La clínica se correlaciona con el grado de estenosis y ante la sospecha clínica está indicada la realización de una TC torácica y una fibrobroncoscopia. Entre las opciones terapéuticas encontramos la dilatación endoscópica, la resección con láser, las prótesis endobronquiales y la cirugía en paciente con estenosis no superiores a 4 cm1.
En el paciente que hemos presentado teorizamos acerca de la predisposición de una estenosis traqueal como causa de un SAHS. Como es sabido, en el SAHS se producen episodios recurrentes de limitación al paso del aire durante el sueño2. Son varios los factores que se relacionan con la fisiopatología del síndrome y los podemos clasificar en tres grupos: anatómicos, musculares y neuronales. Los factores anatómicos determinan una disminución del calibre de la vía aérea superior (VAS) y la necesidad de generar mayores presiones faríngeas durante la inspiración que favorecen el colapso de la VAS. Son varias las alteraciones anatómicas responsables de este mecanismo y son varios los estudios que correlacionan alteraciones de la anatomía traqueal con mayor riesgo de SAHS. Así en un estudio publicado en 1989 se vio cierta relación entre el área faríngea, el de la tráquea cervical y el índice de masa corporal como factores independientes para el desarrollo de SAHS3. Otros estudios demuestran el estrechamiento de área de sección de la VAS, mediante TC o resonancia magnética, durante el sueño en los pacientes con SAHS. Un trabajo publicado por Isono et al demostró que los pacientes con SAHS presentan una VAS más estrecha y más fácilmente colapsable que el grupo control4.
La principal alteración traqueal estudiada en relación con el desarrollo de SAHS es la traqueomalacia (TM). En la espiración la presión intratorácica supera a la intratraqueal. En sujetos normales la presencia del esqueleto cartilaginoso traqueal impide el colapso pero en los pacientes con TM se produce un colapso dinámico de la vía aérea. En este sentido la presencia de estenosis traqueal podría favorecer el SAHS. Hiremath et al5 observaron que los pacientes con intubación difícil presentaban mayor riesgo de padecer SAHS, y basados en esta relación consideraron que las alteraciones anatómicas producidas en estos pacientes podrían ser las responsables de este mayor riesgo. En este trabajo se recomienda el cribado de SAHS en todos aquellos pacientes que presenten criterios de intubación difícil.
Por otro lado, en el caso que presentamos se añade un segundo factor que reduciría el área del VAS, como es la presencia de una tumoración en la base de la lengua. En algunos pacientes con SAHS la base de la lengua puede contactar con las paredes laterales o posteriores de la faringe o del paladar blando produciendo una obstrucción al flujo aéreo6.
La duda que se presenta es si la utilización de VMNI es eficaz en estos pacientes del mismo modo que lo es en pacientes con SAHS por otras causas. La utilización de presión continua (CPAP) sobre la vía aérea en pacientes con SAHS está indicada en aquellos casos con un índice de apnea-hipopnea mayor de 30, al mejorar la clínica diurna y los episodios de apnea durante el sueño. En el caso que presentamos se utilizó ventilación bi-nivel (BiPAP) por la presencia diurna de insuficiencia respiratoria hipercápnica asociada. En la revisión bibliográfica realizada hemos encontrado pocos artículos que hagan mención a la utilización de CPAP o BiPAP en pacientes con alteraciones de la anatomía traqueal. En uno de los trabajos se describe una disminución de los episodios de apneas obstructivas nocturnas al utilizar CPAP con presiones bajas (en ese caso 3 cm H2O) en un paciente con estenosis traqueal de causa desconocida que fue tratada con varias intervenciones quirúrgicas de reconstrucción, pese a lo cual desarrolló un SAHS7. Otro estudio realizado por el grupo de G.H. Wiest confirma la utilidad del tratamiento con CPAP en un paciente con apneas obstructivas secundarias a estenosis traqueal y parálisis diafragmática bilateral secundaria a cirugía de tiroides8.
En conclusión, las alteraciones anatómicas de la vía aérea superior determinan un mayor riesgo de compresión dinámica que podría estar en relación con la aparición del SAHS en estos pacientes. La cirugía de la VAS como tratamiento del SAHS tiene el objetivo de ampliar el diámetro de la vía aérea superior, lo que indicaría la importancia de las alteraciones anatómicas en la fisiopatología del SAHS. La estenosis traqueal, al disminuir el diámetro transversal de la tráquea, podría englobarse dentro de los factores anatómicos, predisponentes para el desarrollo del SAHS. Tal vez, este grupo de pacientes podrían ser subsidiarios de que se les realizara poligrafía cardiorrespiratoria para el despistaje de la enfermedad, de manera similar a otros casos de compresión de la VAS por causas externas como serían los pacientes obesos. En lo referente a la VMNI en estos pacientes, en nuestra revisión bibliográfica no hemos encontrado estudios realizados en esta enfermedad, aunque sí se han publicado casos clínicos en los que se demuestra la eficacia de utilizar CPAP para disminuir el número de apneas en pacientes con enfermedad traqueal.
*Autor para correspondencia.
Correo electrónico:gsegrelles@hotmail.com (G. Segrelles).
Recibido el 25 de octubre de 2010;
aceptado el 28 de febrero de 2011