El prolapso de órganos pélvicos es una entidad frecuente, causante de alta morbilidad en la población femenina. El estándar de oro para resolver el prolapso apical es la sacrocolpopexia, la cual habitualmente se realiza mediante laparotomía, sin embargo el abordaje laparoscópico cada vez es realizado con mayor frecuencia, ya que es una alternativa de tratamiento que aporta los beneficios de la mínima invasión y no ha reportado mayor incidencia de complicaciones.
ObjetivosRevisión de una serie de casos de sacrocolpopexia laparoscópica con las siguientes variables: tiempo quirúrgico, sangrado, conversión, estancia hospitalaria y seguimiento por 6 meses.
Material y métodoEstudio retrospectivo, observacional y analítico. Se revisaron 14 casos de sacrocolpopexia divididos en 2 grupos, se excluyó un caso por malignidad endometrial. Las variables continuas fueron expresadas como medias y desviaciones estándar (DE) o medianas y rangos intercuartílicos.
ResultadosGrupo sacrocolpopexia (6 pacientes) edad media 62.2 años (DE=4.7), la media de tiempo quirúrgico 171min (DE=43.4), media de sangrado de 90cc (DE=50.9); 2 pacientes presentaron complicaciones.
Grupo histerectomía más sacrocolpopexia (7 pacientes) edad media de 54.4 años (DES=4.4), la media de tiempo quirúrgico 198min (DE=26.9), mediana de sangrado de 125cc (rango intercuartílico 62.5-337), no se registraron complicaciones ni conversión a laparotomía.
ConclusionesLa sacrocolpopexia laparoscópica es una cirugía segura y accesible en nuestro medio con los beneficios de mínima invasión.
Pelvic organ prolapse is a frequent entity and is the cause of high morbidity in the female population. The criterion standard for resolving apical prolapse is sacrocolpopexy, which is usually performed through laparotomy. However, the laparoscopic approach is now being carried out with greater frequency because it is a treatment alternative with the benefits of minimally invasive surgery and no higher incidence of complications has been reported.
AimsTo review a case series of laparoscopic sacrocolpopexy with the following variables: surgery duration, blood loss, conversion, hospital stay, and 6-month follow-up.
Materials and methodsThe study was retrospective, observational, and analytic. Fourteen cases of sacrocolpopexy were reviewed and divided into 2 groups. One case was excluded due to endometrial malignancy. The continuous variables were expressed as mean and standard deviation (SD) or median and interquartile range.
ResultsThe sacrocolpopexy group was made up of 6 patients with a mean age of 62.2 years (SD=4.7), mean surgery duration of 171min (SD=43.4), and mean blood loss of 90cc (SD=50.9). Two patients presented with complications.
The hysterectomy plus sacrocolpopexy group had 7 patients with a mean age of 54.4 years (SD=4.4), mean surgery duration of 198min (SD=26.9), and median blood loss of 125cc (interquartile range 62.5-337). No complications or conversions to laparotomy were registered.
ConclusionsLaparoscopic sacrocolpopexy is a safe and accessible procedure in our environment that offers the benefits of minimally invasive surgery.
El prolapso de órganos pélvicos (POP) es una entidad que afecta a millones de mujeres. En los EE. UU. se estiman un total de 200,000 cirugías para tratamiento de POP anualmente con un riesgo estimado del 12.6% de necesitar cirugía en algún momento de la vida1–4. Las mujeres latinas y de raza blanca tienen mayor riesgo de padecer síntomas relacionados con el POP5.
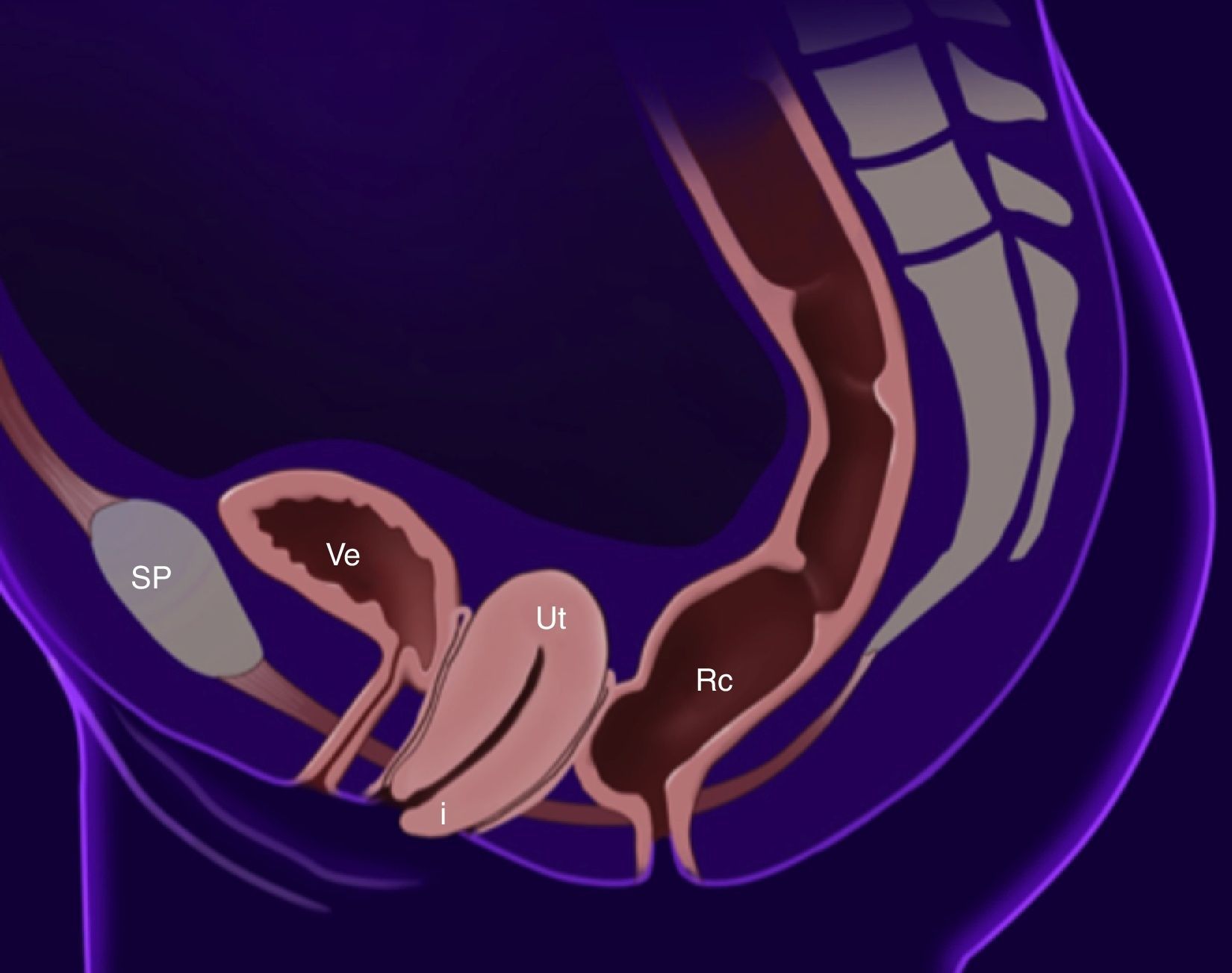
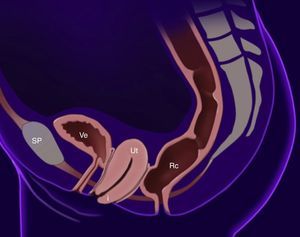
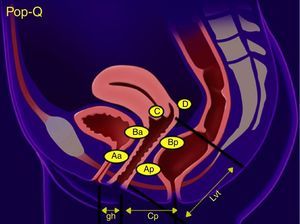
El prolapso apical es el descenso del ápex vaginal (fig. 1). Cuando existe un prolapso apical usualmente el defecto abarca útero y cérvix (prolapso uterino), en caso de antecedente de histerectomía puede existir prolapso de cúpula vaginal. El prolapso apical suele ser sintomático cuando protruye al nivel del introito vaginal6. La Sociedad Internacional de Continencia (International Continence Society, ICS) define el término prolapso apical como cualquier descenso de la cúpula vaginal o cérvix, por debajo de un punto a 2cm de la longitud total de la vagina, aproximadamente al nivel del himen7.
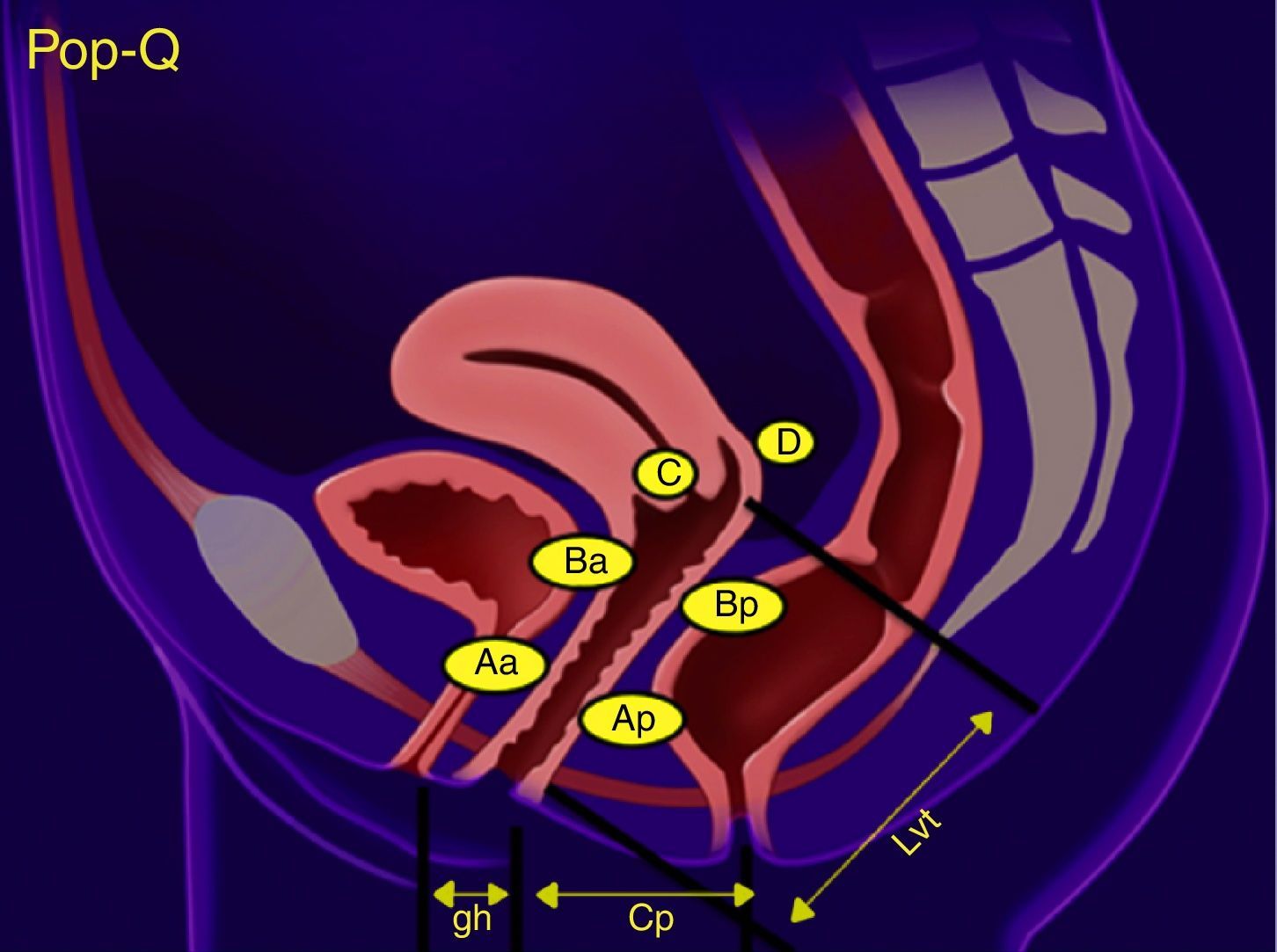
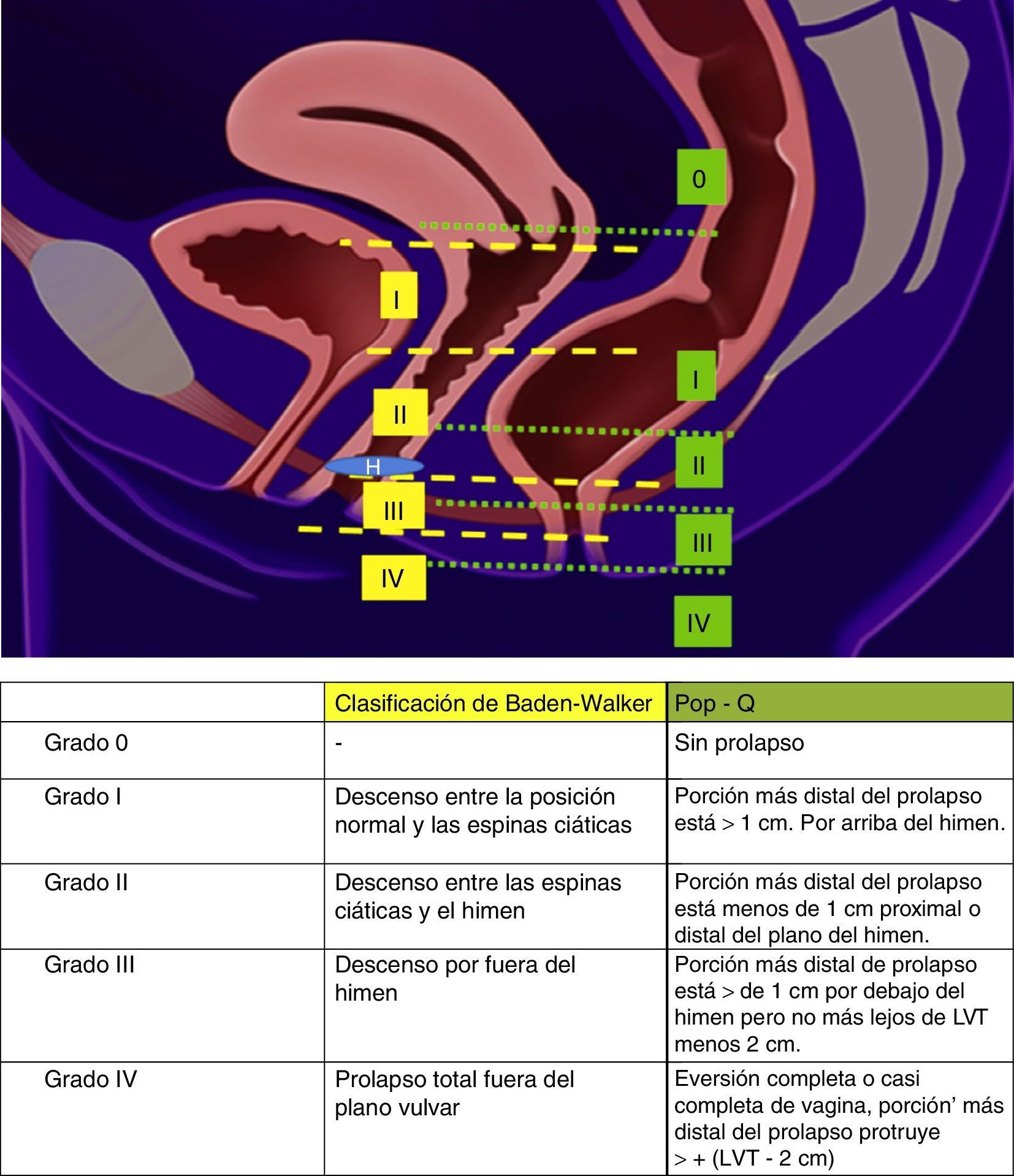
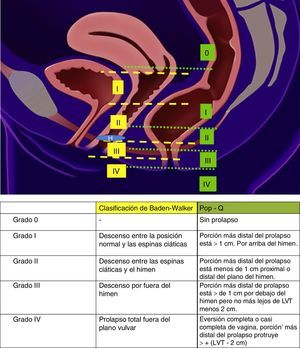
Una de las clasificaciones más utilizadas para estatificar y describir el POP en la mujer es el sistema POP-Q, el cual abarca mediciones cuantitativas de los diferentes compartimentos para crear una especie de «mapa topográfico» de la vagina8 (fig. 2). Esta clasificación fue publicada en 1996 por la Sociedad Internacional de Continencia, y describe cuantitativamente la posición de 6 puntos anatómicos (2 anteriores, 2 posteriores y 2 apicales), así como la longitud del hiato genital, el cuerpo perineal y la vagina. Sus siglas en inglés significan Pelvic Organ Prolapse Quantified (POP cuantificado)7. Otra clasificación usada para valorar clínicamente el prolapso es la descrita por Baden y Walker en 1974, la cual describe el grado de prolapso de cada estructura pélvica de manera individual y clasificándolo en 4 grados9 (fig. 2a).
Entre los principales factores de riesgo asociados al POP se encuentran el número de partos vaginales, multiparidad, edad avanzada, obesidad, antecedente de histerectomía y aumento de la presión intraabdominal, por ejemplo, por tos crónica4,8,9. La manifestación clínica más común del prolapso de cúpula vaginal es sensación de cuerpo extraño en la vagina. La progresión del prolapso puede dar como resultado sangrado por ulceración, síntomas intestinales y/o urinarios, así como disfunción sexual6,10. El diagnóstico suele ser clínico mediante un examen pélvico y en la mayoría de los casos no existe necesidad de realizar estudios complementarios.
Ante un caso de POP asintomático debe ser considerado el manejo expectante y ofrecer tratamiento conservador como ejercicios de piso pélvico y uso de pesario en pacientes sintomáticas como primera línea de tratamiento.
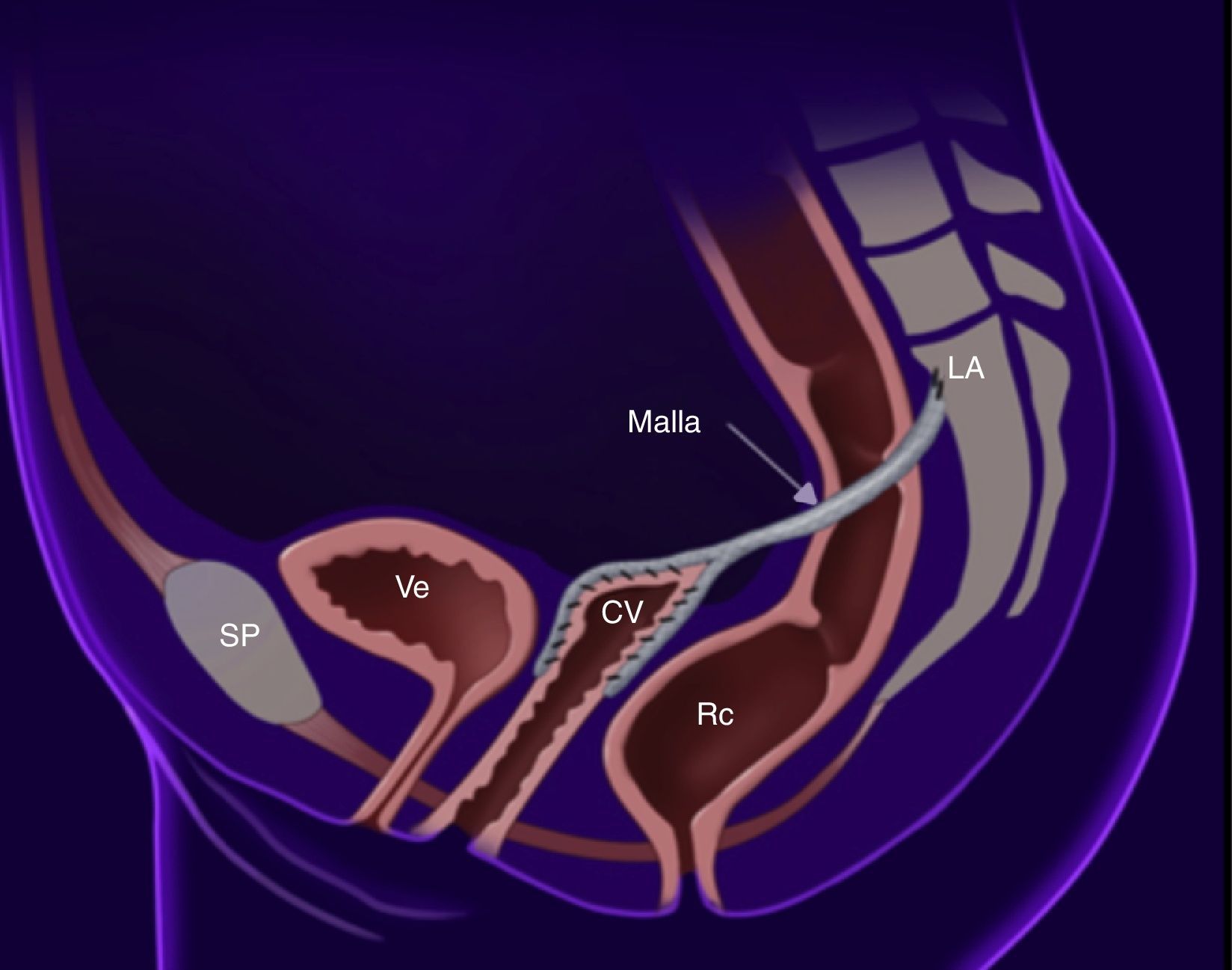
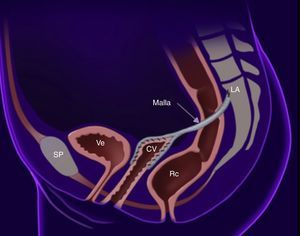
Las indicaciones para la reparación del prolapso apical son las mismas que para cualquier POP11. El estándar de oro para resolver el prolapso apical es la sacrocolpopexia12, la cual habitualmente se realiza mediante laparotomía, sin embargo el abordaje laparoscópico cada vez es realizado con mayor frecuencia. Estudios observacionales muestran que el abordaje laparoscópico ofrece ventajas en la visualización del campo quirúrgico, además de la recuperación en cuanto a días de estancia hospitalaria, una mejor recuperación posquirúrgica, menor dolor postoperatorio y menor sangrado transoperatorio en comparación con el abordaje por laparotomía1,13–15. La sacrocolpopexia con colocación de malla provee de restauración anatómica, resultados duraderos y menor dispareunia, manteniendo el eje y la longitud vaginal, y se ha reportado un éxito en el manejo de prolapso apical del 78-100% (fig. 3)11,16.
ObjetivoRevisión de una serie de casos de sacrocolpopexia laparoscópica con las siguientes variables: edad, índice de masa corporal, tiempo quirúrgico, sangrado, conversión, estancia hospitalaria y seguimiento por 6 meses.
Material y métodosEstudio retrospectivo, observacional y analítico en el cual se realizó una revisión de los expedientes clínicos en el Hospital San José del sistema TEC SALUD del Tecnológico de Monterrey, en colaboración con el archivo clínico del Instituto de Seguridad y Servicios Sociales de los Trabajadores del Estado de Nuevo León.
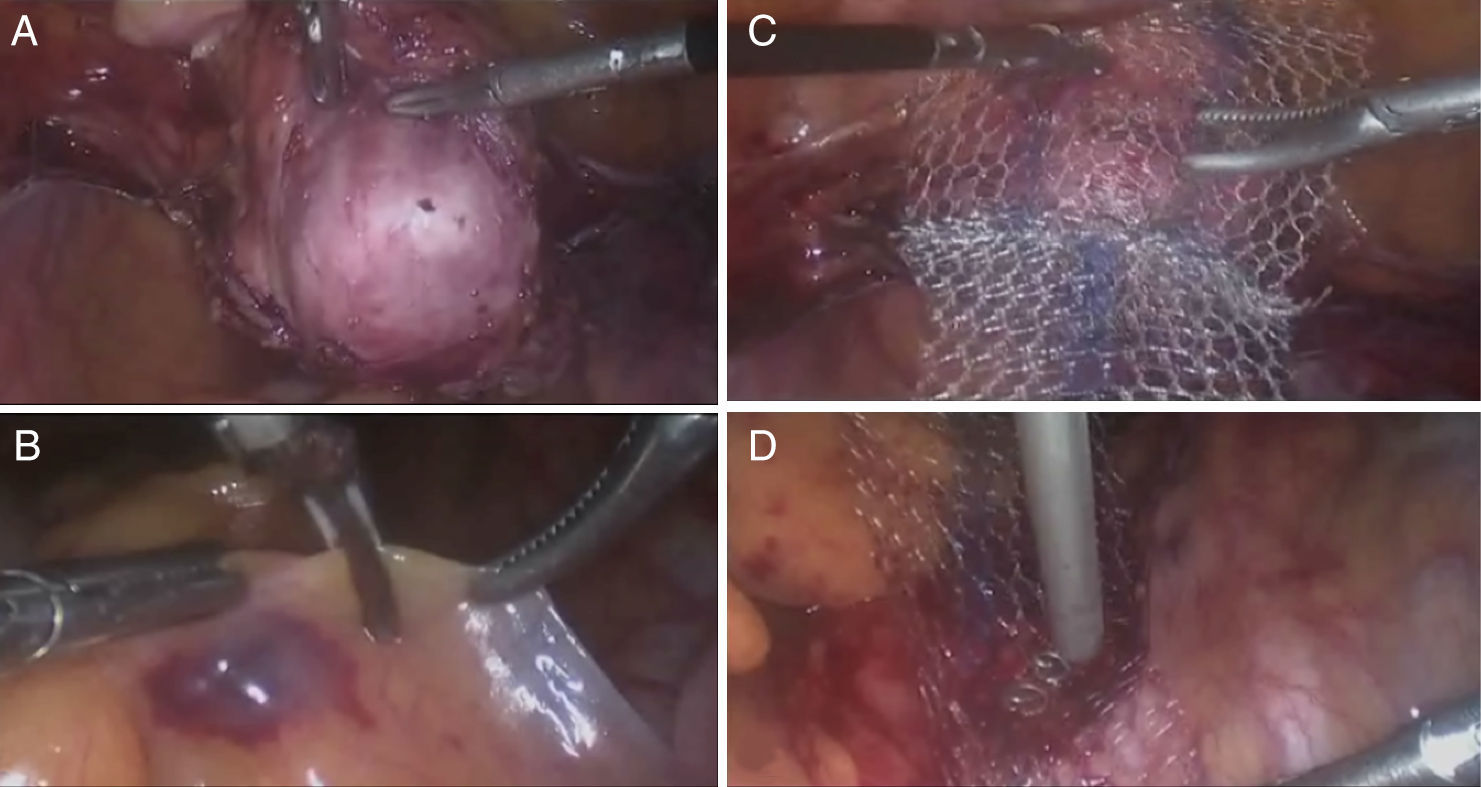
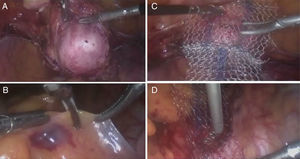
Todos los casos fueron realizados por el mismo cirujano y en la misma institución (fig. 4). La técnica quirúrgica empleada fue bajo anestesia general, la paciente en posición ginecológica, se colocaron 4 puertos, el principal de 10mm en cicatriz umbilical, los otros 3 de 5mm en fosas ilíacas y suprapúbico. En pacientes con útero se realizó histerectomía con salpingectomía bilateral utilizando energía ultrasónica. Se inició realizando corte y cauterización de mesosálpinx izquierdo, cauterización y corte de ligamento redondo, ligamento ancho y disección de hoja anterior con desplazamiento caudal de repliegue vesical. Se continuó con coagulación y corte de ligamento uteroovárico y disección de peritoneo posterior hasta ligamento uterosacro, se identificaron los vasos uterinos, se cauterizaron con energía bipolar y posteriormente se realizó corte con energía ultrasónica. Se hizo el mismo procedimiento del lado derecho. Se realiza corte de ligamentos uterosacros y colpotomía con energía ultrasónica. La pieza quirúrgica se extrajo por vía vaginal o con morcelador automático en caso de úteros grandes. El cierre de la cúpula vaginal se realizó en 2 planos, el segundo plano imbrincando los bordes de la misma. La sacrocolpopexia comenzó con la disección del peritoneo sobre la cara anterior de la cúpula vaginal, se utilizó un manipulador vaginal para tracción y contratracción de los tejidos, se rechazó la vejiga en sentido caudal, y se disecó hasta exponer la fascia vesicovaginal. Se disecó el peritoneo en la cara posterior de la cúpula vaginal, hasta exponer la fascia rectovaginal. Se continuó con la disección del espacio presacro, se identificaron las estructuras circundantes al área, y se elevó el peritoneo que cubre el promontorio sacro, realizando disección roma hasta descubrir el ligamento anterior. Se continuó la disección del peritoneo y prolongación de la incisión en sentido caudal hasta el hueco pélvico. Se introdujo una malla suave de material no absorbible en forma de «Y» (GYNECARE GYNEMESH® PS, PROLENE®), se fijó la cara posterior y anterior de la cúpula vaginal con sutura no absorbible, se traccionó la malla y se corroboró adecuada longitud vaginal y tensión de la misma y se fijó el otro extremo al ligamento anterior del promontorio sacro con grapas helicoidales de titano. Se afrontaron bordes de peritoneo desde el espacio sacro hasta hueco pélvico. Todas las pacientes recibieron el mismo manejo postoperatorio de analgésicos (paracetamol y ketorolaco) y antibioticoterapia (cefalexina, en caso de alergia, gentamicina).
Se revisaron un total de 14 casos de sacrocolpopexia laparoscópica. Se dividieron en 2 grupos, el primero en el que se realizó únicamente sacrocolpopexia laparoscópica, y el segundo en el cual se llevó a cabo histerectomía total previo a la sacrocolpopexia laparoscópica. Se excluyó del estudio un caso por malignidad endometrial. Las variables continuas fueron expresadas como medias y desviaciones estándar (DE) o medianas y rangos intercuartílicos (IQR) de acuerdo a los resultados obtenidos.
ResultadosSe incluyeron en el estudio 13 casos de sacrocolpopexia laparoscópica divididos en 2 grupos. En el primer grupo se incluyeron 6 pacientes a las cuales se realizó sacrocolpopexia laparoscópica y en el segundo grupo se incluyeron 7 pacientes a las cuales se realizó histerectomía total y sacrocolpopexia laparoscópica. Todas las pacientes acudieron a consulta por sensación de cuerpo extraño en vagina, 3 reportaron además incontinencia urinaria de esfuerzo, y una sangrado uterino anormal. En la exploración física se valoró el grado de prolapso según la clasificación POP-Q, reportando 3 pacientes con grado 3 y 10 con grado 4.
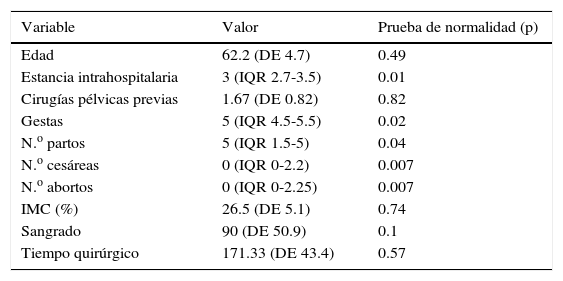
En el grupo de pacientes con sacrocolpopexia laparoscópica (6 pacientes) la edad media de la población resultó ser de 62.2 años (DE=4.7), el índice de masa corporal con una media de 26.5 (DE=5.1), todas las pacientes tenían de una a 3 cirugías pélvicas previas, incluyendo la histerectomía, salpingoclasia, salpingectomía, quistectomía y/o ooforectomía. En los parámetros relativos al procedimiento, la media de tiempo quirúrgico fue de 171min (DE=43.4), y de sangrado de 90cc (DE=50.9). En cuanto a la estancia hospitalaria, la mediana fue de 72h (IQR 66-84) (tabla 1). Dos pacientes presentaron complicaciones (un caso de atelectasia y uno de fibrosis en cúpula vaginal), ningún caso de conversión a laparotomía. Durante seguimiento al mes posterior al evento quirúrgico una paciente refirió durante la consulta presentar dolor abdominal leve. Durante el seguimiento de las pacientes a los 6 meses posteriores al evento quirúrgico todas las pacientes se refirieron asintomáticas y sin reincidencia del prolapso.
Resultados del grupo de pacientes con sacrocopopexia laparoscópica (6 pacientes)
| Variable | Valor | Prueba de normalidad (p) |
|---|---|---|
| Edad | 62.2 (DE 4.7) | 0.49 |
| Estancia intrahospitalaria | 3 (IQR 2.7-3.5) | 0.01 |
| Cirugías pélvicas previas | 1.67 (DE 0.82) | 0.82 |
| Gestas | 5 (IQR 4.5-5.5) | 0.02 |
| N.o partos | 5 (IQR 1.5-5) | 0.04 |
| N.o cesáreas | 0 (IQR 0-2.2) | 0.007 |
| N.o abortos | 0 (IQR 0-2.25) | 0.007 |
| IMC (%) | 26.5 (DE 5.1) | 0.74 |
| Sangrado | 90 (DE 50.9) | 0.1 |
| Tiempo quirúrgico | 171.33 (DE 43.4) | 0.57 |
DE: desviación estándar; IMC: índice de masa corporal; IQR: rango intercuartílico.
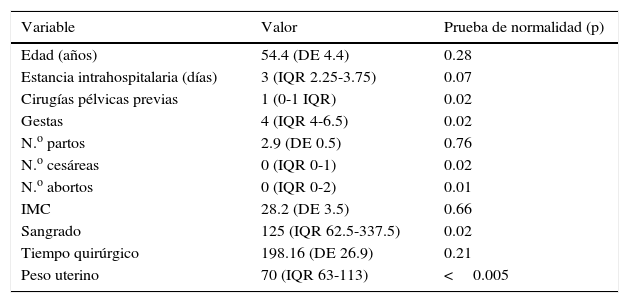
En el segundo grupo pacientes a las cuales se realizó histerectomía total y sacrocolpopexia laparoscópica (7 pacientes) la edad media de la población resultó ser de 54.4 años(DE=4.4), el índice de masa corporal con una media de 28.2 (DE=3.5), las pacientes tenían entre 0 y 3 cirugías pélvicas previas, entre ellas ooforectomía, salpingoclasia y/o salpingectomía. La media de tiempo quirúrgico fue 198min(DE=26.9), mediana de sangrado de 125cc (IQR 62.5-337), en cuanto a la estancia hospitalaria la mediana fue de 72h (IQR 54-90), la mediana del peso de la pieza quirúrgica (útero) en este grupo de pacientes fue de 70g (IQR 63-113) (tabla 2). No hubo conversiones a laparotomía ni complicaciones. En el seguimiento al mes posterior al evento quirúrgico todas las pacientes se refirieron asintomáticas y durante el seguimiento de las pacientes a los 6 meses posteriores al evento quirúrgico todas se refirieron asintomáticas y sin reincidencia del prolapso.
Resultados del grupo de pacientes con histerectomía laparoscópica más sacrocolpopexia (7 pacientes)
| Variable | Valor | Prueba de normalidad (p) |
|---|---|---|
| Edad (años) | 54.4 (DE 4.4) | 0.28 |
| Estancia intrahospitalaria (días) | 3 (IQR 2.25-3.75) | 0.07 |
| Cirugías pélvicas previas | 1 (0-1 IQR) | 0.02 |
| Gestas | 4 (IQR 4-6.5) | 0.02 |
| N.o partos | 2.9 (DE 0.5) | 0.76 |
| N.o cesáreas | 0 (IQR 0-1) | 0.02 |
| N.o abortos | 0 (IQR 0-2) | 0.01 |
| IMC | 28.2 (DE 3.5) | 0.66 |
| Sangrado | 125 (IQR 62.5-337.5) | 0.02 |
| Tiempo quirúrgico | 198.16 (DE 26.9) | 0.21 |
| Peso uterino | 70 (IQR 63-113) | <0.005 |
DE: desviación estándar; IMC: índice de masa corporal; IQR: rango intercuartílico.
El POP es una de las indicaciones más frecuentes de cirugía de piso pélvico, hasta el 11% de las mujeres requerirán alguna intervención al llegar a los 80 años de edad17,18. El síntoma más común es la sensación de cuerpo extraño, la cual se presentó en el 100% de nuestras pacientes5. Los factores asociados a POP son el número de partos vaginales, multiparidad, edad avanzada, obesidad, antecedente de histerectomía y aumento de la presión intraabdominal, por ejemplo, por tos crónica4,8,9. Todas las pacientes incluidas en el estudio son multíparas, 12 con antecedente de partos previos y una que no tenía ningún parto vaginal; 5 pacientes se encontraban dentro de su peso ideal, las 8 restantes con sobrepeso u obesidad. No se tienen datos de antecedente de tos crónica u otras causas de aumento de presión intraabdominal.
El manejo ideal del prolapso de cúpula vaginal es la sacrocolpopexia (abdominal, laparoscópica o robótica), descrita inicialmente en 1957 por Lane19. Su éxito se basa en asegurar el soporte del piso pélvico con material sintético fijando la cúpula al sacro, preservando el eje y profundidad normales de la vagina; el material sintético proporciona fuerza donde el tejido está debilitado20,21.
El resultado tras la sacrocolpopexia laparoscópica ha demostrado éxito y satisfacción en hasta el 78-100% de las pacientes16,17,19, en contraste con lo reportado con la fijación de cúpula vaginal al ligamento sacroespinoso durante histerectomía vaginal del 88-90% de mejoría22. El abordaje laparoscópico evita la necesidad de realizar incisiones grandes además de tener menor manipulación intestinal, por lo cual el tiempo de recuperación y estancia hospitalaria son menores que en la cirugía abierta, sin embargo, los tiempos quirúrgicos suelen ser mayores, y la curva de aprendizaje ha retrasado el empleo universal de esta técnica23. El tiempo quirúrgico estimado es de 150-210min17, en este estudio, el promedio en las pacientes a las que se les realizó únicamente sacrocolpopexia fue de 171min, y en las que se realizó histerectomía total y sacrocolpopexia fue de 198min.
En un estudio multicéntrico aleatorizado realizado en Inglaterra se comparó el abordaje por laparotomía y el abordaje laparoscópico de sacrocolpopexia. Al primer año no se encontraron diferencias significativas en cuanto a las complicaciones; sin embargo la sacrocolpopexia laparoscópica proporcionó los beneficios de la mínima invasión ya mencionados anteriormente24. El tiempo de seguimiento a 6 meses es una limitación de este estudio, ya que las recidivas de prolapso pueden presentarse en un lapso mayor que el estudiado25. Para valorar la eficacia del tratamiento quirúrgico, es recomendable evaluar la calidad de vida previa y posterior al procedimiento, lo cual no se realizó en nuestra población18,26.
ConclusionesCon el advenimiento de la cirugía endoscópica de mínima invasión es posible reproducir técnicas quirúrgicas convencionales con los beneficios que otorga la cirugía laparoscópica. Está demostrado que ofrece un menor tiempo de estancia hospitalaria, una recuperación más rápida y un pronto retorno a las actividades cotidianas. Las pacientes refieren un grado de satisfacción mayor y menor dolor posterior al evento quirúrgico endoscópico. La sacrocolpopexia laparoscópica es una técnica quirúrgica segura y accesible en nuestro medio como lo demuestra nuestra serie de casos. Sin embargo es importante considerar que el éxito de este tipo de procedimientos depende de la experiencia y habilidad del cirujano. Nuestros resultados son comparables a la información previa conocida, sin embargo, el diseño retrospectivo hace difícil la comparación con estudios prospectivos. Es necesario realizar estudios comparativos aleatorizados con seguimiento a mediano y largo plazo en nuestro medio.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónNo se recibió patrocinio de ningún tipo para llevar a cabo este artículo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.