En la actualidad somos capaces de ofrecer una cantidad no despreciable de técnicas de reconstrucción mamaria incluyendo aquellas basadas en el uso de prótesis, colgajo miocutáneo con isla transversa abdominal (TRAM), colgajo miocutáneo de latissimus dorsi y transferencia de tejidos libres. Se analizan indicaciones, ventajas y desventajas. Se presentan detalles sobre resultados cosméticos. La reconstrucción con tejidos autólogos representa menos de un 25% de todas las reconstrucciones mamarias. La reconstrucción basada en expansor/implante es la forma más común de reconstrucción mamaria. Diferentes series demuestran que entre el 20 y el 30% de los pacientes puede requerir algún tipo de revisión o reposición. Dada la evolución permanente del tema y la alta demanda de solución, se requiere que el cirujano plástico tenga competencias en técnicas de reconstrucción mamaria que varían según el contexto y las circunstancias individuales de cada paciente.
Today we are able to offer a myriad of breast reconstruction techniques, including implant-based reconstruction, pedicled transverse rectus abdominis myocutaneous flap (TRAM), latissimus dorsi myocutaneous flap, and free tissue transfers. Indications, advantages and disadvantages are discussed. Details about cosmetic outcomes are presented. Autologous tissue reconstruction represent less than 25% of all breast reconstructions. Expander/implanted based reconstruction appears to be the most common form of breast reconstruction, different series demonstrating that 20-30% of patients may require some type of revision/replacement. Because of the rapidly evolving nature of the field and increased demand, the breast reconstructive surgeon is required to have competence in BR techniques in a varying context of individual patient circumstances.
La reconstrucción mamaria constituye un área no despreciable del quehacer de un Servicio de Cirugía Plástica, sin embargo, representa al mismo tiempo, un enorme desafío para obtener resultados sustentables en el tiempo. Refinamientos de las técnicas quirúrgicas, innovaciones tecnológicas y la descripción de nuevos procedimientos se orientan a ampliar el horizonte reconstructivo del cáncer mamario.
La reconstrucción con implantes es la forma más común de reconstrucción en Chile y en el mundo1, sin embargo, la presencia de complicaciones en el tiempo y las múltiples revisiones que requiere este tipo de reconstrucción, ha hecho que las técnicas con tejidos propios, principalmente con tejidos libres y perforantes, estén ganado terreno2.
HISTORIALa reconstrucción de mama comienza el año 1963 con la introducción de la primera reconstrucción con implante de silicona por Cronin y Gerow3, lo que estimuló a que durante las décadas del 60 y 70 la reconstrucción protésica fuera el método más utilizado de reconstrucción. El año 1972 Radovan4 describió el uso de expansores tisulares para mama y en 1977 Schneider, Hill y Brown5 y Muhlbauer y Olsbrich incorporaron el uso del colgajo músculo cutáneo latissimus dorsi para este tipo de reconstrucción6. Esta técnica fue popularizada por Bostwick, Vasconez y Jurkiewicz7,8 y Maxwell y Hoopes en publicaciones posteriores9.
Un verdadero avance en la cirugía reconstructiva de la mama fue la introducción de los colgajos abdominales en la década de los 80, que permitieron brindar un mayor volumen de la reconstrucción, sin la necesidad de utilizar una prótesis. El colgajo músculocutáneo TRAM se ha transformado en el gold standard en muchos países y continúa siendo el método reconstructivo autólogo, más utilizado, debido a la facilidad de su técnica y porque la región abdominal proporciona la mejor calidad y cantidad de tejido necesario para reconstruir una mama, siendo de aceptación general que los resultados con tejidos propios son superiores a la reconstrucción protésica.
En general, los procedimientos reconstructivos que contemplan el uso de colgajos se han realizado tradicionalmente con tejidos pediculados. El colgajo TRAM clásico o pediculado fue descrito por Hartrampft, Scheflan y Black10, quienes en 1982 en Atlanta, transfirieron por primera vez, el colgajo TRAM. Este colgajo consistió en una porción vertical del músculo recto abdominal con una isla transversal de piel abdominal inferior irrigada por perforantes músculo cutáneas procedentes de la arteria epigástrica superior. El daño a nivel de la pared abdominal donante fue el principal incentivo para desarrollar técnicas menos invasivas y con mejor irrigación. Ello se logró con la descripción y aplicación de los colgajos libres, es decir, tejidos que se obtienen identificando su pedículo vascular, se secciona éste y se realizan luego las anastomosis vasculares correspondientes bajo microscopio, para restaurar la perfusión del colgajo. Se incluye en esta modalidad el colgajo TRAM libre11, los colgajos DIEP y SIEA, el colgajo glúteo superior o inferior y el colgajo anterolateral de muslo12. A poco andar se hizo evidente no sólo su condición de ser una técnica menos agresiva para la pared abdominal sino que la perfusión de estos tejidos fue tan superior, que ya nadie discute sus ventajas y su utilización se hizo extensiva a pacientes fumadoras, obesas o en presencia de cicatrices abdominales previas.
Otros métodos de reconstrucción mamaria han sido descritos, entre los cuales se incluyen los colgajos abdominales medio y superior, el colgajo oblicuo externo13, el glúteo y el tensor fascia lata. También se incluye el colgajo circunflejo ilíaco profundo (Rubens¿flap) descrito por Hartrampf y cols14, este colgajo sirve como una segunda línea de reconstrucción de la mama, en especial cuando el TRAM ha fallado.
EPIDEMIOLOGÍALa incidencia del cáncer de mama es alto y afecta también a mujeres jóvenes, esto ha determinado una creciente demanda de procedimientos reconstructivos cada vez más exigentes, revirtiendo la tendencia histórica y universal de que las pacientes mastectomizadas no se reconstruyen, superando el miedo a las complicaciones quirúrgicas que puedan retardar el tratamiento adyuvante y al temor de enmascarar una recurrencia15.
En Chile, según registros internacionales, existirían cerca de 4.000 nuevos casos por año, con una tasa de mortalidad de 15/100.000 mujeres. El riesgo para la población femenina occidental de presentar un cáncer mamario es de 1 cada 8 a 10 mujeres, de ahí el énfasis en las políticas de pesquisa precoz con auto examen mamario y estudio de imágenes en población de riesgo a los 35 años y a los 40 años para la población normal16.
En los últimos años se ha observado un aumento de mastectomías profilácticas determinados principalmente por la fobia al cáncer bilateral, la difusión de casos mediáticos que la aconsejan, las indicaciones médicas por lesiones de alto riesgo o presencia de mutación génica.
Derivado de lo anterior, se ha hecho más frecuente la adopción de métodos reconstructivos por parte del paciente aconsejados en su mayoría por el equipo tratante. En la actualidad en EE.UU., a pesar del éxito y beneficios de la reconstrucción, un 20% de las pacientes mastectomizadas es reconstruida en forma inmediata2 y un 20% lo hace en forma diferida17.
Según datos de la Sociedad Americana de Cirujanos Plásticos, un 80% de las pacientes reconstruidas lo hace con expansor/implante y las reconstrucciones autólogas se realizan principalmente en centros académicos relacionados con la docencia. El 40% de las pacientes con diagnóstico de cáncer de mama es sometido a mastectomía y la mitad de estas pacientes van a reconstrucción18.
En general, a pesar de las complicaciones asociadas a la RT sobre las mamas reconstruidas, las pacientes deben ser estimuladas a realizarse el procedimiento por el beneficio psicológico, social y sexual, considerando en todo momento los factores de riesgo relacionados como la edad, peso y comorbilidades de las pacientes19.
MÉTODOS DE RECONSTRUCCIÓNEl objetivo de la reconstrucción mamaria es permitir a la mujer recuperar su contorno corporal primitivo, ayudando a superar el trance psicológico que supone la pérdida de un órgano tan íntimo como es la mama, para la vida personal, social y profesional.
La reconstrucción mamaria post mastectomía consiste en general en dos tipos de procedimientos, aquellos que involucran expansores o implantes y aquellos que usan tejidos propios. El método elegido dependerá del tipo de paciente, del tipo y estadio de la enfermedad y de factibilidades técnicas.
Las opciones de reconstrucción son:
- -
Implante inmediato sólo o con uso de matriz dérmica.
- -
Expansores de tejidos, temporales y cambio posterior por implante definitivo.
- -
Expansores de tejidos permanente que requieren sólo la remoción de la válvula.
- -
Expansores de tejidos, temporales y reconstrucción posterior con colgajos.
- -
Colgajo músculo cutáneo de latissimus dorsi con expansor o implante.
- -
Colgajo músculo cutáneo de latissimus dorsi sin expansor o implante.
- -
Colgajo músculo cutáneo TRAM pediculado.
- -
Colgajos músculo cutáneo libre TRAM, Gracilis, glúteos.
- -
Colgajos perforantes DIEP, SIEAP, ALT
Es el método de reconstrucción más frecuente, por lejos. Tiene la gran ventaja de ser un procedimiento simple que se puede realizar en forma inmediata a la mastectomía sin prolongar significativamente la duración de la cirugía ni la estadía hospitalaria. Sin embargo, a pesar de lo anterior, existe evidencia de poseer resultados menos estéticos, menos naturales y con un índice de complicaciones a largo plazo, nada despreciables.
La reconstrucción mamaria con implantes se inició en la década del 60 con la introducción de implantes mamarios de silicona. A Radovan4 a fines de los 70 y comienzos de los 80, se le atribuye ser el pionero en comenzar la utilización de expansores tisulares. El índice de contractura utilizando expansores es bajo20. Algunos autores han reportado cifras de contractura de un 3%, una tasa de infección de 1,2% y una deflación espontánea de 0.6%21 y en otras series las tasas son mayores22,23.
Reconstrucción inmediata con implante en una etapaLa reconstrucción inmediata con implantes en una etapa, está indicada y donde se obtienen los mejores resultados, en pacientes más bien jóvenes, con mamas pequeñas, redondas sin ptosis. Se trata por lo general de pacientes con copa A o B con volúmenes de hasta 250 -300 cc. En presencia de una ptosis leve, es necesario remarcar la necesidad de realizar algún procedimiento que corrija la ptosis de la mama sana para obtener simetría o advertir la pequeña diferencia si desea mantener intacta su mama sana. En presencia de ptosis marcada se hace imperioso practicar una mastopexia para obtener la simetría que necesariamente requiere múltiples procedimientos correctivos en el tiempo.
Reconstrucción mamaria en dos tiempos con expansor / implanteEste procedimiento consiste en utilizar un expansor transitorio en posición submuscular que puede ser instalado inmediatamente o en un tiempo variable posterior a la mastectomía. La principal indicación es para aquellas pacientes cuyo volumen mamario no permite una reconstrucción con un implante definitivo por déficit de una buena cobertura. Una relativa nueva indicación es utilizar el expansor transitorio durante o post radioterapia como lo preconizan algunos autores, reemplazando el expansor por un implante definitivo. El procedimiento técnico varía muy poco de la reconstrucción inmediata con implantes. La selección del expansor está basada en la anatomía de la paciente y en la mama contralateral.
Es habitual dejar una cantidad variable de solución salina en el expansor durante la cirugía y se continúa a los 14 o 21 días postoperatorios con expansiones semanales. Si la paciente va a ser sometida a radioterapia, el ideal sería haber terminado su expansión antes de comenzar con ella. Muchos centros requieren que el expansor no tenga más de 200 a 250 cc para realizar la radioterapia, lo que implica la necesidad de hacer una deflación del expansor durante la radioterapia. El reemplazo por implante definitivo se realiza algunas semanas posterior a lograr el volumen del expansor deseado o meses post radioterapia. Hay que señalar que existen algunos grupos que efectúan la expansión, lo reemplazan por un implante definitivo e irradian ese implante, señalando que las pacientes no perciben un deterioro de los resultados a largo plazo, a pesar de presentar algún grado de contractura.
Es relevante considerar que la incidencia de complicaciones no es baja usando expansor/implante, por las tasas de seroma, necrosis cutáneas, exposición del expansor o implante, extrusión, disfunción de la válvula y rotura o deflación del expansor25,26.
Selección de pacientes para reconstrucción con expansor /implantesCualquier paciente sometida a una mastectomía puede ser reconstruida con expansores o implantes, sin embargo, es necesario hacer ciertas consideraciones:
Los mejores resultados se obtienen en pacientes con mamas de 500 cc o menos y con mínima ptosis o ausencia de ella y una cobertura de partes blandas suficiente y de buena calidad Pacientes con mamas grandes o muy ptosicas, requieren algún procedimiento para corregir esto, lo que implica cicatrices que a veces alteran la irrigación de los colgajos cutáneos que aumentan la tasa de complicaciones
Pacientes que se han o serán sometidas a radioterapia como parte del tratamiento de su enfermedad, no son en general, buenas candidatas para ser reconstruidas con implantes o expansor/implante. No sólo la expansión es riesgosa, sino también la incidencia de contractura capsular, exposición del expansor o implante, infección, fractura costilla y pérdida de reconstrucción.
En la reconstrucción inmediata, la planificación preoperatoria y el trabajo conjunto con el mastólogo es la clave de un buen resultado, que se inicia con el correcto diseño de las incisiones, el adecuado grosor y calidad de los colgajos cutáneos, preservación del surco submamario, protección del músculo pectoral y el serrato anterior y la coordinación en el manejo postoperatorio, drenajes, curaciones, entre otros.
Reconstrucción mamaria autóloga (Con colgajos o tejidos propios)La reconstrucción autóloga, es decir con tejidos propios, incluye la creación de una neo-mama suave, con una textura y “caída” o ptosis que remeda una mama normal, logrando así una simetría y naturalidad importantes respecto de la mama contralateral. Clásicamente se ha utilizado el colgajo TRAM pediculado, pero éste presentaba ciertos problemas; como la pérdida funcional del músculo recto y la debilidad de la pared abdominal secundaria. Además, existe un 25% de necrosis parciales del colgajo, debido generalmente a una menor vascularización de la isla cutáneo-grasa dependiente de la arteria epigástrica superior, de la torsión del músculo recto anterior en el punto de pivote para su transferencia y a la tunelización subcutánea torácica que puede comprimir el pedículo.
Colgajo pediculados: TRAMEl método más común de reconstrucción autóloga es el colgajo TRAM, colgajo musculocutáneo de recto abdominal con isla transversa de piel, ya sea pediculado o libre. Este colgajo emplea el tejido redundante abdominal infraumbilical, removido habitualmente en las abdominoplastías estéticas. Este colgajo fue muy popular en la década de los 80, muchas publicaciones mostraban excelentes resultados estables en el tiempo27. El colgajo TRAM pediculado se levanta preservando la arteria epigástrica superior cuyo trayecto por el interior del músculo obliga a sacrificarlo, ya que debe seccionarse en su porción inferior para movilizar en conjunto la isla cutánea y el recto abdominal, tunelizándolos debajo de la piel abdominal y armando una nueva mama en el tórax.
El colgajo libre TRAM es levantado con la longitud del pedículo epigástrico inferior profundo y con un pequeño trozo de músculo recto abdominal donde están contenidos los vasos perforantes. Este colgajo es separado completamente del abdomen y llevado al tórax donde es anastomosado a los vasos tóracodorsales o mamarios internos. Con esta técnica el defecto en la pared abdominal o zona donante es bastante menor.
Los colgajos perforantes epigástricos superficial o profundo transfieren prácticamente la misma cantidad de tejido que el TRAM libre, pero no se reseca ninguna porción del músculo recto, con lo que la pared abdominal permanece prácticamente sin daño.
En general este colgajo tiene complicaciones acotadas, siendo el seroma y las pequeñas pérdidas parciales del colgajo las más frecuentes, sin embargo, en pacientes fumadoras u obesas esta técnica puede estar contraindicada por el mayor número y gravedad de las complicaciones. Aunque el colgajo TRAM pediculado permanece siendo el colgajo más utilizado para reconstrucción mamaria autóloga post mastectomía en muchos centros, la búsqueda de mejorar la perfusión tisular y disminuir la morbilidad de la zona dadora, ha dado pie al diseño y variaciones técnicas del propio colgajo TRAM. Es así como gracias a la incorporación de la microcirugía se ha logrado obtener un colgajo con mejor irrigación y que deja mínima morbilidad de la pared abdominal: el colgajo TRAM libre en un inicio y más recientemente los colgajos perforantes han ido ganando terreno. Los colgajos perforantes son colgajos microquirúrgicos cuyo fundamento consiste en la vascularización de un territorio anatómico por medio de una arteria perforante, que emerge del tronco vascular principal, atravesando una región muscular determinada, pero con total independencia de ésta, lo que evita su sacrificio: se incluyen en este rubro, entre otros, el DIEP (Deep Inferior Epigastric Perforator), SGAP (Superior Gluteal Artery Perforator) y ALT (Anterolateral Thigh Perforator), que se utilizan para reconstrucción mamaria.
Colgajo latissimus dorsiLa reconstrucción mamaria utilizando latissimus dorsi fue descrita inicialmente hace dos siglos, a fines del 1800, por un cirujano italiano, pero no fue hasta 1970 que ganó popularidad28. Se trata de obtener piel del dorso de la paciente cuya isla cutánea es irrigada por perforantes músculo cutáneas derivadas de la arteria tóracodorsal rama de los vasos subescapulares. Sin embargo, esta técnica fue superada ampliamente por el uso del colgajo TRAM. En general este colgajo se usa más frecuentemente en forma pediculada y dado el poco volumen que aporta, requiere de un implante. Su uso en forma libre, para reconstrucción mamaria es bastante excepcional. Uno de los problemas que tiene este colgajo es el alto índice de contractura protésica que en algunas series más antiguas, llega hasta el 75%29, pero el rango de contractura habitual para esta alternativa oscila entre un 6 y 40%30, pero en manos experimentadas y con este colgajo como primera elección se reportan resultados satisfactorios31.
Colgajo de RubensHartrampf et al han sugerido una excelente alternativa de colgajo libre para la mama, lo denominaron colgajo de Rubens, haciendo referencia a las pinturas de este artista barroco del siglo XVI. Incorpora los mismos componentes del colgajo de Taylor que incluía los tejidos blandos y hueso de la cresta iliaca basado en los vasos circunflejos iliacos profundos, pero en el colgajo de Rubens, no incorpora hueso. Técnica indicada principalmente en pacientes sometidas a abdominoplastía y que aún tiene exceso adiposo sobre las crestas ilíacas. A menudo requiere extirpar tejido graso de la cresta iliaca contralateral para simetrizar. La cicatriz no es un problema mayor pues es una extensión de la cicatriz de abdominoplastía. El seroma es de regla y cuando se presentan deformidades de la zona donante requiere revisión en algunos casos.
RECONSTRUCCIÓN CON COLGAJOS LIBRESComparado con los colgajos pediculados, la transferencia de tejido en forma libre o microvascular para reconstrucción mamaria, está asociada con una menor incidencia de necrosis parcial de colgajo y necrosis grasa. En manos experimentadas la tasa de fracaso vascular con pérdida total del colgajo debería ser menos del 3% con tiempos quirúrgicos y morbilidad comparables a los procedimientos con colgajos pediculados.
COLGAJO TRAM LIBREEl colgajo TRAM libre fue descrito en 1979 por Holmstrom. Fue el primero en utilizar el tejido que normalmente se desecha en una abdominoplastía, como colgajo libre para reconstruir una mama. El colgajo TRAM libre basa su irrigación en la arteria epigástrica profunda inferior, que tiene vasos, una arteria y dos venas, de 2-3mm de diámetro y un pedículo de 12–15cm. Estudios de perfusión in vivo y los hallazgos clínicos demostraron la superioridad de la irrigación que tiene este colgajo cuando está perfundido por la arteria epigástrica inferior32. Para levantar el colgajo se puede utilizar el ancho completo del músculo o sólo una parte de éste. En el área comprendida entre 2cm por sobre y 6cm bajo el ombligo, existen entre 2 y 8 perforantes mayores o iguales a 0,5mm de diámetro. Normalmente las perforantes más laterales tienden a tener un curso más directo y perpendicular a través del músculo y habitualmente están acompañados de ramos nerviosos sensoriales segmentarios y ramas motoras intercostales. Los vasos receptores comúnmente utilizados son los toracodorsales y los vasos mamarios o torácicos internos. La necrosis grasa y las pérdidas parciales de tejido por lo general no supera el 12% en pacientes fumadoras y 3% en no fumadoras33,34.
Por otra parte y siendo uno de las razones que motivaron el refinamiento del colgajo TRAM clásico, existe evidencia de un daño menor a la función y estructura de la pared abdominal, como queda demostrado en varias publicaciones donde se comunican menores tasas de hernia, abombamiento y alteraciones del surco submamario, y una estadía hospitalaria más corta35
Desde su descripción el año 1979 y por los siguientes 25 años, este tipo de reconstrucción llegó a ser la primera elección en muchos centros reconocidos, publicando los excelentes resultados logrados con esta técnica.
Colgajo glúteo libreAlgunos autores describen el uso del colgajo libre de glúteo superior, sin embargo, este colgajo no goza de toda la popularidad que se merece por ser un colgajo cuyo levantamiento es lento y complejo, habitualmente existe mucha diferencia de calibre entre los vasos del colgajo y los vasos receptores y no está exento de complicaciones como lumbociática, alteraciones en el contorno del glúteo, cicatriz evidente y seroma casi de regla. El colgajo perforante glúteo GAP, permite transferir el tejido desde la región glútea, también con menos morbilidad del sitio donante, pero se considera, en general, como segunda opción.
COLGAJOS PERFORANTESColgajo DIEPEn los últimos años se ha popularizado el uso de colgajos perforantes. Una especial aplicación la tiene el colgajo DIEP (Deep Inferior Epigastric Perforator)36, que representa una de las últimas innovaciones del colgajo TRAM. Este colgajo involucra la transferencia de piel y grasa subcutánea pediculados sólo en base a la arteria epigástrica inferior profunda y alguna de sus perforantes con preservación del músculo subyacente. El músculo sólo se divulsiona y la fascia no se reseca, por lo que no sólo se preserva el músculo sino también su inervación, manteniendo así, la estabilidad biomecánica y el balance muscular del tronco. Este colgajo perforante viene siendo esencialmente un TRAM libre sin el uso del músculo recto abdominal.
Este colgajo fue descrito por Koshima y Soeda37 el año 1989. Los colgajos perforantes permiten transferir piel y grasa propia de la paciente de una manera confiable con mínima morbilidad de la zona donante, además puede ofrecer una recuperación completa de la paciente en forma precoz, pero aumenta la complejidad técnica y los riesgos asociados a una reconstrucción microquirúrgica. La cirugía consiste en una no menos tediosa y a veces enervante disección de las perforantes que enlentece la cirugía y la prolonga en una o dos horas respecto del colgajo libre. Esto ha restringido el uso generalizado de la técnica.
El índice de falla vascular y de necrosis cutánea o grasa, no difiere de los estándares del colgajo libre, sin embargo al no sacrificar la fascia ni el músculo recto abdominal, se evitan hernias y abultamientos de la pared y el uso de mallas sintéticas. Además se disminuye el dolor postoperatorio y la estadía hospitalaria.
El estado de las perforantes es importante pues este colgajo se basa en una o dos perforantes, ramas de la arteria epigástrica inferior, por lo que hace casi de rutina un estudio doppler color de las perforantes antes o durante la cirugía para evaluar la ubicación, la cantidad y el calibre de estos vasos.
Indicaciones DIEP- -
Pacientes con mamas relativamente pequeñas.
- -
Indemnidad de la pared abdominal.
- -
Buen estado de las perforantes.
- -
Cirujano capacitado.
- -
Paciente jóvenes activas o deportistas.
- -
Pacientes muy preocupados por mantener la indemnidad de la pared abdominal.
- -
Necrosis grasa.
- -
Pérdida parcial o total del colgajo.
- -
Morbilidad de la pared abdominal, pues hay que advertirle a las pacientes que si las perforantes no son adecuadas o están alteradas este procedimiento deberá ser convertido a un colgajo TRAM libre estándar con sacrificio de una porción de músculo recto
Este colgajo fue descrito para reconstrucción mamaria por Groting en 199138. Se basa en el sistema de irrigación superficial de la pared abdominal inferior, descrita por Taylor y Daniel39 en 1975. Hoy es aceptado que el colgajo de piel y grasa menos ¿lesivo¿ o menos invasivo y que aporta una buena cantidad tejido para recrear una mama extirpada, es el colgajo (SIEA), puesto que para obtenerlo no se requiere manipular el músculo recto ni su fascia abdominal. El problema de este colgajo es la inconsistencia de su pedículo y el pequeño diámetro de la arteria, lo que hace descartar su uso entre un 40% de posibles candidatas. Esto ha llevado a algunos autores a indicar la exploración quirúrgica del pedículo superficial y de no encontrarse o no ser apto, continuar con un colgajo DIEP.
Este colgajo permite una completa preservación del aparato muscular del abdomen, pues la arteria epigástrica superficial inferior y el sistema venoso concomitante nacen de los vasos femorales por debajo del ligamento inguinal. A nivel de este ligamento los vasos iliacos superficiales se pueden ubicar en el punto medio entre la espina ilíaca anterosuperior y la espina del pubis. También se pueden localizar en forma preoperatoria con doppler.
La gran ventaja de este colgajo es la nula posibilidad de hernia o alteraciones abdominales, puesto que al levantar el colgajo el plano es suprafascial, es decir se obtiene la piel y la grasa subcutánea dejando hacia caudal, indemne la musculatura y la fascia correspondiente. El plano de levantamiento es precisamente la fascia desde el límite superior de la isla cutánea transversa hasta el surco submamario, al estilo de una dermolipectomía clásica.
A pesar de ser controversial, se acepta que el territorio cutáneo irrigado por la SIEA es principalmente las zonas ipsilaterales siendo poco confiable la irrigación más allá de la línea media.
Colgajo anterolateral de musloEl colgajo perforante anterolateral de muslo ALTP, es un colgajo muy seguro y de gran difusión y uso los últimos años. Tiene indicación como alternativa en mamas de pequeño tamaño, ya que la cantidad de tejido graso del muslo es comparativamente menor a la del abdomen inferior. Es un colgajo útil pero con el inconveniente de una cicatriz visible y a menudo no muy pequeña, acompañado de un mayor o menor grado de alteración en la forma del muslo y requiere que exista un tejido graso abundante a ese nivel para dar el volumen necesario para reconstruir una mama.
IRRIGACIÓNLa liposucción abdominal previa está considerada como una contraindicación casi absoluta para el uso de DIEP, sin embargo su uso requiere estudio eco doppler preoperatorio40 o angiotac para asegurar indemnidad de los vasos perforantes.
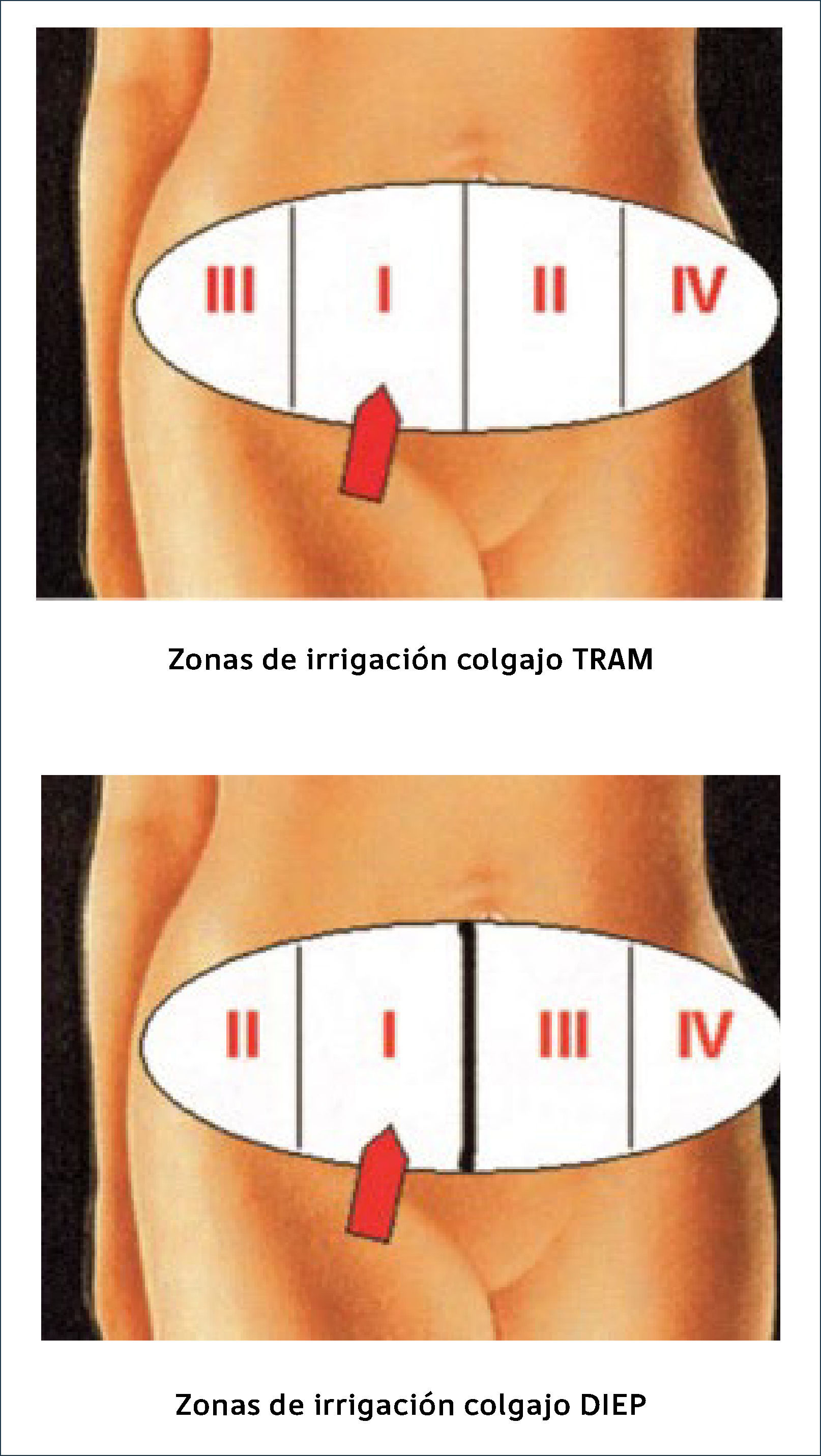
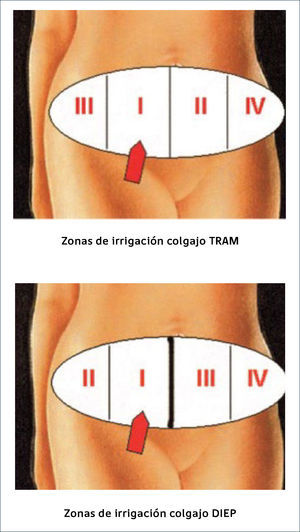
Conceptualmente se describieron 4 zonas de perfusión en el territorio infraumbilical que corresponde al colgajo TRAM pediculado (Figura 1). Sin embargo, con la mejor comprensión de la irrigación a través del pedículo epigástrico inferior, hizo que Taylor y Palmer41 estudiando los angiosomas determinaran que la irrigación ipsilateral era vastamente superior que la irrigación cruzada a través de la línea media.
VENTAJAS DEL COLGAJO TRAM LIBRE V/S PEDICULADO- -
Debido a la mejor irrigación, es posible transportar como tejido útil, las cuatro zonas clásicas perfusión del colgajo descrita en el TRAM tradicional.
- -
El colgajo libre posee un índice menor de necrosis grasa y pérdidas cutáneas parciales respecto del colgajo pediculado (7 versus 13-41% respectivamente). La necrosis grasa es muy frecuente en colgajos pediculados (10-50%) y se manifiesta como induraciones nodulares firmes subcutáneas que a menudo causan ansiedad en la pacientes por el temor a una recidiva42.
- -
Al sacrificar una mínima cantidad de fascia y músculo o respetando éste completamente, la incidencia de hernias o abultamientos abdominales son menores, como también las alteraciones funcionales de la pared abdominal43.
- -
La incidencia de hernia en colgajo libre es de 3 - 6%, comparado con 12% para colgajo pediculados44.
- -
Se puede obtener una mejor forma y definición de la nueva mama. Se evita el abultamiento en el epigastrio causado por el músculo tunelizado que distorsiona el surco submamario en colgajos pediculados. Se mantiene el surco al no tener que desprenderlo en la tunelización del pedículo. Además se puede disponer el tejido con más libertad, sin restricciones o tracciones del músculo, teniendo opciones de movilizar hacia medial o lateral con anastomosis a los vasos mamarios internos o hacia lateral en vasos toracodorsales respectivamente.
- -
Se incluyen antecedentes de TRAM o abdominoplastía previas.
- -
Vasos receptores dañados o de mala calidad (toracotomías, by pass coronario con utilización de vasos mamarios, vaciamiento axilar con radioterapia asociada).
- -
Inexperiencia del cirujano.
- -
Tener un índice de masa corporal mayor a 28.
Se debe advertir a las pacientes sometidas a un TRAM libre, que a pesar de tener un menor índice de pérdida parcial de tejido, el índice de pérdida total del colgajo es mayor, entre un 2-5%. Versus 1% del colgajo pediculado.
- -
Necrosis del colgajo: La necrosis total del colgajo se debe a fallas en las anastomosis. El índice de falla vascular no debe ser superior al 3%. En ocasiones pueden aparecer zonas de necrosis parciales del colgajo, que generalmente son debidas a una mala elección de la perforante principal o a la falta de comunicación de la red venosa superficial.
- -
Necrosis grasa: Generalmente su incidencia es menor del 8% y se debe, en colgajos voluminosos, al mantenimiento de la zona IV o a basar la irrigación de este colgajo en una perforante de bajo flujo.
- -
Hernias y eventraciones: Son prácticamente inexistentes, en los DIEP y SIEA ya que se preserva la totalidad de la vaina anterior del recto o su cierre se realiza sin tensión45.
- -
El tabaco y obesidad siguen siendo los factores que repercuten directamente en el índice de complicaciones, que aumentan entre 3 a 7 veces46,47. Tasa de complicaciones en fumadores es de 40% y baja a un 26% en no fumadores. Los pacientes que serán sometidos a reconstrucción deben suspender el hábito de fumar al menos tres semanas antes de la cirugía48,49.
- -
Cicatrices abdominales previas, en especial la laparotomía de Kocher tiene mayores complicaciones en la zona donante abdominal por el riesgo de necrosis cutánea distal a la cicatriz. Las cicatrices paramedianas también poseen riesgo de necrosis en el segmento intermedio entre la cicatriz vertical y la línea media. Sin embargo, las cicatrices abdominales muy antiguas, en general no repercuten directamente en producir mayor morbilidad50.
El verdadero impacto de la radiación de la pared torácica aún no está completamente definida ni es del todo entendida. A menudo es utilizada como tratamiento adyuvante para reducir el riesgo de recurrencia loco-regional51,52.
Existe la tendencia a sostener que, la radioterapia influye negativamente sobre los resultados de cualquiera de las alternativas reconstructivas53-55. Hay estudios que demuestran los efectos deletéreos de la radioterapia aplicada antes o después de la reconstrucción, por lo que en general se recomienda efectuar una reconstrucción diferida para mejorar los resultados56,57. Sin embargo, a la luz de nuevos protocolos de radioterapia e innovaciones técnicas en su aplicación, se estaría cuestionando el dogma de postergar la reconstrucción, en especial cuando se indican procedimientos que implican el uso de implantes. En una revisión sistemática de la literatura58 señala que existen muchos estudios que analizan los efectos de la radioterapia sobre las diferentes alternativas reconstructivas, pero que por su diseño y metodología inadecuada, sus resultados y conclusiones son limitadas. Es bastante objetivo y aceptado que la reconstrucción mamaria inmediata sin radioterapia ofrece muy buenos resultados estéticos y oncológicos en casos bien seleccionados, es más costo efectivo y tiene un efecto psicosocial muy positivo59. Al realizar una reconstrucción mamaria inmediata, no es posible saber con seguridad si será necesario aplicar radioterapia. La radioterapia puede causar cambios poco predecibles en tejidos y materiales protésicos60. Se produce una respuesta bifásica, que contempla una etapa aguda que involucra cambios inflamatorios que pueden conducir a descamación, erosiones superficiales o necrosis de tejido y puede durar desde algunos días hasta varias semanas una vez finalizada la radioterapia y una etapa tardía que involucra primero atrofia, fibrosis e inhibición de los mecanismos normales de cicatrización y luego fibrosis y retracción61. En un meta-análisis del año 201162 se concluye que independiente del método reconstructivo y del momento de la reconstrucción, la radioterapia postoperatoria aumenta la incidencia de complicaciones. El timing y el efecto potencial de la radioterapia sobre la reconstrucción mamaria debe ser discutidos con la paciente para tomar una decisión final considerando las expectativas, preferencias, motivación y el nivel de comprensión del escenario particular, con lo que se puede obtener un resultado adecuado, realista, más satisfactorio y con mejor calidad de vida63. Sin embargo, existen publicaciones que no desaconsejan el uso de radioterapia sobre implantes o reconstrucción autóloga. Uno de los autores mayormente citado respecto a irradiar mamas reconstruidas con expansor/implante es el grupo de Peter Cordeiro, quien reconoce que si bien la radioterapia produce fibrosis, ésta no es determinante en los resultados y la paciente no tiene una percepción negativa64. Por otra parte, Kronowitz suscribió el concepto reconstrucción mamaria inmediata retardada que involucra el concepto de colocar un expansor en el momento de la mastectomía con ahorro de piel, a la espera del resultado definitivo de la biopsia. Si la radioterapia no es requerida, se realiza una reconstrucción mamaria inmediata con colgajo o implante y si la radioterapia es requerida se opta por una reconstrucción diferida. Desafortunadamente esto requiere dos operaciones, lo que tiene implicancias psicológicas y económicas65. En la práctica quirúrgica habitual, la tendencia es a diferir la reconstrucción cuando existe la seguridad que la paciente será sometida a radioterapia, o utilizar un expansor hasta tomar la decisión final mientras termina la etapa de radioterapia.
SÍNTESISLa reconstrucción mamaria es un procedimiento quirúrgico con una demanda cada vez más alta debido a la incidencia del cáncer de mama y porque afecta a un rango etáreo amplio. En la actualidad podemos ofrecer múltiples técnicas reconstructivas, algunas utilizan expansores y/o impantes y otras diferentes colgajos. Las indicaciones dependen de la pacientes, del equipo quirúrgico, el estadío de la enfermedad y del tratamiento a que será sometida. Con esto se obtienen resultados altamente satisfactorios y estables en el tiempo, lo que permite que estas pacientes recuperen su imagen y su autoestima, permitiendo que se incorporen socialmente y mejoren su relación de pareja.
El autor declara no tener conflictos de interés, en relación a este artículo.