La parálisis facial afecta la musculatura de la mímica facial, generando alteraciones estéticas, funcionales y psicosociales. El manejo multidisciplinario es clave para lograr los mejores resultados, especialmente como apoyo a la cirugía reconstructiva. La estrategia de tratamiento está basada en un enfrentamiento sistemático de acuerdo a las características semiológicas y electromiográficas de cada paciente, lo que permite agruparlos de acuerdo a la reversibilidad y severidad de su patología. Los métodos de reconstrucción quirúrgica pueden ser estáticos o dinámicos (injerto cruzado de nervio sural, colgajo muscular libre con injerto de nervio sural ipsilateral o cruzado y colgajo mini-temporal). Incorporar la terapia física dentro del protocolo quirúrgico puede lograr mayor activación muscular, mayor simetría facial y reducir molestias postoperatorias como el edema facial, manejo de cicatrices, entre otros. Aunque existe reconocimiento sobre el impacto que posee el tratamiento de la parálisis facial, no existe a la fecha amplio consenso sobre cuál es el óptimo manejo de esta condición, y a pesar de los avances reportados durante los últimos años y la cantidad de técnicas propuestas en la literatura, la reanimación facial sigue siendo un desafío en cirugía reparadora.
Facial paralysis affects the muscles of facial expression, generating aesthetic, functional and psychosocial disorders. A multidisciplinary approach is the key to achieve optimal results, especially when supporting the complex reconstructive procedures required to improve facial palsy sequelae. Treatment strategy is based on semiologic and electromyographic characteristics of each patient, which can help to classify them according to the severity and reversibility. Surgical reconstruction methods can be static or dynamic (cross sural nerve transfers, neurovascular free-muscle transfer with sural nerve graft and mini-temporalis transfer). Incorporating physical therapy in the surgical protocol can achieve greater muscle function, increased facial symmetry and reduced discomfort. Although there is recognition of the positive impact surgical facial paralysis treatment, to date there is no broad consensus on the optimal management of this condition. Despite the progress reported in recent years and the amount of technical proposals in the literature, facial reanimation remains a challenge in reconstructive surgery.
La Parálisis Facial produce una deformidad severa, tanto funcional como estética, debido a la lesión del VII par craneano. Su incidencia es de 70 casos por 6.000 habitantes1,2. Los pacientes afectados pueden presentar incapacidades variables de las funciones de los músculos faciales y de la expresión facial, con imposibilidad para cerrar los ojos, elevar las cejas, sonreír, hablar y comer3–5. A pesar que la etiología de la parálisis es identificada en sólo un 20% de los casos1,2,5,6, es importante evaluar detalladamente a cada paciente para poder establecer una terapia adecuada.
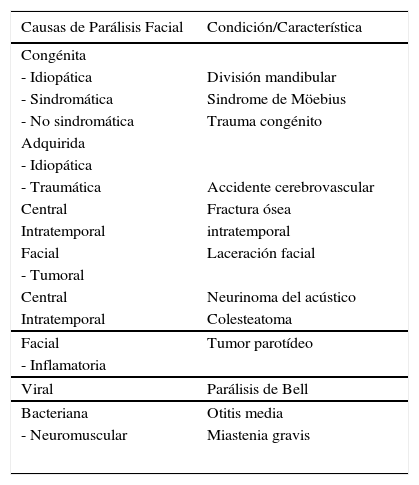
Las causas de parálisis facial son múltiples y han sido clasificadas de diferentes maneras como se muestra en la tabla 1. Podemos dividirlas en adquiridas o congénitas. Dentro de las adquiridas se encuentran las idiopáticas, traumáticas, tumorales, infecciosas, tóxicas, iatrogénicas, neurológicas, vasculares y metabólicas2,5,7. El 80% de las parálisis faciales son idiopáticas y de estas el 90% se recupera sin secuelas1 Clínicamente este trastorno se manifestará de acuerdo al grado de compromiso del nervio facial, al mecanismo de su lesión y al tiempo transcurrido desde la injuria.
CAUSAS DE LA PARÁLISIS FACIAL
| Causas de Parálisis Facial | Condición/Característica |
|---|---|
| Congénita | |
| - Idiopática | División mandibular |
| - Sindromática | Sindrome de Möebius |
| - No sindromática | Trauma congénito |
| Adquirida | |
| - Idiopática | |
| - Traumática | Accidente cerebrovascular |
| Central | Fractura ósea |
| Intratemporal | intratemporal |
| Facial | Laceración facial |
| - Tumoral | |
| Central | Neurinoma del acústico |
| Intratemporal | Colesteatoma |
| Facial | Tumor parotídeo |
| - Inflamatoria | |
| Viral | Parálisis de Bell |
| Bacteriana | Otitis media |
| - Neuromuscular | Miastenia gravis |
Ref: Facial Palsy and Reconstruction. Fattah, Adel; Borschel, Gregory H.; Manktelow, Ralph T.; Plastic & Reconstructive Surgery. 129(2):340e-352e, February 2012.
Dependiendo de la región facial y de la profundidad de los tejidos afectados, la reconstrucción presenta características y limitaciones propias y puede involucrar defectos de tejido blando y óseo. Los injertos, colgajos locales, regionales y microquirúrgicos componen el arsenal de herramientas con los que cuenta el cirujano plástico reconstructivo para hacer frente a estos problemas. Así también requerirá de la actuación de distintas subespecialidades, especialmente derivadas de cirugía, odontología y otorrinolaringología.
Desde comienzos del siglo pasado se han planteado numerosos procedimientos quirúrgicos para la reparación de la parálisis facial, incluyendo transferencias nerviosas y musculares locales y diversas alternativas estáticas destinadas a recuperar la simetría facial. Sin embargo, desde la primera descripción (Harii, 1976) de una transferencia muscular libre para reanimación facial8, y con el advenimiento de las técnicas microvasculares de colgajos libres, el transplante de músculo libre con injerto de nervio se ha transformado en la técnica de elección en la actualidad y ha permitido la recuperación de los movimientos de la cara.
La reanimación facial consiste en aquellos procedimientos quirúrgicos que permiten recrear los movimientos faciales espontáneos lo más cercano a la normalidad posible. Esto se puede lograr mediante la transferencia muscular regional o libre, transposición o injerto de nervio o la combinación de colgajo muscular microquirúrgico con injerto de nervio ipsilateral o cruzado. Sus objetivos centrales son obtener simetría, tono, animación coordinada y evitar sinkinesis o movimientos en masa.
HISTORIA DE LA ENFERMEDADLa alteración del VII par craneano produce principalmente una parálisis de la musculatura de la mímica facial, generando alteraciones tanto estéticas, funcionales, sociolaborales y en la calidad de vida. Existen varias causas de parálisis facial (viral, traumática, idiopática, entre otras) con diversos grados de recuperación, desde la recuperación total espontánea hasta mínimos niveles de funcionalidad.
Obtener una historia clínica acabada que destaque el tiempo de evolución desde la lesión, la progresión y los síntomas asociados de una parálisis facial adquirida es extremadamente útil en determinar la potencial causa de esta y sirve de guía para determinar el pronóstico y el tiempo de cualquier intervención quirúrgica de ser necesaria. Por ejemplo, la evolución progresiva y lenta puede ser indicativo de una compresión tumoral9.
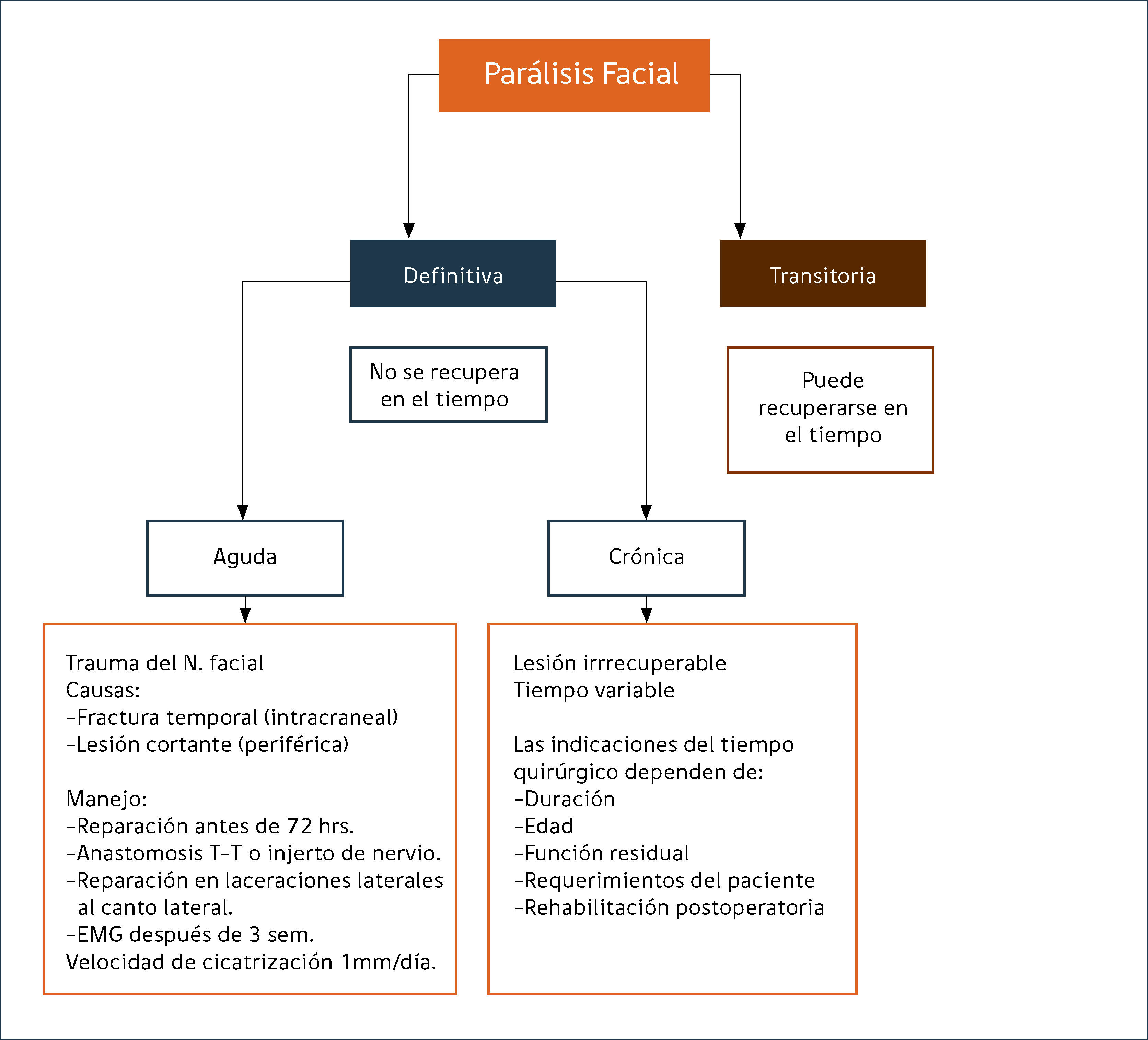
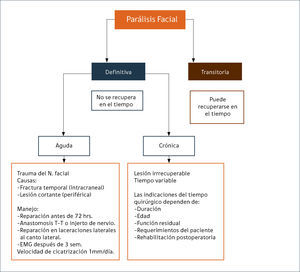
De acuerdo a esto podemos dividir la parálisis facial en definitiva o transitoria. La parálisis facial transitoria puede recuperarse en el tiempo, por ejemplo, en la parálisis de Bell. En la Figura 1 se describe una clasificación de los tipos de parálisis y su abordaje.
LESIÓN AGUDA VERSUS CRÓNICA DEL NERVIO FACIALTiene importancia para el manejo y el pronóstico el tiempo de evolución de la enfermedad. Lesiones agudas causadas por traumatismos requieren de evaluación precoz por el equipo quirúrgico y reparación quirúrgica antes de las 72 horas de evolución. Se espera una velocidad de cicatrización de 1mm/día y requiere de control con electromiografía a las tres semanas. La parálisis facial crónica o longstanding, son irrecuperables y requieren de un manejo multidisciplinario y reconstrucción quirúrgica compleja dependiendo de la edad del paciente, el tiempo de evolución, la función residual y los requerimientos del paciente.
PARÁLISIS FACIAL COMPLETA VERSUS INCOMPLETA Y TIEMPO DE EVOLUCIÓNCuando la parálisis facial es idiopática e incompleta casi siempre se logra la recuperación completa o satisfactoria. En general, si la parálisis facial (completa o incompleta) empieza a recuperarse antes de las 3 semanas, se puede esperar una excelente recuperación con pocas excepciones. Si la recuperación se inicia entre las 3 semanas y los 2 meses de evolución, puede esperarse una recuperación satisfactoria de la función. Sin embargo, si después de los 2 meses de evolución no se ha iniciado la recuperación, la mayoría de los pacientes no recuperarán la función satisfactoriamente10.
PRINCIPIOS DEL TRATAMIENTOEl manejo de la parálisis facial se plantea con un enfoque multidisciplinario y una estrategia basada en las necesidades individuales de cada paciente. Esto involucra la participación de múltiples especialidades médicas tales como oftalmología, otorrinolaringología, genética, fisiatría, cirugía plástica y neurología, entre otras. Además se debe contar con el apoyo y expertise de otros profesionales de la salud como kinesiólogos, fonoaudiólogos y psicólogos, que son claves para la obtención de buenos resultados para los pacientes.
Desde un inicio se debe comprometer al paciente en la toma de decisiones junto con establecer una dinámica que permita una adherencia adecuada al tratamiento, especialmente en relación a la rehabilitación que será fundamental para un resultado óptimo.
Por otra parte, un diagnóstico adecuado es imprescindible en el algoritmo de la toma de decisiones. En primera instancia se evalúa clínicamente la cara en reposo y en movimiento, determinando la presencia de parálisis parcial o completa, unilateral o bilateral y el grado de sinkinesis. Además se consigna el grado de ptosis, ectropion e incompetencia oral, evaluando otros defectos neurológicos y compromiso de partes bandas. Todo esto se documenta con un registro fotográfico y se objetiva con mediciones para lo cual existen variadas metodologías y escalas con mediciones estandarizadas que evalúan la magnitud de los movimientos faciales pre y postquirúrgicas (House Brackman Score, Sydney Facial Grading Sysytem, Sunnybrook Facial Grading System; Facial Cima, Mediciones fotográficas o con video).
El estudio se completa con RNM y/o TAC; estudio serológico en el caso de sospecha de causa infecciosa y estudio electrofisiológico a través de una electromiografía con mapeo del V y VII par. El objetivo de realizar el mapeo de ambas ramas nerviosas es evidenciar tanto el compromiso del nervio facial como de la rama motora del nervio trigémino que eventualmente se usará como nervio motor en el caso de indicarse una reinervación.
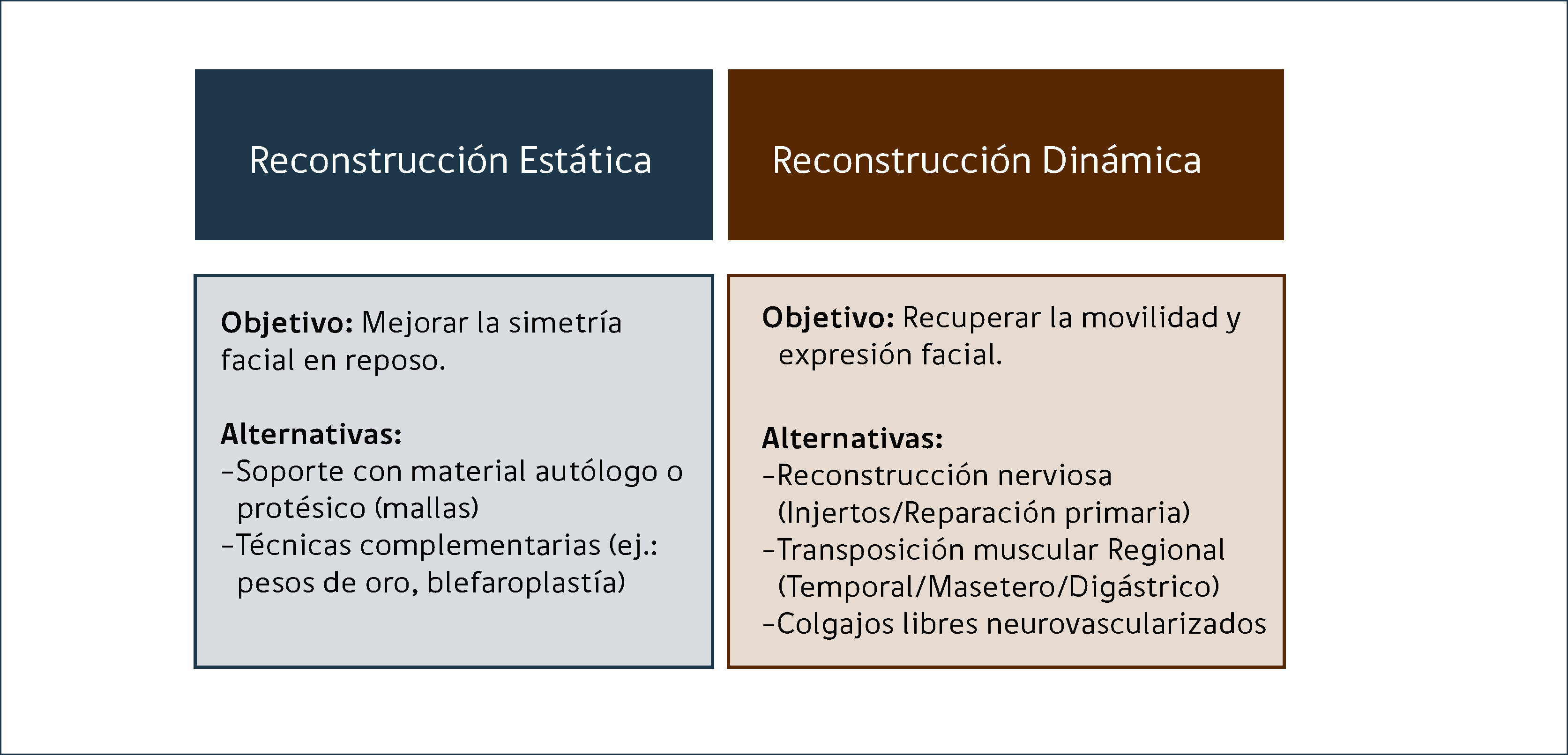
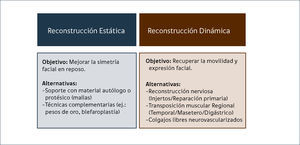
ALTERNATIVAS DE TRATAMIENTOLas principales alternativas de reconstrucción se muestran en la Figura 2. El tratamiento quirúrgico individualizado se indica de acuerdo al siguiente algoritmo:
En primer lugar se define si la parálisis es Reversible o Irreversible. Si la parálisis es reversible se deriva para su manejo kinésico y se evalúa anualmente para determinar recuperabilidad. Si la parálisis es irreversible se determina mediante clínica y electromiografía si ésta es completa o incompleta para posteriormente proceder al tratamiento quirúrgico de la siguiente manera:
1. Parálisis facial unilateral completa: Injerto cruzado de nervio sural a nervio facial contralateral y transferencia de colgajo muscular libre (M. Gracilis o M. Serrato mayor) en dos tiempos11. Como alternativa también se plantea injerto de nervio sural ipsilateral con anastomosis al V par y transferencia muscular libre en un tiempo.
2.Parálisis facial bilateral completa o síndrome de Möebius: Transferencia de colgajo muscular libre (M. Gracilis) con anastomosis a rama motora del trigémino (Masetero) ipsilateral en un tiempo12. En tres meses se realiza la segunda cirugía (lado contralateral).
3.Parálisis facial unilateral incompleta: Injerto cruzado de nervio sural a nervio facial contralateral13.
4.Procedimientos complementarios variados según necesidad: Colgajo minitemporal; Lifting facial, Blefaroplastía; Suspensión palpebral, entre otros14–16.
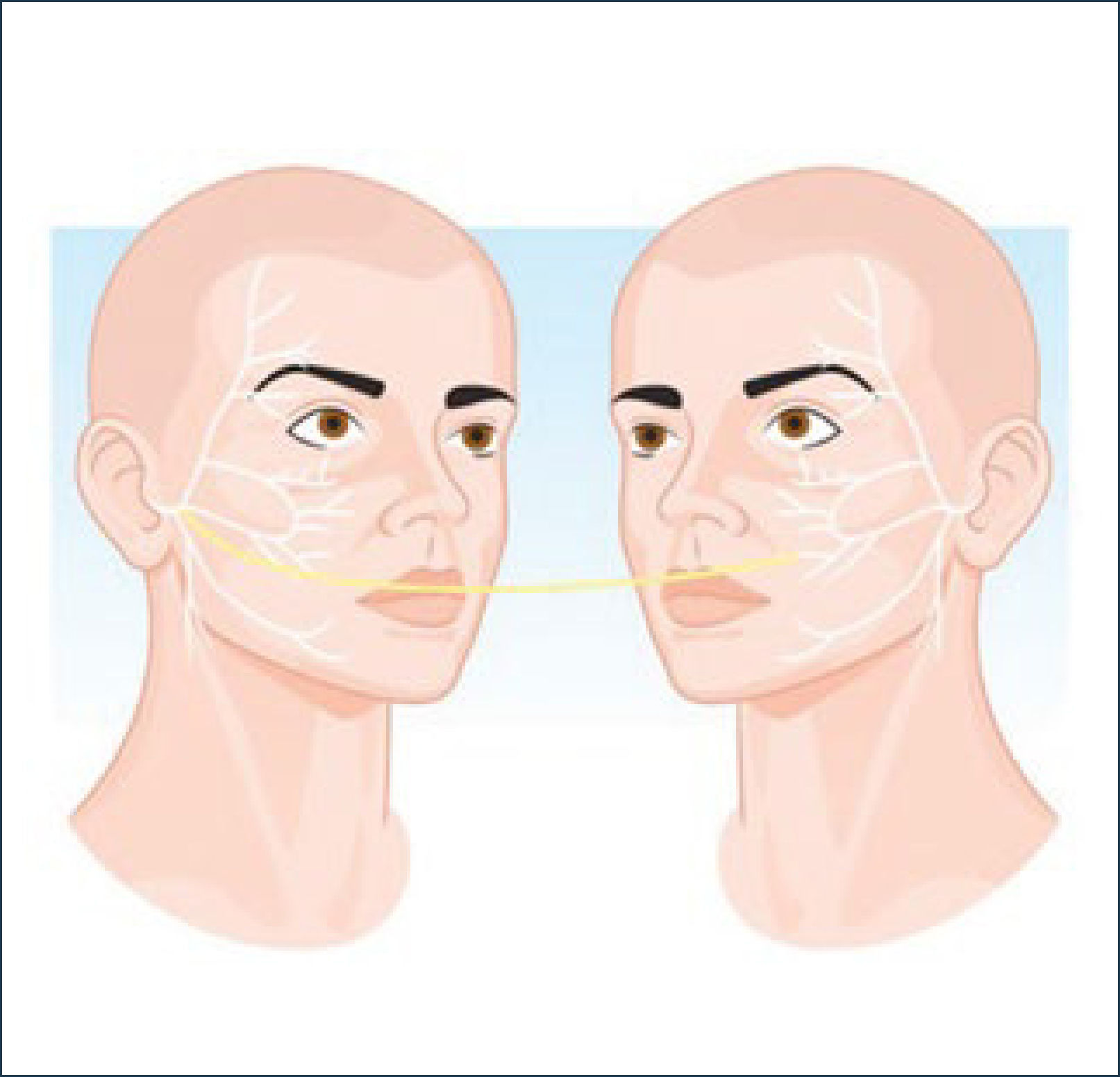
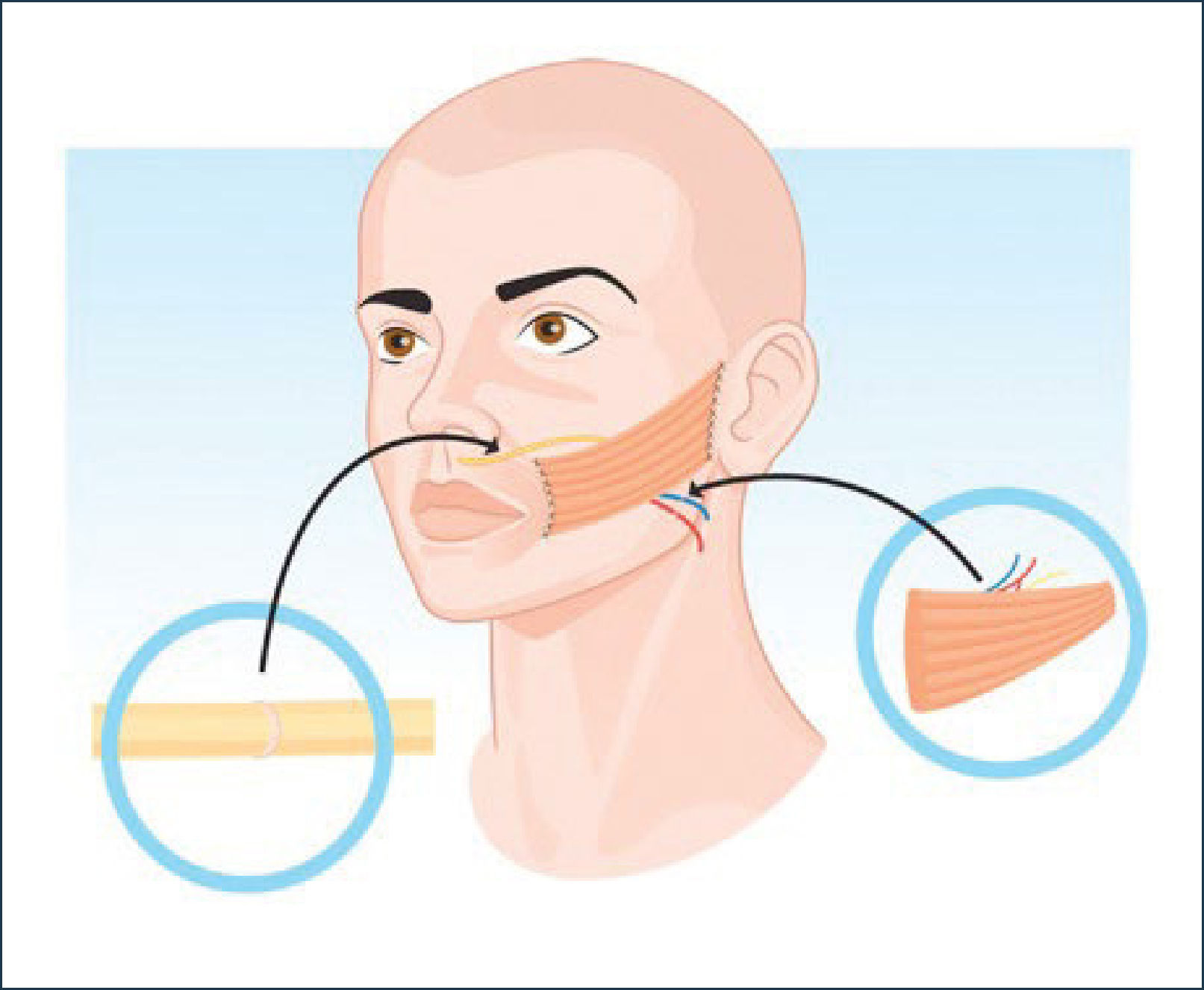
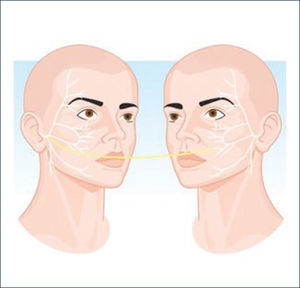
TRATAMIENTO QUIRÚRGICOInjerto cruzado de nervio sural (Figura 3)
A través de un abordaje preauricular tipo lifting subSMAS utilizando lupas y electroestimlulador de nervio periférico se accede a la identificación de las ramas cigomáticas y bucales del nervio facial del lado sano. Se elige una de las ramas no dominantes del VII par que produce elevación del labio superior y de la comisura dejando las otras ramas de mayor potencia intactas para no producir un deterioro en la movilidad de la hemicara sana. Una vez elegida la rama a utilizar se secciona y se coapta con el injerto de N. sural. El N. sural se obtiene a través de una incisión longitudinal en la pierna o asistido endoscópicamente a través de pequeñas incisiones.
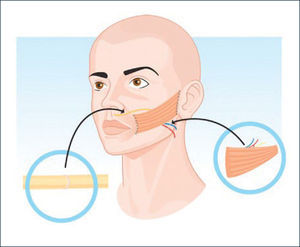
Colgajo muscular libre con injerto de nervio sural ipsilateral o cruzado (Figura 4)
El colgajo muscular, de preferencia de gracilis, se lleva a cabo con dos equipos quirúrgicos. Un primer equipo realiza la disección facial sobre la fascia parotídea mientras el otro realiza la elevación del colgajo muscular con su pedículo neurovascular.
En el caso de optar por la anastomosis nerviosa a la rama maseterina del V par se procede a su disección en el espesor del músculo maseterino desde su inserción en el arco cigomático en sentido caudal con electroestimulador y bajo visión magnificada con lupa hasta identificar la rama nerviosa. Se procede luego a la identificación y disección de los vasos receptores que pueden ser ramas de la facial en el reborde mandibular o en el cuello. El músculo se fija a distal en la comisura y surco nasogeniano mediante riendas y punto de tracción con Vicryl 3-0 siguiendo el vector trazado en el preoperatorio de acuerdo el movimiento del lado sano y hacia cefálico sobre la fascia temporal. Luego, se procede a la sutura bajo microscopio del pedículo vascular y nervioso con Nylon 9-0. Finalmente se reposiciona el colgajo de mejilla fijándolo hacia distal a la altura del reborde del arco cigomático y zona temporal.
En el caso de requerir un injerto cruzado de nervio facial el procedimiento es el mismo descrito anteriormente a excepción de la obtención y disección del nervio. En este caso se buscan ramas no dominantes peribucales del lado sano, eligiendo una y luego ésta se coapta al injerto de N. sural en un primer tiempo para posteriormente en un segundo tiempo (no antes de los 6 meses) proceder a la transferencia muscular libre.
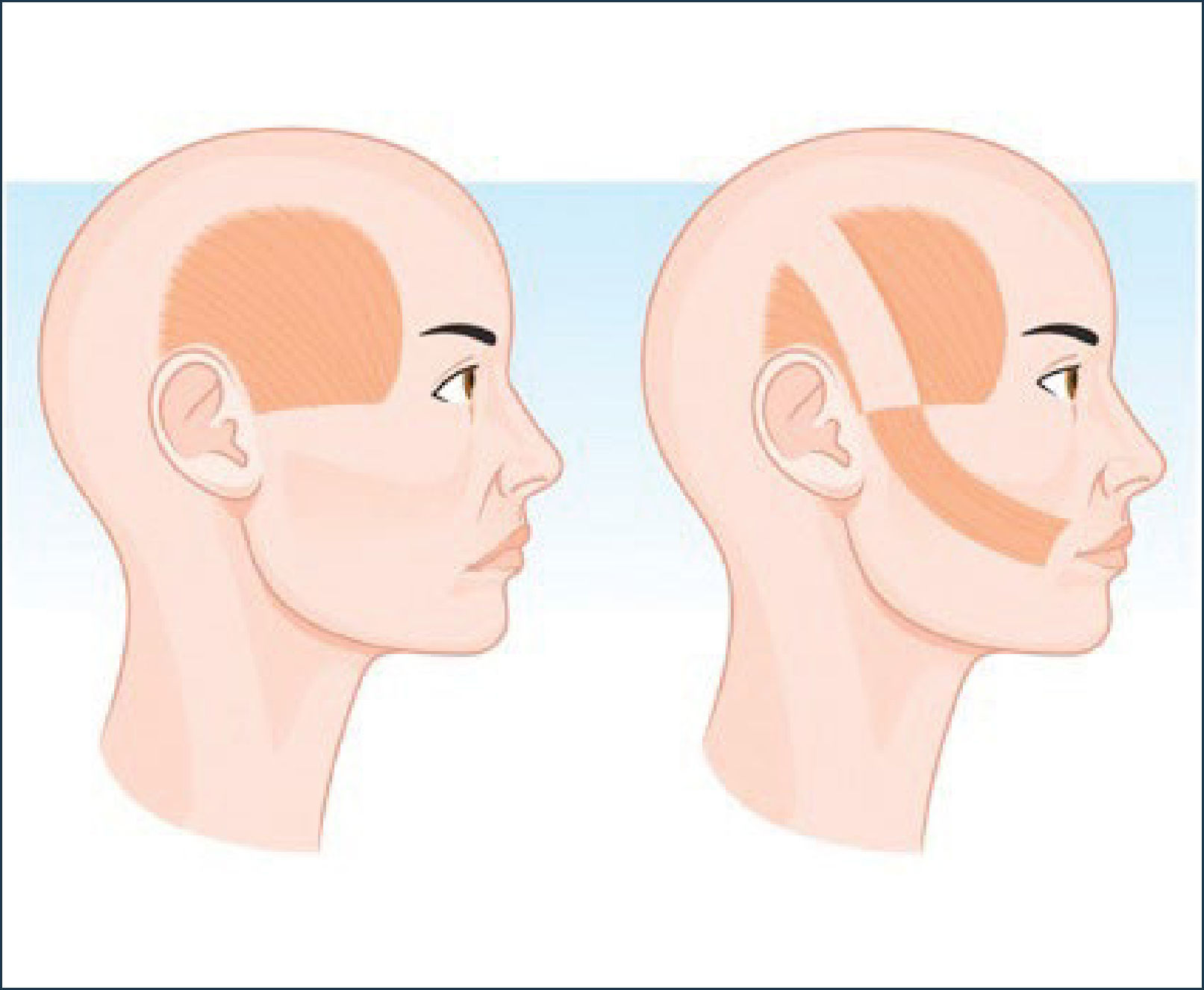
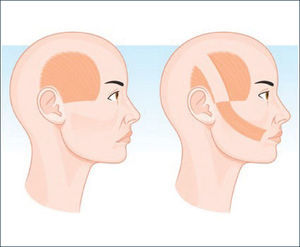
Colgajo mini-temporal (Figura 5)
A través de una incisión temporal se identifica el músculo temporal liberando un segmento central que se secciona y tuneliza por sobre el arco cigomático en dirección hacia la comisura oral. Mediante dos incisiones intraorales se realiza la tracción del colgajo minitemporal en un plano profundo bajo el colgajo pre-existente o en el plano perióstico. Finalmente se fija a la comisura y labio superior de acuerdo a los vectores de tracción marcados previamente y tomando como referencia el lado sano.
REHABILITACIÓNLa rehabilitación especializada es parte fundamental de un tratamiento adecuado y ésta comienza con una evaluación inicial de la simetría en reposo, los movimientos voluntarios e involuntarios, la continencia ocular y el impacto sicológico. Existen estudios que demuestran la presencia de reorganización cortical después de una lesión, siendo el entrenamiento intensivo de una tarea significativa una clave en el proceso de rehabilitación17.
El Programa de rehabilitación kinésica de la sonrisa post cirugía de reanimación dinámica de la parálisis facial, tiene como objetivo principal recuperar la simetría de la sonrisa, además de disminuir el edema facial, evitar las adherencias de cicatrices, lograr la apertura y lateralización mandibular normal, reeducar la musculatura transpuesta (en el caso de transposición nerviosa potenciar la activación de la musculatura reinervada), reeducación postural y disminución del dolor de la zona dadora en caso de transposición nerviosa.
Dentro de las técnicas de tratamiento usadas se encuentran: drenaje linfático manual, ultrasonido, electroterapia, técnicas de elongación, FNP, manejo de tejidos blandos, estimulación sensorial, ejercicios activos, y ejercicios activos asistidos con feedback visual (espejo), taping y sistemas compresivos.
Programas de RehabilitaciónTransposición nerviosaEl programa consiste en un mínimo de 10 sesiones de kinesiterapia. La primera sesión consiste en una evaluación inicial y toma de registro audiovisual. De la segunda a la décima sesión se trabajará según los objetivos planteados ocupando técnicas como: manejo de tejidos blandos, ejercicios faciales guiados, ejercicios posturales. Las sesiones de terapia van acompañadas de una guía de ejercicios que el usuario debe realizar diariamente en su hogar. Una vez terminadas las diez sesiones se realiza una reevaluación para decidir la frecuencia de las sesiones de tratamiento con la que se continuará por 6 meses más.
Transposición muscularEl programa consiste en un mínimo de 20 sesiones de kinesiterapia. La primera sesión consiste en una evaluación inicial donde se planteará los objetivos específicos a trabajar determinando orden de prioridad y una toma de registro audiovisual. De la 2a a la 20va sesión se trabajarán los objetivos planteados enfocándose en lograr una sonrisa simétrica a través de técnicas como: drenaje manual, manejo de tejidos blandos, ejercicios faciales guiados, ejercicios posturales, trabajo de imaginería, uso de taping y acupuntura. Para el éxito de la rehabilitación es importante el compromiso y adhesión del usuario hacia la terapia, ya que además del manejo kinésico directo, el usuario deberá realizar ejercicios diarios guiados por una pauta de ejercicios para el hogar. Una vez terminadas las 20 sesiones se realiza una reevaluación para decidir la frecuencia de las próximas sesiones de tratamiento. Según el tipo de cirugía, y velocidad en la evolución, el tratamiento puede durar entre 6 meses y un año y medio.
RECOMENDACIONESEl manejo de la parálisis facial es complejo y debe ser enfrentado por un equipo multidisciplinario para obtener resultados óptimos y oportunos. El protocolo quirúrgico debe incluir el manejo con terapia física para obtener una recuperación más rápida y con mayor rendimiento apoyándonos en la neuroplasticidad cortical y la mejoría de la musculatura, que solo se logra con la rehabilitación.
Los autores declaran no tener conflictos de interés, en relación a este artículo .