Los traumatismos son una importante causa de morbimortalidad en el mundo y en Chile, constituyendo en nuestro país un 10% de los egresos hospitalarios y representando la cuarta causa de muerte global con un 8,9%, lo que aumenta dramáticamente a 39% en el grupo de 10 a 49 años de edad. Las imágenes constituyen una herramienta fundamental en la evaluación inicial y posterior seguimiento de los pacientes politraumatizados, abarcando la radiografía simple, ecografía y especialmente en los últimos años la tomografía computada multidetector debido al rápido desarrollo tecnológico de estos equipos y a la mayor disponibilidad de ellos.
Una adecuada y rápida evaluación de estos pacientes es fundamental para el pronóstico posterior, por lo que se requiere personal multidisciplinario entrenado en trauma disponible las 24 horas y rápido acceso a estudios de imágenes y a su interpretación.
La tomografía computada multidetector emerge como una herramienta fundamental en la atención del politraumatizado por su rapidez y exactitud diagnóstica.
Injuries are a major cause of morbidity and mortality worldwide and in Chile, in our country constitute 10% of hospital discharges and representing the fourth leading cause of global death by 8.9%, which increases dramatically to 39% in the group of 10 to 49 years of age.
The images are an essential tool in the initial evaluation and subsequent monitoring of trauma patients, covering plain radiography, ultrasound, and especially in recent years multidetector computed tomography due to rapid technological development of these teams and the increased availability of them.
Adequate and rapid evaluation of these patients is critical to the subsequent prognosis, so it requires multidisciplinary staff trained in trauma 24-hours and rapid access to imaging studies and their interpretation.
Multidetector computed tomography is emerging as a fundamental tool in the care of seriously injured in speed and diagnostic accuracy.
El trauma es una importante causa de morbimortalidad a nivel global, siendo responsable de 100.000 muertes al año en EE.UU., constituyendo la principal causa de mortalidad entre 1 y 44 años (1).
En Chile los traumatismos constituyen alrededor del 10% de los egresos hospitalarios y representan la cuarta causa de muerte con un 8,9% de ellas, sólo superadas por las enfermedades cardiovasculares, el cáncer y las enfermedades respiratorias, proporción que aumenta a 13,1% en los varones y a 39% en el grupo de 10 a 49 años de edad. Cabe señalar que los accidentes de tránsito representan la causa más frecuente de violencia letal en Chile con más de 2000 muertes anuales (2).
Los mecanismos más frecuentes de muerte de causa traumática son los accidentes de tránsito y en menor medida las caídas de altura, heridas por bala o arma blanca y aplastamientos (3).
Se define paciente politraumatizado (PP) como aquel paciente que presenta múltiples lesiones traumáticas en distintas áreas anatómicas derivadas de un mismo accidente, con al menos una de ellas con riesgo vital. La muerte por traumatismos suele ser precoz y aunque en su distribución temporal influyen factores como la edad, mecanismo o área preferente de lesiones, clásicamente existe una distribución trimodal: En una primera etapa la muerte (50% de ellas) se produce por lesiones incompatibles con la vida como por ejemplo hemorragia masiva o fractura del tronco cerebral; en una segunda etapa (30% de las muertes) por hemorragias, TEC grave, obstrucción de la vía aérea o neumotórax a tensión y posteriormente (20%) causas tardías como sepsis o falla multiorgánica (4, 5).
Los esfuerzos médicos deben centrarse en la segunda etapa, que además va a condicionar la tercera. En la década del 70, Cowley (6) establece el concepto de “hora dorada”, sistematizando la atención del PP y estableciendo las bases del programa “soporte vital avanzado en traumatismos, con sus sigla en inglés ATLS (Advanced Trauma Life Support) del Colegio Americano de Cirujanos (ACS). En este programa los planteamientos básicos son “tratar primero lo que primero mata” o que la ausencia de historia clínica adecuada o de diagnóstico definitivo no debe retrasar el inicio de tratamiento y el soporte vital: Asegurar la vía aérea, garantizar la respiración y mantener la circulación.
Posteriormente en una segunda evaluación se investigan sistemáticamente las causas de inestabilidad respiratoria o circulatoria y la existencia de otras lesiones priorizándolas en función del riesgo vital y con un planteamiento de “cabeza a pies”.
Imaginología del paciente politraumatizadoEl examen físico en el paciente politraumatizado es difícil, con hallazgos clínicos equívocos hasta en el 20 a 30% de los casos (pacientes intoxicados, inconscientes o intubados), incluso en pacientes conscientes a veces no es factible excluir por ejemplo lesiones aórticas.
Por lo anteriormente expuesto debemos señalar que la imagen diagnóstica es el estándar de exploración en el PP y el método ideal debe ser rápido, sistemático y exhaustivo, identificando inmediatamente las lesiones con riesgo vital.
Las lesiones traumáticas suelen ser múltiples y no limitadas a un órgano o área anatómica concreta y hay asociaciones de lesiones, por ejemplo de fracturas costales con lesión hepatoesplénica y de apófisis transversas de la columna lumbar con lesión renal.
Además se describen patrones y asociaciones traumáticas siguiendo “vectores de fuerza” que dependen de la localización del impacto:
Impacto lateral: Hígado o bazo, riñón ipsilateral, duodeno o páncreas; fractura por compresión lateral de la parrilla costal o del anillo pelviano.
Impacto en la línea media: Fractura del anillo pelviano anteroposterior, lóbulo izquierdo hepático, estómago, páncreas, grandes vasos e intestino.
Impacto a nivel pelviano: Hematoma retroperitoneal y lesión genitourinaria baja.
A continuación se detallan los usos actuales y limitaciones de los distintos tipos de exámenes de imágenes.
1Radiografía simpleLa tríada clásica de radiografía de tórax anteroposterior, lateral de columna cervical y de pelvis anteroposterior portátil puede proporcionar información útil y rápida acerca de lesiones graves que pueden requerir un tratamiento específico inmediato y la mayoría de algoritmos como el ATLS siguen incluyendo a la radiología simple en la evaluación primaria.
La realización de otras radiografías simples (cráneo, columna vertebral, extremidades), rara vez se justifica y constituye un retraso para la intervención inmediata o la realización de otras técnicas diagnósticas más resolutivas (Tomografía Computada Multi Detector: TCMD).
Entre las ventajas de la radiografía simple podemos mencionar su rapidez, fácil acceso en la sala de reanimación, puede proporcionar información crítica (hemotórax, neumotórax a tensión, fracturas graves), mínima radiación, bajo costo y en general simple de interpretar.
Radiografía simple de tórax:Ha sido la exploración inicial de mayor utilidad en la identificación de lesiones con riesgo vital, con elevada sensibilidad pero baja especificidad. Permite identificar en forma rápida lesiones con riesgo vital y la posición de tubos y catéteres.
En la radiografía de tórax debemos investigar:
- 1.
La vía aérea: Tráquea en la línea media con su lumen permeable, lesión traqueobronquial, posición del tubo endotraqueal.
- 2.
Respiración: Neumo o hemotórax, enfisema subcutáneo, fracturas costales incluyendo tórax volante, contusiones o aspiración pulmonar, signos de atelectasia, etc.
- 3.
Circulación: Silueta cardíaca (hemopericardio, cardiomegalia), ensanchamiento mediastínico (lesión aórtica), líneas mediastínicas (fractura vertebral), hilios y vascularización pulmonar, edema pulmonar (TEC severo, insuficiencia cardíaca congestiva), catéteres venosos.
Radiografía de columna cervical: La radiografía lateral de columna cervical con técnica adecuada detecta hasta el 70% de las fracturas cervicales.
El 55% de las fracturas vertebrales en el PP se localizan en este segmento y la estructura mayormente afectada es el cuerpo vertebral. Las localizaciones de fracturas más frecuentes son a nivel C1-C2 y C6-C7. La TCMD con reconstrucciones multiplanares es superior a la radiografía para la evaluación del PP con alto riesgo de lesión cervical incluyendo además la evaluación de las partes blandas. Incluso en algunos centro se ha dejado de utilizar la radiografía por esta razón.
Independiente del método elegido, se debe mantener la inmovilización cervical hasta demostrar la ausencia de lesión cervical. Según las recomendaciones del ACR (American College of Radiologist), los pacientes conscientes, sin intoxicación, dolor cervical ni sintomatología neurológica, no precisan de imágenes, especialmente en pacientes jóvenes.
Radiografía de pelvis: Es de gran utilidad en el PP debido a la importancia de las fracturas pelvianas, por ser un marcador de gravedad. Del 4 al 9% de los pacientes con traumatismo cerrado presentan lesión traumática del anillo pelviano. La sensibilidad en la detección de estas fracturas es de un 50 a 60% y su presencia justifica una hipotensión cuando se han excluido otras causas.
La presencia de una fractura pelviana determina una probabilidad de hemorragia abdominal de 32% y de sangrado retroperitoneal de 52%. La mortalidad predomina en las primeras 24 horas y es mayor si la fractura no se ha detectado precozmente (54% si existe shock hemorrágico).
La fijación externa de la fractura puede controlar el sangrado venoso, pero si éste es de origen arterial será necesaria la hemostasia endovascular o quirúrgica.
En ausencia de TCMD que identifique el sangrado arterial, éste se sospechará si la ecografía FAST es negativa y no hay respuesta a las maniobras de resucitación, debiendo el paciente ir directamente a cirugía o terapia endovascular.
2EcotomografíaLa ecotomografia presenta como método de imagen reconocidas ventajas como son la ausencia de radiación, accesibilidad, portabilidad, rapidez y bajo costo.
En la década del 90 nació el término FAST (Focused Abdominal Sonography for Trauma) cuando la tomografía computada no era lo suficientemente rápida, esta técnica se impone en el manejo del traumatismo abdominal, con gran sensibilidad para detectar líquido libre intraperitoneal como marcador de lesión visceral.
La FAST es una exploración simplificada de 3 a 5 minutos para determinar la presencia de líquido libre a nivel perihepático, periesplénico, pelviano, pericárdico y hemotórax. La presencia de hemoperitoneo significativo en un paciente hemodinámicamente inestable implica en la mayoría de los casos cirugía inmediata.
Limitaciones a esta técnica es ser operador dependiente y la presencia de enfisema, obesidad, heridas, hueso y otras que limitan la evaluación de estos pacientes.
3Tomografía computada multi detector (TCMD)Es ampliamente reconocida y aceptada la superioridad de la TCMD en la evaluación de las lesiones traumáticas del cráneo, columna vertebral, tórax, abdomen y pelvis. Los tomográfos modernos permiten, por su rapidez, tiempos de exploración mínimos, con evidentes ventajas en la detección y caracterización de las lesiones, permitiendo incluso exploraciones de cuerpo completo con vóxel isotrópico que permite realizar reconstrucciones multiplanares de gran calidad (MPR) y detectar hemorragia arterial activa con sensibilidad similar a la angiografía digital. El factor limitante actual más que la rapidez del examen, es la cercanía de la sala de reanimación a la sala de tomografía computada.
Un estudio de ya hace una década determinó que si el tiempo total en la realización de una tomografía computada de cerebro, columna, tórax, abdomen y pelvis era de 40 minutos, el 45% de ese tiempo se consume en el traslado, 35% en la adquisición de datos y el 20% para la manipulación y reformateo de imágenes (7).
Los porcentajes anteriormente expuestos han mejorado a favor de la TCMD con el desarrollo en hardware y software de estos equipos. En la actualidad podemos llegar a tiempos tan cortos de 12 minutos en la adquisición de imágenes en la sala de tomografía computada.
La creciente disponibilidad de TCMD en distintos centros privados y públicos con atención de urgencias evidencia las limitaciones de la radiografía simple y la ecotomografía FAST. En este sentido, las guías de manejo del ACR otorgan un puntaje de 9/9 a la TCMD en paciente hemodinámicamente estable, muy por encima de la ecotomografía FAST, debido a la baja sensibilidad de esta para detectar lesiones viscerales (8, 9). Razones culturales y de arquitectura de los centros hospitalarios hacen que todavía se acepte mayoritariamente en la actualidad el manejo del paciente inestable según las pautas clásicas con radiografía convencional y ecotomografía FAST, que indica laparotomía sin tomografía previa en los casos de hemoperitoneo franco; pero en el contexto clínico de estabilidad hemodinámica en que el paciente va a ser estudiado con tomografía, comienza a cuestionarse la necesidad de la tríada clásica de radiología convencional en el PP (rx de tórax, columna cervical y pelvis) que no darán mayor información y consumen tiempo.
Protocolo de tomografía computada de cuerpo completoHace ya algunos años se ha propuesto el protocolo de TCMD de cuerpo completo que recomienda la utilización de esta técnica como método de evaluación primaria de todos los PP, incluyendo a los intestables. Sin embargo, para que esto sea posible se requieren algunas condiciones como equipo multidisciplinario, atención continua extra-intrahospitalaria, accesibilidad a la sala de TC (proximidad arquitectónica), adecuado equipamiento para maniobras de reanimación y disponibilidad de TC las 24 horas (10, 11).
Los modernos equipos de TCMD constituyen la mejor herramienta diagnóstica en el manejo inicial del PP por su rapidez, amplia cobertura, elevada sensibilidad y precisión en la detección y caracterización de lesiones. Proporcionan información integral sobre cabeza, cara, cuello, tórax, abdomen-pelvis, columna vertebral y extremidades con excelente definición y la posibilidad de realizar reconstrucciones tridimensionales de gran calidad debido a al utilización del vóxel isotrópico que permite obtener imágenes tan rápidas como la ecotomografía FAST.
La sensibilidad pare detectar sangrado activo es de alrededor del 95%, lo que permite adelantarse a la inestabilidad hemodinámica del paciente y mejorar el pronóstico ya que la probabilidad de muerte se incrementa en 1 punto por cada 3 minutos que se demora la intervención (12). Por lo anterior se impone el concepto de que la inestabilidad hemodinámica no debería ser una contraindicación para la realización de una TCMD cuando las barreras han sido eliminadas y la tomografía puede realizarse en forma inmediata, con protocolos adecuados. La exploración puede completarse en menos de 15 minutos y con disponibilidad inmediata de lesiones graves.
El protocolo de TCMD de cuerpo completo debe incluir- 1.
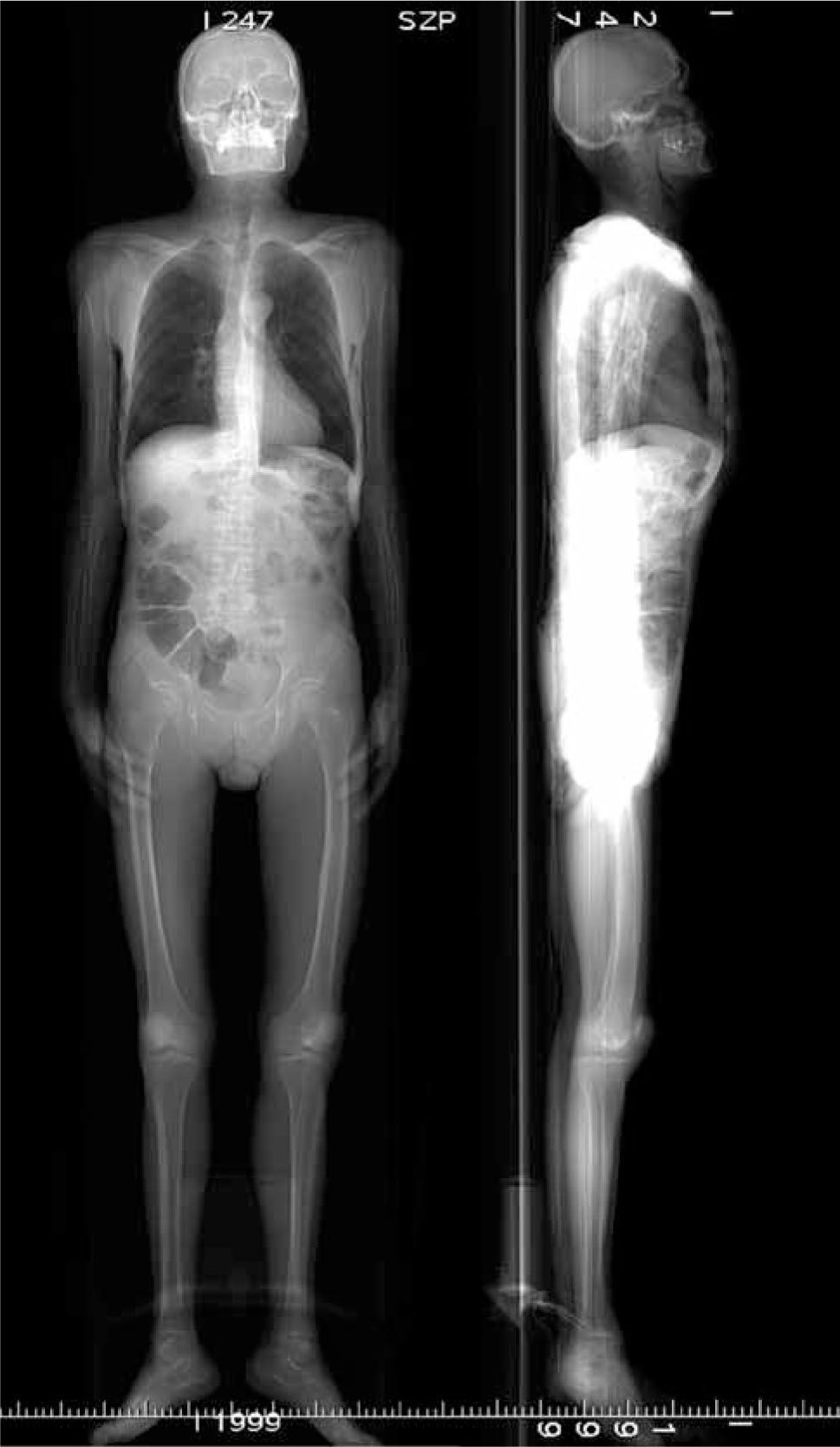
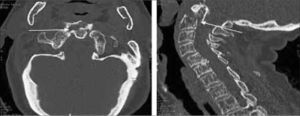
Scout view de cuerpo completo anteroroposterior y lateral de la cabeza a los pies (Figura 1). En este momento podemos detectar fracturas de cráneo, fracturas o luxaciones de la columna vertebral, hemotórax, neumotórax a tensión, neumoperitoneo masivo, fracturas múltiples de pelvis o extremidades.
- 2.
Cerebro sin contraste: Adquisición desde el vértex hasta C2 con colimación de 0,6 y reconstrucciones de 3 mm. Acá podemos detectar fracturas lineales de cráneo, hundimientos (necesidad de neurocirugía), fracturas de base de cráneo y hueso temporal (riesgo de injuria vascular). Hacer reconstrucciones MPR en ventana ósea.
- 3.
Cara y columna cervical o total sin contraste. Con reconstrucciones MPR en los 3 planos
- 4.
Luego se realiza la adquisición de cuello, tórax abdomen y pelvis en fase arterial (30 segundos de inyectado el contraste), portal (70 segundos de delay) y tardía (2 a 5 minutos de delay).
- •
Fracturas o luxaciones en la columna.
- •
Lesiones torácicas vasculares, de la vía aérea, del parénquima pulmonar, fracturas costales.
- •
Abdomen: Lesiones de órganos sólidos (hígado, bazo, páncreas, riñones), lesiones del mesenterio e intestinales (neumoperitoneo).
- •
Pelvis: Descartar fracturas múltiples del anillo pelviano.
Cabe señalar en este punto la importancia de la dosis de radiación con estos protocolos que puede alcanza hasta 21 a 28 Msv, por lo que se sugieren protocolos de baja dosis (por ejemplo disminuir la radiación en la fase tardía).
Evaluación de lesiones por TCMD1CEREBRO: Las lesiones a evaluar con TCMD pueden ser- a.
Extraaxiales:
- i.
Fracturas de cráneo (Lineales, deprimidas o de base de cráneo).
- ii.
Hematoma subdural.
- iii.
Hematoma epidural.
- iv.
Hemorragia subaracnoídea.
- i.
- b.
Intraaxiales:
- i.
Contusión cerebral.
- ii.
Contusión del tronco cerebral.
- iii.
Daño axonal difuso.
- iv.
Edema cerebral.
- v.
Herniación.
- i.
(13)
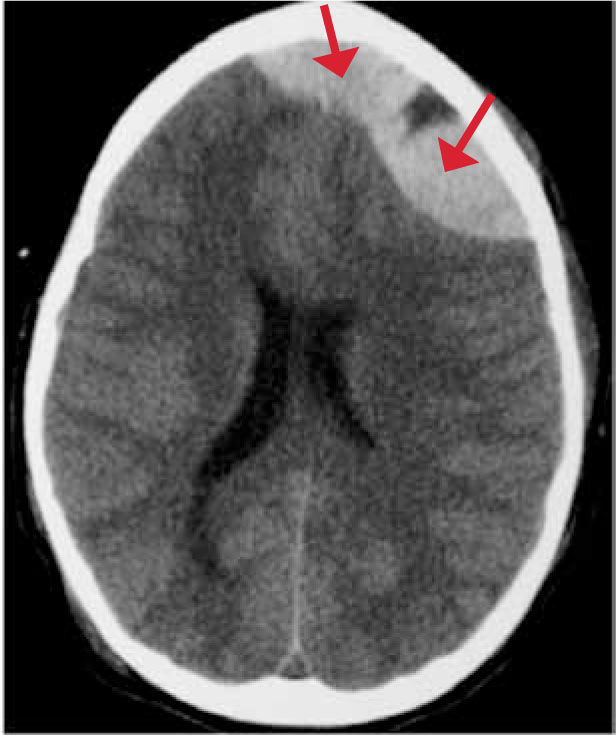
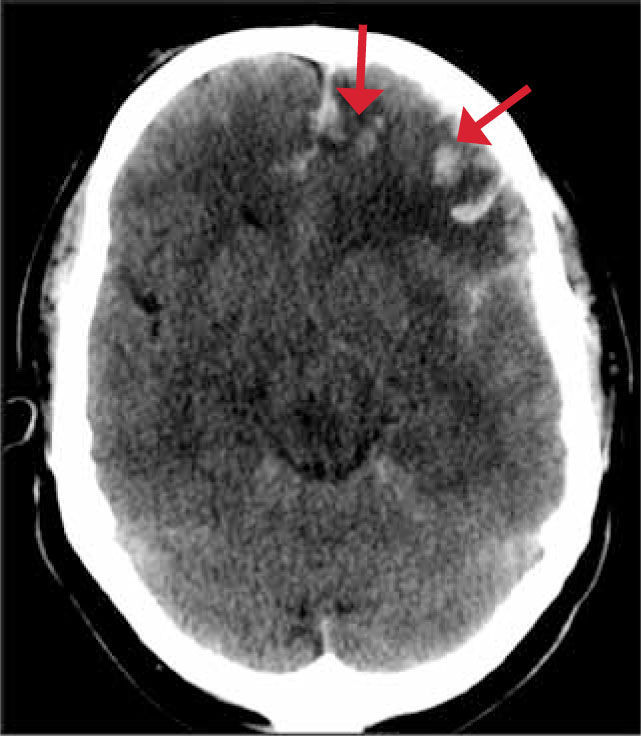
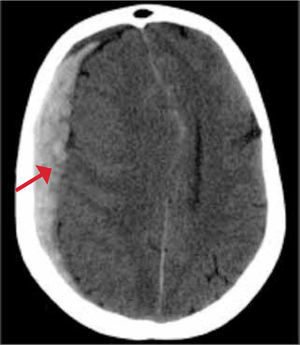
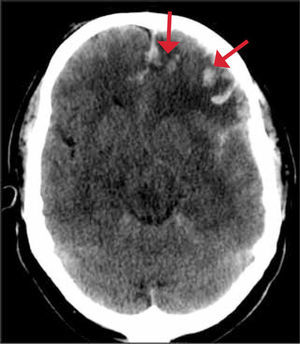
Un hematoma subdural es una colección serohemática dentro del espacio subdural, puede estar localizado en el punto del impacto (golpe) o en el sitio opuesto al impacto (lesión por contragolpe). Se produce por rotura de las venas corticales (venas puente) Figura 2. Tiene una configuración en creciente cubriendo la convexidad del cerebro.
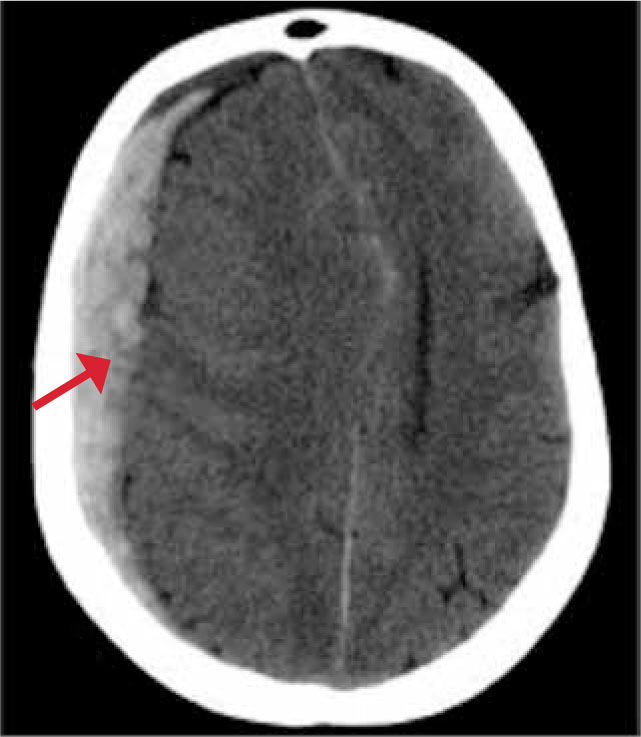
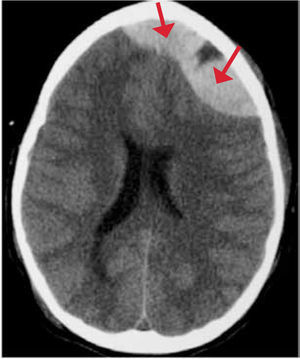
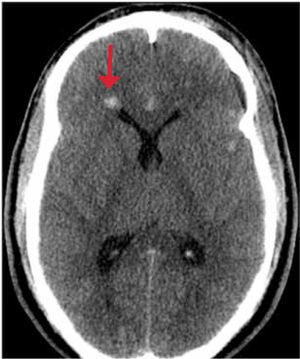
Un hematoma epidural es aquel que se encuentra entre la tabla interna del cráneo y la capa periostal de la duramadre. Generalmente se produce por impacto directo y puede tener asociada una fractura. Se produce con mayor frecuencia en las regiones parietales y temporales por rotura de ramas de la arteria meníngea media. Este hematoma es de forma biconvexa, extraaxial e hiperdenso. Los límites del hematoma están limitados por las suturas pero pueden cruzar la línea media a diferencia del anterior. Hematomas grandes con sangrado activo o con efecto de masa significativo, deben ser drenados. Figura 3.
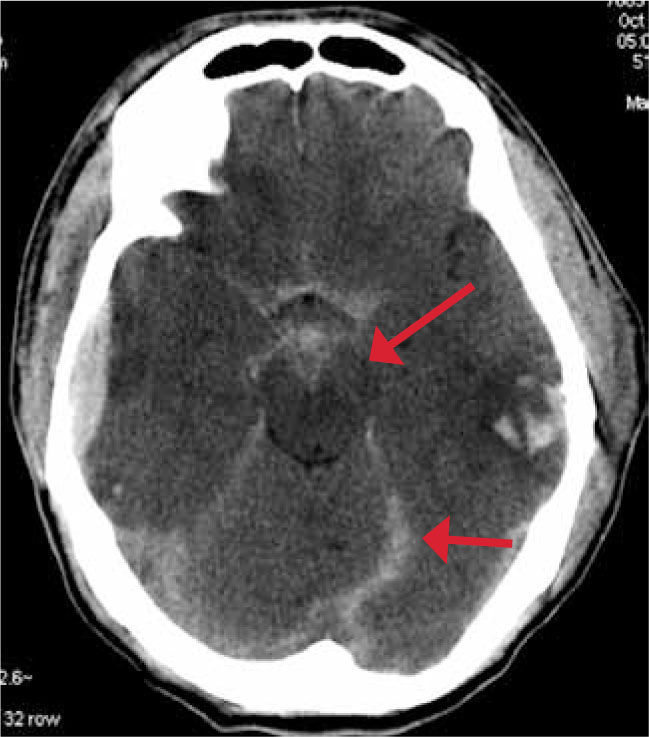
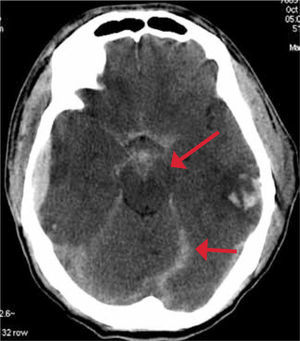
La hemorragia subaracnoídea se visualiza como áreas de alta atenuación adyacentes a los surcos y también tiende a distribuirse centralmente a nivel de la cisterna supraselar, interpeduncular y prepontina. Figura 4.
En relación a las lesiones intraaxiales, la contusión cerebral generalmente se produce en el aspecto inferior de los lóbulos frontales y anterior de los temporales. Estas contusiones pueden coalescer y formar un hematoma intraparenquimatoso, el cual se rodea de edema cerebral. Figura 5.
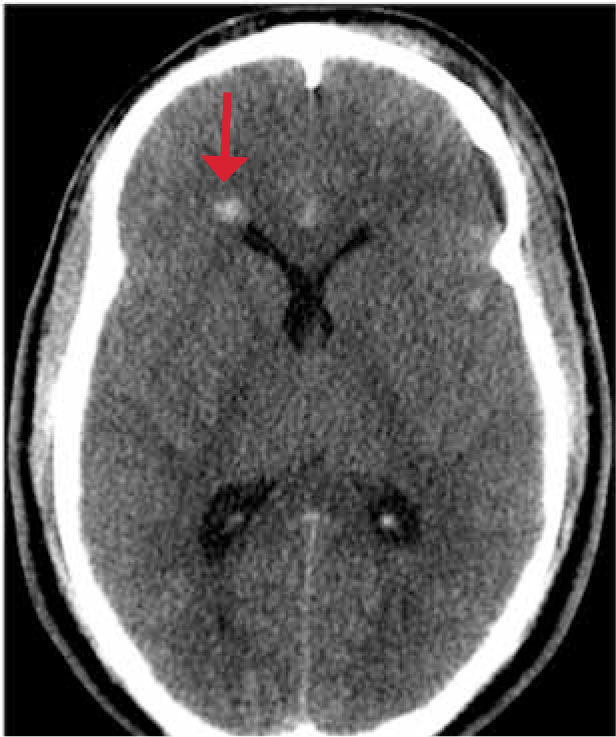
El daño axonal difuso se produce por cizallamiento debido a fuerzas de aceleración rotacional a nivel de la unión sustancia gris-sustancia blanca. Si el daño es mayor, puede afectar al cuerpo calloso y al tronco cerebral. Figura 6.
2CaraLa imagen facial no suele ser prioritaria en el PP, pero disponer del estudio inicial permita planificar el tratamiento. Con la TCMD se obtiene reconstrucciones 2D y 3D muy útiles en la evaluación de la patología traumática.
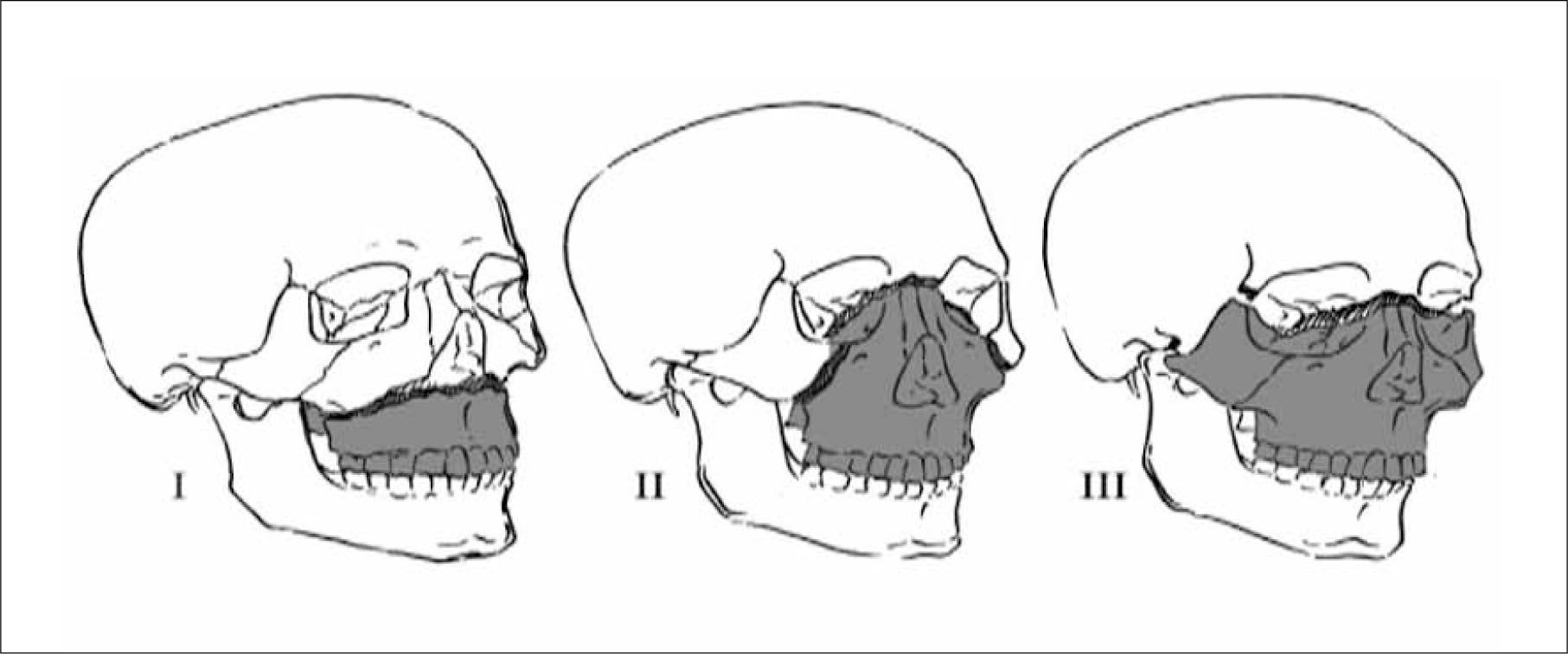
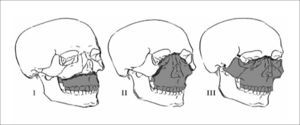
Son frecuentes las fracturas de órbita (especialmente pared medial y piso), complejo NOE (naso órbito etmoidal), complejo cigomático malar y fracturas tipo Le Fort I, II y III. Figura 7.
Patrones de fracturas Le Fort. Le Fort I: Fractura a través de las porciones inferiores de los contrafuertes medial y lateral del maxilar superior. Le Fort II: Fracturas a través de las suturas cigomaticomaxilar y frontomaxilar. Le Fort III: Disyunción craneofacial completa (Modificado de RadioGraphics 2006;26:783-793).
La sensibilidad de la TCMD en la detección de lesión traumática de la columna cervical es de 98% y es muy superior a la de la radiografía convencional (52%). Se debe realizar obligatoriamente en los traumatismos de alta energía, lesión cerebral asociada o déficit neurológico.
La Resonancia Magnética no es de primera línea, pero se debe realizar en presencia de sintomatología neurológica o lesión ligamentaria, pudiendo detectar contusión o hemorragia medular, hematoma epidural, protrusión discal, lesión ligamentaria o fragmento óseo. Como limitaciones de la RM podemos mencionar los tiempos de examen más largos, la monitorización del paciente y menor sensibilidad para detectar fracturas.
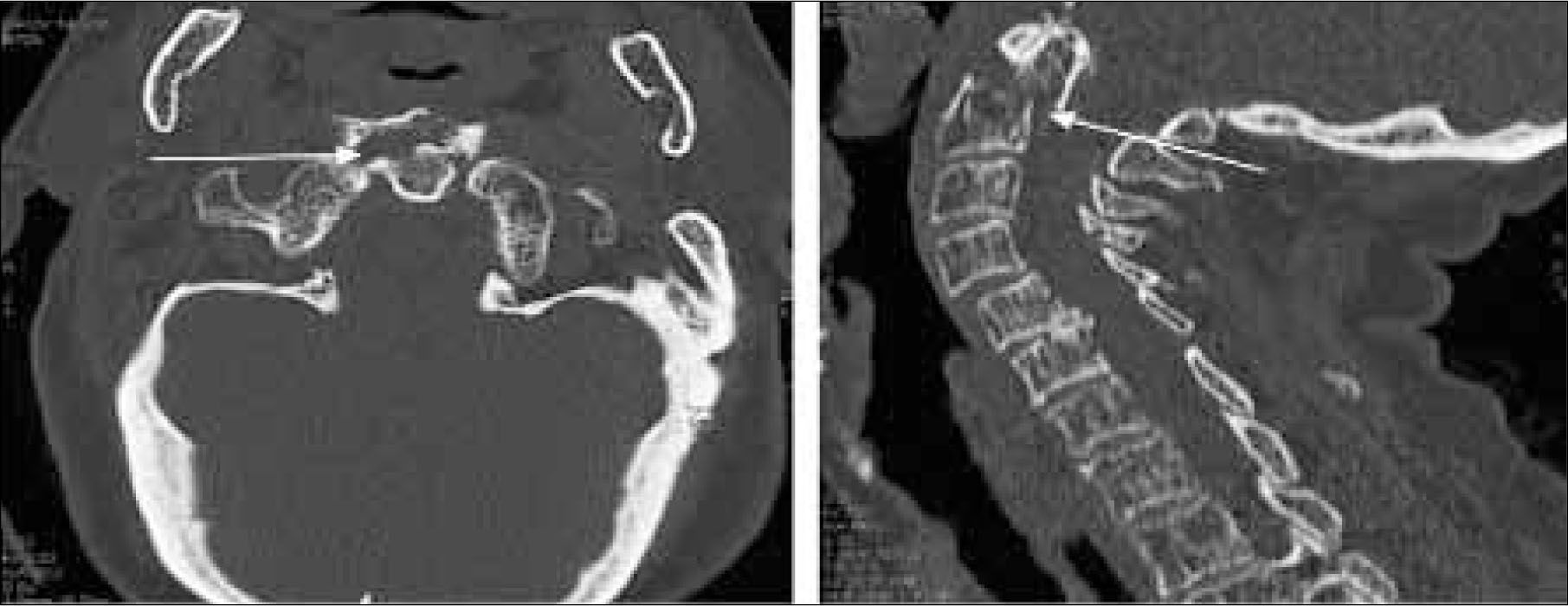
Las fracturas de la columna cervical son más frecuentes en el nivel superior e inferior. La fractura de C1 representa el 10%, la fractura de C2 un 33%, fractura del odontoides de C2 15% y fractura de C6 y C7 con un 50% (14). Figura 8.
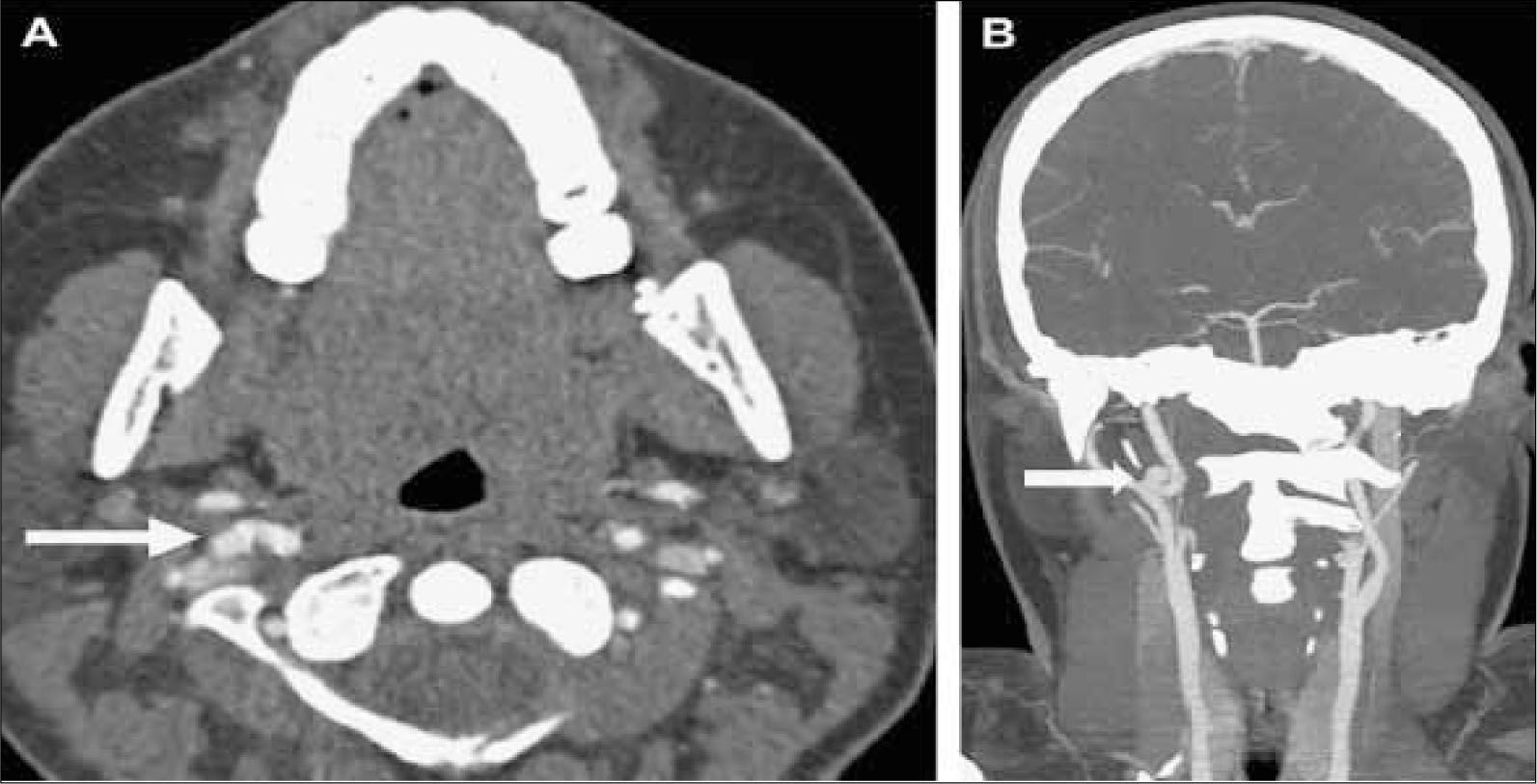
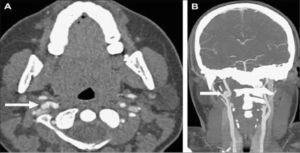
En el cuello además se pueden producir alteraciones vasculares como disecciones de arterias carótidas internas o vertebrales, pseudoaneurismas, fístulas arteriovenosas traumáticas, oclusiones venosas, entre otras. Figura 9.
TC de cuello con contraste axial y reconstrucción coronal: Accidente vehicular en paciente de 18 años. La TC axial muestra una saliente de perfil lateral de 3 mm de la arteria carótida interna, la cual se visualiza claramente en la reconstrucción coronal (Modificado de Radiol Clin N Am 50 2012 : 59-72).
La lesión de tórax es la tercera frecuencia en los PP después de la cabeza y las extremidades. En algunos estudios es la segunda causa de muerte por traumatismos (25%).
La TCMD identifica lesiones no visibles en la radiografía de tórax en el PP en el 65% de los casos.
En el tórax debemos identificar:
- •
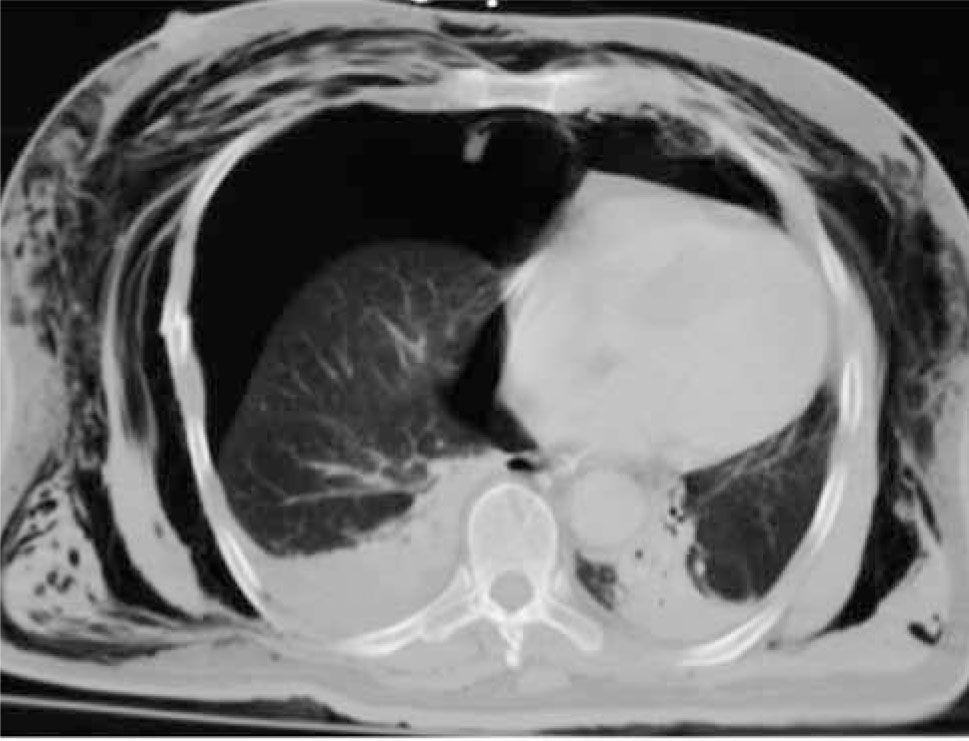
Neumotórax: El 15-40% de los PP con trauma torácico presentan neumotórax, de los cuales 10 a 50% no serán visibles en la radiografía portátil. Es importante detectarlo porque una eventual intubación puede exacerbarlo, convirtiéndolo en masivo. Figura 10.
- •
Si la lesión es de tráquea o bronquios predomina el neumomediastino, el cual también puede ser secundario a rotura alveolar y enfisema intersticial.
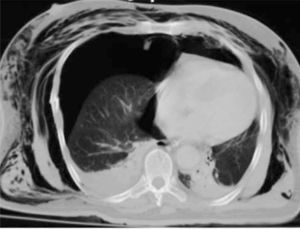
- •
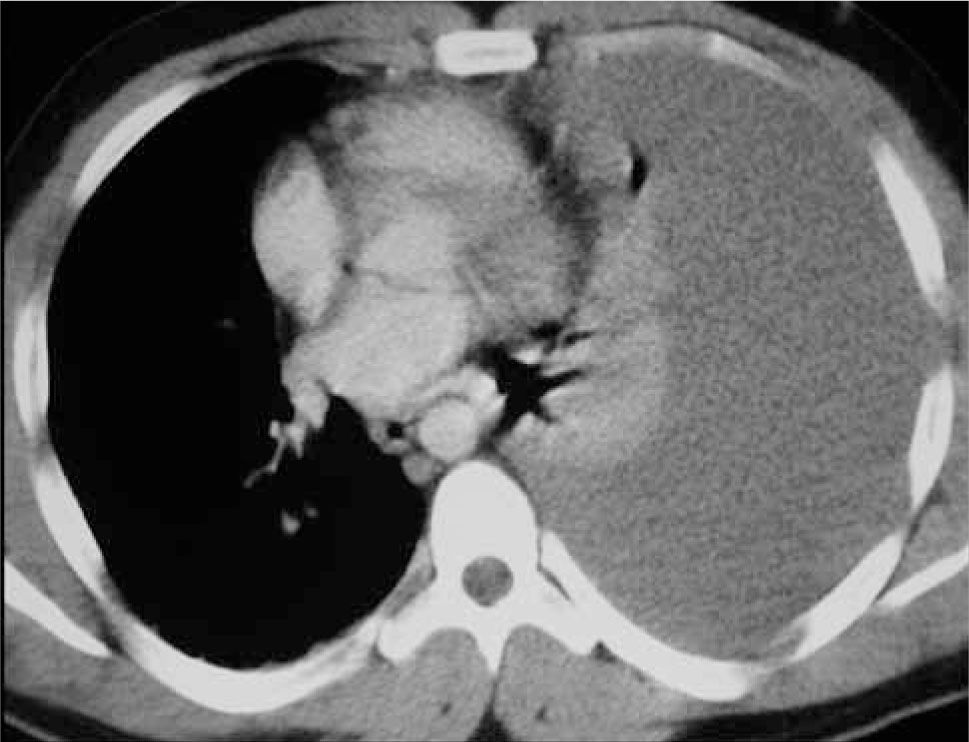
El hemotórax se sospecha con líquido pleural denso (40 a 70 UH de densidad). Si hay sangrado activo o hemotórax masivo (más de 1 litro con signos de hipotensión), es indicación de cirugía urgente. Figura 11.
- •
Contusión pulmonar: Presente en el 17 a 70% de los pacientes con traumatismo, se visualizan como opacidedes alveolares de distribución no segmentaria.
- •
Fracturas costales: Las fracturas de las tres primeras costillas son un marcador de trauma de alta energía y pueden determinar lesión de vasos subclavios o del plexo braquial. Las fracturas de las tres últimas costillas pueden involucrar lesiones de hígado, bazo o riñones. Las fracturas costales dobles en tres o más costillas contiguas constituyen un “tórax volante”
- •
Diafragma: La rotura diafragmática es tres veces más frecuente en el lado izquierdo (por la protección del hígado al lado derecho y por debilidad congénita del aspecto posterolateral izquierdo del diafragma). La mayoría de las roturas es mayor a 10 cm en trauma cerrado, salvo en heridas penetrantes que es de 1 a 2 cm (15).
- •
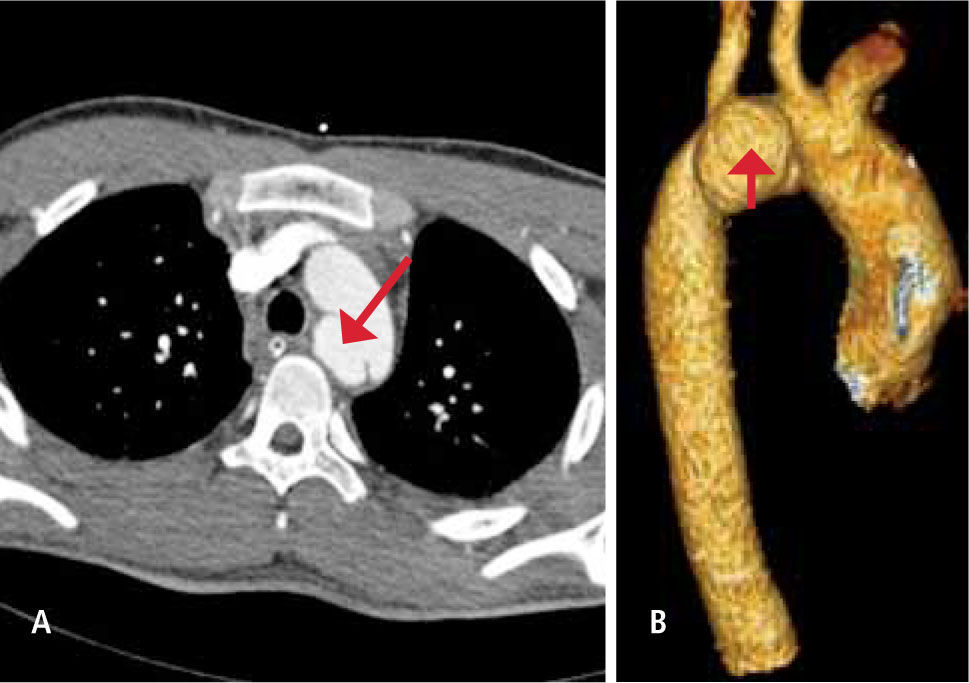
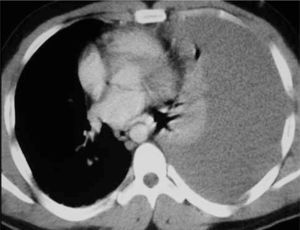
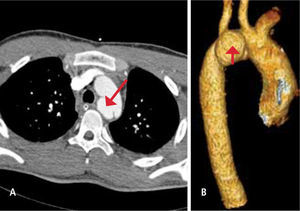
Vascular: La lesión traumática de la aorta está presente en el 10 a 20% de los traumatismos de alta velocidad con desaceleración. Esta lesión es fatal en forma inmediata en el 80 a 90% de los casos. La localización típica es en el istmo, inmediatamente distal a la emergencia de la arteria subclavia izquierda. Existen 4 grados de la injuria aórtica traumática I: rotura intimal; II: Hematoma intramural; III: Pseudoaneurisma; IV: Rotura Aórtica. (16) Figura 12.
Figura 12.TCMD de cuerpo completo con contraste (A) que muestra un pseudoaneurisma aórtico post traumático en la cayado aórtico en situación posterior, entre la emergencia de la arteria carótida común izquierda y la arteria subclavia izquierda. B: Reconstrucción multiplanar (MPR) visión posterior que demuestra claramente el pseudoaneurisma.
(0,1MB).
La TCMD es el mejor método de estudio de la patología abdominal traumática, con una sensibilidad del 92-97,6% y especificidad del 98,7%. Descubre hallazgos adicionales a la ecografía en el 40-70% de los casos. Sus principales ventajas son una mejor evaluación del retroperitoneo y la detección de lesiones vasculares.
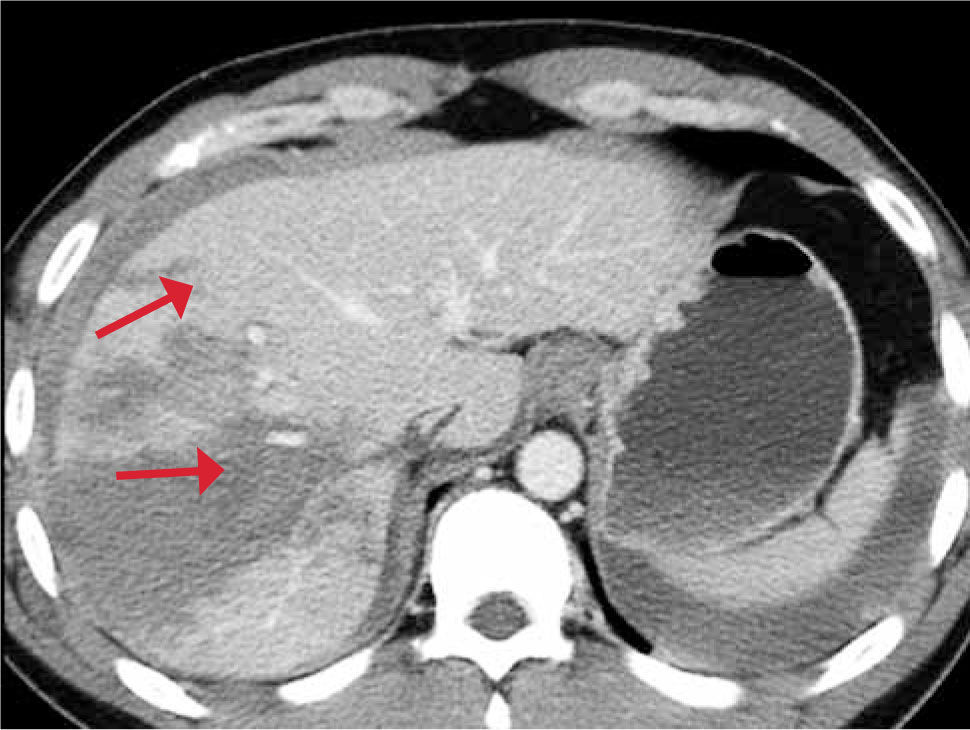
- •
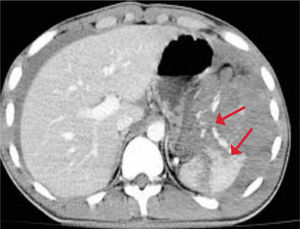
Bazo: Es la viscera intraperitoneal que se afecta con mayor frecuencia por trauma cerrado (una de cada 3 lesiones viscerales). Es altamente vascular (recibe el 5% del gasto cardíaco: 200mL/min y contiene 500 mL de sangre) (17). Frecuentes son las fracturas costales asociadas y también la concurrencia de otras lesiones abdominales en el 36,5% de los casos y lesiones extraabdominales en el 80%.
Tipos de lesiones más frecuentes: Contusión, fractura parenquimatosa, hematoma intraesplénico o subcapsular, infarto y lesión vascular. Figura 13.
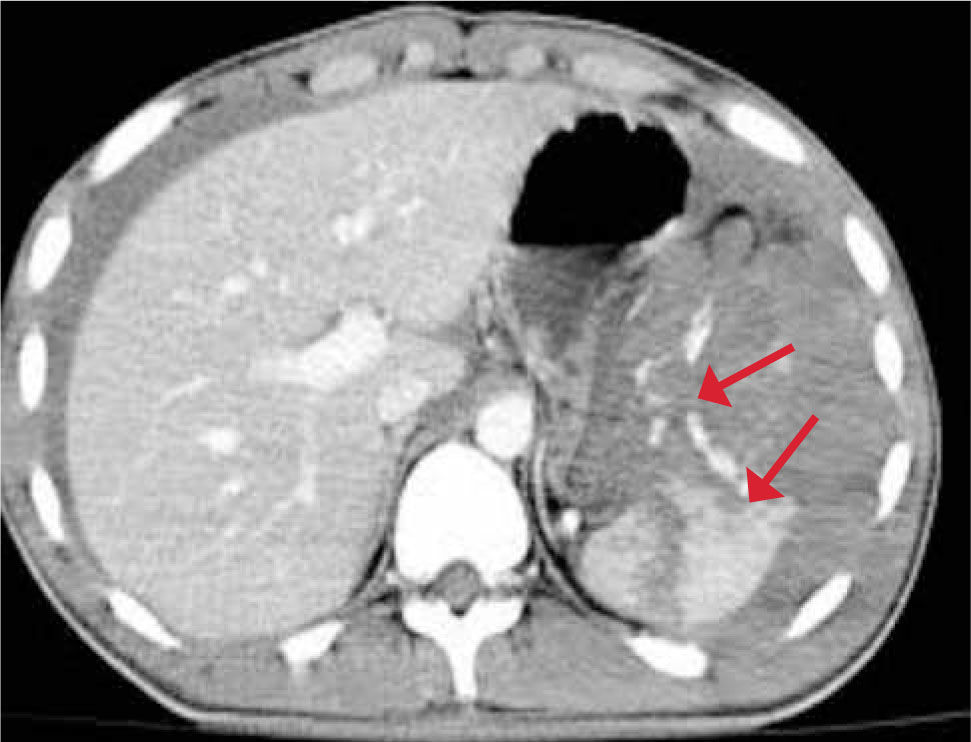
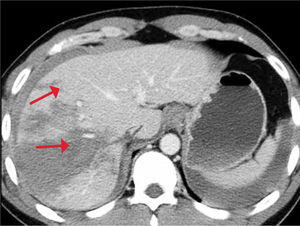
- •
Hígado: También se afecta con frecuencia en los traumas cerrados. Puede presentar laceraciones, hematomas intraparenquimatosos o subcapsulares, hemorragia activa y otras lesiones. Figura 14.
- •
Intestino y mesenterio: Estas lesiones se producen en el 5% de los traumas abdominales cerrados, siendo el intestino delgado el más afectado y de este los segmentos adyacentes a los “puntos fijos”, es decir en el yeyuno adyacente al ángulo de Treitz y en el íleon cercano a la válvula ileocecal (18). La presencia de líquido intraperitoneal sin evidencias de lesión visceral o fractura pelviana deben hacer sospechar lesión mesentérica o intestinal, especialmente en varones y con líquido de localización interasas (“signo del triángulo”).
Los siguientes signos son considerados específicos de lesión intestinal: Transección de la pared con discontinuidad focal, contraste oral extraluminal (en las raras veces en que es administrado), neumoperitoneo y retroneumoperitoneo.
Signos específicos de lesión mesentérica incluyen: hematoma mesentérico, extravasación intraperitoneal de contraste endovenoso, término abrupto o irregularidad de la pared de los vasos mesentéricos.
Otros signos menos específicos pero más sensibles en la TCMD son los siguientes: engrosamiento focal de la pared intestinal, realce anormal de la pared con el contraste, aumento de densidad de la grasa mesentérica y líquido libre intraperitoneal (19). Figura 15.
- •
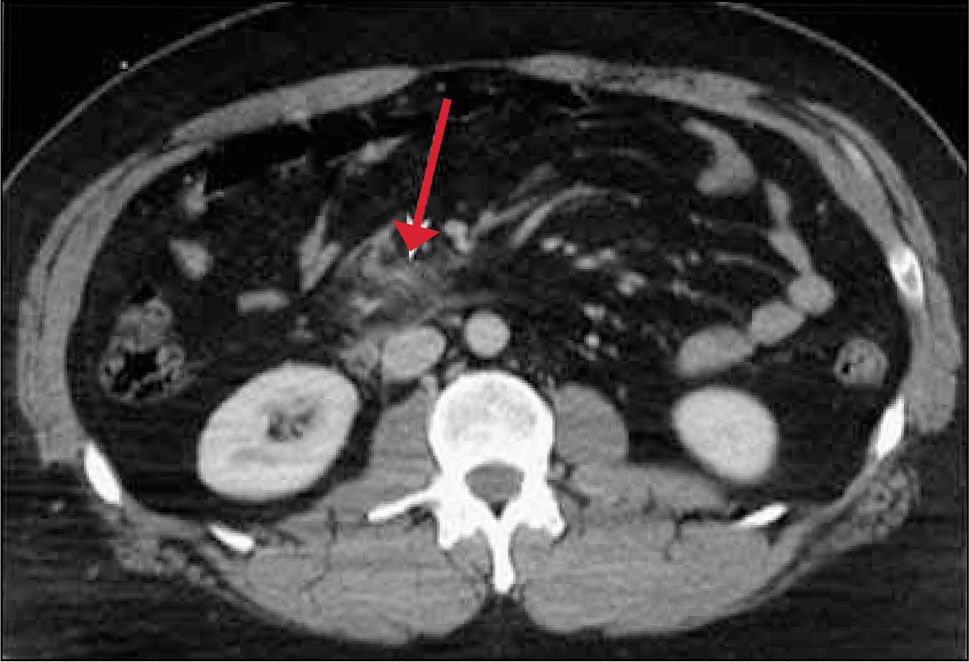
Lesión retroperitoneal: Hasta un 12% de los traumatismos cerrados abdominales tienen asociadas lesiones retroperitoneales. Las lesiones traumáticas del páncreas son el 2-5%, principalmente a nivel del cuerpo y pueden tener asociada una lesión duodenal.
Las lesiones suprarrenales ocurren en aproximadamente en el 2% del trauma abdominal grave, generalmente asociada a lesión visceral homolateral, con mayor frecuencia hepática, el mecanismo es por aumento de la presión venosa que condiciona el hematoma.
- •
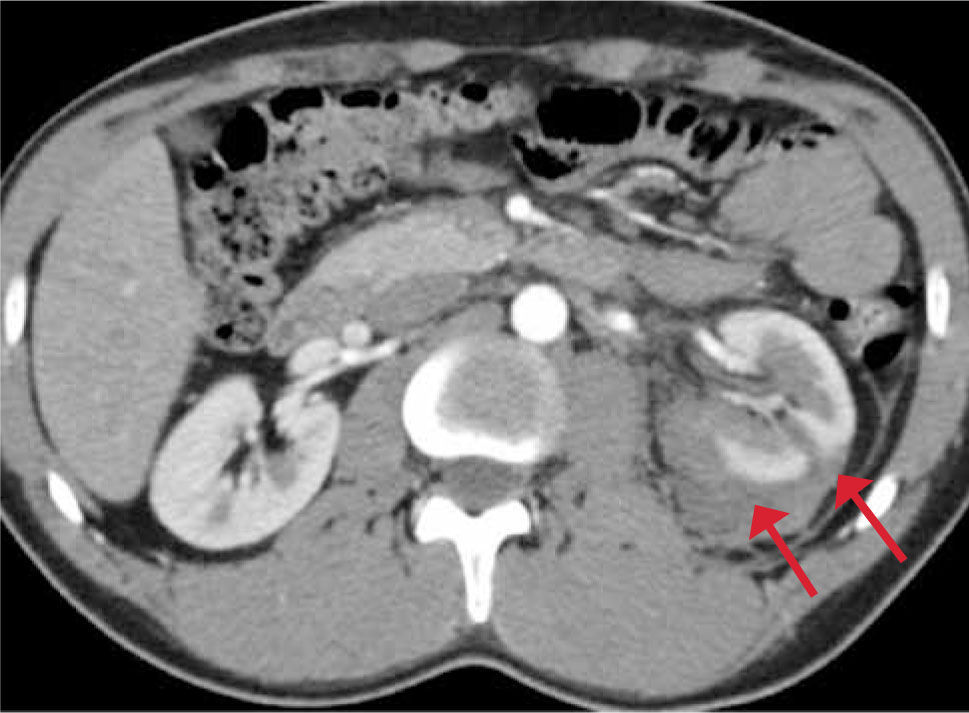
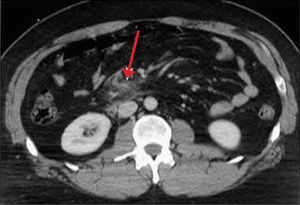
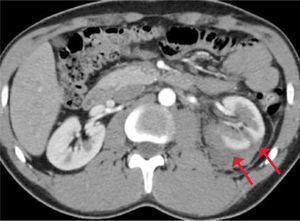
Traumatismos renales: Las lesiones del tracto urinario se producen en el 3 al 10% de todos los traumas renales y el riñón es el principal órgano afectado. La mayoría de los traumas renales importantes están asociados con lesiones de otros órganos mayores. Por otro lado, hasta el 95 a 98% de las lesiones aisladas renales son consideradas menores y manejadas de manera conservadora (20). Clásicamente se distinguen 5 grados de lesión renal según la clasificación de la AAST (American Association for the Surgery of Trauma). Figura 16.
- -
Grado I: La más frecuente (75 a 85% de los casos), incluye hematuria con hallazgos urológicos normales, contusiones y hematomas subcapsulares sin laceraciones.
- -
Grado II y III: Hematoma perirrenal, laceraciones corticales superficiales menores a 1 cm de profundidad a diferencia del grado III que son laceraciones mayores a 1 cm que se extienden a la médula. La característica fundamental del grado II y III es que respetan el sistema colector.
- -
Grado IV: Laceraciones que se extienden hasta el sistema colector, lesiones que compromete a la arteria o vena renal con hemorragias contenidas o infartos segmentarios renales sin laceraciones asociadas.
- -
Grado V y sangrado activo: Constituyen el mayor grado e incluyen el “estallido” renal que se asocia a una o más áreas de infarto, sangrado activo o extravasación de contraste del sistema excretor; lesiones de la unión uretero pélvica; lesiones del pedículo renal (5% de los traumas renales) ya sea de la arteria (oclusión), trombosis de la vena renal o pseudoaneurisma post traumáticos.
- -
- •
Lesiones vesicales: Pueden ser intraperitoneales (20%) o extraperitoneales (80%) o coexistir ambas, se reconocen por la extravasación del contraste en la fase de eliminación.
Los traumatismos son una importante causa de morbimortalidad, los cuales con una adecuada prevención y atención oportuna multidisciplinaria pueden tener un mejor pronóstico. Los estudios por imágenes aportan información vital en el manejo de estos pacientes, emergiendo con fuerza el uso de la TCMD de cuerpo completo.
El autor declara no tener conflictos de interés, con relación a este artículo.