La mucormicosis es una infección fúngica oportunista en la que la afectación renal aislada ha sido escasamente reportada10.
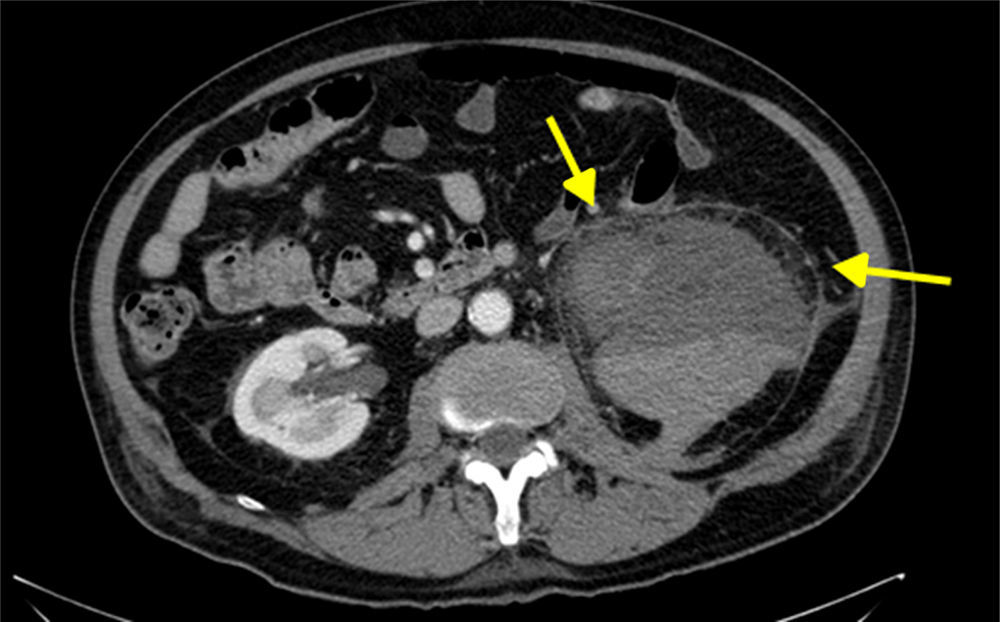
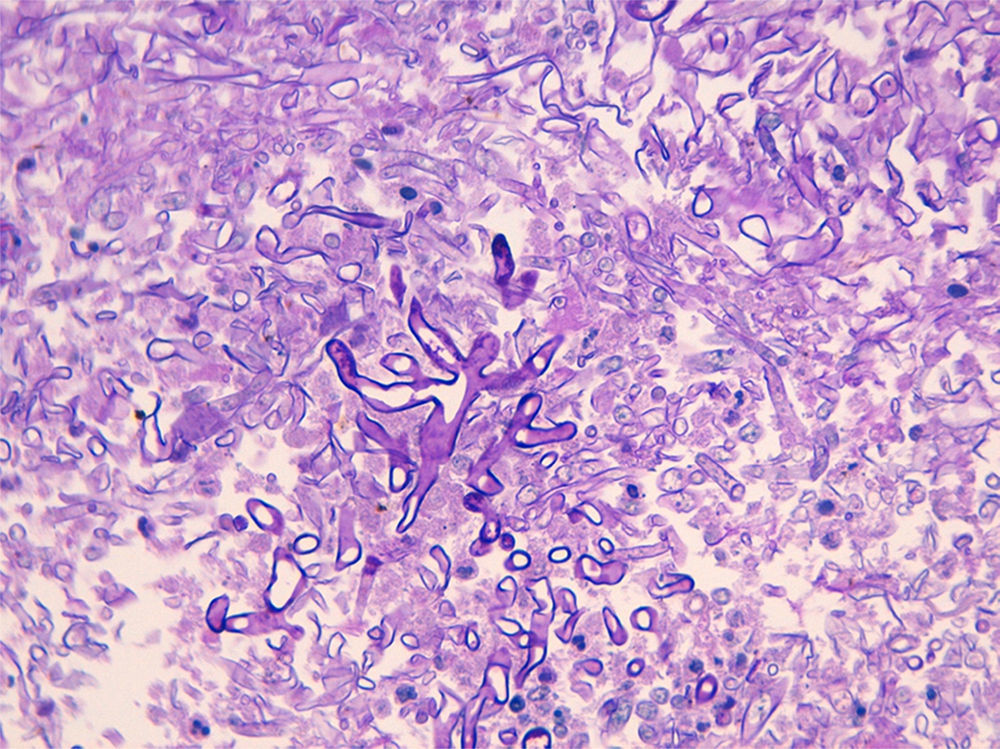
Presentamos el caso de un varón de 71 años con antecedentes de hipertensión arterial, diabetes mellitus, insuficiencia renal crónica y colocación de un catéter en un uréter por hidronefrosis izquierda 10 días antes del ingreso hospitalario por dolor lumbar, fiebre y piuria. La concentración de glucosa al ingreso fue de 125mg/dl, con una HbA1c del 6,1%, 1,78mg/l de microalbuminuria y ausencia de cuerpos cetónicos en orina. Se comenzó un tratamiento antibiótico con ceftriaxona. La TAC realizada mostró una hidronefrosis en grado iii/iv. A la semana del ingreso el paciente presentó anemia (Hb 6,5g/dl) con clínica de bacteriemia. Una nueva TAC puso en evidencia un hematoma en la celda renal izquierda que se extendía por la región perirrenal (fig. 1). Con estos hallazgos se decidió cambiar el tratamiento a meropenem y realizar de manera urgente una nefrectomía y una ureterectomía ipsilateral por el aspecto gangrenoso del tejido afectado. Intraoperatoriamente el paciente presentó inestabilidad hemodinámica que requirió de fármacos vasoactivos, politransfusión de hemoderivados e ingreso en UCI. Los cultivos realizados de las muestras obtenidas fueron negativos y la histopatología evidenció la presencia de hongos mucorales, por lo que se comenzó un nuevo tratamiento con anfotericina B liposomal (10mg/kg/día) (fig. 2). Ante dichos resultados se solicitó un estudio de TAC toracoabdominal, craneal y facial, que descartó una mucormicosis diseminada. La evolución posterior del paciente estuvo marcada por el empeoramiento de la función renal y la presencia persistente de hematuria con dolor en el flanco, motivos por los que se realizó una nueva TAC: el resto del uréter operado aparecía dilatado hasta la vejiga. Una citoscopia reveló la presencia de hifas en la zona del meato, por lo que se realizó una cirugía urgente (ureterostomía, ureterectomía y cistoprostatectomía). En el informe del estudio histopatológico se emitió el diagnóstico de mucormicosis vesical con afectación de los meatos ureterales. Transcurridos tres meses el paciente seguía vivo.
Las mucormicosis son difíciles de diagnosticar y poseen una gran capacidad angioinvasiva, por lo que la buena evolución del paciente dependerá de un diagnóstico rápido, un tratamiento antifúngico precoz y una exéresis extensa de las lesiones. Al no presentar características clínicas o radiológicas específicas, los diagnósticos microbiológico e histológico son los definitivos2. Según algunos estudios, la mucormicosis podría ser la tercera micosis invasiva en frecuencia, tras la candidiasis y la aspergilosis. Según los últimos estudios epidemiológicos, Rhizopus oryzae y Rhizopus rhizopodiformis son los hongos mucorales más frecuentemente aislados en el ser humano. Lichtheimia se considera el tercer agente causal. Los mucorales que infectan al ser humano se encuentran fundamentalmente en el suelo, la madera y los restos orgánicos5. Las formas de transmisión (inhalación, inoculación e ingestión) son las que marcarán en mayor medida el tipo de presentación clínica (rinocerebral, orbitosinusal, pulmonar, gastrointestinal y diseminada). La localización pulmonar suele ser la más frecuente en pacientes oncohematológicos y receptores de progenitores hematopoyéticos, a diferencia de los pacientes con diabetes mellitus, en los que la presentación rinocerebral es la más habitual7. Otras afectaciones, como la cardiaca o la renal, son excepcionales y suelen habitualmente confirmarse en la autopsia. Aunque rara, la mucormicosis renal debería ser sospechada en pacientes inmunodeprimidos que presentan hematuria, dolor en flanco y fracaso renal agudo. Un alto índice de sospecha, los hallazgos de la TAC y una biopsia renal precoz pueden confirmar el diagnóstico y ayudar a un mejor manejo de la infección1,3,8. La mortalidad de las diferentes presentaciones de la mucormicosis varía del 75 al 100% en la mayoría de las series. La supervivencia de una mucormicosis renal aislada se estima en el 65%1.
La mayoría de estas infecciones se adquieren en la comunidad, aunque hay descritos algunos brotes hospitalarios relacionados con obras de renovación, colonización de los sistemas de ventilación, vendajes, agujas o depresores linguales4. Se han descrito factores de riesgo como la diabetes mellitus, la acidosis metabólica, la neutropenia, la sobrecarga de hierro, la corticoterapia, las enfermedades hematológicas y el trasplante de órgano sólido, entre otros7. Varios estudios han citado el uso previo de voriconazol como probable factor de riesgo independiente de la mucormicosis9. El tratamiento se basa en la resección quirúrgica, el tratamiento antifúngico con anfotericina B a dosis altas (10mg/kg/día) y el control de las enfermedades de base6. La cirugía es obligada; cuando esta no es posible, los porcentajes de respuesta al tratamiento médico son muy bajos.