REVISTA IBEROAMERICANA DE FISIOTERAPIA Y KINESIOLOGÍA
Revista Iberoamericana de Fisioterapia y Kinesiología 1998;1:38-46
Enero-Marzo 1998.
A. Pilat.
Profesor Fisioterapeuta.
Departamento de Salud.
Colegio Universitario
Cecilio Acosta.
Los Teques (Venezuela)Correspondencia:
Andrzej Pilat
Escuela de Fisioterapia
Universidad de Caracas
(Venezuela)
Apartado Postal 51150
Caracas 1050-A. Venezuela
RESUMEN
Cuando de una manera clásica, acostumbrada y tradicional evaluamos la amplitud de los movimientos de un paciente con dolor en la columna vertebral lo realizamos para establecer la limitación de la amplitud del movimiento articular y eventualmente para decidir si realmente el dolor es factor limitante de los movimientos. Por lo general el movimiento se realiza una o un par de veces hasta obtener la información requerida (1).
Al comparar los resultados resgistrados después de realizar un solo movimiento con los resultados obtenidos después de los movimientos repetitivos encontramos significantes diferencias. El método del diagnóstico y tratamiento basados en la observación del dolor durante y después de realizar los movimientos repetitivos llevados hasta el extremo de la amplitud articular fue descrito por el fisioterapeuta neozelandés Robin McKenzie. Uno de los síntomas observados en el método de McKenzie es el fenómeno de centralización. Este fenómeno se presenta cuando al realizar los movimientos repetitivos el dolor previamente extendido hacia la periferia se concentra hacia la línea media del cuerpo. Por lo general, de una manera simultánea, se observa un significante alivio de los síntomas (1, 2).
La observación y el análisis del fenómeno de centralización son útiles no solamente en el diagnóstico y clasificación del dolor lumbar de origen mecánico, sino también para el pronóstico, tratamiento y profilaxis (2).
PALABRAS CLAVE
Centralización; Periferalización; McKenzie; Movimientos repetitivos.
ABSTRACT
The traditional evaluation of the range of movement in a patient with spinal pain is performed in order to establish the limitations in the range of articular movement and to determine if pain is the limiting factor of movement. Usually movements are made once or twice to obtain the necessary information (1).
Comparison of the results obtained after a single movement with the results obtained after repetitive movements disclosed significant differences. The New Zealand physical therapist Robin McKenzie described diagnostic and therapeutic method based on the observation of pain during and after repetitive movements made until reaching the limits of articular range. One symptom observed in the McKenzie method is the centralization phenomenon. This phenomenon appears during repetitive movements and consists of a shift in peripheral pain to the midline of the body. Usually, significant symptomatic relief is observed at the same time (1, 2).
Observation and analysis of the centralization phenomenon is useful not only for the diagnosis and classification of lower back pain of mechanical origin, but also for prognosis, treatment and prophylaxis (2).
KEY WORDS
Centralization; Peripheralization; McKenzie; Repetitive movements.
Revista Iberoamericana de Fisioterapia y Kinesiología 1998;1:38-46
EVALUACIÓN DEL DOLOR LUMBAR
DE ORIGEN MECÁNICO
Numerosas estadísticas revelan que más del 80% de la población experimenta al menos una vez en su vida un fuerte dolor lumbar (3). A pesar de la existencia de numerosos y sofisticados procedimientos diagnósticos, se ha demostrado que a un gran número de pacientes no se les logra detectar la patología que realmente afecta a sus columnas vertebrales y produce los síntomas dolorosos (4). Es frustrante determinar que en un 90% de los casos las evaluaciones diagnósticas son inconclusas y no permiten establecer una patología determinada (5).
Generalmente se acostumbra denominar al dolor de una patología no establecida como «el dolor no específico de la columna vertebral». En la ausencia de una definición diagnóstica clara y concisa, de igual manera los tratamientos consecutivos serán probablemente generalizados y vagos.
Es esencial para poder realizar un tratamiento y dar un pronóstico sensato tener un diagnóstico coherente. Sin este fundamento cada paso sucesivo en el proceso del tratamiento y rehabilitación multiplicará las desperfecciones de una concepción inicial equivocada e incorrecta (2).
Existen diferentes enfoques y protocolos del tratamiento para abordar el problema del dolor no específico de la columna lumbar. Esto inclusive lleva a crear diferentes patologías hipotética que calzan dentro de los protocolos de tratamiento establecidos con anterioridad. Existen numerosos enfoques empezando, por ejemplo, por el desalineamiento o desajuste chiropráctico, disfunción osteopática, desplazamiento del nervio ciático, músculos torcidos, síndrome facetario, etc. (6).
En el campo de la Fisioterapia predominan tratamientos basados en la palpación y aplicación de agentes físicos y ejercicios, pero siempre de un amplio espectro y poco específico (2).
En esta situación si tratamos con el dolor no específico las evaluaciones y posteriores diagnósticos basados en la palpación, observación de singulares movimientos básicos, radiografías, etc., son inapropiados. Una gran mayoría de los problemas serán catalogados equivocadamente a raíz de la pura coincidencia de los síntomas (2).
Este problema fue tratado con mucha profundidad en la literatura científica. Cabe subrayar el estudio titulado «The quebec task force on activity related spinal disorders» y publicado en la revista Spine (5) después de la revisión y análisis de los 7.000 estudios científicos sobre el tema.
Las conclusiones de este estudio son muy interesantes. Determinan que en un 90% de los casos un diagnóstico específico es imposible y recomiendan una clasificación no específica. El principal criterio de esta clasificación debe ser, según sus autores, la localización y extensión del dolor. La duración de los síntomas y la capacidad para las actividades son secundarios. Los autores no toman en cuenta la intensidad del dolor debido al hecho que éste es un síntoma muy subjetivo. De igual manera, los autores recomiendan su propia clasificación incluyendo los siguientes criterios:
1. Plausibilidad biológica. La clasificación debe ser compatible con el actual conocimiento sobre la fisiopatología de la columna vertebral.
2. Clasificación exhaustiva. Debe incluir todo tipo de casos clínicos vistos en la salud pública.
3. Categorías exclusivamente mutuales. La gran mayoría de los casos clínicos, por un lado, deben caer en una y solamente una categoría; sin embargo, el paciente puede pasarse de una categoría a la otra.
4. Realidad. Un determinado caso del desorden de la columna vertebral debe ser clasificado, de una manera igual, por dos o varios especialistas.
5. Utilidad clínica. Facilitará la toma de decisiones clínicas como también el proceso de una continua evaluación de la atención.
6. Simplicidad. Su uso será simple y nunca debe llevar a unas complejas evaluaciones paraclínicas ni anclar en investigaciones superfluas.
Esta clasificación concuerda en un gran porcentaje con el esquema diseñado por el fisioterapeuta Robin McKenzie en el año 1972, es decir, 15 años antes de la publicación de los resultados del Quebec Task Force (2).
La evaluación, según el método de McKenzie, es el único sistema de evaluación que interpreta el dolor y sus modificaciones a raíz de la realización de movimientos repetitivos al extremo de la amplitud articular, como indicador y predicador de cómo el paciente debe ser tratado, como también permite establecer un probable pronóstico de su recuperación. En el método, como un procedimiento único y sin precedentes, se evita la palpación en el proceso de la evaluación inicial y del tratamiento (1).
Como resultado de la evaluación cada paciente está clasificado en uno de los tres diferentes síndromes que son: postural, de disfuncion y del desarreglo. A cada síndrome está asignado un tratamiento específico y un razonable pronóstico de su recuperación (2).
SÍNDROME POSTURAL
La característica principal del síndrome postural es la falta de modificación del dolor durante la evaluación a través de los movimientos repetitivos al extremo de la amplitud articular. Solamente las posiciones sostenidas producen el dolor, que puede ser eliminado con el cambio de la posición. En este síndrome no se registran cambios patológicos propiamente dichos (2).
Por lo general, los pobres hábitos posturales desde la temprana edad y una frecuente adaptación de las posiciones de flexión del tronco son los factores que incrementan los pequeños estiramientos en las estructuras del tejido blando que rodean la columna vertebral. Estas estructuras, a raíz del excesivo estiramiento, producen el dolor. Este dolor es siempre local, nunca referido (2).
Cuando la persona adapta una posición relajada por más de un par de minutos los músculos que deberían controlar la postura se relajan y las fuerzas recaen directamete sobre las estructuras ligamentosocapsulares. El exceso del estrés mecánico y el sobreestiramiento de estas estructuras pueden producir el dolor (7).
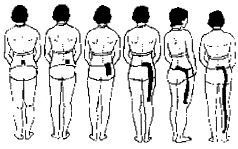
Es evidente que los pobres hábitos posturales, durante los cuales las estructuras que sostienen la columna vertebral están continuamente en el extremo del movimiento articular, pueden ser la fuente de los dolores de origen mecánico (Fig. 1). Una buena re-educación postural es el tratamiento de elección en este tipo de problemas (2).
SÍNDROME DE DISFUNCIÓN
La principal característica de este síndrome es la presencia del dolor solamente al final del movimiento articular y no durante la realización del movimiento (2, 3). Por lo general es un lógico progreso del síndrome postural. Con el tiempo y el repetitivo estrés mecánico por deficientes hábitos posturales el tejido sufre una acumulación de pequeños pero recurrentes traumatismos. Estos traumatismos, de igual manera como los traumatismos severos en el proceso de una natural reparación del tejido, producen adherencias que gradualmente reducen la elasticidad del tejido convirtiéndose en una dolorosa y limitante cicatriz (8).
Al realizar el movimiento este tejido será puesto en tensión antes de llegar al extremo del movimiento fisiológico y producirá el dolor al realizar los movimientos repetitivos. Este dolor se eliminará tan pronto se elimina el estrés del estiramiento. Una de las importantes características de este síndrome es la ausencia del dolor referido. Éste se presentará solamente si tratamos con una adherencia de la raíz nerviosa (2).
En el proceso del tratamiento el tejido retraído debe ser elongado realizando los movimientos repetitivos, pero nunca llevado al extremo que pueda producir un traumatismo. La remodelación del tejido es el proceso que requiere tiempo y constancia en la realización de procedimientos terapéuticos. De igual manera, la reeducación postural desempeña un papel importante en el proceso del tratamiento del síndrome de disfunción (2).
SÍNDROME DEL DESARREGLO
En el síndrome del desarreglo la aplicación de los movimientos repetitivos produce un rápido y significativo cambio en el comportamiento de los síntomas, como también en la calidad del movimiento. El dolor puede aparecer durante el movimiento y de una manera constante disminuir o incrementar su intensidad y/o extensión. Como resultado de los movimientos repetitivos el dolor será mejor o peor (1, 2).
El síndrome del desarreglo se presenta cuando se altera una normal posición de reposo entre dos superficies articulares de dos vértebras adyacentes. Esta alterada posicion del núcleo puede también producir disturbios en el material del anillo fibroso. Esto, en consecuencia, afectará los patrones del movimiento entre las superficies articulares. En algunos pacientes se produce una limitación del movimiento, pero en otros puede producirse un bloqueo total. De acuerdo al comportamiento del dolor, el síndrome del desarreglo se divide en siete grupos (1, 2).
FENÓMENO DE CENTRALIZACIÓN
Este fenómeno probablemente es uno de los más importantes aportes de McKenzie al entendimiento de la patología de la columna lumbar y la principal parte del diagnóstico en su método (1,2), y ocurre cuando un dolor que proviene de la columna lumbar y se irradia lateralmente se reduce y gradualmente se centraliza a raíz de los detenminados movimientos repetitivos (Fig. 2). En diferentes situaciones el dolor puede incrementarse en la parte central a medida que se reduce o desaparece de la periferie. El fenómeno de centralización se presenta solamente en el síndrome del desarreglo. Desde el punto de vista del diagnostico, el fenómeno permite determinar con exactitud qué tipo de movimiento y en qué dirección debe aplicarse al tratar al paciente portador del síndrome. Adicionalmente, el movimiento realizado en sentido contrario debería periferalizar el dolor. Según McKenzie este fenómeno se debe a los cambios mecánicos en el disco intervertebral (1, 2, 9, 10).
La explicación de este fenómeno se basa en el modelo conceptual del desplazamiento (periferalización)/ reemplazamiento (centralización) del complejo anillo/ núcleo del disco interverteral que se realiza en determinadas circunstancias como resultado de movimientos y posiciones de la columna vertebral. Como mencioné anterionmente, los cambios en la localización e intensidad del dolor no aparecerán después de la realización de un solo movimiento. Es necesario realizar de una a cinco series de cinco a quince repeticiones cada una (1, 2).
EL DISCO INTERVERTEBRAL Y SU INFLUENCIA EN LA FORMACIÓN DEL DOLOR
La mayoría de los cuadros dolorosos de la columna vertebral tienen origen mecánico y es el disco intervertebral la estructura generadora del dolor (11).
No es teoría nueva el lecho de que el núcleo pulposo se mueve dentro del disco al realizar los movimientos básicos de la columna vertebral, pero la incidencia de estos movimientos en las patologías y su relación con los síntomas es un tema de discrepancias (2, 11, 12).
El mecanismo y el procedimiento del dolor en los pacientes que responden de una manera positiva a las pruebas de los movimientos repetitivos (centralizan el dolor) es un tema de discusiones y especulaciones (2).
En el año 1981, McKenzie propuso la teoría según la cual la dirección del movimiento que centraliza el dolor corresponde con la dirección en la cual el contenido del núcleo pulposo del disco migra de una manera patológica generando síntomas referidos a través del estímulo mecánico sobre el anillo o la raíz nerviosa. El movimiento y la carga aplicada en una dirección específica a un disco con el anillo fibroso que conserva su integridad (no esté roto) y con el mecanismo hidrostático intacto estaría en capacidad de desplazar el núcleo hacia su posición original en el centro del disco. Este desplazamiento aliviaría e1 estrés mecánico sobre al anillo y/o raíz nerviosa generador de los síntomas patológicos y al mismo tiempo centralizaría o eliminaría el dolor (1, 2).
En un reciente y muy completo estudio presentado por Donelson et al (1997), los autores compararon
la veracidad de una evaluación según el método de McKenzie con las evaluaciones hechas a través de los discogramas. Los resultados son altamente positivos confirmando la veracidad de la evaluación a través de los movimientos repetitivos. De los 63 pacientes evaluados, un 91% de los que centralizaron el dolor tenían los anillos del disco intactos. En conclusión, los autores establecen que la evaluación según McKenzie permite diferenciar un dolor de origen discogénico del dolor de origen no discogénico, como también determinar la eficiencia/competencia del anillo fibroso del disco. De igual manera consideran que esta evaluación es superior a la de la resonancia magnética en determinación si tratamos con el disco doloroso o no doloroso (13).
ANÁLISIS Y APLICACIÓN CLÍNICA
DE LOS RESULTADOS
DE LOS MOVIMIENTOS REPETITIVOS
Como mencioné al inicio, la aplicación de los movimientos repetitivos tiene diferentes objetivos:
Identificar el síndrome responsable
por la actual crisis
En una gran mayoría de pacientes portadores de la patología de origen mecánico en la columna vertebral es muy difícil establecer con una relativa seguridad cuáles son las estructuras causantes del dolor para poder llegar a un correcto diagnóstico. En cambio, la evaluación de los movimientos repetitivos permite con eficiencia clasificar al paciente en uno de los síndromes descritos con anterioridad
y aplicarle posteriormente un tratamiento adecua-do (1, 14).
Identificar las condiciones en las cuales la terapia mecánica es contraindicada
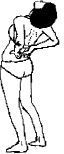
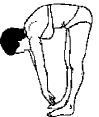
McKenzie considera que si durante la evaluación a través de los movimientos repetitivos (Figs. 3 y 4) no existe ni la posición ni el movimiento capaz de disminuir, centralizar o eliminar los síntomas, entonces estos pacientes no responderán a la aplicación de la terapia mecánica en el proceso del tratamiento. El incremento de los síntomas o periferalización del dolor indican la existencia de las patologías serias como, por ejemplo, la extrusión de los fragmentos del disco o una fractura. En ambas situaciones la terapia mecánica sería totalmente contraindicada. En algunos casos es necesaria la evaluación repetida en el transcurso de las 24 horas para poder establecer el diagnóstico y tomar una decisión adecuada (2, 14).
Hacer pronóstico de los resultados finales del tratamiento
Numerosos estudios indican (9, 10, 13, 16, 17) que el signo de extensión y la centralización consecutiva forman un importante factor predicador en las patologías asociadas a la herniación del disco intervetebral. Los pacientes con un signo de extensión positivo (es decir, la inhabilidad de realizar el movimiento de la extensión de la columna lumbar a raíz de la aplicación de los pasivos movimientos repetitivos de extensión) por lo general son candidatos a una pronta intervención quirúrgica. Al contrario, los pacientes con el signo de extensión negativo responden positivamente al tratamiento conservador.
Adicionalmente se ha determinado que el cambio en el signo de extensión durante los 5 primeros días de la crisis debe ser un fuerte argumento en contra de la necesidad de un procedimiento quirúrgico. Igualmente se ha determinado que a los pacientes que durante las evaluaciones «no centralizaron el dolor» fue necesario aplicarles cirugía. Concluyendo, la ausencia del signo de centralización debe interpretarse como el factor de una temprana identificación de las patologías que requieren una intcrvención quirúrgica (2, 9, 10, 16, 19).
En conclusión, el paciente que es incapaz de centralizar el dolor durante la evaluación inicial o durante los 5 días consecutivos es el portador de una compleja patología en la columna vertebral.
Identificar la correcta dirección
de los movimientos que se utilizará
en el procedimiento terapéutico
Hemos establecido la importancia de los movimientos repetitivos y del fenómeno de centralización en el proceso del diagnóstico. De igual manera no podemos pasar por alto la importancia de estos síntomas en el establecimiento de los principios terapéuticos. Debe establecerse una correcta dirección de los movimientos terapéuticos.
En el síndrome del desarreglo se aplicarán los movimientos en la dirección que durante el proceso de evaluación han permitido centralizar los síntomas y se evitará los movimientos que al evaluar al paciente periferalizan los síntomas (2, 20).
En el síndrome de disfunción se debe utilizar el movimiento terapéutico en la dirección que produjo o incrementó los síntomas (9, 13).
En vista de lo anteriormente expuesto cabe subrayar la importancia de un correcto diagnóstico para evitar de esta forma los errores en el tratamiento.
Determinar la estabilidad de la curación
después del traumatismo y del desarreglo
La evaluación a través de los movimientos repetitivos y la observación del comportamiento del síndrome de centralización son esenciales para establecer la estabilidad del tejido reparado después del trauma. Durante el proceso de sanación es importante la aplicación de una tensión natural al tejido que se encuentra en el proceso de reparación para, de esta manera, evitar el desarrollo de dolorosas cicatrices que se forman como resultado del entrecruzamiento de las fibras del colágeno. Sin embargo, la intensidad de esta fuerza nunca debe ser de tal magnitud que interrumpa el natural proceso de curación del tejido.
Para poder de una manera adecuada y segura aplicar el estrés mecánico en el proceso curativo después de un desarreglo o trauma se debe cumplir con las siguientes pautas (1, 19):
-- Si al realizar el movimiento repetitivo éste progresivamente incrementa y periferaliza los síntomas, entonces no se debe todavía aplicarlo en esta dirección. La prueba indica que la continuación del estrés mecánico en la misma direccion causará recurrencia del desarreglo o romperá el débil tejido reparado.
-- Si al realizar el movimiento repetitivo éste produce siempre el dolor con la misma intensidad en el mismo lugar al final de la amplitud del movimiento, entonces el movimiento es seguro y debe iniciarse la aplicación del estrés mecánico. La prueba indica que el tejido, anteriormente traumatizado, finalizó su proceso de recuperación y el desarreglo es estable.
-- Si al realizar el movimiento repetitivo éste produce progresivamente menos dolor, entonces se puede iniciar la aplicación del estrés mecánico. La prueba indica que el tejido, anteriormente traumatizado y que se encuentra en el proceso de reparación, todavía no está consolidado o retraído, pero lo suficientemente fuerte para recibir las fuerzas de estiramiento sin riesgo de un daño.
Establecer un adecuado protocolo de pruebas antes de la aplicación de las técnicas directas
(técnicas del fisioterapeuta)
Siempre, antes de la aplicación de las técnicas directas realizadas por el fisioterapeuta, debe aplicarse las pruebas dinamicas a través de los movimientos repetitivos. Estos repetitivos movimientos pasivos, pero realizados por la fuerza generada por el paciente, permiten de una manera segura identificar la estabilidad del proceso de sanación y de la reducción del desarreglo (2).
La aplicación del progresivo estrés iniciado por las fuerzas generadas por el paciente y continuado por las fuerzas aplicadas por el fisioterapeuta es el sistema de seguridad del método de McKenzie, que permite de una manera segura aplicar las técnicas pasivas más agresivas en los casos rebeldes que no responden de una manera satisfactoria a la aplicación de los procedimientos anteriores (2, 20).
Establecer las pautas para un seguro programa
de ejercicios que el paciente realizará en su casa. De igual manera identificar los signos que pueden llevar a una aceleración o recurrencia
de los síntomas
La evaluación a través de los movimientos repetitivos debe ser incorporada en el proceso de mantenimiento y autotratamiento.
En primer término deben aplicarse estos procedimientos en las situaciones cuando la realización de los ejercicios de estiramiento implican movimientos potencialmente peligrosos. De esta manera se impide el riesgo del sobreestiramiento que puede llevar a la recurrencia de los síntomas (1, 2, 21, 22).
Para los pacientes que realizan un largo programa de mantenimiento en sus casas esta evaluación les permite reconocer los signos de alerta. Todos los pacientes con un programa de ejercicios a domicilio deben ser entrenados adecuadamente para reconocer estos signos.
CONCLUSIONES
Con frecuencia al evaluar al paciente con las patologías en la columna vertebral y por diferentes motivos (falta del tiempo, falta de conocimientos, falta de entendimiento del problema) utilizamos diferentes simplificaciones en el camino para un diagnóstico correcto. Lamentablemente uno de los principales procedimientos evadidos en este proceso son las pruebas de los movimientos repetitivos (9).
No debemos olvidar que el comportamiento del dolor al realizar de una manera repetitiva los esenciales movimientos de la columna vertebral es uno de los factores esenciales para el establecimiento de un correcto diagnóstico.
Debo subrayar la importancia de diferenciar el resultado de un movimiento realizado en una determinada dirección del resultado de la evaluación a través de los movimientos repetitivos. Con mucha frecuencia, si observamos un incremento del dolor periférico al realizar un solo movimiento abandonamos la idea de continuar la exploración en esta dirección. Sin embargo, la repetición de este movimiento puede, como resultado, centralizar o eliminar el dolor. Sin la realización de los movimientos repetitivos nunca se obtendrá esta información y en esta situación el signo de la centralización, uno de los más valiosos síntomas que permite llevar al paciente a una curación, no será explorado (1, 2).
La presencia o ausencia del signo de centralización/ periferalización es una valiosa clave para llegar a un correcto diagnóstico en la evaluación del desorden de origen mecánico de la columna vertebral.
REVISTA IBEROAMERICANA DE FISIOTERAPIA
Y KINESIOLOGÍA
Volumen 1
Número 1
Enero-Marzo 1998
Rol de las articulaciones sacroilíacas en la patología
de la columna lumbar3940REVISTA IBEROAMERICANA DE FISIOTERAPIA
Y KINESIOLOGÍA
Volumen 1
Número 1
Enero-Marzo 1998
41
| Figura 1. El dolor de origen mecánico producido por el exceso de tensión aplicada en una dirección incorrecta se puede disminuir o eliminar al retirar la fuerza traumatizante. Ésta es una acción lógica frente a este tipo de dolor. [Según McKenzie (2).] |
42
CENTRALIZACIÓN
PERIFERALIZACIÓN
| Figura 2. Representación gráfica del fenómeno de centralización. |
REVISTA IBEROAMERICANA DE FISIOTERAPIA
Y KINESIOLOGÍA
Volumen 1
Número 1
Enero-Marzo 1998
43
| Figura 4.. Pruebas de los movimientos repetitivos-extensión. |
| Figura 3. Pruebas de los movimientos repetitivos-flexión. |
44REVISTA IBEROAMERICANA DE FISIOTERAPIA
Y KINESIOLOGÍA
Volumen 1
Número 1
Enero-Marzo 1998
45BIBLIOGRAFÍA
46