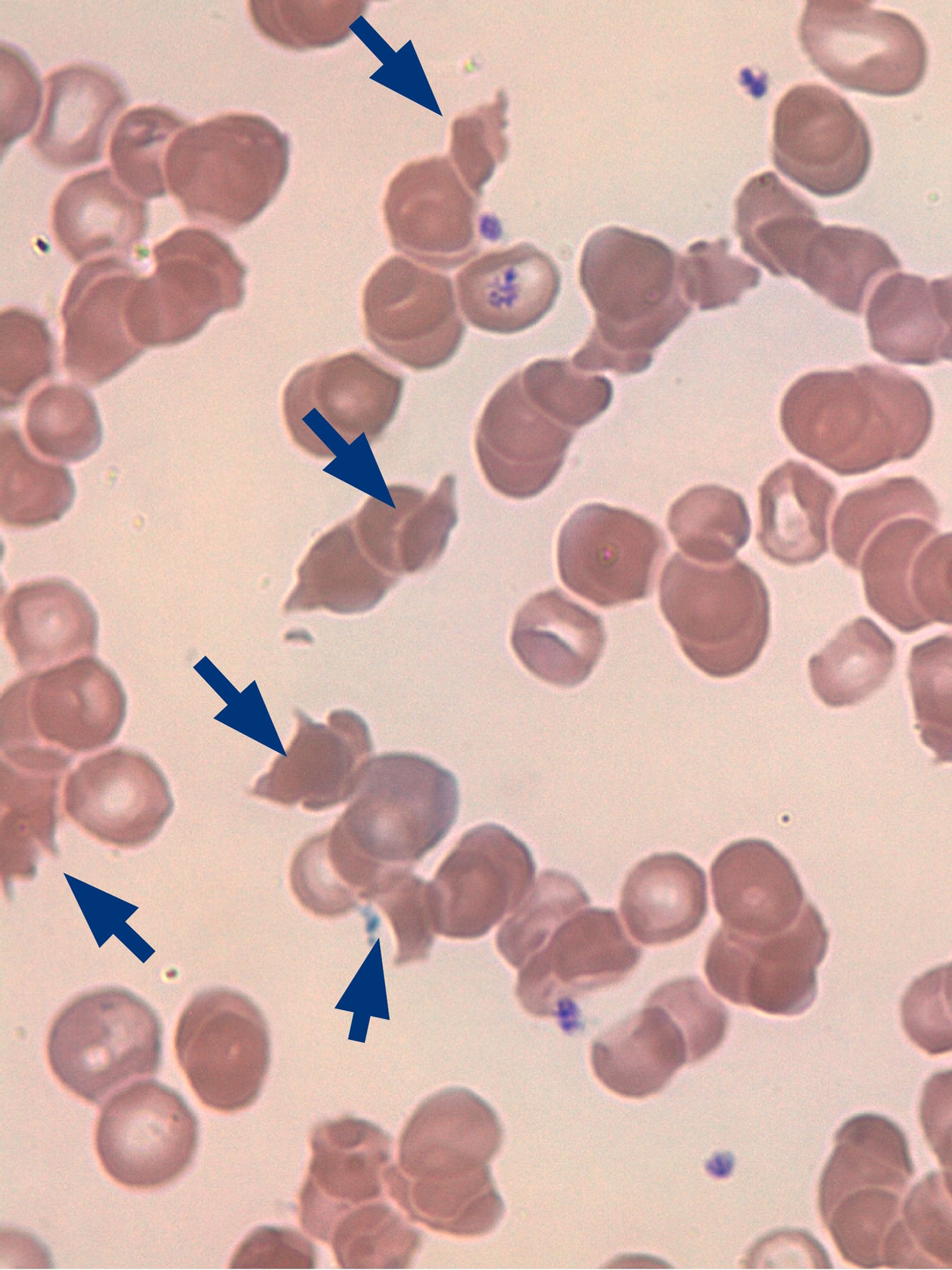
Las microangiopatías trombóticas (MAT) son un grupo de entidades que cursan con anemia hemolítica microangiopática (presencia de esquistocitos en sangre periférica), trombocitopenia y afectación de órganos en intensidad variable1. Desde la primera descripción de un caso por Moschcowitz en 1924 han existido numerosos avances en el conocimiento, diagnóstico y tratamiento de esta enfermedad2. En la actualidad, se clasifican en MAT primarias y secundarias, estas últimas asociadas a diferentes factores precipitantes como enfermedades autoinmunes (lupus, artritis reumatoide…), neoplasias sólidas y hematológicas, trasplante de progenitores hematopoyéticos, numerosos fármacos, infecciones por E. coli, neumonías, hepatopatías y una gran miscelánea1.
Presentamos el caso de un varón de 85 años que ingresa en la unidad geriátrica de agudos, desde la urgencia, por empeoramiento del estado general y de su disnea basal, asociando expectoración marronácea y cuadro confusional.
Entre sus antecedentes médico-quirúrgicos constan: exfumador, hipertenso, dislipémico, fibrilación auricular permanente, insuficiencia cardíaca sistólica con 2 descompensaciones en el último año, bronconeumopatía crónica con bronquiectasias y bullas bilaterales, ictus isquémico en territorio de la arteria cerebral anterior izquierda con disartria y disfagia como secuelas, síndrome lacunar motor puro derecho, litiasis biliar, quistes hepáticos y renales, hipertrofia benigna de próstata con varios episodios de retención aguda de orina, trastorno depresivo adaptativo, un déficit visual severo, faquectomía bilateral, reparación de ectropión del ojo derecho, apendicectomía y herniorrafia inguinal bilateral; sigue tratamiento habitual con acenocumarol, furosemida, tamsulosina, ácido ursodesoxicólico, omeprazol, simvastatina y oxigenoterapia crónica domiciliaria 16h/día. Además, presenta varios síndromes geriátricos: fragilidad, malnutrición, caídas de repetición, estreñimiento, incontinencia urinaria e insomnio. Y su situación basal es de dependencia moderada para ABVD (escala cruz roja funcional 3/5 e índice de Barthel 56/100), sin deterioro cognitivo (escala cruz roja mental 0/5). No tiene hijos, vive con su esposa, también frágil y cuentan con teleasistencia y ayuda domiciliaria pública.
Al ingreso destaca en la exploración física taquipnea, espiración alargada y sibilancias en ambos campos pulmonares; en la analítica: elevación de reactantes de fase aguda, alteración de iones y de la función renal; y en la radiografía de tórax se evidencian infiltrados alveolares multilobares. Con los juicios diagnósticos de neumonía multilobar bilateral de probable etiología broncoaspirativa, reagudización infecciosa de EPOC, alcalosis metabólica hipopotasémica, deshidratación hipernatrémica e insuficiencia renal aguda de probable origen prerrenal, iniciamos tratamiento con nebulizaciones, antibioticoterapia con piperacilina/tazobactam, reposición hidroelectrolítica y suplementación nutricional. Al 5.° día de ingreso, nuestro paciente presenta epistaxis que se limita con taponamiento nasal anterior, y al 7.° día se objetivan equimosis en dorso de manos y muñecas asociado, de nuevo, a síndrome confusional hipoactivo. La analítica muestra Hb 9,1g/dl, hematocrito 28,3%, VCM 91,8fl, CHCM 32,2g/dl, ADE 18,9%, LDH 1.541UI/l, 89.000 plaquetas, bilirrubina total 2,43mg/dl, bilirrubina directa 1,22mg/dl, creatinina 2,91mg/dl y urea 143mg/dl; con lo que solicitamos un frotis de sangre periférica que muestra 3-4 esquistocitos por campo (fig. 1). Se decide rotar a meropenem, teicoplanina y tobramicina, y se ofrece la posibilidad de trasladado a otro centro para realizar un recambio plasmático por sospecha de MAT. El paciente y su familia rechazaron el traslado, por lo que se instauró tratamiento con metilprednisolona, falleciendo a las 72h.
La valoración geriátrica integral es el método que nos permitió desarrollar la línea diagnóstico-terapéutica a seguir con este paciente, individualizando según su enfermedad previa, los síndromes geriátricos, el estado nutricional, funcional, mental y social3. Así, aunque no tenemos datos de la actividad de ADAMTS-13 para poder descartar una púrpura trombocitopénica trombótica (PTT) como causa más importante de MAT primaria, coincidimos en una MAT secundaria como principal diagnóstico de este caso, ante la presencia de una infección bacteriana tan severa como es una neumonía multilobar, y que se erige como la principal causa de muerte de origen infeccioso en el anciano4.
El tratamiento de la MAT secundaria es el de la causa subyacente, añadiendo en caso necesario y, como primera línea, los recambios plasmáticos (RP)5,6; aunque en pacientes ancianos también se ha usado en primera línea corticoterapia con buena respuesta para trombocitopenia inmune7. Así, la gravedad e instauración brusca de la situación clínica de nuestro paciente junto con su rechazo a la opción de un recambio plasmático, obligaban a añadir de manera precoz corticoterapia; aunque en nuestro caso, sin evitar el fatal desenlace.