En el contexto actual de aumento de la esperanza de vida y progresivo envejecimiento de la población cabe esperar un incremento muy significativo del número de personas con deterioro cognitivo y demencia. No cabe duda que España se enfrenta a un reto de preocupantes dimensiones sociosanitarias en las próximas décadas. El proyecto «Mapa de la enfermedad de Alzheimer y otras demencias en España» pretende analizar el estado actual de las herramientas de planificación y organización, actividades de prevención y detección temprana, proceso asistencial y recursos específicos disponibles en las comunidades autónomas para la atención y el cuidado de las personas con deterioro cognitivo y demencia, con el objeto de identificar las áreas de mejora y emitir recomendaciones.
MetodologíaEl grupo de trabajo estuvo formado por un Comité Asesor nacional de 5 expertos y los correspondientes Comités de Expertos de cada comunidad autónoma constituidos por profesionales del ámbito de la Neurología, Geriatría, Psiquiatría y Atención Primaria así como representantes de Asociaciones de Familiares de personas con Alzheimer y otras demencias. Se llevaron a cabo reuniones de cada comité local en las que se revisó la situación actual de la atención de acuerdo con el cuestionario guía elaborado por el Comité Asesor.
ResultadosLos planes específicos disponibles en España están en su mayoría obsoletos o no se han llegado a implantar. En líneas generales no se llevan a cabo actividades de prevención ni de detección temprana. Hay una gran heterogeneidad de rutas asistenciales de acceso al diagnóstico, tratamiento y seguimiento de la enfermedad y no todas las pruebas diagnósticas están disponibles en las diferentes regiones sanitarias. En general, los recursos disponibles se consideran escasos y poco conocidos.
ConclusionesEl estudio Mapa de la enfermedad de Alzheimer y otras demencias en España ha permitido detectar los principales puntos susceptibles de cambio y optimización tanto en gestión, organización y coordinación de los recursos como en información y formación de las personas implicadas. Además, el estudio ha revelado que en España se dan las condiciones necesarias de disponibilidad de profesionales implicados y capacitados y de existencia de potenciales recursos diagnósticos y asistenciales para encarar este margen de mejora mediante la aprobación y el desarrollo de un Plan Nacional de Alzheimer, respaldado por un compromiso de voluntades políticas profundo y veraz, y que será el marco idóneo para el desarrollo de estas posibilidades.
In the current context of increased life expectancy and progressive aging of the population a very significant increase in the number of people with cognitive impairment and dementia is expected.
Consequently, Spain will face an enormous social and health problem in the next decades. The Mapa de la enfermedad de Alzheimer y otras demencias en España project aims to analyse plans, prevention and early diagnosis activities, process of care and resources available across the 17 Spanish regions for the management of cognitive impairment and dementia in order to identify improvement areas, as well as to provide a list of recommendations.
MethodsThe working group consisted of an Advisory Committee of 5 national experts and a Committee of Experts from each region made up of professionals in the field of Neurology, Geriatrics, Psychiatry, and Primary Care, as well as representatives of Family Associations of People with Alzheimer's and other dementias. The Expert Committee of each region held meetings in which the current situation of care was reviewed.
ResultsPlans available in Spain for dementia management are mostly obsolete or have not been implemented. Prevention and early detection activities are generally not carried out. There is great variability of care process that patients must follow for the diagnosis, treatment, and follow-up of the disease, and not all diagnostic test are available in different regions. In general, resources are considered scarce and unknown.
ConclusionsThe Mapa de la enfermedad de Alzheimer y otras demencias en España study has been able to detect the main points that require changing n the management, organisation, and coordination of resources, such as information and training of the personnel involved. Furthermore, the study has revealed that, in Spain, the necessary conditions are in place in Spain, such as the availability and capacity of professionals involved, as well as there being the potential diagnostic and health care resources to address this room for improvement through the approval and development of a National Alzheimer's Plan, supported by a deep and truthful political commitment, which will be the ideal framework for the development of these possibilities.
El aumento de la esperanza de vida de la sociedad y el consiguiente envejecimiento de la población, hace que cada vez sea mayor el número de casos de deterioro cognitivo o demencia1. Según la OMS2 en todo el mundo hay 47,5 millones de personas que padecen demencia y cada año se registran 7,7 millones de nuevos casos. Si bien los datos epidemiológicos varían según la fuente consultada, se estima que actualmente hay en España aproximadamente 800.000 personas con demencia de los que alrededor del 60-80% correspondería a la enfermedad de Alzheimer (EA)3. Se prevé que el número de casos de demencia se triplique para 2050 en la población1, a menos que se consigan aplicar intervenciones preventivas y terapéuticas eficaces. Considerando conjuntamente a familiares y cuidadores, según estimaciones de la Confederación Española de Asociaciones de Familiares de personas con Alzheimer y otras demencias4 la EA repercute en la vida de más de 3,5 millones de personas en nuestro país, de manera que en la actualidad, una de cada cuatro familias españolas tiene un miembro con la enfermedad. Teniendo en cuenta la longevidad de nuestra población no cabe duda de que nuestro país se enfrentará a un problema de enormes dimensiones sanitarias y sociales.
Es evidente, por lo tanto, que la demencia en general y la EA en particular se ha convertido en uno de los mayores problemas de salud en el mundo. A medida que la enfermedad evoluciona, se produce un deterioro progresivo de la capacidad cognitiva de la persona enferma, aparecen cambios conductuales y psicológicos significativos y se pierde paulatinamente la autonomía para el desarrollo de las actividades avanzadas, instrumentales y básicas de la vida diaria. La enfermedad genera por tanto altos niveles de dependencia, cuya atención implica costes elevados, al tiempo que origina otros muchos problemas médicos y sociales en pacientes y cuidadores que precisan atención multidisciplinar, continuada y cada vez más intensa5. En este sentido cabe destacar que en un estudio reciente se constató que los costes indirectos (entre los que se incluyen la pérdida de ingresos del cuidador, el valor del tiempo no remunerado empleado por parte del cuidador y otros que abarcan todos los servicios relacionados con la atención al paciente y por los cuales no se paga una cantidad monetaria de forma explícita y/o no tienen representación en el mercado) son los responsables de la mayor parte de los costes y utilización de recursos en los pacientes con EA y sus cuidadores en España6.
No existen muchos documentos de política social y sanitaria acerca de la EA a nivel estatal. En el 2011, el Instituto de Salud Carlos III y la Agència d’Informació, Avaluació i Qualitat en Salut de Cataluña, en el marco de colaboración previsto en el Plan de Calidad para el Sistema Nacional de Salud del Ministerio de Sanidad, Política Social e Igualdad, publicaron una Guía de Práctica Clínica sobre la Atención Integral a las Personas con Enfermedad de Alzheimer y otras Demencias7. En esta guía se incluían recomendaciones sobre el cuidado de pacientes con EA y otras demencias. Sin embargo, dado el tiempo transcurrido y la importante producción científica clínica que se ha generado en los últimos años, es posible que sus recomendaciones no sean del todo actuales. Así, el Grupo de Estudio de Neurología de la Conducta y Demencias de la Sociedad Española de Neurología está trabajando en la actualización de sus guías.
El 13 de abril de 2016, el Consejo Interterritorial del Sistema Nacional de Salud aprobó la primera Estrategia en Enfermedades Neurodegenerativas del Sistema Nacional de Salud8, donde quedan recogidas las principales líneas de actuación para mejorar el diagnóstico, dar atención personalizada a los pacientes y establecer programas que faciliten el respiro de quienes cuidan a las personas afectadas por cinco grupos de patologías de enfermedades neurodegenerativas, entre los que se encuentran la EA y otras demencias. Dicha estrategia contempla, en una segunda fase, el desarrollo de aquellas especificidades de los cinco grupos de patologías que no se encuentren ya incluidas o suficientemente desarrolladas en los objetivos y recomendaciones aprobados en la estrategia general. En el momento de publicación de este manuscrito, las estrategias específicas están en proceso de redacción y revisión.
Teniendo en cuenta que los recursos disponibles para abordar la EA en España son dispares en los distintos territorios, la estrategia contempla, entre otras recomendaciones para mejorar la calidad de la atención de estas patologías, la elaboración de mapas de recursos sanitarios, rehabilitadores y sociales (genéricos y específicos) por parte de las comunidades autónomas (CC. AA.), así como la identificación de las unidades de referencia disponibles para pacientes y cuidadores.
En connivencia con esta recomendación, el Proyecto Mapa de la Enfermedad de Alzheimer en España (MapEA) ha sido realizado entre abril de 2016 y febrero de 2017 con el objetivo de analizar detalladamente las herramientas de planificación y organización, las actividades de prevención y detección temprana, el proceso asistencial y los recursos específicos disponibles en las CC. AA. para el manejo de las personas con deterioro cognitivo y demencia, así como identificar las áreas de mejora y emitir recomendaciones.
MetodologíaObjetivosMapEA tiene como objetivo principal analizar y recoger de forma detallada el estado de los recursos disponibles para el manejo de las personas con EA y del proceso asistencial a lo largo de la geografía española, así como detectar las áreas de mejora existentes y canalizar las recomendaciones que pudieran proponer los grupos de expertos clínicos y sociales para su uso como referencia por los agentes interesados en diseñar planes y estrategias dirigidos a mejorar la calidad de la asistencia social y sanitaria.
Diseño y metodología del estudioEl grupo de trabajo MapEA ha estado compuesto por un Comité Asesor (PML, MMC, EA, JR y FF) y un Comité de Expertos de 62 profesionales de todas las CC. AA. (ver Anexo 1), del ámbito de la Neurología, Geriatría, Psiquiatría, Atención Primaria (AP) y las Asociaciones de Familiares de personas con Alzheimer y otras demencias (AFA).
El trabajo se estructuró en cuatro fases. En la primera fase se realizó un análisis preliminar del estado de situación del manejo del deterioro cognitivo y demencia en las distintas CC. AA. Con estos datos, el Comité Asesor diseñó los modelos de cuestionarios para los participantes de perfil clínico y los representantes de las AFA que servirían como herramienta semiestructurada para el análisis del estado de situación real de la atención en los comités de expertos de cada una de las distintas CC. AA. En esta primera fase se designaron los miembros de los Comités de Expertos de cada CC. AA.
En la segunda fase se llevó a cabo un estudio piloto en la Comunidad Foral de Navarra para valorar la aplicabilidad y utilidad de las herramientas diseñadas, identificar áreas de mejora de las mismas y definir la estructura del informe descriptivo de cada comunidad. Las encuestas estaban accesibles en la web del proyecto (www.proyectomapea.es). Una vez identificadas las áreas de mejora de las encuestas, se elaboraron las versiones finales de las mismas.
En la tercera fase se administraron los cuestionarios definitivos a cada uno de los miembros de los Comités de Expertos de las CC. AA. Con los datos obtenidos se elaboró un informe preliminar de cada región y se realizó un taller de trabajo con los miembros de los Comités de Expertos de cada comunidad y un miembro del Comité Asesor. En estas reuniones se consensuaron y validaron los contenidos de las respuestas que cumplimentaban del cuestionario diseñado por el Comité Asesor y las conclusiones y recomendaciones aportadas por cada comité.
En la cuarta y última fase se incorporaron las áreas de mejora identificadas en los talleres en los distintos informes regionales y se enviaron a los respectivos miembros del Comité de Expertos y al Comité Asesor para su validación. Una vez se dispuso de la versión definitiva de estos documentos se elaboró un informe final del proyecto que incluyó unas conclusiones y recomendaciones generales.
ResultadosPlanes específicos de deterioro cognitivo y demenciaEl estudio llevado a cabo en las distintas CC. AA. pone de manifiesto la variabilidad de planes específicos para el deterioro cognitivo y demencia existente en la geografía española, así como su diferente nivel de aplicación práctica. Además, en muchos casos pudo constatarse que este tipo de herramientas habían sido elaboradas hacía más de 5 años y no habían sido objeto de revisión o actualización, por lo que se considera que sus recomendaciones podían estar obsoletas.
A pesar de que algunas CC. AA. han desarrollado un plan específico de atención al deterioro cognitivo y demencia, el nivel de implantación y actualización es, en términos generales, bastante limitado. Cabe destacar sin embargo, las iniciativas llevadas a cabo por Castilla y León, Cataluña, Extremadura, Murcia y Navarra, comunidades que han implantado, o están empezado a hacerlo, un plan o ruta asistencial específica para el manejo de los pacientes con deterioro cognitivo o demencia.
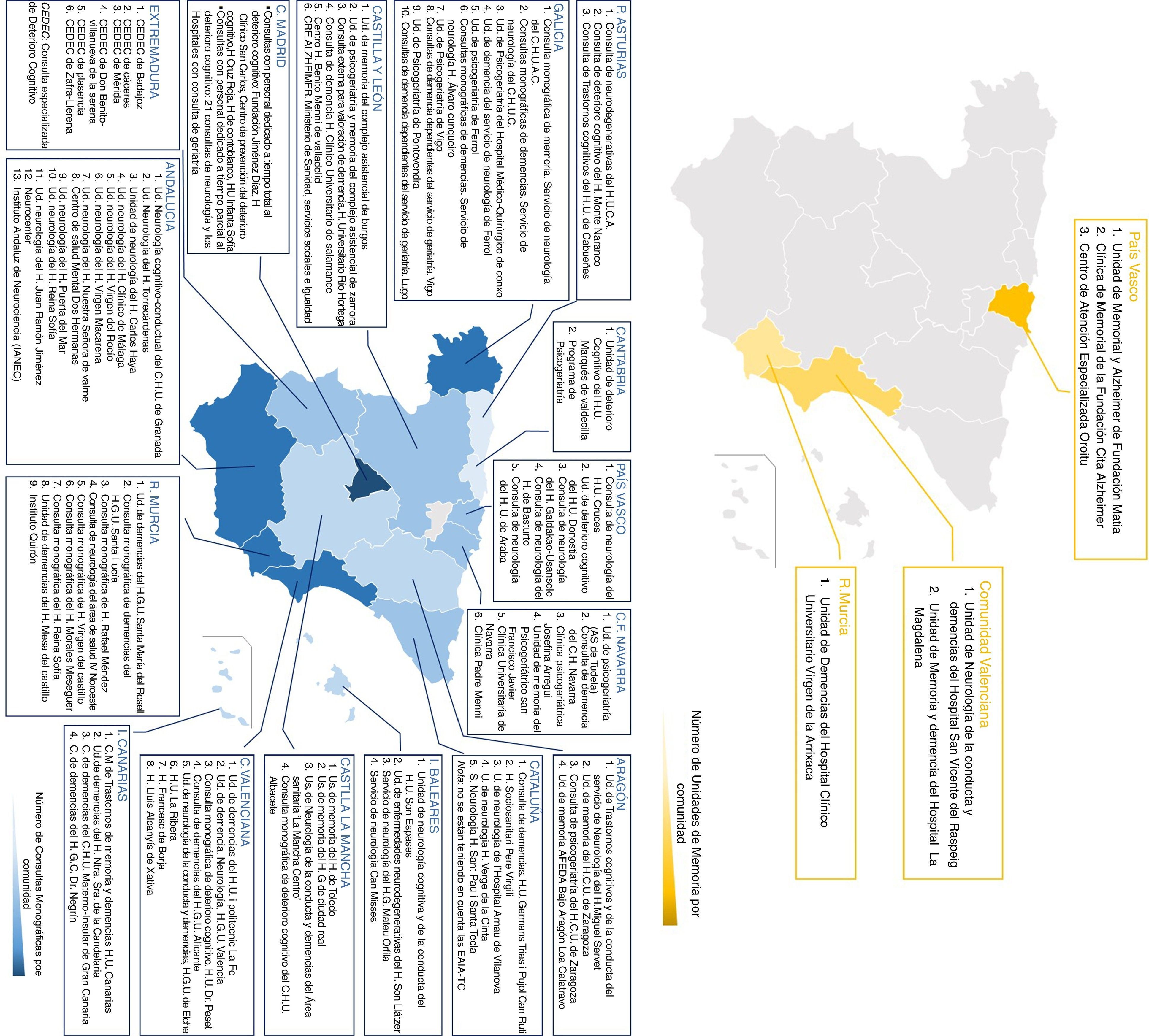
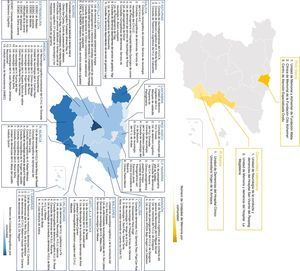
Recursos específicos para el abordaje integral de la enfermedadDurante el desarrollo del proyecto se han analizado los recursos disponibles para el abordaje integral de la enfermedad en las diferentes CC. AA., recogiéndose en diferentes mapas la distribución de las Unidades de Memoria, las Consultas Monográficas de Demencia y las AFA (fig. 1).
Mapas de la distribución de las Unidades de Memoria, Consultas Monográficas de Demencia y AFA. A) Unidades de Memoria existentes por comunidad autónoma. B) Consultas Monográficas existentes por comunidad autónoma. C) Equipos de Evaluación Integral Ambulatoria de los trastornos cognitivos (EAIA-TC) de Cataluña. D) Asociaciones de Familiares de personas con Alzheimer y otras demencias.
Las Unidades de Memoria (fig. 1A) se han definido como estructuras con dedicación exclusiva al diagnóstico, tratamiento y seguimiento de los pacientes con deterioro cognitivo. Están formadas por un equipo multidisciplinar con dedicación completa que incluye diferentes perfiles profesionales especializados en neurología, neuropsicología, trabajo social, enfermería, administración y/o geriatría o psiquiatría al menos a tiempo parcial. Son estructuras de gestión independiente que realizan actividades de investigación y docencia. Actualmente existen 6 Unidades en España que cumplen con estas características: tres en el País Vasco, dos en la Comunidad Valenciana y una en la Región de Murcia.
Por otro lado, las Consultas Monográficas de Deterioro Cognitivo (fig. 1B) son aquellas que dedican parte de los recursos de un servicio médico para el diagnóstico y seguimiento de estos pacientes pero con dedicación parcial y sin exclusividad, es decir, que dichos recursos se dedican también al estudio y atención de pacientes con otras patologías. Además, dentro de esta categoría se incluyen aquellas unidades que, aun teniendo personal dedicado exclusivamente al diagnóstico del deterioro cognitivo y demencia, no cuentan con una estructura independiente de gestión, no realizan actividades docentes ni llevan a cabo actividades de investigación. En la actualidad existen 116 Consultas Monográficas en España.
En Cataluña se han identificado además los Equipos de Evaluación Integral Ambulatoria de los trastornos cognitivos (EAIA-TC) (fig. 1C), que son unidades de atención ambulatoria formadas por un equipo multidisciplinar especializado en trastornos cognitivos para la evaluación, diagnóstico y seguimiento de los enfermos. Debido a la heterogeneidad existente entre las distintas EAIA-TC, no ha sido posible clasificarlas como Unidades de Memoria o Consultas Monográficas por lo que se crea una categoría diferente. Se destacan 29 EAIA-TC en total.
Por último, se incluye un mapa con las 305 AFA, 6 Asociaciones Uniprovinciales y 13 Federaciones Autonómicas (fig. 1D), las cuales incluyen recursos sociosanitarios que ofrecen una atención integral a las personas que conviven con el Alzheimer, pacientes y cuidadores familiares, que cuentan con equipos multidisciplinares especializados y gestionan diversos recursos como centros de día, unidades de respiro o residencias específicas.
Actividades de prevención y detección temprana del deterioro cognitivo y demenciaA pesar de que cada vez existen más datos que apoyan la hipótesis de que la prevención primaria temprana puede ser particularmente relevante en el campo de la demencia9, en líneas generales no existen actividades o programas específicos de prevención. Sin embargo, cabe destacar las iniciativas de investigación en prevención secundaria en las que participan varios centros españoles: el proyecto multinacional Dominantly Inherited Alzheimer Network Trials Unit (https://dian-tu.wustl.edu/en/home/), con la participación del Hospital Clínic de Barcelona, y el proyecto europeo European Prevention of Alzheimer's Dementia Consortium (http://ep-ad.org/) en el que participan Araclon Biotech, Barcelona beta Brain Research Center (Fundación Pasqual Maragall) y la Fundación Cita Alzheimer Fundazioa. Las escasas actividades preventivas de carácter puntual llevadas a cabo en algunas CC. AA. se impulsan principalmente desde AP (dentro de la cartera de servicios de algunas autonomías) o desde los servicios sociales.
Si bien no se han detectado tampoco programas específicos de detección temprana del deterioro cognitivo a nivel estatal o autonómico, sí que existen algunas iniciativas aisladas para la identificación temprana del deterioro cognitivo en personas que ya presentan síntomas. A pesar de que existe controversia respecto a la necesidad de llevar a cabo programas de cribado indiscriminado en la población general, se considera de gran importancia la implantación de estrategias de cribado con pruebas cognitivas breves que hayan demostrado buenos rendimientos en la población que ya presenta síntomas y accede al sistema sanitario en búsqueda de un diagnóstico.
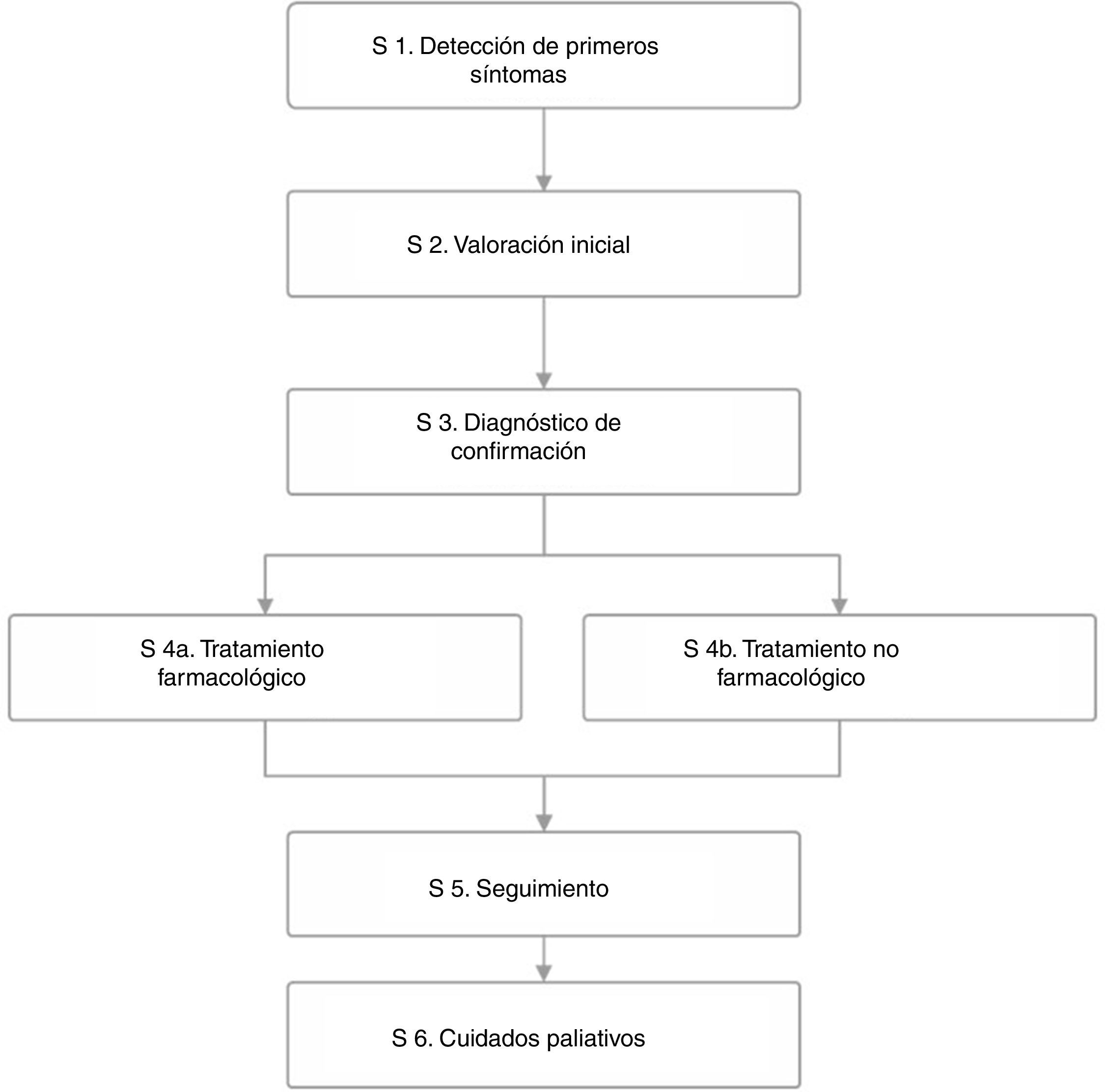
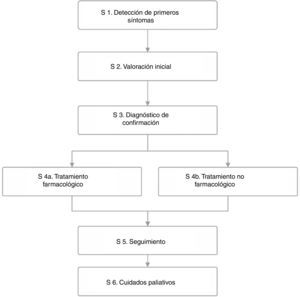
Proceso asistencial de los pacientes con deterioro cognitivo y demenciaEl análisis del proceso asistencial (fig. 2) para el abordaje integral de los pacientes ha revelado que existe una gran variabilidad a nivel autonómico y entre áreas asistenciales, de manera que hay distintas rutas asistenciales para el diagnóstico, tratamiento y seguimiento.
El paciente acude a la consulta principalmente con quejas de memoria pudiendo, en ocasiones, acompañarse de trastornos del comportamiento o síntomas psicológicos. Gracias a la creciente concienciación social ante estas patologías está mejorando la detección temprana de síntomas y, con ello, el proceso diagnóstico de la enfermedad. Aun así, lo más habitual es que la primera vez que el paciente acude a la consulta se encuentre ya en fase de demencia leve/moderada por lo que es necesario seguir trabajando en campañas de concienciación de la población general y del personal sanitario.
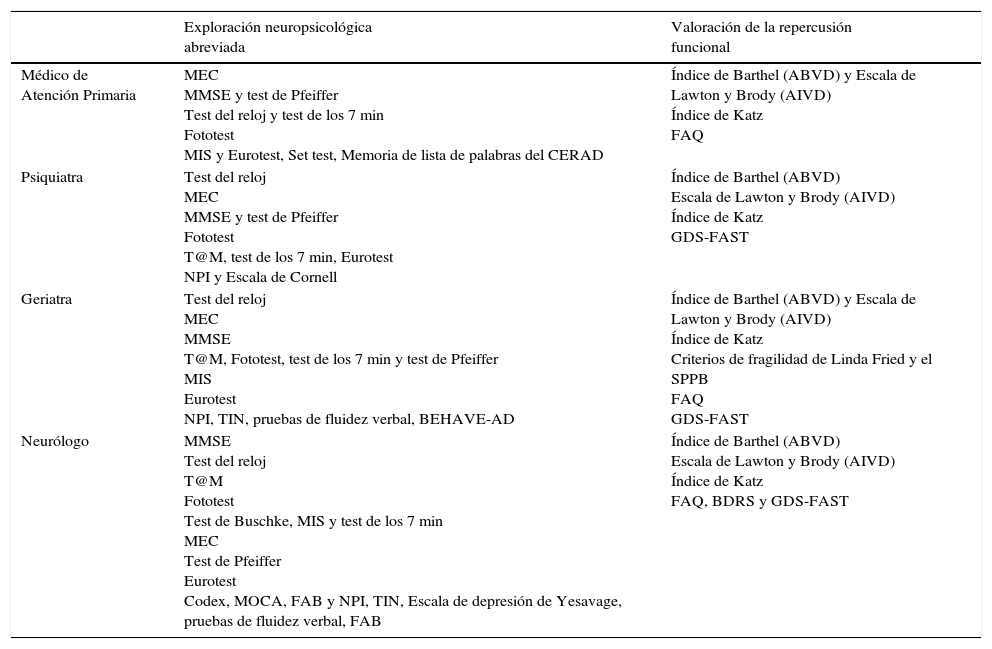
De forma general, el médico de AP es el eje fundamental en la valoración inicial del paciente y lleva a cabo la primera entrevista clínica, que incluye un test neuropsicológico breve y una analítica general (variable según los diferentes protocolos). Ante la sospecha de enfermedad neurodegenerativa, el médico de AP puede derivar al paciente a la consulta especializada para la confirmación del diagnóstico, principalmente al Servicio de Neurología sin que, en general, existan protocolos o guías de derivación establecidos a consultas monográficas o unidades especializadas. Durante la evaluación inicial, los médicos de AP y/o Atención Especializada (AE) llevan a cabo una anamnesis y entrevista clínica con el paciente y un informador fiable, una exploración cognitiva o neuropsicológica abreviada, una valoración de la repercusión funcional, una exploración física y neurológica detallada y un estudio analítico con pruebas de laboratorio rutinarias, si bien en muchas ocasiones no todas estas exploraciones pueden llevarse a cabo por la escasez de tiempo de consulta que conlleva la elevada presión asistencial (tabla 1).
Herramientas utilizadas más frecuentemente para la exploración abreviada del estado mental y la valoración de la repercusión funcional por especialidades (ordenadas según la frecuencia de uso)
| Exploración neuropsicológica abreviada | Valoración de la repercusión funcional | |
|---|---|---|
| Médico de Atención Primaria | MEC MMSE y test de Pfeiffer Test del reloj y test de los 7 min Fototest MIS y Eurotest, Set test, Memoria de lista de palabras del CERAD | Índice de Barthel (ABVD) y Escala de Lawton y Brody (AIVD) Índice de Katz FAQ |
| Psiquiatra | Test del reloj MEC MMSE y test de Pfeiffer Fototest T@M, test de los 7 min, Eurotest NPI y Escala de Cornell | Índice de Barthel (ABVD) Escala de Lawton y Brody (AIVD) Índice de Katz GDS-FAST |
| Geriatra | Test del reloj MEC MMSE T@M, Fototest, test de los 7 min y test de Pfeiffer MIS Eurotest NPI, TIN, pruebas de fluidez verbal, BEHAVE-AD | Índice de Barthel (ABVD) y Escala de Lawton y Brody (AIVD) Índice de Katz Criterios de fragilidad de Linda Fried y el SPPB FAQ GDS-FAST |
| Neurólogo | MMSE Test del reloj T@M Fototest Test de Buschke, MIS y test de los 7 min MEC Test de Pfeiffer Eurotest Codex, MOCA, FAB y NPI, TIN, Escala de depresión de Yesavage, pruebas de fluidez verbal, FAB | Índice de Barthel (ABVD) Escala de Lawton y Brody (AIVD) Índice de Katz FAQ, BDRS y GDS-FAST |
ABVD: actividades básicas de la vida diaria; AIVD: actividades instrumentales de la vida diaria; BDRS: Blessed Dementia Rating Scale; BEHAVE-AD: Behavioural Pathology in Alzheimer's Disease; CERAD: Consortium to Establish A Registry for Alzheimer's Disease; Codex: cognitive disorders examination test; FAB: frontal battery assessment; FAQ: cuestionario de actividad funcional de Pfeffer; GDS-FAST: Escala de deterioro global; MEC: miniexamen cognoscitivo de Lobo; MIS: Memory Impairment Screen; MMSE: versión española normalizada del Mini Mental State Examination; MOCA: Montreal Cognitive Assessment; NPI: Neuropsychiatric Inventory; SPPB: Short Physical Performance Battery; TIN: test abreviado del informador para pacientes con dificultad de comunicación; T@M: test de alteración de memoria.
Para llevar a cabo la aproximación etiológica y despistaje de causas tratables del deterioro cognitivo y demencia, se pueden llevar a cabo distintas pruebas diagnósticas. En la mayoría de los casos se realizan pruebas de neuroimagen estructural (tomografía axial computarizada o resonancia magnética), que en algunos ejemplos aislados (tomografía axial computarizada) en algunas CC. AA. pueden solicitarse ya desde la AP. El acceso a otras pruebas complementarias cuya utilidad está ya suficientemente contrastada, como las pruebas de evaluación neuropsicológica, determinación de T-tau, P-tau y Ab-42 en líquido cefalorraquídeo, análisis genéticos de formas familiares o pruebas de medicina nuclear (PET-FDG [tomografía por emisión de positrones con fluorodesoxiglucosa] o PET-amiloide) es marcadamente desigual en función de cada CC. AA. o incluso, dentro de cada comunidad, del área sanitaria a la que el paciente pertenece. Junto a las limitaciones de carácter administrativo, como puede ser la ausencia de profesionales de la Neuropsicología en muchos centros médicos, buena parte de esta variabilidad en el acceso a los recursos diagnósticos radica en el grado de información y formación y las actitudes de los profesionales de la AE en relación con el diagnóstico y tratamiento tempranos.
Las pruebas de neuroimagen estructural incluyen la TC y la resonancia magnética. La resonancia magnética se utiliza habitualmente en pacientes seleccionados, principalmente debido a las largas listas de espera existentes.
Las pruebas de evaluación neuropsicológica no constan en la cartera de servicios de los servicios regionales de salud, salvo en las Unidades de Memoria existentes a nivel nacional (fig. 1A) o en las Consultas Especializadas de Deterioro Cognitivo de Extremadura (fig. 1B), que a raíz del Plan Integral de Atención Sociosanitaria al Deterioro Cognitivo en Extremadura, incorporaron la figura del psicólogo de deterioro cognitivo. En el resto de los casos, la disponibilidad de neuropsicólogos sigue una distribución irregular y su financiación proviene de recursos de distinta naturaleza. Esto hace que en numerosas ocasiones la valoración neuropsicológica se realice por otros especialistas, como psicólogos clínicos, no necesariamente especializados en deterioro cognitivo, o los propios neurólogos.
La disposición de las pruebas de determinación de T-tau (tau total), P-tau (fosfo-tau) y Ab-42 (proteína β-amiloide 42) en líquido cefalorraquídeo en el catálogo de prestaciones de las CC. AA. es variable y su uso limitado, así como su vía de acceso y solicitud. Estas pruebas se realizan habitualmente para el diagnóstico diferencial en pacientes con deterioro cognitivo leve o incipiente, formas preseniles, formas de inicio atípico de la EA como la afasia progresiva primaria o la atrofia cortical posterior y casos de alta complejidad diagnóstica o atípicos. En general no se han detectado iniciativas desde las administraciones de las consejerías de salud o los propios hospitales dirigidas a dotar a cada área sanitaria de un laboratorio de referencia con buenos controles de calidad para la realización de análisis de biomarcadores.
En general todas las CC. AA. pueden realizar análisis genéticos de apolipoproteína E o ApoE, ya que están incluidos en los catálogos de prestaciones, aunque su uso es muy ocasional y limitado, fundamentalmente porque se considera que no tienen valor diagnóstico y que son útiles solo como indicador de riesgo de la EA.
Respecto a los análisis genéticos de formas familiares, cabe destacar que los profesionales de la mayor parte de las CC. AA. pueden llevarlos a cabo en casos seleccionados de pacientes con demencia de inicio presenil con 2 o más familiares con demencia en dos generaciones.
En relación a las pruebas de medicina nuclear, se observa que la Single Photon Emission Computed Tomography; tomografía de emisión por fotón único y la PET se solicitan desde AE y de forma más habitual desde los Servicios de Neurología para el diagnóstico diferencial de pacientes con demencias atípicas o en fase de deterioro cognitivo leve. En términos generales, la utilización de la Single Photon Emission Computed Tomography está siendo desplazada por la realización de PET en aquellas autonomías en las que está disponible dicha técnica. La PET-FDG se utiliza de manera heterogénea entre las diferentes CC. AA. dado que no siempre está contemplada en el catálogo de prestaciones para Neurología, si bien, en ocasiones está disponible en el ámbito privado y los pacientes pueden acceder a la prueba a través de conciertos establecidos entre organizaciones sanitarias públicas y privadas. En algunas CC. AA. solo se puede realizar la prueba en el ámbito de la investigación o en el ámbito privado. La PET-amiloide se utiliza de momento en un número limitado de centros sanitarios públicos y no está incluida en el catálogo de prestaciones de todas las comunidades. Cabe destacar que en algunas CC. AA. no hay posibilidad de llevar a cabo la PET-amiloide en su territorio, bien por ausencia de equipos PET o bien por las limitaciones de las redes de distribución de radiofármacos. No obstante, se puede derivar a los pacientes a otras comunidades en las que sí que está disponible. Al igual que en el caso de la PET-FDG, en algunas áreas sanitarias solo se realiza la prueba en el ámbito de la investigación (ensayos clínicos) o en el ámbito privado. En opinión de los expertos, en la indicación de la PET-amiloide se siguen los criterios de uso adecuado consensuados por la Sociedad Española de Neurología y la Sociedad Española de Medicina Nuclear e Imagen Molecular10 o los criterios de la Sociedad Catalana de Neurología11. Se suele solicitar en pacientes jóvenes (<65 años) con sospecha de EA, pacientes con deterioro cognitivo persistente sin demencia, pacientes con formas atípicas o mixtas o en los que se plantea el diagnóstico diferencial entre EA y otras causas de neurodegeneración u otras patologías (p. ej., hidrocefalia normotensiva o patología vascular cerebral) pero en los que se sospecha o se baraja la posibilidad de una EA asociada.
Una vez que se ha establecido el diagnóstico y está indicado, el tratamiento farmacológico específico de las demencias (anticolinesterásicos y/o memantina) se inicia en AE, tanto en los Servicios de Neurología como en los de Geriatría y Psiquiatría. En todas las CC. AA. se exige un visado periódico como mecanismo de control para la prescripción de fármacos específicos de demencia.
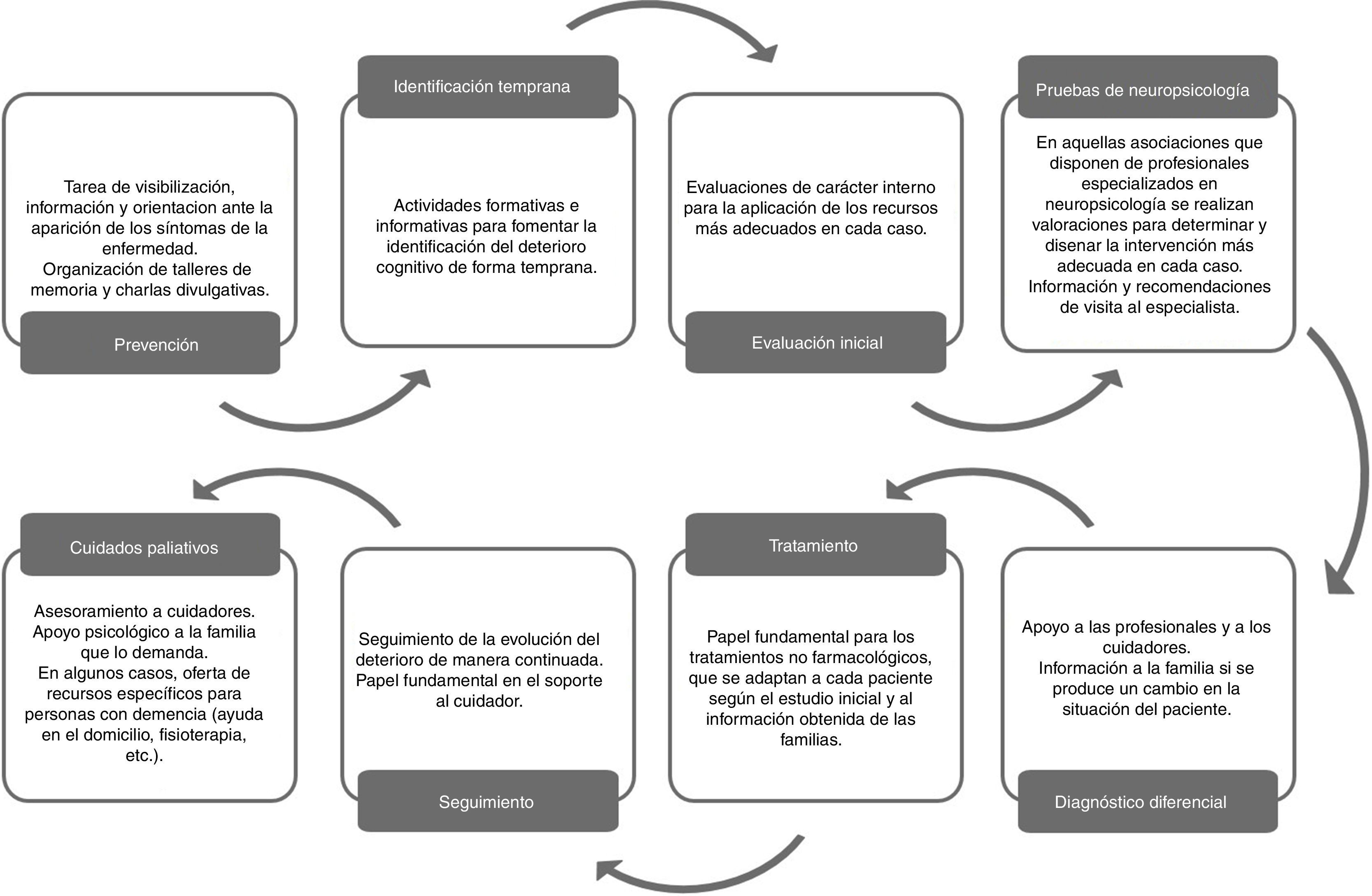
Además de la batería de tratamientos farmacológicos, existen las terapias no farmacológicas (TNF) pero, en general, no dependen del Sistema Público de Salud por lo que se imparten desde centros de servicios sociales, centros privados y AFA. Habitualmente los servicios de AP y AE informan a los pacientes y familiares/cuidadores sobre las TNF disponibles en su entorno y los derivan a las AFA (figs. 1D y 3), si bien no existe un canal estructurado de derivación.
El seguimiento del paciente también se realiza de forma variable. Algunas comunidades derivan al paciente a AP desde AE (principalmente desde el Servicio de Neurología) tras la prescripción de los medicamentos específicos de demencia. Tras esta derivación, el médico de AP realiza el seguimiento de la medicación y el control de los posibles efectos secundarios, así como la renovación de la prescripción del neurólogo. En otras CC. AA., AE (concretamente los servicios de neurología) llevan a cabo el seguimiento reglado del paciente hasta estadios avanzados de la enfermedad. Esta modalidad de seguimiento es característica de las Unidades de Deterioro Cognitivo (figs. 1A-C) donde raramente se da el alta a los pacientes y si se hace, como ocurre por ejemplo en el caso de pacientes estables o con estadios avanzados, se suele mantener una estrecha coordinación con el médico de AP. Por último, cabe destacar el papel que desempeñan los Servicios Sociales en la mayoría de las CC. AA. durante la fase de seguimiento tanto en la valoración de las necesidades sociales del paciente/cuidador como en el asesoramiento sobre los recursos disponibles. En términos generales, es necesario mejorar la coordinación entre los niveles asistenciales sociosanitarios implicados en el seguimiento del paciente.
Para la última etapa de la enfermedad se detecta que, en líneas generales, no existe un programa de cuidados paliativos específicos para pacientes con demencia. En la mayor parte de las CC. AA., los cuidados paliativos son realizados por Equipos de Soporte de Atención Domiciliaria, con una participación activa de los médicos de Atención Primaria, personal de Enfermería y Geriatría.
Valoración de los recursos sociosanitarios disponiblesDebido al papel fundamental que juega el cuidador durante el todo el proceso de atención y cuidado del paciente se ha considerado relevante conocer cuál es su opinión sobre la disponibilidad de recursos en las diferentes CC. AA. así como el grado de conocimiento de los mismos.
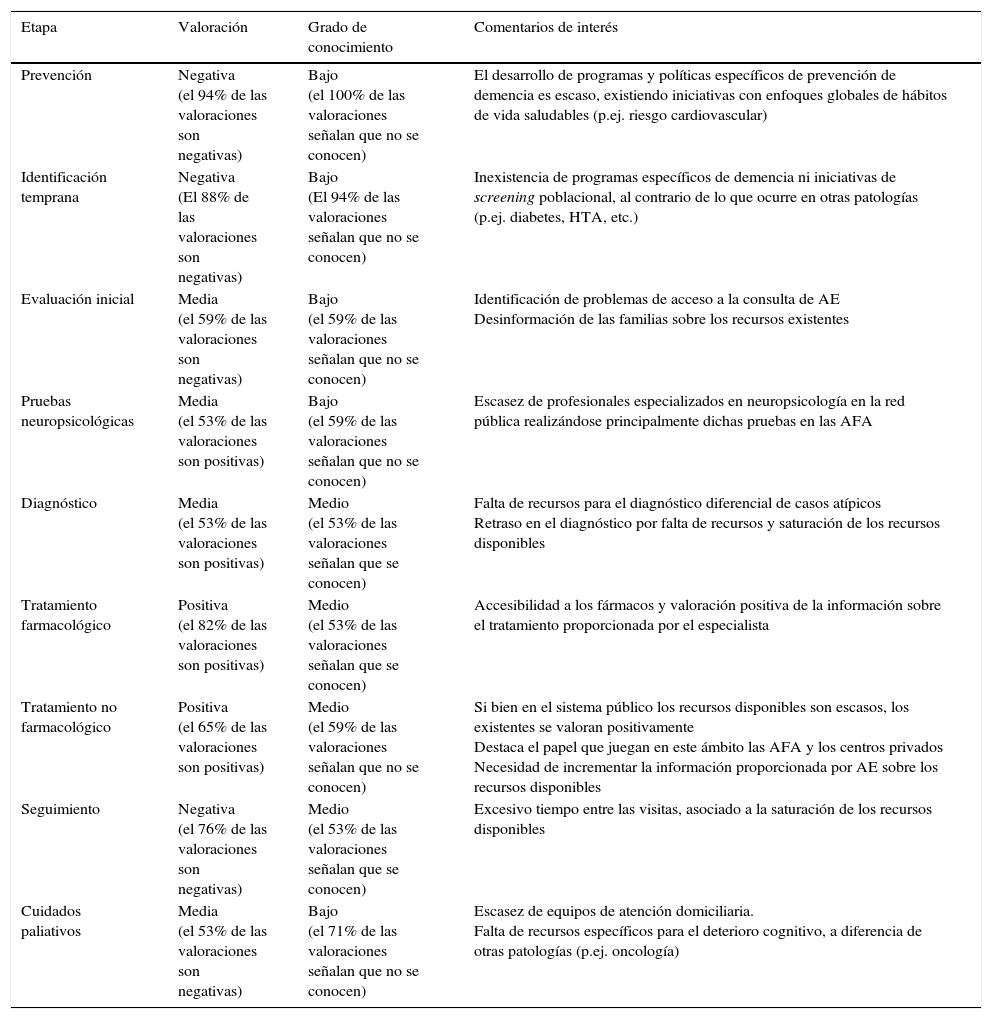
Para ello, en el marco del proyecto, se ha recogido mediante un cuestionario específico la opinión de los representantes de las AFA de las 17 CC. AA. sobre los recursos disponibles y el grado de conocimiento de los mismos. Tal como refleja la tabla 2, la impresión general es que la disponibilidad de recursos se considera escasa y el grado de conocimiento de los mismos bajo (tabla 2).
Valoración por parte de los representantes de las AFA de los recursos existentes en cada fase de manejo de la patología y grado de conocimiento de los mismos
| Etapa | Valoración | Grado de conocimiento | Comentarios de interés |
|---|---|---|---|
| Prevención | Negativa (el 94% de las valoraciones son negativas) | Bajo (el 100% de las valoraciones señalan que no se conocen) | El desarrollo de programas y políticas específicos de prevención de demencia es escaso, existiendo iniciativas con enfoques globales de hábitos de vida saludables (p.ej. riesgo cardiovascular) |
| Identificación temprana | Negativa (El 88% de las valoraciones son negativas) | Bajo (El 94% de las valoraciones señalan que no se conocen) | Inexistencia de programas específicos de demencia ni iniciativas de screening poblacional, al contrario de lo que ocurre en otras patologías (p.ej. diabetes, HTA, etc.) |
| Evaluación inicial | Media (el 59% de las valoraciones son negativas) | Bajo (el 59% de las valoraciones señalan que no se conocen) | Identificación de problemas de acceso a la consulta de AE Desinformación de las familias sobre los recursos existentes |
| Pruebas neuropsicológicas | Media (el 53% de las valoraciones son positivas) | Bajo (el 59% de las valoraciones señalan que no se conocen) | Escasez de profesionales especializados en neuropsicología en la red pública realizándose principalmente dichas pruebas en las AFA |
| Diagnóstico | Media (el 53% de las valoraciones son positivas) | Medio (el 53% de las valoraciones señalan que se conocen) | Falta de recursos para el diagnóstico diferencial de casos atípicos Retraso en el diagnóstico por falta de recursos y saturación de los recursos disponibles |
| Tratamiento farmacológico | Positiva (el 82% de las valoraciones son positivas) | Medio (el 53% de las valoraciones señalan que se conocen) | Accesibilidad a los fármacos y valoración positiva de la información sobre el tratamiento proporcionada por el especialista |
| Tratamiento no farmacológico | Positiva (el 65% de las valoraciones son positivas) | Medio (el 59% de las valoraciones señalan que no se conocen) | Si bien en el sistema público los recursos disponibles son escasos, los existentes se valoran positivamente Destaca el papel que juegan en este ámbito las AFA y los centros privados Necesidad de incrementar la información proporcionada por AE sobre los recursos disponibles |
| Seguimiento | Negativa (el 76% de las valoraciones son negativas) | Medio (el 53% de las valoraciones señalan que se conocen) | Excesivo tiempo entre las visitas, asociado a la saturación de los recursos disponibles |
| Cuidados paliativos | Media (el 53% de las valoraciones son negativas) | Bajo (el 71% de las valoraciones señalan que no se conocen) | Escasez de equipos de atención domiciliaria. Falta de recursos específicos para el deterioro cognitivo, a diferencia de otras patologías (p.ej. oncología) |
Media/o: número de valoraciones positivas < 66% y ≥ 33% del total de las opiniones recogidas.
Negativa/bajo: número de valoraciones positivas < 33% del total de las opiniones recogidas.
Positiva/alto: número de valoraciones positivas ≥ 66% del total de las opiniones recogidas.
La información que se recoge en el estudio ha sido consensuada por los miembros del Comité de Expertos de cada C. A. y cotejada con la información pública disponible en el momento de su elaboración. Toda la información ha sido validada por los miembros del Comité Asesor del estudio. Aun así, los autores del estudio son conscientes de que es prácticamente imposible plantear una metodología que alcance a todos y cada uno de los centros y profesionales médicos y sociosanitarios del país involucrados en la atención de las personas con demencia. Este documento no puede plantearse como una descripción detallada y exhaustiva de todos los programas e iniciativas a nivel nacional y es más que probable que algunas de estas acciones hayan pasado desapercibidas por razones que son inherentes a la metodología del proyecto. No obstante, los autores están convencidos de que este estudio propiciará que tales iniciativas sean mejor conocidas y puedan ampliar su ámbito de aplicación en función de su calidad, rendimientos y resultados.
DiscusiónEste estudio, observacional y descriptivo, ha recogido de manera protocolizada información relativa al estado actual de la atención de las personas con deterioro cognitivo y demencia en España. La metodología aplicada ha permitido que toda la información se haya recogido de manera estructurada en todas las CC. AA. El estudio tiene un carácter pluridisciplinar y han participado en él profesionales del ámbito de la Neurología, Geriatría, Psiquiatría, Atención Primaria y miembros de la AFA de todo el país. A su vez, a la hora de cumplimentar las respuestas a las preguntas planteadas en los cuestionarios semiestructurados, los miembros de los comités de expertos de cada comunidad han indagado y tenido en cuenta las opiniones de otros profesionales y personas de la administración. De manera importante, los contenidos de las respuestas emitidas han sido consensuados en reuniones presenciales por todos los miembros de cada comité y validados a su vez por los miembros del comité asesor. Más aún, el estudio ha incluido un proceso de revisión exhaustiva de toda la información publicada disponible relativa a planes, programas, iniciativas, estrategias y guías de atención y cuidado de este tipo de pacientes y cuidadores. Los autores defienden que la información que se aporta y sobre la que se obtienen las interpretaciones, conclusiones y recomendaciones de este estudio, refleja de manera fiable la situación actual de la atención a las personas con deterioro cognitivo y demencia en España.
En términos generales, puede afirmarse que en los últimos años se ha experimentado una mejora en el diagnóstico y seguimiento de las personas con deterioro cognitivo y demencia en nuestro país. Sin embargo, el análisis de los procesos asistenciales, permite afirmar que existe un amplio margen de mejora en la línea de aminorar los retrasos en el diagnóstico y facilitar un mejor acceso a la atención temprana y a tiempo.
El estudio MapEA, al mismo tiempo que ha permitido detectar los principales puntos susceptibles de cambio en la formación de las personas implicadas y la gestión y coordinación de los recursos, ha revelado que en España se dan las condiciones necesarias de disponibilidad de profesionales implicados y capacitados y de existencia de potenciales recursos diagnósticos y asistenciales para encarar este margen de mejora mediante la aprobación y el desarrollo de un Plan Nacional de Alzheimer respaldado por un compromiso político profundo y veraz.
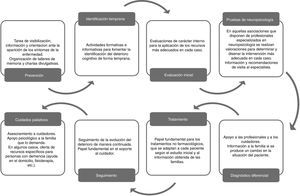
Las principales conclusiones y recomendaciones extraídas en los diferentes ámbitos de análisis del estudio son las siguientes.
Herramientas de planificación y organizaciónEn la fecha de culminación de este estudio se constata que no ha habido una respuesta operativa y eficaz desde la administración central española ni desde las distintas CC. AA., al llamamiento del Parlamento Europeo, de la Comisión Europea y de otras organizaciones supranacionales como la Organización Mundial de la Salud, que han instado a sus países miembros a declarar la demencia en general, y la EA en particular, como una prioridad sociosanitaria de primer orden y a elaborar planes o estrategias específicos para la enfermedad. Es bienvenida la iniciativa de la Estrategia Nacional de Enfermedades Neurodegenerativas como «declaración de intenciones». Si bien el comité asesor lamenta que el abordaje de la EA y las otras demencias haya podido quedar diluido en el contexto de todas las otras patologías incluidas en la estrategia confía en que pronto se alcance la concreción y la conversión de directrices en acciones. En este sentido es destacable la iniciativa del Instituto de Mayores y Servicios Sociales que, a través del Centro de Referencia Estatal de EA de Salamanca ha reactivado de manera decidida la actividad del Grupo Estatal de Demencias, que integra a todos los actores vinculados con el abordaje integral de la EA y otras demencias. El Grupo Estatal de Demencias ha recibido el encargo de diseñar el futuro Plan Nacional de Alzheimer de España, que se articulará sobre cuatro ejes de actuación: 1) concienciación, sensibilización y transformación del entorno; 2) prevención, diagnóstico y tratamiento; 3) atención al cuidador familiar, y 4) investigación, innovación y conocimiento.
Las herramientas generales y específicas de planificación y organización de la atención existentes en las distintas CC. AA. son, en general, herramientas que hoy por hoy no están actualizadas, no han llegado a implantarse por falta de dotaciones presupuestarias, carecen de métodos de seguimiento o indicadores de eficacia, quedan en muchos casos restringidas al ámbito de lo sanitario o se diluyen en el contexto de planes más amplios de atención a la salud mental, las enfermedades neurodegenerativas en general o el envejecimiento. En este sentido, el estudio MapEA ha puesto de manifiesto un grado destacable de insatisfacción entre los profesionales expertos en la enfermedad y los propios usuarios con la implementación y los resultados de estas herramientas.
Existe una llamativa heterogeneidad, variabilidad geográfica y falta de equidad en cuanto a las medidas y acciones planteadas así como en las distintas herramientas y recursos generales y específicos de abordaje integral de las personas con deterioro cognitivo o demencia a lo largo del territorio español, tanto a nivel autonómico como entre las distintas áreas sanitarias. El grado de accesibilidad de usuarios y profesionales a los medios de diagnóstico y tratamiento más modernos es, a todas luces, desigual e insatisfactorio en todo el territorio. Es muy llamativa la ausencia de verdaderas unidades especializadas de diagnóstico y tratamiento dentro de la red pública de atención sociosanitaria. La existencia de consultas monográficas es un fiel reflejo del interés, esfuerzo y dedicación de los profesionales expertos que añoran un reconocimiento y apoyo más directo y concreto por parte de las direcciones de gestión de los Servicios de Especialidades, hospitales y administraciones. Sin este reconocimiento y apoyo estos profesionales no pueden plantear objetivos de asistencia que alcancen a todos los usuarios de las distintas áreas sanitarias y, mucho menos, objetivos si quiera mínimos de actividades modernas y fructíferas de investigación, docencia y formación de otros profesionales.
Las herramientas generales y específicas existentes adolecen además de acciones y estrategias prácticas que resuelvan eficazmente la falta de coordinación entre las iniciativas sanitarias y sociales desarrolladas.
El estudio MapEA revela que, en general, se ha prestado poca atención a la puesta en marcha de programas de formación específica tan necesarios en una patología tan peculiar como esta, que alcancen a todos los profesionales involucrados. Se considera necesario que las sociedades científicas e instituciones como la Escuela Nacional de Sanidad o el Centro de Referencia Estatal de Atención a Personas con Enfermedad de Alzheimer y otras Demencias incrementen la generación de materiales y programas de formación de ámbito clínico y social asequibles y generalizables.
A la hora de innovar en los aspectos de formación de los profesionales, los comités de expertos participantes en el estudio recomiendan llevar a cabo iniciativas de docencia destinadas al entrenamiento en técnicas y habilidades de comunicación del diagnóstico, así como a la administración de información y asesoramiento veraces y adecuados a la persona y su núcleo familiar/cuidador durante todo el proceso de la enfermedad.
Actividades de prevención y detección temprana del deterioro cognitivo y demenciaEl estudio MapEA ha recogido la inquietud de los profesionales expertos en cuanto a la puesta en marcha de actividades informativas de educación sanitaria de la población y acciones concretas dirigidas a fomentar la toma de medidas que pudieran ser preventivas en el ámbito del deterioro cognitivo y la demencia ya que, en líneas generales, no se llevan a cabo estas actividades de prevención.
Tal y como resaltan los expertos de los comités participantes, buena parte de las herramientas generales y específicas y de las guías clínicas se encuentran desactualizadas y datan de fechas anteriores al desarrollo y puesta en marcha de los nuevos criterios de diagnóstico de las fases más incipientes de la enfermedad y sus correspondientes pruebas complementarias de diagnóstico, tanto neuropsicológico como de biomarcadores. No sorprende, por tanto, que no estén actualmente en funcionamiento actividades ni estrategias de detección temprana del deterioro cognitivo y demencia, ni a nivel estatal ni autonómico.
El retraso en el diagnóstico se relaciona con actitudes y falta de formación de los profesionales y/o circunstancias relativas al funcionamiento administrativo del itinerario del paciente, que se traducen en limitaciones y problemas en el reconocimiento e identificación temprana de la enfermedad y dilaciones en la derivación ágil de los pacientes. En opinión de los expertos, cobra especial importancia argumentar en contra del nihilismo diagnóstico y terapéutico existente entre buena parte de los profesionales sanitarios.
Existe una necesidad de mejora en la coordinación entre los distintos agentes implicados: AP, AE, Atención superespecializada (Consultas Monográficas o Unidades de Memoria) y Atención Sociosanitaria.
Se detecta una carencia de conocimiento, concienciación y educación de la población acerca de los síntomas iniciales de la enfermedad y la importancia médica y personal del diagnóstico temprano.
Se recomienda fomentar los programas de estilos de vida saludable y explicar a la población los beneficios que representan sobre la prevención del deterioro cognitivo.
Se recomienda desarrollar programas de prevención y detección temprana basados en la evidencia con objetivos realistas y presupuesto asignado, así como llevar a cabo la monitorización y evaluación de resultados tras su aplicación.
Proceso asistencial de los pacientes con deterioro cognitivo y demenciasLas peculiaridades diagnósticas y de manejo de la enfermedad obligan a recomendar la creación de equipos multidisciplinares integrados en Unidades de Memoria o, en su defecto, en Consultas Monográficas debidamente equipadas que garanticen la accesibilidad de los usuarios independientemente de su contexto geográfico sanitario.
Se recomienda la toma de medidas que permitan agilizar y eliminar, en la medida de lo posible, las listas de espera existentes para mejorar el diagnóstico temprano de la enfermedad. Tales medidas se refieren a la aplicación de herramientas diagnósticas más eficaces y eficientes y la posibilidad de prescripción de pruebas complementarias de neuroimagen desde AP, así como a la agilización de la comunicación y coordinación entre AP y AE.
Hay un consenso generalizado entre los expertos en relación con la utilidad de las nuevas pruebas diagnósticas de biomarcadores tanto de neuroimagen (PET-FDG, PET-amiloide, además de la resonancia magnética) como en líquido cefalorraquídeo, que contrasta con su escasa utilización. Se constata un grado no despreciable de desinformación entre los profesionales, fundamentalmente no expertos, en relación con el rendimiento, normas de aplicación y uso adecuado de estas pruebas. Algunos de estos exámenes complementarios están aprobados para su uso solo en algunas comunidades y el grado de accesibilidad de los pacientes parece depender únicamente del interés concreto de algunos profesionales más que de la existencia de normas y directrices aprobadas desde las administraciones.
Se recomienda llevar a cabo una planificación terapéutica anticipada que establezca las medidas farmacológicas y no farmacológicas individualizadas y más adecuadas para cada caso, lo más tempranamente posible desde el diagnóstico de la enfermedad y tomando en consideración al paciente, al cuidador (incluyendo la realización de su valoración y la detección de necesidades formativas, de atención y de apoyo), los profesionales sanitarios y los recursos sociosanitarios apropiados, incluyendo los aportados desde las AFA.
Se considera necesario facilitar el acceso al tratamiento farmacológico específico de la enfermedad cuando sea adecuado. Se aconseja revisar y unificar los criterios del visado de inspección a nivel estatal teniendo en cuenta la experiencia acumulada con los años.
Se recomienda potenciar las TNF como parte del abordaje integral del cuidado del paciente y su cuidador. Es necesario avanzar en su implantación en todas las áreas de salud, en la redacción de guías de recursos a disposición de los profesionales y los pacientes y en su inclusión en la investigación y en la generación de evidencias en EA.
Se recomienda mejorar y potenciar los cuidados específicos en las fases de demencia avanzada incluyendo los cuidados paliativos y medidas relativas al asesoramiento en la toma de decisiones a tomar en las fases más graves y al final de la vida del paciente con demencia.
ConclusiónLos resultados del estudio MapEA nos muestran que existe un amplio margen de mejora en el diagnóstico y atención de los pacientes con deterioro cognitivo y demencia en España.
FinanciaciónEste proyecto de investigación ha sido financiado por Lilly España y para su desarrollo se ha contado con el apoyo de Ascendo Consulting Sanidad & Farma como oficina técnica.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores agradecen a los miembros de los Comités de Expertos de las CC.AA., al Dr. Antonio Ciudad, miembro del equipo Lilly España y al equipo de Ascendo Consulting por su implicación en el desarrollo del proyecto.