La miastenia gravis (MG), la esclerosis lateral amiotrófica y el síndrome de Guillain-Barré (SGB) han sido clásicamente considerados como enfermedades excepcionales o inhabituales en las personas de perfil geriátrico. A lo largo de los últimos 25 años se realizaron diversos estudios de base poblacional en la comarca de Osona (Barcelona), que permitieron describir por primera vez en la literatura incidencias globales altas a expensas de los ancianos, especialmente en aquellos de más de 80 años. Los resultados encontrados indican la posibilidad de infradiagnóstico de estas enfermedades neuromusculares en el anciano, hecho que podría resultar especialmente relevante en el caso de la MG y el SGB, dado que son 2entidades potencialmente reversibles y con alta mortalidad en caso de infradiagnóstico y ausencia de tratamiento.
Myasthenia gravis (MG), amyotrophic lateral sclerosis and Guillain-Barre syndrome (GBS) have been classically considered as exceptional or unusual diseases in people with a geriatric profile. Over the past 25 years, several population-based studies have been conducted in the Osona area (Barcelona), which, for the first time, has led to describing the high global incidences in the elderly, especially those over 80 years-old. The results suggest the possibility of underdiagnosis of these neuromuscular diseases in the elderly, a fact that could be especially relevant in the case of MG and GBS, since they are 2potentially reversible entities with high mortality in the event of underdiagnosis and absence of treatment.
Las enfermedades neuromusculares con mayor incidencia global son la miastenia gravis (MG), la esclerosis lateral amiotrófica (ELA) y el síndrome de Guillain-Barré (SGB). La mayoría de los estudios epidemiológicos realizados en las últimas décadas mostraban incidencias muy bajas por encima de los 80 años, considerándose las 3como enfermedades excepcionales o inhabituales en este grupo de edad.
Ante la sorpresa de diagnosticar en Osona 4casos consecutivos de MG en pacientes de más de 80 años en solo 2años —muy por encima de lo esperado, dada la población de referencia de 150.000 habitantes—, se planteó la hipótesis de un infradiagnóstico en este grupo de edad. En el año 1991 se inició un estudio prospectivo de base poblacional de incidencia global y específica por grupos de edad de MG.
Este estudio propició también, dada la búsqueda proactiva de enfermedad neuromuscular en los ancianos, la detección de un número mayor de lo esperado de diagnósticos de ELA y de SGB en este grupo poblacional, ampliando así la hipótesis de infradiagnóstico a las 3enfermedades neuromusculares.
El presente artículo pretende alertar a la sociedad médica geriátrica de la existencia de un infradiagnóstico de las enfermedades neuromusculares en personas mayores de 80 años. Para ello se describe de forma breve la epidemiologia de la MG, la ELA y el SGB, así como los resultados hallados en los estudios de Osona que permitieron describir por primera vez en la literatura estas 3entidades como no excepcionales en ancianos.
Miastenia gravisLa MG es una enfermedad autoinmune producida por el bloqueo de los receptores de acetilcolina en la placa motora por anticuerpos y se manifiesta con debilidad fluctuante de cualquier grupo muscular. La mayoría de los estudios previos mostraban incidencias de 2 a 5×106/año. La mayor incidencia se daba en mujeres alrededor de los 30 años, se consideraba que solo el 20% iniciaba por encima de los 60 años y que era excepcional por encima de los 70 años1. Otros estudios2-5 publicados en la década de los 90 mostraban incidencias más altas (9-14,7 casos×106/año) y con mayor afectación por encima de los 60 años (30-50%).
Durante el período de 1991 a 2000 se hizo el primer estudio epidemiológico en Osona sobre MG. La metodología utilizada fue previamente descrita6,7.
Se halló una incidencia de 21,27 casos×106/año, siendo el 50% de los casos mayores de 65 años y el 46,7% mayores de 70 años. No se observaron diferencias en la clasificación clínica por grupos de edad. Estos resultados apoyaron la existencia de un aumento paradójico de la autoinmunidad en los adultos mayores y supuso la primera alerta de la existencia de un infradiagnóstico de la MG, sobre todo por encima de los 70 años6.
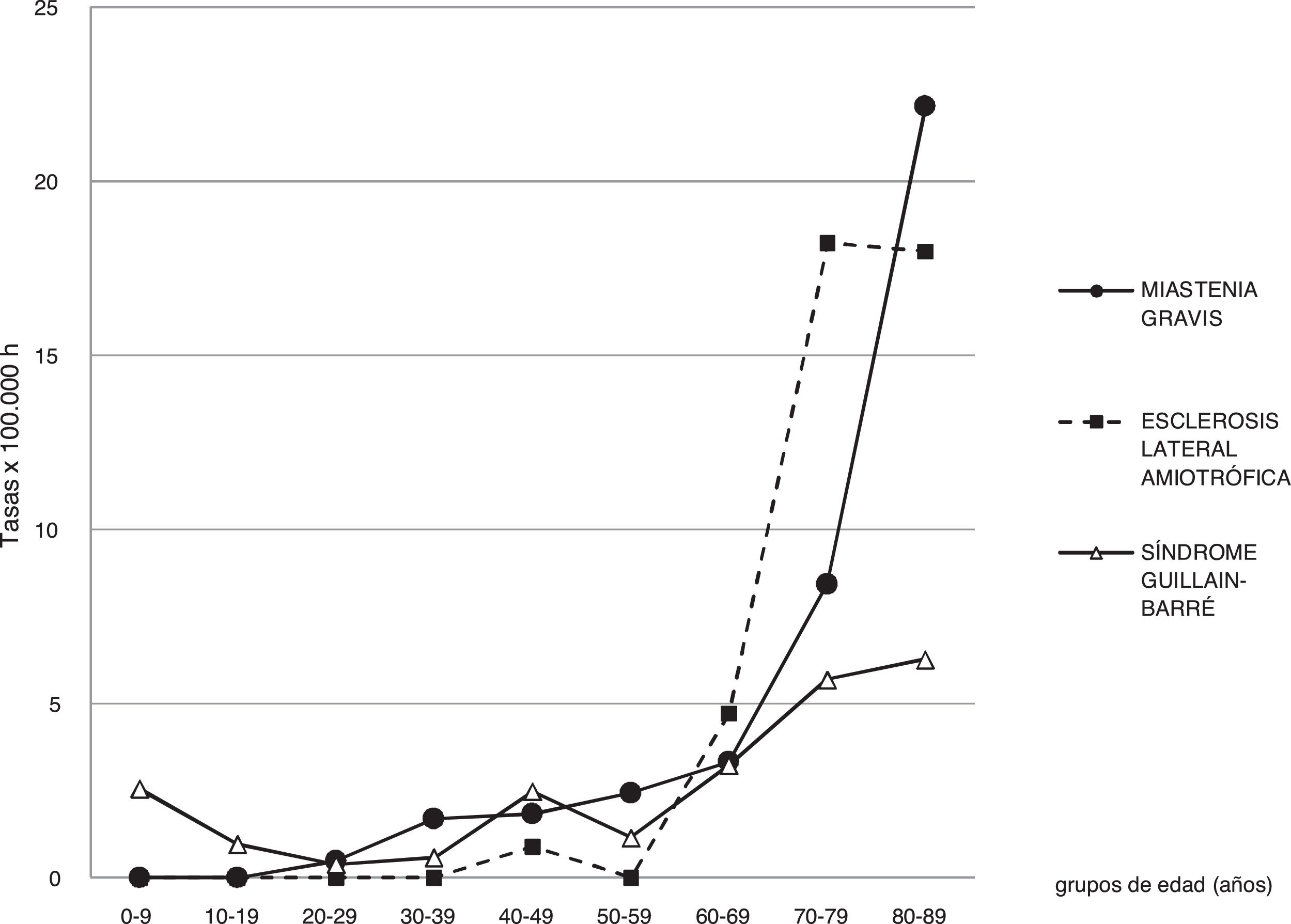
Ante estos resultados inéditos, se mantuvo el registro de MG y se realizó un nuevo estudio en el periodo 2001-2010, que incluso mostró una mayor incidencia global (28 casos×106/año). El 65% de casos tenían más 65 años y el 50% más de 75 años. A partir de los 65 años, la tasa de incidencia aumentaba cada década, llegando a ser de 170 por millón por encima de los 85 años, 10 veces superior a la de los 30 años (que se consideraba la edad de mayor incidencia con anterioridad) (fig. 1). No existieron diferencias clínicas entre pacientes jóvenes y ancianos antes y después del tratamiento. Este estudio7 señaló la MG como una enfermedad típicamente geriátrica y supuso una nueva alerta de la necesidad de su diagnóstico —dada su condición de enfermedad tratable.
Esclerosis lateral amiotróficaLa ELA es una enfermedad neurodegenerativa de etiología desconocida. La enfermedad afecta a las motoneuronas superiores e inferiores causando una parálisis rápidamente progresiva que lleva a la muerte por lo general dentro de los 3 años desde el inicio de los síntomas. Las tasas de incidencia informadas hasta la actualidad8-10 eran notablemente uniformes en todos los registros entre las poblaciones caucásicas, pudiendo ir de 1,7 a 2,3 casos×105/año, e indicaban que la susceptibilidad era menor entre las personas de edad avanzada: la mayoría de los estudios mostraban un incremento de incidencia de la ELA con la edad, alcanzando el máximo alrededor de los 70 años y un descenso marcado en los mayores de 80 años —que era menor del 10% de los casos incidentes, siendo excepcional a partir de los 85 años9,10.
Esta disminución de las tasas de incidencia en los mayores de 75 años podía ser atribuida a la dificultad para diagnosticar la ELA en ancianos debido a la comorbilidad, dificultad para acceder a atención especializada o una enfermedad más rápida y agresiva, o una supervivencia más corta que hace que los pacientes ancianos mueran antes de establecer el diagnóstico de ELA8,11. Ante estas hipótesis, se realizó un estudio de incidencia de ELA en Osona entre 2004 y 2013. La metodología utilizada fue previamente descrita12.
Se hallaron 41 casos nuevos, 20 hombres (48,8%) y 21 mujeres (51,2%), que correspondían a una incidencia anual de 2,74×105/año (IC del 95%: 1,90 a 3,59). Trece pacientes estaban vivos el 31 de diciembre de 2013, lo que representa una prevalencia de 8,38 casos×105. La incidencia de ELA aumentó notablemente con el incremento de la edad (fig. 1), de 0 en los menores de 30 años a 0,30×105/año (IC del 95%: 0,0-1,15), en el grupo de edad de 30 a 59 años, aumentando a 4,73×105/ año (IC del 95%: 1,04-8,43), en el grupo de edad de 60 a 69 años, alcanzando 18,22×105/año (IC del 95%: 11,17-25,27) en el grupo de edad de 70 a 79 años. La disminución por encima de los 80 años no fue significativa (p> 0,05), con una tasa de incidencia de 17,99×105/año (IC del 95%: 7,81-28,17). El porcentaje de pacientes mayores de 80 años fue del 29,3% y el de más de 85 años fue del 9,8%. Este estudio indicaba que la ELA era una enfermedad asociada al envejecimiento y que existía un infradiagnóstico en los más ancianos12.
Síndrome de Guillain-BarréEl SGB consiste en una polirradiculoneuropatía inflamatoria disinmune desencadenada por múltiples estímulos antigénicos, principalmente infecciones víricas o bacterianas y vacunas. Se presenta habitualmente como una parálisis motora ascendente con arreflexia y disociación albumino-citológica en el líquido céfalo-raquídeo. La forma clásica del SGB es la polirradiculoneuropatía desmielinizante aguda (acute inflammatory demyelinating polyrradiculoneuropathy [AIDP]). Con posterioridad, se han descrito variantes como la polirradiculoneuropatía motora axonal aguda (acute motor axonal neuropathy [AMAN]), la polirradiculoneuropatía sensitivo-motora axonal aguda (acute motor and sensory axonal neuropathy [AMSAN]), la polirradiculoneuropatía sensitiva axonal aguda (acute sensory axonal neuropathy [ASAN]) y el síndrome de Miller-Fisher. En Europa y EE. UU.13,14 las incidencias descritas se encuentran por debajo de 2×105/año y se incrementan con la edad —con un pico máximo entre los 70 y 80 años y un marcado descenso posterior. Aun así, otros estudios15,16 muestran que el incremento de la incidencia relacionada con la edad se mantiene por encima de los 80 años.
El estudio sobre incidencia de SGB en la comarca de Osona se realizó entre los años 2003 y 2016. La metodología utilizada fue previamente descrita17.
La incidencia fue de 2,07×105/año, con una razón de hombres respecto a mujeres del 3,3. También en esta serie la incidencia aumentaba con la edad —salvo un pequeño pico en la infancia—, alcanzando un máximo de 6,26×105/año por encima de los 80 años (fig. 1). El grupo de 80 y más años se caracterizaba por presentar una mayor demora entre el inicio de los síntomas y el ingreso (media de 20,7 días) (p=0,012), además de un peor pronóstico y mortalidad a los 6 meses. No se encontraron diferencias (p> 0,05) en cuanto al tipo de variante clínica, variables clínicas y presencia de infección previa. La alta incidencia encontrada en los más ancianos —no descrita previamente— podría indicar una vez más la posibilidad de infradiagnóstico —con las implicaciones clínicas que de ello se derivan.
DiscusiónLos estudios realizados ponen de relieve el incremento de incidencia con la edad tanto del SGB, como especialmente de la MG y la ELA. Resulta especialmente destacable que el incremento de incidencia respecto a las publicaciones previas esté estrechamente relacionado con las altas incidencias de estas enfermedades neuromusculares en las poblaciones más ancianas. La presentación conjunta de los resultados de los estudios de MG, ELA y SGB, que muestran por igual un infradiagnóstico en los ancianos, permite concluir o generalizar que existe un infradiagnóstico de las enfermedades neuromusculares en mayores de 80 años.
Los 3estudios se realizaron en un ámbito territorial específico y acotado (comarca de Osona), en un solo hospital de agudos (Hospital Universitario de Vic). Este hecho, junto con la mayor alerta para la detección de estas enfermedades por parte de los profesionales (neurólogos, geriatras e internistas) en el contexto de los estudios epidemiológicos descritos, justificarían el incremento de identificación de los casos detectados y podrían explicar las altas incidencias encontradas.
Implicaciones clínicasAl considerarse previamente enfermedades inhabituales en los más ancianos, el nivel de sospecha o alerta para el diagnóstico de la MG, la ELA y el SGB ha sido probablemente escaso. Este hecho puede haber estado condicionado por la atribución de la clínica neuromuscular de debilidad, disfagia, diplopía, amiotrofia o insuficiencia respiratoria a enfermedades muy prevalentes en los ancianos —como el ictus, la insuficiencia cardiaca o la enfermedad pulmonar obstructiva crónica—, o a la situación de fragilidad avanzada ante la que se priorizaba tratamiento conservador, desestimando profundizar en el diagnóstico. Todas estas circunstancias hubieran favorecido un infradiagnóstico de estas 3importantes enfermedades neuromusculares.
El infradiagnóstico puede resultar especialmente grave en el caso de la MG y el SGB, dado que son potencialmente reversibles con un tratamiento adecuado, y si este no se realiza o bien se demora, la mortalidad puede ser alta. En el caso de la ELA, el pronóstico no cambiaría, pero permitiría prever la evolución, evitaría estudios innecesarios y ayudaría a la planificación de decisiones.
LimitacionesEl tamaño de la población estudiada es relativamente pequeño —hecho que quedaría compensado por el largo período de recogida de datos— y los estudios se han realizado en un contexto territorial muy específico. Esto podría hacer limitar la extrapolación de los datos —serán necesarios más estudios en otros entornos para ratificar los hallazgos.
ConclusionesLos resultados obtenidos en los estudios de base poblacional en Osona permiten confirmar la hipótesis de un infradiagnóstico de la MG, la ELA y el SGB en personas mayores de 80 años.
Este hecho podría resultar especialmente significativo en el caso de la MG y el SGB, dado que se trata de enfermedades potencialmente tratables en caso de diagnóstico precoz.
Conflicto de interesesLos autores declaran no mostrar ningún conflicto de interés.