Analizar los resultados obtenidos en el tratamiento quirúrgico de la rigidez metacarpofalángica en extensión mediante tenoartrólisis dorsal en nuestro centro y revisar la literatura al respecto.
Material y métodoEstudio retrospectivo de 21 rigideces metacarpofalángicas intervenidas. En todos los pacientes se realizó tenoartrólisis dorsal de forma ambulatoria, comenzando la rehabilitación a los diez días postoperatorios. Se registró etiología, variación de la movilidad activa tras la cirugía, complicaciones, cuestionario DASH y una encuesta de satisfacción con el resultado.
ResultadosEl seguimiento medio fue de 6,5 años y la edad media de 36,5 años. La causa más frecuente fue la fractura de un metacarpiano (52,4%) seguida de los traumatismos complejos de antebrazo (19%). A final del seguimiento la mejoría en la movilidad activa fue de 30,5° pese a obtener una movilidad intraoperatoria de 0-90° en más del 80% de los casos. En el cuestionario DASH la puntuación media fue de 36,9, calificando el resultado como excelente el 10% de nuestros pacientes, bueno el 30%, regular el 40% y malo el 20% restante. En el 9,5% de los casos se produjo un síndrome de dolor regional complejo y en el 14,3% lesión de la musculatura intrínseca.
ConclusiónPor su difícil abordaje y pobres resultados, el tratamiento quirúrgico de la rigidez metacarpofalángica en extensión es de gran dificultad mostrándose la tenoartrólisis dorsal como una técnica reproducible en relación con nuestros resultados y a los resultados publicados en la literatura.
The aim of this study is to analyse the outcomes of the surgical treatment of metacarpophalangeal stiffness by dorsal teno-arthrolysis in our centre, and present a review the literature.
Material and methodsThis is a retrospective study of 21 cases of metacarpophalangeal stiffness treated surgically. Dorsal teno-arthrolysis was carried out on all patients. A rehabilitation programme was started ten days after surgery. An evaluation was performed on the aetiology, variation in pre- and post-operative active mobility, complications, DASH questionnaire, and a subjective satisfaction questionnaire.
ResultsThe mean age of the patients was 36.5 years and the mean follow-up was 6.5 years. Of the 21 cases, the most common cause was a metacarpal fracture (52.4%), followed by complex trauma of the forearm (19%). Improvement in active mobility was 30.5°, despite obtaining an intra-operative mobility 0-90° in 80% of cases. Mean DASH questionnaire score was 36.9 points. The outcome was described as excellent in 10% of our patients, good in 30%, poor in 40%, and bad in the remaining 20%. There was a complex regional pain syndrome in 9.5% of cases, and intrinsic muscle injury in 14.3%.
ConclusionBecause of its difficult management and poor outcomes, surgical treatment of metacarpophalangeal stiffness in extension is highly complex, with dorsal teno-arthrolysis being a reproducible technique according to our results, and the results reported in the literature.
En 1956, Sterling Bunnell observó que, en la cirugía de la mano, los dedos presentaban una tendencia constante a volverse rígidos y a hacerlo, además, en una posición no funcional1. Es fundamental comprender que la mano es un órgano extremadamente complejo en el que la afectación de una de sus partes afectará a la función global, tal es así que la presencia de un solo dedo rígido puede trastornar la función de toda la mano y con ella el futuro laboral del paciente2. Para la movilidad digital es necesaria la presencia de estabilidad ósea, articulaciones móviles, integridad muscular, deslizamiento tendinoso, sensibilidad y una adecuada elasticidad cutánea. Esto hace que prácticamente todas las lesiones en los dedos y la mano puedan generar rigidez estando afectadas las articulaciones directamente por la lesión o no. Además, otras lesiones a diferentes niveles del miembro superior e incluso patologías sistémicas podrán generar esta limitación de la movilidad3.
La articulación metacarpofalángica (MCF) es de tipo condílea, permitiendo movimientos de flexo-extensión, desviación radial y cubital y también una discreta movilidad rotacional, principalmente cuando se encuentra en extensión2. La principal característica que hace diferente a esta articulación es que su estabilidad varía dependiendo de la posición, de forma que en extensión el contacto óseo es menor y los ligamentos y cápsula se encuentran relajados y, por tanto, la estabilidad articular es menor. Además, en extensión, la capacidad intraarticular es máxima y, por esto, el edema propio de un traumatismo hace que la articulación adopte esta posición4.
Por sus múltiples causas, su compleja anatomía y unos resultados postoperatorios a menudo decepcionantes, el tratamiento adecuado de la rigidez metacarpofalángica en extensión continúa siendo un reto para el cirujano de mano. Nuestro objetivo es analizar los resultados obtenidos en el tratamiento de la rigidez metacarpofalángica mediante tenoartrólisis dorsal en nuestro centro y revisar los resultados publicados en la literatura.
Material y métodoPresentamos un estudio retrospectivo de 21 rigideces MCF en extensión en diez pacientes intervenidos quirúrgicamente en nuestro centro durante el periodo 2004–2011. Se revisaron las historias clínicas y se evaluó nuevamente a los pacientes.
Los criterios de inclusión fueron pacientes diagnosticados de rigidez MCF en extensión (disminución de la movilidad normal que genera una incapacidad funcional al paciente) que no habían mejorado clínicamente tras al menos tres meses de tratamiento rehabilitador, pacientes motivados e implicados y que reclamaban una mayor movilidad de su mano para sus actividades laborales o recreacionales.
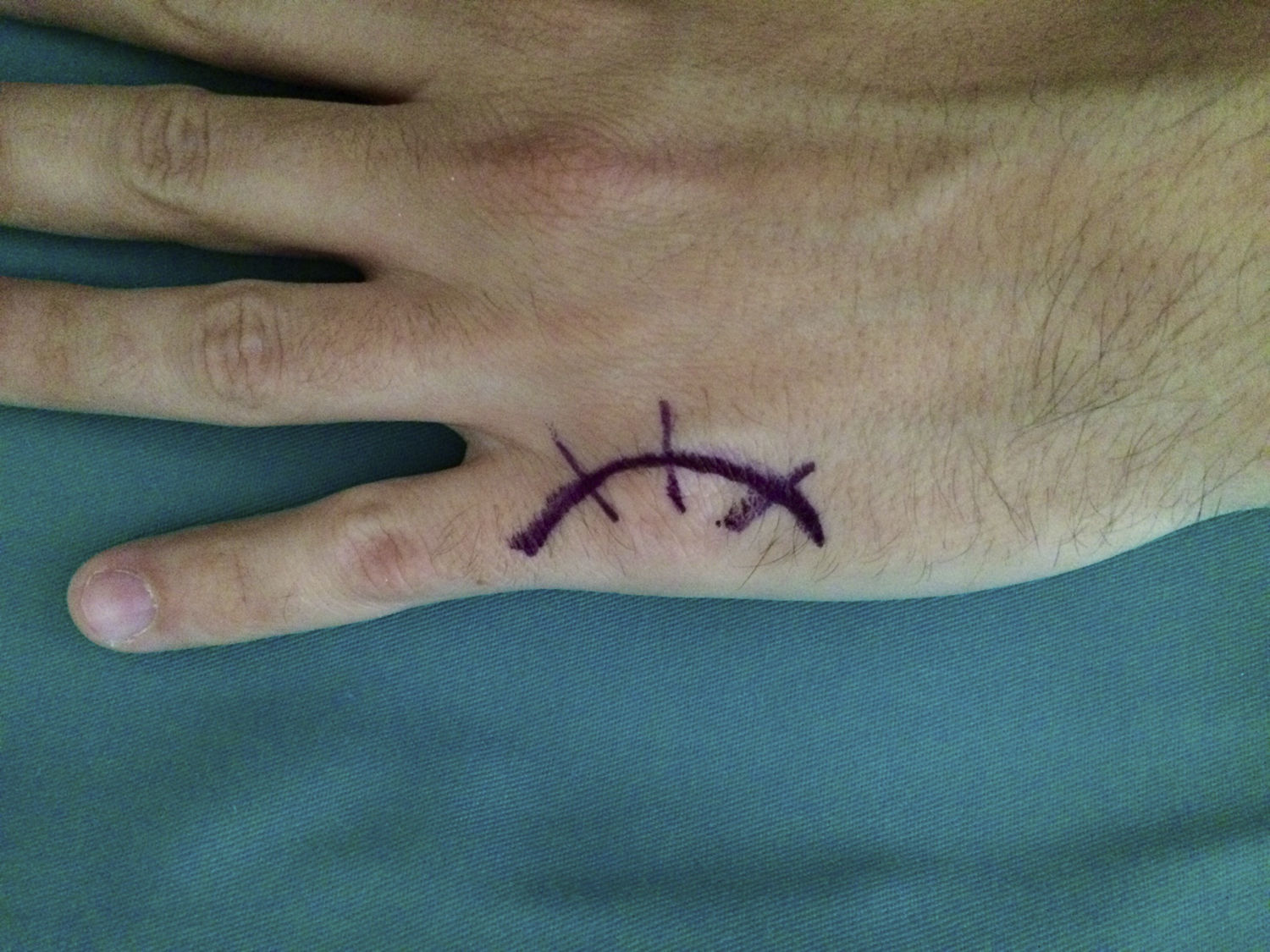
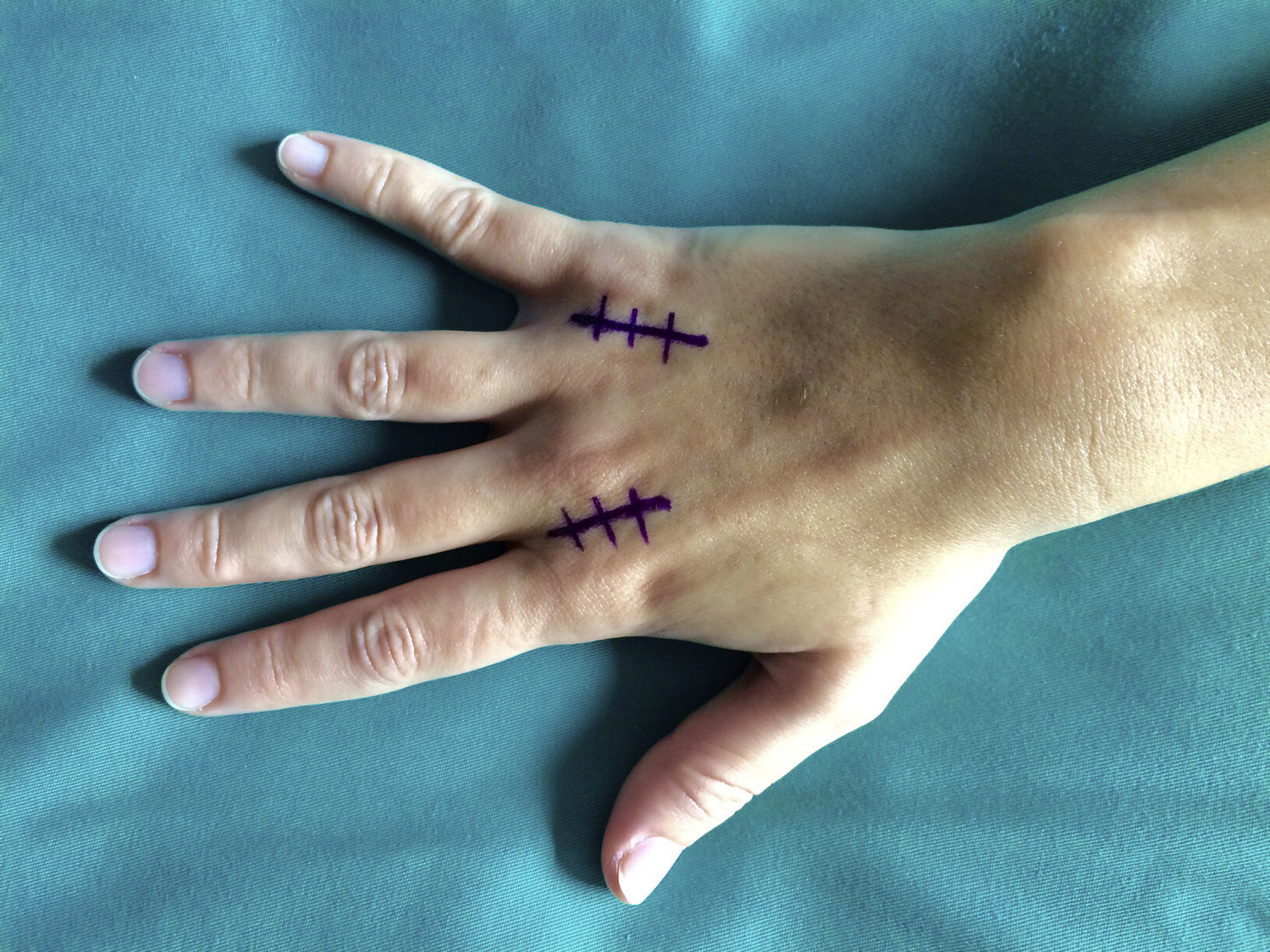
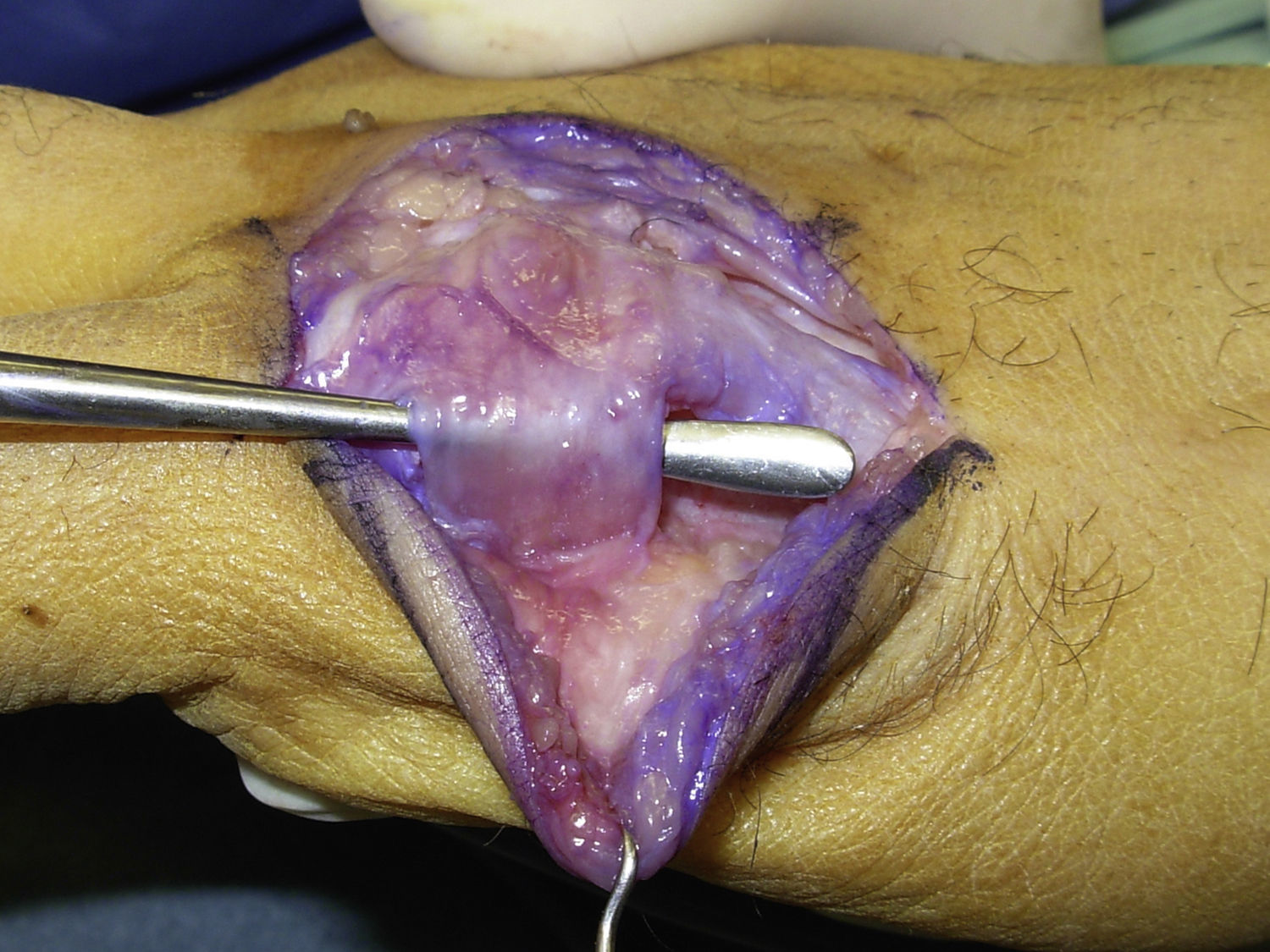
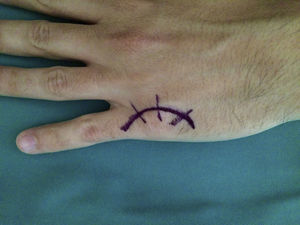
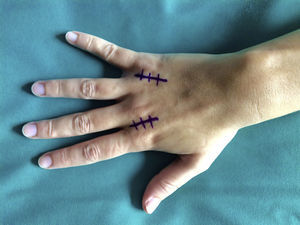
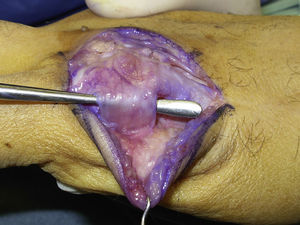
La cirugía se realizó en régimen ambulatorio, bajo anestesia locorregional (plexo axilar), utilizando un torniquete de isquemia preventiva en la raíz del brazo y situando la mano del paciente en una mesa quirúrgica de mano. Cuando la elasticidad de la piel se encontraba afectada (tres casos), realizamos una incisión arciforme dorsal centrada en la articulación MCF (fig. 1) preservando el retorno venoso dorsal. En los casos en que la piel mantenía su elasticidad normal y si estaban afectados varios dedos contiguos, preferimos una incisión longitudinal dorsal ubicada entre ambas articulaciones MCF afectadas (fig. 2). Realizamos tres fases quirúrgicas de forma sucesiva flexionando suavemente la articulación entre cada una de ellas. Inicialmente realizamos la tenólisis del tendón extensor liberando las adherencias presentes en su trayecto. A continuación, llevamos a cabo una capsulotomía dorsal abordando la cápsula articular proximal y distalmente a la banda sagital respetando el tendón extensor y también la propia banda sagital para no provocar una inestabilidad del tendón extensor (fig. 3). Cuando fue necesario asociamos un despegamiento de los ligamentos colaterales. Y, por último, cuando de forma pasiva no se obtuvo una movilidad completa (rango de flexo-extensión 0-90°), se realizó una liberación de la placa palmar con una espátula roma por el mismo abordaje dorsal.
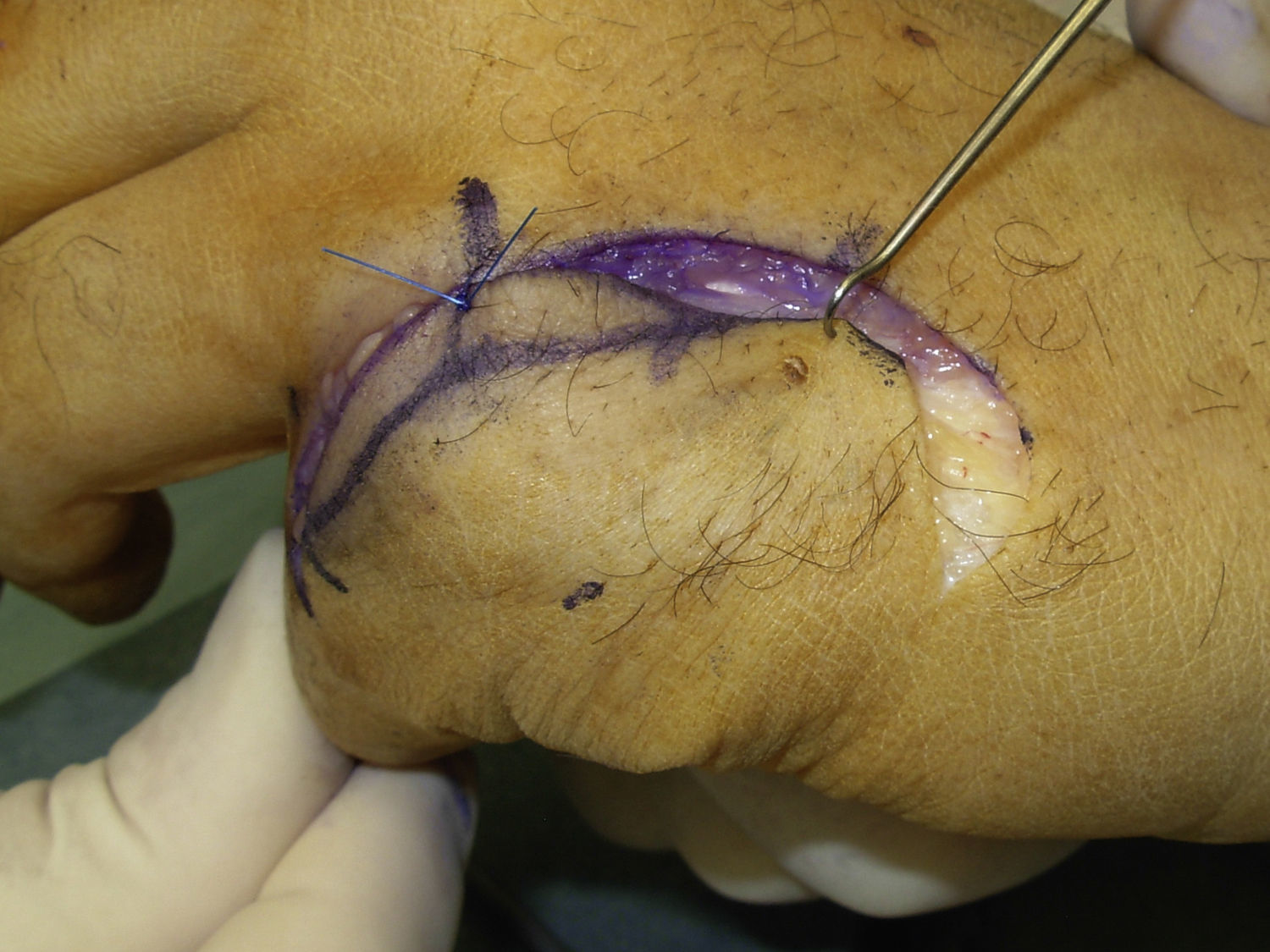
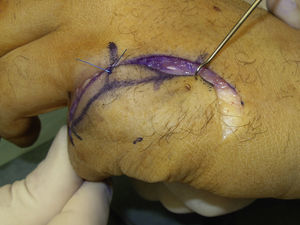
El cierre cutáneo se realizó con sutura reabsorbible 4/0 manteniendo la articulación MCF en flexión y rotando y avanzando el colgajo cutáneo cuando fue preciso (fig. 4).
Se mantuvo una férula dorsal de yeso con la MCF en la máxima flexión obtenida durante los primeros diez días postoperatorios sustituyéndola posteriormente por una ortesis de flexión pasiva MCF iniciándose la rehabilitación.
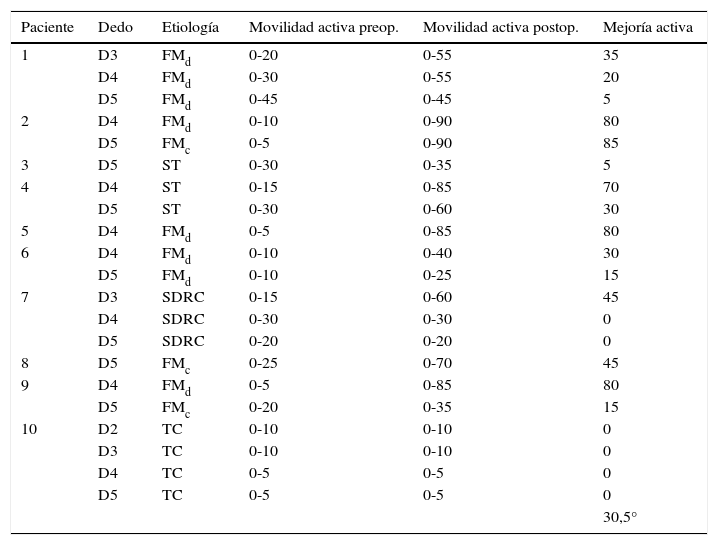
Se recogieron los resultados evaluando la movilidad activa preoperatoria, movilidad activa postoperatoria (tabla 1), tiempo en regresar a las actividades laborales, cuestionario de discapacidad autopercibida para miembro superior DASH questionnaire5 postoperatorio y una encuesta de satisfacción con el resultado de la cirugía en la que cada paciente debía clasificar el resultado de la intervención en excelente, muy bueno, bueno, regular o malo. No dispusimos de los valores del cuestionario DASH preoperatorio.
Movilidad preoperatoria y postoperatoria en la serie
| Paciente | Dedo | Etiología | Movilidad activa preop. | Movilidad activa postop. | Mejoría activa |
|---|---|---|---|---|---|
| 1 | D3 | FMd | 0-20 | 0-55 | 35 |
| D4 | FMd | 0-30 | 0-55 | 20 | |
| D5 | FMd | 0-45 | 0-45 | 5 | |
| 2 | D4 | FMd | 0-10 | 0-90 | 80 |
| D5 | FMc | 0-5 | 0-90 | 85 | |
| 3 | D5 | ST | 0-30 | 0-35 | 5 |
| 4 | D4 | ST | 0-15 | 0-85 | 70 |
| D5 | ST | 0-30 | 0-60 | 30 | |
| 5 | D4 | FMd | 0-5 | 0-85 | 80 |
| 6 | D4 | FMd | 0-10 | 0-40 | 30 |
| D5 | FMd | 0-10 | 0-25 | 15 | |
| 7 | D3 | SDRC | 0-15 | 0-60 | 45 |
| D4 | SDRC | 0-30 | 0-30 | 0 | |
| D5 | SDRC | 0-20 | 0-20 | 0 | |
| 8 | D5 | FMc | 0-25 | 0-70 | 45 |
| 9 | D4 | FMd | 0-5 | 0-85 | 80 |
| D5 | FMc | 0-20 | 0-35 | 15 | |
| 10 | D2 | TC | 0-10 | 0-10 | 0 |
| D3 | TC | 0-10 | 0-10 | 0 | |
| D4 | TC | 0-5 | 0-5 | 0 | |
| D5 | TC | 0-5 | 0-5 | 0 | |
| 30,5° |
FMc: fractura metacarpiano cuello; FMd fractura metacarpiano diáfisis; SDRC: síndrome de dolor regional complejo; ST: sección tendinosa; TC: traumatismo complejo.
El 70% de pacientes fueron varones. La edad media en el momento de la intervención fue de 36,5 (24-58) años y el seguimiento postoperatorio de 6,5 (3-10) años.
La distribución digital fue un dedo índice, tres dedos medios, ocho anulares y nueve meñiques.
La etiología de la rigidez fue la fractura de un metacarpiano y su posterior inmovilización en el 52,4% de los casos (11 casos), siendo una de ellas una fractura abierta grado II de Gustilo y Anderson (9%) y habiendo sido intervenidos quirúrgicamente tres casos (27,2%), dos mediante cirugía percutánea y uno mediante reducción abierta y osteosíntesis. En cuatro casos (19%) la rigidez se debió a un traumatismo complejo de antebrazo con fractura abierta grado IIIA. En tres casos (14,3%) la etiología fue una sección de tendón extensor con posterior tratamiento quirúrgico e inmovilización. Y en los tres casos restantes (14,3%) la causa fue un síndrome de dolor regional complejo (SDRC) tipo I tras el atrapamiento de la mano debajo del cuerpo del paciente.
Intraoperatoriamente se obtuvo una movilidad pasiva de al menos 0-90° en 17 de los 21 casos (81%) si bien, a final del seguimiento la mejoría en la movilidad activa de nuestros pacientes fue de 30,5° por término medio con una desviación estándar de 34 y un IC 95% (14,8-46,1) estabilizándose esta mejoría a los cuatro meses de tratamiento postoperatorio (tabla 1).
Al dividir a los pacientes en subgrupos en función de la etiología, observamos que cuando la causa de la rigidez fue una fractura, la mejoría en la movilidad activa fue de 44,5° (5-85) por término medio. Si la causa fue un traumatismo complejo del miembro superior, la movilidad activa postoperatoria no mejoró. Cuando la etiología fue la sección del tendón extensor, la movilidad activa postoperatoria mejoró en 35° (5-70) y, por último, cuando la causa fue un SDRC, la movilidad activa postoperatoria aumentó en 15° (0-45) por término medio.
Por otro lado, si los dividimos en función del dedo afecto, cuando el afecto fue el índice no se consiguió mejoría; en los dedos medios (tres casos) la movilidad activa aumentó en 26,7° (0-45); en el caso del dedo anular (ocho casos) mejoró en 45° (0-80); y cuando el afecto fue el dedo meñique (nueve casos) la mejoría en la movilidad activa por término medio fue de 22,3° (0-85).
Por último, analizando los resultados en función del número de dedos afectados, cuando la rigidez afectó a uno o dos dedos (ocho pacientes), la mejoría en la movilidad activa fue de 42,5° mientras que cuando estaban afectos tres o cuatro dedos (dos pacientes), solo mejoró en 6,4°.
En referencia a la incorporación a la actividad laboral, en el 60% de nuestros casos, el paciente pudo regresar a su actividad laboral como previamente a la lesión. En el 30% de los casos, los pacientes se reincorporaron a la vida laboral pero debiendo desempeñar un trabajo diferente al que realizaban previamente a la lesión. Estos pacientes (90%) reanudaron su actividad en un tiempo medio 3,8 (3-4) meses tras la cirugía. El 10% restante de nuestros casos no se reincorporaron a la vida laboral.
En el cuestionario DASH, los pacientes de la serie obtuvieron una puntuación media de 36,9 (4,5-70,4) puntos e interrogándoles por su nivel de satisfacción con el resultado de la intervención, el 10% lo calificó como excelente, un 30% de los pacientes lo consideraron como bueno, el 40% regular y el 20% restante lo calificó como malo.
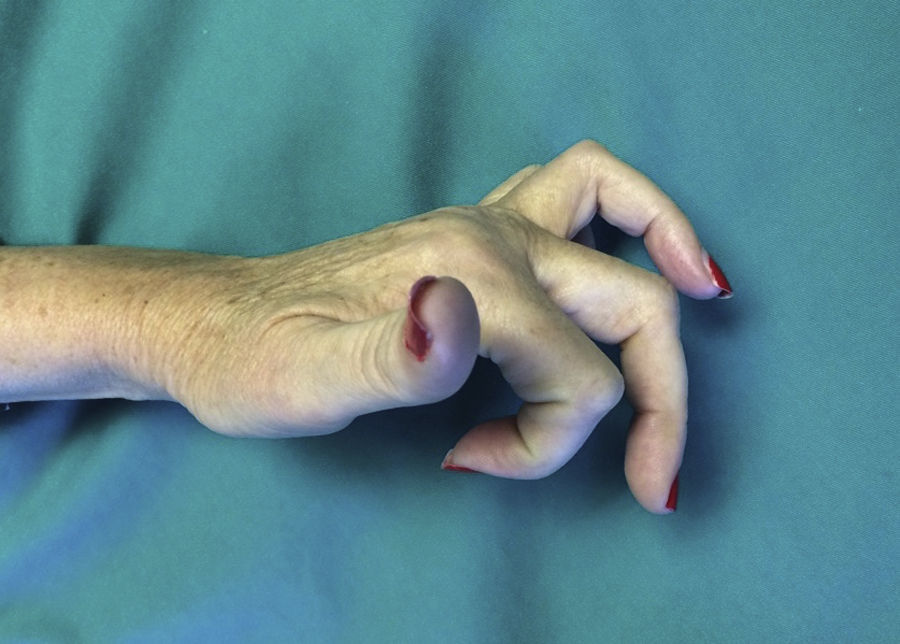
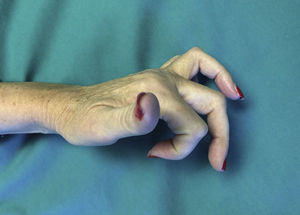
En cuanto a las complicaciones, dos de los casos (9,5%) desarrollaron un SDRC tipo I tras la intervención y en tres (14,3%) casos se produjo una situación de «dedo extrínseco» caracterizado por una hiperextensión de la articulación MCF irreductible de forma activa (fig. 5) que creemos es debida a una liberación demasiado agresiva con lesión de la musculatura intrínseca. Estos pacientes rechazaron recibir más tratamiento quirúrgico.
DiscusiónEl objetivo en el tratamiento de las rigideces es conseguir una articulación estable, móvil e indolora. El tratamiento ideal es la prevención tras cualquier traumatismo o cirugía, evitando el dolor y el edema y colocando la mano en una posición adecuada siempre que sea posible tras el procedimiento realizado, es decir, con la muñeca en extensión de 10°, las articulaciones MCF en flexión de 90° y las articulaciones interfalángicas en extensión4,6. Se ha estimado que hasta el 66% de los casos se deben a iatrogenia y, por tanto, son casos potencialmente evitables7. Además, es una lesión que afecta con frecuencia a pacientes jóvenes presentando por ello una importante repercusión laboral.
Una vez establecida la rigidez, el tratamiento conservador utilizando diferentes tipos de ortesis es efectivo, consiguiendo la resolución del cuadro clínico en el 63,9 al 87% de los casos según diferentes autores4,8,9. Existen cuatro tipos de ortesis: estática continua, estática discontinua, estática progresiva y férulas dinámicas habiendo demostrado todas ellas su efectividad2,4, aunque no se ha demostrado la fuerza exacta que debe aplicarse en su utilización3 ni cuánto tiempo al día debe llevarla el paciente como sí se ha probado en las rigideces en flexión de la articulación interfalángica proximal10.
El tratamiento quirúrgico debe plantearse únicamente cuando el tratamiento conservador no es efectivo. Actualmente no existe evidencia disponible que nos permita saber cuándo indicar la cirugía aunque algunos autores recomiendan hacerlo cuando, realizando correctamente el tratamiento conservador, se ha alcanzado una meseta sin mejoría siendo el arco de movilidad inaceptable2 y han transcurrido al menos tres meses3,4.
En relación al tratamiento quirúrgico, debemos indicarlo cuando las superficies articulares están respetadas aunque esto no es imprescindible2,4: los motores articulares funcionan adecuadamente4 y, más importante, el paciente es consciente de su lesión y está motivado ya que la cirugía es solo el primer paso de un proceso de recuperación largo y costoso que el paciente debe entender y aceptar. Además, no es infrecuente que, pese a contar con un paciente colaborador, realizar una adecuada cirugía y disponer de un correcto equipo de rehabilitación, la rigidez reaparezca2,4.
En la literatura no abundan los trabajos que publiquen resultados en el tratamiento quirúrgico de la rigidez MCF extensión. Las series publicadas no cuentan con un elevado número de casos y, además, la mayoría de ellas datan del siglo pasado, lo que puede estar en relación con la mejora en la prevención y tratamiento fisioterápico de la rigidez.
Weeks et al.8 demostraron que el abordaje volar es superior al dorsal en relación con la mejoría en la movilidad articular. Pese a ello, la mayoría de los autores y nosotros mismos preferimos el abordaje dorsal por ser directo y permitir una adecuada exposición de las estructuras dorsales y de la propia articulación MCF2–4,11,12.
Buch et al.11 publicaron sus resultados en 27 manos intervenidas consiguiendo una movilidad activa de al menos 30° de flexión y enfatizando la importancia de la movilidad precoz tras la cirugía. Young et al.12 publican sus resultados realizando una tenoartrólisis dorsal y utilizando una aguja Kirschner para mantener la MCF en flexión durante dos semanas tras la cirugía; con esta técnica consiguen una movilidad MCF pasiva de 48°. Por su parte, Gould y Nicholson13 publican la serie más numerosa presente en la literatura contando con 105 capsulotomías MCF dorsales en las que consiguen una movilidad intraoperatoria de 0-90° y un aumento en la movilidad a final de seguimiento de 21° por término medio que disminuye a 18° cuando la etiología es una fractura o aplastamiento pese a lo cual, los autores concluyen que la cirugía merece la pena.
Wiznicki et al.14 publican un trabajo en el que tratan 65 rigideces MCF e interfalángicas con una mejoría en la movilidad de 28°.
Ya en los años 90, Mansat et al.15 publican la serie con mayor aumento en la movilidad activa obteniendo 40° por término medio y, por su parte, Foucher16 publica una mejoría en la movilidad activa de 38°.
En nuestra serie la mejoría de la movilidad activa fue de 30,5° por término medio, resultado similar a lo publicado en la literatura consultada. Los resultados fueron ampliamente superiores en los casos de rigidez de uno o dos dedos frente a tres o cuatro (mejoría de 42,5° vs. 6,4°) y el dedo con mayor mejoría en la movilidad activa fue el cuarto.
Abordamos la articulación MCF proximal y distalmente a las bandeletas sagitales para evitar seccionar el tendón o las propias bandeletas evitando de esta manera una sutura del aparato extensor que debiera ser protegida manteniendo la mano inmovilizada. A raíz de lo comprobado en la bibliografía, esta sería una ventaja teórica y que no sabemos si verdaderamente afecta al resultado final ya que nuestros resultados son similares a los publicados por otros autores que escinden la banda sagital11,13 o dividen el tendón extensor longitudinalmente2,12.
En la serie de Gould y Nicholson13, como en la nuestra, destaca la discordancia entre la movilidad pasiva obtenida intraoperatoriamente y la movilidad activa a final de seguimiento. La causa puede ser el retraso en iniciar el tratamiento rehabilitador y el dolor tras una cirugía agresiva que dificulta la movilización postoperatoria. Creemos fundamental la coordinación con los Servicios de Rehabilitación para iniciar precozmente la terapia y de Anestesiología/Unidad del Dolor para controlar el dolor postoperatorio con ayuda de catéteres que faciliten la movilización.
Por otro lado, una opción interesante es la técnica Wide Awake Local Anaesthesia No Tourniquet descrita recientemente por Lalonde17, que permite evaluar intraoperatoriamente la movilidad activa guiando los diferentes gestos quirúrgicos e instruir directamente al paciente.
Como conclusión, parece claro que el tratamiento ideal es prevenir la rigidez y, una vez instaurada, agotar el tratamiento conservador. Cuando la cirugía es necesaria, es fundamental la correcta selección de un paciente motivado y bien asesorado ya que debe comprender que el proceso de recuperación será largo y duro y que la cirugía es únicamente el primer paso. Consideramos que la tenoartrólisis dorsal es una técnica reproducible en relación con los resultados publicados en la literatura y a los obtenidos por nosotros mismos, la situación final se estabiliza unos cuatro meses tras la intervención y los resultados esperables son, en general, poco satisfactorios.
Por ello, creemos que actualmente el tratamiento quirúrgico de las rigideces metacarpofalángicas en extensión continúa siendo un reto para el cirujano de mano.
Nivel de evidenciaNivel de evidencia iv.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.