Se exponen los resultados y ventajas del uso del sistema de presión negativa (VAC®) en los pacientes pediátricos con defectos cutáneos y/o infecciosos.
Material y métodosAnálisis retrospectivo de los pacientes sometidos al uso del VAC® en el Hospital Shriners para Niños México, desde enero de 2008 a diciembre de 2012. Se incluyeron 8 pacientes tratados con el VAC®. Se evaluó el motivo de colocación, microorganismo colonizante de la herida, número de días de estancia, número de ocasiones aplicadas, intervalo de aplicación, número de días al alta posterior a la aplicación, y el tratamiento final.
ResultadosSe observó que el promedio de días desde la colocación al alta fue de 13,7. El tratamiento final en 7 de los 8 pacientes fue cierre directo de la herida o aplicación de injerto cutáneo.
DiscusiónMediante este estudio se pudo observar que después de la aplicación de este tratamiento hay una mejoría importante en la capacidad de granulación de las heridas, así como erradicación de las infecciones.
ConclusionesSe ha podido constatar la eficacia de este tratamiento en el control de la infección, y la disminución de los defectos cutáneos haciendo más sencillo y rápido el cierre de las heridas.
To show the results and advantages of using the negative pressure closure system in a pediatric population with infections and wound closure defects.
Material and methodsA retrospective analysis was conducted on pediatric patients in whom the VAC® negative pressure wound closure system was used in the Shriners Hospital for Children, Mexico, from January 2008 to December 2012. We were able to include 8 patients treated with this system. We evaluated the cause for use, wound colonizing microorganism, number of days of stay at the hospital, number of times applied, interval of application, and number of days in the hospital until discharge after VAC® application, and final treatment.
ResultsThe average days after VAC aplication till discharge was 13.7 days. The final treatment in 7 of the 8 patients was direct closure or application of skin grafts for closure of the wounds.
DiscussionThrough this study we were able to observe that, after the application of this treatment, there was an increase in the granulation tissue at the wounds, as well as resolution of the infection.
ConclusionsWe were able to confirm the efficiency of this treatment in controlling the infection and decreasing skin defects, allowing an easier and earlier wound closure.
Las infecciones profundas en los pacientes pediátricos, especialmente en cirugía de columna y trastornos neuromusculares son una complicación mayor, con una tasa de infecciones que incrementan hasta el 20%, representando una alta morbilidad, costos, incremento en el dolor y estancias hospitalarias prolongadas, así como un reto para el cirujano ortopedista. En la última década el uso del sistema de cierre asistido por vacio: vaccum-assited clousure (VAC®) (KCI Inc, San Antonio, Texas, EE. UU.) ha crecido considerablemente en el tratamiento de defectos de tejidos blandos en heridas traumaticas1 y en las infecciones profundas en ortopedia pediátricas. Hay un gran número de trabajos con el sistema VAC®, generalmente, con resultados favorables2.
El VAC® incluye una esponja de poliuretano o alcohol de polyvinyl, colocada en la herida y conectada al aparato de presión negativa por un tubo de evacuación, la cual es sellada para crear un ambiente al vacío, es utilizado durante días o semanas con cambios de la esponja cada 48 a 72h. Esta técnica se puede utilizar para cubrir la exposición ósea o los defectos de tejidos blandos reduciendo el edema crónico, e incrementando el aporte sanguíneo local. La aplicación controlada de la presión subatmosférica continua o intermitente ayuda en la formación del tejido de granulación, actúa como una barrera estéril disminuyendo la colonización bacteriana y la infección hasta en un 82%3, drena los fluidos mediante los poros de la esponja de poliuretano, aproximando los bordes de la herida acelerando el proceso de cicatrización comparado con los métodos tradicionales.
Se ha comprobado el beneficio en cuanto a la aplicación del VAC® para el control de las infecciones ya que crea un ambiente hipóxico modulando el crecimiento de bacterias gram negativas y, a la vez, estimula la angiogénesis, el crecimiento de fibroblastos y de células epidérmicas.
El objetivo de este estudio es describir los resultados en los pacientes pediátricos con heridas crónicas tratados con el sistema VAC® en el control de las infecciones y demostrar la disminución del tiempo de estancia posterior a su aplicación.
Material y métodosSe realizó un análisis retrospectivo de los pacientes sometidos al uso del VAC® en el Hospital Shriners para Niños México entre enero de 2008 y diciembre de 2012. Se recopilaron los datos por medio del expediente clínico encontrando 8 pacientes tratados con este método, los cuales se incluyeron en el estudio independientemente del motivo por el cual se aplicó el sistema VAC.
Se evaluó el motivo de la colocación, los resultados del cultivo de la herida, el número de días de estancia y la frecuencia en la aplicación, el intervalo de cambio del sistema, y el número de días transcurridos al alta posterior a la aplicación, así como el tratamiento final para las heridas.
ResultadosLos 8 pacientes de la muestra analizada en este estudio requirieron de la aplicación del VAC® por defectos en el cierre de la herida, en todos ellos previo a la aplicación se tomó cultivo de la herida encontrando colonización por microorganismos patógenos. De la muestra de los pacientes el microorganismo más prevalente fue Staphylococcus aureus seguido de Enterococcus faecalis en 4 y 3 pacientes respectivamente. En 6 casos la infección fue monobacteriana. Los resultados de las variables analizadas se exponen en la tabla 1.
Datos demográficos
| Paciente | Edad | Motivo de aplicación | Tratamiento final | Días de estancia | Alta PostVAC® | Número de aplicaciones |
| 1 | 17,2 | Úlcera recidivante MTT | Injerto cutáneo | 22 | 7 | 2 |
| 2 | 16,2 | Mielomeningocele+Úlcera isquiática izquierda | Colgajo local | 65 | 16 | 4 |
| 3 | 9,9 | Dehiscencia de herida PO Astragalectomía | Colgajo local | 21 | 9 | 2 |
| 4 | 19,7 | Dehiscencia de herida hemitórax izquierdo | Colgajo local | 23 | 15 | 2 |
| 5 | 11 | Necrosis cutánea PO LPM | Injerto miocutáneo | 62 | 13 | 3 |
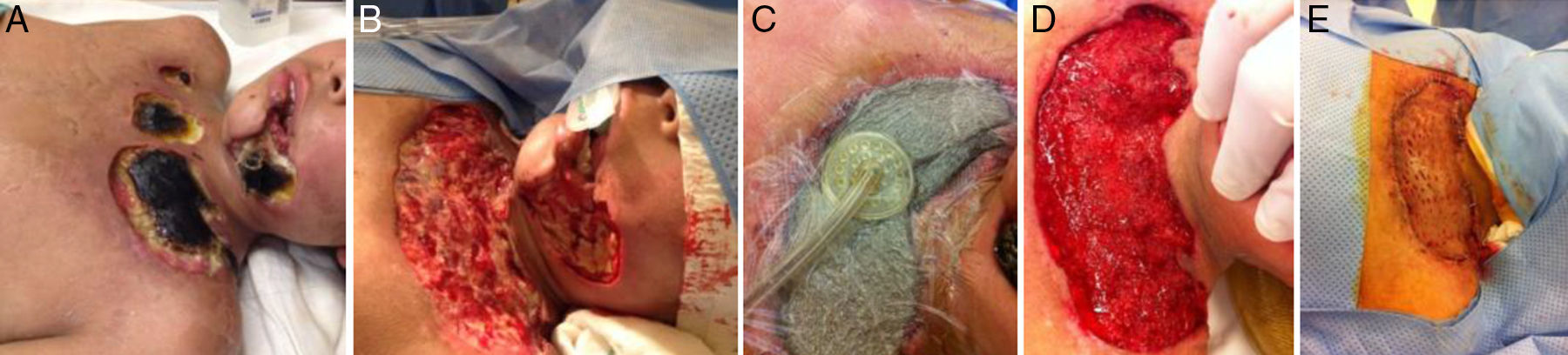
| 6 | 11,1 | Necrosis cutánea de tórax y cuello secundario o como consecuencia a picadura de Loxoceles lata | Injerto cutáneo | 53 | 20 | 4 |
| 7 | 15,10 | Úlcera plantar recurrente | Amputación transtibial | 49 | 16 | 3 |
| 8 | 16,8 | Dehiscencia de herida quirúrgica de columna | Injerto cutáneo | 54 | 22 | 5 |
LPM: liberación posteromedial; MTT: metatarsiano; PO: postoperatoria.
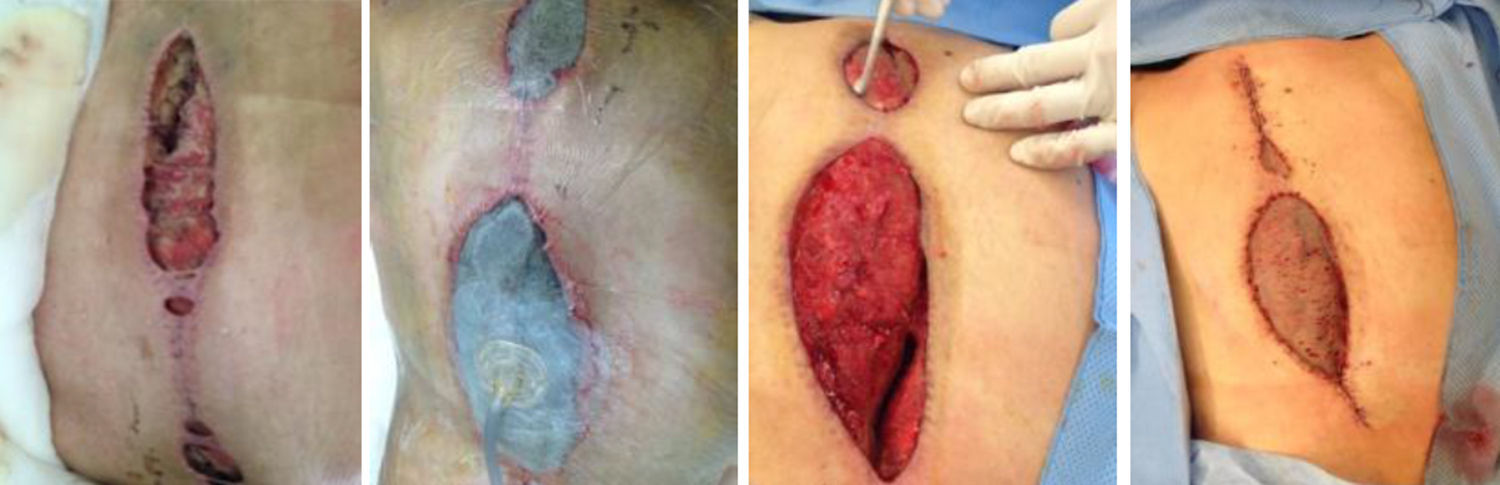
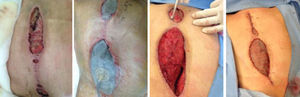
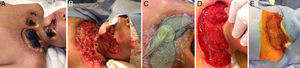
El intervalo de aplicación promedio fue de 3 días, a una presión de 125mmHg intermitente. Se observó que una vez aplicado el VAC la media de tiempo de alta fue de 14,7 días. De todos los pacientes a los que se les aplicó el sistema solo en uno de ellos (fig. 1) debido a la cronicidad del padecimiento y su afección al tejido óseo se requirió realizar una amputación transtibial; en el resto no hubo recidiva del proceso infeccioso o nueva dehiscencia de la herida con una cicatrización completa con el método de cierre final seleccionado por el cirujano a un seguimiento de 2 meses.
DiscusiónLas heridas crónicas representan un reto para cualquier cirujano, especialmente en cirugía ortopédica en la que el uso de implantes sirve como reservorio para los microorganismos infectantes. En los últimos años el uso del VAC® ha revolucionado la forma de como se tratan este tipo de lesiones, ya que disminuye el edema, con lo cual hay un aumento en la perfusión local hasta 4 veces más de lo normal4, estimulando la formación de grandes cantidades de tejido de granulación. En el estudio de Barnaby et al. se observó una disminución del 50% en la necesidad de colgajos libres o pediculados para la cobertura de los defectos en las fracturas expuestas en niños, encontrando este método como más seguro y efectivo1.
En el estudio de Suissa et al., se observó una disminución considerable en el tamaño de las heridas comparado con los métodos tradicionales de cuidados de las mismas5, con lo cual se disminuye el tiempo de hospitalización. En cuanto a los costos no se ha observado un incremento en los mismos pese a que el material para el cuidado de las heridas con el sistema VAC® son más costos que los métodos tradicionales de tratamiento; el equilibrio en los costos se ha observado por la diminución de la necesidad de personal en el cambio de vendajes durante multitud de ocasiones al día6.
En cuanto al control de las infecciones no se ha observado una diminución en la carga bacteriana dentro de la herida, pero sí una diminución de los microorganismos gramnegativos no fermentadores por la creación de un ambiente hipóxico. La creación de un ambiente hipóxico estimula la angiogénesis, los fibroblastos y los factores de crecimiento epidérmico. También se ha observado que la aspiración continua de líquido excesivo genera una descompresión de los vasos sanguíneos de pequeño calibre, incrementando el flujo sanguíneo local; todo esto favoreciendo la cicatrización de la heridas7.
En este estudio se analizó el tiempo que tardaron los pacientes en el cierre de las heridas posterior a la aplicación del VAC® encontrando que el tiempo promedio al alta de los pacientes una vez iniciado el tratamiento con el VAC® fue del 37% del tiempo total de hospitalización. Con esto comprobamos la utilidad de este tratamiento adyuvante en el control de las infecciones, así como en la mejoría del tejido de granulación, con lo cual permitió tener una herida con las condiciones propicias para la aplicación de injertos cutáneos o rotación de colgajos locales.
Según lo observado en el estudio debemos hacer énfasis que el tratamiento de cierre de las heridas con presión negativa por sí sola no es un sustituto a los lavados y desbridamientos quirúrgicos. Si se considera este tipo de tratamiento debemos de recordar la progresión natural de las heridas, así como la necesidad de cobertura con antibióticos adecuados según la susceptibilidad de los microorganismos, así como el tratamiento final de las heridas, las cuales frecuentemente requieren de la aplicación de injertos cutáneos o rotación de colgajos locales de tejido sano (fig. 2)8.
ConclusiónEn los casos presentados en este estudio se observó una disminución en la estancia y duración del tratamiento posterior a la aplicación del VAC® comparado con el tiempo total de estancia, observando un tiempo promedio al alta tras aplicar el VAC® de 14 días, esto debido a un aumento en el tejido de la granulación y la ausencia de datos clínicos de infección lo cual generó condiciones para la aplicación del tratamiento definitivo con colgajos locales o injertos cutáneo, únicamente uno de los casos requirió de un tratamiento radical, por la afección ósea que impedía tener una extremidad viable.
Hay escasos trabajos del uso de VAC® en pacientes pediátricos con afección ortopédica especialmente de origen neuromuscular. Mediante los resultados observados en este estudio pudimos constatar la eficacia de dicho tratamiento en esta población, por lo cual es nuestra recomendación su utilización en conjunto con el uso de antibióticos adecuadamente seleccionados según la susceptibilidad del microorganismo patógeno para el tratamiento de las heridas crónicas en los pacientes pediátricos.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.