Estudio retrospectivo de 98 fracturas diafisarias de antebrazo en adultos tratadas mediante osteosíntesis percutánea intramedular con agujas de Kirchner.
Materiales y métodoSe revisan 64 pacientes que presentaban 98 fracturas de antebrazo con un seguimiento clínico-radiológico, evaluando la presencia de seudoartrosis o retardo de la consolidación y valorando los resultados funcionales mediante la Escala de Anderson y el Disability of the Arm, Shoulder and Hand.
ResultadosLa consolidación clínica y radiológica se consiguió con una media de 12 semanas, obteniendo un 77% de excelentes y buenos resultados con los criterios de Anderson. Se registraron 4 casos de seudoartrosis y 6 casos de retardo de consolidación.
ConclusiónLa osteosíntesis percutánea presenta una serie de ventajas con respecto a otras técnicas como son una baja incidencia de complicaciones, ausencia de infecciones, refracturas y lesiones yatrogénicas vasculonerviosas. Se consigue una menor estancia hospitalaria y un acortamiento del tiempo quirúrgico, con unos resultados similares al tratamiento con placas y clavos endomedulares en cuanto a consolidación y resultados funcionales, como comprobamos al consultar la bibliografía publicada.
This is a retrospective study of 98 diaphyseal forearm fractures in adults, treated by a percutaneous technique with intramedullar Kirchner wires.
Materials and methodWe reviewed 64 patients with 98 forearm fractures with a radiographic follow-up, assessing the presence of pseudarthrosis or delayed bone union and evaluating functional outcomes with the Anderson and the Disability of the Arm, Shoulder and Hand scale.
ResultsClinical and radiological bone union was achieved in an average of 12 weeks. We obtained 77% of excellent and good results following Anderson's scale. There were 4 cases of pseudarthrosis and 6 cases of delayed bone union.
ConclusionThis surgical technique provides several advantages, such as a low incidence of complications and a total absence of infections, refractures and iatrogenic neurovascular injuries. It allows a lower hospital stay and a shortening of the surgery time compared with other techniques such as plates and intramedullary nails, that have similar results, in terms of bone union and functional outcomes, as we have verified from the published literature.
El objetivo del tratamiento de las fracturas diafisarias de antebrazo en adultos es obtener una adecuada estabilidad axial y rotacional1, motivo por el cual el uso de placas sigue siendo considerado el tratamiento de elección2,3.
En 1957 Smith4 introduce la fijación intramedular, destacando la consolidación eminentemente perióstica y lo incruento de la intervención. Las altas tasas de seudoartrosis, unido a un tiempo de inmovilización largo, las convirtió en un método impopular, periodo ya superado con la reciente introducción de clavos de nuevo diseño5–8.
Nuestro centro ha sido tradicionalmente promotor del tratamiento percutáneo de fracturas diafisarias de antebrazo mediante agujas de Kirschner (AK) gracias, en gran parte, a los trabajos de Morote y Pérez Sicilia9 sobre las fracturas de antebrazo en niños y adolescentes, hoy reconocido internacionalmente como tratamiento de elección.
Antes de la popularización de osteosíntesis mediante placas se habían tratado mediante AK intramedulares las fracturas de este tipo en adultos, con buenos resultados a pesar de los datos arrojados por distintos estudios1,4,5. Dicho método se ha perpetuado en nuestro centro hasta el día de hoy, en el que a pesar de no ser considerada la técnica de referencia, no en pocas ocasiones y bajo determinadas circunstancias aún seguimos utilizándolo para el tratamiento de fracturas de antebrazo en adultos.
Existen muchos detractores de este tratamiento sin que existan en la actualidad estudios recientes que comparen los resultados con aquellos obtenidos mediante otras técnicas de osteosíntesis.
Los resultados obtenidos en nuestra serie comprueban que es una alternativa de tratamiento totalmente válida para este tipo de fracturas, siempre que se acompañe de una cuidadosa indicación, así como de una exquisita técnica quirúrgica. El objetivo de este estudio es divulgar la técnica quirúrgica con agujas intramedulares y evaluar la eficacia y los resultados obtenidos en nuestra serie en el tratamiento quirúrgico de los adultos con fracturas de radio, cúbito o ambos, discutiendo los resultados con aquellos obtenidos en la bibliografía publicada del tratamiento mediante placas y clavos intramedulares.
Material y métodoPacientes y métodoTodos los casos de fracturas de antebrazo tratadas en nuestro centro durante enero de 1995 a marzo de 1999 fueron evaluados retrospectivamente.
Los criterios de inclusión en el estudio fueron presentar fractura diafisaria de radio, cúbito o ambos —ya fueran fracturas cerradas o abiertas de cualquier grado—, ser mayor de 18 años y haber sido tratado mediante osteosíntesis percutánea con AK como único método de tratamiento. Se excluyeron del estudio a los pacientes que presentaban luxaciones radiocubitales proximales o distales (Monteggia o Galeazzi), fracturas intraarticulares de epífisis distal de radio o cúbito y fractura de olécranon o cabeza de radio asociada.
Técnica quirúrgicaAnestesia general o bloqueo del plexo braquial. Paciente en decúbito supino. Miembro afecto con hombro en abducción de 90° y codo a 90° de flexión, mantenido mediante soporte lateral al nivel del codo. Aplicación de tracción mediante vendas en la raíz de los 4 primeros dedos, que se atan a la cintura del cirujano mientras reduce la fractura ayudado por radioscopia.
Esta técnica no se considera indicada cuando no es posible restituir la longitud por defectos de reducción o conminución, o cuando afecta a superficies articulares vecinas.
Es recomendable enclavijar en primer lugar la fractura más desplazada, pues el hecho de que ambos huesos estén fracturados facilita las maniobras de reducción. Una fractura de radio difícil de reducir, lo es aún más cuando el cúbito está fijo. Una vez fijo el radio, si el cúbito es imposible de reducir, su abordaje es más sencillo.
Para la introducción de la AK en el radio se localiza la estiloides radial a nivel dorsolateral. Con una AK de 3 o 4mm, y practicando movimientos circulares, se crea un orificio óseo de entrada suficientemente amplio para dejar pasar las AK elegidas para la osteosíntesis. Se prepara una AK de menor diámetro que la anterior, de unos 2mm, y se preforma adaptándola a la curvatura del radio en el plano AP. Asimismo, se prepara uno de sus extremos creando un patín, con la curvatura adecuada para pasar con facilidad la epífisis distal del radio. Una vez pasado el foco fracturario alojaremos la aguja en el extremo más proximal del radio, introduciendo siempre que sea posible otras AK en la medida que lo permita el diámetro del canal medular.
Para la osteosíntesis del cúbito se localiza la punta del olécranon, practicando el orificio de entrada de la forma anteriormente descrita. Se elige una AK de 2-3mm y se corta la punta. El extremo más plano se dobla unos 20° para facilitar su entrada y el paso del foco de fractura cuando la reducción no es anatómica. Trabajar con una punta roma evita la creación de falsas vías y mejora la apreciación de que, en todo momento, estamos en contacto son la cavidad medular. Introducimos la aguja progresando hasta pasar la fractura, llevándola a la epífisis distal del cúbito. Pueden introducirse otras AK, sin angulación distal, para rellenar al máximo el canal medular.
Tras la fijación se realiza compresión del foco mediante fuerzas aplicadas en la muñeca y el codo, tras lo cual se entierra el extremo de la AK bajo el tejido subcutáneo. Inmovilización con férula braquial de yeso, completándose a yeso cerrado a los 15 días en la primera revisión en consultas. Yeso funcional articulado en el codo cuando el miembro no se encuentre tumefacto y permita un buen ajuste. En algunas fracturas muy estables puede colocarse a los 2 meses un yeso funcional antebraquial. Todos los pacientes fueron enviados a rehabilitación para ganancia de balance articular y muscular.
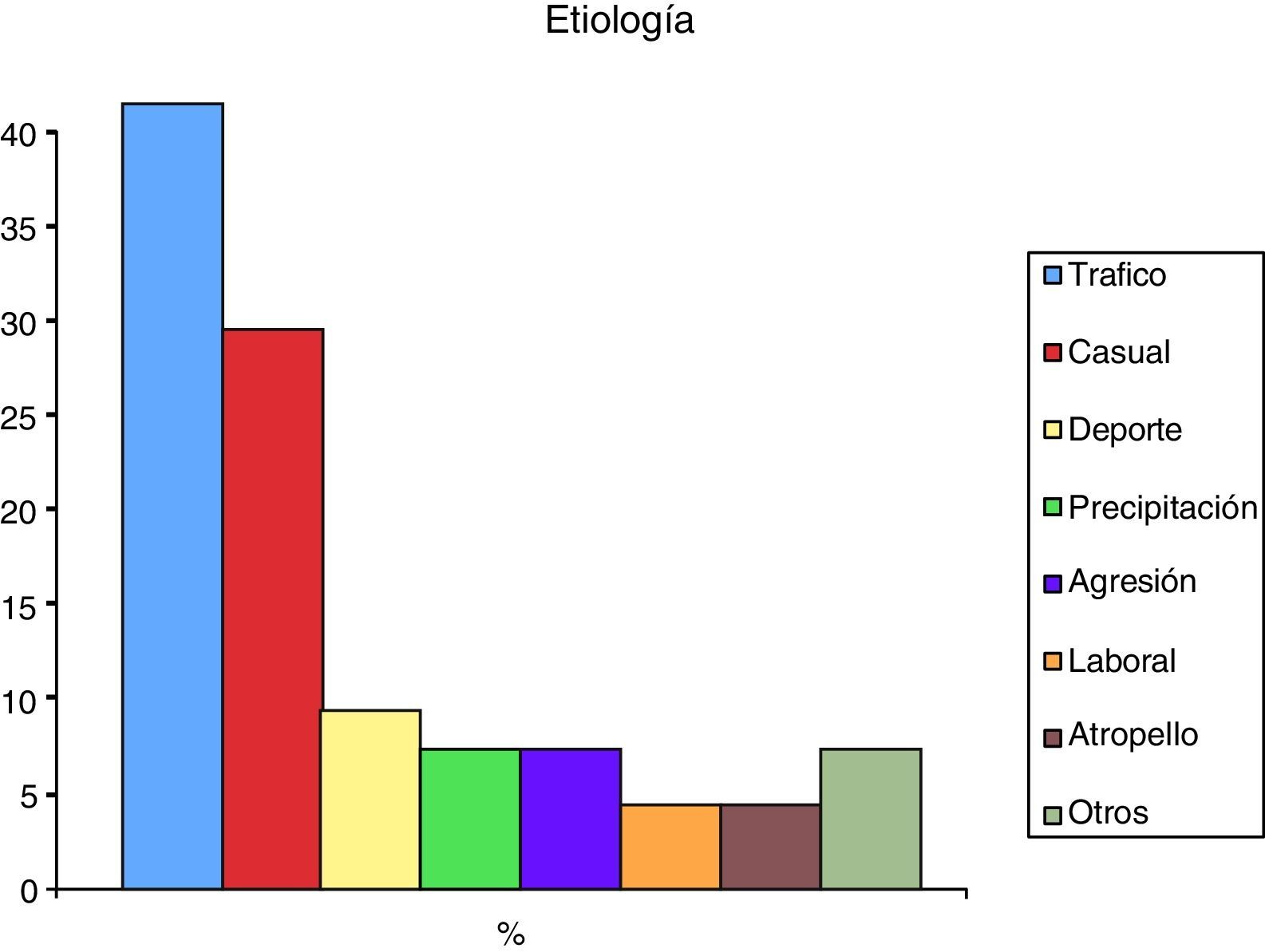
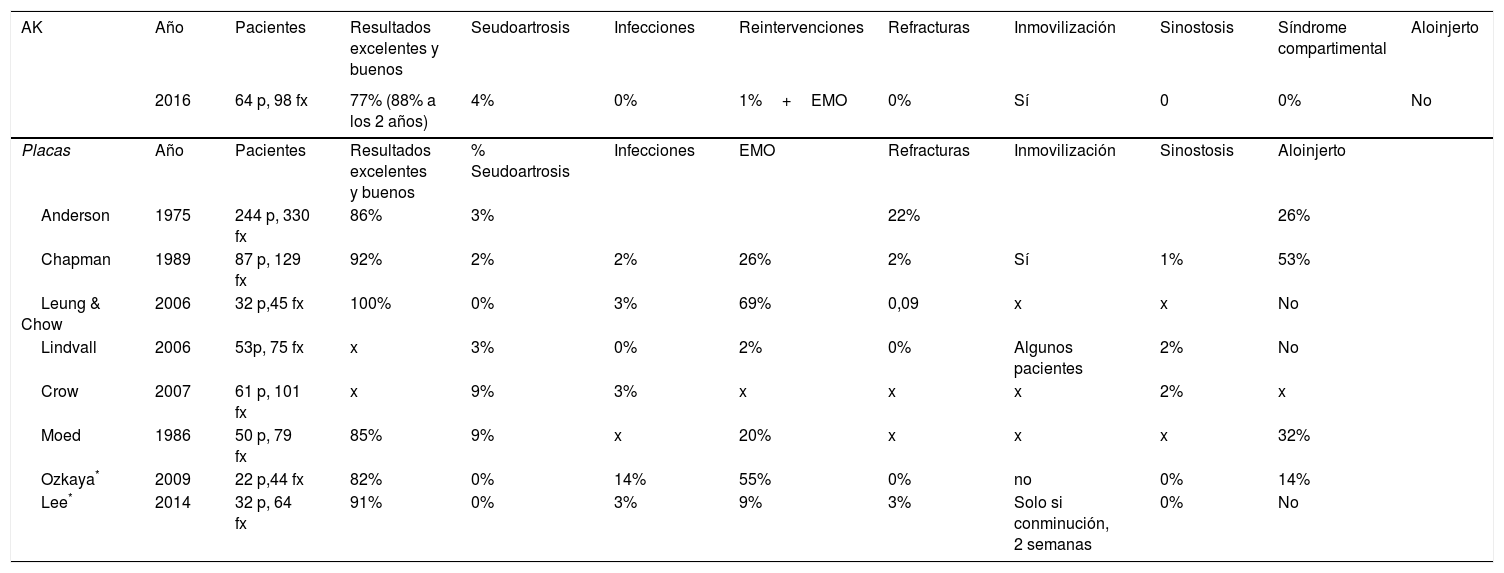
Evaluación de los pacientesDe las 81 historias que cumplían los criterios se perdieron 17 pacientes durante los 18 meses de seguimiento, analizando así los datos de 64 pacientes (42 varones, edad media de 39 años [rango18-88])que presentaban 98 fracturas diafisarias de huesos del antebrazo. Treinta y cuatro pacientes presentaron fractura de ambos huesos, 19 solo de cúbito y 11 fracturas aisladas de radio. Hubo lesión del antebrazo izquierdo en 38 casos y del derecho en 26. La etiología más frecuente fue por accidente de tráfico (40%), seguida de caída casual (28%), accidente deportivo (8%), precipitación (6%), agresión (6%), atropello (3%) y accidente laboral (3%) (fig. 1).
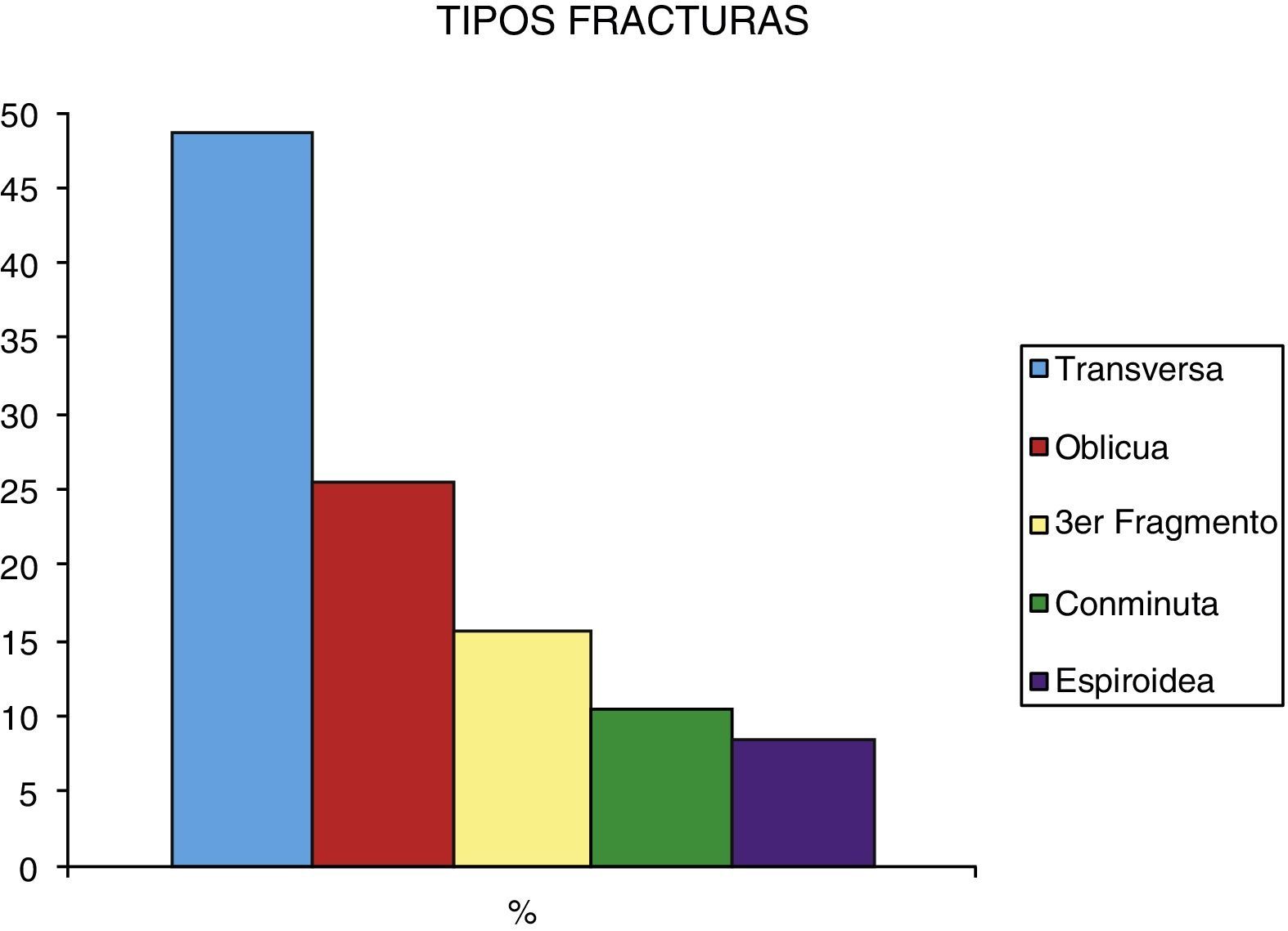
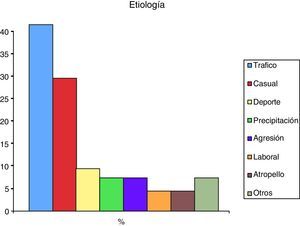
Atendiendo al tipo de fractura la más frecuente fue la tipo transversa (46%), seguida de la oblicua (23%) y con tercer fragmento (13%). La conminuta y las espiroideas han sido menos frecuentes (10% y 8% respectivamente). Las fracturas se localizaron más frecuentemente en el tercio medio (55%), seguido por el tercio distal (32%) y el tercio proximal (13%) (fig. 2).
Un 28% del total fueron fracturas abiertas (siguiendo la clasificación de Gustilo: 10 casos grado i, 4 casos grado ii, 3 casos tipo IIIA y un caso IIIC). Un caso presentaba paresia sensitiva del radial al ingreso y otro caso hernia muscular. Un total de 25 casos (39% del total) se diagnosticaron de lesiones asociadas en otra localización al momento del ingreso.
La demora quirúrgica media hasta la intervención fue de 27horas, realizándose mediante anestesia general en 2/3 de los pacientes y bloqueo regional en el tercio restante. El tiempo de anestesia medio empleado para la intervención fue de 44minutos (incluidos los pacientes que presentaban lesiones quirúrgicas asociadas resueltas en el mismo tiempo quirúrgico). Excluyendo estos procedimientos, el tiempo se reduce a 33minutos. Cinco casos precisaron la apertura del foco de fractura por no conseguirse una adecuada reducción. La estancia hospitalaria media fue de 1,6 días, excluyendo los pacientes con lesiones asociadas, siendo la media de 5,2 días en caso de incluir a pacientes con múltiples lesiones.
Todos los pacientes fueron evaluados clínico-radiológicamente al mes y a los 3, 6 y 12 meses, con una última revisión a los 18 meses de la lesión o a los 6 meses tras la extracción del implante en los casos que lo precisaron, sin incidencias y en régimen de cirugía mayor ambulatoria (CMA). Se realizaron evaluaciones clínicas sobre el dolor y la función en el seguimiento final.
La consolidación ósea se definió como la obliteración de espacio de la fractura o la presencia de callo perióstico en las radiografías. El retardo de consolidación como la persistencia de fractura o ausencia o enlentecimiento en la formación de callo progresivo en el tiempo esperado para la localización y tipo de fractura, esto es, 3-6 meses postoperatorios, siendo la seudoartrosis la continuidad de este estado más allá de los 6 meses.
Los resultados funcionales de fijación de fracturas se clasificaron de acuerdo con el estado de unión de la fractura y el rango de movimiento siguiendo los criterios de Anderson10. Los pacientes también completaron el cuestionario Disabilities of the Arm, Shoulder and Hand11 que mide la calidad de vida relacionada con los problemas del miembro superior, basándose en los síntomas o limitaciones que ha presentado en lo referente a dolor y las actividades diarias del paciente.
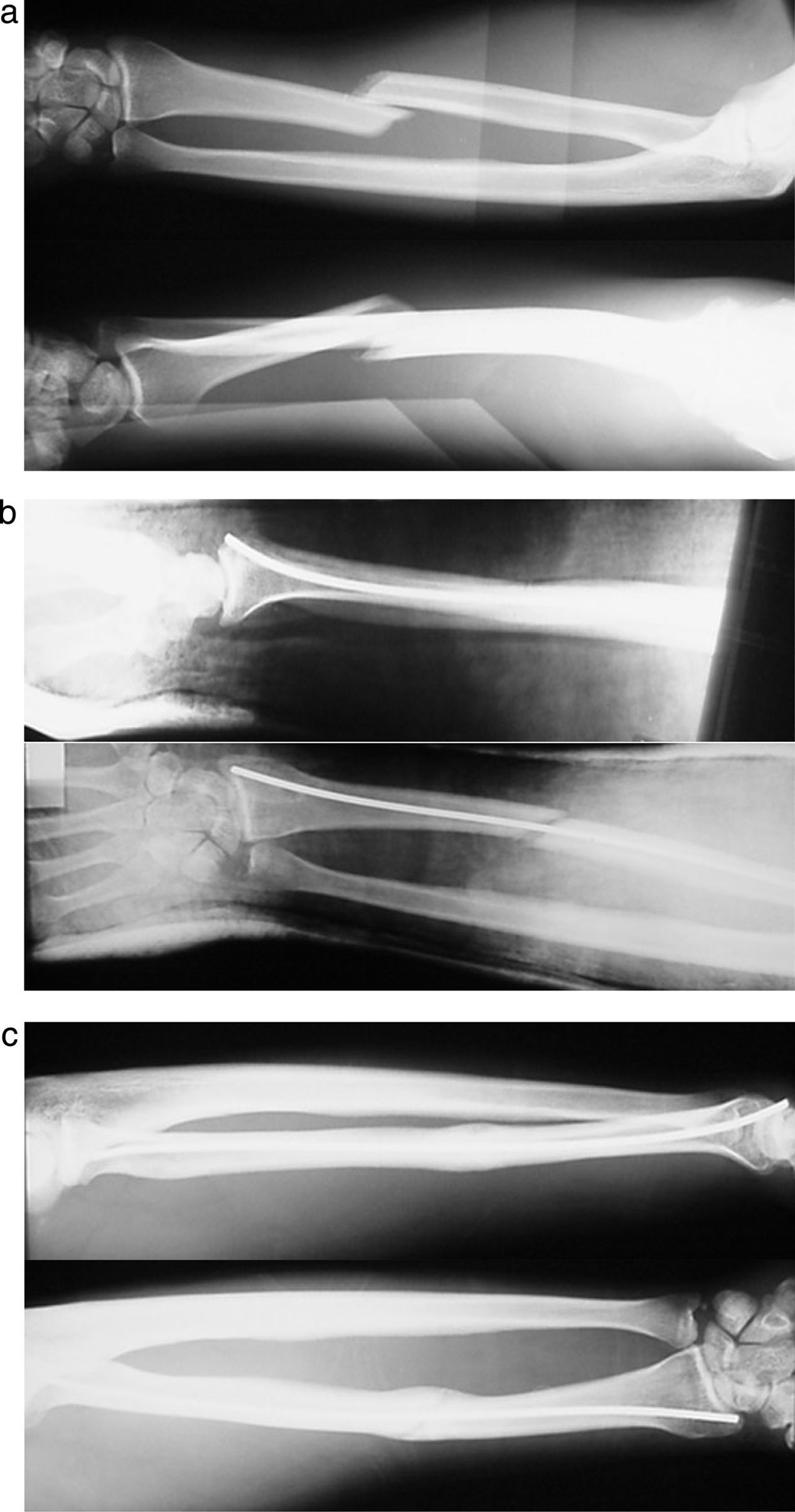
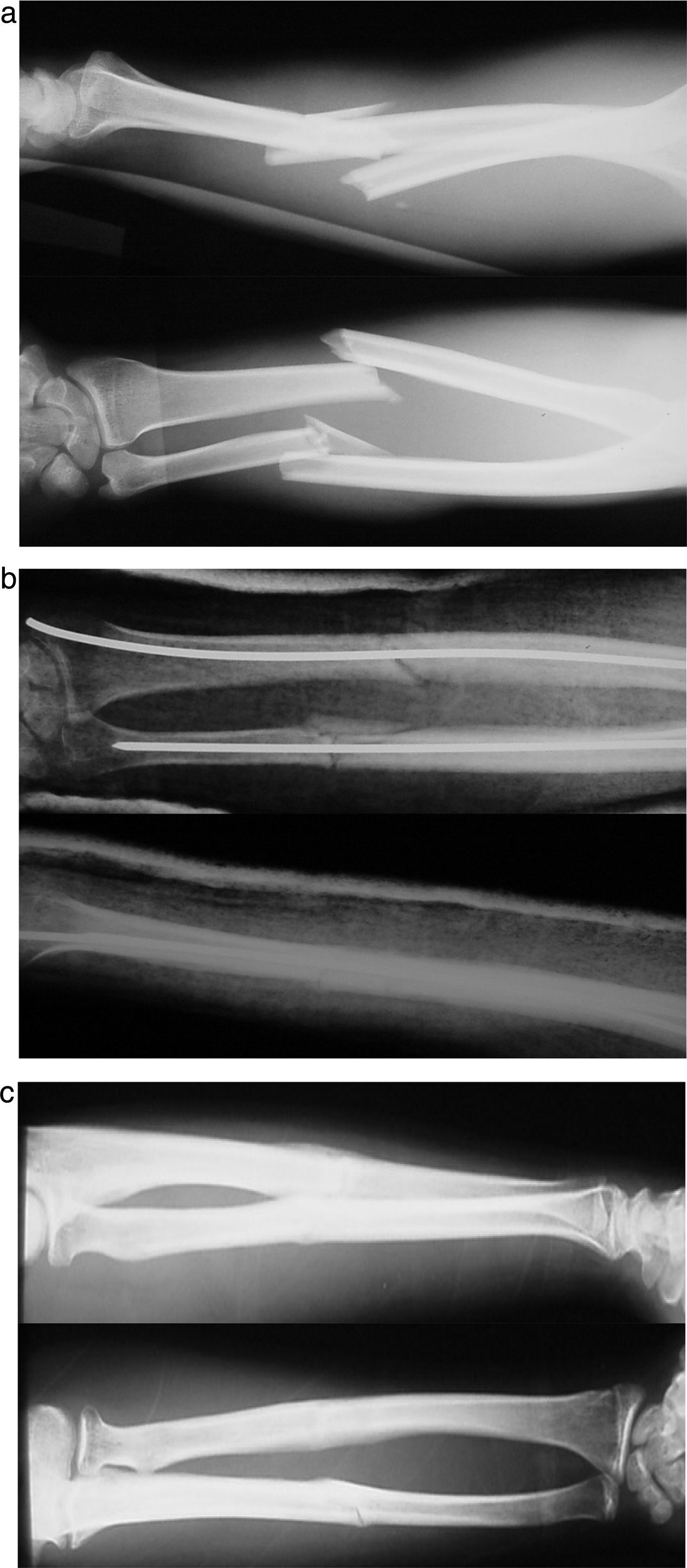
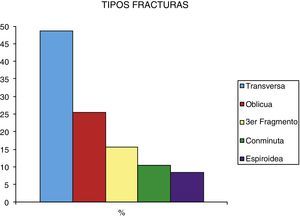
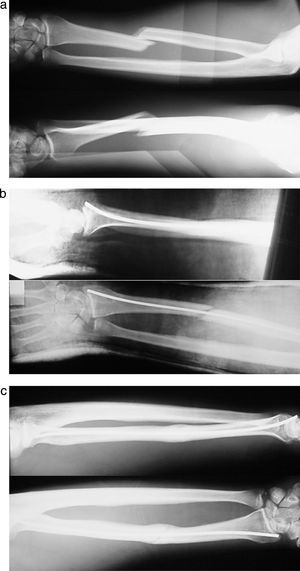
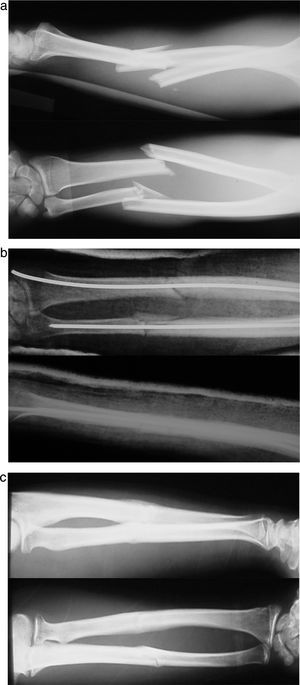
ResultadosLa consolidación clínica y radiológica se consiguió a las 12 semanas de media. Ochenta y seis fracturas (88%) consolidaron sin incidencias (figs. 3 y 4).
En cuanto a las complicaciones asociadas se registraron 6 casos de retardo de consolidación y 4 de seudoartrosis.
En cuanto a los 6 casos (6%) clasificados como retardo de consolidación, 5 de ellos correspondieron a fracturas de cúbito y un sexto fue causado por AK insuficiente en el radio. Tres de estos casos (50%) se dieron en fracturas abiertas. Ninguno de los retardos de consolidación precisó actuación alguna por nuestra parte para lograr la unión completa, salvo la preservación de las AK intramedulares hasta observar inicio de formación de callo óseo. Se obtuvo la consolidación de la fractura a los 7 meses de media, exceptuando una fractura de cúbito abierta que consolidó a los 10 meses.
Cuatro pacientes fueron diagnosticados de seudoartrosis: se registraron una seudoartrosis aislada de cúbito, una de radio y 2 de ambos huesos, que corresponden a un 4% del total, dándose la circunstancia especial de que todas ellas se sintetizaron con una sola AK. Tres de las seudoartrosis se correspondían con fracturas abiertas (2 grado i y una grado IIIA de la clasificación de Gustilo).
La seudoartrosis aislada de cúbito se trataba de un paciente que sufrió una precipitación de altura con fractura de ambos huesos del antebrazo en el tercio medio. Objetivada la seudoartrosis de cúbito se realizó una nueva osteosíntesis mediante el uso de placa e injerto autólogo, tras lo cual se produjo la consolidación sin más incidencias.
La seudoartrosis en el radio correspondía a una paciente con fractura de radio y cúbito en el tercio distal, que precisó de apertura del foco de fractura del radio para fijación mediante AK. Tras el fracaso de la osteosíntesis percutánea se realizó también reducción abierta y fijación mediante placa con aporte de injerto autólogo, con excelentes resultados clínico-radiológicos.
Los otros 2 casos se trataron de seudoartrosis de ambos huesos del antebrazo. El primer caso correspondía con un paciente politraumatizado que asociaba múltiples lesiones concomitantes: presentaba al ingreso una fractura abierta grado IIIA de ambos huesos del antebrazo. Precisó el uso de injerto de piel para la cobertura del defecto, y tras evidenciarse la seudoartrosis se decidió reintervenir pasados 9 meses desde la fractura para una nueva osteosíntesis mediante placa y petalización del foco de seudoartrosis. Se complicó con rotura del material e infección del mismo; finalmente, tras la retirada del material y control de la infección se reintervino utilizando una nueva placa, y esta vez aporte de aloinjerto óseo. Consolidó a los 24 meses con buen resultado funcional.
El segundo caso con ausencia de consolidación en ambos huesos se trataba de un paciente que sufrió un accidente de tráfico, diagnosticándose de fractura conminuta de cúbito y fractura de radio con tercer fragmento. Se hubo de reintervenir para lograr la unión de las fracturas mediante el uso de placas e injerto de cresta ilíaca, lo que provocó una sinostosis radiocubital que precisó nuevo acto quirúrgico. Finalmente se consiguió un buen resultado funcional, con limitación de la supinación menor a 20°.
No tuvimos ningún caso de síndrome compartimental, síndrome de Volkman o lesión vasculonerviosa intraoperatoria. Como única incidencia se registró una paresia sensitiva del radial postraumática al ingreso, que se resolvió espontáneamente a las 3 semanas sin precisar actuación.
No se produjeron infecciones profundas o superficiales.
No tuvimos ningún caso de sinostosis radiocubital con esta técnica.
Se registró un caso aislado de acortamiento del radio con subluxación del cúbito en una fractura abierta grado IIIA por mordedura de perro en un paciente indigente. La fractura consolidó a los 5 meses y el paciente no accedió a nuevas intervenciones, aceptando la secuela con un resultado funcional aceptable según la escala de Anderson.
Hubo un único caso de rotura del extensor largo del pulgar por contacto con la aguja de carácter agudo. Se realizó transferencia tendinosa del extensor propio del índice al extensor largo del pulgar con resultado funcional excelente en todos los aspectos.
Se diagnosticaron 2 casos de distrofia simpático-refleja que evolucionaron bien y sin secuelas con tratamiento médico y rehabilitación.
No hubo ningún caso de rotura del material. Las AK se retiraron a los 5,9 meses de media, realizándose la retirada en 39 pacientes de los 64 en estudio en régimen de CMA y sin incidencias dignas de mención. El resto de los pacientes no precisó retirada por ausencia de molestias del material.
En todos los pacientes en los que se realizó la retirada se evidenció refuerzo del callo de fractura tras la misma, ya que con el deslizamiento intramedular en el acto de extracción de la aguja preformada se vuelve a cruentar el foco fracturario, aumentando así el efecto previo y siendo innecesarias nuevas inmovilizaciones preventivas. No se observaron refracturas en ninguno de los pacientes incluidos en el estudio.
Los resultados funcionales evaluados según los criterios de Anderson tras los primeros 12 meses fueron excelentes y buenos en el 77%. La reevaluación de los resultados funcionales a los 24 meses arroja un dato de 88% de resultados funcionales excelentes y buenos (tabla 1). De los resultados insatisfactorios, coincide el hecho de que precisaron apertura del foco fracturario para su reducción.
Resultados funcionales-Escala de Anderson
| Anderson score | 12 meses (n.° pacientes) | 24 meses (n.° pacientes) |
|---|---|---|
| Movilidad completaa Mínima afectaciónb | 49 (77%) | 56 (87%) |
| Afectación severac | 9 | 4 |
| Rigidez completad | 6 | 4 |
Queda pendiente reevaluar clínicamente a estos pacientes para comprobar el resultado funcional a largo plazo (16 años).
Se obtuvo una media de 18 puntos en el cuestionario Disabilities of the Arm, Shoulder and Hand, que se traduce en un discreto deterioro la funcionalidad. No obstante, todos los pacientes refirieron haberse reincorporado a su actividad previa tras el accidente y ninguno de los pacientes precisó medicación crónica para paliar síntomas dolorosos.
DiscusiónEl objetivo principal del tratamiento de las fracturas diafisarias de los huesos del antebrazo es obtener una buena funcionalidad tras lograr la consolidación ósea, debiendo conservar para ello una correcta estabilidad axial y rotacional. Prima la preservación de la curvatura radial y de la integridad de las articulaciones radiocubitales.
La osteosíntesis con placas es la técnica quirúrgica de referencia en la actualidad1,10,12. Sin embargo, no está exenta de riesgos y complicaciones: el tratamiento con placas es más agresivo para la vascularización del foco, ya que se acompaña de una agresión tanto del periostio como de los tejidos blandos circundantes y precisa de evacuación del hematoma fracturario1,10,13,14, todo ello para lograr una reducción anatómica que puede finalmente ocasionar un mayor número de seudoartrosis, especialmente si se une a la desperiostización excesiva7,12. En las series estudiadas está la seudoartrosis, que se documenta en cifras que van del 0%1,7,13 hasta el 9%3,15. En nuestra casuística fue del 4%.
Otros de los efectos inherentes y contraproducentes de la técnica de osteosíntesis con placa es el brocado de la cortical ósea para la colocación de los tornillos que debilita mecánicamente el hueso3,16. Asimismo, se suma la agresión de la membrana interósea, considerada un factor importante en la generación de sinostosis radiocubital17. También se postula que existan efectos perjudiciales relacionados con la circulación endóstica, el aumento de temperatura local al realizar las perforaciones y la alteración de la estructura ósea3,16 que puedan interferir en el proceso normal de formación del callo de fractura.
Reseñar que, en muchos de los artículos revisados1,10,15,18, se valen de la ayuda adicional de injerto óseo autólogo en el primer acto quirúrgico para lograr la consolidación, con el consiguiente aumento de morbilidad19, tiempo quirúrgico, así como de los costes asociados a la cirugía.
El riesgo de infección tampoco es nada desdeñable en la osteosíntesis con placa. La combinación de 2 circunstancias especiales, como el amplio abordaje para la osteosíntesis, unido a que un gran porcentaje de estas fracturas se trata de fracturas abiertas, favorece esta complicación. En las series estudiadas llegan a ser hasta del 14%1. En nuestros casos con osteosíntesis con AK no tuvimos ningún caso de infección.
Finalmente, otra de las complicaciones nada excepcionales son las refracturas tras la retirada de material20-22, muy comunes en este tipo de lesiones, con unas cifras documentadas en la literatura del 4% al 22%1,17,23 y que someten al paciente a nuevas intervenciones.
Las tasas de extracción de material de osteosíntesis recogidas por los diferentes estudios y realizadas por distintas causas (ya sea infección profunda, seudoartrosis, protrusión o rotura del material) es alta, alcanzando hasta el 69%3,13. No obstante, es un dato que no se detalla en todos los artículos revisados.
Como es lógico, toda reintervención conlleva un aumento exponencial de la tasa de complicaciones y comorbilidades asociada. Además, en el caso que nos ocupa, la retirada de material obliga a la inmovilización preventiva durante unas 6 semanas1,6,17,18, lo cual reduce las ventajas de dicho método frente a la osteosíntesis percutánea (OP).
La reducción abierta y la osteosíntesis mediante placas continúa siendo el tratamiento de elección, obteniéndose excelentes resultados siempre que se realice una técnica cuidadosa con alto nivel de exigencia a la hora de conseguir los resultados que se esperan.
La osteosíntesis endomedular en las fracturas de antebrazo ha experimentado un nuevo auge en los últimos años, debido a la mejora en el diseño de clavos endomedulares acerrojados, cuyo uso está empezando a popularizarse7,23–25.
Diversos estudios objetivan que, en contra de lo postulado, el tratamiento mediante clavos intramedulares retrasa la consolidación de la fractura5. También se ha comprobado que las tasas de consolidación son equiparables a las obtenidas mediante placa1,7.
Una de las principales ventajas que aporta los clavos intramedulares y que comparte con nuestra serie es el hecho de que fijan la fractura a distancia, manteniendo el hematoma fracturario12,26, lo que favorece la generación de callo óseo23,26. Por otra parte, cabe considerar otras ventajas aportadas por la osteosíntesis percutánea que comentaremos más adelante.
Como desventajas de los clavos hemos observado que muchos de los autores1,7,8,25 utilizan inmovilización, en algunos casos hasta las 6 semanas. En este aspecto los clavos no aportan un beneficio respecto al tratamiento percutáneo con AK. Además, no bloquea la rotación de los huesos del antebrazo, aportando un montaje inestable que requiere una inmovilización con yeso. Comparativamente con los estudios anteriores (tabla 2) hemos visto que ambas técnicas, placas y sobre todo clavos intramedulares, se valen de un soporte adicional externo para el control de partes blandas y favorecimiento de la formación de callo fracturario1,7,8,18,24,27.
Tabla comparativa de resultados
| AK | Año | Pacientes | Resultados excelentes y buenos | Seudoartrosis | Infecciones | Reintervenciones | Refracturas | Inmovilización | Sinostosis | Síndrome compartimental | Aloinjerto |
|---|---|---|---|---|---|---|---|---|---|---|---|
| 2016 | 64 p, 98 fx | 77% (88% a los 2 años) | 4% | 0% | 1%+EMO | 0% | Sí | 0 | 0% | No | |
| Placas | Año | Pacientes | Resultados excelentes y buenos | % Seudoartrosis | Infecciones | EMO | Refracturas | Inmovilización | Sinostosis | Aloinjerto | |
| Anderson | 1975 | 244 p, 330 fx | 86% | 3% | 22% | 26% | |||||
| Chapman | 1989 | 87 p, 129 fx | 92% | 2% | 2% | 26% | 2% | Sí | 1% | 53% | |
| Leung & Chow | 2006 | 32 p,45 fx | 100% | 0% | 3% | 69% | 0,09 | x | x | No | |
| Lindvall | 2006 | 53p, 75 fx | x | 3% | 0% | 2% | 0% | Algunos pacientes | 2% | No | |
| Crow | 2007 | 61 p, 101 fx | x | 9% | 3% | x | x | x | 2% | x | |
| Moed | 1986 | 50 p, 79 fx | 85% | 9% | x | 20% | x | x | x | 32% | |
| Ozkaya* | 2009 | 22 p,44 fx | 82% | 0% | 14% | 55% | 0% | no | 0% | 14% | |
| Lee* | 2014 | 32 p, 64 fx | 91% | 0% | 3% | 9% | 3% | Solo si conminución, 2 semanas | 0% | No |
| Clavos | Año | Pacientes | Resultados excelentes y buenos | Seudoartrosis | Infecciones | EMO | Refracturas | Inmovilización | Sinostosis | Síndrome compartimental |
| Street | 1982 | 7% | ||||||||
| Hong | 2005 | 18 p, 32 fracturas | 72% | 0% | 13% | 6% | x | Sí, 2-3 semanas | 5% | 0% |
| Visna | 2008 | 78 p, 118 fx | 90% | 0% | 1% | 34% | 0% | 22%, 3,5 semanas | 3% | 1% |
| Wechback | 2009 | 32 p, 40 fracturas | 79% | 3% | 0% | 56% | 0% | No | 6% | x |
| Lee* | 2014 | 35 p, 70 fx | 95% | 3% | 0% | 6% | 0% | Sí, 6 semanas | 0% | 0% |
| Ozkaya* | 2009 | 20 p, 40 fx | 90% | 0% | 0% | 35% | 0% | Sí | x | 0% |
| Saka | 2013 | 43p, 59 fx | 100% | 0% | 5% | x | 0% | No | 0% | 0% |
EMO: extracción material de osteosíntesis; Fx: fracturas; Resultados E y B: resultados excelentes y buenos; Sd. comp.: síndrome compartimental; x: sin datos en el estudio.
También cabe comentar que los clavos no solucionan completamente el problema de la angulación natural del radio5,6, más fácil de conseguir con métodos de fijación flexibles.
En cuanto al resto de las complicaciones frecuentes este tipo de fijación con clavos no resuelve por completo el problema de las infecciones, si bien sus tasas parecen ser algo menores que en la reducción abierta y fijación mediante placas (tabla 2).
Tampoco elimina por completo el riesgo de daño en estructuras vecinas, habiéndose descrito lesiones del nervio interóseo posterior28,29, así como la rotura del extensor largo del pulgar30 (un caso de nuestra serie).
La sinostosis es una de las complicaciones más graves de esta técnica, llegando incluso hasta el 6%8, cifra nada despreciable dado el mal resultado funcional y secuelas asociadas que suele conllevar esta terrible complicación.
Aunque la extracción del material de osteosíntesis en estos pacientes es una práctica habitual1,5,8, se le añade complicaciones asociadas por aflojamiento del material de osteosíntesis8 y del sistema de acerrojado, con los riesgos y dificultades que conlleva. Hay que señalar a su favor que no se objetivaron refracturas en los estudios revisados.
No obstante, y a pesar de que quizás los clavos intramedulares no sean considerados tratamiento princeps, los resultados extraídos de encuestas de satisfacción de los pacientes, parecen ser discretamente superiores a los obtenidos con las placas (tabla 2).
La OP es un tratamiento considerado como «clásico»; hay datos de su uso ya en los años 20 del pasado siglo. A día de hoy se trata de un tratamiento debatido para la solución de estas fracturas. Sin embargo, para algunos autores12,17 este tipo de osteosíntesis aún tendría su lugar entre las indicaciones quirúrgicas de las fracturas de ambos huesos del antebrazo. Coincidimos con ellos en que la presencia de estas fracturas en pacientes politraumatizados o polifracturados —donde prima el establecimiento de un tratamiento definitivo con mejores resultados en el mínimo tiempo posible y donde, además, tenemos asegurado un tiempo de inmovilización del paciente por los procesos asociados; pacientes con múltilples comorbilidades y/o mala calidad ósea, casos que presenten mal estado de partes blandas con riesgo de desarrollar síndrome compartimental o infección asociada, incluyéndose fracturas abiertas que comprometan la zona de abordaje quirúrgico— dada la mínima agresión a los tejidos y la ventaja de realizar una fijación a distancia son candidatos ideales para considerar esta técnica.
Se le han achacado bajas tasas de consolidación, malos resultados funcionales y diversas complicaciones asociadas23; no obstante, y realizando una exhaustiva búsqueda bibliográfica, encontramos que no existen actualmente estudios recientes, bien documentados y sistematizados, que sean equiparables al nuestro. Existe un estudio de Mseddi en 200812 que revisa retrospectivamente una serie mucho menor a la que presentamos y que, de hecho, considera bajo ciertas circunstancias el tratamiento con AK percutáneas como una opción más de tratamiento.
Clásicamente se reportaban altas tasas de no unión con este tratamiento, llegando hasta el 20%1,4,26, resultado no equiparable al revisar nuestra serie, con tan solo un 4% de seudoartrosis, muy similar a los resultados obtenidos mediante el uso de clavos y placas.
Probablemente los malos resultados descritos con la técnica OP sean debidos a una mala técnica al no rellenar de manera estable la medular con una o 2 agujas, como hemos comprobados en nuestra serie. Los casos de seudoartrosis coinciden en que los pacientes afectados portaban una sola AK intramedular, pudiendo quizás considerarse un fallo de la técnica quirúrgica.
La potencia de esta técnica radica, en parte, en la fijación mediante el uso de al menos 2 AK intramedulares que confieran estabilidad suficiente a la fractura.
Una ventaja muy destacable de la OP con AK es la ausencia de infección. En nuestra serie no se registró ningún caso de infección profunda. Esta notable ventaja, además de la mínima agresión a partes blandas y mejores resultados estéticos, muestra su superioridad respecto a las placas en este aspecto.
Otra de las ventajas obvias respecto al uso de placas es en lo que concierne a la retirada de material y refracturas. En cuanto a la retirada de material de las AK, tanto la tolerancia a la técnica de extracción —sencilla e inocua— como los resultados posteriores, fueron excelentes en todos los pacientes, sin haberse observado ningún caso de refractura.
Con respecto a los clavos, a pesar de unos resultados obtenidos bastante similares a nuestra serie, presentan también ciertas desventajas. Precisan abrir el foco de fractura casi en un 40%5, aumentando consiguientemente la duración de la cirugía (tiempo quirúrgico superior los 60min1,5,8,28, doble que la técnica OP de nuestra serie). Además, una alta tasa de rigidez en comparación con las AK. La flexibilidad aportada por las AK al diámetro medular para poder recuperar la curvatura diafisaria fisiológica del radio y el cúbito es difícil de superar por clavos y placa.
La OP, realizada con una técnica minuciosa y bajo indicaciones apropiadas, consigue unos resultados similares a clavos y placas en cuanto a funcionalidad y tasas de consolidación. Implica un tiempo quirúrgico más breve, aporta las ventajas de la cirugía percutánea como una menor tasa de infección, buenos resultados estéticos y mínima agresión a estructuras colindantes. No observamos casos de sinostosis, síndrome compartimental, refracturas o complicaciones inherentes a la extracción de material.
Algunos de puntos débiles que clásicamente se le habían atribuido, como altas tasas de seudoartrosis, no se corresponden con el estudio realizado. Asimismo, hemos objetivado cómo la inmovilización temporal no es una desventaja específica de esta técnica, sino que se amplía también al uso de clavos o placas.
Este estudio en sí tiene una debilidad por su carácter retrospectivo, pero potencia la posibilidad de uso de una técnica quirúrgica considerada obsoleta.
Finalmente, debido al contexto económico en el que nos encontramos, es importante destacar el bajo coste de la osteosíntesis mínimamente invasiva con AK, tanto en relación con el importe directo del material de osteosíntesis, como en relación con el ahorro en el consumo de recursos de quirófano, personal y camas de hospitalización. Considerando la frecuencia de las fracturas de antebrazo es preciso considerar las ventajas en relación con el coste-efectividad que aporta esta técnica.
ConclusionesLa OP es una técnica reproducible y con grandes ventajas a tener en cuenta cuando está bien indicada en las fracturas diafisarias de antebrazo.
Se trata de un método particularmente útil en politraumatizados y polifracturados, dadas sus especiales características: técnica sencilla y rápida de ejecutar, con mínima agresión a partes blandas y un riesgo casi despreciable de infección.
Los resultados de esta serie de 64 pacientes con fracturas diafisarias de antebrazo tratadas mediante osteosíntesis intramedular con AK indican que este tratamiento presenta diversas ventajas, genera pocas complicaciones, disminuye la estancia hospitalaria y el consumo de recursos y se demuestra que bajo una técnica adecuada logra resultados funcionales similares al tratamiento con otros sistemas de osteosíntesis.
En definitiva, la técnica OP de fracturas diafisarias de antebrazo en adultos mediante AK, bien indicada y ejecutada, es una alternativa totalmente válida, que debe considerarse como una opción más de tratamiento.
Nivel de evidenciaNivel de evidencia iii.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses en relación con este documento.