Identificar los factores al ingreso relacionados con una demora quirúrgica mayor de 2 días en pacientes mayores de 65 años con fractura de cadera.
Material y métodosEstudio de una base de datos prospectiva de pacientes mayores de 65 años con fractura proximal de fémur entre enero de 2015 y abril de 2016. Se incluyeron en el estudio 180 pacientes. Se registraron variables demográficas, día de ingreso, comorbilidades asociadas, estado mental, nivel de deambulación y dependencia, tipo de fractura, toma de medicación anticoagulante o antiagregante, valor de la hemoglobina al ingreso, tipo de tratamiento, y demora quirúrgica.
ResultadosLa edad media de los pacientes fue de 83,7 años. El valor medio del índice de comorbilidad de Charlson era de 2,8; con un 70% de pacientes con al menos 2 comorbilidades. La demora quirúrgica media fue de 3,1 días. En el momento del ingreso, 122 pacientes (67,7%) se consideraron aptos para la intervención quirúrgica. De ellos, 80 pacientes (44,4%) fueron intervenidos en los 2 primeros días tras el ingreso. El análisis multivariante mostraba el índice de comorbilidad de Charlson mayor de 2, la anticoagulación, y el ingreso hospitalario de jueves a sábado, como factores independientes asociados a la demora quirúrgica mayor de 2 días.
ConclusionesEl porcentaje de pacientes con fractura de cadera intervenidos en los 2 primeros días del ingreso hospitalario es bajo. Los factores asociados a la demora quirúrgica no son modificables. Sin embargo, su conocimiento debería permitir el desarrollo de protocolos de actuación que consiguieran reducir la demora quirúrgica en este grupo de pacientes.
To identify pre-operative risk factors for surgical delay of more than 2 days after admission in patients older than 65 years with a hip fracture.
Material and methodsA prospective observational study was conducted on 180 hip fractures in patients older than 65 years of age admitted to our hospital from January 2015 to April 2016. The data recorded included, patient demographics, day of admission, pre-fracture comorbidities, mental state, level of mobility and physical function, type of fracture, antiaggregant and anticoagulant medication, pre-operative haemoglobin value, type of treatment, and surgical delay.
ResultsThe mean age of the patients was 83.7 years. The mean Charlson Index was 2.8. The pre-fracture baseline co-morbidities were equal or greater than 2 in 70% of cases. Mean timing of surgery was 3.1 days. At the time of admission, 122 (67.7%) patients were fit for surgery, of which 80 (44.4%) underwent surgery within 2 days. A Charlson index greater than 2, anticoagulant therapy, and admission on Thursday to Saturday, were independently associated with a surgical delay greater than 2 days.
ConclusionsThe rate of hip fracture patients undergoing surgery within 2 days is low. Risk factors associated to surgical delay are non-modifiable. However, their knowledge should allow the development of protocols that can reduce surgical delay in this group of patients.
Dado que el tratamiento quirúrgico es de elección en la fractura de cadera, la influencia de la demora quirúrgica en la morbimortalidad tras fractura de cadera ha sido ampliamente estudiada con el objetivo de encontrar el momento óptimo para la intervención quirúrgica que permita obtener los mejores resultados. Sin embargo, los resultados publicados han sido contradictorios. Diferentes estudios y revisiones sistemáticas refieren una asociación entre la demora quirúrgica menor de 48h y la morbimortalidad tras fractura de cadera1-8, que otros no refieren9-10. A pesar de ello, existen guías clínicas de manejo del paciente con fractura de cadera que recomiendan realizar la cirugía en los 2 primeros días tras el ingreso hospitalario11-14. El Sistema Nacional de Salud en España establece la cirugía de la fractura de cadera en las primeras 48h del ingreso hospitalario como un indicador de calidad asistencial para nuestros hospitales15.
El escenario de un paciente sano con fractura de cadera es poco frecuente. El paciente puede presentar anemia significativa y alteraciones en el balance hidroelectrolítico que deben ser corregidas12. Generalmente asocia comorbilidades que precisan ser estabilizadas, o toma medicación anticoagulante o antiagregante que debe ser retirada, previamente a la cirugía. En consecuencia, nos planteamos la hipótesis de que el porcentaje de pacientes con una demora quirúrgica menor de 2 días es bajo teniendo en cuenta las características de nuestros pacientes con fractura de cadera y la organización asistencial de nuestros servicios.
El objetivo del presente estudio fue investigar las causas de demora quirúrgica mayor de 48h en el paciente mayor de 65 años con fractura de cadera en nuestro departamento, y evaluar el cumplimiento de la cirugía de la fractura de cadera en las primeras 48h del ingreso hospitalario.
Material y métodoSe identificaron los pacientes mayores de 65 años registrados en nuestra base de datos prospectiva de fractura proximal de fémur entre enero de 2015 y abril de 2016. Los criterios de exclusión fueron: edad menor de 65 años, fractura patológica, politraumatizado, fractura simultánea de ambas caderas, antecedente de fractura de cadera previa, y la no indicación quirúrgica.
Al ingreso se registró la edad, el sexo, la procedencia del paciente, el peso, la talla, y el día de la semana. Se consideró un valor de índice de masa corporal mayor de 30 como obesidad. El tipo de fractura proximal de fémur se clasificó en fractura subcapital, fractura pertrocantérica y fractura subtrocantérica.
La presencia de comorbilidades asociadas se determinó por la anamnesis al ingreso, o por la revisión de episodios de ingreso hospitalario previos. Las comorbilidades registradas fueron: hipertensión, fibrilación auricular, insuficiencia cardíaca, enfermedad coronaria, enfermedad cerebrovascular, demencia, epilepsia, enfermedad de Parkinson, enfermedad pulmonar obstructiva crónica, asma, diabetes, enfermedad reumática, insuficiencia renal, hipotiroidismo, insuficiencia vascular periférica, tumor pulmonar, úlcera gástrica o duodenal, enfermedad hepática, leucemia, linfoma, metástasis, sida4,11-14. Se determinó el número de comorbilidades, el índice de comorbilidad de Charlson (ICC)16, y el ICC ajustado por la edad17. La toma de medicación anticoagulante y antiagregante también fue anotada.
El estado cognitivo se evaluó con el Mini-Mental State Examination18, donde la máxima puntuación era de 10, y 6 o menos puntos eran indicativos de demencia.
El nivel de deambulación previo a la fractura se valoró con la escala de Parker y Palmer19, con una puntuación máxima de 9 puntos. Se consideraba que la deambulación era independiente cuando la puntuación era igual o mayor de 4 puntos, lo cual indicaba que el paciente deambulaba en domicilio o en la calle con ayuda de bastón o sin ayudas. El nivel de dependencia se determinó con el índice de Katz20 sobre 6 actividades de la vida diaria. Una puntuación de 6 determinaba independencia completa para realizar las 6 actividades, de 5-4 puntos indicaba dependencia parcial, y de 3 puntos o menos dependencia total.
De la analítica al ingreso se anotaba el valor de la hemoglobina (Hb). Se indicaba transfusión sanguínea si la Hb era menor de 8g/dl, o la anemia era sintomática con valores de entre 8 y 10g/dl.
En urgencias el paciente era valorado por el médico de urgencias y el cirujano ortopédico. Tras solicitar estudio radiológico de tórax, pelvis y cadera afecta, electrocardiograma y analítica, se ajustaba la medicación y se procedía al ingreso hospitalario. En planta de hospitalización, el paciente era incluido en el programa de asistencia aguda preoperatoria y postoperatoria compartida entre cirujanos ortopédicos y un equipo específico de médicos internistas. La técnica quirúrgica indicada dependió del tipo de fractura; osteosíntesis con tornillos canulados en la fractura subcapital no desplazada; prótesis parcial bipolar cementada en la fractura subcapital desplazada; y enclavado endomedular en las fracturas pertrocantérea y subtrocantérea. En todos los pacientes intervenidos se utilizó la anestesia espinal. La profilaxis antibiótica (cefazolina: 2g pre y 1g cada 8h 3 dosis postoperatorias i.v.; en alérgicos, vancomicina: 1g pre y 1g en dosis única postoperatoria i.v.) y antitrombótica (enoxaparina: 40U s.c. cada 24h hasta un mes postoperatorio) fue idéntica en todos los casos. Se solicitaba control analítico posquirúrgico a las 24h tras la cirugía. La sedestación del paciente en sillón se autorizaba a las 24-48h, y la deambulación con andador, posteriormente. Cuando el estado general del paciente se había normalizado tras el tratamiento para continuar con los cuidados adecuados en domicilio o en residencia geriátrica, se procedía al alta hospitalaria.
La demora quirúrgica se consideró como los días transcurridos desde el ingreso hasta la intervención. Esta variable se categorizó en 2 grupos: menor o igual a 2 días, y mayor de 2 días. El servicio de Anestesiología y Reanimación establecía la demora quirúrgica con base en la necesidad de estabilización prequirúrgica del paciente, o por la toma de medicación anticoagulante o antiagregante. El ácido acetilsalicílico de 100mg no fue causa de demora quirúrgica. Las causas de demora quirúrgica mayor de 2 días se clasificaron en: 1) necesidad de retirada de la medicación anticoagulante o antiagregante; 2) estabilización de las comorbilidades asociadas, y 3) no disponibilidad de quirófano para la intervención quirúrgica.
Análisis estadísticoEl análisis estadístico se realizó mediante el programa informático SPSS, versión 18.0 (SPSS Inc., Chicago, EE.UU.). Para determinar si los datos se ajustaban a la distribución normal, se utilizó la prueba de Kolmogorov-Smirnov. Las variables cuantitativas se presentaron con medias y desviación estándar, y las cualitativas con porcentajes. Las comorbilidades se ajustaron como variables dicotómicas, con presencia o ausencia de las mismas. Para el análisis estadístico se redefinieron varias variables. La edad se clasificó en 3 grupos: menores o iguales de 84 años, entre 85 y 89 años, e iguales o mayores de 90 años. El día de ingreso en de jueves a sábado, y de domingo a miércoles. El tipo de fractura en intracapsular (fractura subcapital), o extracapsular (fracturas pertrocantérea y subtrocantérea). El número de comorbilidades en igual o menor de 2, y mayor de 2. El ICC en igual o menor de 2, y mayor de 2. El ICC ajustado a la edad en igual o menor que 6, y mayor de 6. La Hb al ingreso en igual o mayor de 10g/dl, o menor de 10g/dl.
Se realizó análisis univariante entre las variables al ingreso y la demora quirúrgica mayor de 2 días. Para las variables cualitativas se utilizó la prueba de Chi-cuadrado con corrección de Yates según procediera o la no paramétrica de Mantel-Haenszel. Y para variables continuas, la prueba t-Sudent independiente o pareada según procediera o las no paramétricas de Mann-Whitney o de los signos de Wilcoxon. En caso de pruebas univariadas con relación significativa, se utilizaron como covariantes independientes en análisis de regresión logística multivariante mediante el procedimiento «Introducir», respecto a la demora quirúrgica mayor de 2 días como variable dependiente. Se consideró significativo un valor de p igual o menor de 0,05, y se calculó el odds ratio (OR) con intervalo de confianza (IC) del 95%.
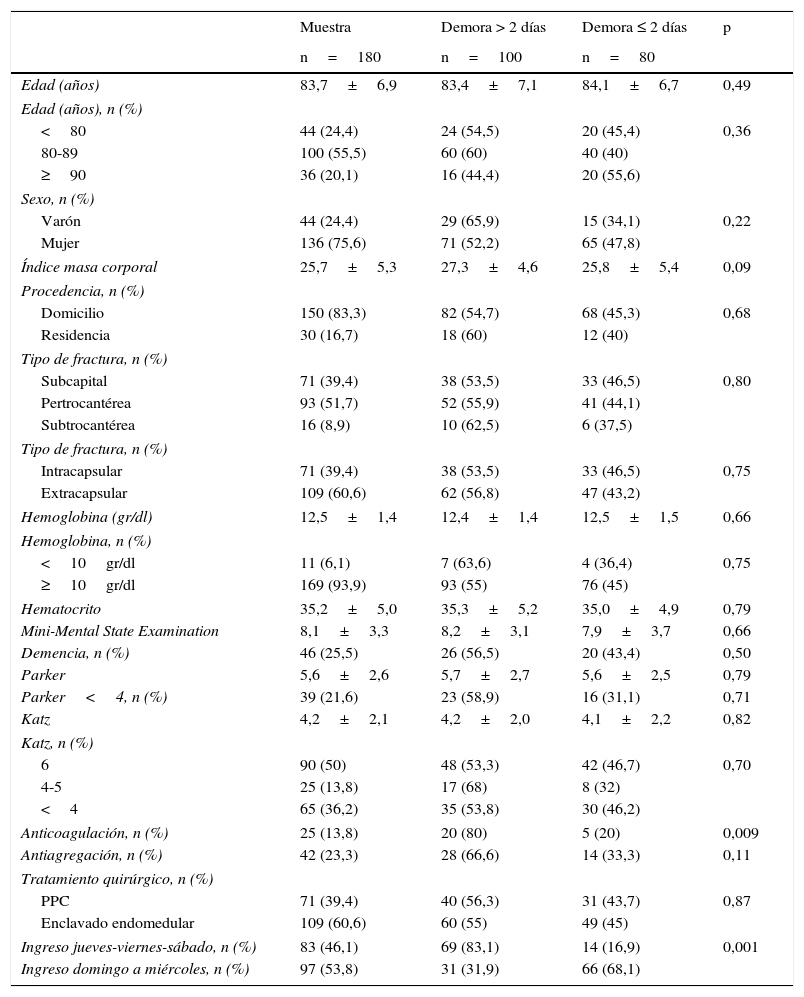
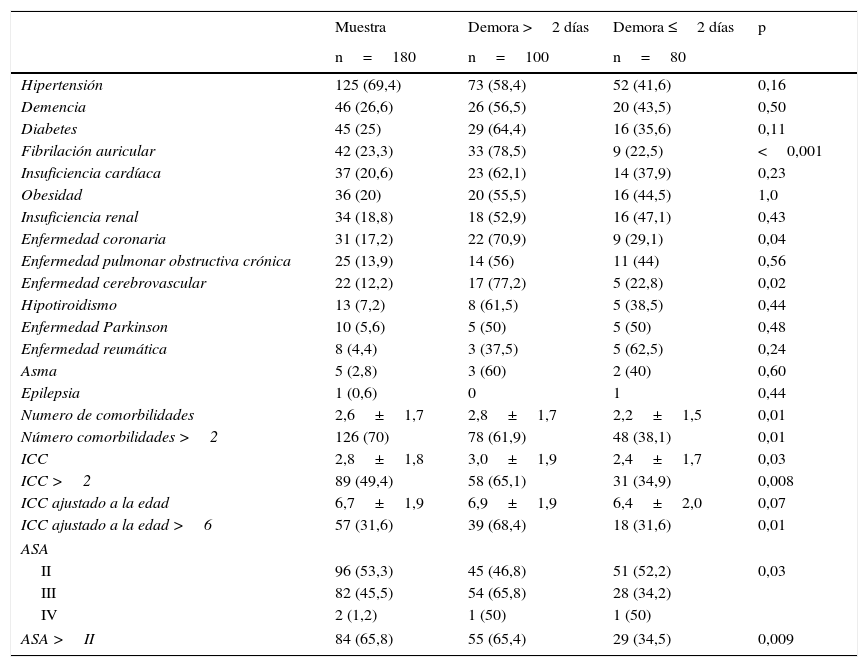
ResultadosDurante el periodo de estudio, 202 pacientes con fractura proximal de fémur ingresaron en nuestro servicio. De ellos, se excluyeron 22 pacientes: 12 por edad menor de 65 años, 8 por tratamiento no quirúrgico, y 2 por fallecimiento previo a la cirugía; con un total de 180 pacientes restantes. La edad media de las mujeres era de 83,9 años (DE 6,6), y la de los hombres de 83,3 años (DE 7,8) (p=0,60). Los datos generales y comorbilidades de la serie se muestran en las tablas 1 y 2.
Variables generales y demora quirúrgica
| Muestra | Demora > 2 días | Demora ≤ 2 días | p | |
|---|---|---|---|---|
| n=180 | n=100 | n=80 | ||
| Edad (años) | 83,7±6,9 | 83,4±7,1 | 84,1±6,7 | 0,49 |
| Edad (años), n (%) | ||||
| <80 | 44 (24,4) | 24 (54,5) | 20 (45,4) | 0,36 |
| 80-89 | 100 (55,5) | 60 (60) | 40 (40) | |
| ≥90 | 36 (20,1) | 16 (44,4) | 20 (55,6) | |
| Sexo, n (%) | ||||
| Varón | 44 (24,4) | 29 (65,9) | 15 (34,1) | 0,22 |
| Mujer | 136 (75,6) | 71 (52,2) | 65 (47,8) | |
| Índice masa corporal | 25,7±5,3 | 27,3±4,6 | 25,8±5,4 | 0,09 |
| Procedencia, n (%) | ||||
| Domicilio | 150 (83,3) | 82 (54,7) | 68 (45,3) | 0,68 |
| Residencia | 30 (16,7) | 18 (60) | 12 (40) | |
| Tipo de fractura, n (%) | ||||
| Subcapital | 71 (39,4) | 38 (53,5) | 33 (46,5) | 0,80 |
| Pertrocantérea | 93 (51,7) | 52 (55,9) | 41 (44,1) | |
| Subtrocantérea | 16 (8,9) | 10 (62,5) | 6 (37,5) | |
| Tipo de fractura, n (%) | ||||
| Intracapsular | 71 (39,4) | 38 (53,5) | 33 (46,5) | 0,75 |
| Extracapsular | 109 (60,6) | 62 (56,8) | 47 (43,2) | |
| Hemoglobina (gr/dl) | 12,5±1,4 | 12,4±1,4 | 12,5±1,5 | 0,66 |
| Hemoglobina, n (%) | ||||
| <10gr/dl | 11 (6,1) | 7 (63,6) | 4 (36,4) | 0,75 |
| ≥10gr/dl | 169 (93,9) | 93 (55) | 76 (45) | |
| Hematocrito | 35,2±5,0 | 35,3±5,2 | 35,0±4,9 | 0,79 |
| Mini-Mental State Examination | 8,1±3,3 | 8,2±3,1 | 7,9±3,7 | 0,66 |
| Demencia, n (%) | 46 (25,5) | 26 (56,5) | 20 (43,4) | 0,50 |
| Parker | 5,6±2,6 | 5,7±2,7 | 5,6±2,5 | 0,79 |
| Parker<4, n (%) | 39 (21,6) | 23 (58,9) | 16 (31,1) | 0,71 |
| Katz | 4,2±2,1 | 4,2±2,0 | 4,1±2,2 | 0,82 |
| Katz, n (%) | ||||
| 6 | 90 (50) | 48 (53,3) | 42 (46,7) | 0,70 |
| 4-5 | 25 (13,8) | 17 (68) | 8 (32) | |
| <4 | 65 (36,2) | 35 (53,8) | 30 (46,2) | |
| Anticoagulación, n (%) | 25 (13,8) | 20 (80) | 5 (20) | 0,009 |
| Antiagregación, n (%) | 42 (23,3) | 28 (66,6) | 14 (33,3) | 0,11 |
| Tratamiento quirúrgico, n (%) | ||||
| PPC | 71 (39,4) | 40 (56,3) | 31 (43,7) | 0,87 |
| Enclavado endomedular | 109 (60,6) | 60 (55) | 49 (45) | |
| Ingreso jueves-viernes-sábado, n (%) | 83 (46,1) | 69 (83,1) | 14 (16,9) | 0,001 |
| Ingreso domingo a miércoles, n (%) | 97 (53,8) | 31 (31,9) | 66 (68,1) | |
Las variables cuantitativas son mostradas como media±desviación estándar.
PPC: prótesis parcial de cadera.
Comorbilidades y demora quirúrgica
| Muestra | Demora >2 días | Demora ≤2 días | p | |
|---|---|---|---|---|
| n=180 | n=100 | n=80 | ||
| Hipertensión | 125 (69,4) | 73 (58,4) | 52 (41,6) | 0,16 |
| Demencia | 46 (26,6) | 26 (56,5) | 20 (43,5) | 0,50 |
| Diabetes | 45 (25) | 29 (64,4) | 16 (35,6) | 0,11 |
| Fibrilación auricular | 42 (23,3) | 33 (78,5) | 9 (22,5) | <0,001 |
| Insuficiencia cardíaca | 37 (20,6) | 23 (62,1) | 14 (37,9) | 0,23 |
| Obesidad | 36 (20) | 20 (55,5) | 16 (44,5) | 1,0 |
| Insuficiencia renal | 34 (18,8) | 18 (52,9) | 16 (47,1) | 0,43 |
| Enfermedad coronaria | 31 (17,2) | 22 (70,9) | 9 (29,1) | 0,04 |
| Enfermedad pulmonar obstructiva crónica | 25 (13,9) | 14 (56) | 11 (44) | 0,56 |
| Enfermedad cerebrovascular | 22 (12,2) | 17 (77,2) | 5 (22,8) | 0,02 |
| Hipotiroidismo | 13 (7,2) | 8 (61,5) | 5 (38,5) | 0,44 |
| Enfermedad Parkinson | 10 (5,6) | 5 (50) | 5 (50) | 0,48 |
| Enfermedad reumática | 8 (4,4) | 3 (37,5) | 5 (62,5) | 0,24 |
| Asma | 5 (2,8) | 3 (60) | 2 (40) | 0,60 |
| Epilepsia | 1 (0,6) | 0 | 1 | 0,44 |
| Numero de comorbilidades | 2,6±1,7 | 2,8±1,7 | 2,2±1,5 | 0,01 |
| Número comorbilidades >2 | 126 (70) | 78 (61,9) | 48 (38,1) | 0,01 |
| ICC | 2,8±1,8 | 3,0±1,9 | 2,4±1,7 | 0,03 |
| ICC >2 | 89 (49,4) | 58 (65,1) | 31 (34,9) | 0,008 |
| ICC ajustado a la edad | 6,7±1,9 | 6,9±1,9 | 6,4±2,0 | 0,07 |
| ICC ajustado a la edad >6 | 57 (31,6) | 39 (68,4) | 18 (31,6) | 0,01 |
| ASA | ||||
| II | 96 (53,3) | 45 (46,8) | 51 (52,2) | 0,03 |
| III | 82 (45,5) | 54 (65,8) | 28 (34,2) | |
| IV | 2 (1,2) | 1 (50) | 1 (50) | |
| ASA >II | 84 (65,8) | 55 (65,4) | 29 (34,5) | 0,009 |
Los valores de las variables se expresan como n (%) o como media±desviación estándar.
ASA: American Society of Anesthesiologists; ICC: índice de comorbilidad de Charlson.
Las indicaciones para la antiagregación fueron la patología cardíaca en 21 pacientes, la enfermedad cerebrovascular en 12, y otras indicaciones en 9. Los antiagregantes pautados eran el ácido acetilsalicílico de 100mg en 31 pacientes, clopidogrel en 6, triflusal en 3, prasugrel en 1, ticlopidina en 1.
Las indicaciones para la anticoagulación fueron la patología cardíaca en 22 pacientes, y la enfermedad cerebrovascular en 3. Los anticoagulantes pautados eran acenocumarol en 20 pacientes, rivaroxabán en 3, y dabigatrán en 2.
La distribución de los ingresos en los días de la semana fue de 18 pacientes (10%) en lunes, 22 (12,2%) en martes, 30 (16,7%) en miércoles, 26 (14,4%) en jueves, 28 (15,6%) en viernes, 29 (16,1%) en sábado, y 27 (15%) en domingo.
La demora quirúrgica media fue de 3,16 días (DE 2,0; rango 1 a 10). En el momento del ingreso, 122 pacientes (67,7%) se consideraron aptos para la intervención quirúrgica. De ellos, 80 pacientes (44,4%) fueron intervenidos en los 2 primeros días tras el ingreso, y 100 pacientes (55,6%) a partir del tercer día del ingreso. Las causas de demora quirúrgica mayor de 2 días fueron la retirada de medicación anticoagulante o antiagregante en 25 pacientes (13,8%), la necesidad de estabilización de las comorbilidades médicas en 33 pacientes (18,3%), y la no disponibilidad de quirófano en 42 (23,3%). Con respecto a los pacientes en quienes se demoró la cirugía por no haber disponibilidad de quirófano, 11 (26,1%) ingresaron en jueves, 17 (40,4%) en viernes, y 14 (33,5%) en sábado. La demora quirúrgica media en los pacientes anticoagulados fue de 4,0 días (DE 1,1; rango 3 a 6); en los pacientes antiagregados fue de 4,7 días (DE 1,2; rango 4 a 10); en los pacientes que precisaron de estabilización de las comorbilidades, de 4,1 días (DE 0,6; rango 3 a 10); y en los pacientes por no haber disponibilidad de quirófano, de 3,2 días (DE 0,44; rango 3 a 4).
En el análisis univariante, el ingreso hospitalario de jueves a sábado (OR: 3,94; IC 95%: 2,40-6,45) y la anticoagulación (OR: 3,20; IC 95%: 1,25-8,15) se asociaban significativamente a una demora quirúrgica mayor de 2 días (tabla 1). Con respecto a las comorbilidades al ingreso, los pacientes con presencia de fibrilación auricular (OR: 2,93; IC 95%: 1,49-5,77), enfermedad coronaria (OR: 1,95; IC 95%: 0,95-4,0), enfermedad cerebrovascular (OR: 2,70; IC 95%: 1,04-7,05), un número de comorbilidades >2 (OR: 1,26; IC 95%: 1,03-1,55), ICC >2 (OR: 1,49; IC 95%: 1,08-2,06), ICC ajustado a la edad >6 (OR: 1,72; IC 95%: 1,07-2,77), y un grado ASA >2 (OR: 1,51; IC 95%: 1,07-2,11) presentaban significativamente una demora quirúrgica mayor de 2 días (tabla 2).
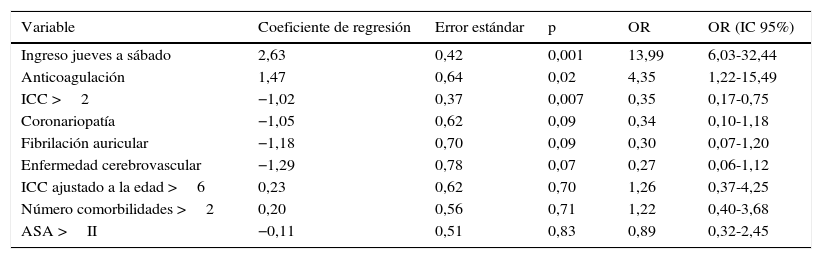
El análisis de regresión logística multivariante establecía como variables predictoras para la demora quirúrgica mayor de 2 días el ingreso hospitalario en jueves a sábado, la anticoagulación, y un ICC >2 (tabla 3).
Análisis multivariante de variables predictoras de demora quirúrgica mayor de 2 días
| Variable | Coeficiente de regresión | Error estándar | p | OR | OR (IC 95%) |
|---|---|---|---|---|---|
| Ingreso jueves a sábado | 2,63 | 0,42 | 0,001 | 13,99 | 6,03-32,44 |
| Anticoagulación | 1,47 | 0,64 | 0,02 | 4,35 | 1,22-15,49 |
| ICC >2 | −1,02 | 0,37 | 0,007 | 0,35 | 0,17-0,75 |
| Coronariopatía | −1,05 | 0,62 | 0,09 | 0,34 | 0,10-1,18 |
| Fibrilación auricular | −1,18 | 0,70 | 0,09 | 0,30 | 0,07-1,20 |
| Enfermedad cerebrovascular | −1,29 | 0,78 | 0,07 | 0,27 | 0,06-1,12 |
| ICC ajustado a la edad >6 | 0,23 | 0,62 | 0,70 | 1,26 | 0,37-4,25 |
| Número comorbilidades >2 | 0,20 | 0,56 | 0,71 | 1,22 | 0,40-3,68 |
| ASA >II | −0,11 | 0,51 | 0,83 | 0,89 | 0,32-2,45 |
ASA: American Society of Anesthesiologists; IC: intervalo de confianza; ICC: índice de comorbilidad de Charlson; OR: odds ratio.
Los hallazgos más importantes de nuestro estudio fueron: 1) en un 55,6% de los pacientes no se pudo intervenir la fractura de cadera en las primeras 48h; 2) el ingreso de jueves a sábado, la retirada de medicación anticoagulante, y un ICC >2 eran las variables asociadas a una demora quirúrgica mayor de 2 días en el análisis multivariante.
La recomendación indicada en las guías clínicas de manejo del paciente con fractura de cadera11-14 de realizar la cirugía en los 2 primeros días tras el ingreso hospitalario no se cumple en porcentajes elevados, según los estudios publicados en nuestro entorno. Librero et al.15 refieren un 25% de pacientes intervenidos en las primeras 48h del ingreso hospitalario en una cohorte de 56.500 pacientes mayores de 60 años ingresados por fractura de cadera en 8 hospitales públicos del Sistema Nacional de Salud en España, entre 2002 y 2005. Sánchez-Crespo et al.4 publican un 24,2% en 634 fracturas de cadera intervenidas entre 2000 y 2004. Lizaur-Utilla et al.10, un 28,6% en 628 fracturas de cadera incluidas en un programa de asistencia aguda preoperatoria compartida e intervenidas entre 2012 y 2014. Y Vidan et al.21, un 35,1% en 2.258 fracturas de cadera intervenidas entre 2003 y 2008. En nuestra serie de pacientes atendidos con un programa de asistencia aguda preoperatoria compartida, un 44,1% de los pacientes fueron intervenidos en los 2 primeros días tras el ingreso. Nuestros resultados confirman la hipótesis de que el porcentaje de pacientes con fractura de cadera intervenidos en los 2 primeros días del ingreso hospitalario es bajo.
Existen autores15,22-24 que refieren una demora quirúrgica mayor de 2 días en pacientes de mayor edad, aunque otros autores no encuentran dicha asociación10,21,25. Con respecto al sexo, Vidan et al.21 y Ryan et al.23 indican una mayor demora quirúrgica en las mujeres con respecto a los hombres, mientras que otros estudios no publican esta asociación4,10,15,22,24,25. En nuestros resultados no hemos encontrado asociación entre la edad y el sexo con respecto a la demora quirúrgica.
La necesidad de estabilizar las comorbilidades al ingreso es otra variable asociada a la demora quirúrgica mayor de 2 días4,10,15,21-25. Entre las comorbilidades valoradas en nuestra serie, la presencia de fibrilación auricular, enfermedad coronaria y enfermedad cerebrovascular han presentado asociación significativa con la demora quirúrgica mayor de 2 días. Hay autores que relacionan un ICC >2 y un grado ASA >2 con un mayor riesgo para una demora quirúrgica mayor de 2 días4,10,15. Según nuestros resultados, ambas variables tenían significación estadística en el análisis univariante, pero solo el ICC >2 la seguía manteniendo en el análisis multivariante.
En pacientes estables clínicamente, la necesidad de retirar la medicación anticoagulante o antiagregante por el riesgo de sangrado intraoperatorio y hematoma espinal es causa de una demora quirúrgica mayor de 2 días10,22,25,26. Las guías de práctica clínica aconsejan una evaluación cuidadosa e individualizada de cada paciente con respecto al riesgo trombótico/hemorrágico para determinar el tiempo mínimo de suspensión previo a la intervención quirúrgica27,28. En nuestra serie, la anticoagulación fue una variable predictora de demora quirúrgica mayor de 2 días en el análisis univariante y en el multivariante. Sin embargo, la antiagregación no alcanzó valores de significación en el análisis univariante, posiblemente por un mayor número de pacientes antiagregados con ácido acetilsalicílico de 100mg, que no precisa su retirada para la cirugía.
El día de ingreso hospitalario es una causa de demora quirúrgica mayor de 2 días referida tanto en estudios de hospitales de nuestro país10 como de otros sistemas sanitarios europeos22-25. Lizaur-Utilla et al.10 publican el ingreso en fin de semana como variable asociada a la demora quirúrgica mayor de 2 días en el análisis univariante, aunque no alcanza la significación estadística en el análisis multivariante. Belotti et al.25 indican que el menor porcentaje de pacientes intervenidos en las primeras 48h según el día de ingreso fueron los pacientes ingresados en jueves o viernes. Y Ryan et al.23 muestran como variable asociada a la demora quirúrgica el ingreso en sábado o domingo. En nuestro estudio, el ingreso hospitalario en jueves a sábado fue variable predictora de demora quirúrgica mayor de 2 días tanto en el análisis univariante como en el análisis multivariante.
La puesta en marcha de un programa multidisciplinar en el manejo del paciente con fractura de cadera disminuye la demora quirúrgica, según recientes publicaciones22,29-31. Nuestros pacientes eran incluidos al ingreso en un programa de asistencia aguda preoperatoria y postoperatoria compartida entre cirujanos ortopédicos y un equipo específico de médicos internistas. No hemos realizado comparación con otra serie de pacientes con un manejo hospitalario convencional, pero nuestros resultados de pacientes intervenidos en los 2 primeros días tras el ingreso son superiores a los publicados por otros centros hospitalarios de nuestro entorno, lo cual nos hace pensar que esta actuación debe ser la correcta.
El tipo de tratamiento también se refiere en la literatura como variable asociada a la demora quirúrgica mayor de 2 días en los pacientes que precisan cirugía protésica por su fractura de cadera4,23,25, lo cual no coincide con nuestros resultados.
Nuestro estudio presenta limitaciones a considerar. En primer lugar, nuestra serie es corta, comparado con otras series publicadas. En segundo lugar, la demora quirúrgica no se estableció por el mismo anestesista en todos los pacientes, con la consiguiente variabilidad y subjetividad que conlleva.
ConclusiónLos resultados del estudio confirman nuestra hipótesis de que el porcentaje de pacientes con demora quirúrgica menor de 2 días del ingreso hospitalario por fractura de cadera es bajo. Los pacientes con tratamiento anticoagulante, un ICC >2, o ingreso hospitalario en jueves a sábado presentan un mayor riesgo para no poder ser intervenidos en las primeras 48h del ingreso hospitalario. Dado que estos factores no son modificables, recomendamos el desarrollo de protocolos de actuación que permitan reducir la demora quirúrgica en este grupo de pacientes.
Nivel de evidenciaNivel de evidencia iv.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran que no existen conflictos de intereses.