La deformidad del adulto es una entidad cuya prevalencia aumenta de forma exponencial con el paso del tiempo. La cirugía ha demostrado ser un tratamiento eficaz con buenos resultados tanto clínicos como radiológicos. La elevada incidencia de complicaciones que se presentan con la cirugía convencional ha hecho posible la aparición de técnicas MIS con resultados muy prometedores desde el punto de vista clínico y radiológico. El presente estudio revisa de forma retrospectiva 25 pacientes con una deformidad del adulto tratados con técnicas MIS y con un seguimiento mínimo de 6 meses. La mejoría radiológica fue: SVA de 5 a 2cm, ángulo de Cobb coronal de 31° a 6° y la lordosis lumbar pasó de 18° a 38°. Todos estos parámetros se mantuvieron estables en el tiempo. Se presentan también las complicaciones que fueron en cuatro pacientes (16%), siendo necesaria la reintervención solo en un caso. Se realiza una descripción de la técnica utilizada y se lleva a cabo una revisión de la bibliografía sobre el tema, concluyendo que la técnica MIS en el tratamiento de la deformidad del adulto presenta unos resultados comparables a las técnicas convencionales pero con una menor tasa de complicaciones.
The prevalence of adult spinal deformity has been increasing exponentially over time. Surgery has been credited with good radiological and clinical results. The incidence of complications is high. MIS techniques provide good results with fewer complications. This is a retrospective study of 25 patients with an adult spinal deformity treated by MIS surgery, with a minimum follow-up of 6 months. Radiological improvement was SVA from 5 to 2cm, coronal Cobb angle from 31° to 6°, and lumbar lordosis from 18° to 38°. All of these parameters remained stable over time. We also present the complications that appeared in 4 patients (16%). Only one patient needed reoperation. We describe the technique used and review the references on the subject. We conclude that the MIS technique for treating adult spinal deformity has comparable results to those of the conventional techniques but with fewer complications.
La deformidad del adulto (DA) se define como aquella deformidad que en el plano coronal llega a más de 20° grados Cobb en un paciente esqueléticamente maduro1. La incidencia de este tipo de deformidad aumenta con la edad de la población. La clara tendencia al envejecimiento de la misma y su proyección en los próximos años nos indican que la prevalencia de este problema aumenta de forma exponencial. Si tenemos en cuenta además que la incidencia de la deformidad es 2 veces mayor en mujeres que en varones y que aquellas son más longevas que estos, nos encontramos con un verdadero problema de salud que ya estamos padeciendo2.
Son varios3-5 los trabajos que demuestran que la corrección quirúrgica de la deformidad, sobre todo en el plano sagital, mejora significativamente la calidad de vida de los pacientes que presentan DA. Sin embargo, la elevada tasa de complicaciones derivadas del tratamiento quirúrgico (hasta un riesgo del 100% de presentar alguna complicación)6,7 y sus consecuencias hace que este se plantee como última opción a valorar. La aparición de nuevas técnicas quirúrgicas que denominamos mínimamente invasivas por la menor agresividad en el abordaje de este tipo de patología ha disminuido de forma considerable la tasa de complicaciones manteniendo el objetivo principal de la cirugía que no es otro que restaurar el equilibrio de la columna y la descompresión de los elementos neurológicos comprometidos por la deformidad.
Dentro de los procedimientos MIS que podemos realizar en el tratamiento de la deformidad del adulto distinguimos 3:
- •
XLIF solo.
- •
cMIS: se trataría de XLIF asociado a instrumentación segmentaria posterior.
- •
hMIS: se trataría de la combinación de la técnica MIS con técnica abierta. Según nuestro criterio, esta técnica la llevamos a cabo cuando el paciente presenta: una cifosis toraco-lumbar (T11-L2) mayor de 20 grados, una escoliosis torácica mayor de 40 grados o una cifosis torácica mayor de 60 grados. En estos casos asociamos la MIS una cirugía abierta convencional de la región torácica. Una construcción típica sería: 4 cajas laterales L1-L4, TLIF MIS L5-S1, tornillos MIS AIS2, tornillos percutáneos de T11-S1 y cirugía abierta con facetectomía, y artrodesis abierta de T5 a T10.
Sea cual fuere la técnica MIS empleada, la tasa de complicaciones disminuye considerablemente respecto a la cirugía abierta8.
Material y métodoSe revisó retrospectivamente a los pacientes intervenidos por deformidad del adulto con técnicas MIS desde mayo del 2012 hasta septiembre del 2016. El seguimiento mínimo fue de 6 meses. Se registraron tanto la deformidad coronal como los parámetros pélvicos pre y postoperatorios (tabla 1).
Parámetros radiológicos pre y postoperatorios
| Paciente | SVA p | LL p | COBB p | SVA P | LL P | COBB P |
|---|---|---|---|---|---|---|
| 1 | 10 | 4 | 19 | 6 | 22 | 13 |
| 2 | 8 | 12 | 25 | 0 | 44 | 13 |
| 3 | 12 | 27 | 38 | 0 | 30 | 0 |
| 4 | 2 | 40 | 30 | 2 | 40 | 5 |
| 5 | 1 | 6 | 28 | 2 | 25 | 8 |
| 6 | 6 | 29 | 23 | 0 | 40 | 8 |
| 7 | 5 | 8 | 28 | 5 | 15 | 0 |
| 8 | 2 | 44 | 13 | 0 | 50 | 0 |
| 9 | 6 | 8 | 18 | 1 | 36 | 0 |
| 10 | 0 | 20 | 38 | 0 | 30 | 0 |
| 11 | 5 | 4 | 19 | 3 | 20 | 0 |
| 12 | 0 | 4 | 24 | 0 | 40 | 13 |
| 13 | 5 | 15 | 25 | 2 | 45 | 0 |
| 14 | 5 | 24 | 24 | 2 | 45 | 0 |
| 15 | 4 | 12 | 23 | 2 | 30 | 0 |
| 16 | 5 | 13 | 58 | 3 | 50 | 18 |
| 17 | 0 | 14 | 30 | 0 | 50 | 18 |
| 18 | 0 | 40 | 20 | 0 | 54 | 13 |
| 19 | 12 | 11 | 73 | 6 | 55 | 4 |
| 20 | 0 | 27 | 23 | 0 | 46 | 0 |
| 21 | 8 | 18 | 18 | 6 | 32 | 5 |
| 22 | 6 | 4 | 44 | 5 | 26 | 10 |
| 23 | 2 | 32 | 50 | 2 | 59 | 20 |
| 24 | 0 | 22 | 45 | 0 | 35 | 0 |
| 25 | 5 | 20 | 39 | 3 | 38 | 10 |
Cobb: angulación de la curva lumbar en grados; LL: lordosis lumbar en grados; p: preoperatorio; P: postoperatorio; SVA: alineamiento sagital en centímetros.
El tipo de deformidad se clasificó según Mummaneni et al.9.
Se registraron las complicaciones derivadas de la cirugía, así como las alteraciones neurológicas, tanto motoras como sensitivas, derivadas de la técnica.
Selección de los pacientes y niveles de fusiónTodos los pacientes intervenidos fueron clase o tipo ii9. En los casos en los que se realizó una fijación posterior (23), el procedimiento se realizó en 2 estadios, comenzando con la realización de la artrodesis lateral (XLIF) y a la semana se realizó el tiempo posterior.
La selección de los niveles de fusión fue:
- •
Curva lumbar: desde L1 a L5 por vía lateral directa. El espacio L5-S1 se incluyó en la fusión siempre que se presentara una curva residual a ese nivel, cuando existía patología degenerativa o una espondilolistesis.
- •
Curva torácica: se realizó por vía posterior abierta con tornillos desde T5 a T10, los casos en que existía una cifosis toraco-lumbar mayor de 20 grados (T11 a L2), una escoliosis torácica de más de 40 grados o una cifosis torácica de más de 60.
- •
Extensión al ilíaco: siempre que la fusión se extienda por encima de L2 se realizó fijación al ilíaco con un tornillo AIS2.
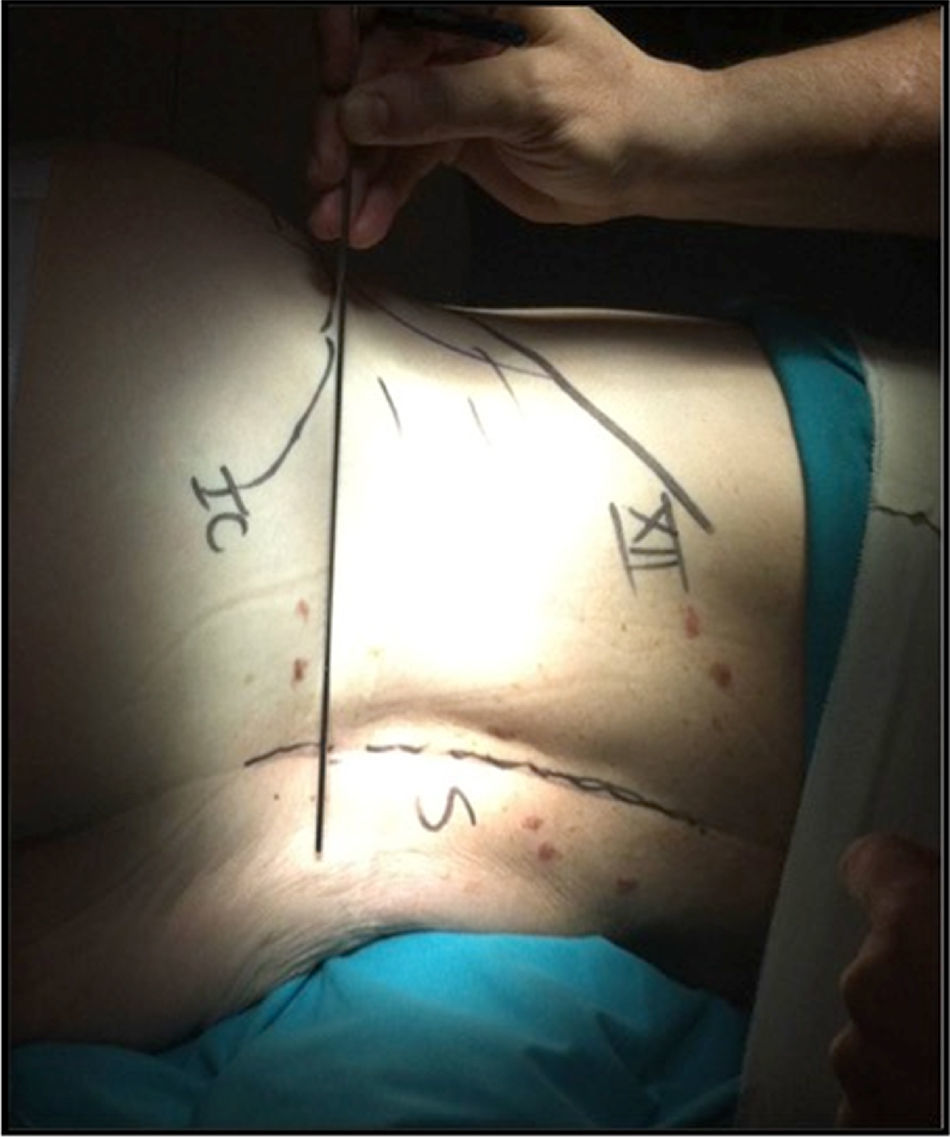
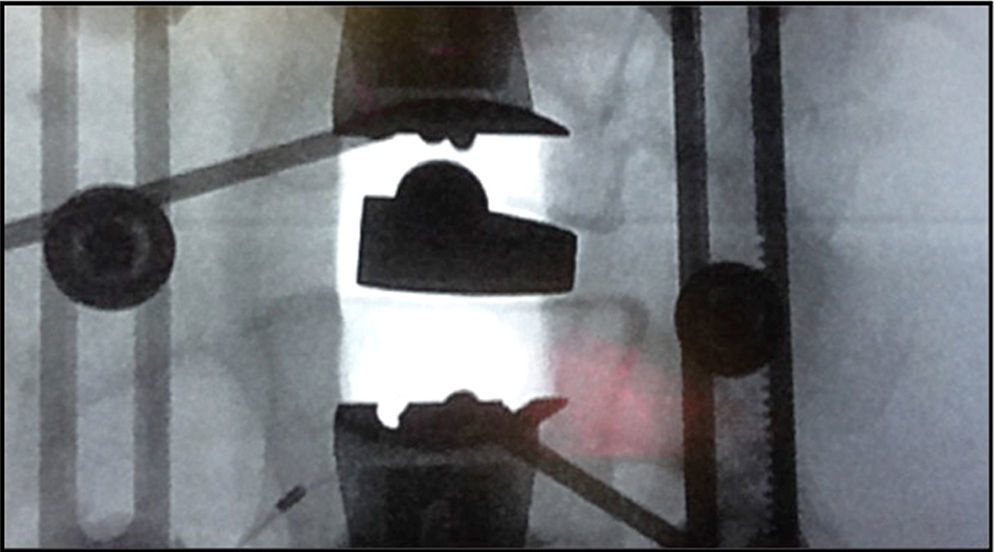
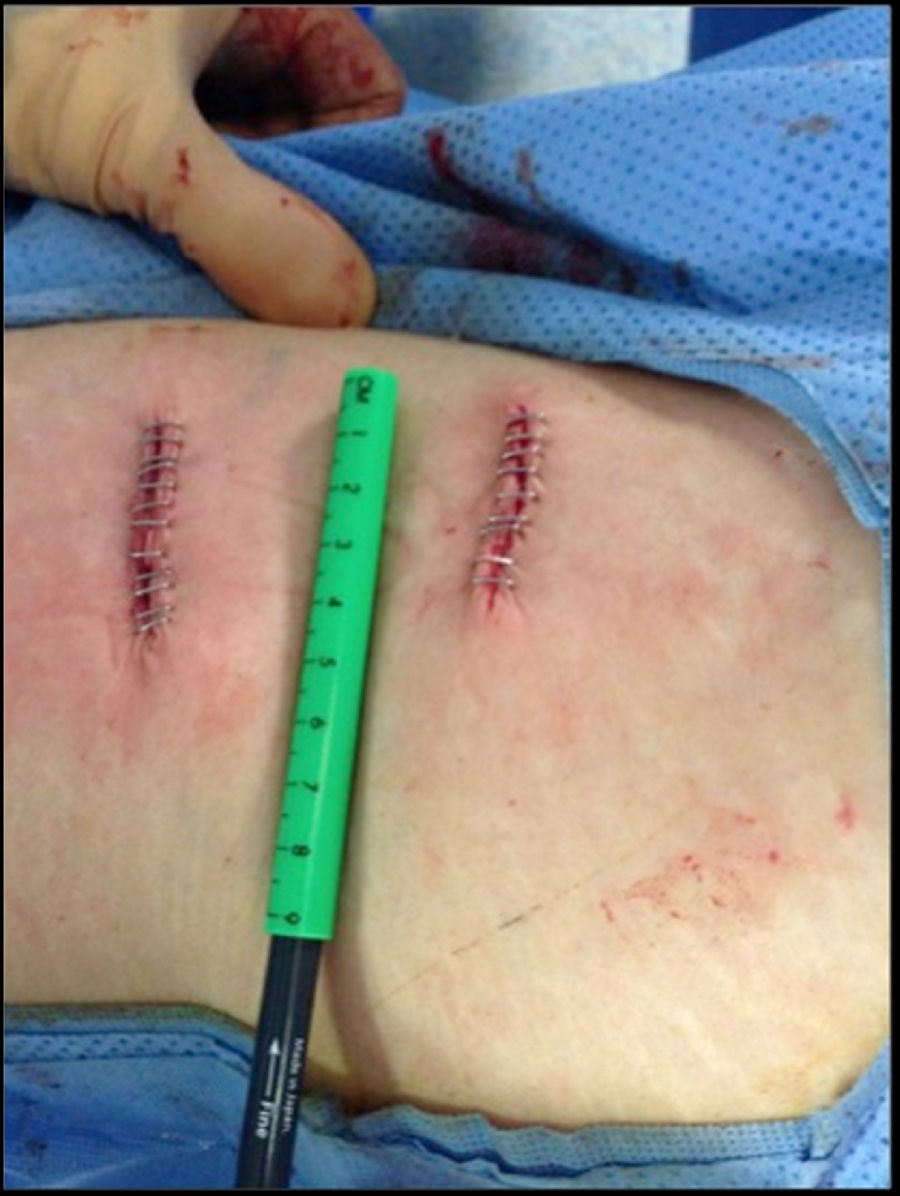
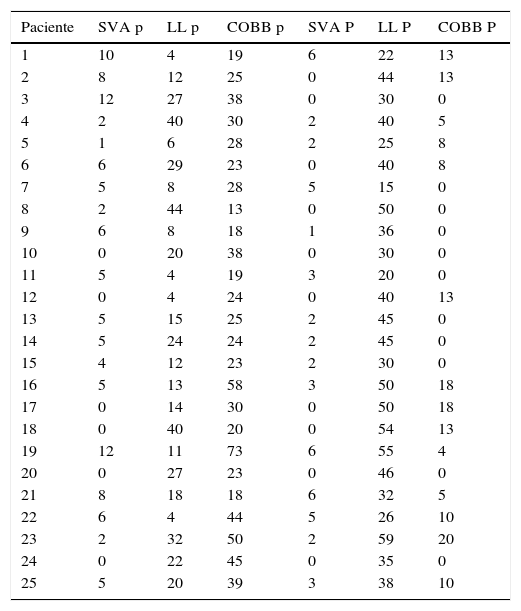
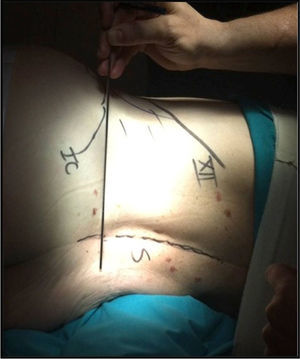
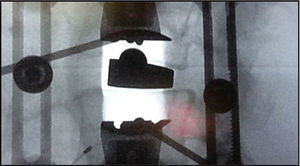
El paciente se coloca en decúbito lateral (fig. 1) sobre una mesa radiotransparente y quebrada en la zona lumbo-sacra. Siempre que sea posible, por la posición de la cresta ilíaca, abordamos la columna lumbar por la concavidad. En casos de curvas importantes se debe tener en cuenta la posición de las arterias segmentarias. En estos casos, realizamos angio-TAC y seguimos los principios de Takata et al.10 Si ponemos en riesgo los vasos, abordamos la columna por su convexidad. Con ayuda del intensificador de imágenes en visión lateral, se marca una línea vertical que cruza el centro del disco intervertebral a intervenir y otra línea horizontal localizada en su punto medio. Se realiza una incisión de unos 3 o 4 cm por la que se pueden abordar hasta 3 niveles. Cuando se abordan 4 niveles hacemos 2 incisiones transversales (fig. 2) centradas en el cuerpo vertebral en lugar de en el disco. Tras la piel y el tejido celular subcutáneo, se abre la fascia de la musculatura oblicua abdominal y los músculos correspondientes (oblicuo mayor, oblicuo menor y transverso), hasta el retroperitoneo. Mediante disección roma con el dedo, se palpan la apófisis transversa de la vértebra superior, el músculo psoas y el disco intervertebral. Bajo control radioscópico se coloca la aguja guía en la posición adecuada y se hace un primer control neurofisiológico. Mediante una serie de dilatadores se obtiene una ventana de trabajo a través del músculo psoas. Nosotros utilizamos el separador Ravine© (K2M), el cual se introduce a través de la aguja situada en el disco intervertebral. Bajo control radioscópico se localiza el lugar donde fijar la primera valva del separador al cuerpo vertebral con un clavo de la misma longitud (fig. 3). A continuación, se retira la aguja del disco intervertebral y se procede a abrir la otra valva y fijarla al otro cuerpo vertebral. Tras colocar fuentes de luz, se pueden palas adicionales con especial cuidado y siempre bajo control neurofisiológico. Una vez localizado el disco intervertebral, se abre el anillo fibroso con el bisturí y se realiza la discectomía. En este punto es imprescindible seccionar bajo control radioscópico el annulus contralateral. Se procede entonces a preparar los platillos vertebrales hasta el hueso subcondral e introducir dilatadores que nos dan idea del tamaño, la longitud y la anchura del implante. Si la deformidad es importante, realizamos la liberación del tercio ipsolateral del LLCA5. Una vez decididas las medidas, se introduce una caja de prueba y se comprueba su colocación bajo control radioscópico, así como la estabilidad primaria de la misma. Se introduce el implante definitivo rellenándolo de matriz ósea desmineralizada (DBM) para facilitar la artrodesis intersomática.
Artrodesis posterior- •
Artrodesis lumbar. Tornillos percutáneos. Utilizando el intensificador de imagen se localizan los pedículos tanto en visión AP como lateral. En AP se deben localizar los pedículos centrados en el cuerpo vertebral. La apófisis espinosa en la línea media y los platillos vertebrales se deben ver como una línea. En la visión lateral se deben apreciar las facetas articulares superpuestas y los platillos como una línea. Se realiza la incisión en la piel, se introduce la aguja de Jamshidy con control radioscópico en las 2 proyecciones, hasta la posición deseada. Se posiciona entonces una aguja flexible que hará de guía. A través de ella se introducen los dilatadores para continuar con la terraja y finalmente con el posicionamiento del tornillo.
Tras la colocación de los tornillos se procede a la liberación MIS de las articulares con motor y a la colocación de DBM para facilitar la fusión a ese nivel.
- •
MIS TLIF L5-S1. Se decide el lado donde realizar esta técnica dependiendo de los hallazgos radiológicos y clínicos. Una vez decidido, se coloca el separador MIS, se resecan las apófisis articulares. Se localiza la raíz L5 y se separa hacia craneal, así como el saco dural protegido por el ligamento amarillo hacia medial. Se localiza el disco L5-S1 y tras hemostasia cuidadosa con bipolar se realiza la discectomía y la colocación de una caja intersomática de la longitud y altura apropiadas.
- •
Tornillos AIS2. Utilizando la incisión MIS del TLIF se localizan los agujeros de conjunción de S1 y S2. Alineada con ellos en el sacro, se realiza una punción. Se introduce la sonda pedicular con una inclinación hacia anterior de 20 grados y hacia caudal de unos 40 grados. Bajo control radioscópico se progresa la sonda. Cada cierto tiempo, se comprueba la correcta trayectoria intraósea. Al llegar a la articulación sacro-ilíaca se aprecia cierta resistencia, lo que hace necesario utilizar el martillo. Cuando completamos este procedimiento se terraja la parte más proximal del orificio creado y se introduce un tornillo ilíaco poliaxial de 8.5mm de diámetro y entre 70 y 90mm de longitud. Las ventajas de la utilización de este tornillo frente al clásico tornillo ilíaco son bien señaladas por Kebaish.11
- •
Artrodesis torácica. En la región torácica realizamos una incisión convencional en la línea media. Se desinsertan los músculos paravertebrales, se identifican las articulares que se resecan con escoplo (para luego utilizarlas como injerto). Siguiendo la técnica de «manos libres» descrita por Kim, Kim et al.12, procedemos a colocar los tornillos pediculares que hayamos planificado previamente.
- •
Colocación de barras e injerto. Tras medir la longitud de las barras, se dan los perfiles adecuados y se realizan las maniobras de corrección necesarias para situar la columna en la posición deseada. Se procede entonces a mezclar el autoinjerto obtenido de las apófisis articulares torácicas con DBM y posicionarlo en la zona posterolateral de la columna torácica.
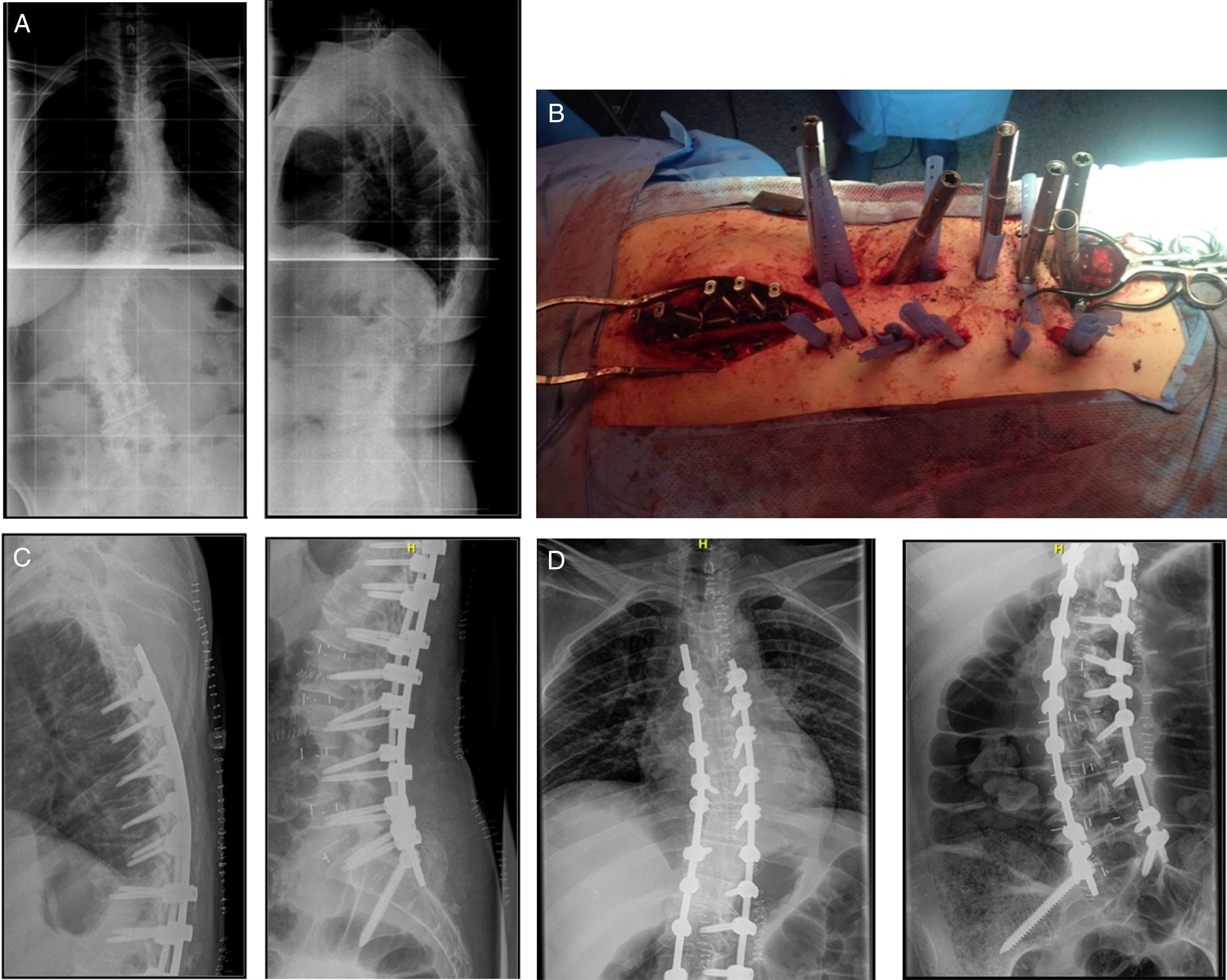
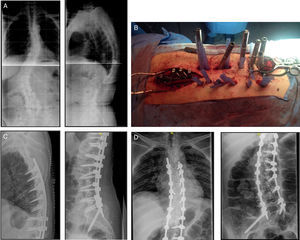
La distribución por sexos fue: 23 mujeres frente a 2 varones. La edad media fue de 70 años (54-84). El alineamiento sagital vertebral preoperatorio fue 5cm, pasando a 2 en el postoperatorio. El ángulo Cobb preoperatorio fue de 31 grados, pasando a 6 grados postoperatorio. Este ángulo se mantuvo constante a lo largo del tiempo. Respecto a la lordosis lumbar, pasó de 18 grados en el preoperatorio a 38 después de la cirugía (fig. 4).
Todos los pacientes fueron clasificados como tipo o clase ii de Mummaneni et al.9
En todos los pacientes se realizó instrumentación posterior excepto en 2, en los que se realizó una vía lateral con cajas «solas» y en otros 2 se utilizaron placas laterales. Asimismo se realizó un TLIF MIS a nivel L5-S1 en todos los casos excepto en 2. La media de cajas laterales implantadas, 3,5. En 13 de los pacientes se realizó fijación al ilíaco mediante un tornillo AIS2. La instrumentación se extendió a la zona torácica en 3 ocasiones.
No hubo en esta serie ninguna lesión motora persistente; sin embargo, se presentaron 10 lesiones sensitivas con parestesias y disestesias en el tercio proximal del muslo y la ingle ipsolateral al lado donde se realizó la técnica XLIF que se resolvieron dentro de los 6 meses siguientes.
Se presentaron 4 complicaciones (16%). Estas las clasificamos como mayores o menores, dependiendo de si hubo necesidad de reintervención o no.
Así se presentaron: una paciente con cifosis de la unión, otro paciente con una movilización de un tornillo pedicular lumbar, una infección urinaria y una movilización de la caja colocada en L5-S1 mediante técnica MIS TLIF. Solo en este último caso fue necesaria su reintervención por presentar una importante radiculopatía poscirugía. Se retiró el implante y se colocó una caja de mayor altura y longitud. En los otros 3 casos no fue necesaria la reintervención quirúrgica.
DiscusiónLa deformidad del adulto es una condición que se define como una deformidad en el plano coronal mayor de 20 grados en un paciente esqueléticamente maduro.
La incidencia de esta patología aumenta de forma exponencial con el paso del tiempo, por lo que se estima que en 2050 el número de pacientes que presenta DA será de un 8,3% de la población mundial2.
La corrección quirúrgica de la deformidad sobre todo en el plano sagital aporta una clara mejoría clínica en los pacientes en los que se ha llevado a cabo3-5.
Sin embargo, la tasa de complicaciones que aparecen en el tratamiento quirúrgico de la DA importante6,7. Así Glassman et al.3, en 434 pacientes intervenidos por DA, obtuvieron un 24,9% de complicaciones. Schwab et al.13 comunican 80 pacientes con al menos una complicación de 953 pacientes intervenidos, lo que constituye un 8,4%. Charosky et al.14 presentan un 13,7% de complicaciones médicas en una serie retrospectiva sobre 306 pacientes. Blamoutier et al.15 nos presentan un 16,1% de complicaciones médicas en una serie de 180 pacientes con DA. Soroceanu et al.16 en 2016 comunican una incidencia del 26,8% de complicaciones. Podemos concluir que, en términos generales, la mitad de los pacientes intervenidos por una DA presentarán una complicación.
Los factores de riesgo para la aparición de alguna complicación en el tratamiento quirúrgico de la DA ha sido examinada por diferentes autores. La transfusión de más de 2 l de sangre, el abordaje y la presencia de más de 3 comorbilidades son factores que junto con la edad se han presentado como directamente relacionados con la aparición de alguna complicación17.
Desde la publicación por parte de Ozgur et al.18 de la técnica XLIF en 2006 hasta nuestros días, son numerosos los trabajos que avalan el uso de esta técnica para diferentes patologías de la columna vertebral. En lo que a la deformidad del adulto se refiere, son varios los autores que comunican resultados muy prometedores. El objeto del tratamiento de la deformidad del adulto mediante técnicas MIS debe ser el mismo que el de la cirugía convencional; es decir: la descompresión de los elementos neurológicos y el realineamiento de la columna, tanto en el plano coronal como sagital. A pesar de que hacen falta más estudios para establecer qué pacientes se pueden beneficiar de un tratamiento MIS de la DA, parece claro que en los pacientes en los que se ha realizado este tipo de intervención la tasa de complicaciones disminuye de forma importante.
En 2008 Anand et al.19 comunican sus primeros 12 pacientes diagnosticados de DA y tratados con técnica cMIS pasando de un Cobb preoperatorio de 18,93 grados a 6,19. No informa de complicaciones aunque presenta un 4% de lesiones motoras y un 25% de sensitivas.
En 2010 hay 4 artículos en los que se comunican las experiencias de los autores en pacientes con DA en los que se ha realizado cirugía MIS. Dakwar et al.20 nos presentan 25 pacientes con en los que se realizó cMIS pasando de un Cobb de 27,9 grados a 6,4 en el postoperatorio. En su serie se presentaron un 8% de complicaciones mayores y un 16% de complicaciones menores. No se presentó ningún caso de lesión motora frente a un 12% de lesiones sensitivas.
Tormenti et al.21 nos comunican 8 casos híbridos, con un Cobb que pasó de 38,9 a 13,4 y una lordosis lumbar de 47,4 a 41,8. Comunican asimismo un 12,5% de lesiones motoras persistentes y un 65% de lesiones sensitivas.
Wang y Mummaneni22 comunican los resultados en 23 pacientes en los que se realizó cMIS. El ángulo Cobb pasó de 31,4 a 11,5 y la lordosis lumbar de 37,4 a 45,5. Los pacientes presentaron una tasa de complicaciones mayores y menores del 26%, con un 12% de lesiones motoras persistentes y un 26% de lesiones sensitivas transitorias.
Finalmente, Anand et al.23 comunican 28 pacientes tratados mediante cMIS. El ángulo de Cobb pasó de 22 grados a 7. Se presentaron un 21% de complicaciones mayores y un 61% de complicaciones menores. Las lesiones motoras persistentes constituyeron el 7% y un 61% de los pacientes presentaron lesiones sensitivas.
En 2011 Acosta et al.24 comunican 36 pacientes intervenidos mediante cMIS. Estos autores nos comunican la mejoría en cuanto a lordosis lumbar se refiere, pasando de un ángulo de 42,1 a uno de 46,2.
Marchi et al.25 en 2012 presentan 8 pacientes tratados mediante cMIS con una mejoría en la lordosis lumbar de 14,9 grados a 40 y una tasa de complicaciones mayores de 12,5%.
Anand et al.26, en 2013, comunican los resultados obtenidos en 71 pacientes diagnosticados de deformidad del adulto e intervenidos mediante XLIF y varios tipos de técnicas de fijación posterior, con un seguimiento de 2 a 5 años. La media de mejoría del ángulo de Cobb en el plano coronal pasó de 25 a 10 y el balance sagital mejoró de 32a 11mm. Los pacientes requirieron 412ml de media y la tasa de complicaciones llegó al 22%.
Phillips et al.27, en 2013, comunican 107 pacientes con DA operados con técnica XLIF. La edad media fue 68 años y los síntomas predominantes fueron el dolor lumbar y radicular. La incidencia de complicaciones fue del 24%. El 13% presentó una complicación mayor.
Wang et al.28 y Tempel et al.29 comunican sus series de pacientes intervenidos en 2014. Los primeros presentan 85 pacientes con cajas solas, cMIS e híbridos, con una clara mejoría en el ángulo de Cobb, sobre todo en construcciones híbridas (de 43 grados a 15). Presentando una tasa de complicaciones de entre el 29 y el 40%. Tempel et al. presentan 26 pacientes, todos ellos tratados de forma «híbrida», con una mejoría del ángulo de Cobb de 41,1 a 12 y una tasa de complicaciones (mayores y menores) del 65%. Estos autores comunican también una tasa de déficits motores del 19% y sensitivos del 12%.
En 2015, Park y La Marca30 comunican 105 pacientes tratados de forma cMIS e híbrida. La mejora en el ángulo de Cobb es muy significativa, pasando de 22,1 a 8,6. Las complicaciones mayores, sumando las correspondientes a cMIS y a la técnica híbrida, fueron un 67%.
En 2016 Kanter et al.31 hacen una revisión de la literatura sobre las técnicas MIS en el tratamiento quirúrgico de la DA. Analizan 39 artículos; 30 de ellos trataron de técnicas MIS. En 6 se describen detalles sobre técnicas MIS y en 3 se trata en términos generales del tratamiento de las DA. Concluyen que las técnicas MIS demuestran que son efectivas en términos de conseguir una adecuada corrección de la deformidad, reduciendo las complicaciones presentadas en la cirugía convencional.
En 2017 Uribe et al.32 llevan a cabo un estudio observacional sobre 2 cohortes de pacientes intervenidos por DA. Uno intervenido de forma abierta y el otro con técnicas mínimamente invasivas. Cada grupo lo formaron 84 pacientes; compararon los resultados en términos clínicos y radiológicos, llegando a la conclusión de que las técnicas MIS en pacientes intervenidos por DA reducen la extensión de la artrodesis, disminuyen la tasa de reintervención, la necesidad de sangre y la estancia hospitalaria sin afectar los resultados finales.
Debemos insistir en que las técnicas MIS no se pueden aplicar a todo tipo de deformidad. Mummaneni et al.9 han desarrollado un algoritmo teniendo en cuenta los parámetros pélvicos, la deformidad y el desequilibrio sagital. Clasifican a los pacientes en 3 clases tipos, siendo los englobados en la clase ii los que más beneficios obtendrían de las técnicas mínimamente invasivas. Con el aumento de la experiencia con la técnica XLIF, el desarrollo de técnicas asociadas de liberación anterior por vía lateral y la utilización de cajas hiperlordóticas (> 20 grados) se ha expandido la utilización de las técnicas MIS incluso en pacientes con deformidades más rígidas y que podríamos clasificar como pacientes con DA clase iii.
En el presente estudio se comunican los resultados radiológicos y las complicaciones acaecidas en una serie retrospectiva de 25 pacientes con DA tratados con técnicas MIS.
En 23 de los 25 casos de realizó un TLIF MIS L5-S1. La elección de esta técnica frente al ALIF a ese nivel se debe al buen comportamiento del implante a ese nivel en fusiones largas. La tasa de complicaciones potencialmente fatales en la técnica (2,5% de lesiones vasculares) ALIF L5-S1, junto con el hecho demostrado de que con el TLIF se obtiene una mayor corrección de la deformidad con menor tiempo operatorio y menor estancia en el hospital, nos ha hecho inclinarnos por la realización de esta técnica frente al ALIF en aquellos casos en que fuera necesaria la fusión del espacio L5-S133.
Como se puede apreciar, los resultados presentados por los diferentes autores son variables, pero coinciden en 2 puntos que merece la pena señalar.
En primer lugar, los resultados tanto clínicos como radiológicos son muy satisfactorios. En este punto, la experiencia propia corrobora este hecho. La mejoría radiológica es más significativa en el plano coronal que en el sagital, en el que, aunque claramente aumenta con la técnica XLIF, la mejoría no es directamente proporcional al número de cajas utilizado. La introducción de cajas hiperlordóticas, así como la liberación anterior por vía lateral de la columna, están proporcionando resultados muy satisfactorios al respecto5.
En segundo término, y aunque no todos, los autores señalados comunican la tasa de complicaciones derivadas de la utilización de técnicas MIS. Los resultados, como se ha podido comprobar, son muy variables. Nuestra experiencia podría añadirse a lo aquí señalado, siendo el número de complicaciones mayores de un 4% y menores del 12%, con una incidencia de alteraciones sensitivas del 40% sin alteraciones motoras. Aunque la tasa de complicaciones puede parecer elevada, hay que afirmar que estas complicaciones son de resolución relativamente sencilla, sin que en ningún caso se ponga en riesgo la vida del paciente. Téngase en cuenta que la incidencia de infección, fístula de líquido cefalorraquídeo o lesiones radiculares fue nula.
En tercero y último lugar, cabe destacar la baja incidencia (4%) de cifosis de la unión en nuestra serie. Definimos este evento siguiendo a Kim y Sravisht34: 1) ángulo Cobb sagital proximal de la unión mayor de 10 grados, y 2) esta medición debe ser al menos 10 grados mayor que el ángulo medido de forma preoperatoria. Esta complicación es frecuente en el tratamiento quirúrgico de la DA. Su incidencia se estima entre el 20 y el 40%34. Se han barajado varios factores como responsables de la aparición de esta complicación. Uno de ellos es, sin duda, la lesión de las partes blandas posteriores en el transcurso de la cirugía. Aunque no hay consenso en este punto, nosotros consideramos con Kanter et al.31 que las técnicas MIS respetan estas estructuras en mayor medida que las híbridas y/o las abiertas, por lo que cabría esperar una menor incidencia de esta complicación cuando se utilizan dichas técnicas. Sin embargo, el caso que, en nuestra serie, presentó cifosis de la unión fue una paciente intervenida mediante cMIS. Es cierto que la paciente era mayor de 55 años, con un elevado índice de masa corporal, marcada osteoporosis y vértebra superior instrumentada en la columna torácica baja, factores estos muy relacionados con la aparición es esta complicación. Como se ha señalado, la incidencia en nuestra serie de esta complicación es baja (4%), aunque similar a la comunicada con autores con amplia experiencia en el tratamiento de DA mediante técnicas MIS35.
Conclusiones- •
La deformidad del adulto es una patología cuya incidencia va en aumento en países desarrollados.
- •
El tratamiento quirúrgico de la DA mejora la calidad de vida de los pacientes.
- •
El tratamiento MIS de la DA obtiene resultados similares a los obtenidos mediante cirugía convencional, con una tasa menor de complicaciones mayores.
- •
Es necesaria la realización de estudios con mayor nivel de evidencia para determinar definitivamente las ventajas de las técnicas MIS en el tratamiento quirúrgico de las DA.
Nivel III.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.