Valorar los resultados de la técnica quirúrgica asistida por artroscopia indicada para el tratamiento de la inestabilidad acromioclavicular crónica (IAC), basada en la fijación coracoclavicular (CC) no-rígida más reconstrucción CC anatómica con aloinjerto tendinoso.
MétodosSe incluyó a los pacientes con IAC intervenidos entre 2008 y 2012. Las valoraciones clínicas se realizaron mediante el SF36, la EVA y el DASH, aplicados en la visita previa a la intervención y en la última visita de seguimiento. El Constant score y la Escala de satisfacción general (0-10) se aplicaron en la última visita de seguimiento. Se valoró el desarrollo de subluxaciones secundarias.
ResultadosSe incluyeron 10 pacientes. Edad media 41años (rango 33-55). En todos los pacientes el tratamiento quirúrgico se indicó cuando el tratamiento conservador fracasó. El tiempo medio transcurrido desde que se produjo la luxación acromioclavicular de alto grado hasta que se llevó a cabo la intervención quirúrgica fue en todos los casos de más de 3semanas, con un promedio de 6,75meses (rango 1,5- 12). Tras un seguimiento medio 25,50 meses (rango 24-30) se apreció una mejoría significativa respecto a los valores preoperatorios en las escalas SF36 físico (de 29,6±3,41 a 59,6±1,98, p<0,001); SF36 mental (de 46,6±3,80 a 56,6±1,89, p<0,001); EVA (de 5,2±2,40 a 1,7±2,07, p=0,022), y DASH (de 63,3±23,56 a 2,6±1,79, p<0,001). El Constant score y la satisfacción general de la última visita de seguimiento fueron 95,6±3,28 y 9,2±0,67, respectivamente. No hubo subluxaciones secundarias.
ConclusiónEl tratamiento de la IAC mediante un dispositivo de suspensión CC y una reconstrucción anatómica de los ligamentos CC asistida por artroscopia puede ofrecer una mejoría significativa de la calidad de vida de los pacientes y representa una estrategia que, al contemplar una fijación CC mecánica primaria, puede minimizar las posibilidades de fracaso y desarrollo de subluxaciones secundarias.
Relevancia clínicaLa técnica descrita representa una alternativa válida para el manejo de los pacientes con inestabilidad acromioclavicular crónica sintomática, ofreciendo buenos resultados a 2años sin complicaciones registradas.
Nivel de evidenciaNivel IV Serie de casos.
To assess the outcomes of the arthroscopy-assisted technique indicated for the treatment of chronic acromioclavicular instability (CAI), based on coracoclavicular (CC) non-rigid fixation plus CC anatomical reconstruction with a tendon allograft.
MethodsThe study included patients with CAI managed surgically between 2008 and 2012. Clinical assessments were made using the SF36, a VAS, and DASH scale, at a visit prior to surgery (VPS) and at the last follow-up visit. The Constant score and the overall satisfaction (0-10) were assessed at the last follow-up visit. Development of secondary subluxations was also evaluated.
ResultsA total of 10 patients were included, with a mean age of 41years (range 33-55). In all patients surgical treatment was indicated after conservative measures failed. The time elapsed from shoulder injury to surgical intervention was more than three weeks in all cases, with a mean of 6.75months (range 1.5-12). At a mean follow-up of 25.50months (range 24-30), a significant improvement was registered as regards the preoperative values of the physical SF36 (from 29.6±3.41 to 59.6±1.98, P<.001); the mental SF36 (from 46.6±3.80 to 56.6±1.89, P<.001); VAS (from 5.2±2.40 to 1.7±2.07, P=.022), and DASH (from 63.3±23.56 to 2.6±1.79, P<.001). The Constant score and the overall satisfaction registered at the last follow-up visit were 95.6±3.28 and 9.2±0.67, respectively. No secondary subluxations were recorded.
ConclusionTreatment of CAI by means of an anatomical reconstruction of the CC ligaments plus an arthroscopically placed CC suspension device, may offer a significant improvement to the quality of life of patients. It could also be used as a strategy that might minimise the possibilities of failure and development of secondary subluxations by adding a CC primary mechanical stabiliser.
Clinical relevanceThe technique described represents a valid alternative for the management of patients with chronic and symptomatic acromioclavicular joint instability, providing good results at two years follow-up, without any complications recorded.
Level of evidenceLevel IV Case series.
Se ha descrito que en la mayoría de los pacientes con antecedente de luxación acromioclavicular (LAC) de alto grado que han sido tratados de forma conservadora se producen una serie de cambios en la orientación anatómica de la escápula que condicionan alteraciones en la trayectoria cinemática de los grupos musculares de la cintura escapulohumeral, que se pueden traducir finalmente en un dolor crónico difícil de tratar1,2.
Estudios biomecánicos han demostrado la importancia que tiene la reconstrucción anatómica de los ligamentos coracoclaviculares (CC) en los casos de LAC de alto grado3. Dicha importancia radica en el hecho de que los ligamentos conoide y trapezoide tienen funciones distintas entre sí, que dependen de su localización y de su orientación anatómica4. Muchas de las estrategias quirúrgicas actualmente aceptadas para el tratamiento de las LAC de alto grado no contemplan la reconstrucción anatómica de los ligamentos CC, y frecuentemente los autores no especifican si dichas técnicas se han empleado en la fase aguda o en la fase crónica, tras la producción de la lesión5,6.
El tratamiento de la inestabilidad acromioclavicular (AC) crónica debe contemplar una reconstrucción de los ligamentos con aporte biológico, ya que se acepta que después de 3semanas tras la lesión los ligamentos CC carecen de potencial de cicatrización7. Las estrategias artroscópicas que se han descrito para el manejo de la inestabilidad AC crónica son no anatómicas8 o bien carecen de una estabilización mecánica primaria9 que proteja al injerto durante el proceso de integración a los túneles óseos.
El objetivo de este estudio fue valorar los resultados clínicos y radiológicos de la técnica quirúrgica asistida por artroscopia ya descrita previamente10, indicada para el tratamiento de la inestabilidad acromioclavicular crónica, basada en la fijación CC no rígida mas reconstrucción CC anatómica con aloinjerto tendinoso.
MétodosDiseño del estudioSe realizó evaluación retrospectiva de una serie de casos estudiada prospectivamente en 2 hospitales de niveliii. Los pacientes diagnosticados de LAC de alto grado (Rockwood III-V) y tratados quirúrgicamente según la técnica JS (reconstrucción anatómica de los ligamentos CC y estabilización CC primaria no rígida) fueron incluidos en el estudio.
El estudio se realizó en concordancia con los estándares éticos planteados en la Declaración de Helsinki (enmendada en octubre de 2013); el nivel de confidencialidad en relación con la protección de datos fue el requerido por las leyes españolas (LOPD 15/1999). Todos los pacientes firmaron un consentimiento informado y aceptaron que la información contenida en sus historias clínicas fuera empleada para los propósitos de esta revisión científica, que pretende exponer los resultados obtenidos mediante el empleo de una técnica quirúrgica previamente descrita.
Población del estudioTodos los registros de la unidad de hombro de estas 2 instituciones, codificados como «luxación acromioclavicular», entre enero de 2008 y enero de 2012 fueron revisados. Se incluyó a los pacientes que cumplieran con los siguientes criterios de inclusión: a)físicamente activos y con una edad comprendida entre 18 y 55años en el momento de la intervención quirúrgica; b)tratados artroscópicamente mediante una reconstrucción anatómica de los ligamentos CC más estabilización CC no rígida; c)tratados y seguidos por el mismo cirujano ortopédico (JS), y d)tratados en fase crónica, ergo pasadas 3 semanas o más desde la producción de la lesión7. Los criterios de exclusión fueron: a)diagnóstico radiográfico de LAC Rockwood I-II, y b)antecedente de lesiones previas en el hombro en cuestión.
Todos los pacientes que cumplieron con estos criterios fueron contactados e invitados a participar en el estudio.
En la unidad de hombro de las 2 instituciones que dieron lugar al estudio se valora de forma sistemática la evolución de los pacientes mediante la aplicación de cuestionarios de calidad de vida validados, motivo por el cual se disponía en la historia clínica de todos los pacientes de la información concerniente a dichos cuestionarios.
Proceso diagnóstico y de indicación quirúrgicaEl diagnóstico realizado en la visita previa a la intervención se llevó a cabo mediante una valoración clínica y radiológica, la cual incluyó una proyección anteroposterior (AP) estricta, una proyección de Zanca, una proyección outlet de Alexander y una proyección axilar. Las lesiones gradoiii y gradov se diferenciaron entre sí en concordancia con lo establecido por Rockwood, mediante la valoración de proyecciones de Zanca estandarizadas. Una LAC fue catalogada como de gradoiii si la distancia CC del hombro lesionado estaba incrementada un 25-100% en relación al hombro contralateral, de gradov si la distancia CC del hombro lesionado estaba incrementada un 100-300% en relación al contralateral, y de gradoiv si en la proyección axilar la clavícula estaba luxada hacia posterior en relación al acromion11.
La indicación del tratamiento quirúrgico fue dirigida solamente por uno de los autores (JS). La indicación del empleo de la técnica asistida artroscópica descrita en esta revisión se llevó a cabo solamente en pacientes con LAC de alto grado en los que habían transcurrido más de 3semanas tras la producción de la lesión. Los pacientes con inestabilidad AC crónica (LAC Rockwood gradoiii-v) fueron informados de la existencia de recomendaciones internacionalmente aceptadas respecto al tratamiento quirúrgico de este tipo de lesiones, una vez que el tratamiento conservador había sido insatisfactorio, ergo el protocolo de rehabilitación dirigido fundamentalmente hacia la estabilización de la escápula no consiguió mejorar la dinámica escapulohumeral y la remisión de la omalgia. De la misma manera, se informó a dicho grupo de pacientes de los riesgos potenciales de una intervención quirúrgica respecto a los principios del procedimiento artroscópico en cuestión, y respecto al tiempo postoperatorio de convalecencia y rehabilitación.
Técnica quirúrgica JSEsta técnica quirúrgica ha sido previamente descrita10.
Los pacientes fueron colocados en posición de silla de playa. Primeramente se realizó una exploración artroscópica del espacio glenohumeral con la finalidad de detectar lesiones asociadas que pudieran requerir tratamiento. Posteriormente se trasladó la visión artroscópica hacia el espacio subacromial, a través del portal lateral.
Se siguió al ligamento coracoacromial (CA) hasta su inserción en la coracoides. Se resecó el tejido sinovial encontrado posterior a la apófisis coracoides.
Preferimos utilizar un aloinjerto de tendón semitendinoso. Su longitud debe ser de unos 12-14cm y su diámetro de unos 4,5-5,5mm. El aloinjerto se prepara mediante la realización de una sutura de Krakow con una sutura de alta resistencia del número 2 (FiberWire, Arthrex, Naples, FL) en cada uno de sus 2 extremos.
Se realizó una incisión transversal, unos 3cm medial al extremo distal de la clavícula, con una longitud de 4cm. Esta incisión se realiza en un punto medio de lo que serían las inserciones nativas de los ligamentos conoide y trapezoide en el aspecto caudal de la clavícula. La inserción nativa del conoide es 4,5cm medial al extremo distal de la clavícula y la del trapezoide 2,5cm y sutilmente anterior a la del conoide4.
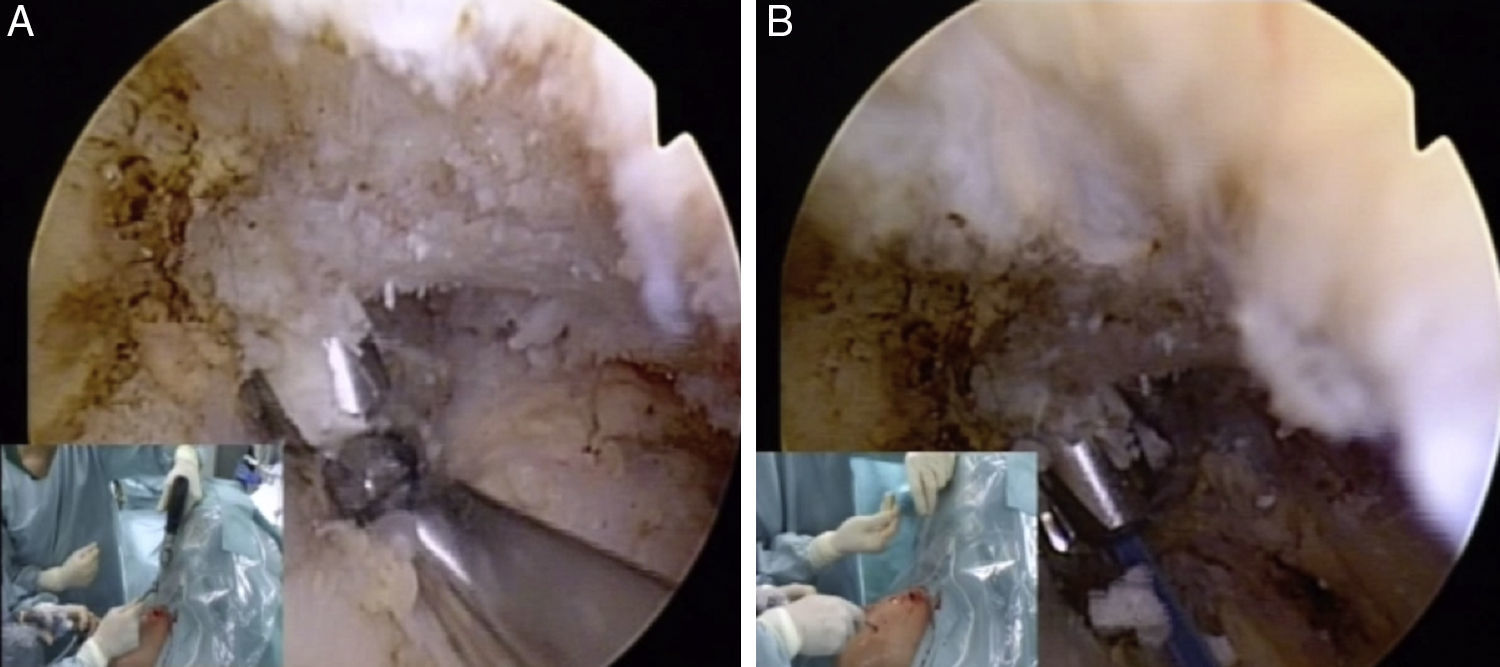
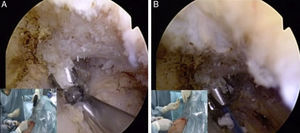
Posteriormente se realizó una sección transversal de la fascia deltotrapezoidea. Bajo visión artroscópica a través del portal lateral, la guía AC de brocado Biomet® (referencia 909511), con una angulación calibrada a unos 80-90°, se colocó en la base de la coracoides, y el tubo deslizante de la guía se localizó en la porción superior de la clavícula, 4,5cm medial a su extremo distal. Se pasa una AK de 2,4mm a través de la guía AC y luego se pasa una broca canulada de 4,5-6mm (dependiendo del diámetro de la plastia) a través de la AK, hasta que se vea aparecer la broca en la porción inferior de la coracoides (fig. 1A). Se retiró la AK, manteniendo la broca canulada en posición. Se pasó una sutura transportadora (1mm-PDS) a través de la broca canulada desde la clavícula hasta la coracoides, y luego se recuperó con un grasper desde el portal anterior (fig. 1B).
Visión subcoracoidea desde el portal lateral. A)Se aprecia la guía AC apoyada en la base de la coracoides, recibiendo la broca canulada que pasa por sobre la AK que inicialmente atravesó tanto la clavícula como la coracoides. B)PDS emergiendo por la broca canulada del túnel del conoide. Dicho PDS se introduce de forma anterógrada desde la clavícula y se recupera con un grasper desde el portal anterior.
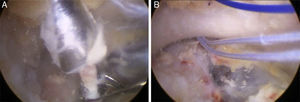
Se ataron dos suturas FiberWire #2 al extremo distal del PDS que pasa a través de la coracoides. Uno de esos FiberWire se utilizará pasa pasar el injerto tendinoso y el otro FiberWire para pasar el dispositivo de suspensión (ZipTight™, referencia 904834, Biomet®, Indiana, EE.UU.). La guía AC se lateraliza para realizar el túnel del trapezoide. Se repite el mismo procedimiento para el túnel clavicular del trapezoide (fig. 2B). Uno de los FiberWire que pasa a través del túnel del conoide es provisionalmente atado con un nudo doble al FiberWire de uno de los extremos del injerto tendinoso. El FiberWire del otro extremo de la plastia es atado provisionalmente con un nudo doble, al PDS que proviene del túnel del trapezoide en la clavícula y sale a través del portal anterior.
Visión subcoracoidea desde el portal lateral. A)Obsérvese la guía AC recibiendo la broca canulada que pasa por sobre la AK del túnel del trapezoide, que solo atraviesa la clavícula. En el fondo se aprecian los 2 FiberWire que fueron pasados por el túnel del conoide, al haber utilizado al PDS como transportador retrógrado. B)Se aprecian los 2 FiberWire emergiendo hacia caudal desde el túnel del conoide, y un PDS que proviene del túnel del trapezoide en la clavícula y que no atraviesa la coracoides. Uno de los 2 FiberWire se empleará para hacer ascender la plastia en sentido retrógrado, y el otro FiberWire se utilizará para hacer ascender el sistema de suspensión CC. El PDS será utilizado para hacer que la plastia se lateralice y ascienda hacia el túnel del trapezoide.
Para poder pasar la plastia a través de los 2 túneles, se tiró del FiberWire que provenía del túnel del conoide en la porción superior de la clavícula. Posteriormente se tiró en dirección craneal del PDS que provenía del túnel del trapezoide en la clavícula, para así poder recuperar el extremo de la plastia que va a rodear la base de la coracoides en su porción lateral, configurando así la morfología anatómica en «V» de la plastia.
Una vez que el injerto ha pasado a través de los 2 túneles claviculares, se ata el ZipTight al FiberWire que está aún libre en el túnel del conoide. Se tira del FiberWire cranealmente para así pasar el ZipTight por el túnel en dirección retrógrada.
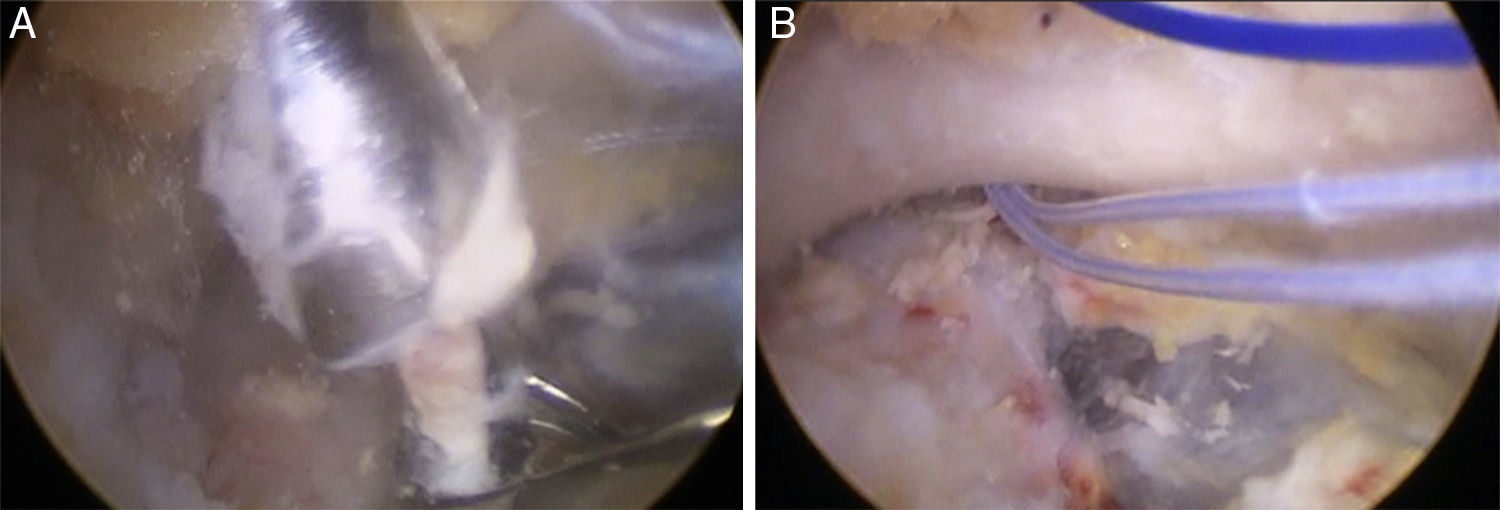
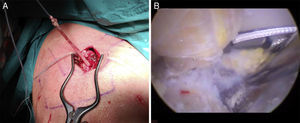
Antes de tensionar el ZipTight, se debe enhebrar la arandela con las suturas deslizantes del sistema (fig. 3A), para así poder hacerla descender hasta que se aplique en la clavícula; posteriormente la plastia se debe fijar en la porción clavicular del túnel del conoide con un tornillo interferencial de biotenodesis de 4,5-5,5mm (del mismo diámetro que el túnel).
A)Visión simple de la cara superior de la clavícula, en la que se aprecia la plastia emergiendo por ambos túneles tras haber sido introducida de forma retrógrada. Obsérvese asimismo la arandela clavicular del sistema de suspensión CC que atraviesa el túnel del conoide. B)Visión subcoracoidea desde el portal lateral una vez finalizado el procedimiento quirúrgico. Obsérvese la plastia saliendo por el túnel del conoide, para luego lateralizarse y ascender hacia el túnel del trapezoide en la clavícula. Obsérvese asimismo el flip de titanio del dispositivo de suspensión que se apoya en la boca coracoidea del túnel del conoide.
Posteriormente los ayudantes deben reducir la articulación AC, empujando al mismo tiempo el codo en dirección craneal y la clavícula en dirección caudal.
El extremo de la plastia que corresponde al trapezoide es fijado con otro tornillo interferencial de biotenodesis de 4,5-5,5mm. Una vez que ambos extremos de la plastia han sido fijados y que el flip del sistema de suspensión se encuentra apropiadamente apoyado en la porción inferior de la coracoides, se fija el ZipTight tirando de forma alterna y en dirección craneal de ambos extremos de la sutura de tracción.
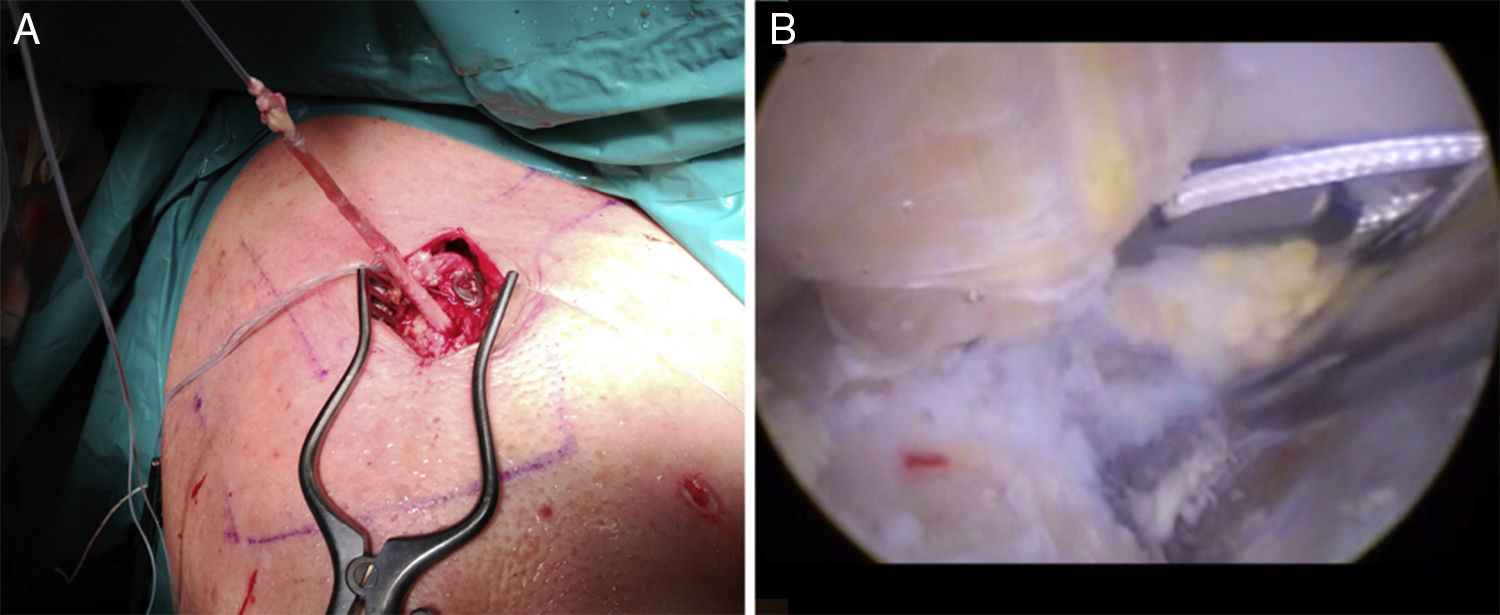
Se reconstruye cuidadosamente la fascia deltrotrapezoidea con un Vicryl de 1,0mm. Finalmente se retira la sutura transportadora del sistema de suspensión (fig. 4B), que salía a través de la porción inferior de la coracoides, y se sutura la piel con un prolene de 4.0.
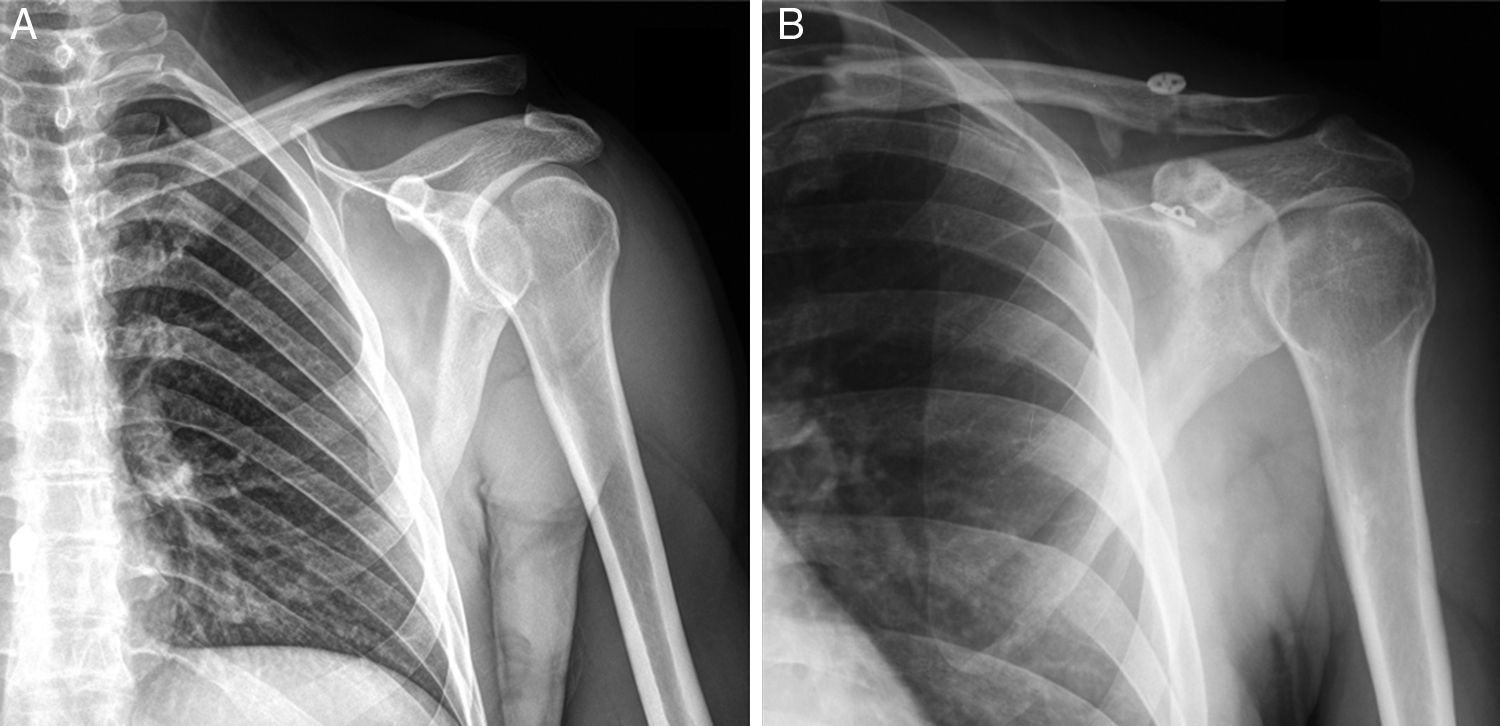
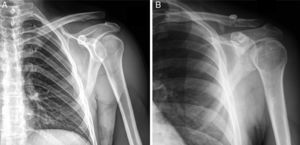
A)Radiografía anteroposterior de hombro izquierdo en la que se aprecia luxación acromioclavicular Rockwood gradov. B)Radiografía anteroposterior de luxación acromioclavicular Rockwood gradov, 24 meses tras intervención quirúrgica mediante dispositivo de suspensión coracoclavicular y reconstrucción anatómica con aloinjerto de los ligamentos coracoclaviculares.
Se mantuvo la extremidad superior en un sling durante 4-6semanas para proteger el período de integración de la plastia a los túneles óseos. Desde los primeros días del postoperatorio se permitió la movilización activa y completa del codo, muñeca y mano. Se permitió la elevación pasiva del hombro hasta no más de 90° en el plano de la escápula. El programa de ejercicios se inició después de la sexta semana del postoperatorio. Se iniciaron movimientos pendulares desde la cuarta semana y el recorrido articular activo se empezó a trabajar a partir de la sexta semana. Los ejercicios de estabilización escapular y potencia se iniciaron una vez que el paciente presentaba un recorrido articular activo, completo e indoloro. El alta laboral sin restricciones se permitió a las 12-16semanas tras la cirugía, y los deportes de contacto o esfuerzos mayores se evitaron durante los primeros 4-6meses tras la intervención. Se informó a los pacientes de que el período de recuperación funcional total podía llevar en total unos 9-12meses.
Valoraciones clínicas y de calidad de vidaLa calidad de vida se valoró mediante:
- a)
El cuestionario de calidad de vida SF3612, validado al español: 1, físico y 2, mental.
- b)
La escala visual analógica (EVA) para valorar el dolor en el hombro en cuestión: correspondiendo el 0 a «no dolor» y el 10 a «el peor dolor imaginable».
- c)
El cuestionario Disabilities of the Arm, Shoulder and Hand (DASH)13 validado al español.
- d)
El Constant score14 validado al español.
- e)
La Escala de satisfacción general (escala numérica continua de 0 a 10, siendo el 0: insatisfecho con resultado obtenido con el tratamiento, y el 10: completamente satisfecho con el resultado obtenido con el tratamiento.
El SF36, la EVA y el DASH fueron aplicados en la visita previa a la intervención y en la última visita de seguimiento (visita realizada después de 2años tras la intervención quirúrgica, una vez obtenido el consentimiento del paciente para los propósitos de dicha visita). El test de Constant y la Escala de satisfacción general fueron solo valorados en la última visita de seguimiento.
Valoraciones radiológicasTodos los pacientes fueron valorados radiológicamente en la última visita de seguimiento (momento en el que se registró prospectivamente la información de cada uno de los casos, una vez que los pacientes aceptaron participar en el estudio). Las valoraciones radiográficas se realizaron sobre la base de proyecciones de Zanca estandarizadas.
Se valoraron el desarrollo de subluxaciones secundarias según los criterios de Rosenorn y Pedersen15, la presencia de hipercorrecciones, la presencia de hundimiento de la arandela clavicular del sistema de suspensión y artrosis AC.
No se calculó la distancia CC. La presencia de inestabilidad horizontal residual fue valorada en la proyección radiográfica de Alexander. Aquellos casos en los que se constató solapamiento del tercio distal de la clavícula por sobre el acromion16 fueron catalogados como de inestabilidad horizontal posquirúrgica residual.
Registro de complicacionesEn la revisión de las historias clínicas se registró el desarrollo de infecciones, molestias cutáneas relacionadas con el implante y capsulitis retráctil.
EstadísticaLa muestra estuvo conformada por todos los pacientes que cumplieron los criterios de inclusión. No se realizó una estimación formal del tamaño muestral previo al estudio.
Las variables continuas se encuentran expresadas como media y desviación estándar (DE) o media y rango. Las variables categóricas se encuentran expresadas como porcentajes y frecuencias. Se empleó el T-test para analizar la diferencia entre las variables cuantitativas (diferencia entre los valores de los cuestionarios registrados en la visita previa a la intervención y los valores registrados en la última visita de seguimiento). El nivel de significación estadística se fijó según lo globalmente aceptado (5% [α=0,05]). Los datos se analizaron mediante el empleo del SPSS 19 (SPSS Inc., Chicago, Illinois).
ResultadosSe incluyó a 10 pacientes con inestabilidad AC crónica, diagnosticados de LAC de alto grado (un Rockwood III, un RockwoodIV y 8 Rockwood V) con una edad media de 41años (rango 33-55). Los 10 pacientes de la muestra eran hombres. La extremidad dominante estuvo afectada en el 80% (8/10) de los casos. Los mecanismos lesionales fueron: 5 accidentes de motocicleta, 5 accidentes deportivos (3 bicicleta, 2 esquí). En el 100% (10/10) de los pacientes de esta serie el tratamiento quirúrgico se indicó como «de rescate» una vez que el tratamiento conservador había fallado. En el 90% (9/10) de los casos los pacientes fueron recibidos en la unidad de hombro pasadas 3 semanas tras la lesión, motivo por el cual el tratamiento en fase aguda tuvo que ser desestimado de entrada. El tiempo medio transcurrido desde que se produjo la LAC de alto grado hasta que se llevó a cabo la intervención quirúrgica fue en todos los casos de más de 3semanas, con un promedio de 6,75meses (rango 1,5-12). El tiempo medio transcurrido desde la intervención quirúrgica hasta la última visita de seguimiento fue de 25,50±5,94meses (rango 24-30). Se diagnosticaron y trataron lesiones glenohumerales asociadas en el 20% (2/10) de los pacientes: una lesión de Bankart y una lesión de Slap tipoii. La lesión de Bankart fue manejada mediante reinserción labral con 3 ancjales anteriores, y la lesión de Slap se trató mediante reinserción superior del labrum con un anclaje posterior a la porción larga del bíceps. No se estratificaron los resultados clínicos en el grupo, de acuerdo a si se trataron o no lesiones glenohumerales asociadas a la inestabilidad acromioclavicular.
Valoraciones clínicas y de calidad de vidaLos resultados clínicos y de calidad de vida se reflejan en la tabla 1.
Resultados clínicos y de calidad de vida
| Evaluaciones de calidad de vida | Visita previa a la intervención | Última visita de seguimiento | p |
|---|---|---|---|
| SF36 Físico, media (DE) | 29,6 (3,41) | 59,6 (1,98) | 0,000 |
| SF36 Mental, media (DE) | 46,6 (3,80) | 56,6 (1,89) | 0,000 |
| EVA, media (DE) | 5,2 (2,40) | 1,7 (2,07) | 0,022 |
| DASH, media (DE) | 63,3 (23,56) | 2,6 (1,79) | 0,000 |
| Constant score, media (DE) | − | 95,6 (3,28) | − |
| Satisfacción general, media (DE) | − | 9,2 (0,67) | − |
No se registraron subluxaciones secundarias, así como tampoco hipercorrecciones, ni hundimiento de la arandela clavicular del sistema de suspensión. No hubo evidencia radiológica de artrosis AC en ninguno de los casos.
Hubo evidencia de inestabilidad horizontal posquirúrgica residual en el 20% (2/10) de los casos.
ComplicacionesNo se documentaron infecciones, molestias cutáneas relacionadas con el implante o capsulitis retráctil.
DiscusiónLa técnica asistida por artroscopia indicada para el tratamiento de la inestabilidad AC crónica descrita en la presente revisión contempla las ventajas inherentes a la cirugía mínimamente invasiva, evita las alteraciones biomecánicas relacionadas con las fijaciones metálicas rígidas, biomecánicamente ofrece una mayor resistencia al desplazamiento secundario que las técnicas no anatómicas y que las técnicas que solo contemplan la utilización de injerto sin dispositivo de estabilización mecánica, y evita el efecto de cizallamiento óseo que se ha relacionado con los loops subcoracoideos con sutura. En la serie de pacientes descrita en la presente revisión se han registrado resultados clínicos excelentes, ya que se evidenció una mejoría significativa con respecto a los valores preoperatorios de los instrumentos de medición.
Con relación a la estrategia de reconstrucción a considerar, estudios biomecánicos han demostrado que el ligamento CA empleado en la técnica de Weaver Dunn ofrece una resistencia a la traslación vertical inferior a la que ofrecen las reconstrucciones CC anatómicas con injerto tendinoso17. La técnica artroscópica descrita por Lafosse et al.18 indicada para el tratamiento de la inestabilidad AC tanto aguda como crónica, en la que se propone la transferencia del ligamento CA para sustituir a los ligamentos CC rotos, biomecánicamente podría comportar dicha desventaja biomecánica. Por otro lado, Yoo et al.19 recientemente describieron una técnica anatómica de reconstrucción CC en la que realizan túneles óseos en las huellas nativas de los ligamentos CC. Dicha técnica no contempla la utilización de un estabilizador mecánico primario que proteja al injerto durante el proceso de integración a los túneles óseos, motivo por el cual se podría inferir que sus reconstrucciones podrían ser propensas a fuerzas distractoras que podrían a su vez comprometer la reducción AC inicialmente obtenida. La técnica quirúrgica indicada para el tratamiento de la inestabilidad AC crónica descrita en nuestra revisión proporciona una fijación CC primaria y restaura la anatomía mediante la reconstrucción de los ligamentos CC con túneles óseos realizados en sus localizaciones nativas, haciendo que esta propuesta de reconstrucción sea quizás más próxima que otras a los conceptos biomecánicos aceptados hoy día. En ninguno de los casos de nuestra serie hemos observado subluxaciones secundarias en las valoraciones radiológicas realizadas tras al menos 24meses desde la intervención quirúrgica.
Con relación a la estabilidad primaria de la fijación y a la posibilidad de desarrollar desplazamientos secundarios, una de las ventajas que ofrece una reconstrucción CC anatómica más un dispositivo de suspensión CC es que se combina una estabilización mecánica primaria y no rígida con una estabilización biológica definitiva que estará representada por el aloinjerto una vez integrado al hueso. En la técnica abierta no anatómica descrita por LaPrade e Hilger9, en la que proponen el uso de un injerto de semitendinoso que pasa a través de un túnel en la clavícula y otro en la coracoides, que no incluye ninguna estabilización mecánica primaria, y no tiene en consideración la localización anatómica de los ligamentos CC; dichos autores reconocen que en algunos pacientes se puede producir una elongación de la plastia, generando como consecuencia una subluxación AC secundaria.
Con relación al método de fijación de la reconstrucción en la coracoides, se ha descrito que los loops subcoracoideos con sutura se tienden a subluxar hacia anterior, debido a la pendiente de ascenso que presenta la porción mas caudal de la base de la coracoides20. También se ha demostrado que la utilización de dichos loops subcoracoideos con sutura puede suponer un efecto de cizallamiento deletéreo sobre el hueso coracoideo21. La técnica quirúrgica empleada en esta serie evita este riesgo potencial, al contemplar la realización de túneles óseos tanto en la clavícula como en la coracoides, y tanto para el injerto tendinoso como para el sistema de suspensión CC. Ha de reconocerse que la realización del túnel en la apófisis coracoides comporta un riesgo teórico de producción de fractura si la localización del túnel no es adecuada. Es por ello que para garantizar la seguridad y la reproductibilidad del procedimiento, la técnica que describimos en esta revisión solo debería ser contemplada por cirujanos artroscópicos experimentados.
Con relación al abordaje de la apófisis coracoides, algunos autores proponen una incisión cutánea directa sobre la punta de la misma, para luego realizar disección roma y localización de la base para así poder ubicar la guía de brocado22. Estas técnicas se llevan a cabo «a ciegas» y por ende carecen de la precisión que una visualización directa puede ofrecer. Para garantizar una correcta visualización de la porción inferior de la base de la coracoides se han descrito numerosas técnicas artroscópicas que facilitan la realización de los túneles y el posicionamiento de los implantes9. El acceso glenohumeral contempla la necesidad de liberar los ligamentos glenohumeral superior y medio para así poder acceder a la apófisis coracoides23, mientras que el acceso subacromial a la coracoides, que fue el empleado en todos los pacientes de esta serie, tiene la ventaja sobre el acceso glenohumeral de que no contempla el potencial efecto deletéreo que puede comportar la liberación de los ligamentos glenohumerales superior y medio.
Con respecto a las ventajas que puede ofrecer la cirugía artroscópica por sobre la cirugía abierta en casos de inestabilidad AC crónica, es que las lesiones glenohumerales asociadas pueden ser diagnosticadas y tratadas. Algunos autores han reportado que la incidencia de lesiones asociadas a las LAC de alto grado puede ser de hasta un 30%24. En nuestra serie se diagnosticaron y trataron lesiones glenohumerales asociadas en el 20% (2/10) de los pacientes: una lesión de Bankart y una lesión de Slap tipoii. Es importante tener en cuenta que el procedimiento descrito es «asistido por artroscopia», y que por ende reviste suma importancia el asegurar que no haya interposición de la fascia deltotrapezoidea entre la clavícula y el acromion, cosa que solo puede llevarse a cabo mediante la realización de un miniabordaje justo por encima de la articulación AC. Una vez conseguida la reducción anatómica de la articulación AC, la fascia deltotrapezoidea debe ser cuidadosamente reconstruida para de esta forma garantizar una adecuada estabilidad vertical de la articulación.
Los resultados que derivan de nuestro estudio tienen la fortaleza de que parten de un grupo de pacientes homogéneo en cuanto a características demográficas basales, diagnosticado y tratado por solo uno de los autores (JS). Como limitaciones metodológicas se han de mencionar el diseño retrospectivo del estudio, el limitado número de pacientes, el hecho de que no se contempla un grupo comparativo y el hecho de que para la valoración del resultado radiológico final no se calculó la distancia coracoclavicular, motivo por el cual este valor no pudo ser comparado con el del lado contralateral.
ConclusionesA partir de los resultados obtenidos en la revisión de esta serie, se concluye que el tratamiento de la inestabilidad acromioclavicular crónica sintomática mediante un dispositivo de suspensión coracoclavicular y una reconstrucción anatómica de los ligamentos coracoclaviculares asistida por artroscopia puede ofrecer una mejoría significativa de la calidad de vida de los pacientes, y representa una estrategia que al contemplar una fijación coracoclavicular mecánica primaria puede minimizar las posibilidades de fracaso y desarrollo de subluxaciones secundarias.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.