Describir la frecuencia de manifestaciones cutáneas extraglandulares en pacientes con síndrome de Sjögren primario. Determinar el perfil clínico y de laboratorio de los pacientes que presentan estas manifestaciones en comparación con aquellos que no las presentan.
Materiales y métodosSe analizaron los datos de los pacientes incluidos en la base GESSAR (Grupo de Estudio Síndrome de Sjögren de la Sociedad Argentina de Reumatología). Para la comparación entre grupos, los controles se seleccionaron en forma aleatoria con una relación casos:controles de 1:4. A su vez, se compararon los pacientes con púrpura con los controles.
ResultadosSesenta y siete (14,1%) de los 474 pacientes incluidos en la base de datos tuvieron manifestaciones cutáneas extraglandulares. De ellos, el 58% tuvo púrpura. La artritis, la neuropatía, el descenso de C3 y de C4, y la crioglobulinemia fueron estadísticamente más frecuentes en los casos en comparación con los controles; sin embargo, no se encontró asociación independiente con ninguna de estas variables. En lo que respecta a púrpura, la artritis, la neuropatía periférica, la anemia, el descenso de C3 y de C4, anti-La y crioglobulinemia fueron estadísticamente más frecuentes en comparación con los controles. Solo el descenso de C4 y la positividad de crioglobulinas se asociaron en forma independiente a la presencia de púrpura.
ConclusiónEl 14% de los pacientes presentaron manifestaciones cutáneas extraglandulares. La púrpura fue la manifestación más frecuente. Esta se asoció en forma independiente con el descenso de C4 y la presencia de crioglobulinas.
To describe the frequency of extra-glandular cutaneous manifestations in patients with primary Sjögren's syndrome. To determine the clinical and laboratory profile of patients who present with these manifestations compared to those who do not.
Materials and methodsA study was made of patients included in GESSAR database (Sjögren Syndrome Society of Argentina Rheumatology Study Group) were analyzed. For the comparison between groups, the controls were randomly selected, with a case:control ratio of 1:4. Patients with purpura were compared with controls.
ResultsA total of 67 (14.1%) of the 474 patients included in the database had extra-glandular cutaneous manifestations. Of them, 58% had purpura. Arthritis, neuropathy, a decrease in C3 and C4 levels, and the presence of cryoglobulins, were statistically more frequent in cases compared to controls, although there was no independent association found with any of these variables. As regards purpura, arthritis, peripheral neuropathy, anaemia, decrease in C3 and C4, anti-La, and cryoglobulinemia were statistically more frequent compared to controls. Only the decrease in C4, and the presence of cryoglobulins were independently associated with the presence of purpura.
ConclusionExtra-glandular cutaneous manifestations were observed in 14% of the patients. Purpura was the most frequent cutaneous manifestation. This was independently associated with decreased C4 and the presence of cryoglobulins.
El síndrome de Sjögren primario (SSp) es una enfermedad autoinmune sistémica que se caracteriza por la presencia de xeroftalmia y xerostomía, debido a la infiltración de las glándulas lagrimales y salivales por células linfoplasmocitarias, pudiendo afectar otros órganos, como la piel1-3.
Si bien el compromiso cutáneo más frecuente es la xerodermia, el compromiso extraglandular de la piel es una manifestación distintiva de la enfermedad. Se han descrito entidades como la vasculitis, el eritema anular, el síndrome de Sweet y el eritema nudoso. Entre ellas, la vasculitis cutánea es de particular relevancia dada su frecuencia y valor pronóstico. La aparición de lesiones purpúricas en las extremidades inferiores muestra la existencia de un proceso vasculítico asociado con el síndrome de Sjögren (SS); aunque la vasculitis también puede presentarse como nódulos cutáneos, úlceras o lesiones urticariformes. La vasculitis de pequeños vasos afecta principalmente la piel y se caracteriza histológicamente por infiltrado neutrofílico (vasculitis leucocitoclástica) o linfocítico1,2,4-7. La púrpura fue reportada en aproximadamente el 10% de pacientes con SSp y diferentes estudios han mostrado que su presencia, al momento del diagnóstico, acarrea un mayor riesgo de viraje a linfoma2-5,8,9. En diferentes estudios se ha observado que las manifestaciones cutáneas predominan en pacientes de género femenino, asociadas a otras manifestaciones clínicas o de laboratorio, como neuropatía periférica, presencia de anticuerpos anti-Ro/SSA y anti-La/SSB, gammapatía monoclonal, crioglobulinemia e hipocomplementemia2-7,10.
Dada la ausencia de datos reportados en la literatura respecto a esta manifestación en pacientes con SSp en Argentina, el objetivo primario de este estudio fue describir la frecuencia de manifestaciones cutáneas extraglandulares en una cohorte de pacientes con SSp incluidos en la base de datos del Grupo de Estudio de Síndrome de Sjögren de la Sociedad Argentina de Reumatología (GESSAR). El objetivo secundario fue determinar el perfil clínico y de laboratorio que presentan los pacientes con estas manifestaciones en comparación con aquellos pacientes que no las presentan.
Materiales y métodosPacientesSe incluyeron pacientes mayores de 18 años con diagnóstico de SSp según los criterios clasificatorios americano-europeos 2002, que se encuentran registrados en la base de datos GESSAR. Se excluyeron pacientes con otras enfermedades del tejido conectivo: artritis reumatoide, lupus eritematoso sistémico, esclerodermia, polimiositis, dermatomiositis, síndrome de superposición y enfermedad mixta del tejido conectivo.
Tipo de estudio y diseñoPara responder el objetivo primario se realizó un estudio observacional, descriptivo y longitudinal. Para responder el objetivo secundario se utilizó un diseño de casos y controles. Los controles (pacientes sin manifestaciones cutáneas extraglandulares) fueron seleccionados en forma aleatoria y se compararon con los casos (pacientes con manifestaciones cutáneas extraglandulares), con una relación casos/controles de 1:4.
Recolección de datosSe utilizó la base de datos multicéntrica GESSAR la cual tiene como objetivo primario estimar la frecuencia de las manifestaciones glandulares y extraglandulares del SSp en población latinoamericana y, además, estimar el porcentaje de pacientes con SSp tipoi y tipoii. Dicha base fue elaborada con la asesoría de profesionales del ámbito nacional e internacional, con amplia experiencia en SS. El registro y almacenamiento de los datos se lleva a cabo en formato electrónico mediante una aplicación informática. Esta aplicación contiene filtros y diálogos de ayuda para optimizar la fiabilidad de los datos. Participan en la misma, médicos pertenecientes a centros especializados en reumatología, tanto del ámbito público como del privado, de diferentes provincias del país. Para ser incluidos, los pacientes deben cumplir con los criterios americano-europeos 2002 para SSp y encontrarse bajo seguimiento activo por el médico tratante. Se incorporan los datos de todas las manifestaciones secundarias a la enfermedad que el paciente presenta durante el transcurso de la misma y cada 12 meses se actualizan, incorporándose las manifestaciones nuevas que hayan surgido en el transcurso de ese lapso de tiempo. Los pacientes deben firmar su consentimiento informado previo a la inclusión de la información. La base se encuentra incorporada al Registro Nacional de Protección de Datos Personales.
Para la realización de este estudio, se recabó la siguiente información de la base de datos: características demográficas (edad, género y tiempo de evolución de la enfermedad). La presencia de manifestaciones cutáneas extraglandulares fue considerada como variable dependiente (púrpura, vasculitis urticariana, petequias, úlceras cutáneas, eritema multiforme, eritema nudoso y eritema anular) y las manifestaciones clínicas y serológicas detalladas a continuación, como variables independientes: parotidomegalia, compromiso músculo-esquelético (artralgias, artritis, miositis), manifestaciones cardiovasculares (fenómeno de Raynaud, pericarditis, miocarditis), manifestaciones respiratorias (neumonitis intersticial, alveolitis linfocítica, fibrosis pulmonar, derrame pleural), manifestaciones gastrointestinales (dismotilidad esofágica, gastritis crónica atrófica, enfermedad de Crohn, colitis ulcerosa, cirrosis biliar primaria, hepatitis autoinmune, colangitis esclerosante), manifestaciones renales (acidosis tubular renal, glomerulonefritis), manifestaciones neurológicas (neuropatía, meningitis, compromiso neurocognitivo, mielitis transversa, vasculitis del sistema nervioso central), manifestaciones hematológicas (anemia, leucopenia, trombocitopenia, linfoma). Se investigó la presencia de hipergammaglobulinemia mono, oligo y policlonal, factor reumatoide, factor antinuclear, anticuerpos anti-Ro/SSA, anti-La/SSB, crioglobulinas, y descenso del complemento (C3-C4).
Análisis estadísticoLas variables continuas fueron reportadas como media y desvío estándar (DE) o mediana y rango intercuartil (RIQ), según distribución y tamaño muestrales. Las variables categóricas fueron reportadas en porcentajes. Para el análisis bivariado se utilizó, para las variables continuas: test de Student o Mann Whitney, según distribución y tamaño muestral. Las variables categóricas se analizaron mediante Chi-cuadrado o test exacto de Fisher, según la tabla esperada de distribución de frecuencias. Se realizó análisis multivariable de regresión logística, tomando las manifestaciones cutáneas como variable dependiente. Se realizó un subanálisis comparativo con los controles, considerando la púrpura como variable dependiente.
Reparos éticosLa base de datos multicéntrica GESSAR se encuentra aprobada por un Comité de Ética independiente y sujeta a las normas internacionales de investigación de Helsinki de la Asociación Médica Mundial. Los pacientes deben otorgar y firmar un consentimiento informado previo a la inclusión de sus datos en la base.
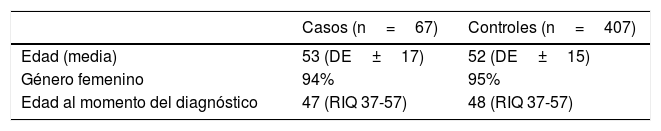
ResultadosSe incluyeron 474 pacientes, 67 de los cuales tuvieron manifestaciones cutáneas extraglandulares. La media de edad de los casos fue de 53 años (DE±17) y el 94% de ellos, de género femenino. En la tabla 1 se describen las características demográficas. No se encontraron diferencias estadísticamente significativas en cuanto a edad, género y tiempo de evolución de la enfermedad entre los casos y los controles.
De los 67 pacientes con manifestaciones cutáneas extraglandulares, el 58% (n=39) presentó púrpura, el 19% (n=12) urticaria, el 19% (n=12) petequias, el 16% (n=11) úlceras, el 10% (n=7) nódulos subcutáneos, el 4% (n=3) eritema multiforme, el 4% (n=3) eritema nudoso y el 3% (n=2) eritema anular. Cabe destacar que en nuestra cohorte de pacientes con SSp, 15 de los 67 pacientes con manifestaciones cutáneas presentaron 2 o más manifestaciones durante el curso de su enfermedad.
Se obtuvo el resultado anatomopatológico de las biopsias de 18 pacientes con manifestaciones cutáneas; de ellas, 16 correspondían a vasculitis leucocitoclástica, una a vasculitis linfocítica y una a granuloma anular.
Asociación entre manifestaciones cutáneas y compromiso clínico-inmunológicoAl comparar las manifestaciones clínicas recabadas de la base de datos, tanto por sistemas como en cada una de ellas en particular, se encontró una frecuencia significativamente mayor de artritis y de neuropatía en los casos versus los controles en el análisis univariado (tabla 2).
Análisis bivariado entre pacientes con y sin manifestaciones cutáneas
| Casos (n=67) | Controles (n=407) | OR | IC 95% | Valor de p | |
|---|---|---|---|---|---|
| Artritis | 47% | 31% | 1,98 | 1,14-3,44 | 0,01 |
| Neuropatía | 21% | 9% | 2,55 | 1,24-5,24 | <0,01 |
| Descenso de C4 | 34% | 18% | 2,32 | 1,21-4,45 | <0,01 |
| Descenso de C3 | 25% | 10% | 3 | 1,42-6,27 | <0,01 |
| Crioglobulinemia | 27% | 9% | 3,6 | 1,4-9,4 | <0,01 |
Al analizar las alteraciones de laboratorio, se observó una frecuencia significativamente mayor en el descenso de C4, descenso de C3 y positividad de crioglobulinas en los casos versus los controles (tabla 2).
En el análisis multivariable no se encontró asociación independiente entre las manifestaciones cutáneas y ninguna de las variables mencionadas, ya sean clínicas o de laboratorio.
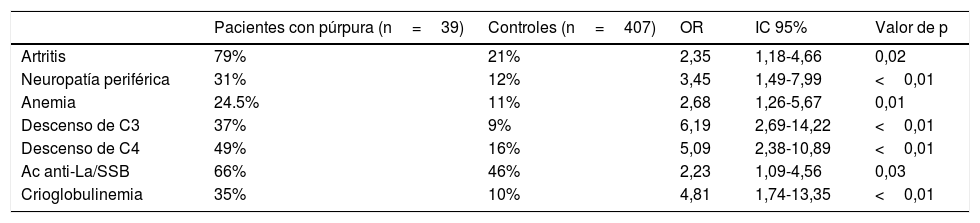
Asociación entre púrpura y compromiso clínico-inmunológicoRespecto a las manifestaciones clínicas, los pacientes con púrpura presentaron una frecuencia significativamente mayor que los controles de artritis, neuropatía periférica y anemia de trastornos crónicos, en el análisis univariado (tabla 3).
Análisis bivariado entre pacientes con púrpura y sin manifestaciones cutáneas
| Pacientes con púrpura (n=39) | Controles (n=407) | OR | IC 95% | Valor de p | |
|---|---|---|---|---|---|
| Artritis | 79% | 21% | 2,35 | 1,18-4,66 | 0,02 |
| Neuropatía periférica | 31% | 12% | 3,45 | 1,49-7,99 | <0,01 |
| Anemia | 24.5% | 11% | 2,68 | 1,26-5,67 | 0,01 |
| Descenso de C3 | 37% | 9% | 6,19 | 2,69-14,22 | <0,01 |
| Descenso de C4 | 49% | 16% | 5,09 | 2,38-10,89 | <0,01 |
| Ac anti-La/SSB | 66% | 46% | 2,23 | 1,09-4,56 | 0,03 |
| Crioglobulinemia | 35% | 10% | 4,81 | 1,74-13,35 | <0,01 |
Al evaluar los resultados del laboratorio inmunológico, se observó una frecuencia significativamente mayor en los pacientes con púrpura en el descenso de C3, descenso de C4, anticuerpos anti-La/SSB y crioglobulinemia, en el análisis univariado (tabla 3).
En el análisis multivariable, el descenso de C4 (OR: 4,8; IC 95%: 1,6-13,9, p<0,05) y la positividad de crioglobulinas (OR: 4,8; IC 95%: 1,4-16,3, p<0,05) se asociaron en forma independiente y estadísticamente significativa a la presencia de púrpura.
DiscusiónLas lesiones cutáneas son con frecuencia un signo de enfermedad subyacente y pueden ser de gran ayuda para arribar al diagnóstico de una enfermedad sistémica, como por ejemplo las enfermedades del tejido conectivo. El lupus eritematoso sistémico es la enfermedad del colágeno que presenta en forma más característica manifestaciones en la piel. El SSp es otra enfermedad que puede presentar compromiso cutáneo. Las lesiones pueden ser distinguidas como no vasculitis y vasculitis. Entre las lesiones no vasculitis se observó que la fotosensibilidad y la sequedad de la piel (xerosis) son muy comunes en pacientes con SSp, mientras que entre las lesiones por vasculitis la más frecuente es la púrpura palpable11,12.
Este estudio tuvo como objetivo describir la frecuencia de manifestaciones cutáneas extraglandulares en pacientes con SSp y determinar el perfil de manifestaciones clínicas y de laboratorio que presentan estos pacientes comparados con aquellos que no tienen dichas manifestaciones. Se observó una frecuencia de dicho compromiso del 14%, siendo la púrpura la forma más frecuente, seguida por la urticaria y las petequias.
En similitud con nuestro estudio, Ramos-Casals et al. reportaron en el 2004 una frecuencia del 16% de manifestaciones cutáneas en una cohorte de 558 pacientes. De ellos, el 58% presentó vasculitis cutánea, siendo la púrpura palpable la forma de expresión más comúnmente hallada. Observaron que los pacientes con vasculitis cutánea tenían una mayor frecuencia de afectación articular, neuropatía periférica, fenómeno de Raynaud, compromiso renal, anticuerpos antinucleares, factor reumatoide, anticuerpos anti-Ro/SSA y necesidad de hospitalización, en comparación con los pacientes con SSp sin vasculitis. Esto muestra la presencia de una enfermedad más severa y con mayor compromiso sistémico en estos casos13,14.
Bernacchi et al. publicaron en 2004 un estudio en el que se incluyeron 93 pacientes de 9 centros de Italia. A diferencia de nuestro trabajo, los pacientes incluidos tenían diagnóstico de SSp (n=62) y SS secundario (n=31). Observaron una frecuencia mayor de vasculitis cutánea y de eritema anular en comparación con la observada en nuestra cohorte de pacientes15.
Quartuccio et al. publicaron en 2015 un estudio en el que evaluaron las diferencias clínicas y de laboratorio entre los pacientes con púrpura crioglobulinémica y aquella asociada a hipergammaglobulinemia en una cohorte multicéntrica de pacientes con SSp. Un total de 652 pacientes fueron incluidos en este estudio. Los resultados revelaron que la neuropatía periférica, el descenso de C4, la leucopenia, la hipergammaglobulinemia monoclonal y la presencia de anticuerpos anti-La se observaron con mayor frecuencia en pacientes con vasculitis crioglobulinémica, mientras que el factor reumatoide, la leucopenia, la hipergammaglobulinemia monoclonal y los anticuerpos anti-Ro se asociaron significativamente con vasculitis asociada a hipergammaglobulinemia. El linfoma solo se asoció con vasculitis crioglobulinémica16. Si bien este trabajo tiene un objetivo diferente al nuestro, también plantea que las diferencias en los mecanismos inmunológicos implicados en este tipo de compromiso tendrían implicaciones pronósticas.
Por otro lado, encontramos 2 casos de eritema anular. El eritema anular se caracteriza por la presencia de lesiones policíclicas, anulares, eritematosas y fotosensibles. Fue descrito inicialmente en pacientes asiáticos con SSp y puede ser la manifestación inicial de la enfermedad17,18. Brito-Zerón et al. publicaron en 2014 un estudio en el que reportaron 35 (9%) casos de eritema anular en una cohorte española de 377 pacientes con SSp. Las lesiones se observaron más frecuentemente en el rostro y extremidades superiores; los anticuerpos anti-Ro/La fueron positivos en el 89% de los pacientes con dicho compromiso. El trabajo incluyó una búsqueda bibliográfica en la que identificaron 8 casos adicionales en pacientes no asiáticos y 52 en pacientes asiáticos6. En nuestro estudio la frecuencia encontrada de esta manifestación fue muy baja, no pudiéndose descartar la posibilidad de un subdiagnóstico, especialmente si consideramos que la misma puede ser la primera manifestación de la enfermedad.
Si bien, actualmente, existen recomendaciones internacionales y locales, que tienen el propósito de optimizar el diagnóstico y tratamiento, existe escasa información respecto a este tipo de compromiso sistémico en el SSp19,20. Consideramos que nuestro estudio es un aporte al conocimiento de la enfermedad y que podría contribuir a un mejor manejo clínico de la misma.
ConclusiónEl 14% de los pacientes presentaron manifestaciones cutáneas extraglandulares. La púrpura fue la manifestación más frecuente. Esta se asoció en forma independiente con el descenso de C4 y la presencia de crioglobulinas. Esto podría mostrar una evolución más desfavorable de la enfermedad.
Conflicto de interesesNinguno.