describir las principales causas de mortalidad en los 30 primeros días postrasplante cardíaco.
Métodoscohorte retrospectiva de pacientes con trasplante cardiaco realizado de 2008 a 2015, que murieron en los primeros 30 días luego del procedimiento. La información se recolectó del registro institucional de trasplante cardíaco. Se describieron variables sociodemográficas, clínicas, características del receptor, causas de muerte, complicaciones y características del pre- intra- y postoperatorio.
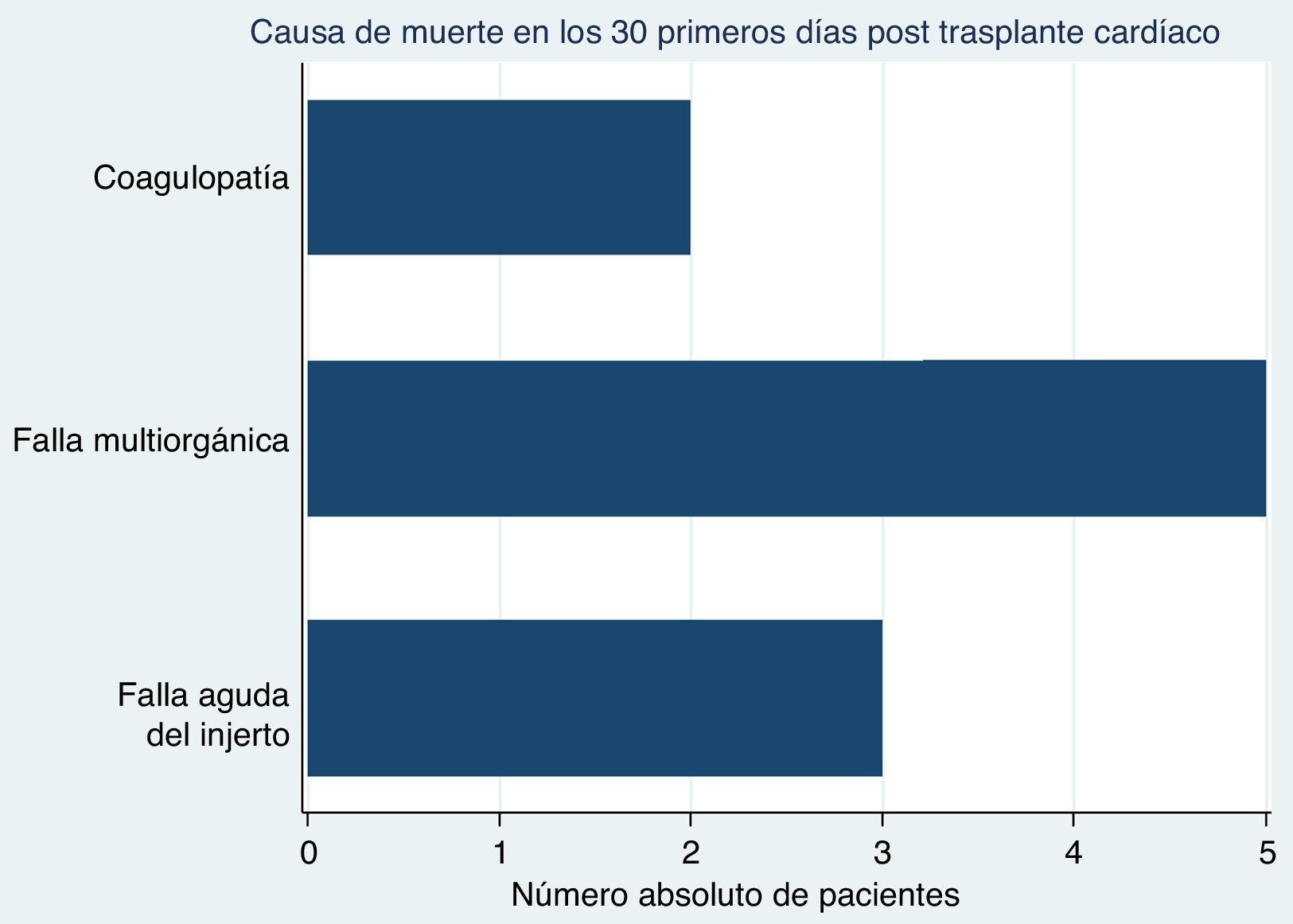
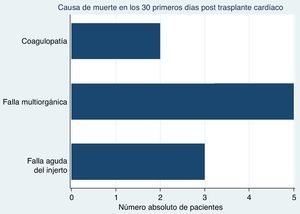
Resultadosdesde enero de 2008 hasta agosto de 2015 se realizaron 74 trasplantes cardíacos. De estos, 10 pacientes murieron en los primeros 30 días postrasplante (mortalidad de 13,51%). La mediana de edad fue 55 años (rango intercuartil [RIQ] 26-62 años) y 50% de ellos fueron de sexo masculino. La mediana de fracción de eyección pretrasplante fue 24% (RIQ 18-47) y el tiempo en lista de espera 81 días (RIQ 12-157 días). Cuatro pacientes se encontraban en estadio 0A y los seis restantes en estadio 1. La mediana de tiempo entre el trasplante y la muerte fue un día (RIQ 0-3 día) y la mortalidad más tardía se presentó a los 18 días. Las principales causas de muerte fueron: falla multiorgánica (5 casos), falla aguda del injerto (3 casos) y coagulopatía perioperatoria (2 casos).
Conclusionesen una institución de referencia para trasplante cardíaco del suroccidente colombiano, la mortalidad precoz postrasplante cardíaco fue del 13,51%, similar a la reportada por registros internacionales. La principal causa de muerte fue la falla multiorgánica, que ocurrió principalmente en las primeras 24 horas después del trasplante cardíaco.
To describe the main causes of mortality in the first 30 days post-heart transplant.
MethodsA study was conducted on a representative patient cohort with a heart transplant performed between 2008 and 2015, and who died in the first 30 days after the procedure. The information was collected from an institutional heart transplant register. A description is presented of the sociodemographic and clinical variables, the receiver characteristics, causes of death, as well as pre-, intra-, and post-operative characteristics and complications.
ResultsA total of 74 heart transplants were performed between January 2008 and August 2015. Of these, 10 patients died in the first 30 days post-transplant (a mortality rate of 13.51%). The median age was 55 years (Inter-quartile range (IQR) 26-62 years) and 50% of them were male. The median ejection fraction pre-transplant was 24% (IQR 18-47) and time on the waiting list of 81 days (IQR 12-157 days). Four of the patients were in Stage 0A, and the remaining 6 were in Stage 1. The median time between the transplant and death was 1 day (IQR 0-3 days, and the later mortality rate was at 18 days. The main causes of death were: multi-organ failure (5 cases), acute graft failure (3 cases), and peri-operative coagulopathy (2 cases).
ConclusionsIn an institution of reference for heart transplantation in South-West Colombia, the early post-transplant mortality rate was 13.51%, similar to that reported in international registers. The main cause of death was multi-organ failure, which occurred mainly in the first 24hours after the heart transplant.
La falla cardíaca es un síndrome clínico multifactorial, con una prevalencia mundial de 6,6% y 4,8% en hombres y mujeres mayores de 60 años respectivamente, e incidencia de 10 por cada 1.000 personas mayores de 65 años1. El número de pacientes que se diagnostican aumenta de forma progresiva debido a la mayor longevidad de la población2. El trasplante cardíaco es la opción terapéutica de elección para el manejo del síndrome de falla cardíaca avanzada refractario al tratamiento médico óptimo3.
La sobrevida a un año de los pacientes con falla cardíaca terminal es del 50%, mientras que la sobrevida de un paciente con trasplante cardíaco es del 80 y 50% a 1 y 10 años respectivamente4,5. Esta sobrevida media (tiempo en el cual el 50% de los pacientes están vivos) aumenta a 13 años en aquellos que sobreviven el primer año postrasplante; este último es el período de mayor riesgo de muerte4.
La sobrevida del paciente trasplantado depende de múltiples factores, ya sean propios del receptor, del donante o del procedimiento quirúrgico. La principal causa de muerte en los primeros 30 días postrasplante cardiaco es la falla aguda de injerto (40%), seguida de falla multiorgánica (14%), rechazo agudo del injerto (3,98%) e infección no relacionada con citomegalovirus (13%). En este estudio se describen las características de los pacientes con trasplante cardíaco que presentaron mortalidad precoz, definida como la muerte que ocurre en los primeros 30 días luego del trasplante cardíaco, incidencia y causas. La falla primaria del órgano se definió como aquella condición que se presenta en el paciente que requiere asistencia ventricular inmediatamente después del trasplante.
MétodosEl REgistro de TRAsplante Cardíaco (RETRAC) es una base de datos con acceso a través de Internet, en la que se recolecta de forma prospectiva y retrospectiva la información de pacientes con trasplante cardíaco de la Fundación Valle del Lili en Cali, Colombia. Este registro cuenta con información demográfica, clínica y paraclínica de donantes y receptores y con información de seguimientos periódicos ambulatorios y hospitalarios, en donde además se registra información de complicaciones infecciosas y no infecciosas de los pacientes trasplantados seguidos en el tiempo. Para este estudio se incluyeron los trasplantados cardíacos que fallecieron en los primeros 30 días posteriores al trasplante. Se describieron las características de edad, sexo, antecedentes médicos, hallazgos ecocardiográficos pretrasplante, información del protocolo pretrasplante, estadio clínico al momento del trasplante y complicaciones intra- y postoperatorias. Para el análisis de la información las variables cuantitativas se presentaron como promedios o medianas de acuerdo con la normalidad de su distribución, así como medidas de dispersión con desviación estándar o rango intercuartil. Las variables nominales–categóricas se presentaron como valores absolutos y porcentaje. También se diseñó una tabla donde se describieron los casos y las causas de trasplante, otras comorbilidades presentes antes del trasplante, complicaciones postrasplante y causa de muerte. Se hicieron diagramas de barras para graficar la frecuencia de cada una de las causas de mortalidad postrasplante. El estudio contó con aprobación del Comité de Ética e Investigación Biomédica de la Fundación Valle del Lili.
ResultadosDesde enero de 2008 hasta agosto de 2015 se realizaron 74 trasplantes cardíacos, de los cuales 10 pacientes murieron en los primeros 30 días postrasplante, para una mortalidad de 13,51%. La mitad fueron de sexo masculino, la mediana de edad fue 55 años (rango intercuartil [RIQ] 26-62 años) (tabla 1); 60% tenían al menos educación secundaria, y 80% se encontraban en régimen de salud contributivo. 30% tenía antecedente de hipertensión arterial o diabetes mellitus, y casi 50% tenía implante previo de terapia de resincronización cardíaca con desfibrilador. 70% tenían cirugía cardíaca previa y 20% tenían cardiopatía congénita (tabla 1). Las etiologías más frecuentes de la falla cardíaca fueron: cardiopatía isquémica (30%), valvular (30%) y cardiotoxicidad por quimioterapia (10%) (tabla 2).
Características socio-demográficas y antecedentes médicos de las muertes ocurridas en los primeros 30 días postrasplante
| Característica | n (%) |
|---|---|
| Edad* | 56 (27-62) |
| Sexo | 5 (50,0) |
| Raza | |
| Mestiza | 1 (10) |
| Afrodescendiente | 2 (20) |
| Otro | 4 (40) |
| Escolaridad | |
| Sin estudios | 1 (10) |
| Primaria | 2 (20) |
| Secundaria | 5 (50) |
| Universitario | 1 (10) |
| Antecedentes médicos | |
| Hipertensión arterial | 3 (30) |
| Diabetes mellitus | 3 (30) |
| ERC | |
| No | 8 (80) |
| ERC 3 | 1 (10) |
| ERC 4 | 0 |
| ERC 5 | 1 (10) |
| AIT/ACV previo | 2 (20) |
| Muerte súbita | 3 (30) |
| Presencia de CRT-D | 5 (50) |
| Anticoagulación | 6 (60) |
| Cirugía cardíaca | 7 (70) |
| RVM previa | 2 (20) |
| Reparo valvular | 1 (10) |
| Reemplazo valvular | 3 (30) |
| Cirugía malformación congénita | 2 (20) |
Valores expresados en número absoluto y porcentaje.
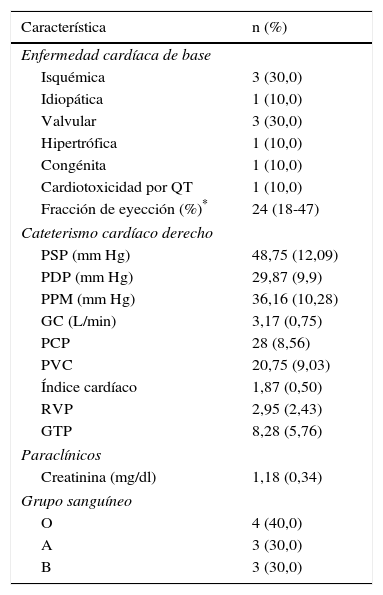
Etiología de la falla cardíaca y hallazgos en el protocolo pretrasplante cardíaco
| Característica | n (%) |
|---|---|
| Enfermedad cardíaca de base | |
| Isquémica | 3 (30,0) |
| Idiopática | 1 (10,0) |
| Valvular | 3 (30,0) |
| Hipertrófica | 1 (10,0) |
| Congénita | 1 (10,0) |
| Cardiotoxicidad por QT | 1 (10,0) |
| Fracción de eyección (%)* | 24 (18-47) |
| Cateterismo cardíaco derecho | |
| PSP (mm Hg) | 48,75 (12,09) |
| PDP (mm Hg) | 29,87 (9,9) |
| PPM (mm Hg) | 36,16 (10,28) |
| GC (L/min) | 3,17 (0,75) |
| PCP | 28 (8,56) |
| PVC | 20,75 (9,03) |
| Índice cardíaco | 1,87 (0,50) |
| RVP | 2,95 (2,43) |
| GTP | 8,28 (5,76) |
| Paraclínicos | |
| Creatinina (mg/dl) | 1,18 (0,34) |
| Grupo sanguíneo | |
| O | 4 (40,0) |
| A | 3 (30,0) |
| B | 3 (30,0) |
Valores expresados en número absoluto y porcentaje.
Valor expresado en mediana y rango intercuartil (RIQ), QT: quimioterapia, PSP: presión sistólica pulmonar (mm Hg), PDP: presión diastólica pulmonar (mm Hg), PPM: presión pulmonar media (mm Hg), GC: gasto cardíaco, PCP: presión en cuña pulmonar, PVC: presión venosa central, RVP: resistencia vascular pulmonar, GTP: gradiente transpulmonar.
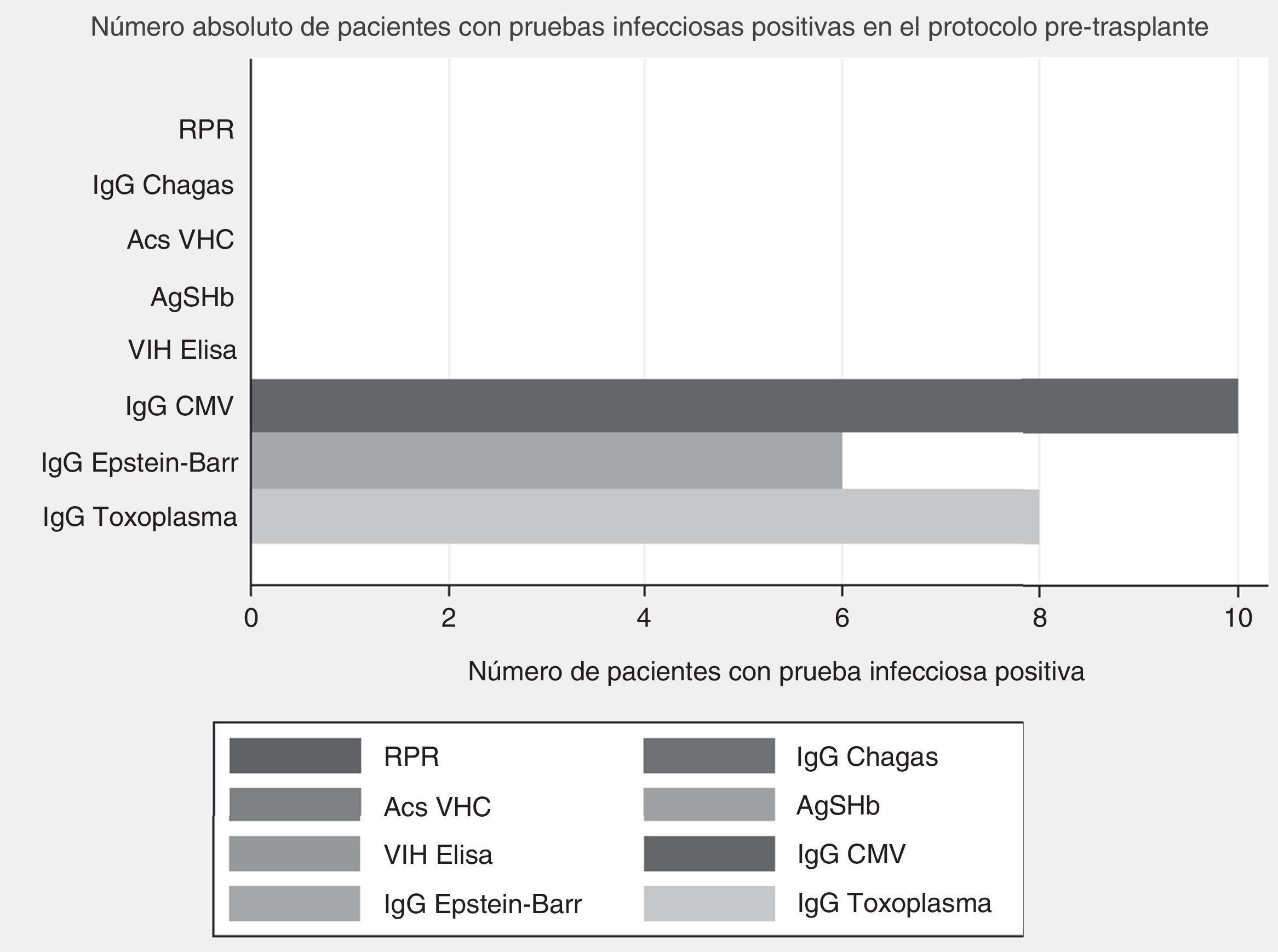
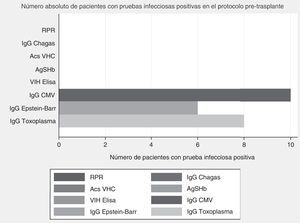
En el protocolo de trasplante cardíaco el promedio de presión sistólica pulmonar fue 48,75±12,09mm Hg y diastólica pulmonar 29,87±9,9mm Hg (tabla 2). Solo 4 pacientes tuvieron espirometría previa con una relación VEF1/CVF de 72±8,1. El promedio de tasa de filtrado glomerular fue 71,21±30,21mL/kg/min. La mediana de fracción de eyección antes del trasplante fue 24% (RIQ 18-47) y el tiempo en lista de espera fue de 81 días (RIQ 12-157 días). Respecto a las pruebas infecciosas ningún paciente tenía positive para Elisa para VIH, antígeno de superficie para hepatitis B, anticuerpos para hepatitis C, Chagas ni prueba de sífilis. Todos tuvieron IgG para citomegalovirus positiva, 60% fueron positivos para IgG Epstein-Barr y 80% toxoplasma IgG positivo (fig. 1).
Al momento del trasplante, 6 pacientes se encontraban en lista de espera en estadio 1 y 4 en estadio 0-A (soporte inotrópico a dosis altas) (tabla 3). El promedio de tiempo de isquemia en frío del injerto fue 5,59±1,57 horas. 30% requirieron óxido nítrico en el postoperatorio inmediato por hipertensión pulmonar y 40% pacientes fueron reintervenidos por sangrado. La muerte ocurrió en el primer día postoperatorio en 50% de los casos. Las principales causas de muerte fueron: falla multiorgánica en 5 casos, falla aguda del injerto en 3 y coagulopatía intra y postoperatoria en 2.
Tiempo de espera y estado clínico antes del trasplante cardíaco, tiempo de isquemia y complicaciones postoperatorias
| Característica | n (%) |
|---|---|
| Tiempo de espera en protocolo* | 81 (12-157) |
| Estado antes del trasplante | |
| Ambulatorio | 6 (60,0) |
| Hospitalizado UCI | 4 (40,0) |
| Urgencia 0A | 4 (40,0) |
| Estadio 1 | 6 (60,0) |
| Examen físico | |
| TAS (mm Hg) | 101,6 (13,59) |
| TAD (mm Hg) | 63,7 (13,27) |
| TAM (mm Hg) | 76,33 (12,62) |
| Clase funcional NYHA | |
| II | 2 (20,0) |
| III | 4 (40,0) |
| IV | 4 (40,0) |
| Ventilación mecánica invasiva | 3 (30,0) |
| Uso de vasoactivos/inotrópicos | |
| Vasopresores | 2 (20,0) |
| Inotrópico | 4 (40,0) |
| Ambos | 1 (10,0) |
| Tiempo de isquemia del órgano (horas)** | 5,59 (1,57) |
| Tórax abierto en postoperatorio inmediato | 6 (60,0) |
| Uso de vasoactivos/inotrópicos | 9 (90,0) |
| Uso de óxido nítrico en postoperatorio inmediato | 3 (30,0) |
| Reintervención quirúrgica | 4 (40,0) |
| Complicaciones infecciosas | 1(10,0) |
| Días a muerte postrasplante* | 1 (0-3) |
| Causa de muerte | |
| Falla aguda del injerto | 3 (30,0) |
| Falla multiorgánica | 5 (50,0) |
| Otros | 2 (20,0) |
Valores expresados en número absoluto y porcentaje,
La falla cardíaca es un síndrome de alta prevalencia en el mundo, cuyo diagnóstico es cada vez más frecuente debido a la mayor longevidad de la población1,2. El tratamiento de elección en aquellos pacientes con falla cardiaca refractaria al tratamiento médico con o sin resincronizador cardiaco, es el trasplante cardíaco3. Es claro que la sobrevida de los pacientes trasplantados aumenta después del primer año postrasplante comparado con la continuación de solo manejo médico; sin embargo, el periodo con mayor tasa de mortalidad son los primeros 30 días posteriores al trasplante cardíaco; a este se le conoce como mortalidad precoz4.
Se analizaron 10 pacientes que fueron sometidos a trasplante cardiaco con mortalidad precoz (primeros 30 días) en una institución de referencia en el Suroccidente colombiano. Se encontró una mortalidad precoz del 13,51%, ligeramente superior a la reportada en el xxv Informe Oficial del Registro Español de Trasplante Cardiaco (RETC) (12,3%)2. Las principales causas de muerte en los primeros 30 días postrasplante cardíaco en los pacientes de nuestro registro fueron falla multiorgánica, falla aguda del injerto y coagulopatía perioperatoria (fig. 2). Estos datos son similares a los del registro de la Sociedad Internacional de Trasplante Cardíaco y de Pulmón (ISHLT), en donde 34,2% de los pacientes fallecen en el primer mes a causa de falla aguda del injerto y 15,93% por falla multiorgánica3; sin embargo, no reportan la coagulopatía como causa de muerte.
De los pacientes que presentaron mortalidad precoz, 40% se encontraban en estadio 0A con soporte inotrópico a dosis altas, considerándose esto como un factor de riesgo de muerte postrasplante. 30% tenían diabetes mellitus y 70% tenía cirugía cardíaca previa, los cuales, según el Registro Español de Trasplante Cardíaco, son factores con impacto pronóstico negativo a corto plazo3. El promedio de presión sistólica pulmonar fue de 48,75mm Hg y el tiempo promedio de isquemia en frío del órgano fue de 5,59 horas (8 órganos provenían de otras ciudades); según las consideraciones del ISHLT, se consideró que una presión sistólica pulmonar mayor a 37mm Hg y un tiempo de isquemia mayor a 3 horas y 20min, aumenta la probabilidad de muerte durante el primer año posterior al trasplante cardíaco3.
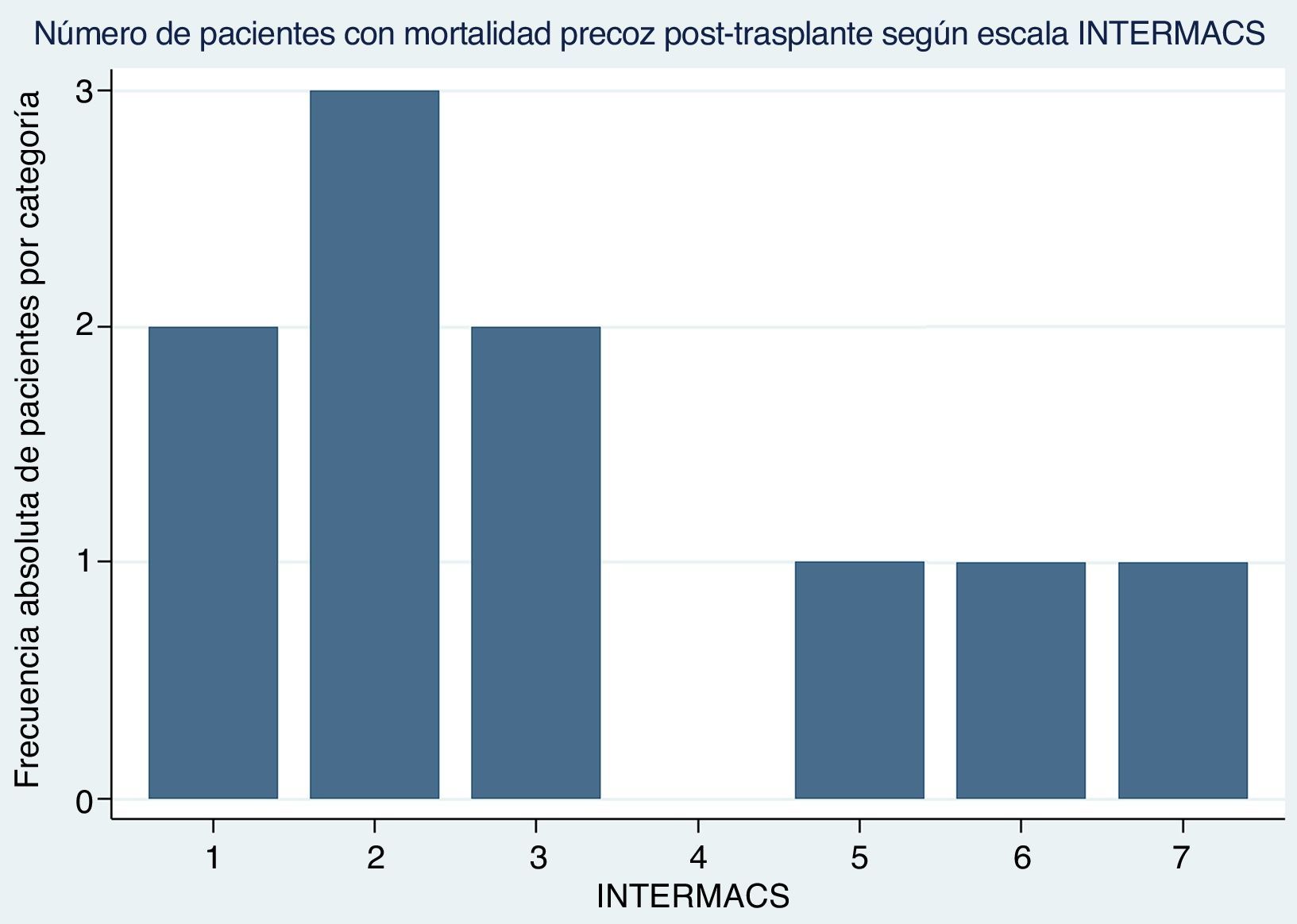
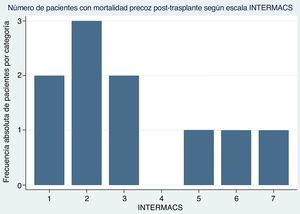
La Escala INTERMACS (Interagency Registry for Mechanically Assited Circulatory Support), permite estratificar los pacientes con insuficiencia cardiaca avanzada en siete niveles en función de su perfil hemodinámico y el grado de daño en órganos diana, para establecer el pronóstico postoperatorio después de ser sometidos a trasplante cardiaco de urgencias6. Con base en esta escala, se considera que un paciente en INTERMACS 1-4, es decir, un individuo con condiciones clínicas desfavorables, tiene la probabilidad más alta de morir seguido de INTERMACS 5-7, en los cuales el paciente se encuentra ambulatorio y la probabilidad de muerte disminuye. En nuestro registro, 70% se encontraban en INTERMACS 1-4 y el 30% en INTERMACS 5-7 (fig. 3). En vista de lo anterior, se tiene en consideración que los pacientes con mortalidad quirúrgica incluidos en este estudio, presentaron factores de riesgo desfavorables que influyeron en la probabilidad de muerte.
Dentro de las limitaciones del estudio están el ser retrospectivo y llevado a cabo en una única institución sin contar con un grupo control. Debido a que el número de pacientes incluidos es relativamente pequeño, se deben tomar con prudencia las conclusiones del análisis de los resultados. La información se obtuvo del seguimiento sistemático que tuvieron los pacientes en la institución, lo cual se considera como una fortaleza del estudio. Por otro lado, la información del protocolo pretrasplante se encontró registrada en formatos designados específicamente para dicha información, en los que no se omitió ninguna variable.
Tanto los resultados obtenidos, como la comparación de estos con los ya expuestos en el ISHLT, permitirán a futuro cuestionar y plantear estrategias diagnósticas y terapéuticas para la detección y prevención de las complicaciones más frecuentes en el paciente trasplantado de corazón, que contribuyan a la disminución de la tasa de mortalidad precoz.
ConclusiónLa mortalidad precoz en trasplante cardíaco en nuestra institución fue del 13,51% y las causas de muerte fueron falla orgánica múltiple, falla primaria de órgano y coagulopatía intra y postoperatoria, datos que se asemejan a los reportados en el xxv Informe Oficial del RETC y en el ISHLT.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónFundación Valle del Lili.
Conflictos de interésNinguno.