En la actualidad, el manejo de las enfermedades oncológicas del periné está directamente ligado con su reconstrucción funcional. Existen casos en los cuales la extensión de la enfermedad se asocia con grandes defectos, en los cuales la posibilidad de dar una adecuada cobertura se convierte en el factor determinante de resecabilidad de determinadas lesiones. Se presenta un caso clínico de carcinoma escamocelular in situ recidivante, manejado con gran defecto posterior a su resección, reconstruido con colgajos musculocutáneos de grácilis.
Treatment of perineal oncologic disease is currently directly related to functional reconstruction. There are cases in which the spread of the disease is associated with large defects, thus the possibility of achieving adequate coverage becomes the determining factor for the resectability of certain lesions. We describe a clinical case study on a recurrence of squamous cell in situ carcinoma managed with a large posterior defect at resection and reconstructed with gracilis musculocutaneous flaps.
El cáncer pélvico y perineal puede originarse de diferentes estructuras, como la piel, el sistema genitourinario y el sistema gastrointestinal. Por esta razón, su manejo es complejo y requiere un abordaje multidisciplinario, que incluye los equipos de cirugía gastrointestinal, urología, ginecología, cirugía plástica, radioterapia y oncología1.
De acuerdo con la extensión de la enfermedad, las técnicas de preservación de la función con su respectiva reconstrucción serán las preferidas. A pesar de esto, existen casos en los cuales el estado avanzado de la enfermedad y el manejo previo quirúrgico y de radioterapia hace que la preservación funcional no sea posible. Estos son los casos en que la resección abdominoperineal y la exenteración pélvica tienen su papel en el manejo quirúrgico terapéutico, y los grandes defectos residuales constituyen un reto reconstructivo para el cirujano. Además, la posibilidad de cobertura puede ser determinante para definir la resecabilidad de grandes lesiones. Por esta razón, el equipo oncológico y reconstructivo debe tener presente las diferentes opciones disponibles de cobertura para un adecuado planeamiento del manejo quirúrgico1.
Se presenta un caso de un paciente con enfermedad perineal extensa, con gran defecto posterior a su resección, manejado con 2 colgajos pediculados musculocutáneos de grácilis.
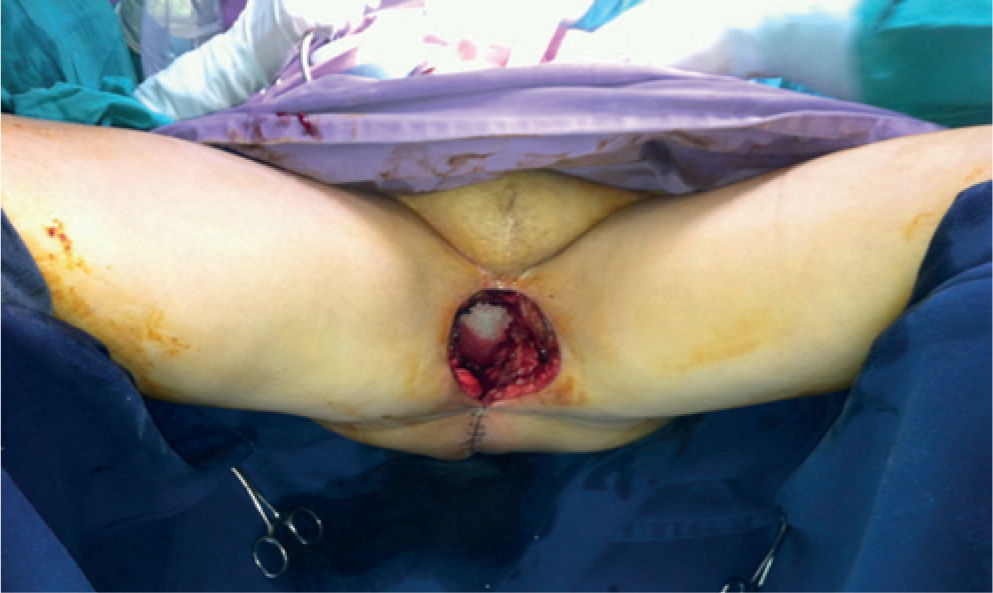
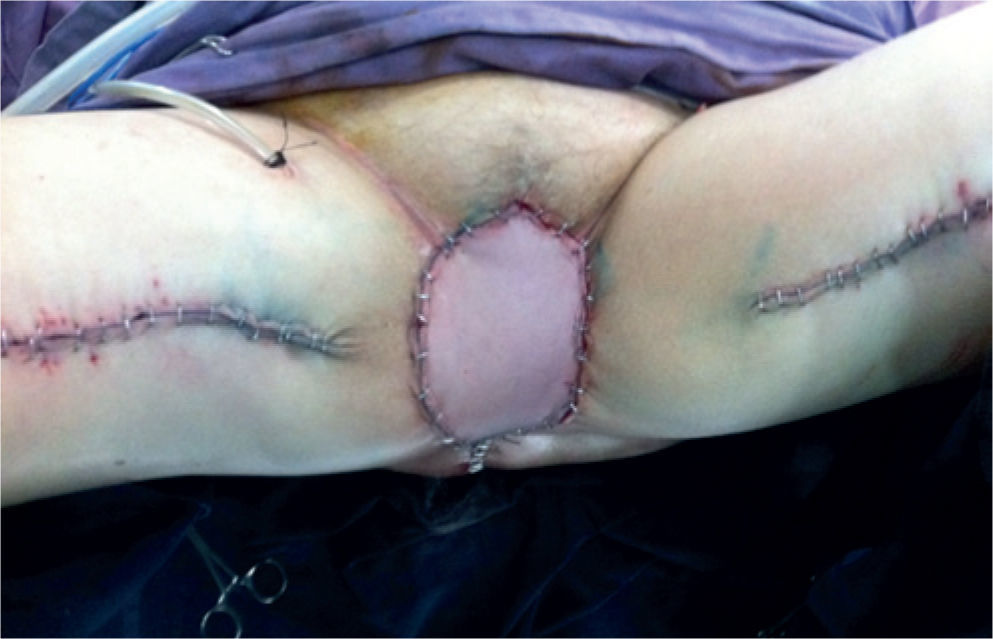
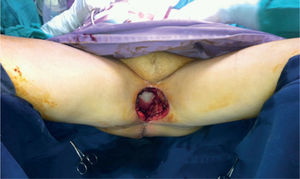
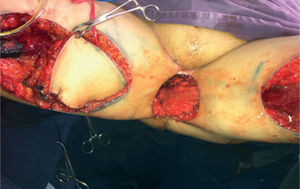
Caso clínicoPaciente de 54 años con carcinoma escamocelular recidivante en periné previamente sometida a vulvectomía, radioterapia y ampliación de la resección por falta de control de la enfermedad. Adicionalmente, presentó carcinoma adenoide quístico de cúpula vaginal, por lo que recibió braquiterapia. La paciente es valorada en conjunto por servicios de cirugía gastrointestinal, urología y oncología clínica, considerando cirugía de rescate. Es llevada a exenteración pélvica anterior y posterior, con resección en bloque de recto, vejiga, vagina y anexos, y segmento de piel afectado, que incluye meato uretral, introito vaginal y ano. Queda gran defecto de piel de 10 × 6 cm, con defecto a 10 cm de profundidad aproximadamente en contacto con malla que soporta contenido abdominal. En el mismo tiempo quirúrgico, se realiza derivación de sistema urinario con ureterostomía (figs. 1 y 2).
Descripción de la técnica quirúrgicaEl músculo grácilis se origina del tubérculo del pubis y se inserta en la tibia. Su irrigación principal se da en el 83% de los pacientes por la circunfleja femoral medial, rama de la arteria femoral profunda. Esta entra al músculo entre 6 a 8 cm del tubérculo del pubis. Tiene, además, una suplencia accesoria generada por ramas de la arteria femoral superficial para el tercio inferior del músculo. Los vasos perforantes de estos sistemas irrigan de forma axial la isla de piel suprayacente2.
El colgajo se diseña con el paciente en posición de litotomía. Se identifica la prominencia correspondiente al adductor longus, y posterior a este se ubica el eje del músculo grácilis, sobre el cual se dibuja la isla de piel en forma de elipse. Su amplitud va de 6 a 12 cm, permitiendo el cierre primario con una longitud variable de acuerdo con el tamaño del defecto2,3.
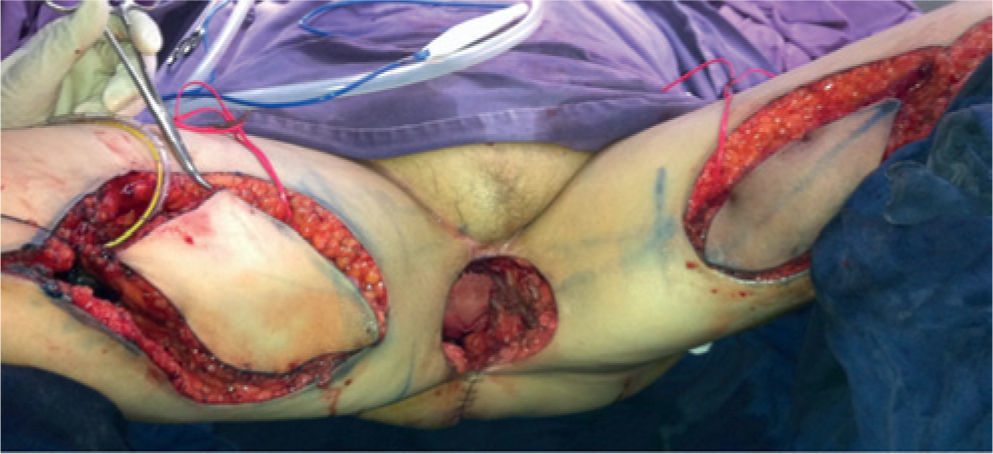
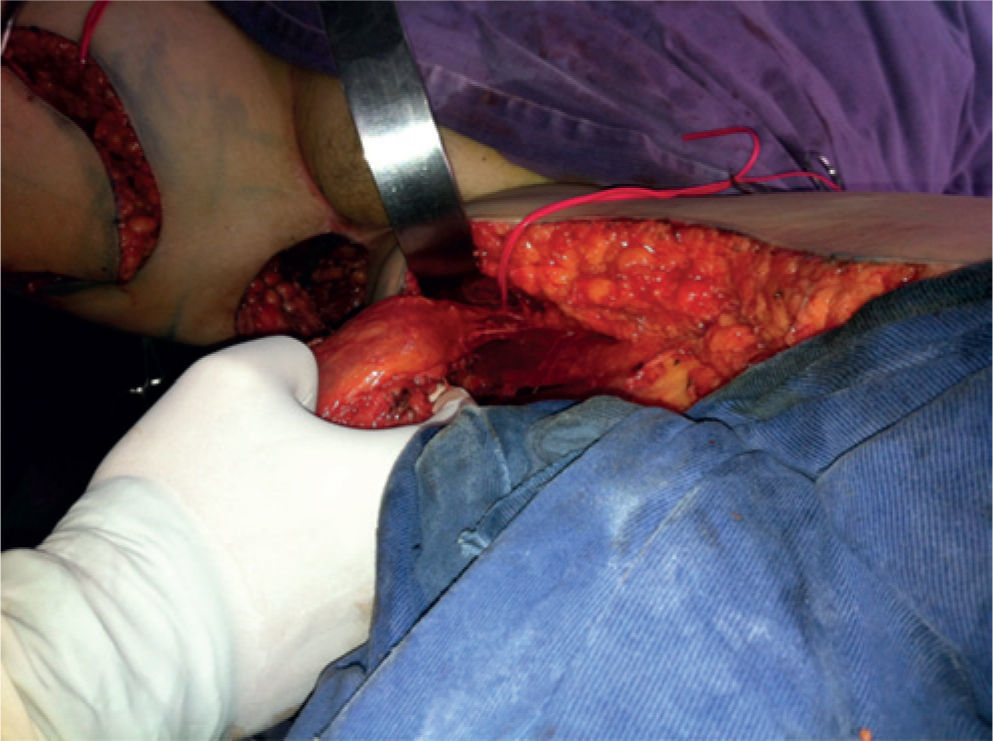
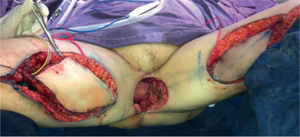
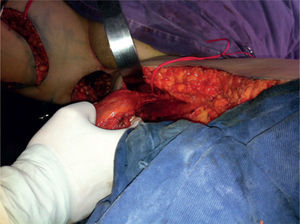
Se realiza una incisión distal sobre el eje del colgajo, se diseca por planos y se identifica el sartorio, y posterior a este, el grácilis. Se secciona el grácilis a nivel distal y se inicia su liberación de distal a proximal. A medida que progresa la disección, se completa la incisión del borde anterior y posterior de la isla de piel, dejando la fascia adherida al músculo para asegurar así la integridad de las perforantes. Al llegar a la unión entre el tercio proximal y medio del grácilis, se debe identificar el pedículo, momento en el que se considera completa la disección. Se realiza un túnel subcutáneo al defecto a través del cual se transpone el colgajo. Se procede al cierre por planos de la zona donante, dejando un drenaje cerrado, y posteriormente, se fija el colgajo al defecto de acuerdo con el caso (figs. 3 y 4).
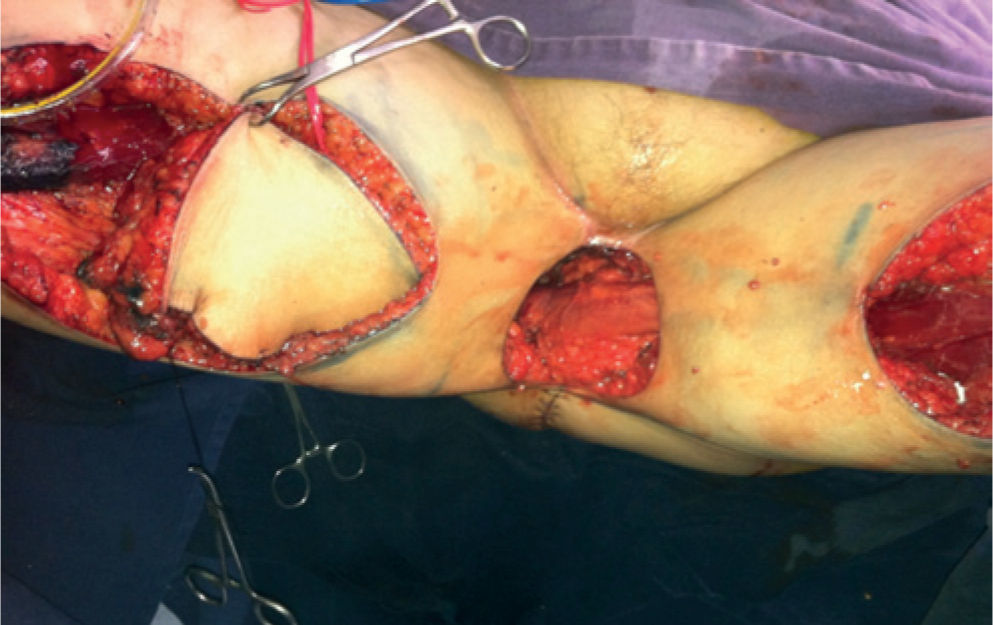
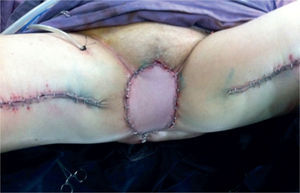
En esta paciente en particular, se utilizaron ambos colgajos musculocutáneos de grácilis. El izquierdo se desepitelizó y se dispuso obliterando la profundidad del defecto, con lo cual quedó en contacto con la malla. El derecho se dispuso obliterando el resto del espacio muerto y su isla de piel para reemplazar el defecto de piel resultante de la resección (figs. 5 y 6).
Los defectos de piso pélvico exponen un reto quirúrgico reconstructivo, por la cantidad de estructuras en relación con el sistema urinario, el sistema genital y el sistema gastrointestinal. Adicionalmente, la irradiación previa y la contaminación en esta zona hacen que la clave de cualquier estrategia reconstructiva exitosa se base en la transferencia de un tejido bien vascularizado y de cantidad suficiente para el adecuado cubrimiento del defecto4.
Siguiendo la escala reconstructiva, entre las posibilidades para tener presente en la reparación de grandes defectos se encuentran los colgajos fasciocutáneos de muslo, el colgajo vertical del recto abdominal, el colgajo de músculo grácilis y los colgajos libres1,5–7.
Respecto al caso clínico presentado, los colgajos fasciocutáneos mediales de muslo no proporcionaban el volumen suficiente para obliterar el defecto de cavidad presente. El antecedente de colostomía previa y la derivación urinaria a pared abdominal se consideraron factores que incrementarían la morbilidad de la pared abdominal en el evento de utilizar un colgajo tipo colgajo vertical del recto abdominal para la oclusión del defecto. El colgajo pediculado anterolateral de muslo, a pesar de ofrecer la posibilidad de transferir en conjunto el vasto lateral y una gran isla de piel, presenta un mayor reto técnico e incremento en el tiempo quirúrgico a una paciente sometida a una gran resección que requirió incluso transfusión durante su intraoperatorio. Por estas razones, se consideró la utilización de ambos colgajos musculocutáneos de grácilis para la obliteración del defecto pélvico y la cobertura del defecto cutáneo como método reconstructivo.
El colgajo de músculo grácilis fue descrito en 1972 por Orticochea para reconstrucción de pene. En 1975, Bartholdson y Hulten lo utilizaron para reconstrucción de periné. Posteriormente, McGraw et al., en 1976, lo utilizaron para reconstrucción vaginal8–10. Desde entonces, ha sido utilizado no solo como transferencia local, sino también como colgajo libre para reanimación facial, reanimación de plexo braquial, cubrimiento de defectos y reconstrucción de seno.
El músculo grácilis tiene una irrigación constante que hace que sea un colgajo confiable. Posee perforantes que alimentan en su eje la isla de piel suprayacente, proporcionando un mayor volumen de tejido para su transferencia. Se encuentra adyacente a los defectos perineales, y, adicionalmente, tiene una morbilidad funcional limitada. Por estas razones, dicho colgajo es utilizado por varios grupos como primera elección para la reconstrucción de defectos en el periné1,4.
Nelson y Butler muestran en su serie una mayor tasa de complicaciones (infección y dehiscencia) con los colgajos fasciocutáneos (42%), al compararlos con el colgajo vertical del recto abdominal (15%), sin incrementar la morbilidad de la pared abdominal6. Esto soportaría el uso de colgajos musculocutáneos sobre los colgajos fasciocutáneos.
Sobre la morbilidad en el sitio donante, lo descrito con más frecuencia es la deformidad del contorno (58%), hipoestesia (17%) y cicatriz anormal (17%). No describen cambios en la función de la extremidad. La necrosis parcial o total puede presentarse en el 13% de los casos, y se encuentra en relación con tabaquismo, sobrepeso y radioterapia previa11.
Aunque no se tienen disponibles estudios comparativos de otros colgajos musculocutáneos con el colgajo grácilis, de acuerdo con el análisis de cada caso, su utilización sería de gran valor para la reconstrucción de defectos complejos en la región perineal, por su vascularización confiable, el volumen de tejido que aporta y la facilidad en la ejecución de su técnica.