Introducción
La insuficiencia cardíaca (IC) se asocia a diversas alteraciones nutricionales. La caquexia cardíaca o síndrome de Wasting asociado a IC crónica está bien reconocido y en general se asume que se relaciona con fases finales de la enfermedad 1,2. Este estado de malnutrición se ha correlacionado con peores resultados en diferentes parámetros hemodinámicos 3, así como con un peor pronóstico de la enfermedad, ya que constituye un factor de riesgo independiente de mortalidad 1.
Son pocos los estudios que determinan la prevalencia de las deficiencias nutricionales en esta población y sobre todo independientemente de la clase funcional en la que se encuentre el enfermo. Se han estudiado fundamentalmente pacientes con IC en fases avanzadas, con disfunción sistólica grave y de origen isquémico 1,3. Por otro lado no se conoce el estado nutricional en pacientes con IC y fracción de eyección normal (IC diastólica).
Los mecanismos de malnutrición en la IC son multifactoriales e incluyen anormalidades metabólicas asociadas con un progresivo síndrome catabólico (sobre todo en estadios avanzados) 4, aumento de los niveles de catecolaminas por activación neurohormonal, así como activación de diversas citoquinas proinflamatorias con efecto depresor de la función cardíaca (fac-tor de necrosis tumoral [TNF]-α, interleucina [IL]-6, IL-1B, etc.) 5,6, como respuesta a un estado de inflamación sistémica expresado también como incremento de la velocidad de sedimentación globular (VSG) 5. Además se asocian problemas de malabsorción intestinal de nutrientes (ácidos grasos, proteínas) y micronutrientes (vitaminas liposolubles) 7, así como un aumento de los requerimientos energéticos 8.
Al hablar de desnutrición en general nos referimos a desnutrición proteico-calórica; sin embargo, para hacer una adecuada valoración del estado nutricional de los pacientes es necesario además determinar los niveles de distintos micronutrientes (hierro, calcio, fósforo, selenio, vitaminas y otros) 8.
Son muchos los métodos utilizados para detectar desnutrición: análisis de la composición corporal con medida de la masa grasa, estimación de parámetros antropométricos o determinación de parámetros bioquímicos e inmunológicos. Sin embargo, no existe un marcador nutricional «ideal» ni tampoco criterios aceptados universalmente para definir y delimitar los grados de malnutrición 9. En nuestro estudio hemos utilizado parámetros antropométricos, como el índice de masa corporal (IMC) y el pliegue tricipital, que miden fundamentalmente el compartimento proteico-graso y que nos informan de malnutrición calórica. Además como medidas bioquímicas se han determinado la más habituales (albúmina y prealbúmina), que valoran de forma indirecta el compartimento proteico-visceral aportando información sobre malnutrición proteica. La albúmina tiene una vida media larga (aproximadamente 20 días), por lo que no es un parámetro de desnutrición incipiente ni un buen marcador de repleción nutricional 10; sin embargo, tiene valor pronóstico 9. La prealbúmina, al igual que la proteína transportadora del retinol (de difícil determinación en la práctica clínica habitual), es de mayor utilidad, ya que debido a su menor vida media (2 días) es un buen marcador de cambios incipientes en el estado nutricional 11 y además puede ser utilizada para monitorizar la respuesta a la terapia nutricional 10.
El objetivo de este trabajo ha sido evaluar la prevalencia de malnutrición (tanto proteico-calórica como déficit selectivos de micronutrientes) y aumento de parámetros inflamatorios en pacientes con IC de distinta etiología y situación funcional, así como su posible correlación con parámetros clínicos y ecocardiográficos de mayor gravedad. Un objetivo adicional es determinar si tratamientos que han demostrado mejoría del estado nutricional en distintas patologías crónicas (IC crónica, insuficiencia renal crónica), como los inhibidores de la enzima conversora de la angiotensina (IECA) 12,13, se correlacionan con mejores parámetros nutricionales.
Material y métodos
Pacientes
Hemos realizado un estudio observacional, transversal, con evaluación de 98 pacientes con IC ingresados consecutivamente en un servicio de medicina interna. La edad media fue de 76,6 ± 7,49, con un rango de 60 a 96 años. Hubo predominio del sexo femenino (58% de casos). Se incluían pacientes de ambos sexos, mayores de 60 años y que ingresaran con el diagnóstico principal de IC. El diagnóstico de sospecha se hizo cuando los pacientes presentaban los requisitos específicos según los criterios de Framingham (por historia médica, electrocardiograma [ECG], radiografía [Rx] de tórax). El diagnóstico de confirmación requería evidencia objetiva de alteración en la función ventricular en reposo mediante ecocardiografía y/o la mejoría de los síntomas y signos de IC con el tratamiento correcto. Se excluyeron los pacientes de menos de 60 años que habían sufrido un evento isquémico agudo que fuera motivo del ingreso actual o que al alta no se confirmara el diagnóstico de IC. La etiología de la IC fue: hipertensión arterial (HTA) en el 24,5% (n = 24), cardiopatía isquémica en el 22,4% (n = 22), valvulopatía en el 38,8% (n = 38), cor pulmonale en el 9,2% (n = 9) y no resultó filiada en el 18,4% (n = 18).
Los tratamientos específicos para la IC que seguían los pacientes en el momento del ingreso eran: IECA (42,2%), antagonistas de los receptores de la angiotensina II (10,2%) y carvedilol (1,2%).
En más del 90% de los casos los ingresos se produjeron por episodios leves de descompensación (edemas grado I-II, con ingurgitación yugular evidente únicamente en el 17% de los casos) y sólo el 2% de los pacientes presentó edema agudo de pulmón (EAP) a su ingreso. Los pacientes fueron clasificados en su situación funcional de acuerdo a la New York Heart Association (NYHA) en clase I el 13%, clase II el 41,6%, clase III el 40,3% y clase IV el 5,2%.
Parámetros analizados
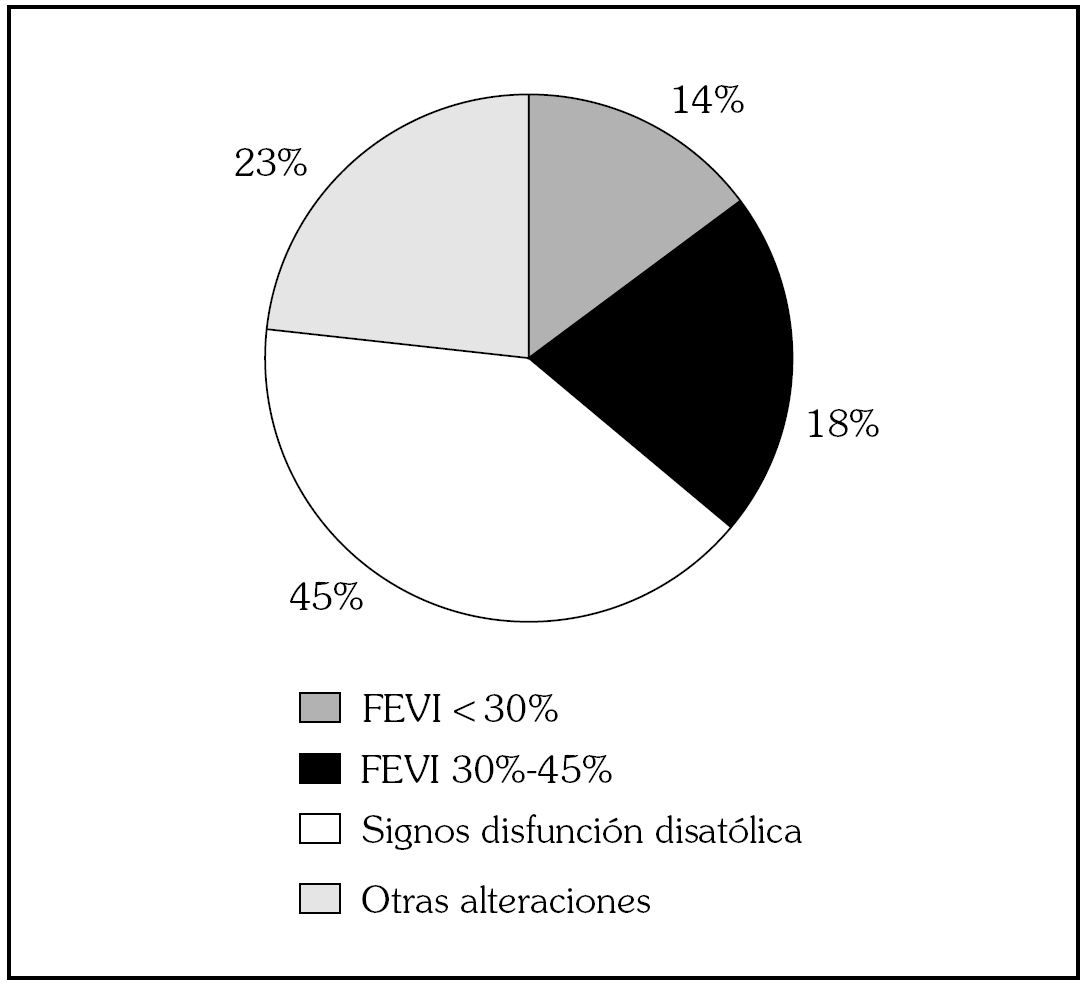
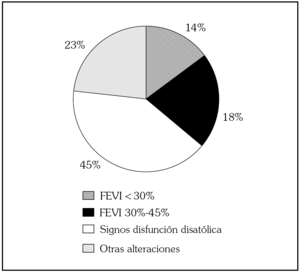
Se realizó estudio ecocardiográfico en el 90,8% de los pacientes. La fracción de eyección del ventrículo izquierdo (FEVI) estaba gravemente deprimida (< 30%) en el 14% de los casos, moderadamente deprimida (30-45%) en el 18% y en el 67% de los pacientes fue normal (> 45%). En estos casos con función sistólica conservada el 44% de los estudios demostró signos inequívocos de disfunción diastólica (hipertrofia del ventrículo izquierdo [HVI], alteraciones específicas de la relajación o patrón de llenado del ventrículo izquierdo anómalo) y en el resto estaban incluidos otros procesos como problemas valvulares crónicos con hipertensión pulmonar significativa o afectación de cavidades derechas (fig. 1).
Fig. 1. Hallazgos ecocardiográficos. FEVI: fracción de eyección del ventrículo izquierdo.
Como parámetros nutricionales se obtuvieron medidas de diferentes variables antropométricas como peso, talla, IMC y pliegue tricipital, así como determinaciones analíticas de albúmina, prealbúmina, hierro, magnesio, fósforo, vitaminas A y E. Además se realizó cuantificación de VSG y proteína C reactiva (PCR) como parámetros inflamatorios. Todas las mediciones y tomas de muestras se realizaron pasada la primera fase de mayor inestabilidad y sobrecarga hídrica.
Dada la dificultad en la medición del peso y talla en pacientes graves y encamados hubo algunos casos en los que tales determinaciones no se pudieron realizar. Por este motivo se han analizado los resultados de cada parámetro de desnutrición, de forma individualizada, respecto al resto de los parámetros estudiados.
Definición de desnutrición
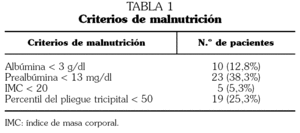
Definimos desnutrición proteica como determinación de albúmina < 3 g/dl o prealbúmina < 13 mg/dl (según los valores de referencia de nuestro laboratorio) y desnutrición calórica como IMC < 20 o pliegue tricipital por debajo del percentil 50 para su grupo de edad (según las tablas de Alastrué Vidal et al, ajustadas por edad y sexo) 14 (tabla 1).
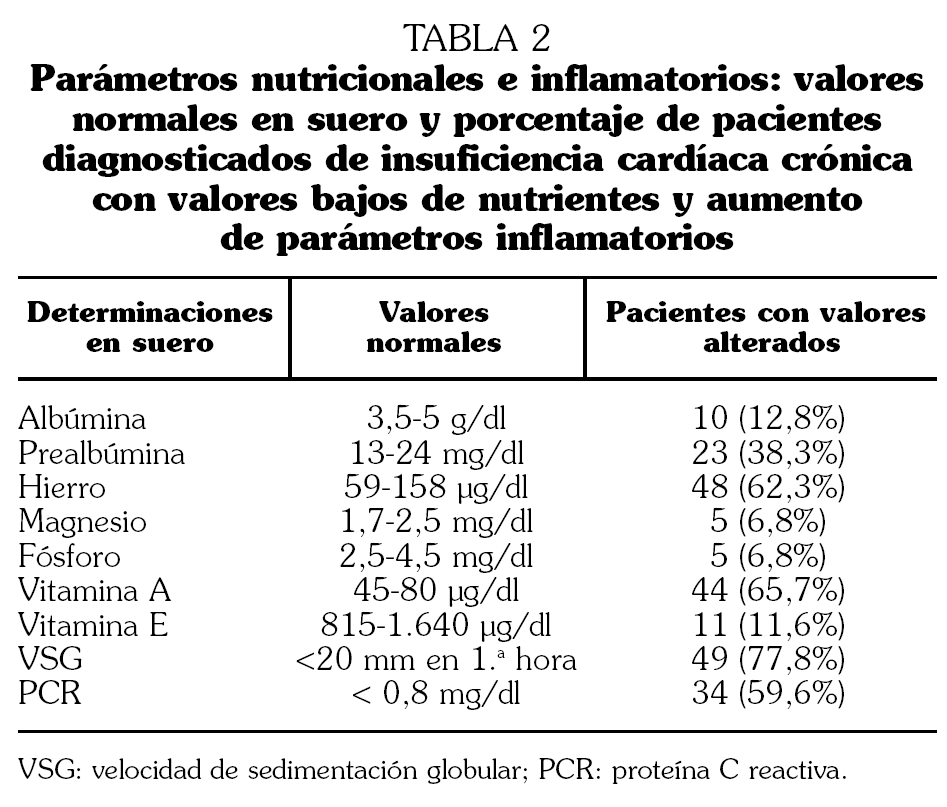
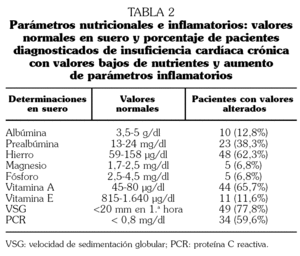
Los valores normales de oligoelementos, vitaminas y parámetros inflamatorios se reflejan en la tabla 2.
Estudio estadístico
Los datos cuantitativos han sido expresados como media ± desviación estándar. El análisis de los resultados se ha realizado utilizando el programa estadístico SPSS (versión 9.0). Hemos utilizado la prueba estadística de la χ2 para comparación de variables cualitativas independientes (malnutrición o no malnutrición, por cada uno de los parámetros, frente al resto de las variables estudiadas). Se ha considerado estadísticamente significativo un valor de p < 0,05.
Resultados
Al menos en el 40% de los casos existía algún criterio de malnutrición proteica, calórica o ambas. En lo referente a micronutrientes, en el 62% se confirmó déficit de hierro, siendo los niveles de fósforo y magnesio normales en prácticamente la totalidad de los casos. Se encontraron valores bajos de vitamina A y E en el 65,7% y el 16,9% de los casos, respectivamente. Los niveles de PCR estaban elevados en el 59,6% de los pacientes y los de VSG en el 77,8% (tabla 2). Como medidas de malnutrición calórica, utilizando el pliegue tricipital, encontramos desnutrición en 19 pacientes (25,3%), mientras que con el IMC sólo se detectó en 5 pacientes (5,3%), presentando todos ellos valores del pliegue en rangos de desnutrición (p < 0,05). Al estudiar la malnutrición proteica con la determinación de prealbúmina encontramos desnutrición en 23 pacientes (38,3%), mientras que con la determinación de albúmina encontramos valores inferiores a los límites normales sólo en 10 pacientes (12,8%), cumpliendo todos ellos también criterios de desnutrición para la determinación de prealbúmina (p < 0,05) (tabla 1).
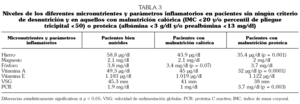
Los valores plasmáticos de hierro y vitamina A fueron significativamente menores en pacientes con desnutrición proteica (p = 0,001 y p = 0,0001, respectivamente) y no en el caso de desnutrición calórica. De la misma manera, la PCR, como parámetro inflamatorio, se encontró significativamente más elevada en el grupo de pacientes con desnutrición proteica (p = 0,003). Por el contrario, en los niveles de fósforo se encontraron diferencias casi significativas (p = 0,07) en el grupo de desnutrición calórica respecto a los pacientes bien nutridos (3,4 frente a 3,8 mg/dl) (tabla 3).
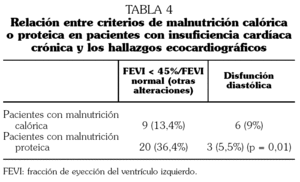
En los enfermos en los que el ecocardiograma confirmó disfunción sistólica (FEVI < 45%) encontramos desnutrición calórica en el 4,5% y desnutrición proteica en el 16,4%. En los casos con disfunción diastólica demostrada se encontraron datos de desnutrición calórica en el 9% y de desnutrición proteica en el 5,5%. Para el resto de los pacientes (FEVI normal, sin datos de afectación de la función diastólica y con otras alteraciones) los resultados fueron: el 9% con desnutrición calórica y el 20% con desnutrición proteica. Al comparar estos datos encontramos que los enfermos con disfunción diastólica estaban significativamente menos desnutridos (en los parámetros de desnutrición proteica) que el resto (tabla 4).
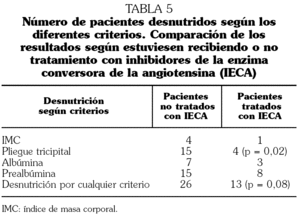
Entre los pacientes que al ingreso tomaban IECA se comprobó que existía desnutrición por cualquier criterio en un 13% frente a un 26% en los que no recibían dicho tratamiento, con una diferencia casi significativa (p = 0,08). Cuando se analizaron por separado los diferentes criterios se comprobaron diferencias significativas entre los enfermos que recibían IECA y los que no (4% frente al 15%; p = 0,02) para valores del pliegue tricipital por debajo del percentil 50. En el resto de parámetros no se encontraron diferencias (tabla 5).
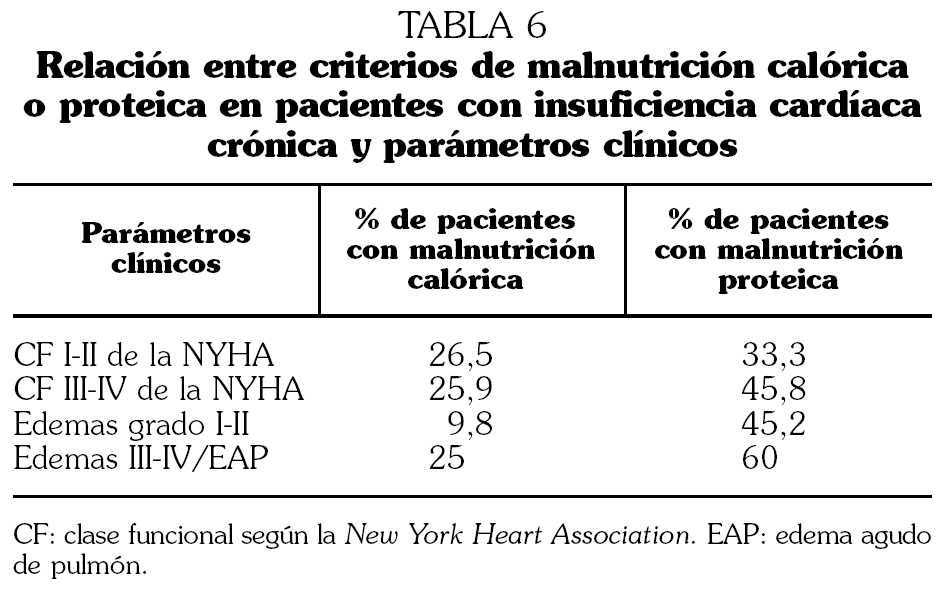
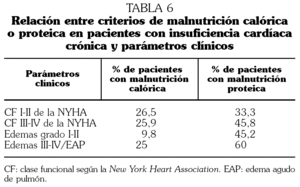
Según la clase funcional (CF), en CF I y II existía desnutrición calórica en el 26,5% y desnutrición proteica en el 33,3%, mientras que para CF más avanzadas (III y IV) el resultado fue del 25,9% y el 45,8%, respectivamente, no siendo estas diferencias estadísticamente significativas (tabla 6).
Por situación clínica al ingreso no se encontraron diferencias en los distintos parámetros nutricionales entre situaciones clínicas más leves y situaciones más graves como EAP (tabla 6).
Discusión
La malnutrición proteico-calórica se relaciona comúnmente con enfermedades crónicas, y está claramente demostrada su fuerte asociación con un aumento en la morbimortalidad 1,15.
No existe una definición aceptada de caquexia cardíaca. En los últimos años el término caquexia se ha descrito como una «malnutrición inducida por citoquinas» y que típicamente ocurre en pacientes con enfermedades inflamatorias o neoplásicas 16.
En cuanto al diagnóstico de desnutrición, no hay ningún parámetro específico en sí mismo ni aceptado como «marcador nutricional ideal» 9,10, lo cual constituye una importante limitación, sobre todo para establecer comparaciones. Sin embargo, bajo un punto de vista práctico sí está admitido que cada hospital, e incluso cada servicio, en función de sus características y limitaciones, seleccione y protocolice los parámetros a seguir para diagnosticar y predecir malnutrición 9.
Los criterios más consensuados de malnutrición proteica son fundamentalmente la disminución de albúmina y prealbúmina 10,12. En estudios en IC se han utilizado poco estas mediciones, siendo más usadas las medidas de malnutrición calórica 1,3.
El porcentaje de enfermos en el que hemos encontrado algún criterio de desnutrición (40%) es elevado si lo comparamos con otros trabajos que obtienen cifras de entre un 10% y un 25%, dependiendo del tipo de pacientes estudiados 3,17. Además hemos de tener en cuenta que ha habido casos en los que no se ha podido realizar la medida del IMC o pliegue tricipital por imposibilidad en la movilización del enfermo, lo cual supone una limitación en el estudio para detectar la prevalencia real de desnutrición.
Si analizamos los parámetros de desnutrición calórica encontramos que el IMC detecta pocos pacientes (sólo un 5,3% presenta desnutrición por este parámetro), y cuando lo hace se trata de estadios avanzados (tabla 1). Además, el IMC se ve afectado por estados de sobrecarga hídrica, infravalorando el número de pacientes desnutridos en situaciones clínicas en las que ocurre sobrecarga de volumen. En nuestros pacientes los resultados en el IMC han podido ser «artefactados» por esta condición en algunos casos, si bien todas las mediciones, incluidas el peso y la talla, se hacían pasados los primeros días de mayor sobrecarga hídrica. La medición del pliegue tricipital y su ajuste según las tablas de percentiles detecta un mayor número de casos de desnutrición (25,3%). Se comporta como un indicador más precoz de situaciones de riesgo nutricional y además su medición no se modifica significativamente por estados de sobrecarga de volumen.
En lo que se refiere a malnutrición proteica también observamos diferencias entre las dos determinaciones: con la medición de la albúmina detectamos pocos casos de desnutrición (12,8%), mientras que con la de la prealbúmina encontramos un mayor número de pacientes con niveles por debajo del rango normal (38,8%), entre los que quedan incluidos todos los casos con albúmina baja. Esto puede deberse a que la concentración de albúmina se mantiene normal hasta fases avanzadas de malnutrición proteico-calórica. Los niveles de prealbúmina, por el contrario, se reducen más precozmente en deficiencias energéticas y en malnutrición proteico-calórica y pueden ser utilizados como marcador precoz de desnutrición para detectar aquellos pacientes en los que existe un aporte dietético inadecuado que hace necesario un seguimiento más estrecho 16.
En general en nuestros resultados hemos apreciado mayor relevancia (por una mayor asociación estadística) en los datos obtenidos en la medición del estado nutricional proteico que en los datos referentes a la valoración calórica. El catabolismo proteico es la mayor razón de la pérdida tisular en los síndromes de desnutrición, por lo que sí realizamos una reposición proteica adecuada mediante tratamientos nutricionales, con inclusión de complementos proteicos, podríamos evitar su desarrollo 18, lo cual mejoraría el pronóstico del enfermo.
En los pacientes que recibían tratamiento con IECA, sin embargo, encontramos mayores diferencias en los parámetros de desnutrición calórica, si bien creemos que un dato importante es el menor número de pacientes con desnutrición por cualquier criterio encontrado entre aquellos que estaban siendo tratados con IECA, con unas diferencias casi significativas (probablemente debido a un tamaño no muy elevado de la muestra). Esto se corresponde con los datos obtenidos en trabajos previos publicados, donde los IECA, al margen de otros beneficios en IC, han demostrado una reducción de la pérdida de peso y, por tanto, del riesgo de desarrollo de caquexia cardíaca 12, así como una mejoría de diferentes parámetros nutricionales 19.
Si consideramos el estado de los micronutrientes tenemos que reseñar los bajos niveles de vitamina A encontrados en los pacientes con IC y malnutrición proteica (p = 0,0001). Existe evidencia epidemiológica entre la asociación de una ingesta baja de betacarotenos y el riesgo de infarto agudo de miocardio 20, y que por sí sola la vitamina A puede reducir los eventos cardíacos 21. Sin embargo, hasta la fecha no se han publicado datos de los niveles de esta vitamina en poblaciones con IC.
También existe una clara asociación entre distintos parámetros inflamatorios y pacientes con IC avanzada 6,22. En la determinación de los niveles de VSG y de PCR hemos encontrado un elevado porcentaje de pacientes con niveles elevados de ambos parámetros independientemente del estadio de la enfermedad. Además hemos comprobado una clara asociación estadística entre los casos con PCR elevada (> 0,8 mg/dl) y los que presentaban niveles bajos de prealbúmina, lo que indica que los pacientes con desnutrición proteica presentan un estado de inflamación sistémica que también contribuye a empeorar su pronóstico.
Al analizar la situación clínica de los enfermos estudiados encontramos que existe un elevado número de pacientes en situación funcional poco avanzada (CF I y II de la NYHA), en concreto el 54,6%. Como ya se ha comentado, la mayor parte de los estudios sobre desnutrición en IC se han llevado a cabo en pacientes en estadios avanzados (CF III y IV) 1,3. No hemos encontrado trabajos que incluyan pacientes en todos los estadios de la enfermedad, por lo que no podemos hacer comparaciones con nuestros resultados; sin embargo, con estos datos quedaría desterrada la idea de que la malnutrición en IC es propia sólo de estadios finales.
Por otro lado, la gran parte de los estudios publicados están realizados en pacientes con IC de etiología isquémica o dilatada idiopática 3,4. En nuestro trabajo se han incluido además gran parte de enfermos con etiología valvular (probablemente porque al ser de edad avanzada existe aún una elevada prevalencia de cardiopatía reumática) y también un elevado porcentaje de pacientes con cardiopatía hipertensiva que en su mayoría presentan IC por disfunción diastólica. Al analizar nuestros resultados en relación con los hallazgos ecocardiográficos encontramos que precisamente este grupo de pacientes está significativamente menos desnutrido, en cuanto a desnutrición proteica, que el resto. Esto podría explicar, entre otros factores, el hecho de que los pacientes con IC por disfunción diastólica puedan tener un mejor pronóstico a largo plazo.
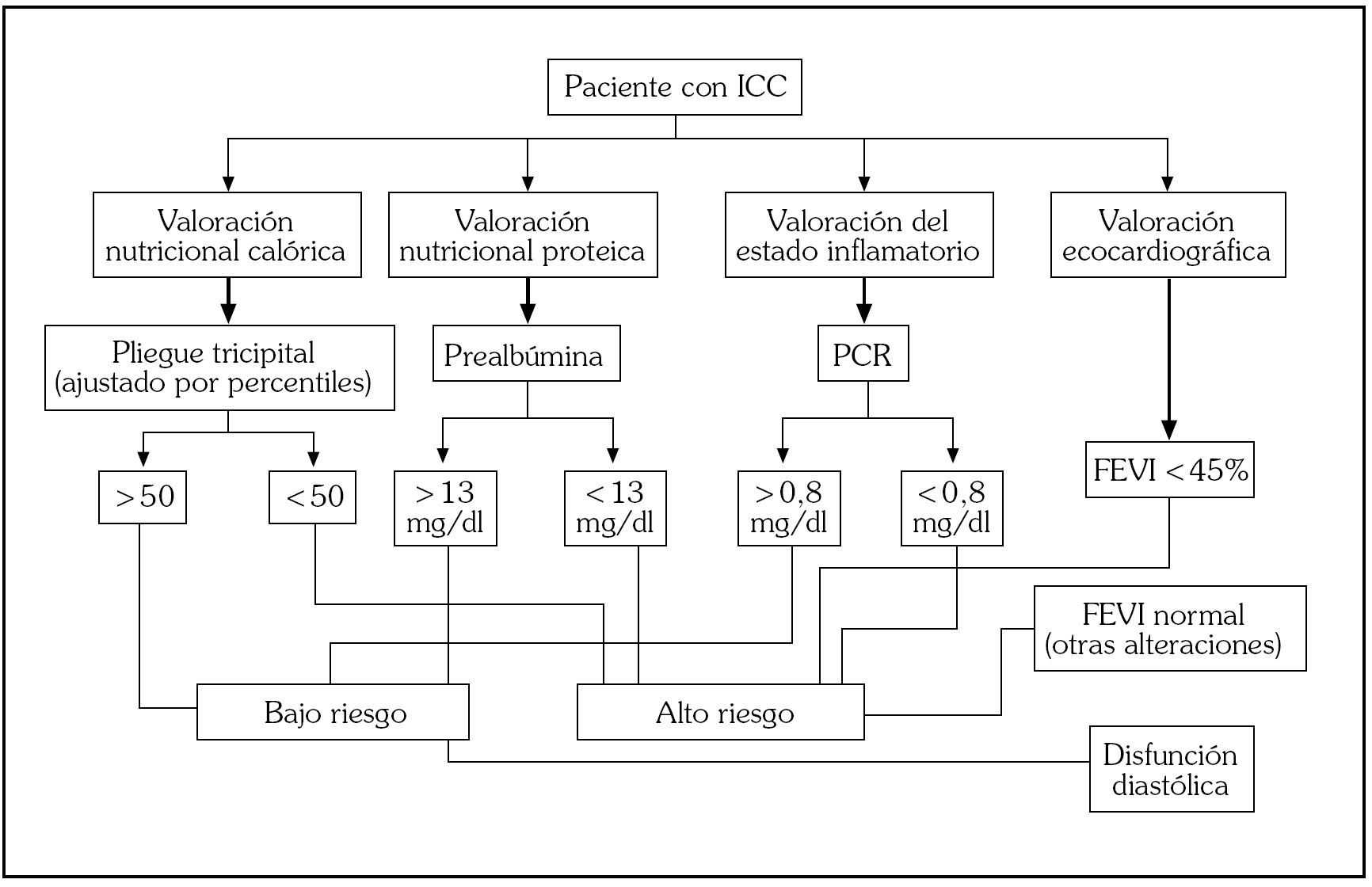
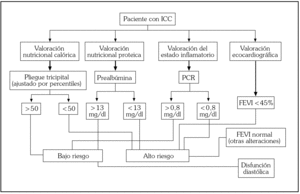
De forma global, con los datos obtenidos en este estudio podríamos ampliar el estudio básico ante la sospecha de IC, incluyendo junto a la ecocardiografía una valoración nutricional y del estado inflamatorio para así estratificar aún más el riesgo de los pacientes en cuanto al pronóstico de su enfermedad. Un algoritmo de valoración de los enfermos con IC, desde el punto de vista nutricional e inflamatorio, podría ser el representado en la figura 2.
Fig. 1. Hallazgos ecocardiográficos. FEVI: fracción de eyección del ventrículo izquierdo.
Fig. 2. Valoración básica del paciente con insuficiencia cardíaca crónica (ICC), incluyendo situación nutricional y del estado inflamatorio. Implicaciones en la estratificación de pacientes de alto y bajo riesgo desde el punto de vista pronóstico. FEVI: fracción de eyección del ventrículo izquierdo; PCR: proteína C reactiva.
De esta manera podríamos plantearnos que al mejorar el estado nutricional global de nuestros enfermos con aportes dietéticos suplementarios mejoraríamos también su pronóstico. En este sentido los pocos estudios realizados hasta la fecha, tanto observacionales como de intervención, han dado resultados controvertidos 23-25. Además existe evidencia científica de que un estado de inflamación sistémica es determinante en la no respuesta al tratamiento nutricional, por lo que el uso de sustancias moduladoras de la respuesta inflamatoria podría ser utilizado como tratamiento complementario 26. En cualquier caso el tratamiento nutricional en pacientes malnutridos con IC ha sido abordado de forma insuficiente y requiere nuevos estudios, fundamentalmente estudios controlados randomizados.
FE DE ERRATAS
En la Carta al Director «Unidades de Ictus y Medicina Interna» publicada en la Revista Clínica Española 2006;206(1):61-2 apareció un error que pasamos a rectificar. El hombre completo del primer firmante es I. Villamil Cajoto y su centro Fundación Hospital da Barbanza, Riveira.
Correspondencia: P. Agudo de Blas.
C./ Minaya, 4.
28340 Valdemoro (Madrid).
Correo electrónico: pagudomaiza@yahoo.com
Aceptado para su publicación el 21 de octubre de 2004.