Introducción
Las infecciones del tracto urinario (ITU) representan en nuestro medio y en ambos sexos la principal causa de infección nosocomial y la segunda de infección comunitaria tras las de origen respiratorio 1, ocasionando una morbilidad significativa y generando altos costes sanitarios 2,3.
La baja tasa de resistencias antibióticas existente en Estados Unidos 4 ha motivado que las recomendaciones realizadas por sus autoridades sanitarias para el tratamiento de la ITU ambulatoria se basen en el empleo de cotrimoxazol de forma estándar y en el uso de quinolonas, fosfomicina, nitrofurantoína o ß-lactámicos como segunda línea de tratamiento 5. En nuestro entorno existen desde hace más de una década tasas de resistencia para el cotrimoxazol mayores del 20%, hecho que motivó hace años el empleo de fármacos alternativos para el tratamiento empírico de la ITU ambulatoria.
En los últimos años se ha detectado en España y otros países europeos variaciones significativas en la sensibilidad microbiana a varios antibióticos, observándose la aparición progresiva de resistencias para las fluorquinolonas y otros antibióticos comúnmente empleados en el tratamiento empírico de la ITU extrahospitalaria 6,7. Esta aparición de resistencias se está convirtiendo en un problema de salud de difícil manejo 8 y sugiere que se deben revisar las pautas de tratamiento de primera y segunda elección a fin de hacer un uso más racional de los antibióticos.
El objetivo del presente estudio es conocer la prevalencia de los diferentes patógenos responsables de ITU comunitaria en nuestro medio y valorar la actividad de los antibióticos más comúnmente utilizados en su tratamiento. Para ello se ha estudiado la distribución de bacterias aisladas de pacientes con ITU adquirida en la comunidad y sus patrones de susceptibilidad antibiótica a lo largo de un período de 5 años en el área de influencia del Hospital del Mar en Barcelona.
Material y métodos
Se analizaron los resultados de todos los urinocultivos positivos consecutivos obtenidos en pacientes atendidos por ITU adquirida en la comunidad durante el período de enero de 1997 a diciembre de 2001. Todas las muestras de orina analizadas procedieron de pacientes del área sanitaria de influencia del Hospital del Mar, recogidas en el servicio de Urgencias y remitidas al laboratorio de referencia (Laboratori de Referencia de Catalunya).
Las orinas fueron sembradas en agar sangre y agar Mackonkey con asa calibrada. Se consideraron positivos los cultivos de orina con un recuento superior a 104 ufc/ml y también los recuentos superiores a 103 ufc/ml cuando existía piuria concomitante (más de 10 leucocitos/mm3 en orina no centrifugada o más de 5 leucocitos/campo (X40) en orina centrifugada). Las orinas polimicrobianas (con más de dos microorganismos) fueron consideradas contaminadas. La determinación de la sensibilidad antibiótica y la identificación de las cepas se realizó generalmente mediante el sistema MicroScan® (Dade-Behring) con paneles combo orina. No obstante, en aproximadamente el 4% de las cepas de Escherichia coli y el 40%-70% de las de Proteus mirabilis se empleó el sistema API® (Biomerieux) para la identificación, y el sistema de difusión (Kirby-Bauer) para la determinación de la sensibilidad. Aunque los antibióticos mostrados en el panel fueron variando y adaptándose a las necesidades de cada momento, los antibióticos básicos a analizar se mantuvieron en las diferentes presentaciones de los paneles.
Según protocolo habitual, para cada cultivo se realizó el análisis de la sensibilidad antibiótica a varios fármacos, aunque en este estudio sólo se han reflejado los más comúnmente empleados en el tratamiento oral de la ITU ambulatoria. La interpretación de las pruebas de sensibilidad se realizó siguiendo el criterio de antibiograma interpretativo 9. Para los puntos de corte se siguieron las normas de la NCCLS 10, excepto para la interpretación de la sensibilidad a quinolonas en que se siguieron las recomendaciones del grupo MENSURA 11.
Los valores de resistencia microbiana fueron calculados sumando conjuntamente los resultados resistentes y los de sensibilidad intermedia. Pese a que se ha descrito que las altas concentraciones urinarias alcanzadas por algunos antibióticos como las quinolonas y el cotrimoxazol son capaces en algunos casos de la erradicación bacteriana incluso con resistencia in vitro demostrada, en el presente trabajo no se han valorado los datos clínicos de los pacientes, por lo que no se conoce la respuesta clínica en los casos de resistencia in vitro o sensibilidad intermedia.
Las tasas de resistencia durante el período de estudio fueron comparadas mediante una prueba de homogeneidad de proporciones (análisis de la varianza con prueba del *2 de Pearson) y se definió la significación estadística como una p < 0,05.
Resultados
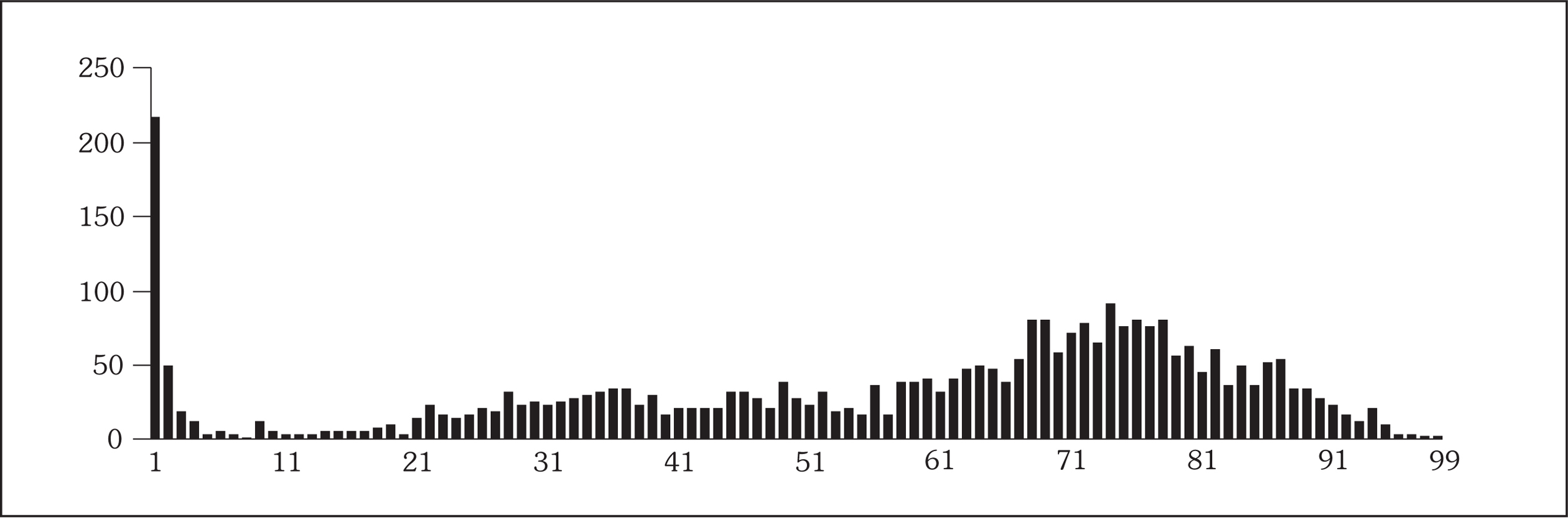
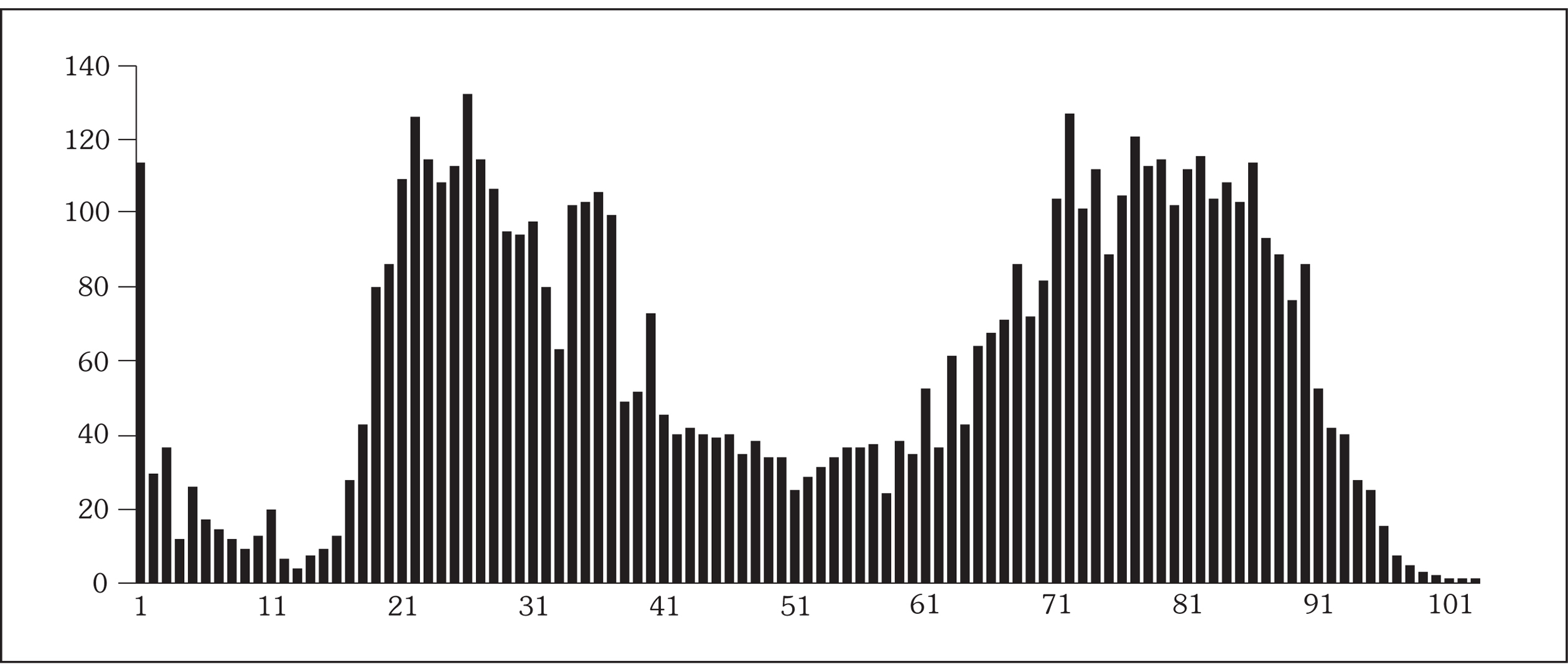
Durante el período de estudio se realizaron un total de 16.392 urinocultivos, de los cuales 8.743 fueron positivos. De los positivos, 6.046 (69,1%) correspondieron a mujeres y 2.688 (30,8%) a hombres. La edad media de las mujeres con cultivos positivos fue de 52,6 años (rango de 1 a 100 años) y la de los hombres 58 años (rango de 1 a 99 años). En las figuras 1 y 2 se observa la distribución del número de urinocultivos positivos en función de la edad y el sexo del paciente.
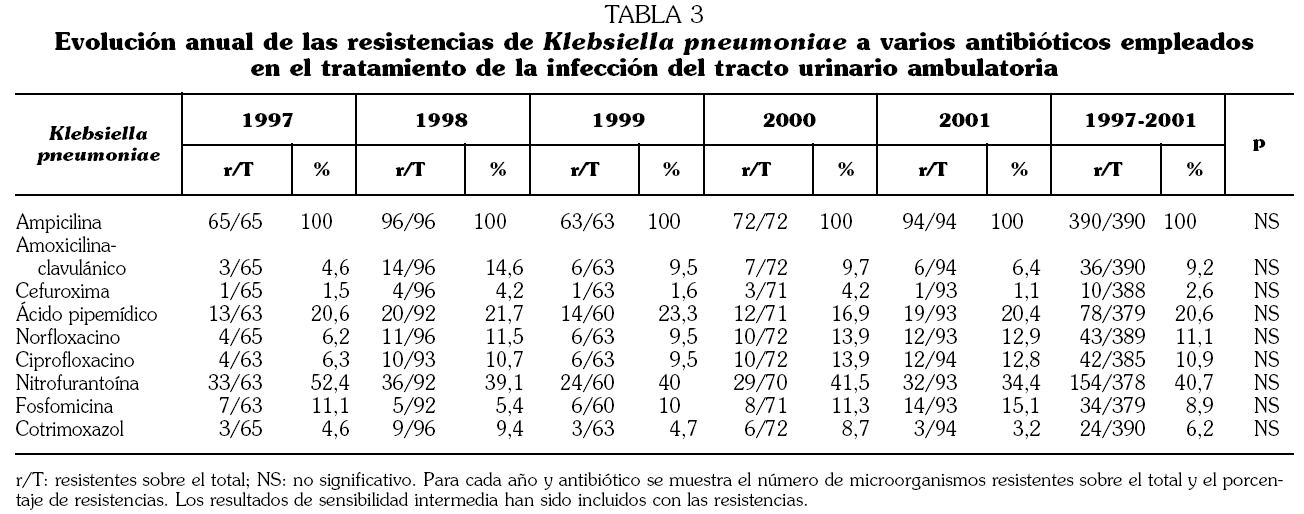
Fig. 1. Distribución del número de urinocultivos positivos en hombres en función de la edad (n = 2.688).
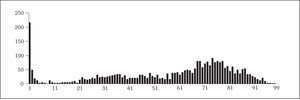
Fig. 2. Distribución del número de urinocultivos positivos en mujeres en función de la edad (n = 6.046).
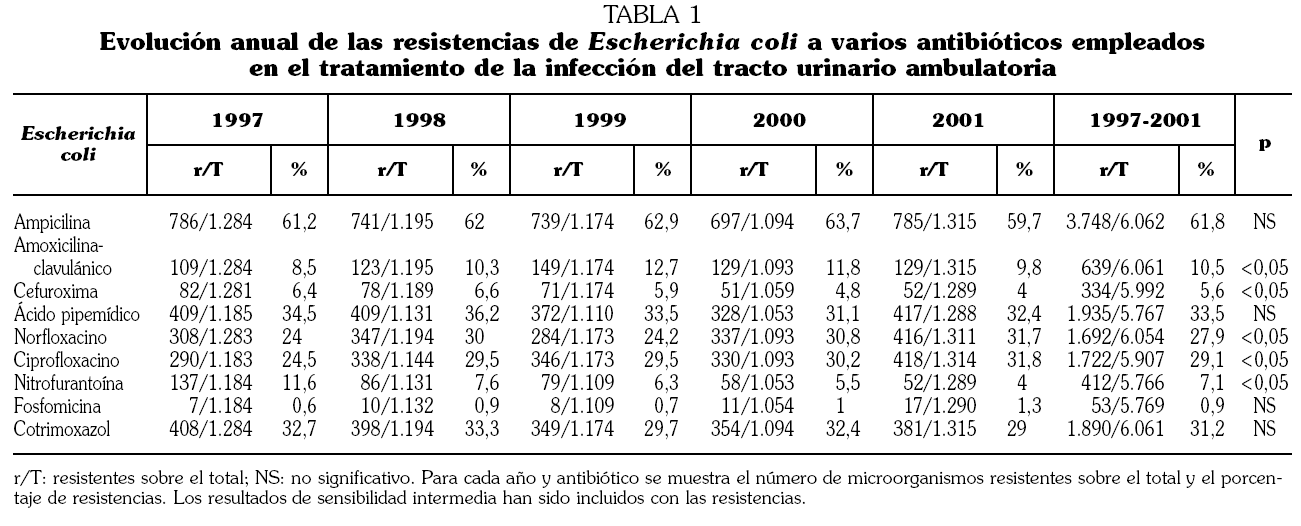
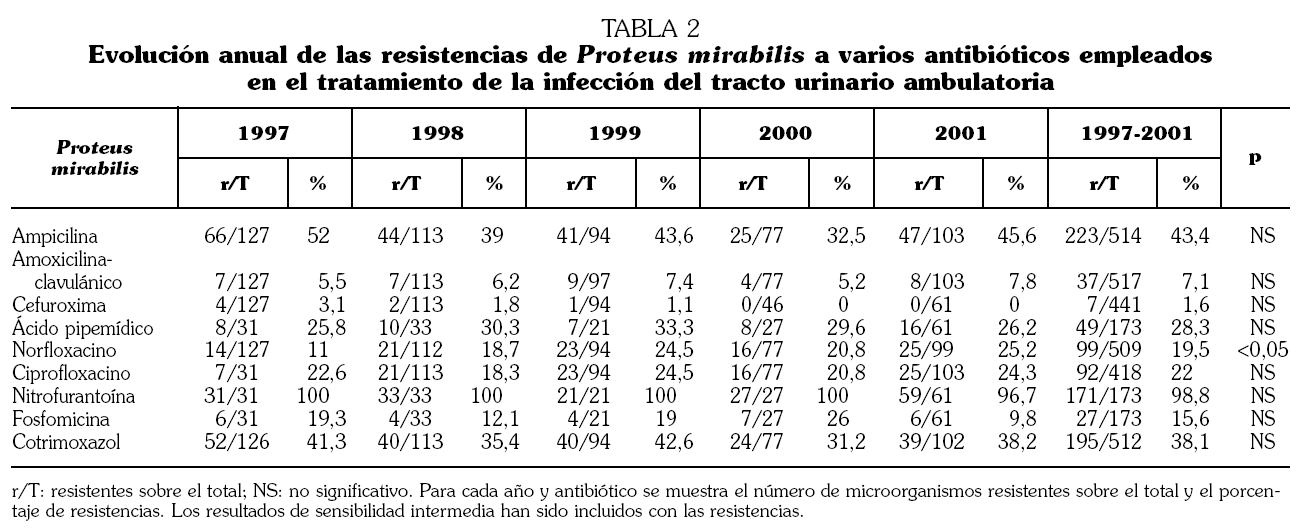
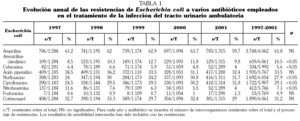
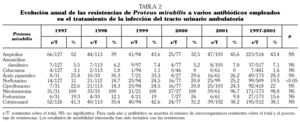
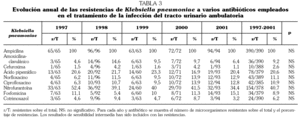
De los 8.743 urinocultivos con recuento significativo se identificaron 6.062 (69,3%) de E. coli, 517 (5,9%) de P. mirabilis, 390 (4,5%) de Klebsiella pneumoniae y el resto correspondieron a otros uropatógenos habituales, pero con frecuencias menores del 2%. La suma de los tres patógenos a lo largo del estudio representó 6.969 (79,7%) urinocultivos positivos y la prevalencia permaneció constante a lo largo del quinquenio estudiado. Las tablas 1, 2 y 3 muestran el número de urinocultivos positivos obtenidos en cada uno de los años estudiados para cada uno de los tres microorganismos más prevalentes, así como los porcentajes de resistencias in vitro para los antibióticos más comúnmente empleados en el tratamiento de la ITU comunitaria.
Cabe resaltar que del total de cepas de E. coli resistentes a ampicilina (3.748), un total de 998 (16,9%) también lo fueron a las quinolonas de forma simultánea, mientras que el número de cepas resistentes a la ampicilina, a las quinolonas y al cotrimoxazol conjuntamente fue de 726 (12,3%). Sin embargo, de todos ellos tan sólo se identificaron 6 cepas (0,8%) resistentes a la fosfomicina.
Se observó una alta tasa de resistencias a las quinolonas por los tres gérmenes valorados, sobre todo con E. coli, donde se aproximaron al 30%. Además, a lo largo de los años de seguimiento se pudo constatar un aumento progresivo y estadísticamente significativo de las tasas de resistencia de E. coli a norfloxacino y ciprofloxacino, y de P. mirabilis a norfloxacino. No se observaron diferencias significativas entre los resultados obtenidos con norfloxacino y ciprofloxacino para K. pneumoniae.
Discusión
El elevado porcentaje de urocultivos positivos en nuestro estudio (> 50%) que no se corresponde con los de otras series viene explicado por los criterios asistenciales restrictivos empleados por parte del laboratorio de microbiología de urgencias a la hora de la realización de un cultivo de orina. En nuestro centro son pocos los pacientes a los que se les realiza un cultivo de orina sin la realización previa de un análisis del sedimento urinario. En la mayoría de los casos por parte de los servicios clínicos se solicita la realización de un análisis del sedimento urinario, y sólo en el caso de que el mismo sea patológico el laboratorio realiza el cultivo de rutina. Así, a no ser que exista una solicitud expresa y justificada por parte del clínico para que se realice el cultivo, aunque en el sedimento no exista bacteriuria o piuria, sólo en esta situación excepcional el cultivo se realiza. De esta manera se seleccionan los casos claramente patológicos con sospecha clínica y en los que el cultivo con más probabilidad será positivo.
Estudios realizados en nuestro medio han demostrado que un elevado porcentaje de tratamientos antibióticos son inapropiados, por innecesarios o por elección incorrecta del antimicrobiano 12. Este hecho contribuye al constante incremento de las resistencias bacterianas 13 y justifica la aplicación de una política de antibióticos racional 14.
El manejo actual de la ITU comunitaria es habitualmente empírico, sin la existencia de una prueba de susceptibilidad microbiana que guíe el tratamiento. Esta conducta se basa en el conocimiento del espectro de potenciales agentes patógenos y en sus patrones de sensibilidad antibiótica 15. Las sensibilidades microbianas pueden variar de forma importante entre áreas geográficas próximas, por lo que para poder orientar el tratamiento y prescribir un fármaco empírico eficaz los laboratorios de microbiología deben informar periódicamente acerca de los patrones de susceptibilidad microbiana de los uropatógenos habituales del área geográfica. Un antibiótico usado como tratamiento de primera línea debería ser efectivo contra la mayoría de los patógenos urinarios reconocidos y tener un perfil de seguridad razonable 16. Se considera que la existencia de tasas de resistencia mayores del 10% al 20% limitan la elección de un antibiótico de forma empírica 8.
En nuestra experiencia, aunque los patrones de sensibilidad antibiótica han variado en los años de estudio, la prevalencia de los distintos uropatógenos responsables ha permanecido relativamente constante, similar a la de otras series publicadas de ITU comunitaria 17. Los datos difieren de los obtenidos por otras series de pacientes hospitalizados o con antecedentes previos de tratamiento antimicrobiano, en los que es más frecuente la existencia de patógenos como P. mirabilis, P. aeruginosa y Enterococcus y en los que los índices de resistencia antibiótica son más altos 1.
Los datos demográficos de esta serie no difieren de los publicados por otros autores de nuestro entorno, observándose que la edad media de los pacientes con ITU supera los 50 años y que las mujeres representan dos tercios de los casos 18. En los hombres la incidencia de ITU aumenta a partir de la edad de inicio de las relaciones sexuales, siendo máxima entre los 60 y 90 años debido a patología obstructiva del tracto urinario inferior. Por otro lado, las mujeres presentan una distribución bimodal con un primer pico de incidencia que afecta a mujeres jóvenes entre 20 y 35 años, sanas y en relación con el inicio de la vida sexual activa, y un segundo pico entre los 65 y 85 años relacionado con los cambios anatómicos y hormonales del climaterio 19.
El cotrimoxazol fue durante décadas el tratamiento empírico de elección de la ITU debido a su sinergismo, tolerancia, bajo coste, alto espectro antimicrobiano y gran concentración urinaria y prostática 8. Las altas y mantenidas tasas de resistencia antimicrobiana halladas durante todo el período estudiado (31,2% para E. coli) son similares a las que limitaron hace años su uso como fármaco de elección. Así, mientras que en los Estados Unidos se han detectado resistencias crecientes de E. coli al cotrimoxazol llegando al 16% en 1996 20, en países de nuestro entorno como Francia y Holanda superan el 20% 21,22, y en España oscilan entre el 25% y 39% 23,24. No obstante, sus características farmacocinéticas y farmacodinámicas hacen que sea una excelente opción de tratamiento tras conocer el resultado de los patrones de sensibilidad del microorganismo, especialmente en las prostatitis.
La nitrofurantoína y la fosfomicina-trometamol son dos antimicrobianos que, pese a no estar indicados en el tratamiento de la pielonefritis aguda por alcanzar bajos niveles parenquimatosos, presentan un amplio espectro antimicrobiano y una gran excreción renal que permite alcanzar altas concentraciones urinarias 16,25,26. Los dos fármacos son muy eficaces en el tratamiento de la cistitis aguda y la cistitis de repetición sin factores de riesgo asociados, como sucede en las mujeres jóvenes y en las que se sospecha la existencia de E. coli sensible 20. Sin embargo, los altos índices de resistencia que existen en microorganismos presentes en la ITU complicada o con factores de riesgo asociados limitan su uso 21,27. Mientras que E. coli presenta unos índices de resistencia de 7,1% para la nitrofurantoína, los índices de resistencia a la fosfomicina son siempre inferiores al 1,3%, similares a los resultados de otras series de ITU ambulatoria (2%-3,7%) 17,28, haciendo que constituya una excelente opción para el tratamiento de las cistitis en mujeres sin factores de riesgo.
Las quinolonas son un grupo de antibióticos que al presentar gran biodisponibilidad, excelente penetración prostática y renal, alcanzar alta concentración urinaria y tener un significativo efecto posantibiótico han sido muy utilizados y recomendados para el tratamiento de la ITU, incluso complicada. El ácido pipemídico presenta durante todo el período de estudio tasas de resistencia in vitro que contraindican actualmente su uso empírico. A lo largo del estudio se observa un aumento consistente y progresivo de resistencias a las fluorquinolonas por E. coli y P. mirabilis, alcanzando al final del seguimiento valores mayores del 31% y 25%, respectivamente. Esta pérdida progresiva de susceptibilidad fue descrita como hecho incipiente en publicaciones nacionales de principios de los años noventa 29, alcanzándose al final de la década valores de resistencia cercanos al 10% en países de nuestro entorno 22 y del 20% en España 7,24. Se ha demostrado que el aumento de las resistencias a las quinolonas está directamente relacionado con la mayor prescripción de las mismas 22, y este hecho posiblemente explica la baja tasa de resistencias halladas en Norteamérica 4,26, donde hasta el momento han sido poco utilizadas 3.
La mayoría de las enterobacterias estudiadas son sensibles a la combinación de la amoxicilina y el ácido clavulánico, pero la relativa frecuencia de efectos secundarios existentes, especialmente gastrointestinales, y la importante alteración de la flora vaginal e intestinal, que pueden condicionar una mayor tasa de recurrencias, hacen que su elección de forma empírica para el tratamiento de la ITU no complicada sea poco atractiva excepto durante el embarazo o ante la sospecha de ITU por Enterococcus5,15. Los datos del estudio muestran que mientras la ampicilina presenta resistencias mantenidas y que superan el 40%, la cefuroxima y la amoxicilina-clavulánico presentan tasas de resistencia menores del 6% y 11%, respectivamente. A pesar de que las resistencias observadas aumentan de forma significativa a lo largo del quinquenio, los dos antibióticos constituyen opciones terapéuticas muy útiles, especialmente en la ITU complicada o con factores de riesgo. En este estudio también se valoró a la cefixima, y aunque sus datos no se pudieron incluir en el estudio, las resistencias obtenidas a las principales enterobacterias fueron inferiores al 3%, similares a las citadas por otros autores 17,29.
Pese a que la elección empírica de un antimicrobiano para el tratamiento de la ITU depende de diversos factores clínicos y debe ser individualizada, creemos que en función de los resultados del estudio se pueden obtener unas recomendaciones. Así, consideramos que la fosfomicina puede representar el antibiótico de elección para el tratamiento de las cistitis de mujeres sin factores de riesgo, y que la cefuroxima y la nitrofurantoína son buenas alternativas. En cambio, en el caso de la ITU complicada, con afectación parenquimatosa o con factores de riesgo asociados (patología basal, tratamientos previos, gérmenes urealíticos o presencia de litiasis o catéteres, etc.), la cefuroxima y la amoxicilina-ácido clavulánico son opciones preferibles. Los altos valores de resistencia hallados con las quinolonas estudiadas y con el cotrimoxazol limitan su empleo empírico, aunque representan excelentes opciones, e incluso son de elección tras la demostración de su sensibilidad in vitro.
El conocimiento periódico y actualizado de los patrones de susceptibilidad microbiana de un área concreta ayuda en la elección de un tratamiento empírico eficaz, permite optimizar costes, evita la aparición de resistencias y contribuye, en definitiva, a hacer un uso más racional de los antibióticos.