El síncope de alto riesgo (más de 65 años, electrocardiograma anormal, síncope sin pródromos y/o antecedentes de patología cardiovascular) se asocia a una elevada mortalidad. Parece aconsejable una atención más detallada de la que puede ofrecerse en Urgencias. Hemos evaluado la actividad de una consulta monográfica de síncope en un Servicio de Cardiología.
Material y métodosHemos recogido una serie de enfermos diagnosticados en Urgencias de «sincope». Los enfermos fueron remitidos a la consulta monográfica de síncope y evaluados en menos de 72h. Hemos analizado las pruebas realizadas para establecer un diagnóstico fisiopatológico del síncope.
ResultadosEstudiamos 107 pacientes consecutivos, de los que 82 cumplían criterios de síncope de riesgo. A todos se les realizó una ecocardiografía y un Holter ambulatorio. Se realizaron 23 estudios con mesa basculante, 4 estudios electrofisiológicos, y se implantaron 2 Holter insertables. En 73 pacientes pudimos establecer un diagnóstico concreto. Tres pacientes fueron diagnosticados de una enfermedad neurológica. La causa más frecuente del síncope fue la neuromediada (41 pacientes). Tras un seguimiento medio superior a 2 años, la mortalidad total (9 pacientes) no se relacionó con el síncope.
ConclusionesUna consulta especializada en síncope de alto riesgo aumenta el porcentaje de pacientes con diagnóstico definitivo.
High-risk syncope (over aged 60, abnormal electrocardiogram, syncope without prodromes and/or background of cardiovascular disease) is associated with high mortality. More detailed attention to that which may often be considered as an emergency should be given. We have evaluated the activity of a specialized service in the care of syncope in an internal medicine service.
Material and methodsWe have collected a series of patients diagnosed in the emergency service of “syncope.” The patients were referred to the specialized unit in the care of syncope and evaluated in less than 72h. We analyzed the tests made to establish a pathophysiological diagnosis of syncope.
ResultsA total of 107 consecutive patients were studied, 82 of whom met the criteria for being at risk of syncope. All underwent an echocardiography and outpatient Holter. A total of 23 studies were performed with tilt test, 4 electrophysiological studies were performed and 2 were implanted with an insertable Holter. A specific diagnosis could be established in 73 patients. Three patients were diagnosed with a neurological disease. The most frequent cause of the syncope was neuromediated (41 patients). After a mean follow-up of over 2 years, total mortality (9 patients) was not related with the syncope.
ConclusionsA specialized service in the care of high-risk syncope increases the percentage of patients with a definitive diagnosis.
El síncope se define como una pérdida de conciencia transitoria y autolimitada que, normalmente, lleva a la pérdida del tono postural. Su establecimiento suele ser relativamente rápido, su duración no suele superar los 40s y la recuperación posterior debe ser espontánea, completa y rápida1. Constituye un síntoma relativamente frecuente con una prevalencia de 1,3–2,7 episodios por cada 1.000 habitantes/año2. Se trata, además, de uno de los síntomas que más ansiedad generan, tanto en el paciente como en las personas que le rodean, y llega a suponer un 1% de las consultas atendidas en los servicios de urgencias, y hasta un 6% del total de los ingresos3.
Con el objetivo de estudiar el síncope en las urgencias españolas, se realizó en el año 2004 el estudio Gesinur-1. Este estudio incluyó 1428 pacientes4 de los que un 60% fue dado de alta sin un diagnóstico etiológico claro (hasta un 10% de ellos con un perfil clínico de alto riesgo). Se ingresó al 25% d elos enfermos, cifra muy alejada de las descritas por otros estudios europeos y americanos5.
La historia clínica, el examen físico y el ECG permiten diagnosticar y estratificar el riesgo en la mayoría de los enfermos con síncope atendidos en Urgencias4, pero existe un perfil de paciente que no reúne criterios de ingreso, pero sí un alto riesgo de eventos a medio plazo. Estos pacientes precisan un seguimiento y la realización de otras pruebas que justifican la creación de unidades de síncope6.
En este estudio hemos evaluado la utilidad de una consulta especializada en síncope para aquellos pacientes dados de alta en Urgencias y que tenían un perfil de riesgo elevado.
Material y métodosPara determinar el nivel de riesgo de los pacientes y los criterios de derivación a la consulta, seguimos por su sencillez y, a la vez, eficacia, la escala establecida por el grupo italiano del estudio5Observatorio Epidemiologico sulla sincope nel Lazio (OESIL). Este grupo identificó 4 factores que se comportaron como predictores de mortalidad: edad superior a 65 años, síncope sin pródromos, alteraciones en el ECG basal y presencia de enfermedad cardiovascular conocida. La ausencia de estos factores se asoció a una mortalidad del 0% al año mientras que la presencia de dos al 19,6%, y la presencia de tres y cuatro se asociaron a cifras del 34,7% y del 57,1%, respectivamente5.
Desde el 1 de enero hasta el 30 junio del 2005, se estableció un sistema de derivación directa desde las Urgencias de nuestro hospital a una consulta especializada de síncope. Fueron derivados aquellos pacientes dados de alta en Urgencias, tras haber sufrido un síncope y haberse desestimado el ingreso, y que presentaran dos o más de los criterios OESIL descritos5. Se excluyó a aquellos pacientes con presíncope, pseudosíncopes por desórdenes metabólicos, y aquellos en los que la pérdida de conciencia fue secundaria a epilepsia, intoxicaciones o accidentes isquémicos.
Todos los pacientes fueron reevaluados clínicamente y se estableciera o no un diagnóstico etiológico, a todos se les realizó un nuevo ECG, una ecocardiografía y una monitorización ECG ambulatoria. Una vez estudiados los resultados del Holter, los pacientes fueron nuevamente evaluados en consulta y, en aquellos casos en los que el diagnóstico etiológico no se consiguió, siguiendo las recomendaciones de las guías, se solicitaron pruebas neuromediadas, estudio electrofisiológico y/o implante de un Holter insertable cuando fue necesario. Por otra parte, a los enfermos con posibles enfermedades neurológicas se les solicitó un estudio neurológico completo.
Se realizó un seguimiento clínico durante al menos 18 meses a todos los pacientes, bien en consulta o bien por vía telefónica, para detectar recidivas de síncope, aparición de eventos cardiovasculares y muerte de cualquier causa.
Criterios diagnósticosPara el diagnóstico final de cada síncope se siguieron las siguientes definiciones:
- •
Síncope neuromediado: secundarios a activación de mecanismo reflejo con ascenso del tono vagal y pérdida del tono simpático. Incluye el síncope vasovagal, el síndrome de hipersensibilidad del seno carotídeo, el miccional y el situacional, como el que puede aparecer al visualizar un sangrado.
- •
Síncope ortostático: secundario a ortostatismo prolongado y asociado a fallos autonómicos, efecto de fármacos y/o a depleción de volumen o vasodilatación periférica por calor.
- •
Síncope neurológico: síncope secundario a hipoperfusión cerebral transitoria secundaria a patología vascular carotídea.
Los datos fueron almacenados en una base de datos y analizados mediante el paquete estadístico completo SPSS versión 13.0 (Illinois, Chicago, EE.UU). El análisis descriptivo, con frecuencias relativas y absolutas, se realizó utilizando porcentajes en los datos discretos y en las variables continuas medias con desviación típica o mediana y rango intercuartílico, según la distribución de la variable fuera normal o no; se construyeron curvas de Kaplan Meier para analizar la supervivencia y el tiempo libre de eventos. Se consideraron significativos los test con valores de probabilidad inferiores a 0,05.
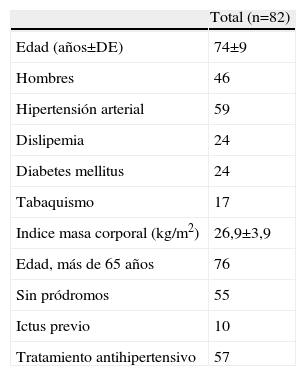
ResultadosFueron remitidos a la Unidad de Síncope un total de 107 pacientes, de los cuales 25 fueron excluidos tras la evaluación inicial en la primera consulta: en 9 casos se trataba de presíncopes y 16 no cumplían los criterios de inclusión (ninguno tenía patología cardiovascular conocida y no presentaban alteraciones en el ECG). Incluimos 82 pacientes consecutivos. Todos fueron citados en la consulta de síncope a los 2,6 días (mediana; siendo el rango intercuartílico de 1,2–3,4 días) del alta en Urgencias. Las características clínicas, así como el tratamiento médico que seguían al acudir a la consulta, se recogen en la tabla 1. Todos los pacientes admitidos presentaban al menos 2 criterios del OESIL: 76 eran mayores de 65 años, un total de 55 no refería pródromos, el ECG fue patológico en 67 de los 82 pacientes y un total de 32 presentaban entre sus antecedentes enfermedad cardiovascular, 18 de los cuales con cardiopatía previa conocida (12 isquémica y 6 hipertensiva).
Características clínicas de los pacientes estudiados
| Total (n=82) | |
| Edad (años±DE) | 74±9 |
| Hombres | 46 |
| Hipertensión arterial | 59 |
| Dislipemia | 24 |
| Diabetes mellitus | 24 |
| Tabaquismo | 17 |
| Indice masa corporal (kg/m2) | 26,9±3,9 |
| Edad, más de 65 años | 76 |
| Sin pródromos | 55 |
| Ictus previo | 10 |
| Tratamiento antihipertensivo | 57 |
Únicamente 29 pacientes de los 82 incluidos aportaban un diagnóstico etiológico desde Urgencias y ninguno presentó recidiva del síncope entre el alta en Urgencias y la primera atención en consulta.
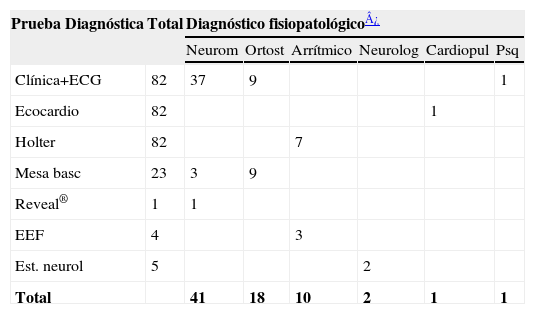
Pruebas complementariasLa secuencia diagnóstica seguida en la consulta se muestra en la tabla 2. Se recogen el número total de diagnósticos formulados en cada estadio y la etiología final establecida. Así, mediante la reevaluación clínica y el ECG se llegó a 47 diagnósticos.
Pruebas diagnósticas y diagnóstico fisiopatológico final en pacientes con síncope
| Prueba Diagnóstica | Total | Diagnóstico fisiopatológico¿ | |||||
| Neurom | Ortost | Arrítmico | Neurolog | Cardiopul | Psq | ||
| Clínica+ECG | 82 | 37 | 9 | 1 | |||
| Ecocardio | 82 | 1 | |||||
| Holter | 82 | 7 | |||||
| Mesa basc | 23 | 3 | 9 | ||||
| Reveal® | 1 | 1 | |||||
| EEF | 4 | 3 | |||||
| Est. neurol | 5 | 2 | |||||
| Total | 41 | 18 | 10 | 2 | 1 | 1 | |
Cardiopul: cardiopulmonar; ECG: Electrocardiograma; EEF: estudio electrofisiológico; Est. neurol: estudio nerológico; Mesa basc: mesa basculante; Neurolog: neurológico; Neurom: neuromediado; Ortost: ortostático; Psq: psiquiátrico.
Todos los pacientes remitidos desde Urgencias aportaron un ECG, siendo anormal en 67 pacientes: fibrilación auricular en 15 pacientes; flutter auricular en uno; arritmias auriculares en 2; un marcapasos VVI, que resultó normofuncionante, y bloqueo auriculoventricular de primer grado en 15. En cuanto a la conducción intraventricular, 17 pacientes presentaban bloqueo de rama derecha, 12 hemibloqueo anterior, 7 bloqueo completo de rama izquierda y 4 hemibloqueo posterior. No encontramos diferencias entre los ECG realizados en Urgencias y los repetidos en la consulta.
Mediante ecocardiograma se diagnosticó una estenosis aórtica severa (área valvular calculada de 0,9cm2), como causa del síncope. Identificamos, igualmente, 6 casos de cardiopatía hipertensiva y 2 de insuficiencia mitral moderada.
Un total de 7 pacientes fueron diagnosticados de síncope arrítmico mediante Holter (tabla 2). Se indicó estudio con mesa basculante en 23 pacientes; 3 para confirmar el diagnóstico de sospecha y en 20, por sospechar un síncope neuromediado u ortostático. Doce estudios fueron positivos: 2 cardioinhibidoras, 3 vasodepresoras y 7 mixtas.
Para completar el estudio se indicó estudio electrofisiológico a 11 pacientes, pero solo lo aceptaron 4. En tres, se diagnosticó un síncope arrítmico por bloqueo de alto grado y se implantó un marcapasos definitivo.
Se implantaron dos Holter insertables (Reveal®) en 2 pacientes. En uno de ellos, con 2 recidivas de síncope, se diagnosticó un síncope neuromediado. El otro paciente permaneció libre de eventos durante el año que tuvo implantado el Holter insertable.
Se diagnosticaron 2 pacientes de síncope neurológico: uno fue sometido a endarterectomía carotídea y a otro se le implantó un stent carotídeo. Tres pacientes fueron diagnosticados de una patología neurológica que justificaba una pérdida de conciencia no sincopal: Un paciente con demencia de cuerpos de Lewy y 2 pacientes con accidentes isquémicos transitorios. Ambos pacientes han sido incluidos en la serie de enfermos estudiados en la consulta, si bien no pueden ser considerados como síncopes si consideramos el diagnóstico final.
Al finalizar el estudio, se alcanzó un diagnóstico etiológico en 73 de los 79 pacientes incluidos con síncope verdadero (tabla 2): 41 neuromediados, 18 ortostáticos, 10 arrítmicos, 2 neurológicos, 1 cardiopulmonar, 1 psiquiátrico, y 3 no síncopes (enfermedad neurológica).
El seguimiento medio se extendió durante 2,1 años (±0,37) con una media de 2,6 revisiones por paciente. Registramos 2 pérdidas (después de más de 6 meses y dos revisiones en ambos en ambos casos) y 9 exitus, ninguno de los cuales sucedió antes de los 4 meses del síncope que motivó el estudio: 2 adenocarcinomas, un mieloma múltiple, una traumatológica y 5 cardiovasculares, de las cuales fueron: 2 hemorragias cerebrales, 2 infartos cerebrales masivos y un infarto agudo de miocardio anterior evolucionado, que falleció a las 24h del ingreso.
Registramos, además, recidivas en 15 pacientes (dos casos con dos recidivas), siendo todos ellos revisados en consulta y manteniéndose el diagnóstico inicial en 14 de ellos. El caso numero 15 se encontraba en espera de estudio electrofisiológico que se adelantó y resultó positivo para bloqueo de alto grado. Las recidivas tuvieron lugar en una media de 2,62 meses (SD 1,2 meses) y la única variable estadísticamente significativa fue la presencia de bloqueo de rama izquierda. Ninguno de los 6 pacientes sin diagnóstico final presentó recidivas en el seguimiento.
Todos los pacientes con síncope neuromediado y ortostático fueron instruidos para seguir medidas de prevención secundaria del síncope según las recomendaciones europeas1. Se modificaron, además, los tratamientos farmacológicos en 25 pacientes, fundamentalmente, debido a FA lenta (6 casos), FA de nuevo diagnóstico (2 casos), cardioversión eléctrica de Flutter auricular (un caso), hipotensión asociada a cronoterapia inadecuada (10 casos) y, en el resto, para adaptación de la medicación a su situación patológica basal. Se implantaron 6 marcapasos definitivos y se prescribió un recambio valvular aórtico.
DiscusiónLa disponibilidad de una consulta monográfica de síncope puede ser de gran utilidad para mejorar la atención de los pacientes con un riesgo elevado, sin necesidad de ingreso y sin que conlleve un aumento de la morbimortalidad en el seguimiento. Esta consulta puede proporcionar un menor coste económico para la atención de los enfermos que acuden a Urgencias con síncope. No hay ningún estudio publicado que demuestre que la hospitalización modifica la mortalidad y morbilidad tras un episodio sincopal3, por lo que dicha hospitalización, reconocida como excesiva en varios estudios, estaría indicada para aquellos pacientes que precisaran alguna terapia concreta (como el implante de un marcapasos) o ante la sospecha de orígen arritmogénico maligno, y no por el mero hecho de precisar pruebas diagnósticas1,3.
El funcionamiento del modelo de unidad que presentamos es diferente a otros modelos que incluyen un mayor índice de hospitalización6, y es comparable a las unidades de dolor torácico, con tiempos de espera reducidos y evitando hospitalizaciones innecesarias con el aumento de costes y complicaciones que generan.
Destaca la importancia de la aplicación de las guías europeas sobre síncope1, mediante lo cual se alcanza una eficacia diagnóstica superior al 90% como ya demostró el estudio EGSYS6. Nuestros datos vienen a confirmar estos hallazgos, destacando la importancia de una buena historia clínica dirigida, a la vez que apoyan la seguridad y eficiencia del estudio ambulatorio.
Estas guías resaltan la importancia de la monitorización ambulatoria del ECG para detectar taquiarritmias o bradiarritmias intermitentes. El uso de estas técnicas presenta limitaciones en aquellos pacientes con síntomas poco frecuentes, donde 24h de monitorización son insuficientes7. Son varios los estudios que han demostrado que prolongar la monitorización es coste-efectiva8. Si es necesario una monitorización de más de 30 días y/o es imposible la adaptación del paciente al sistema, se puede optar por el implante subcutáneo del dispositivo, con mínimo riesgo para el paciente y máxima adaptación9.
De nuestros resultados se desprende una elevada proporción de diagnósticos finales (73 de 79 [92%]) comprobados en el seguimiento a largo plazo. Llama la atención la elevada incidencia de síncopes neuromediados y ortostáticos (59 del total de pacientes estudiados [75%]), lo que coincide con lo encontrado en el estudio GESINUR3,4 y que contradice en parte a los resultados del estudio OESIL5. En estos pacientes con tratamiento antihipertensivo, es importante comprobar la idoneidad de los fármacos prescritos al igual que la cronoterapia pautada10. Y lo mismo sucede con respecto a la medicación bradicardizante, especialmente, en el grupo de pacientes mayores de 65 años, con frecuencia diabéticos, con una menor actividad autónoma y menor capacidad de adaptación a los cambios ortostáticos, situacionales o de temperatura. En este sentido, fue necesario realizar cambios en la medicación en 25 de los pacientes finalmente diagnosticados (10 por inadecuada cronoterapia de tratamientos antihipertensivos, con excesiva potencia alcanzada durante el día, y 15 por excesivo tratamiento bradicardizante). Se trata de una proporción relevante a la hora de extraer conclusiones para la práctica clínica diaria de muchas especialidades, además de en el Servicio de Urgencias11.
Nuestros resultados, con un seguimiento medio de más de 2 años, no coinciden con algunos datos del estudio OESIL, con respecto a la predicción de riesgo (mortalidad) de los criterios establecidos, que es sensiblemente menor a la esperada. La mortalidad, además, se produjo por causas no relacionadas con el síncope y, de hecho, nuestros resultados vienen a defender la seguridad de estudiar a los pacientes que se suponen de alto riesgo mediante los criterios OESIL en una consulta, con tasas de recidiva y mortalidad algo inferior a las publicadas en otras series2–5.
En este estudio, no hemos efectuado un análisis económico detallado. Sin embargo, es probable que la alta efectividad expuesta se acompañe de una reducción de los costes, al realizar menos pruebas diagnósticas y, sobre todo, al evitar ingresos hospitalarios en unidades de cardiología12.
Por último, la derivación a consulta especializada en síncopes podría contribuir a mejorar la calidad de vida del paciente con síncope, calidad de vida que se ve mermada de forma significativa ante la aparición de depresión, ansiedad y malestar, con un importante impacto en la vida diaria del individuo13.
En base a los hallazgos de este estudio, mayoritariamente obtenidos en pacientes de más de 65 años, sugerimos que tras el diagnóstico de síncope en Urgencias, se proceda a revisar la medicación hipotensora y bradicardizante en el contexto de una cuidada anamnesis y exploración física. Este proceder ofreció un diagnóstico fisiopatológico en 59 de los 79 pacientes diagnosticados finalmente de síncope (75%). En el grupo restante, y una vez descartada razonablemente una patología que justifique un ingreso (ausencia de soplos severos y ECG sin bloqueos auriculoventriculares avanzados) es posible derivar al paciente para continuar su estudio de forma ambulatoria con seguridad.
LimitacionesEste estudio analiza una cohorte muy concreta (pacientes dados de alta desde Urgencias y con cierto perfil de riesgo) de un único centro. Para demostrar la generabilidad de los resultados obtenidos sería necesario plantear un estudio aleatorizado multicéntrico, pudiendo tener como referencia los datos del presente estudio.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.