Determinar la incidencia de eventos adversos (EA) y de pacientes con EA en el Complejo Hospitalario Universitario de Albacete (CHUA). Identificar y definir los EA ligados a la asistencia; analizar los EA evitables y conocer su impacto; planificar las acciones de mejora.
Método.
DiseñoEstudio retrospectivo de cohortes.
Ámbito de estudioPacientes dados de alta del 5 al 19 de noviembre de 2007.
Definición de casoTodo accidente o incidente recogido en la historia clínica que ha causado daño al paciente o lo ha podido causar.
InstrumentalizaciónGuía de cribado de efectos adversos, adaptada del estudio de Harvard. Versión española del formulario modular para revisión retrospectiva de casos, MRF2.
Análisis estadísticoAnálisis univariante, bivariante y modelo de regresión logística.
ResultadosLa incidencia de pacientes con EA relacionados con la asistencia hospitalaria fue de 6,8%. La incidencia fue diferente significativamente según: edad, presencia de factores de riesgo intrínseco y extrínseco (excluyendo el catéter venoso periférico). El 8,2% de los EA se relacionaron con cuidados, el 14,3% con medicación, el 26,5% con infecciones nosocomiales, el 35,7% con problemas técnicos en procedimientos, el 11,2% con diagnóstico y el 4,1% restante con otros tipos de EA.
El 12,2% se consideraron leves, 78,6% moderados y 8,2% graves. El 50% de EA aumentaron la estancia, y en un 34,7% condicionó el ingreso. El 63,3% de los EA se consideraron evitables.
ConclusionesEl estudio de EA en el CHUA constituye un aspecto de mejora dentro del programa de calidad del hospital. Las incidencias de pacientes con EA y con la asistencia sanitaria se encuentran entre las alcanzadas en el conjunto de estudios cuyo objetivo es la mejora de la calidad.
To establish the incidence of adverse events (AEs) and incidence of patients with AEs in the University Hospital Complex of Albacete (CHUA); to identify and define the AEs which are linked to health care; to analyse avoidable AE and determine their impact; to plan improvement actions.
Method.
DesignRetrospective cohort study.
SamplePatients registered from 5 November to 19 November, 2007.
Case definitionAny accident or incident reported in the medical record which injured or may have injured the patient.
MaterialAdverse Events Screening Guide, adapted from the Harvard study. Spanish version of the Modular Review Form (MRF2) for retrospective case record review.
Statistical AnalysisUnivariate and bivariate analysis and logistic regression model.
ResultsThe incidence of patients with AEs linked to hospital care was 6.8%. The incidence was significantly different depending on: age, presence of intrinsic or extrinsic risk factors (excluding peripheral venous catheter); 8.2% of AE was linked to care; 14.3% to medication; 26.5% to nosocomial infections; 35.7% to technical problems in procedures; 11.2% to diagnosis, and the remaining 4.1% to other types of AEs. In these incidences, 12.2% were considered mild, 78.6% moderate and 8.2% serious. Half (50%) of AEs caused an increase in hospital stay, and in 34.7% cases determined hospitalisation. A total of 63.3% of AEs were considered avoidable.
ConclusionsThe study of AEs in the CHUA represents an improvement within the hospital quality program. Incidences of patients with AEs and those related to health care fall within the range of those found in the studies where the objective was quality improvement.
Actualmente la atención sanitaria es muy compleja. La práctica sanitaria se desarrolla en un terreno donde la incertidumbre desempeña un papel primordial, es decir, es una tarea con riesgo y de riesgo. A veces se provoca un perjuicio involuntario al paciente durante un proceso clínico o como resultado de una decisión clínica. Los errores en el proceso clínico pueden producir un daño en el paciente1.
La mejora de la seguridad conlleva tres acciones complementarias: prevención de los efectos adversos, hacerlos visibles y mitigar sus efectos cuando sucedan. Actualmente, la mayor parte de los incidentes ocurren en los hospitales pues los riesgos asociados al cuidado hospitalario son altos, aunque las estrategias para su mejora estén mejor documentadas y la importancia de la confianza del paciente sea prioritaria.
La seguridad es un principio fundamental del cuidado del paciente y un componente clave en la calidad de gestión. La gestión de riesgos sanitarios no pretende un sistema organizativo carente de fallos y errores, pero sí persigue que la propia organización tenga capacidad para detectar las situaciones de riesgo preexistentes y que los profesionales puedan actuar ante las mismas, cada uno en su nivel de responsabilidad.
El Complejo Hospitalario Universitario de Albacete (CHUA), integrado dentro del Servicio de Salud de Castilla La Mancha (SESCAM), tiene como misión conseguir una organización de servicios sanitarios públicos moderna y de vanguardia, que se caracterice por la innovación y la calidad del servicio global, por la precisión en el diagnóstico y tratamiento, por la seguridad, cercanía y agilidad, por confort, por atención personalizada y confidencialidad, por participación de los profesionales y participación social, por el trato y la atención a los proveedores y por la eficiencia en el uso de los recursos públicos2.
La Organización Mundial de la Salud define la calidad de los servicios sanitarios como «aquella en la que el paciente es diagnosticado y tratado de forma correcta (calidad científico-técnica), según los conocimientos actuales de la ciencia médica (lo que los expertos en derecho denominan lex artis) y según sus factores biológicos (estado de salud óptimo conseguible), con el coste mínimo de recursos (eficiencia), la mínima exposición de riesgo posible de un daño adicional (gestión de riesgos) y la máxima satisfacción para el paciente»3.
Los cambios sociales repercuten de tal forma en los sistemas sanitarios y por lo tanto en la sanidad que hace variar las expectativas sociales respecto a la práctica de la medicina. Todos estos cambios se traducen en una serie de consecuencias en el entorno sanitario, dando lugar a un aumento de la complejidad asistencial, un incremento de la incertidumbre de la práctica clínica, la diversificación profesional entre las profesiones sanitarias, una superespecialización de los profesionales sanitarios, con una falta de visión global del paciente, la aparición de asociaciones de usuarios, el incremento de los conflictos de intereses, la disponibilidad de una mayor oferta de posibilidades de prestaciones sanitarias y un riesgo de indiferencia respecto a las consecuencias de este entorno cambiante4–10.
La cultura de calidad y seguridad de los pacientes sigue, todavía, el modelo de responsabilidad jurídica o disciplinaria que genera, inevitablemente, una actitud profesional defensiva. Apostemos por la gestión de riesgos sanitarios como modelo reactivo y anticipativo al riesgo y al error. Se debe aprender de otras industrias de alto riesgo en las cuales la mejora de la calidad implica diseñar procesos, normas y sistemas destinados a prevenir la ocurrencia de resultados no deseados. Los pacientes y ciudadanos que contactan con el sistema sanitario se beneficiarán de esta estrategia; los profesionales de los centros sanitarios, por ende, también11–13.
El objetivo general de este estudio es determinar la incidencia de efectos adversos (EA) y de pacientes con EA en el Complejo Hospitalario Universitario de Albacete (CHUA).
Los objetivos específicos: identificar y definir los EA ligados a la asistencia en el CHUA; estimar la incidencia de los EA en los diferentes servicios del hospital; analizar los EA evitables y conocer su impacto; planificar las acciones de mejora.
MetodologíaDiseñoEstudio retrospectivo de cohortes14.
Ámbito de estudioPacientes dados de alta hospitalaria del 5 al 19 de noviembre de 2006, ambos incluidos.
Definición de casoSe definió «caso» como todo accidente o incidente recogido en la historia clínica que ha causado daño al paciente o lo ha podido causar, ligado sobre todo a las condiciones de la asistencia sanitaria y no a la enfermedad de base del paciente.
Efecto adverso: accidente imprevisto e inesperado, recogido en la historia clínica que ha causado lesión y/o incapacidad y/o prolongación de la estancia y/o éxitus, que se deriva de la asistencia sanitaria y no de la enfermedad de base del paciente. Para determinar que el EA se debe a la asistencia los revisores puntuaron en una escala de 6 puntos (1=no evidencia; 6=evidencia segura) el grado de seguridad que tenían de que el EA pudiera ser debido a la asistencia sanitaria y no al proceso patológico. Se requería una puntuación≥4 para darlo como positivo.
Efecto adverso evitable. Los revisores puntuaron en una escala de 6 puntos (1=no evidencia; 6=evidencia segura) el grado de confianza que tenían de que el EA pudiera ser prevenible. Se requirió una puntuación≥4 para darlo como positivo.
Incidente: suceso que hubiera podido provocar daño o complicación en otras circunstancias o aquel que pueda favorecer la aparición de un efecto adverso.
Criterios de inclusión en el estudioPacientes cuya estancia fuera superior a 24 horas y que tuviesen historia clínica.
Criterio de exclusiónPaciente con en unidades de observación de urgencias o de corta estancia. En niños recién nacidos sanos se estudió solo el episodio de hospitalización de la madre.
Variables estudiadasLigadas a la asistencia, a la enfermedad o procedimiento, al sujeto y al impacto.
InstrumentalizaciónGuía de cribado de efectos adversos, adaptada del estudio de Harvard15,16. Versión española del formulario modular para revisión retrospectiva de casos, MRF217. Base de datos del proyecto IDEA.
ProcedimientoTres médicos previamente entrenados cumplimentaron la guía de cribado para todas las altas. Cuando la guía de cribado era positiva debía cumplimentarse el MRF2. La concordancia entre los revisores y el consenso a la hora de identificar efectos adversos, incidentes y su carácter evitable se estudió mediante la medida de acuerdo (kappa), obteniendo un grado de concordancia bueno (kappa 0,78).
Análisis estadísticoSe realizó un análisis univariante (media, mediana, desviación típica y amplitud intercuartil para variables continuas y frecuencias para variables categóricas), un análisis bivariante (mediante la U de Mann-Whitney y chi cuadrado -χ2-) y un modelo de regresión logística por pasos hacia delante por razón de verosimilitud para controlar la confusión y/o interacción de las mismas. Los contrastes de hipótesis fueron bilaterales con un nivel de significación de 0,05, exceptuando el modelo de regresión logística, en el que se utilizó un p-valor menor de 0,05 para la inclusión y menor de 0,10 para su exclusión. Los análisis estadísticos fueron realizados mediante el programa estadístico SPSS versión 12.0.
Confidencialidad y aspectos éticosEste estudio se realizó siguiendo las recomendaciones de la Organización Mundial de la Salud (OMS) y de la Ley de Cohesión del Sistema Nacional de Salud (SNS). El investigador principal del estudio estableció las condiciones necesarias para garantizar el cumplimiento de la Ley orgánica 15/1999, de protección de datos de carácter personal. La recogida inicial de datos fue nominal, pero se mantuvo la identificación individual exclusivamente hasta superar los controles de calidad de la base de datos. A partir de ese momento, una base de datos custodiada únicamente por el director del estudio permitió hacer un enlace entre los datos y los pacientes. El estudio fue sometido a la consideración del Comité de Ética e Investigación Clínica de Complejo Hospitalario Universitario de Albacete
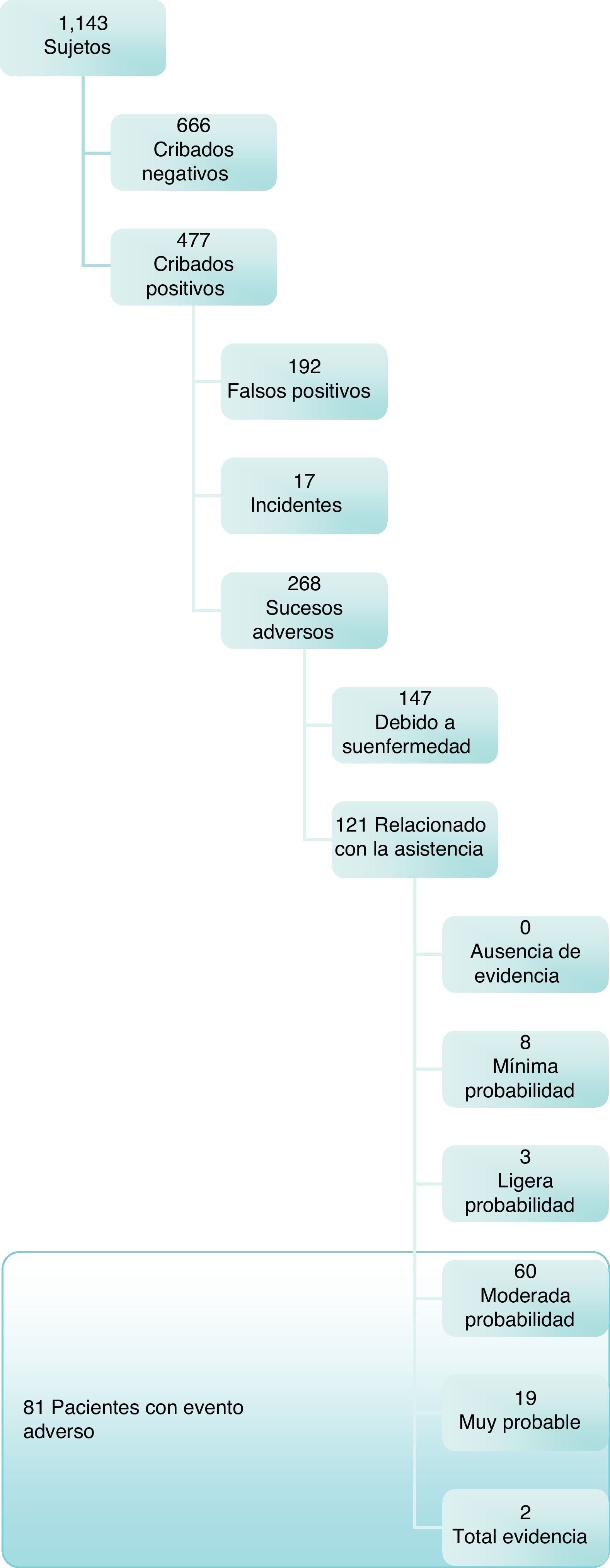
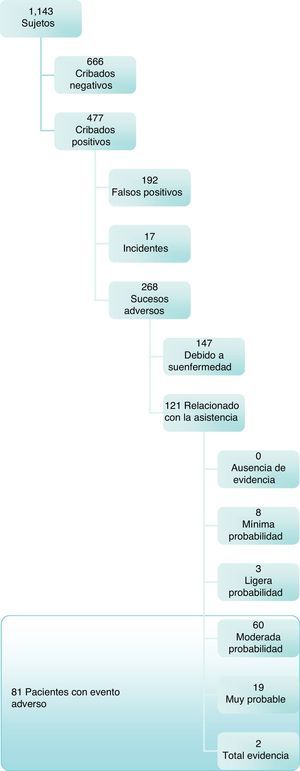
ResultadosLa población total a estudio fue de 1.143 sujetos. El 44,9% de los sujetos del estudio fueron hombres y el 55,1% mujeres. La edad media fue de 50,6 (dt: 26,3) y la mediana de 52 años. Los sujetos cribados como posibles EA fueron 477 y el resto fueron descartados. Al revisar los pacientes cribados positivos, se encontraron 192 falsos positivos (no se identificó ni EA ni incidente tras cumplimentar el MRF2) y 17 pacientes que solo presentaban incidentes. Se detectaron 81 pacientes con EA ligados a la asistencia sanitaria y que acumularon un total de 98 efectos adversos (tabla 1, fig. 1).
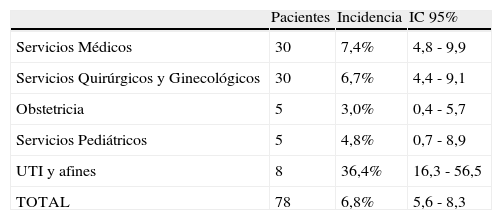
El valor predictivo positivo de la guía de cribado (alertas positivas que fueron confirmadas como EA) fue de un 17,0% (IC95%: 13,6-20,4%), considerando todo tipo de EA, es decir, también los inevitables. La incidencia de pacientes con EA relacionados con la asistencia sanitaria fue de 7,1% (81/1.143); IC95%: 5,6-8,6%. En 78 pacientes alguno de sus EA estaba directamente relacionado con la asistencia hospitalaria (excluidos los de atención primaria, consultas externas y ocasionados en otro hospital) y que acumularon un total de 95 EA. Por lo que la incidencia de pacientes con EA íntimamente asociados a la asistencia hospitalaria fue de 6,8% (78/1.143) (IC95%: 5,4-8,3%. Siendo esta incidencia muy superior en servicios UTI que en resto de servicios (tabla 2).
Incidencia de pacientes con eventos adversos por tipo de servicio hospitalario
| Pacientes | Incidencia | IC 95% | |
| Servicios Médicos | 30 | 7,4% | 4,8 - 9,9 |
| Servicios Quirúrgicos y Ginecológicos | 30 | 6,7% | 4,4 - 9,1 |
| Obstetricia | 5 | 3,0% | 0,4 - 5,7 |
| Servicios Pediátricos | 5 | 4,8% | 0,7 - 8,9 |
| UTI y afines | 8 | 36,4% | 16,3 - 56,5 |
| TOTAL | 78 | 6,8% | 5,6 - 8,3 |
La edad media de los sujetos que desarrollaron EA fue de 62,9 años (dt: 23,4), y una edad mediana de 72 años (AI: 33) frente a los 51,0 años de edad media (dt: 25,3), con una edad mediana de 52 años (AI: 44) de los sujetos sin EA. Estas diferencias alcanzaron significación estadística (p<0,001). Los pacientes de más de 65 años presentaron con mayor frecuencia EA que los menores de esa edad (10,5 versus 4,9%) (p=0,001). El 10,0% de los sujetos con presencia de algún factor de riesgo intrínseco (comorbilidades y otras características de riesgo del paciente) desarrolló EA frente al 3,6% de los sujetos que no tenían factores de riesgo (p<0,001). Los sujetos con un factor de riesgo intrínseco presentaron EA en un 8,4% que pasó a un 10,3% cuando eran 2 los factores de riesgo y a un 12,3% cuando había 3 o más factores de riesgo. La diferencia alcanzó significación estadística (p<0,001).
El total de EA identificados, independientemente del momento, es decir, antes o durante la hospitalización y/o como causa de reingreso fue de 98. Se produjeron 11 (11,2%) EA en el periodo de prehospitalización, 5 (5,1%) durante la admisión en planta, 27 (27,4%) EA durante un procedimiento, 6 posteriores a un procedimiento (6,1%), 47 EA (48,0%) durante los cuidados en sala, 1 (1,0%) EA durante el asesoramiento (recomendaciones) al alta, y en 1 (1,0%) caso no se indicó el origen del EA.
En la tabla 3 se presentan los diferentes tipos de EA tal y como se distribuyeron en el estudio.
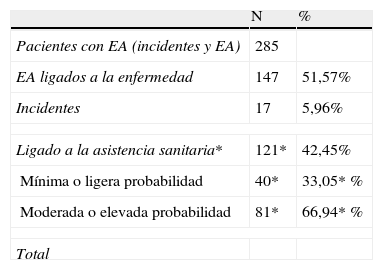
El 12,2% (12 EA) se consideraron leves, el 78,6% (77) moderados y el 8,2% (8) graves. Los Servicios Médicos, UTI y afines tienen un mayor porcentaje de EA graves que el resto de servicios, y los EA relacionados con un procedimiento suelen ser más graves que el resto. El 50,0% de los EA tuvieron como consecuencia un incremento de la estancia, y en un 34,7% el EA condicionó el ingreso (algunos pacientes que reingresaron por EA presentaron más de un EA) y, por lo tanto, toda la hospitalización fue debida a este, teniendo en cuenta que el 2,0% está sin clasificar. Esta carga suponía como mediana 5,0 días (AI: 6,5) en los EA que alargaron la estancia y de 7,5 días (AI: 10) en los que causaron un reingreso. Así pues el total de estancias adicionales provocadas por EA fue de 712 (7,34 estancias adicionales por paciente con EA).
El 63,3% (62/97) de los EA eran evitables, mientras que el 35,7% (35/97) de los mismos fueron inevitables. Fueron evitables el 63,4% de los EA de pacientes ingresados en un servicio de especialidad médica, el 65,6% de los EA de pacientes de servicios quirúrgicos, el 60,0% de obstetricia, el 40,0% de Pediatría y el 71,4% de UTI y afines, no encontrando diferencias estadísticamente significativas entre ellos (p=0,798). De los pacientes seguidos, 43 fueron estudiados por presentar el criterio de éxitus inesperado en la guía de cribado o posteriomente se marcó éxitus como deterioro físico del paciente en el MRF2. De estos 43 (el 3,76% del total de pacientes), 8 presentaron EA (el 18,6% de los éxitus). En consecuencia, la incidencia de éxitus en sujetos que presentaron EA fue del 9,9% (IC95% 3,4–16,4).
DiscusiónCabe citar que entre las limitaciones del estudio el hecho que la identificación del EA se realizó mediante la información recogida en la historia clínica. El entrenamiento y la formación específica de los revisores en la evaluación de EA (buena concordancia) unidos a la imparcialidad de la valoración al ser profesionales externos tuvo sus ventajas y disminuyó el sesgo de selección (identificación incorrecta de los casos), con lo que aumentó la validez interna del estudio. Dos revisores fueron expertos externos ajenos al servicio estudiado, y por lo tanto, desconocedores de las características referentes al estilo de trabajo y de la organización. El tercer revisor que fue conocedor de la organización con lo que se limitó la dificultad de conocer en muchos casos las circunstancias últimas que motivaron la aparición del acontecimiento adverso, y por lo tanto la potencial evitabilidad del mismo.
El estudio de EA en el CHUA constituye un aspecto de mejora dentro del programa de calidad del hospital1. Las incidencias de pacientes con EA relacionados con la asistencia hospitalaria es de 6,8% (78/1.143); IC95%: 5,4-8,3%, y con la asistencia sanitaria es de 7,1% (81/1.143), (IC95%: 5,6-8,6%).
Estas tasas se encuentran entre las tasas alcanzadas en el conjunto de estudios cuyo objetivo es la mejora de la calidad, no encontrando diferencias entre los valores de los estudios: australiano ajustado, londinense, danés, neozelandés y canadiense y muy superior a las tasas estadounidenses, e inferiores a los valores alcanzados por el estudio australiano sin ajustar, incluso al considerar la incidencia ampliada, que considera la flebitis como efecto adverso15,16,18–21.
Los pacientes con EA del CHUA tienen una edad media de 19 años más que los que no presentan EA. Esta diferencia es mayor que en el estudio ENEAS nacional y el riesgo de desarrollar un EA en los mayores de 65 años es el doble que en los menores de esa edad (p<0,001), y al igual que en los otros estudios, no encontramos diferencias por razón de género (p>0,05). Para poder explorar con propiedad si existe o no asociación entre género y EA, se debería controlar por la complejidad diagnóstica, ya que la mayor parte de las mujeres entre 25 y 45 años es dada de alta en el hospital con el diagnóstico de parto sin complicaciones y este factor podría estar confundiendo los resultados obtenidos. Para poder responder con propiedad si se da o no asociación entre género y EA, se deberían realizar estudios posteriores que tuvieran en cuenta el diagnóstico principal o el grupo relacionado con el diagnóstico (GRD) del episodio de hospitalización.
Al igual que ocurre en el ENEAS nacional, este estudio pone de manifiesto cómo el grado de vulnerabilidad de los pacientes es un factor decisivo, hasta ahora solo apuntado, en la aparición de EA ligados a la asistencia sanitaria, al haber podido medir los factores de riesgo tanto intrínsecos como extrínsecos del conjunto de los pacientes incluidos en el estudio, tuvieran o no EA. De tal forma que conforme aumenta el número de factores de riesgo se incrementa el riesgo de EA. Más interesante aún es el resultado obtenido en relación a la ocurrencia de EA y presencia de factores de riesgo extrínsecos, pues si bien sobre los factores de riesgo intrínseco es difícil actuar, dado que son factores poco modificables, sí que se puede actuar sobre los factores de riesgo extrínseco. Disminuyéndolos al mínimo posible en cada paciente, se minimizaría considerablemente el riesgo de ocurrencia de EA.
Un factor más a favor de la relación entre la vulnerabilidad del paciente y el riesgo de padecer EA es el resultado de que un 3,4% de los pacientes con EA no tiene ningún factor de riesgo mientras que los que tienen más de 2 factores de riesgo son un 17,0% de EA similar al nivel nacional.
La incidencia de EA en el CHUA se encuentra en un nivel similar a los de los hospitales medianos a nivel nacional, si bien nuestro complejo hospitalario sería considerado como hospital grande por número de camas (720 camas) siendo mayor la incidencia de EA en los pequeños y grandes.
Los EA que ocurrieron en el periodo prehospitalización, en nuestro estudio, es menor que el estudio ENEAS14 y en el canadiense20 y difieren también en el tipo de EA, siendo mayor el error diagnóstico (45,5% de EA del periodo prehospitalario) y similar los EA ligados al uso de medicamentos e infección nosocomial. Este patrón pudiera estar relacionado con la accesibilidad de los pacientes a la atención especializada y el desarrollo de la Atención Primaria en nuestro medio, por lo que sería interesante determinar los EA ligados a la Atención Primaria en nuestro medio.
La tipología de los EA que se identifican en nuestro estudio difieren respecto al estudio nacional14, siendo mayores los relacionados con un procedimiento (35,7 versus 25,04%) y con el diagnóstico (11,2 versus 2,75%), siendo lo más frecuente un retraso en el mismo. Los resultados de nuestro estudio son similares a los del nacional en los EA relacionados con los cuidados (8,2 versus 7.63%) y con la infección nosocomial (26,5 versus 25,34%). Mientras los errores de medicación son menores en nuestro estudio que en el nacional (14,3 versus 37,4%).
Los EA relacionados con la medicación se dan mayoritariamente en Servicios Médicos, mientras que los relacionados con un procedimiento son más frecuentes en los Servicios Quirúrgicos, como ocurre en el ENEAS. Los EA que ocasionan reingresos (39,7%) lo hacen mayoritariamente en un Servicio Quirúrgico22–24.
La mitad de los EA tuvieron como consecuencia un incremento de la estancia. Este estudio permite establecer la relación entre estancia hospitalaria y EA, de tal modo que es por una parte un claro factor de riesgo (ajustando por el resto de variables), a mayor estancia mayor riesgo de EA, y por otra, una consecuencia también clara del EA, puesto que este prolonga la estancia. Los pacientes con EA condicionan alrededor del 10% (712 de las 7.544 estancias totales) de las estancias como consecuencias de dichos EA, bien por prolongación de estancias, o bien como reingreso por causa del EA. En cualquier caso, este resultado hay que considerarlo con mucha cautela porque la estimación no es demasiado precisa y por lo tanto es un aspecto a estudiar de manera específica en un futuro.
El impacto de los EA en el CHUA difieren claramente respecto al del ENEAS, mientras en el CHUA la mayoría (78,6%) son moderados, en el estudio nacional la mayoría (61,3%) son leves. Sin embargo, los EA graves son más frecuentes en el ENEAS (16%) que en nuestro estudio (8,2%).
La guía de cribado nos detectó un 3,76% (n=43) del total de pacientes con el criterio de éxitus como factor de riesgo. De estos pacientes se estableció que, la incidencia de éxitus en nuestro estudio (9,9%; n=8) es claramente mayor a la del ENEAS (4,5%).
El mayoría de los EA (63,3%) eran evitables en nuestro estudio mientras que en el ENEAS fueron menos de la mitad (42,6%), sin encontrar una asociación entre esta y la gravedad de los EA, como ocurre en el estudio a nivel nacional y el canadiense.
El cuestionario modular para revisión de casos MRF2ha sido adaptada a nuestro país para la realización del estudio y, se trata de un cuestionario en el que el investigador debe realizar algunos juicios de valor, por lo que debe ser una persona experta en el tema, capaz de detectar los acontecimientos adversos mediante criterios implícitos en la mayoría de las ocasiones, y a veces la especificidad del proceso médico o quirúrgico puede haber dificultado la caracterización exhaustiva de acontecimiento adverso. El entrenamiento formación específica en la evaluación de EA unidos a la imparcialidad de la valoración al ser profesionales externos tiene sus ventajas y disminuye el sesgo de selección (identificación incorrecta de los casos), con lo que aumenta la validez interna del estudio.
El principio clásico de «primun non nocere» es en la actualidad aún más pertinente que en la época de Hipócrates, ya que la atención sanitaria es hoy considerablemente más compleja, lo que entraña más riesgos potenciales. La existencia de múltiples factores que condicionan las decisiones clínicas, el proceso asistencial y el resultado de los cuidados, pudiendo conillos causar daños e incluso la muerte del paciente.
Es necesario seguir investigando en el error diagnóstico de forma sistemática y conocer la realidad de cada uno de los escenarios diferentes donde se presta la asistencia a los pacientes. El diagnóstico sigue contemplándose más como un arte individual que como una ciencia: la complejidad del proceso diagnóstico así como la que denominan «excesiva infancia» de los métodos de estudio del error diagnóstico, combinados con financiación muy escasa de los estudios sobre seguridad diagnóstica determinan el escaso progreso en esta materia. Y una vez más se cumple que cuando es complejo aunque importante se sustituye por lo que se puede medir… aunque sea menos relevante25.
Este estudio constituye uno de los primeros pasos para implantar un programa de calidad y seguridad clínica con la difusión de la cultura de seguridad clínica entre los profesionales y que tiene en la identificación de los problemas uno de los primeros pasos. Una vez identificados y priorizados los puntos críticos se deberían establecer estrategias de intervención de seguridad de pacientes y gestión de riesgos sanitarios. El Complejo Hospitalario Universitario de Albacete ya ha establecido programas de mejora de calidad y seguridad clínica siguiendo las recomendaciones del Sistema Nacional de Salud26,27 y del Plan Regional de Seguridad Clínica del Sistema de Salud de Castilla La Mancha (SESCAM)28.
El conocimiento de los efectos adversos y de los factores que contribuyen a su aparición, junto con la aplicación del mejor conocimiento disponible sobre la seguridad y la virtud de la perseverancia, son el fundamento de la seguridad del paciente y el cambio de cultura necesario. Los mejores centros no son los que carecen de problemas, son los que los detectan y hacen algo para solucionarlos. Los mejores hospitales están dispuestos a evaluar su práctica, porque están preocupados por la mejora continua. El abordaje de los efectos adversos requiere un concurso multidisciplinar. Sin el estudio epidemiológico y sin la comprensión psicológica y sociológica, el análisis del problema carece de sentido. Una metodología de evaluación de la seguridad del paciente debe ser eficiente, efectiva y adaptada a las características asistenciales de los hospitales29.
El valor de este estudio que ha seguido la metodología del estudio ENEAS queda explicitado en los resultados obtenidos diferentes al estudio nacional donde destaca: el perfil diferente de incidencia de los EA, siendo el más frecuente los relacionados con los procedimientos; la mayoría de los EA tienen un impacto moderado, son menos graves y son evitables la mayoría; la mortalidad de los EA es mayor que en el estudio nacional.
El carácter global del estudio no le quita poder discriminatorio frente a otros estudios más específicos (por ejemplo, los de errores en la aplicación de los protocolos de procedimientos) para identificar tanto los EA como los momentos o circunstancias de la asistencia en que ocurren. Este estudio permite desarrollar una metodología específica para el estudio de los EAs, mejorando la percepción de los profesionales ante los EA, derribando así una de las principales barreras para la seguridad clínica del paciente.
El diagnóstico de situación realizado nos acerca a la necesidad de un cambio cultural entre los profesionales, que facilite la promoción de la cultura proactiva para la seguridad del paciente. Disponer de un diagnóstico de situación permite anticiparse a un problema de creciente repercusión/preocupación social. Los resultados disponibles permiten informar con honestidad, franqueza y transparencia a la sociedad, pacientes y medios de comunicación sobre los riesgos asistenciales y las medidas que se pueden tomar para evitarlos.
Finalmente, destacar que este estudio sería inútil si no sirve para marcar metas respecto a mejoras en la calidad de la asistencial y en la investigación sobre la adecuación, la efectividad y la eficiencia de la atención a la salud. Así, las acciones de mejora se enmarcan en las líneas directrices del Programa de Mejora de Calidad y Seguridad Clínica del CHUA siguiendo las recomendaciones del Sistema Nacional de Salud26,27 y del Plan Regional de Seguridad Clínica del Sistema de Salud de Castilla La Mancha (SESCAM)28: actividades divulgativas y formativas de la cultura de Seguridad Clínica y Gestión de Riesgos; evaluación de la encuesta de seguridad clínica; sistema de notificación y registro de EA (SINAPs); análisis sistemático de la implantación y seguimiento de protocolos y guías de práctica clínica; incorporación a programas de seguridad clínica regionales y nacionales (bacteriemia «zero»; lavado de manos;...)
Las conclusiones de este estudio serían: la incidencia de pacientes con EA relacionados con la asistencia sanitaria fue de 7,1% y la asociados a la asistencia hospitalaria fue de 6,8%, siendo esta incidencia muy superior en servicios UTI y afines que en resto de servicios. Los factores de riesgo extrínseco condicionan la aparición de EA. Los EA se dan sobre todo relacionados con la realización de un procedimiento, con las infecciones nosocomiales y con la medicación. Los EA relacionados con un procedimiento se dan más en los Servicios Quirúrgicos y los relacionados con los cuidados con los Servicios Médicos. Un error diagnóstico es la causa prehospitalaria más frecuente que determina un ingreso. La mayoría de los EA producen un impacto moderado: un tercio de los EA condiciona el ingreso del paciente y la mitad de ellos producen un aumento de la estancia. La mayoría de los EA eran evitables y la incidencia de éxitus en sujetos que presentaron EA fue del 9,9%.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.