Evaluar el impacto de una intervención en la adecuación del uso y en la mejora del cuidado del sondaje uretral (SU), así como en la frecuencia de infección del tracto urinario asociada al SU (ITU-SU) en pacientes hospitalizados.
Material y métodosEstudio cuasi-experimental. En el periodo preintervención se midieron indicadores basales de uso del SU. La intervención consistió en educación sobre el SU y en la implementación de recordatorios para su retirada. En el periodo postintervención se evaluaron las mismas variables.
ResultadosSe incluyeron 197 pacientes durante el periodo preintervención y 194 durante el periodo postintervención. La prevalencia (17,3% versus 15,3%) y los días de SU (4,8±5,8 versus 4,3±4,2) experimentaron un descenso no significativo. Se incrementaron las sondas correctamente prescritas (41,1% versus 61,9%; p<0,001) y fijadas (0% versus 38,1%; p<0,001) y descendieron las bolsas de diuresis en el suelo (26,4% versus 6,2%; p<0,001). El incremento en la adecuación de la indicación del SU (86,8% versus 92,3%) y el descenso en la densidad de incidencia de ITU-SU (2,1 versus 1,2 episodios/1.000 días de SU) no fueron significativos, aunque superaron los estándares.
ConclusionesTras la intervención se incrementó de forma significativa el número de SU correctamente prescritas y fijadas, y disminuyó las bolsas de diuresis en el suelo. La mejora en la indicación del SU y en la frecuencia de ITU-SU alcanzaron los estándares de calidad. Las actividades formativas y el uso de recordatorios mejoran la seguridad del paciente ingresado con SU.
To evaluate the impact of an intervention regarding the adequate use and improvement in the care of indwelling urinary catheters (IUC) and the frequency of catheter-associated urinary tract infections (CAUTI) in hospitalised patients.
Material and methodsA quasi-experimental study was performed. Basic data on the use of IUC were recorded before and after the intervention, which consisted of training on IUC use and the implementation of reminders for their removal.
ResultsThere were 197 patients in the pre-intervention period and 194 in the post-intervention period. There was a non-significant decrease in the prevalence (17.3% versus 15.3%) and days with IUC (4.8±5.8 versus 4.3±4.2). There was an increase in adequately prescribed (41.1% versus 61.9%; P<.001) and attached IUC (0% vs 38.1%; P<.001), and a decrease in the urine collection bags on the floor (26.4% vs 6,2%; P<.001). The increase in the appropriate indications for IUC (86.8% vs 92.3%) and the decrease in CAUTI incidence density (2.1 vs 1.2 episodes/1,000 catheter days) were not significant, although above the standards.
ConclusionsAfter the intervention there was a significant increase in the number of adequately prescribed and attached IUC, and a decrease in the number of urine collection bags on the floor. Improvement in IUC indication and frequency of CAUTI reached the quality standards. Educational activities and the use of reminders improve safety of hospitalised patients with IUC.
La infección del tracto urinario (ITU) es una de las infecciones nosocomiales (IN) más frecuentes. Atendiendo al estudio de prevalencia de las IN en España (EPINE), las ITU fueron responsables del 20% de las infecciones de adquisición hospitalaria1. El 80% de las ITU nosocomiales se relacionan con el uso del sondaje uretral (SU), que está presente en aproximadamente un 20% de los pacientes ingresados2,3. Se estima que entre un 20-50% de los pacientes con SU tienen una indicación inadecuada de sondaje4. La ITU es la principal complicación del SU (ITU-SU), siendo el riesgo directamente proporcional al tiempo de sondaje5. La probabilidad de bacteriuria asintomática (BA) se incrementa entre un 3-7% por día de sondaje, si bien menos de un 25% de estos pacientes desarrollan una ITU sintomática6. Por otra parte, el SU es la causa más frecuente de bacteriemia por bacilos gram negativos en pacientes hospitalizados7. Aunque la mayor parte de las ITU-SU son BA, que no precisan tratamiento, es frecuente que los pacientes sondados con BA reciban antimicrobianos que ejercen una presión selectiva, con el riesgo de seleccionar microorganismos multirresistentes6,8. Además de incrementar el riesgo de ITU, el uso del SU se ha asociado con otros efectos adversos como las úlceras por presión, la enfermedad tromboembólica y las caídas9.
Las ITU-SU incrementan la morbilidad y la mortalidad de los pacientes que las presentan, así como las estancias hospitalarias y los costes sanitarios asociados10,11. Al ser una complicación potencialmente evitable, las compañías de seguros norteamericanas han dejado de pagar los costes derivados de las ITU-SU12. Por todo ello se han ideado estrategias encaminadas a disminuir su frecuencia. Estas van dirigidas a conseguir una disminución de los días de sondaje y a reducir el riesgo de introducir microorganismos en la vejiga mediante una adecuada técnica de inserción y mantenimiento4.
Resulta fundamental identificar las indicaciones adecuadas de utilización del SU. Esto permite disminuir el número de pacientes sondados y favorecer su retirada precoz cuando ya no existe una indicación para su uso. En un estudio multicéntrico centrado en la revisión de la indicación del sondaje y su retirada precoz se consiguió reducir un 25% su uso13. Una vez el paciente es portador del SU es habitual que se prolongue injustificadamente el sondaje. Un reciente metaánalisis ha demostrado la utilidad de los recordatorios y/u órdenes de retirada del SU, por lo que actualmente estos sistemas se consideran prioritarios4,6. En nuestro país únicamente 2 estudios han evaluado el impacto de una estrategia de intervención centrada en la correcta indicación del SU14 y la disminución de las ITU-SU15.
El objetivo de este estudio es evaluar el impacto de una intervención en la adecuación del uso y en la mejora del cuidado del SU, así como en la frecuencia de ITU-SU en pacientes hospitalizados.
Material y métodosEstudio cuasi-experimental en el que se incluyeron pacientes que precisaron SU durante el ingreso hospitalario. El estudio se desarrolló en un hospital de 165 camas que atiende una población de 220.000 habitantes. Se excluyeron los portadores domiciliarios de SU, las instauradas en otros centros, las sondas suprapúbicas y los pacientes sometidos a una intervención quirúrgica con SU preestablecido según trayectoria. El estudio se desarrolló en 3 periodos. En el periodo preintervención, entre noviembre y diciembre 2014, se procedió a la medición basal de las variables a estudio. Entre enero y febrero de 2015 se efectuó la intervención. Durante este periodo se realizaron actividades formativas, mediante sesiones presenciales con presentación del protocolo de adecuación, inserción y mantenimiento del SU a enfermería y distribución de trípticos informativos al personal del hospital. Se incluyó la indicación médica del SU en el sistema de prescripción electrónica del hospital para garantizar el registro y la generación de alarmas para la reevaluación diaria de la indicación de sondaje y promover su retirada precoz. En la fase postintervención, entre marzo y abril de 2015, se procedió a la medición de las mismas variables evaluadas durante la fase preintervención.
Durante el estudio se valoraron indicadores de proceso y resultado. En cuanto a los indicadores de proceso se valoró la prevalencia, el número de pacientes con prescripción facultativa, la indicación adecuada y los días del SU. Se consideran indicadores de calidad un porcentaje de prescripción facultativa superior al 95% y de indicación adecuada superior al 90%6. La calidad del mantenimiento del SU se valoró midiendo el número de pacientes en los que la bolsa de diuresis contactaba con el suelo y el de aquellos con una fijación efectiva del SU al muslo. En relación con los indicadores de resultado se determinó la frecuencia de ITU-SU, la densidad de incidencia (DI) de ITU-SU durante el ingreso hospitalario (episodios ITU-SU/1.000 días de SU) y frecuencia de resondaje. Se ha propuesto como objetivo recomendado por parte del departamento de salud de Estados Unidos obtener un descenso de al menos un 25% respecto a la DI de ITU-SU basal16.
Atendiendo a las definiciones del Centers for Disease Control and Prevention (CDC) se consideraron indicaciones adecuadas del SU la obstrucción del flujo urinario, la vejiga neurógena con retención urinaria, el control de diuresis en pacientes críticos, el uso peroperatorio en procedimientos quirúrgicos seleccionados, como ayuda en la curación de heridas sacras o perineales en pacientes con incontinencia, la necesidad de inmovilización prolongada o la mejora de la comodidad en pacientes paliativos17. Siguiendo los criterios del CDC18, se consideró ITU-SU aquella diagnosticada en un paciente con SU durante más de 48h o en caso de retirada si el diagnóstico se estableció en las 48h siguientes a su retirada. La definición clínica de ITU-SU requería la presencia de fiebre (>38°C), dolor suprapúbico o puño percusión lumbar y un urocultivo positivo con más de 105 unidades formadoras de colonias/ml. El proyecto se realizó supervisado a través del coordinador de calidad, la Comisión de Infecciones y la Comisión de Calidad Asistencial y Seguridad del Paciente en el marco del Plan de Calidad y Seguridad Asistencial de nuestra institución.
Para el análisis estadístico los datos cualitativos se expresaron como valores absolutos (porcentajes) y se compararon mediante la Chi cuadrado o el test exacto de Fisher. Las variables cuantitativas se expresaron en forma de media (±desviación estándar) y se compararon mediante la «t» de Student. Se utilizó el programa SPSS versión 18.0 considerándose significativa una p inferior a 0,05. Para calcular las diferencias en las DI de ITU-SU se utilizó el programa OpenEpi versión 3.03.
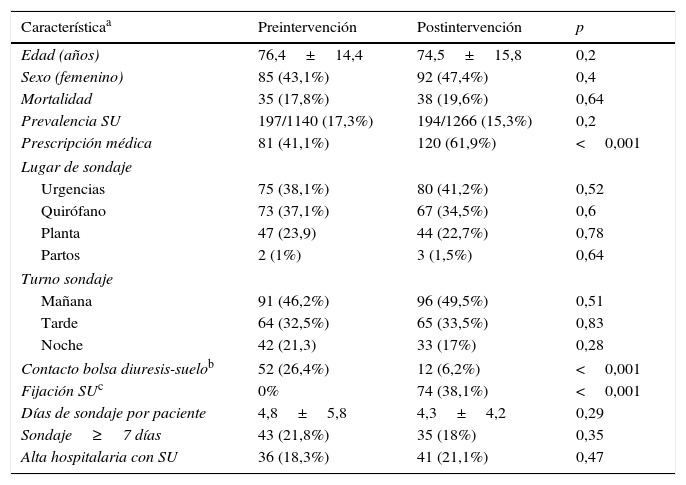
ResultadosSe incluyeron en el estudio 391 pacientes, 197 durante el periodo preintervención y 194 durante el periodo postintervención. En la tabla 1 se presentan los resultados en cada uno de los periodos analizados. No se encontraron diferencias significativas en la edad, en el sexo ni en el porcentaje de los pacientes que fallecieron durante el ingreso hospitalario. Tampoco se observaron diferencias en el número de pacientes dados de alta con SU. Si bien en el periodo postintervención se observó un descenso del 2% en el porcentaje de pacientes hospitalizados con SU, no resultó estadísticamente significativo. Sí fue significativo el incremento en la frecuencia de pacientes en los que constaba la prescripción médica del SU, aunque no se alcanzó el estándar del 95%. No se encontraron diferencias en cuanto al lugar o el turno de sondaje, si bien en ambas fases del estudio la mayor parte de los sondajes se realizaron en urgencias y en el quirófano durante el turno de mañana. En cuanto a la adecuación del mantenimiento del SU, se observó un descenso significativo de las bolsas de diuresis en contacto con el suelo y un incremento del porcentaje de SU que estaban correctamente fijadas al muslo. Cabe destacar que en un número importante de casos, particularmente en el periodo postintervención, estos indicadores no se pudieron valorar ya que el paciente había sido dado de alta antes de poder ser evaluado por la enfermera responsable del estudio. También pudimos observar un descenso no significativo en el número de días de sondaje por paciente y en el de pacientes sondados durante más de 7 días.
Análisis univariado comparando los periodos preintervención y postintervención
| Característicaa | Preintervención | Postintervención | p |
|---|---|---|---|
| Edad (años) | 76,4±14,4 | 74,5±15,8 | 0,2 |
| Sexo (femenino) | 85 (43,1%) | 92 (47,4%) | 0,4 |
| Mortalidad | 35 (17,8%) | 38 (19,6%) | 0,64 |
| Prevalencia SU | 197/1140 (17,3%) | 194/1266 (15,3%) | 0,2 |
| Prescripción médica | 81 (41,1%) | 120 (61,9%) | <0,001 |
| Lugar de sondaje | |||
| Urgencias | 75 (38,1%) | 80 (41,2%) | 0,52 |
| Quirófano | 73 (37,1%) | 67 (34,5%) | 0,6 |
| Planta | 47 (23,9) | 44 (22,7%) | 0,78 |
| Partos | 2 (1%) | 3 (1,5%) | 0,64 |
| Turno sondaje | |||
| Mañana | 91 (46,2%) | 96 (49,5%) | 0,51 |
| Tarde | 64 (32,5%) | 65 (33,5%) | 0,83 |
| Noche | 42 (21,3) | 33 (17%) | 0,28 |
| Contacto bolsa diuresis-suelob | 52 (26,4%) | 12 (6,2%) | <0,001 |
| Fijación SUc | 0% | 74 (38,1%) | <0,001 |
| Días de sondaje por paciente | 4,8±5,8 | 4,3±4,2 | 0,29 |
| Sondaje≥7 días | 43 (21,8%) | 35 (18%) | 0,35 |
| Alta hospitalaria con SU | 36 (18,3%) | 41 (21,1%) | 0,47 |
ITU: infección del tracto urinario; SU: sondaje uretral.
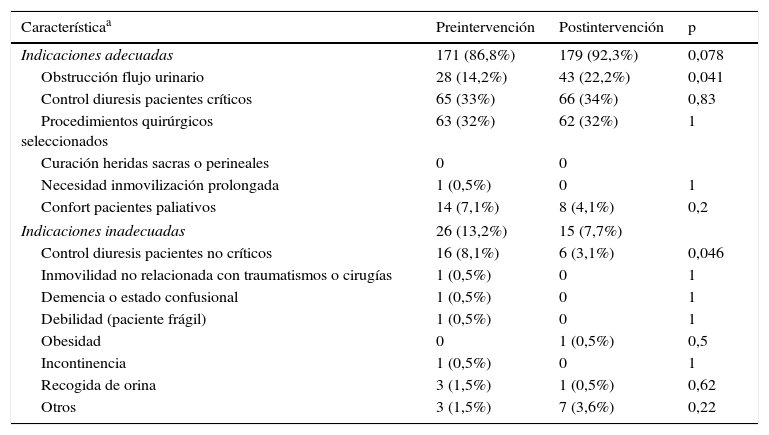
En la tabla 2 se muestra la adecuación de la indicación del SU. Respecto al periodo preintervención se observó un incremento de la adecuación del sondaje durante el periodo postintervención. Si bien esta diferencia no fue estadísticamente significativa, la adecuación en el periodo postintervención se situó por encima del estándar del 90%. La obstrucción del flujo urinario, el control de diuresis en pacientes críticos y el sondaje en procedimientos quirúrgicos seleccionados fueron las indicaciones adecuadas más habituales, tanto en el periodo preintervención como en el periodo postintervención. El control de la diuresis en pacientes no críticos fue la indicación inapropiada más frecuente en ambos periodos del estudio. A destacar el incremento en las indicaciones de sondaje por obstrucción del flujo urinario y el descenso en el control de diuresis en pacientes no críticos en el periodo postintervención.
Análisis univariado de la indicación del sondaje uretral en los periodos preintervención y postintervención
| Característicaa | Preintervención | Postintervención | p |
|---|---|---|---|
| Indicaciones adecuadas | 171 (86,8%) | 179 (92,3%) | 0,078 |
| Obstrucción flujo urinario | 28 (14,2%) | 43 (22,2%) | 0,041 |
| Control diuresis pacientes críticos | 65 (33%) | 66 (34%) | 0,83 |
| Procedimientos quirúrgicos seleccionados | 63 (32%) | 62 (32%) | 1 |
| Curación heridas sacras o perineales | 0 | 0 | |
| Necesidad inmovilización prolongada | 1 (0,5%) | 0 | 1 |
| Confort pacientes paliativos | 14 (7,1%) | 8 (4,1%) | 0,2 |
| Indicaciones inadecuadas | 26 (13,2%) | 15 (7,7%) | |
| Control diuresis pacientes no críticos | 16 (8,1%) | 6 (3,1%) | 0,046 |
| Inmovilidad no relacionada con traumatismos o cirugías | 1 (0,5%) | 0 | 1 |
| Demencia o estado confusional | 1 (0,5%) | 0 | 1 |
| Debilidad (paciente frágil) | 1 (0,5%) | 0 | 1 |
| Obesidad | 0 | 1 (0,5%) | 0,5 |
| Incontinencia | 1 (0,5%) | 0 | 1 |
| Recogida de orina | 3 (1,5%) | 1 (0,5%) | 0,62 |
| Otros | 3 (1,5%) | 7 (3,6%) | 0,22 |
La tabla 3 muestra el análisis univariado comparando los indicadores de resultado entre los periodos preintervención y postintervención. Dado que una parte significativa de los pacientes en ambas fases del estudio (tabla 1) fueron dados de alta con SU, se analizaron no solo las ITU-SU que se produjeron durante el ingreso hospitalario, sino también aquellas que se diagnosticaron dentro de las 48h posteriores al alta. Se observó un descenso no significativo en las cifras globales de ITU-SU. Este descenso se realizó a expensas tanto de las ITU-SU diagnosticadas durante el ingreso como de las diagnosticadas tras el alta, aunque resultó más marcado en este último grupo. Si bien no se evidenció un descenso significativo en la DI de ITU-SU durante el ingreso hospitalario entre ambos periodos del estudio, el descenso superó el 25% de la DI basal de ITU-SU. Por último, observamos un incremento no significativo en el número de pacientes que precisaron resondaje durante el periodo postintervención.
Análisis univariado de los indicadores de resultado entre los periodos preintervención y postintervención
| Característicaa | Preintervención | Postintervención | p |
|---|---|---|---|
| Total ITU-SU | 7 (3,6%) | 2 (1%) | 0,17 |
| ITU-SU durante el ingreso hospitalario | 2 (1%) | 1 (0,5%) | 1 |
| DI ITU-SU durante el ingreso hospitalariob | 2,1 episodios/1.000 días SU | 1,2 episodios/1.000 días SU | 0,7 |
| ITU-SU tras el alta hospitalaria | 5 (2,5%) | 1 (0,5%) | 0,21 |
| Necesidad de resondaje | 7 (3,6%) | 13 (6,7%) | 0,16 |
DI: densidad de incidencia; ITU-SU: infección tracto urinario asociado con el uso del sondaje uretral.
Este estudio demuestra que la aplicación de una intervención consistente en una actividad formativa, junto a la implantación de un recordatorio para su retirada precoz, fue capaz de mejorar varios aspectos del uso del SU. Aunque son numerosos los estudios que han objetivado resultados parecidos utilizando similares intervenciones en nuestro país, únicamente tenemos constancia del realizado por Tornero et al.14 y por Quori et al.15.
El primer elemento destacable del estudio fue el descenso del 2% en la prevalencia del SU en el periodo postintervención. Si bien las diferencias no fueron significativas, la prevalencia del SU tanto en el periodo pre como en el postintervención fueron bajas, ya que se situaron por debajo del 20%, que es la media de pacientes hospitalizados sondados de acuerdo al último informe del programa de vigilancia de las infecciones nosocomiales de Cataluña (VINCat), siendo también inferior a la encontrada en estudios de prevalencia efectuados en otros países3,19. Se han publicado numerosas experiencias en las que tras implementar una intervención se han obtenido descensos significativos en las prevalencias de sondaje. En este sentido, tras la aplicación de una acción formativa, Fakih et al. observaron un descenso del 18,1% al 13,8% del SU, mientras que Tornero et al. evidenciaron un descenso del 22% al 12,8% en la fase postintervención13,14. En este último estudio, al mes de la intervención, la frecuencia de sondaje de nuevo se incrementó, situándose en el 16,1%, indicando que las acciones formativas se deben mantener en el tiempo.
Tras la realización de la intervención objetivamos un incremento significativo en el porcentaje de casos en los que constaba la prescripción médica del sondaje, aunque se situó por debajo del estándar del 95%, indicando la existencia de margen de mejora6. La prescripción médica en el periodo postintervención se efectuó a través del sistema de prescripción electrónica de farmacia, lo que permitió la instauración de recordatorios sobre la necesidad de valorar de forma diaria la necesidad de mantener el SU. El no haber alcanzado el estándar de prescripción puede explicar el escaso descenso en la media de días de SU por paciente que observamos en la fase postintervención. Existen numerosas evidencias que avalan la utilidad de los sistemas de recordatorio para disminuir el uso del SU. En un estudio aleatorizado Chen et al. demostraron cómo el uso de un recordatorio logró disminuir el uso del SU en un 22%, la duración del sondaje en 4 días y la frecuencia de ITU-SU en un 48% respecto al grupo control20. En un metaánalisis de Meddings et al. sobre la utilización de recordatorios y/o órdenes de retirada del SU, los autores demostraron su eficacia, dado que su utilización se asoció con reducciones del 37% en la duración del SU y del 50% en las ITU-SU21. Por todo ello, el uso de recordatorios se considera prioritario para disminuir el uso del SU y las ITU-SU6.
El otro elemento fundamental para prevenir las ITU-SU consiste en evitar la introducción de microorganismos en la vejiga urinaria. Para ello se debe disponer de protocolos para la correcta inserción y mantenimiento del SU que incidan sobre la necesidad de instaurar las sondas de forma estéril por parte de personal adecuadamente entrenado, y la utilización de sistemas de drenaje cerrados6. Estos protocolos deben incluir bundles o paquetes de medidas, así como checklists que faciliten poder auditar si el proceso se ha realizado de forma adecuada4. A diferencia de otros estudios, decidimos incluir la valoración de 2 variables indicativas de la calidad del mantenimiento del SU. Tras la intervención pudimos observar una mejora significativa del mantenimiento en forma de un descenso en el número de bolsas de diuresis en contacto con el suelo y un incremento de SU correctamente fijadas al muslo.
En cuanto a la adecuación de la indicación del SU, constatamos una mejora durante el periodo postintervención. Pese a no ser significativo, dicha mejora se situó por encima del 90%, cifra considerada estándar de calidad6. En este estudio, como en otros previos, evidenciamos cómo gran parte de las sondas se colocaron en urgencias, por lo que parece lógico centrar los esfuerzos sobre la adecuación de la indicación del SU en estos servicios. En un estudio multicéntrico de Fakih et al., en el que se implementó una acción formativa para la correcta indicación del SU en los servicios de urgencias, se consiguió disminuir en más de un 30% las sondas prescritas y se incrementó en un 24% las correctamente indicadas22. Como en el estudio de Fakih et al., el control de diuresis en pacientes críticos representó la indicación adecuada de sondaje más habitual. La indicación del SU en relación con procedimientos quirúrgicos seleccionados que observamos fue mayor que en estudios previos, debido al elevado número de pacientes incluidos que ingresaron para cirugía electiva. En nuestro estudio, como en el estudio de Fakih et al., la causa más habitual del SU inadecuado fue el control de diuresis en pacientes no críticos22.
La frecuencia de ITU-SU disminuyó en el periodo postintervención. Si bien las diferencias no fueron significativas se alcanzó un descenso superior al 25% en la DI de ITU-SU respecto al periodo preintervención, cifra que se ha recomendado por parte del departamento de salud de Estados Unidos16. La ausencia de significación podría estar en relación con la baja DI de ITU-SU basal, inferior a la descrita en los periodos preintervención en otros estudios cuasi-experimentales y en cifras prácticamente solapables a la media de 2 episodios de ITU-SU/1.000 días de SU comunicada por National Healthcare Safety Network (NHSN)23. Los valores de DI de ITU-SU de nuestro estudio resultaron ser similares a los hallados tras una iniciativa reciente de promoción del uso seguro del SU en varios hospitales norteamericanos. En este estudio Saint et al. observaron un descenso significativo en la DI de ITU-SU en unidades de hospitalización convencional de 2,4 a 0,8 episodios/1.000 días de SU24. Además de reducir las ITU-SU se ha demostrado cómo las intervenciones de uso seguro del SU son capaces de disminuir el consumo de antibióticos25 con la consiguiente disminución de la presión selectiva sobre la flora bacteriana y el riesgo de inducir resistencias. En relación con el resondaje resultó ser algo más alto en el periodo postintervención, aunque sin llegar a ser significativo, en consonancia con lo observado en los metaanálisis publicados21.
Este estudio tiene limitaciones que hay que tener en cuenta. En primer lugar, se llevó a cabo en un solo centro hospitalario. Además, no se pudo realizar de forma adecuada en urgencias, y el tiempo en el que se desarrolló cada uno de los periodos fue limitado. Por último hemos destacado logros que sin ser estadísticamente significativos han alcanzado los estándares de calidad. A este respecto, como indica Porter, el principal beneficio de medir los resultados no es conseguir una significación estadística, sino el de estimular la mejora continua26. Creemos que los resultados obtenidos con la metodología estadística tradicional se pueden y deben complementar con la valoración evolutiva de los resultados conseguidos y la comparación con los estándares existentes.
En conclusión, nuestro estudio demuestra cómo una intervención es capaz de producir una mejora en el uso del SU. Las iniciativas de promoción de la calidad no se deben desarrollar únicamente en el marco de proyectos puntuales, sino que deben implementarse de forma periódica e integrarse en los programas de mejora continua de la calidad con un sistema de formación continuado y un sistema de recogida de indicadores lo más automatizado posible.
Conflicto de interesesNinguno.
A la Comisión de Calidad Asistencial y Seguridad del Paciente por su apoyo en la realización del estudio.