Evaluar la calidad de la atención fisioterápica en pacientes tratados por lumbalgia en una unidad de fisioterapia de atención primaria y mejorar la calidad de la atención prestada a estos pacientes.
Pacientes y métodoLa primera evaluación incluye a todos los pacientes tratados en 2002 (n=83). Se seleccionaron 5 criterios correspondientes a la valoración fisioterapéutica inicial: C1, evaluación del dolor; C2, evaluación de la discapacidad; C3, valoración de la movilidad; C4, examen muscular, y C5, palpación. Para detectar causas de incumplimiento se utilizó el diagrama de causa-efecto de Ishikawa. Se establecieron medidas correctoras en noviembre de 2003: edición de un modelo del cuestionario de Oswestry para valoración de la incapacidad y reflexión sobre los resultados obtenidos. La segunda evaluación incluye el período comprendido entre el 1 de noviembre de 2003 y el 6 de abril de 2004 (n=32).
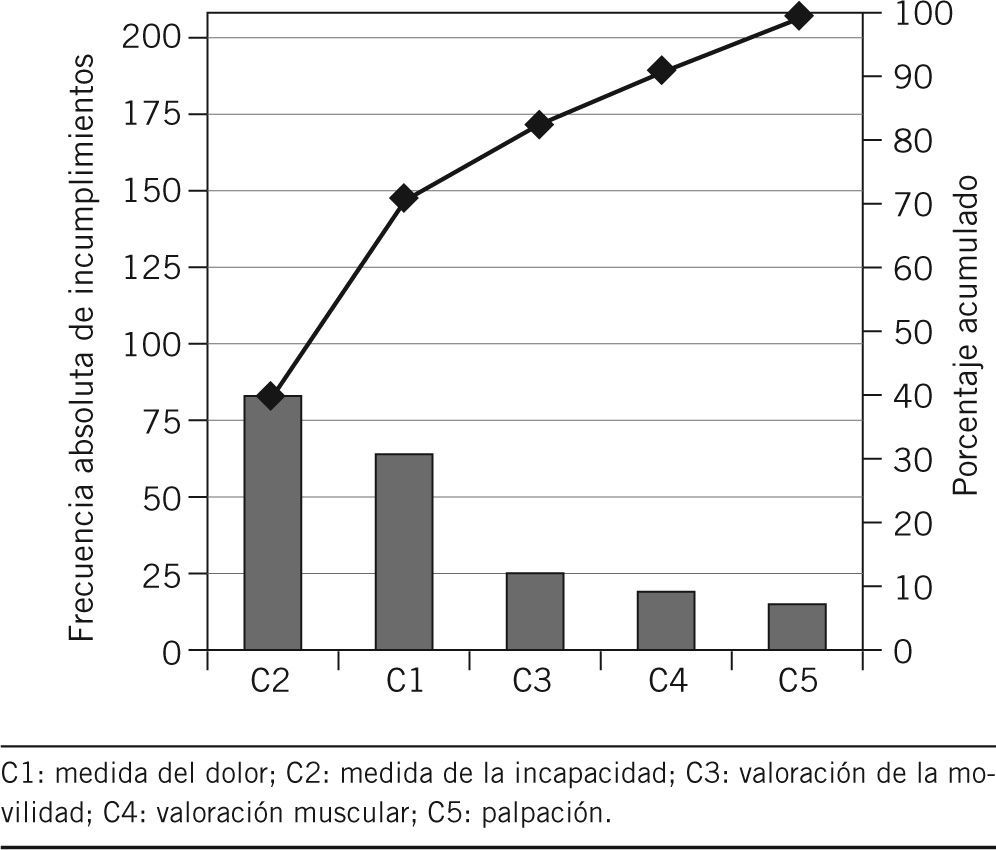
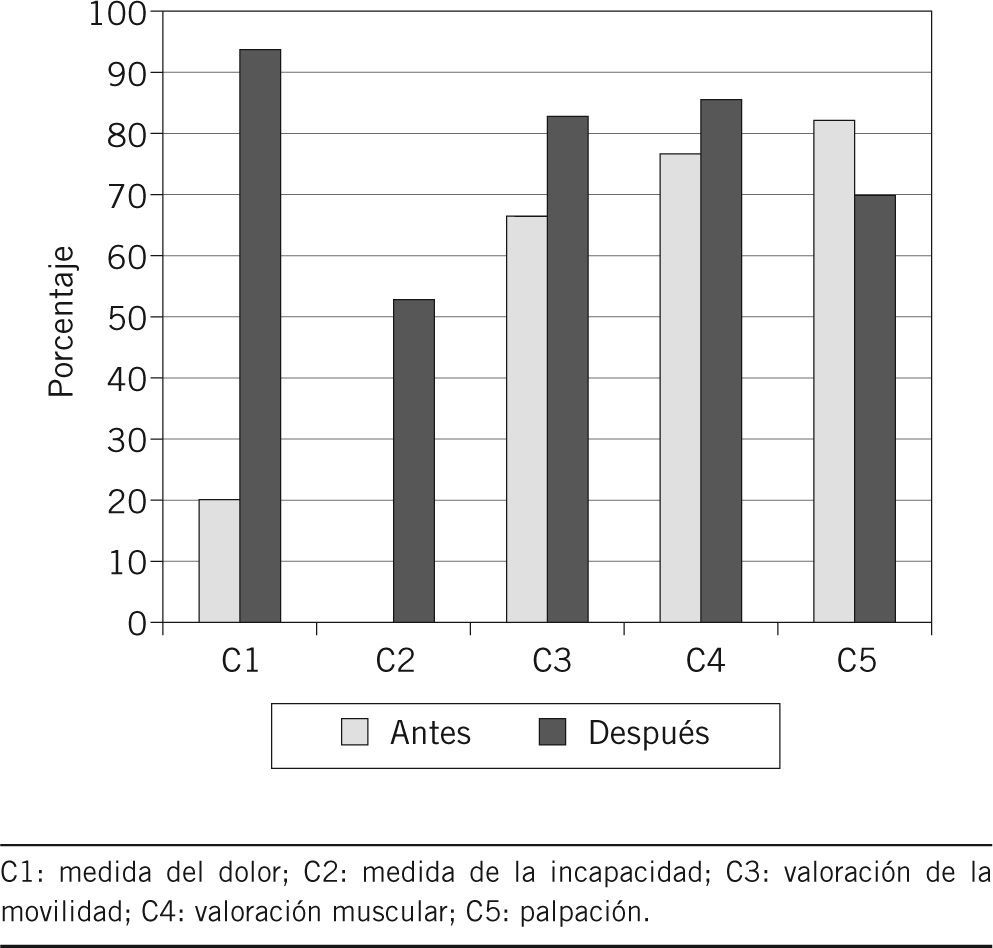
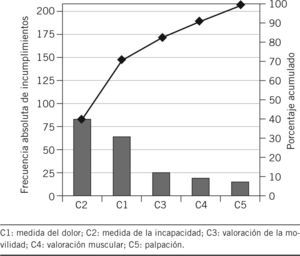
ResultadosEn la evaluación inicial, los cumplimientos observados fueron: C1: 21,69%; C2: 0; C3: 69,87%; C4: 78,31%, y C5: 84,33%. Tras implantar las medidas correctoras se observa mejora significativa en el cumplimiento de C1, C2 y C3. En C4 hay mejora, y en C5 disminución del cumplimiento, ambos sin significación estadística.
ConclusionesLa realización de un ciclo de mejora ha permitido detectar y corregir incumplimientos en la aplicación de este protocolo. Las medidas correctoras aplicadas han permitido reducir la variabilidad en los registros. Es aconsejable vigilar que no disminuya el cumplimiento en los criterios que inicialmente tenían un buen grado de aceptación.
To assess the quality of physiotherapeutic care in patients treated for low back pain in a Primary Health Care physiotherapy unit, and to improve the quality of the care provided to these patients.
Patients and methodThe first assessment includes all patients treated in 2002 (n=83). Five criteria corresponding to the initial physiotherapeutic assessment were chosen: C1, pain; C2, disability; C3, mobility, muscle examination, and C5, palpation. In order to detect non-compliance, the Ishikawa Fishbone diagram was used. Corrective measures were established in November 2003: publication of an Oswestry questionnaire model for assessing disability and reflecting on the results obtained. The second assessment includes the period of time from 1st November 2003 to 6th April 2004 (n=32).
ResultsIn the initial assessment, compliances observed were: C1: 21.69%; C2: 0; C3: 69.87%; C4: 78.31%, and C5: 84.33%. After implementing corrective measures a significant improvement was observed in the compliance of C1, C2, and C3. In C4 there was an improvement, and in C5 there was a decrease in compliance, both of them without statistical significance.
ConclusionsThe carrying out of an improvement cycle has enabled non-compliances in the application of this protocol to be detected and corrected. The corrective measures implemented have led to a reduction of the variability in the records. It is advisable to ensure that compliance does not decrease in the areas that initially showed a high level of compliance.
La lumbalgia es la segunda causa de consulta médica tras las infecciones respiratorias1,2. Además de producir dolor y sufrimiento, está considerada la causa principal de limitación de la actividad en personas menores de 45 años y la tercera en mayores de 45 años3. En el tratamiento de estos pacientes la fisioterapia representa la tercera opción terapéutica2. En el centro de Atención Primaria El Palmar, la afección lumbar es la cuarta causa de derivación a fisioterapia4 y está sustentada por un protocolo clínico desde su creación en 1997. Tras 4 años de funcionamiento hemos observado un pobre grado de cumplimiento de este protocolo en los aspectos referidos a la valoración inicial. Esta variabilidad tiene especial relevancia ya que las medidas terapéuticas a realizar se adecuan a esta primera evaluación, y al mejorar su calidad se mejora la actuación fisioterapéutica con respecto a estos pacientes.
Los objetivos que nos proponemos con la realización de este estudio son: evaluar la calidad de la valoración fisioterápica inicial en los pacientes atendidos por lumbalgia, en una unidad de fisioterapia de atención primaria, empleando como base el protocolo correspondiente, y mejorar la calidad de la atención prestada a estos pacientes, aplicando las medidas correctoras necesarias.
Pacientes y métodoRealizamos un estudio de intervención no controlado siguiendo la metodología de evaluación y mejora de la calidad5–7. La dimensión estudiada fue la calidad científico-técnica y el tipo de datos de proceso. Tras realizar un análisis de causa-efecto de Ishikawa6,7 para identificar las causas de incumplimiento del protocolo, se establecieron 5 criterios referidos a la valoración fisioterapéutica inicial6–8. Éstos hacen referencia a la valoración del dolor, grado de discapacidad según el cuestionario de Oswestry9,10, valoración de la movilidad, valoración muscular y palpación. Su enunciado, excepciones y aclaraciones se describen en la tabla 1. Se realizó una primera evaluación en abril de 2003, que incluía a todos los pacientes tratados por dolor lumbar entre el 1 de enero y el 31 de diciembre de 2002 (n=83).
Criterios para evaluar la calidad
| Criterio | Excepción | Aclaración |
| 1. En la valoración inicial de todo paciente incluido en el protocolo de dolor lumbar debe constar la valoración del dolor en EVA | Ninguna | EVA: escala visual analógica |
| 2. En la valoración inicial de todo paciente incluido en el protocolo de dolor lumbar debe constar la valoración del grado de incapacidad (cuestionario de Oswestrv) | Ninguna | |
| 3. En la valoración inicial de todo paciente incluido en el protocolo de dolor lumbar debe constar la valoración de la movilidad activa | Dolor intenso que impida al paciente realizar los movimientos requeridos | Se considerará que se cumple el criterio cuando en la valoración inicial haya constancia de: movilidad o balance articular normal, movimientos dolorosos y/o movimientos limitados |
| 4. En la valoración inicial de todo paciente incluido en el protocolo de dolor lumbar debe constar la valoración muscular | Dolor intenso que impida al paciente realizar los movimientos requeridos | Se considerará que se cumple el criterio cuando en la valoración inicial haya registro de: balance muscular normal, debilidad muscular y/o movimiento doloroso contrarresistencia |
| 5. En la valoración inicial de todo paciente incluido en el protocolo de dolor lumbar debe constar la palpación | Ninguna | Se considerará que se cumple el criterio cuando en la valoración inicial quede reflejado: palpación dentro de la normalidad, contractura, espasmo, hipertono, hipotono, punto gatillo activo/latente y/o palpación dolorosa |
Tras el análisis de los datos se pusieron en marcha, en octubre de 2003, las siguientes medidas correctoras:
- 1.
Introducción del cuestionario Oswestry9,10, para valoración de la incapacidad por dolor lumbar, que está disponible en la unidad de fisioterapia y se entrega al paciente en la primera consulta, que lo podrá responder en el momento o en casa, devolviéndolo cumplimentado en la siguiente visita. El fisioterapeuta calculará el resultado y lo registrará junto a la valoración fisioterápica inicial.
- 2.
Reflexión y discusión por parte del grupo sobre los resultados obtenidos, principalmente en lo referido a la evaluación del dolor. Esta evaluación no se realiza regularmente, aunque se dispone de escala visual analógica.
Se programó efectuar la segunda evaluación a los 6 meses de implantar las medidas correctoras, siempre que el número de casos en esa fecha fuese representativo, y suficiente tanto para comprobar el efecto de las medidas como para llevar a cabo las comparaciones de los resultados con los de la evaluación inicial.
En abril de 2004, con un adecuado número de casos registrados (n=32), se realizó la segunda evaluación, que incluía a los pacientes atendidos por afección lumbar entre el 1 de noviembre de 2003 y el 6 de abril de 2004.
Unidades de estudioLas unidades de estudio fueron las mismas para los cinco criterios. Los receptores del servicio fueron los pacientes tratados en fisioterapia por dolor lumbar. Los proveedores del servicio eran los fisioterapeutas del Centro de Salud El Palmar. El período de proceso evaluado fue la valoración inicial de estos pacientes.
Fuente de datosTanto para la identificación de los casos como para la obtención de los datos sobre el cumplimiento de los criterios se empleó el Programa OMI-AD®, que permite obtener los datos registrados en los distintos protocolos aplicados en el programa de gestión de historia clínica OMI-AP® y transferirlos posteriormente a Excel® para ser analizados.
ResultadosResultados de la primera evaluaciónRespecto a las causas de incumplimiento, el diagrama de causa-efecto de Ishikawa nos permitió detectar como más relevantes las siguientes: desconocimiento de algunos aspectos del protocolo por parte de los profesionales, priorización de la exploración física sobre la valoración funcional, exceso de trabajo, gran variabilidad del tipo de paciente: pluripatología, dificultades de comprensión oral y escrita, falta de cuestionarios disponibles para la valoración del grado de incapacidad y falta de casillas específicas para el registro del dolor y la incapacidad en la historia de fisioterapia (protocolo "fisioterapia inicial", programa de gestión de historia clínica OMI-AP®).
Con relación al cumplimiento de los criterios empleados, los que presentaron un mayor grado de cumplimiento fueron la palpación (C5), la valoración muscular (C4) y la evaluación de la movilidad (C3), con el 84,3, el 78,3 y el 69,8%, respectivamente. La valoración del dolor (C1) presentó un cumplimiento del 21,6% y, por último, la estimación del grado de discapacidad (C2) no se ha cumplido en ninguno de los casos evaluados. No hubo excepciones. El diagrama de Pareto para esta primera evaluación nos permitió observar que la suma de los criterios 1 (valoración del dolor) y 2 (discapacidad) representaba el 72,5% de los incumplimientos (fig. 1).
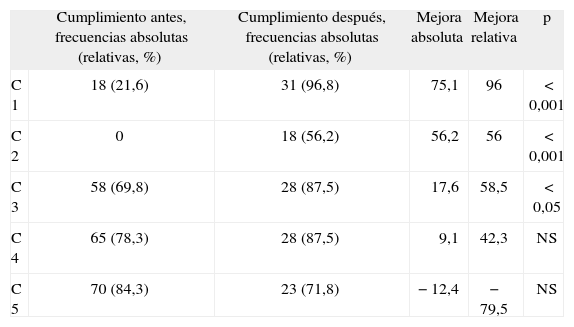
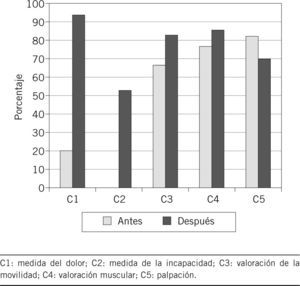
Resultados de la reevaluaciónEl cumplimiento de los criterios se muestra en la tabla 2. En esta fase tampoco se observaron excepciones. Tras la implantación de las medidas correctoras, encontramos una mejora significativa en el cumplimiento de los criterios 1 (dolor), 2 (discapacidad) y 3 (evaluación de la movilidad). En el criterio 4 (valoración muscular) hay una mejora, y en el 5 (palpación), disminución del cumplimiento, ambos sin significación estadística (tabla 2). En cuanto al cumplimiento antes y después de la intervención, se muestra su representación gráfica en la figura 2.
Mejora en el cumplimiento de criterios y significación estadística
| Cumplimiento antes, frecuencias absolutas (relativas, %) | Cumplimiento después, frecuencias absolutas (relativas, %) | Mejora absoluta | Mejora relativa | p | |
| C 1 | 18 (21,6) | 31 (96,8) | 75,1 | 96 | < 0,001 |
| C 2 | 0 | 18 (56,2) | 56,2 | 56 | < 0,001 |
| C 3 | 58 (69,8) | 28 (87,5) | 17,6 | 58,5 | < 0,05 |
| C 4 | 65 (78,3) | 28 (87,5) | 9,1 | 42,3 | NS |
| C 5 | 70 (84,3) | 23 (71,8) | −12,4 | −79,5 | NS |
C1: medida del dolor; C2: medida de la incapacidad; C3: valoración de la movilidad; C4: valoración muscular; C5: palpación; NS: sin significación estadística.
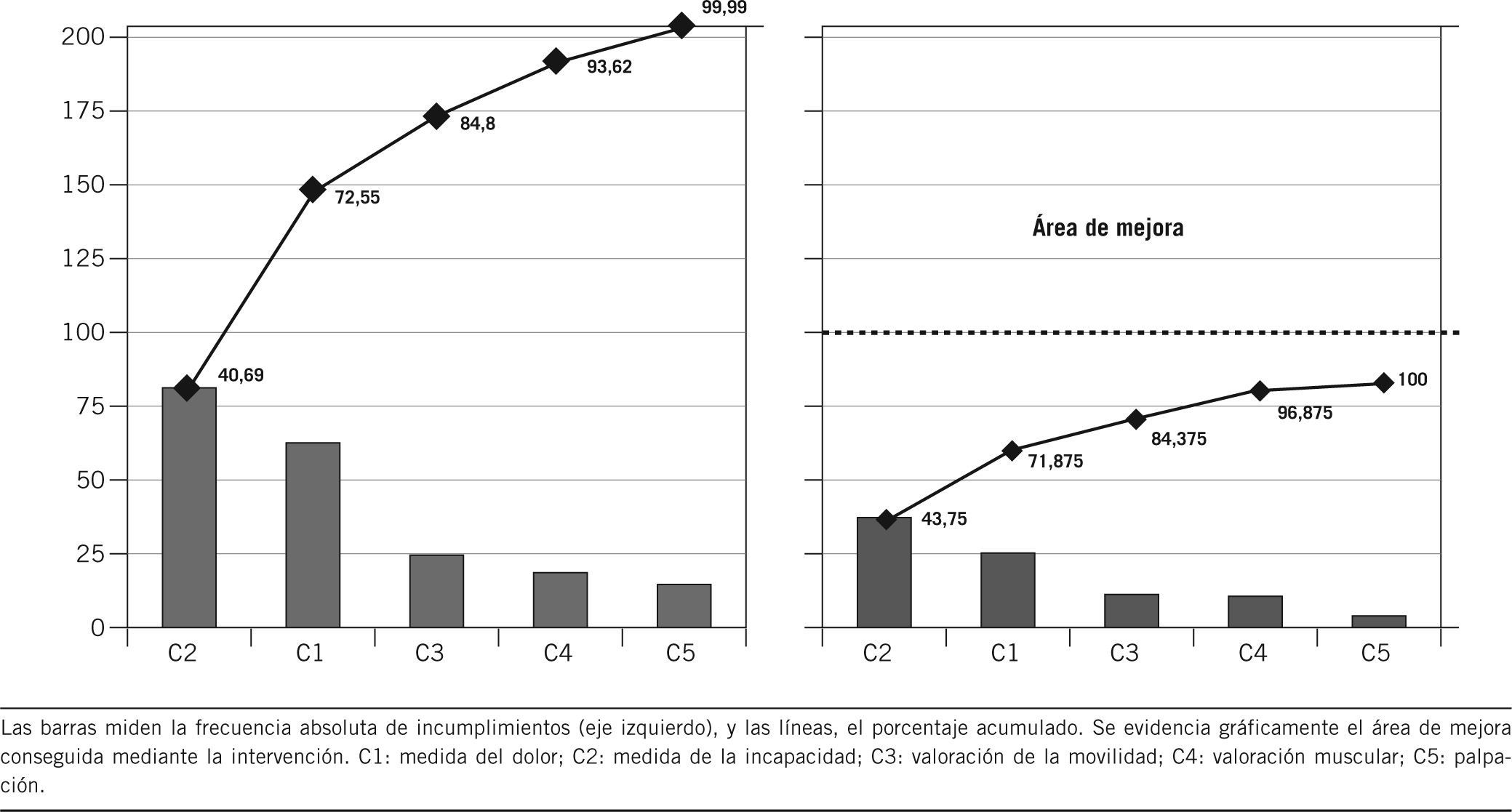
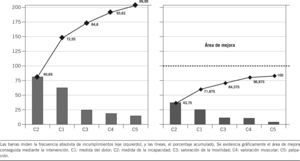
La figura 3 muestra el diagrama de Pareto antes-después, donde se evidencia gráficamente la mejora conseguida mediante la intervención.
DiscusiónTal como esperábamos, en la primera evaluación encontramos un grado de cumplimiento muy escaso para la cuantificación del dolor y nulo para la evaluación de la discapacidad, a pesar de ser estos criterios bastante representativos del estado clínico del paciente11–13. Como muestra el análisis causa-efecto, pensamos que esta situación es atribuible en parte a los profesionales (desconocimiento, tipo de exploración, ausencia de cuestionarios), pero también en parte se deben a cuestiones organizativas que escapan a nuestras posibilidades de modificación. Así, aunque estos datos, según el protocolo, deben recogerse, no contamos con un lugar específico para su registro en la historia clínica de fisioterapia, ni se han definido estándares de calidad al respecto14.
En el ámbito de la fisioterapia no hemos encontrado estudios similares que permitan comparar los resultados obtenidos. En cambio, sí se ha llevado a cabo estudios de evaluación de la calidad de las guías de práctica clínica15–17 y su implantación18.
Al comparar nuestros resultados con otros estudios sobre la gestión de la calidad, realizados en nuestro mismo servicio de salud y nivel asistencial19–21, hemos observado igualmente un aumento del cumplimiento en casi todos los criterios evaluados.
No obstante, debemos señalar que en relación al criterio 5 (palpación), hemos observado una disminución en el cumplimiento del criterio correspondiente, y si bien ésta no es significativa, podría haberlo sido de haber trabajado con un mayor número de pacientes en la segunda evaluación. Sin embargo, aunque no disponemos actualmente en nuestro servicio de salud de estándares de calidad para los datos evaluados14, el grado de cumplimiento, mayor del 70%, estaría dentro de los estándares propuestos en un estudio realizado en nuestro mismo servicio de salud para la valoración y el seguimiento de los pacientes19. No obstante, en adelante debemos atender especialmente a este fenómeno, ya que no podemos mejorar la calidad en algunos aspectos a costa de disminuirla en otros.
Según los resultados de nuestro estudio, en el ámbito de la fisioterapia, al igual que en otros campos de la atención sanitaria19–22, es posible mejorar la calidad de la atención mediante la realización de ciclos de mejora. En este sentido, la aplicación de medidas sencillas, como las empleadas en este trabajo, resulta muy eficaz. No obstante, el diseño del estudio no permite obtener conclusiones sobre su efectividad, y únicamente constata la mejora alcanzada.
Finalmente, en función de los resultados obtenidos, podemos concluir que:
- 1.
La realización de un ciclo de mejora ha permitido detectar y corregir incumplimientos en la aplicación de este protocolo.
- 2.
Las medidas correctoras aplicadas han permitido reducir la variabilidad en los registros.
- 3.
Es aconsejable vigilar que no disminuya el cumplimiento en los criterios que inicialmente tenían un buen grado de aceptación.
A Teresa Ramón Esparza, por su inestimable ayuda técnica en el diseño y la realización de este trabajo.