Investigar e identificar áreas y problemas prioritarios de la seguridad del paciente y analizar las características de los pacientes y de la asistencia que se asocian a la aparición de eventos adversos (EA).
MétodoEstudio de cohortes retrospectivo en el que para identificar los EA se revisó la historia clínica (HC) de los pacientes hospitalizados en ocho centros comprometidos con el proyecto. Se recogió información de todos los pacientes atendidos entre el 15 y el 30 de noviembre de 2009.
ResultadosDe los 927 pacientes, en 40 pacientes se detectó alguna lesión, y en 23 de ellos la asistencia sanitaria estaba relacionada. Así, el porcentaje de pacientes con algún EA relacionado con la asistencia sanitaria fue del 2,48% (intervalo de confianza del 95%, 1,43%-3,54%). La edad, la comorbilidad y los dispositivos invasivos explican la aparición de EA. Se consideró leves al 33,3% (8 EA), moderados al 33,3% (8) y graves al 33,3% (8). Se consideró evitable al 50% de los EA.
ConclusionesLa frecuencia hallada de EA es menor, posiblemente debido al diseño del estudio y la idiosincrasia de los pacientes atendidos: edad, comorbilidad y uso de dispositivos invasivos. Los EA encontrados presentan impacto y evitabilidad parecidos a los detectados en el sector público.
To investigate and identify priority areas and issues of patient safety and analyse which patient and health care characteristics are related to Adverse Events (AE).
MethodsRetrospective cohort study to identify AE reviewing medical records of in-patients. Information was obtained from all patients attended between 15 and 30 November 2009 in eight facilities committed to the project.
ResultsOf the 927 patients, 40 patients had any injury, of which 23 were related to healthcare. Thus, the percentage of patients with any AE associated with health care was 2.48% (95%CI, 1.43%-3.54%). Age, comorbidity and use of invasive devices explained the occurrence of an AE. Of these, 33.3% (8 AE) were considered slight, 33.3% (8) moderate and 33.3% (8) severe. Half (50%) of AE were considered preventable.
ConclusionsThe frequency of AE found was low, possibly due to study design and the idiosyncrasy of the patients: age, comorbidity and use of invasive devices. The AE found have a similar impact and preventability as those identified in public sector.
La preocupación por la seguridad clínica del paciente (SP) ha experimentado un intenso impulso en los últimos 30 años1. Consecuencia de ello en todo el mundo son los esfuerzos dirigidos a evaluar frecuencia, impacto y evitabilidad de los denominados eventos adversos (EA), es decir, circunstancias en la atención sanitaria que causan algún daño al paciente. Tras su análisis, ha surgido un movimiento con el objetivo de implementar medidas de control efectivas, impulsado sobre todo por la Alianza Mundial por la Seguridad del Paciente2, creada en 2004 por la Organización Mundial de la Salud, entre otras entidades relacionadas con la mejora de la calidad asistencial.
De este modo, la SP se ha perfilado en los últimos años como un valor esencial en la visión estratégica de toda organización sanitaria. De hecho, en España se ha considerado prioritaria, mereciendo una mención específica en la Ley de Cohesión y Calidad del Sistema Nacional de Salud3. En su artículo 59 se dice específicamente que «la mejora de la calidad en el sistema sanitario debe presidir las actuaciones de las instituciones sanitarias tanto públicas como privadas» y que el registro de eventos adversos formará parte constituyente de la infraestructura de mejora de la calidad, con la función de «recoger información sobre aquellas prácticas que hayan resultado un problema potencial de seguridad para el paciente».
Haciéndose eco de esta necesidad, el Ministerio de Sanidad, Política Social e Igualdad realizó en 2005 el Estudio Nacional sobre los Efectos Adversos ligados a la Hospitalización (ENEAS)4 en 24 hospitales y el Estudio sobre la Seguridad de los Pacientes en Atención Primaria de Salud (APEAS)5 involucrando a 48 equipos de atención primaria en 16 comunidades autónomas. Del mismo modo, se han realizado esfuerzos parecidos en otros ámbitos, casi siempre en el nivel hospitalario de atención, tanto nacionales como mediante iniciativas de colaboración internacionales6.
Entre los estudios en SP, destacan los realizados en Estados Unidos7–9, Australia10, Reino Unido11, Dinamarca12, Nueva Zelanda13, Canadá14–16, Francia17, España18,19 y Países Bajos20. Todos comparten la definición de EA y están basados en la revisión de la historia clínica de los pacientes. Pese a que las diferencias en la frecuencia de EA encontrada en estos estudios podrían responder a matizaciones en el diseño o en las definiciones operativas, se ha visto que diferentes factores organizacionales y de contexto tienen un papel en la génesis de los EA17,21, incluyendo que la provisión de los servicios se realice desde una entidad privada.
A pesar de tener en cuenta este hecho y que nuestro sistema de salud se apoya en el sector privado, la investigación sobre la frecuencia de EA en la sanidad privada en España es escasa. Esta es la primera iniciativa en explorar frecuencia, impacto y evitabilidad de los EA en este ámbito.
El proyecto Confianza de seguridad del paciente en sanidad privada, de Aliad Conocimiento y Servicio, promovido por la Federación Nacional de Clínicas Privadas y financiado en su edición piloto por el Programa Innoempresa Suprarregional de la Dirección General de la Pyme, pretende, en su estudio de los EA en la sanidad privada, investigar e identificar áreas y problemas prioritarios de la seguridad del paciente y analizar las características de los pacientes y de la asistencia que se asocian a la aparición de eventos adversos.
MétodoEstudio de cohortes retrospectivo en el que, para identificar los EA, se revisó la historia clínica (HC) de los pacientes hospitalizados entre el 15 y el 30 de noviembre de 2009 en los ocho centros que voluntariamente se comprometieron con el proyecto: Clínica Sagrado Corazón, Hospital Victoria Eugenia, Hospital San Agustín, Clínica Juaneda, Hospital Virgen de la Paloma, Hospital Mesa del Castillo, Hospital Virgen del Alcázar y USP San Carlos. También participó en el proyecto la Clínica Perio, pero realizó el estudio mediante un diseño diferente, debido a que su labor asistencial no incluye la hospitalización del paciente. Se incluyó a todos los pacientes atendidos en el periodo de estudio, sin ningún criterio de exclusión.
El proceso de revisión consistía en la utilización de dos formularios diferentes. El primero (guía de cribado), utilizado por personal de enfermería, verifica la presencia de determinadas condiciones que probablemente estén asociadas con la aparición de un EA; se basa en el utilizado en los estudios de Nueva York7 y Utah y Colorado9 y fue elaborado mediante técnicas de consenso como parte del ENEAS4. Las historias clínicas seleccionadas en este primer proceso fueron examinadas en detalle por dos médicos revisores utilizando el segundo formulario (MRF2)22 para la caracterización precisa del EA, si hay evidencia de su relación con la asistencia, su impacto y si se podría haber evitado.
Los juicios de causalidad y evitabilidad se realizaron mediante una escala de 1 a 6 que establecía esta evidencia según el criterio del revisor. Se consideró el EA ligado a la asistencia (numerador para el cálculo de la incidencia) valores superiores a 1, mientras que para su evitabilidad, el umbral fue de 4 o más.
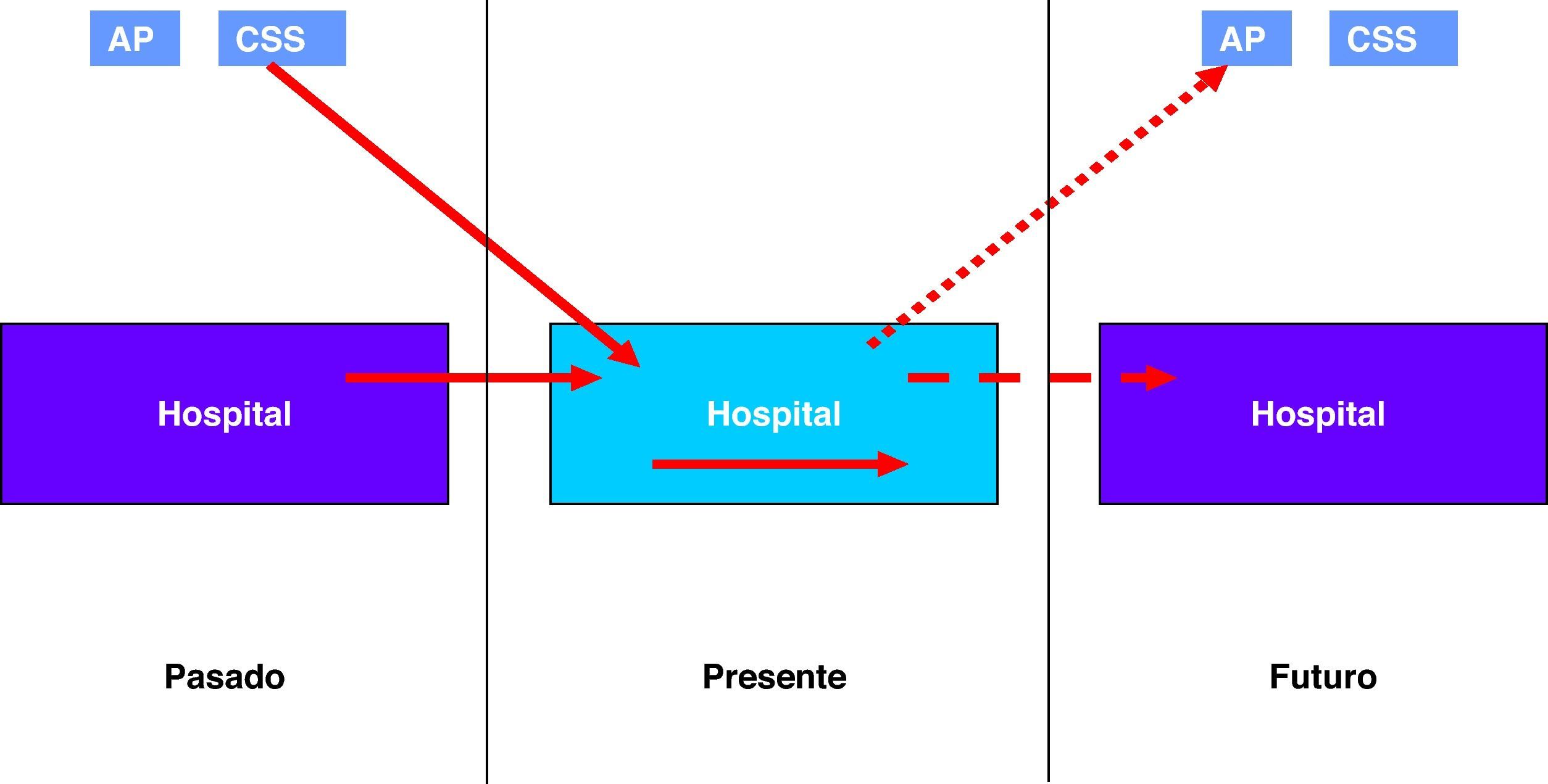
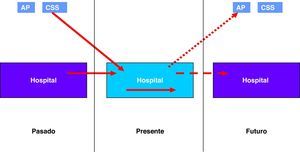
Siguiendo el esquema descrito por Brennan7, para no subestimar la incidencia y compensar las pérdidas de los EA que se manifestaran tras el alta del paciente, se incluyeron en el estudio los EA que habían ocurrido previamente durante otro episodio hospitalario o en una atención previa (fig. 1).
Como variables dependientes se consideraron la presencia de EA o incidente, naturaleza del EA (asociado a los cuidados, a un procedimiento, relacionado con infección nosocomial, con la medicación, el diagnóstico u otros), estancia ocasionada por cada EA, procedimientos y tratamientos añadidos como consecuencia del EA, incapacidad o muerte, gravedad del EA (leve: no prolonga la estancia; moderado: prolonga la estancia u ocasiona un ingreso; grave: precisa de intervención quirúrgica, produce incapacidad al alta o está relacionado con el fallecimiento del paciente) y evitabilidad del EA. Como variables independientes ligadas a la asistencia se consideraron: servicio de hospitalización (médico o quirúrgico), tipo de ingreso (urgente o programado), estancia en días, procedimiento quirúrgico (literal o código de la Clasificación Internacional de Enfermedades, novena revisión, modificación clínica [CIE-9MC]) y factores de riesgo extrínsecos (sonda urinaria, catéter venoso periférico, catéter central, catéter central de inserción periférica, catéter venoso central, nutrición parenteral, nutrición enteral, sonda nasogástrica, sonda percutánea esofagogástrica, traqueostomía, ventilación mecánica o terapia inmunosupresora). Ligadas a la enfermedad: diagnóstico principal (literal o código CIE-9MC), riesgo ASA22. Ligadas al sujeto: edad, sexo y factores de riesgo intrínsecos (coma, insuficiencia renal, diabetes, neoplasia, enfermedad pulmonar obstructiva crónica, inmunodeficiencia, neutropenia, cirrosis hepática, drogadicción, obesidad, desnutrición, úlcera por presión, malformaciones, insuficiencia cardiaca, enfermedad coronaria o hipertensión arterial).
Se recurrió a la prueba de la χ2 o el test exacto de Fisher en caso de variables cualitativas, incluyendo la prueba lineal por lineal para verificar un posible efecto de tendencia, y la de la t de Student o la U de Mann-Whitney y análisis de la varianza para variables cuantitativas (según cumplieran o no los criterios de normalidad). Se consideró significación estadística para valores de p<0,05. Los análisis se realizaron mediante el programa estadístico SPSS versión 14.0.
Confidencialidad y aspectos éticosEste estudio se realizó siguiendo las recomendaciones de la OMS (Organización Mundial de la Salud) y de la Ley de Cohesión del SNS. El director del estudio estableció las condiciones necesarias para garantizar el cumplimiento de la Ley Orgánica 15/1999, de Protección de Datos de Carácter Personal. La recogida inicial de datos fue nominal, pero se mantuvo la identificación individual exclusivamente hasta superar los controles de calidad de la base de datos.
Todos los participantes en el estudio estaban obligados a mantener confidencialidad sobre la información a la que tenían acceso en el transcurso del estudio, como en cualquier otra de sus actividades profesionales. La presentación de datos siempre ha sido agregada, de tal modo que en ningún caso a partir de la difusión de datos se ha podido llegar a la identificación de un paciente.
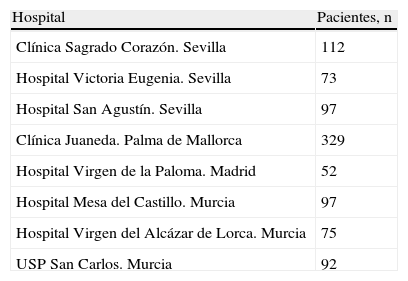
ResultadosLa población total del estudio fue de 927 sujetos (tabla 1).
Hospitales participantes y pacientes en estudio
| Hospital | Pacientes, n |
| Clínica Sagrado Corazón. Sevilla | 112 |
| Hospital Victoria Eugenia. Sevilla | 73 |
| Hospital San Agustín. Sevilla | 97 |
| Clínica Juaneda. Palma de Mallorca | 329 |
| Hospital Virgen de la Paloma. Madrid | 52 |
| Hospital Mesa del Castillo. Murcia | 97 |
| Hospital Virgen del Alcázar de Lorca. Murcia | 75 |
| USP San Carlos. Murcia | 92 |
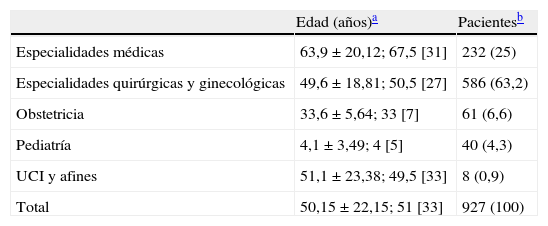
El 46,9% de los sujetos del estudio eran varones y el 53,1%, mujeres. La media de edad fue 50,15±22,15 años; mediana, 51 [amplitud intercuartílica, 33]. La distribución de los pacientes y su edad por tipo de servicio se presentan en la tabla 2.
Pacientes y edad por tipo de servicio
| Edad (años)a | Pacientesb | |
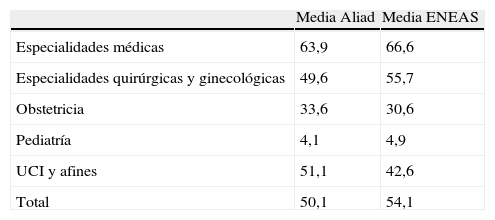
| Especialidades médicas | 63,9±20,12; 67,5 [31] | 232 (25) |
| Especialidades quirúrgicas y ginecológicas | 49,6±18,81; 50,5 [27] | 586 (63,2) |
| Obstetricia | 33,6±5,64; 33 [7] | 61 (6,6) |
| Pediatría | 4,1±3,49; 4 [5] | 40 (4,3) |
| UCI y afines | 51,1±23,38; 49,5 [33] | 8 (0,9) |
| Total | 50,15±22,15; 51 [33] | 927 (100) |
De los 927 pacientes, 118 fueron cribados como posibles EA y se descartó al resto por no cumplir ninguna de las alertas de la guía de cribado. Al revisar a los pacientes cribados positivos, se encontraron 70 falsos positivos (no se identificó ninguna lesión) y 8 pacientes que solo presentaban incidentes sin daño. Se detectó a 40 pacientes con alguna lesión, de los que en 17 la lesión encontrada se debió a un natural proceso de su enfermedad de base y en 23 la asistencia sanitaria estaba relacionada en mayor o menor medida (cumplían la definición operativa de EA). Hubo un paciente que presentó dos EA.
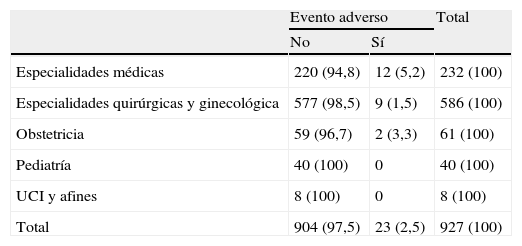
Así, el porcentaje de pacientes con algún EA relacionado con la asistencia sanitaria fue del 2,48% (intervalo de confianza [IC] del 95%, 1,43%-3,54%). El valor predictivo positivo (alertas positivas que fueron confirmadas como EA) de la guía de cribado para detectar algún tipo de evento adverso fue del 19,49% (IC del 95%, 12,34%-26,64%). La frecuencia de pacientes con EA encontrada (tabla 3) fue mayor en las especialidades médicas y en obstetricia que en el resto, aunque esta diferencia no alcanzó la significación estadística. De hecho, la mayor proporción de EA en estos servicios no se tradujo en una diferencia en la frecuencia por sexos (el 2,5% de los varones y el 2,4% de las mujeres).
Frecuencia de pacientes con evento adverso según tipo de servicio
| Evento adverso | Total | ||
| No | Sí | ||
| Especialidades médicas | 220 (94,8) | 12 (5,2) | 232 (100) |
| Especialidades quirúrgicas y ginecológica | 577 (98,5) | 9 (1,5) | 586 (100) |
| Obstetricia | 59 (96,7) | 2 (3,3) | 61 (100) |
| Pediatría | 40 (100) | 0 | 40 (100) |
| UCI y afines | 8 (100) | 0 | 8 (100) |
| Total | 904 (97,5) | 23 (2,5) | 927 (100) |
Sin embargo, la media de edad de los sujetos sí estaba relacionada con la aparición de un EA, de forma que la edad de los que sufrieron EA fue 67,6±20,9; mediana, 77 [32,75] años, frente a los 49,7±22; mediana, 50 [32] años de los sujetos sin EA. Estas diferencias alcanzaron significación estadística (p<0,001). Del mismo modo, los pacientes de más de 65 años presentaron mayor frecuencia de EA que los menores de esa edad (el 5,2 frente al 1,4%), alcanzando también esta diferencia significación estadística (p<0,001).
El 4,6% de los sujetos con algún factor de riesgo intrínseco (comorbilidad y otras características de riesgo del paciente) sufrieron EA, frente al 1,1% de los sujetos que no tenían factores de riesgo. La diferencia alcanzó significación estadística (p<0,001), apreciándose una tendencia de tal modo que los sujetos con un factor de riesgo intrínseco presentaron EA en un 2,7%, que pasó a un 8,8% cuando eran 2 los factores de riesgo y a un 4,8% cuando había 3 o más factores de riesgo. La diferencia alcanzó significación estadística (p<0,001).
En total 802 pacientes (86,5%) tenían algún factor de riesgo extrínseco (FRE) (dispositivos invasivos como, por ejemplo, catéter venoso periférico o sonda urinaria). A 784 (84,6%) pacientes se les insertó un catéter venoso periférico, y si consideramos a los pacientes que tenían algún factor de riesgo, el catéter venoso periférico estaba presente en el 97,8% de ellos, lo que da idea de la frecuencia de este FRE. Para valorar el papel de la presencia de un FRE, se analizó a los pacientes cuyo EA se originó durante la hospitalización, ya que esta información se refería al episodio actual.
El 2,6% de los sujetos con presencia de algún FRE sufrieron EA, mientras que ninguno de los que no tenían factores de riesgo los sufrió. La diferencia alcanzó significación estadística (p=0,005). Dado que hay una elevada proporción de sujetos que tienen una vía periférica tomada, incluso ante posible ausencia de necesidad clínica, repetimos el análisis despreciando esta circunstancia como de riesgo, y el efecto se mantenía. Apreciándose también una tendencia (p<0,001) de tal modo que los sujetos sin otro FRE salvo la vía periférica presentaron EA en un 1,2%, que pasó al 2,9% cuando había un factor de riesgo, a un 23,1% cuando eran 2 los factores de riesgo y a un 66,7% cuando había 3 o más factores de riesgo.
Se produjeron 2 (8,3%) EA en el periodo de prehospitalización, 3 (12,5%) EA en el periodo de admisión en planta y esta ocurrió durante la hospitalización, 9 (37,5%) EA durante un procedimiento, ocurrió 1 (4,2%) EA posterior a un procedimiento, 8 EA (33,3%) durante los cuidados en sala y 1 (4,2%) EA durante el asesoramiento (recomendaciones) al alta.
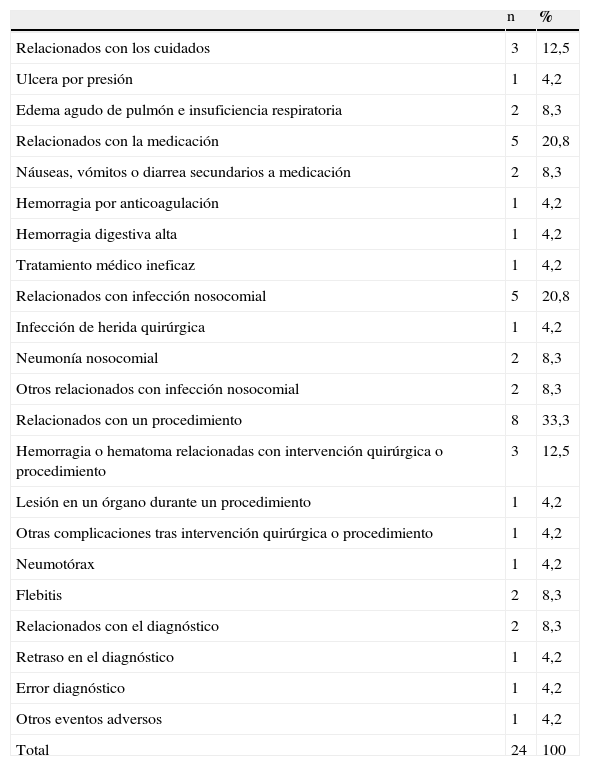
El 12,5% de los EA (3) han estado relacionados con los cuidados, el 20,8% (5) con la medicación, las infecciones nosocomiales de cualquier tipo representaron el 20,8% (5) del total de los EA, un 33,3% (8) estaban relacionados con problemas técnicos durante un procedimiento, el 8,3% (2) relacionados con el diagnóstico y el 4,2% (1) restante con otros tipos de EA. En la tabla 4 se presentan los diferentes tipos de EA tal y como se distribuyeron en el estudio.
Tipos de evento adverso
| n | % | |
| Relacionados con los cuidados | 3 | 12,5 |
| Ulcera por presión | 1 | 4,2 |
| Edema agudo de pulmón e insuficiencia respiratoria | 2 | 8,3 |
| Relacionados con la medicación | 5 | 20,8 |
| Náuseas, vómitos o diarrea secundarios a medicación | 2 | 8,3 |
| Hemorragia por anticoagulación | 1 | 4,2 |
| Hemorragia digestiva alta | 1 | 4,2 |
| Tratamiento médico ineficaz | 1 | 4,2 |
| Relacionados con infección nosocomial | 5 | 20,8 |
| Infección de herida quirúrgica | 1 | 4,2 |
| Neumonía nosocomial | 2 | 8,3 |
| Otros relacionados con infección nosocomial | 2 | 8,3 |
| Relacionados con un procedimiento | 8 | 33,3 |
| Hemorragia o hematoma relacionadas con intervención quirúrgica o procedimiento | 3 | 12,5 |
| Lesión en un órgano durante un procedimiento | 1 | 4,2 |
| Otras complicaciones tras intervención quirúrgica o procedimiento | 1 | 4,2 |
| Neumotórax | 1 | 4,2 |
| Flebitis | 2 | 8,3 |
| Relacionados con el diagnóstico | 2 | 8,3 |
| Retraso en el diagnóstico | 1 | 4,2 |
| Error diagnóstico | 1 | 4,2 |
| Otros eventos adversos | 1 | 4,2 |
| Total | 24 | 100 |
De los 23 pacientes con algún EA relacionado con los cuidados sanitarios, en el 17,4% el EA fue causa de reingreso. El 33,3% (8 EA) se consideraron leves, el 33,3% (8) moderados y el 33,3% (8) graves, sin observar diferencias en la gravedad del EA por categoría de servicio. Del total de EA, en un 58,3% se precisó la realización de procedimientos adicionales (p. ej., pruebas de radiodiagnóstico) y en un 66,7%, tratamientos adicionales (p. ej., medicación, rehabilitación o cirugía). Los EA motivaron un aumento en la estancia de 6,8 días de media.
El 50% (11/22) de los EA fueron considerados como evitables. Esta proporción fue independiente del servicio donde se había detectado el EA, así como de su gravedad, de tal forma que los EA leves eran evitables en un 62,5%, los moderados lo eran en un 66,7% y los graves en un 25% (p=0,205). Sin embargo, considerando su naturaleza, el 33,3% de los relacionados con los cuidados (úlcera por presión), ninguno de los relacionados con la medicación, el 60% de las infecciones nosocomiales, el 71,4% relacionados con un procedimiento (hemorragias relacionadas con intervenciones y flebitis) y el 50% relacionados con el diagnóstico se consideraron evitables.
DiscusiónLa frecuencia de EA hallada en el estudio Confianza, es significativamente menor que la encontrada en el ENEAS, estudio de los EA en hospitales públicos en España, donde se halló una incidencia de un 8,4% de EA hospitalarios y de 9,3% de EA relacionados con cualquier nivel de atención18. Un resultado que apunta en la misma dirección se encontró en el estudio francés17 que incluyó hospitales tanto públicos como privados. En nuestro ámbito, este hecho se podría explicar por varias razones; la primera podría estar condicionada por el propio muestreo empleado, en el que se incluyeron centros de características muy específicas (monográficos). También puede explicar los resultados el case mix y el estilo de práctica clínica que tiene lugar en los centros clínicos privados: la población que accede a los servicios privados podría ser diferente a la que accede a los servicios públicos. En nuestro medio, no es infrecuente considerar que los pacientes atendidos en centros privados presentan, en general, un nivel socioeconómico y educativo más alto que los que son atendidos en servicios públicos, aunque este hecho es quizá menos evidente en nuestro contexto, donde la asistencia es universal, a diferencia de otros sistemas de salud en que la red pública se limita a centros de beneficencia. Esta consideración es relevante, ya que se ha visto que un paciente más informado es un paciente más seguro (sufre menos EA) y los pacientes más informados suelen tener un nivel de estudios y socioeconómico mayor.
Además, los pacientes que acuden a estos centros son más jóvenes23, quizá porque la atención privada esté muy relacionada con la mutualidad y la vida laboral activa. Una excepción a esto son los servicios de obstetricia, donde la edad media de las mujeres en nuestro estudio es mayor que la de las atendidas en los hospitales públicos españoles (ENEAS) (tabla 5), y otra las UCI en que la edad es más elevada, si bien en número muy reducido (8 pacientes), siendo por ello, en este caso, menos relevante la cuestión.
Aunque se ha demostrado que la edad no tiene un papel intrínseco en la génesis de los EA18 al estar relacionada con el grado de exposición sanitaria, esto es, procedimientos, medicamentos y uso de dispositivos, puede darse una asociación entre esta y el riesgo. En última instancia, un paciente más joven recibe una atención menos compleja y, por lo tanto, más segura. En nuestro estudio, los sujetos con EA tenían 18 años más de media que los pacientes que no presentaron un EA.
En línea con lo comentado anteriormente, los sujetos con comorbilidad y en los que la asistencia requería el uso de dispositivos invasivos y otros factores de riesgo tienen mayor riesgo de sufrir un EA que los que no presentan estas características. Este hecho se ha corroborado en la mayoría de los estudios realizados independientemente del ámbito del estudio, y significaría que los sujetos estudiados en el proyecto Confianza tienen menos riesgo de sufrir EA que los estudiados en otros trabajos. El 63,4% de los pacientes no presentaban comorbilidad (frente al 59,7% del ENEAS) y en el 26,9% de los pacientes la atención no precisó el uso de sondas o cateterismos diferentes de una vía periférica (el 17,4% en el ENEAS). Del mismo modo, como han puntualizado Gispert et al.24, la actividad de los centros tanto con dependencia funcional como con financiación privadas (todos los incluidos en este estudio) presenta una estancia media menor que los centros públicos según ambas definiciones, hecho que se traduciría en menos riesgo de sufrir EA durante la hospitalización.
Los centros participantes en el estudio incluyeron clínicas de primer y segundo nivel asistencial. Este hecho merece especial consideración si atendemos al itinerario de realizaría un paciente. En el caso de que se presentara alguna complicación, muy probablemente el paciente debería ser trasladado a un centro de mayor complejidad, y en muchas de las ocasiones este sería el hospital de referencia del área de salud (perteneciente a la red pública o no), por lo que estas pérdidas (EA que no podemos detectar porque no podemos realizar adecuadamente el seguimiento a los pacientes) pueden ser en este contexto considerables. La estrategia que ha seguido la mayoría de los estudios en este sentido consistía en incluir los EA previos a la admisión en un intento para compensar estas pérdidas7, ya que se entendía que un centro hospitalario perdía la capacidad de identificar los EA que eran detectables tras el alta en menor o igual medida que identificaba EA de pacientes que habían sido atendidos en otros centros o incluso en otros niveles asistenciales (fig. 1).
Sin embargo, considerando el nivel de complejidad de los centros, es fácil observar que este equilibrio no se consigue siempre. Para solventar esta dificultad, se puede calcular la frecuencia de EA que ocurren y se detectan durante la hospitalización, y esta medida es comparable con la del resto de los centros, ya que salva la dificultad comentada. En este estudio, la frecuencia de pacientes con EA que se originan y se detectan durante la hospitalización fue del 1,9%, también menor que la hallada en el ENEAS (7,2%)4, posiblemente por las consideraciones hechas con anterioridad.
Otro de los aspectos que tener en cuenta en la discusión de la validez de nuestros resultados es la formación y la fiabilidad de los revisores. A pesar de la dificultad que entraña la metodología mediante la revisión de las HC, se ha visto que la fiabilidad en la identificación de los EA y en su carácter evitable no es muy alta (kappa del juicio de causalidad entre 0,4 y 0,45; y la de evitabilidad, entre 0,24 y 0,69)9,10,14. En este sentido se debería mencionar que el 12,7% de los pacientes fueron cribados en la GC; esto podría indicar una frecuencia verdaderamente menor o una menor sensibilidad del equipo de investigadores, pudiendo resultar en una subestimación en la incidencia, mientras que el VPP en el uso de este cribado fue de un 19,5%, valor estadísticamente no diferente al encontrado en el estudio ENEAS (29,9%)18.
Además, no parece haber un sesgo en la clasificación de los EA, ya que la distribución del origen, su gravedad, su naturaleza y su evitabilidad son muy parecidas a las halladas en el estudio de referencia19, por lo que diríamos que los revisores no eran reacios a identificar EA graves o evitables, hecho que podría estar condicionado debido a la poca cultura de seguridad que impera en el sector sanitario y el miedo a las consecuencias de los errores, que puede verse favorecido por las diferencias en las relaciones contractuales en los centros privados frente a los públicos.
Así, en el proyecto Confianza se ha evidenciado una mayor frecuencia de EA en los pacientes ingresados o consultados por especialidades médicas (5,2%) frente al 1,5% hallado en especialidades quirúrgicas. Pese a que los pacientes de especialidades médicas supongan menos de una cuarta parte del total de pacientes, es necesario tener en cuenta en su atención que son más vulnerables y están más expuestos a procedimientos y medicamentos que el resto, por lo que el riesgo para su seguridad es mayor.
Una de las principales limitaciones del estudio es un tamaño muestral limitado que podría suponer un error aleatorio en determinadas estimaciones y la baja potencia estadística asociada a una proporción de eventos tan baja. Asimismo, los resultados no son extrapolables a lo que ocurre en la sanidad privada española, debido a que su validez externa está limitada porque el muestreo de los centros no fue aleatorio.
De los dos EA detectados en obstetricia, uno fue grave. Aunque esta proporción pueda no tener mucha validez externa debido a un posible error aleatorio, es de destacar que las pacientes de obstetricia son jóvenes y sanas y que reciben una asistencia, por lo general, poco compleja y de una duración corta. Sin embargo, el impacto que puede tener un EA en estas pacientes puede ser peligroso, debido a la gran vulnerabilidad del feto/neonato.
Si consideramos los EA que los evaluadores han juzgado como evitables, los esfuerzos para la mejora de la seguridad de los pacientes deberían dirigirse a la necesidad de utilizar estrategias preventivas de efectividad probada para minimizar el riesgo, como el uso de un protector gástrico o los cuidados para evitar la aparición de úlceras de decúbito. Además, parece necesario estandarizar el cuidado de los catéteres, ya que todas las flebitis se consideraron evitables, y desarrollar mecanismos para mitigar el impacto de determinados EA que se consideraron graves, como realizar una vigilancia activa de las complicaciones más frecuentes de un acto quirúrgico o monitorizar las reacciones adversas a medicamentos (RAM) más frecuentemente asociadas a un determinado fármaco.
En cualquier caso, toda estrategia de mejora de la calidad y de la seguridad clínica del paciente en particular tiene que implantarse en un contexto de honestidad y espíritu constructivo que implica, necesariamente, un cambio de enfoque dirigido a la mejora del sistema y el diseño de barreras. Es en esta cultura proactiva donde puede establecerse un clima generador de soluciones.
FinanciaciónEste trabajo parte de una iniciativa en la sanidad privada, ha sido promovido por la Federación Nacional de Clínicas Privadas y ha sido financiado en su edición piloto por el Programa Innoempresa Suprarregional de la Dirección General de la Pyme.
Nuestro mayor agradecimiento a todos los colaboradores de los centros participantes.