La cirugía supone una de las tareas de alto riesgo para la aparición de eventos adversos. El objetivo principal de este estudio fue comparar la efectividad de la herramienta Trigger frente al registro de altas de hospitales del Sistema Nacional de Salud en la detección de eventos adversos (EA) en pacientes hospitalizados en cirugía general y sometidos a intervención quirúrgica.
Material y métodosEstudio retrospectivo observacional y descriptivo sobre pacientes ingresados en cirugía general de un hospital de tercer nivel, sometidos a intervención quirúrgica durante el año 2012. La identificación de eventos adversos se llevó a cabo mediante una revisión de historias clínicas empleando una adaptación de la metodología Global Trigger Tool y una revisión del registro del conjunto mínimo básico de datos (CMBD) de los mismos pacientes. Una vez identificados los EA se les asignó una categoría de daño y se determinó el grado en que estos podrían haber sido evitados. Para determinar el poder discriminatorio de las herramientas se usaron el área bajo la curva (ROC). Para comparar ambas herramientas se realizó la prueba estadística Hanley y McNei.
ResultadosLa herramienta Trigger detectó el 89,9% de todos los EA, mientras que el registro CMBD detectó el 28,4% de ellos. La herramienta Trigger obtuvo más información sobre la naturaleza y características de los EA. La prevalencia de EA fue de 36,8%. El área bajo la curva de la herramienta Trigger fue de 0,89, el de la herramienta basada en el registro de CMBD fue de 0,66. Las diferencias mostradas fueron estadísticamente significativas (p<0,001).
ConclusionesLa herramienta Trigger detecta 3 veces más eventos adversos que el registro CMBD. La prevalencia de eventos adversos en cirugía general fue más alta de la estimada en otros estudios.
Surgery is a high risk for the occurrence of adverse events (AE). The main objective of this study is to compare the effectiveness of the Trigger tool with the Hospital National Health System registration of Discharges, the minimum basic data set (MBDS), in detecting adverse events in patients admitted to General Surgery and undergoing surgery.
Material and methodsObservational and descriptive retrospective study of patients admitted to general surgery of a tertiary hospital, and undergoing surgery in 2012. The identification of adverse events was made by reviewing the medical records, using an adaptation of “Global Trigger Tool” methodology, as well as the (MBDS) registered on the same patients. Once the AE were identified, they were classified according to damage and to the extent to which these could have been avoided. The area under the curve (ROC) were used to determine the discriminatory power of the tools. The Hanley and Mcneil test was used to compare both tools.
ResultsAE prevalence was 36.8%. The TT detected 89.9% of all AE, while the MBDS detected 28.48%. The TT provides more information on the nature and characteristics of the AE. The area under the curve was 0.89 for the TT and 0.66 for the MBDS. These differences were statistically significant (P<.001).
ConclusionsThe Trigger tool detects three times more adverse events than the MBDS registry. The prevalence of adverse events in General Surgery is higher than that estimated in other studies.
En los últimos años la preocupación por la seguridad del paciente se ha ido incrementando. Entre un 4% y un 17% de pacientes atendidos en centros hospitalarios sufren algún tipo de daño relacionado con la asistencia sanitaria y no con su enfermedad. Este daño se conoce como evento adverso (EA). Aproximadamente la mitad de ellos se han descrito como evitables1,2, y las áreas quirúrgicas se han relacionado con frecuencias mayores de EA3,4.
Los EA no solo suponen daño para el paciente, sino un empleo añadido de recursos y un incremento del gasto sanitario5 potencialmente evitable6.
El registro de las EA es fundamental para la evaluación y la mejora de la calidad en la asistencia sanitaria7. Su análisis impulsa a la mejora de los resultados en los pacientes8, la identificación de estos EA es el primer paso dentro la gestión de riesgos.
La controversia aparece a la hora de elegir la herramienta más adecuada9 para la detección de EA, pues se conoce que muchas de ellas tienden a infraestimar la frecuencia real de EA. Es el caso de registro de incidentes, las sesiones de morbimortalidad o el empleo de bases de datos clínico-administrativas. Por otro lado, la revisión de historias clínicas siguiendo la metodología utilizada en el Harvard Medical Practice Study10 supone un consumo de tiempo considerable.
En relación con el uso de bases de datos clínico-administrativas, el sistema desarrollado por la Agency for Healthcare Research and Quality (AHRQ), conocido como Patient Safety Indicators-AHRQ11, se ha empleado como método para el registro de EA y monitorización de indicadores. Este sistema utiliza una serie de indicadores, todos ellos con una correlación apropiada en el lenguaje CIE9-MC para la determinación de EA.
Desde la publicación del Harvard Medical Practice Study la revisión de historias clínicas mediante criterios de cribado se estableció como el método epidemiológico de referencia para la detección de EA, siendo varios los estudios que han demostrado cierto grado de superioridad en la detección y categorización de EA12–15.
En el año 2007 el Institute for Healthcare Improvement (IHI) desarrolló la herramienta Global Trigger Tool16 (GTT), orientada a la identificación de EA. La metodología se basa en el cribado de historias clínicas para la detección de parámetros o situaciones clínicas (triggers) estrechamente relacionados con EA. La herramienta ha sido empleada a nivel internacional en diversos centros y sistemas sanitarios, y algunos estudios han observado que tiende a identificar mayor número de EA que los sistemas empleados previamente17.
El objetivo de este estudio es comparar la efectividad de la herramienta Trigger (HT) frente al registro del conjunto mínimo básico de datos (CMBD) en la detección de EA en pacientes hospitalizados en cirugía general.
MetodologíaEstudio observacional, descriptivo y retrospectivo, sobre pacientes ingresados en cirugía general, sometidos a intervención quirúrgica urgente o programada durante el año 2012.
El tamaño muestral se calculó teniendo en cuenta una probabilidad de detección de EA con la HT del 90% (la obtenida mediante CMBD con otros estudios es de alrededor del 7%18), sobre una población total de 2.900 casos con un nivel de confianza del 95% y una precisión del 3%. La muestra se compuso de 350 pacientes. El reclutamiento de casos se realizó de forma aleatoria simple.
Criterios de inclusión: pacientes≥18 años, episodios clínicos completos y cerrados e ingreso administrativo en cirugía general con carácter urgente o programado.
Criterios de exclusión: pacientes psiquiátricos o en rehabilitación, derivados de forma no programada de otros centros y cirugías de trasplante visceral.
Cuando un paciente no cumplió los criterios de inclusión se recogió el siguiente de la lista de pacientes intervenidos.
Para todas las herramientas se consideró EA todo aquel «suceso nocivo e inintencionado que le ocurre al paciente como consecuencia del ejercicio de la atención sanitaria no relacionado con su enfermedad»19. Al detectar un EA se valoró el grado en el que ese suceso podría haber sido evitado. Para la determinación del carácter evitable del EA se adaptó la clasificación empleada en el estudio ENEAS20, considerando evitable los EA con puntuación igual o mayor a 4. También se asignó una categoría de daño a cada EA según la clasificación de la National Coordinating Council for Medication Error Reporting and Prevention21.
Se utilizó un desarrollo metodológico descrito en un trabajo previo22. Se realizó una adaptación de la herramienta GGT y del listado de triggers tras una revisión exhaustiva de la literatura, teniendo en cuenta las características de los sistemas de información del hospital. El IHI propone un listado de triggers agrupados en 6 módulos: cuidados generales, medicación, quirúrgico, cuidados intensivos, perinatal y departamento de urgencias. Se seleccionaron, dentro de los 3 primeros módulos, el panel de triggers adecuados para su detección en los sistemas de información del hospital. Se descartaron aquellos que no pudiesen ser detectados mediante este sistema y se añadieron otros obtenidos de la revisión de la literatura23,24.
Las historias clínicas fueron cribadas por 2 revisores médicos internos residentes de cirugía general. Tanto las historias en las que aparecieron triggers como aquellas en las que estaban ausentes pasaron a un proceso de revisión exhaustiva para la detección de EA. Un cirujano senior participó como médico consultor en las dudas que surgieron durante el proceso.
Las fuentes de información fueron: informes clínicos de alta, protocolos de intervención quirúrgica, comentarios de evolución médicos y de enfermería desde el ingreso hasta 30 días posteriores al alta, notas de consultas externas e informes de pruebas complementarias (radiología, anatomía patológica, endoscopias.). Todos ellos disponibles en formato electrónico.
El sistema de información clínico-administrativo empleado fue el CMBD, en el que la codificación de diagnósticos y procedimientos se sustenta en la Clasificación internacional de enfermedades, 9.ª revisión. Modificación clínica (CIE-9-MC). Esta información fue facilitada por el servicio de información y control de gestión del hospital. Se revisaron todos los diagnósticos secundarios codificados correspondientes al mismo episodio que se revisó con la HT. Se consideraron como incompletos aquellos códigos que no concretaran la naturaleza del EA (por ejemplo el 997.4, complicaciones quirúrgicas-tracto gastrointestinal como código único).
Los EA fueron caracterizados atendiendo al tipo de EA, a su categoría de daño21 y a la probabilidad en la que estos podrían haber sido evitados20.
Para medir la validez de ambas herramientas en la detección de EA se utilizó la sensibilidad y especificidad de la prueba diagnóstica, así como el valor predictivo positivo y el valor predictivo negativo.
Para determinar el poder discriminatorio de las herramientas se usaron el área bajo la curva (ROC). Para comparar ambas herramientas se realizó la prueba estadística Hanley y McNei.
ResultadosLa HT seleccionó 125 pacientes con triggers presentes, de los cuales 111 tuvieron algún EA. En la revisión de las historias en las que no se detectaron triggers se observaron 18 EA en 18 pacientes.
El CMBD correspondiente a los mismos episodios estudiados detectó 40 pacientes que presentaron al menos un EA. La prevalencia de EA detectada por ambas herramientas se expone en la tabla 1.
Con la revisión de las historias clínicas se detectaron un total de 179 EA. La HT detectó 161 EA (89,94%) y la revisión de los CMBD 51 (28,48%), de los cuales 8 fueron segundos EA y 3 terceros EA. Se consideraron incompletos 13 de los casos.
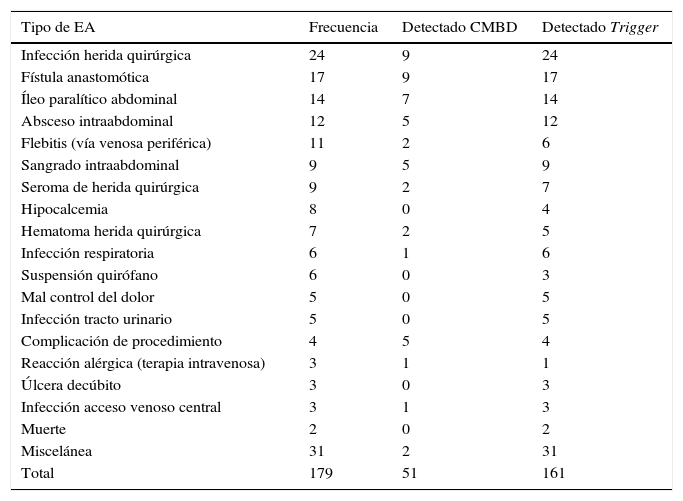
La infección del sitio quirúrgico fue el EA más prevalente, seguido de la fístula anastomótica y el íleo paralítico. En la tabla 2 se expone el tipo de EA que detectó cada herramienta por orden de frecuencia.
Eventos adversos detectados por cada herramienta
| Tipo de EA | Frecuencia | Detectado CMBD | Detectado Trigger |
|---|---|---|---|
| Infección herida quirúrgica | 24 | 9 | 24 |
| Fístula anastomótica | 17 | 9 | 17 |
| Íleo paralítico abdominal | 14 | 7 | 14 |
| Absceso intraabdominal | 12 | 5 | 12 |
| Flebitis (vía venosa periférica) | 11 | 2 | 6 |
| Sangrado intraabdominal | 9 | 5 | 9 |
| Seroma de herida quirúrgica | 9 | 2 | 7 |
| Hipocalcemia | 8 | 0 | 4 |
| Hematoma herida quirúrgica | 7 | 2 | 5 |
| Infección respiratoria | 6 | 1 | 6 |
| Suspensión quirófano | 6 | 0 | 3 |
| Mal control del dolor | 5 | 0 | 5 |
| Infección tracto urinario | 5 | 0 | 5 |
| Complicación de procedimiento | 4 | 5 | 4 |
| Reacción alérgica (terapia intravenosa) | 3 | 1 | 1 |
| Úlcera decúbito | 3 | 0 | 3 |
| Infección acceso venoso central | 3 | 1 | 3 |
| Muerte | 2 | 0 | 2 |
| Miscelánea | 31 | 2 | 31 |
| Total | 179 | 51 | 161 |
CMBD: conjunto mínimo básico de datos; EA: evento adverso.
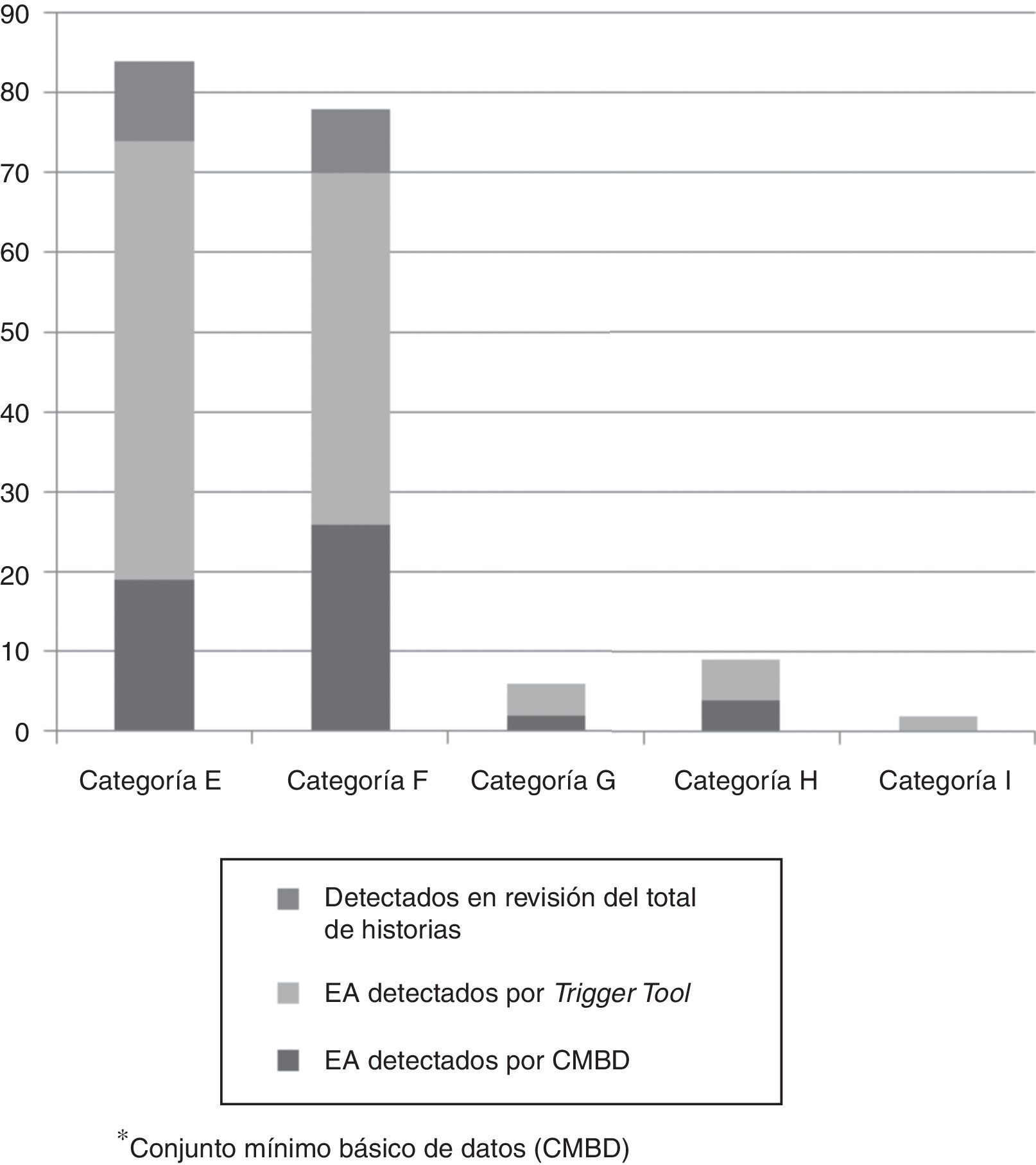
Atendiendo a la categoría de daño, la figura 1 expone la cantidad de EA detectados por las diferentes herramientas.
De los 179 EA detectados el 56,2% (101) se consideraron evitables y el 43,57% (78) no evitables. La HT detectó 73 de los EA no evitables y 88 de los 101 evitables, lo que supuso el 93,5% y el 87,12%. El CMBD identificó 28 EA no evitables y 23 evitables, el 35,89% y el 22,7% respectivamente.
La HT mostró una sensibilidad del 86%, una especificidad de 93,6%, un valor predictivo negativo del 92% y un valor predictivo positivo de 89%. El CMBD presentó una sensibilidad del 39,5% y un valor predictivo negativo del 73,9% mientras que la especificidad y el valor predictivo positivo fueron del 100%.
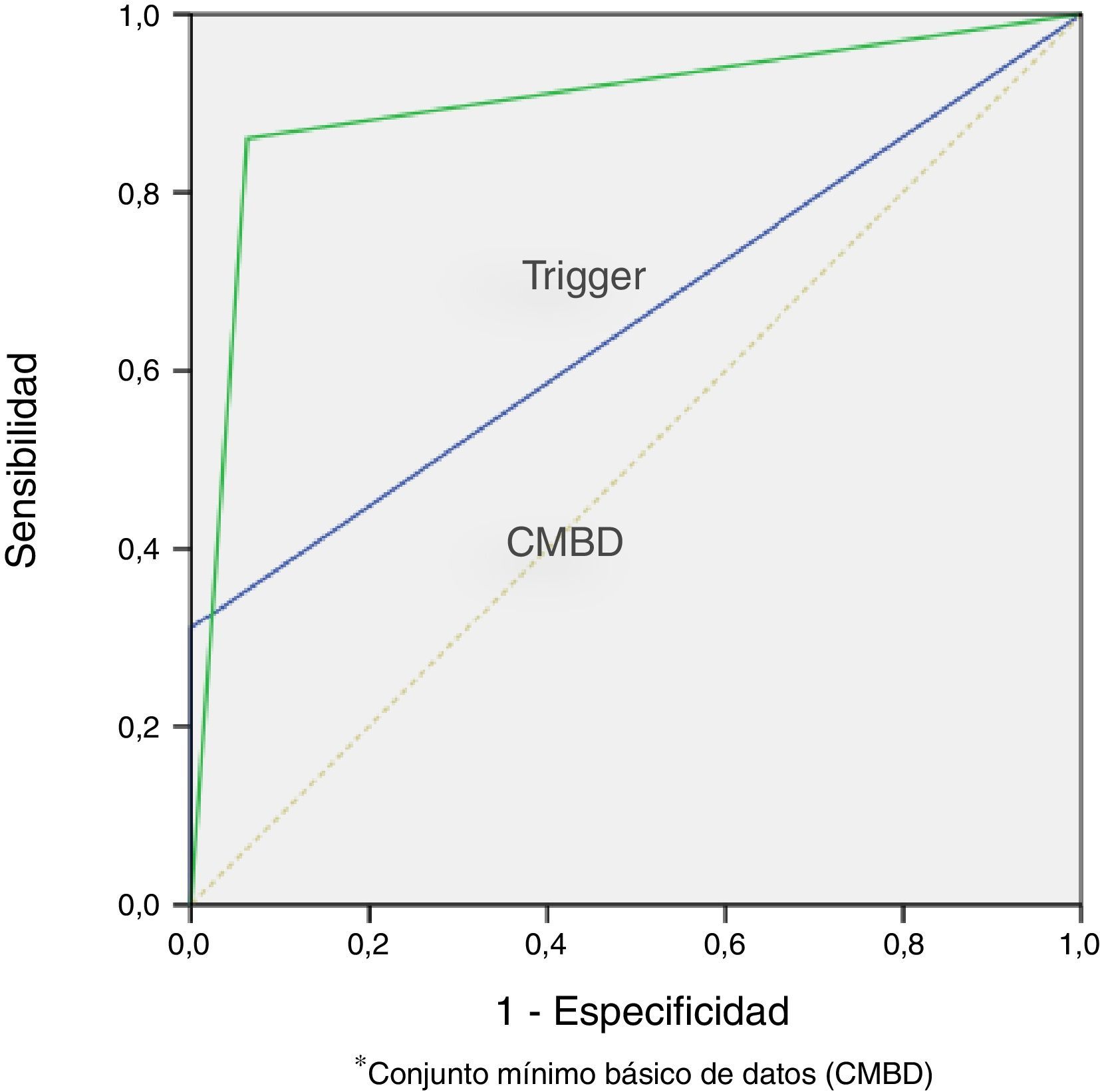
El cálculo del área bajo la curva (curva ROC) de ambas herramientas se expone en la figura 2. La curva ROC de la HT fue de 0,89 (IC 0,85-0,93), la de la herramienta basada en el registro de CMBD fue de 0,66 (IC 0,6-0,71). Las diferencias mostradas fueron estadísticamente significativas (p<0,001).
DiscusiónLa detección de EA es un aspecto fundamental tanto en la etapa inicial de la gestión de riesgos como en el seguimiento o monitorización.
Sin embargo, todavía no se ha establecido claramente el método ideal. Los métodos exhaustivos son costosos y consumen mucho tiempo (revisión de historias clínicas con diversos cuestionarios para cribado y caracterización de EA); otros que requieren pocos recursos, como la notificación de incidentes, se han mostrado poco sensibles.
Los métodos basados en el análisis de los datos codificados en bases de datos administrativas, alimentados por informes de alta e historias clínicas, tienen la ventaja de la facilidad para obtener de una manera automatizada información sobre EA. Sin embargo, algunos estudios17 han mostrado que su sensibilidad es baja debido a que la finalidad de estas codificaciones suele ser administrativa, no clínica, existiendo grandes pérdidas de información.
A pesar de ello, la obtención de indicadores sobre EA mediante la codificación de las altas de hospitalización dentro del CMBD es una alternativa a considerar. Sin embargo, se hace necesario el empleo de indicadores que ayuden a concretar la información obtenida. Es el caso del marcador Present on admission, que diferencia cada uno de los diagno¿sticos recogidos como «diagnóstico motivo del ingreso» o como «otros diagno¿sticos». En el momento del estudio este marcador no se aplicaba en el hospital.
Los Patient Safety Indicators-AHRQ, que se obtienen de la codificación de los episodios de hospitalización, han sido cuestionados en varias publicaciones25–27. Sin embargo, suelen ser los más empleados en hospitales de agudos.
Sobre la HT existen publicaciones recientes que demuestran que produce resultados consistentes, fiables y relevantes, con costes reducidos28. A pesar de ello, su aceptación ha sido mayor en países anglosajones. En algunos países europeos, como España, su incorporación está siendo lenta.
Las diferencias conceptuales para la comparación de resultados y el empleo de tiempo para la aplicación de la herramienta podrían ser 2 de sus debilidades. Sin embargo, su aplicación en sistemas de información electrónicos agiliza su implementación y utilidad.
Se han publicado estudios comparando diferentes herramientas para la detección de EA, pero no comparando GTT y el CMBD para la detección de EA en cirugía general.
En el estudio de Naessens et al.29, llevado a cabo sobre todos los pacientes ingresados en la Clínica Mayo durante el período de un año, se utilizó una combinación de la Agency for Healthcare Research and Quality (AHRQ), Patient Safety Indicators (PSI) y un sistema de notificación de EA, observando que un 4% de los ingresos hospitalarios presentaban EA. Cuando se empleó la metodología GTT se detectaron EA en el 27% de los ingresos.
En otro trabajo reciente, la GTT demostró que podía detectar hasta 10 veces más EA que las herramientas basadas en bases de datos clínico-administrativas, además adjudican a esta herramienta una sensibilidad del 90% y una especificidad de hasta el 100%17.
En nuestro estudio la HT fue capaz de detectar 3 veces más EA, e identificó 3 veces más pacientes con EA. Una proporción que, aunque menor que en los estudios previamente citados, es significativa también por la alta prevalencia de EA en cirugía. En este sentido, además de la calidad del informe de alta, es muy importante la formación y experiencia de los codificadores, así la calidad del codificador va a influir notablemente en la proporción de EA detectados a través del CMBD y en la posibilidad de caracterizar adecuadamente dicho EA.
Es preciso comentar que la HT, a través de sus ítems de cribado «reingreso» y «atención en urgencias en los 30 días posteriores al alta» es capaz de detectar EA fuera de episodio codificado. En este trabajo, de los 110 EA detectados por la herramienta trigger que no detectó el CMBD, 26 de ellos (23,63%) fueron detectados exclusivamente mediante estos trigger. Esta ventaja aumenta el espectro de EA detectados y su número.
No encontramos estudios que comparen la sensibilidad y el VPN de ambas herramientas. Los altos valores de especificidad y VPP se justifican por la inexistencia de falsos positivos.
Todos los EA identificados por el sistema CMBD fueron detectados por la HT. El número de EA detectados por la HT no solo es mayor, sino que la información aportada es más específica respecto a la naturaleza de los EA y a su caracterización. En el 25% de los EA detectados por el CMBD, los códigos empleados fueron insuficientes para determinar correctamente el EA.
El CMBD se ha empleado fundamentalmente con fines administrativos, dirigidos al control, la gestión y la planificación de la actividad hospitalaria. Para su empleo en la cuantificación y caracterización de los EA cuenta con la limitación de basarse en datos del informe clínico, que puede ser completo o no, por lo que presenta problemas de calidad en las variantes clínicas, afectando a la validez para estudios epidemiológicos30.
La AHRQ está en proceso de conversión a CIE-10. Esta versión duplica el número de códigos y redefine los grandes grupos de causas o capítulos entre otras modificaciones. Sin embargo, y como ya se ha comentado, la calidad de los informes, formación de los codificadores y el empleo de indicadores es quizás lo que puede convertir el CMBD en una verdadera herramienta para la seguridad del paciente.
Podemos concluir que la herramienta trigger es más efectiva que el CMBD para la detección de EA en cirugía general, y que aporta información más completa sobre la naturaleza de los EA, así como sobre su evitabilidad y categoría de daño.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Especial agradecimiento la Unidad de Investigación Clínica del Hospital Universitario 12 de Octubre.