determinar la validez diagnóstica de los valores elevados de la relación neutrófilos-linfocitos (RNL) en pacientes con bacteriemia que ingresan a urgencias.
Material y métodosse incluyeron 104 pacientes de los cuales cumplieron los criterios de inclusión 81 y se compararon con pacientes con hemocultivos negativos en relación 1:1. Se construyó la curva de la característica operativa del receptor (ROC) y se determinaron la sensibilidad, especificidad, valores predictivos y razones de probabilidades para las variables de valor absoluto de leucocitos (VAL) y de neutrófilos (VAN), PCR y RNL.
Resultadoslos únicos marcadores de infección con área bajo la curva (ABC) >0,7 fueron PCR y RNL. Siendo para la RNL en bacteriemia el punto de corte de 13,2 con una ABC de 0,71; sensibilidad 63% y especificidad 71,6%; valor predictivo positivo (VPP) de 69% y valor predictivo negativo (VPN) de 66%. El punto de corte para la PCR en bacteriemia fue de 17,1 con una ABC de 0,73; sensibilidad 66% y especificidad 74,7%; VPP de 73% y VPN de 69%. En el grupo de bacteriemia se encontró diferencia estadística significativa en la variable edad con una media de 68± 17,1 vs 58 ± 21,1 del grupo sin bacteriemia (p=0,001). El promedio de pacientes con TFG <60 ml/min/1.73m2 en el grupo con bacteriemia fue 69,1% al compararse en el grupo sin bacteriemia 46,9%, con un valor de p=0,0042.
Conclusiónlos valores elevados de la RNL en pacientes que ingresan a urgencias, son un buen predictor y de fácil acceso en bacteriemia.
To determine the diagnostic value of increased levels of the neutrophil-to-lymphocyte ratio (NLR) in patients admitted to the emergency service with bacteremia.
Materials and methodsOne-hundred-four patients were included, of which 81 were eligible and were compared with patients with negative blood cultures in a 1:1 relationship. Receiving operating characteristic (ROC) curves were constructed and the sensitivity, specificity, predictive values and probability indicators for the absolute leukocyte count (ALC) and neutrophil absolute count (NAC), CRP and NLR were determined.
ResultsThe only infection markers with an area under the curve (AUC) >0.7 were CRP and NLR. The cutoff value for NLR in bacteremia was 13.2 with an AUC of 0.71; which provided a sensitivity of 63%, and a specificity of 71.6%; positive predictive value (PPV) of 69% and negative predictive value (NPV) of 66%. The cutoff value for CRP in bacteremia was 17.1 with an AUC of 0.73; which provided a sensitivity of 66% and a specificity of 74.7%; PPV of 73% and NPV of 69%. A statistically significant difference was found in patients mean age 68± 17.1 years with positive blood cultures vs patients mean age 58 ± 21.1 years with negative blood cultures (p=0.001). The average number of patients with a GFR <60 ml/min/1.73m2 in the positive bacteremia group was 69.1% compared with the negative bacteremia group 46.9%, (p=0.0042).
ConclusionIncreased values of NLR in patients admitted to the emergency service are a reliable and accessible predictor in bacteremia.
La bacteriemia y su consecuencia el shock séptico son entidades frecuentes en la práctica clínica y están entre las principales causas de ingreso en la unidad de cuidado intensivo. Dicho espectro clínico se asocia con pobre pronóstico cuya mortalidad estimada oscila entre 25 y 50%, lo cual ha impulsado múltiples estrategias para hacer frente al grave problema, como por ejemplo la campaña sobreviviendo a la sepsis, que convoca en forma periódica un panel mundial de expertos para dar directrices claras para el manejo de los pacientes1–4. El estándar de oro para el diagnóstico de la bacteriemia son los hemocultivos, sin embargo las principales limitantes de esta prueba son el tiempo prolongado que requiere y la baja tasa de positividad5, elemento que juega en contra de las posibilidades de sobrevida de muchos pacientes, en especial los graves4.
Se ha buscado a lo largo del tiempo un marcador clínico o paraclínico que sea suficientemente sensible y específico para establecer cuáles pacientes que cursen con bacteriemia y sepsis grave se favorecen con un diagnóstico rápido e inicio oportuno de la terapia antibiótica, mejorando los resultados clínicos, en forma concomitante con el uso racional de los recursos en salud4,6. Existen distintos marcadores con diferentes bondades y limitaciones que han sido estudiados y reportados en la literatura, sin embargo son pocos los de utilidad clínica2,7. La proteína C reactiva es quizá uno de los más utilizados en el día a día, mas su capacidad para predecir bacteriemia es algo no muy claro; la procalcitonina es otro marcador popular pero menos utilizado y disponible, cuya asociación con bacteriemia y choque séptico presenta una utilidad evidente como lo demuestra el metaanálisis de Wacker et al.8, aunque tiene desventaja desde el punto de costo-efectividad con otros marcadores de infección bacteriana9. En el año 2001 Zahorec et al. identificaron la relación neutrófilos/linfocitos como marcador de inflamación en pacientes críticos, que desde entonces se ha venido estudiando y su uso es cada vez más extendido en distintas entidades clínicas, incluidos los pacientes con patología infecciosa10. La respuesta inflamatoria sistémica en el paciente séptico tiene correspondencia con una disminución en la apoptosis de los neutrófilos con la consecuente neutrofilia –clave en la inmunidad innata a la infección– reflejando el daño tisular; así mismo hay aumento en la apoptosis de los linfocitos, aspecto que se relaciona con supresión del sistema inmune y disfunción orgánica múltiple, inducida por la familia del factor de necrosis tumoral alfa4,11.
La relación neutrófilos-linfocitos (RNL) ha sido utilizada en distintos tipos de tumores malignos, enfermedad coronaria, patologías inflamatorias como apendicitis aguda y pancreatitis; sin embargo los últimos reportes en la literatura médica mundial enfocan el estudio de este marcador inflamatorio como factor pronóstico de bacteriemia, dada su extrema facilidad, rapidez y costo-efectividad, sumado al buen rendimiento diagnóstico que puede ofrecer4,7,9. No está de más recordar que la tasa de falsos positivos puede ser muy alta, debido a la utilización y uso en diferentes entidades clínicas, por lo que la evaluación del paciente y el uso de otros marcadores en forma concomitante son fundamentales para revelar la situación del paciente, disminuyendo en forma ostensible errores en el diagnóstico7.
Respecto al punto de corte de la RNL en pacientes sin patología oncológica, en el 2014 se publicó el estudio por The National Health and Nutrition Examination Survey (NAHNES) en Nueva York, en el cual se incluyeron 9.427 pacientes, el objetivo fue establecer un punto de corte de la RNL dependiendo de la raza a la que pertenecían, encontrándose una RNL de 1,76 para pacientes de raza negra, 2,0 para hispanos y de 2,24 para pacientes de raza blanca12.
Xia et al. en su estudio publicado en 2014 encontraron que la RNL tuvo muy buen rendimiento como factor pronóstico para el diagnóstico de bacteriemia, al igual que la procalcitonina. Sin embargo, esta última resulta ser menos costo-efectiva y no está disponible siempre en los centros hospitalarios. Recomiendan incluir la RNL en la práctica clínica diaria por su fácil ejecución, interpretación, rapidez y bajo costo9.
Akilli et al. en 2014 identificaron la RNL alta (>11,6) como un factor pronóstico independiente de las mortalidades intrahospitalaria y a los 6 meses; además se estableció que valores por encima del punto de corte se relacionaron con desarrollo de sepsis y disfunción orgánica múltiple, con una diferencia estadística significativa13.
En el presente año los últimos reportes sobre RNL nos muestran su utilidad como predictor de infecciones bacterianas en pacientes con cirrosis, EPOC exacerbado y aquellos enfermos críticos, demostrando el gran interés que despierta en la comunidad científica y su aplicabilidad clínica12–16.
En Latinoamérica y Colombia no se han hecho estudios para establecer la validez de la RNL como predictor de bacteriemia. El presente análisis pretende determinar la validez diagnóstica de los valores elevados de la relación neutrófilos/linfocitos en pacientes con bacteriemia que ingresan en urgencias del Hospital Universitario San José de Popayán en el periodo de junio a diciembre de 2016.
Materiales y métodosSe realizó un estudio analítico retrospectivo observacional de precisión diagnóstica17,18 en pacientes con hemocultivos positivos para gérmenes patógenos en el servicio de urgencias del Hospital Universitario San José de la ciudad de Popayán, durante el periodo 1 de junio a 31 de diciembre de 2016, los cuales se compararon con aquellos con sospecha de bacteriemia en el mismo periodo con hemocultivos negativos en relación 1:1.
A todos los pacientes con posible bacteriemia se les realizó venopunción periférica separada utilizando el procedimiento institucional estandarizado de asepsia y antisepsia, recolectando un par de botellas de cultivo para gérmenes aerobios y anaerobios, las cuales fueron transportadas a un laboratorio in situ donde fueron incubados en el equipo BacT/ALERT 3D (Biomerieux, Hazelwood, EE. UU.) a 37°C hasta los 5 días. Los parámetros de hematología fueron medidos en el equipo automatizado Coulter lh-500 (Beckman Coulter, Brea, EE. UU.), mientras la PCR y los otros valores de química sanguínea fueron determinados en el equipo UniCel DxC 600 Synchron de muestras clínicas (Beckman Coulter, Brea, EE. UU.).
Los datos demográficos básicos de los pacientes se tomaron al ingreso de urgencias siendo registrados en una base de datos en Excel, al mismo tiempo que se registraron los valores obtenidos del hemograma inicial: valores absolutos de leucocitos (VAL), neutrófilos (VAN) y linfocitos (VAl), así como el cálculo de la RNL. Además de los valores obtenidos de la química sanguínea: creatinina, nitrógeno ureico, lactato y albúmina.
Los criterios de exclusión del estudio fueron los siguientes9: 1) menores de 18 años de edad; 2) con patologías hematológicas (neoplasias hematológicas adquiridas, neutrofilia congénita –síndrome de Down–); 3) con neoplasias no hematológicas; 4) sin paraclínicos completos; 5) con infección por VIH; 6) quienes reciben corticoides o quimioterapia y 6) aquellos con hemocultivos considerados contaminados.
El estudio se realizó en consonancia con los principios de la declaración de Helsinki (1964) y enmiendas posteriores. Todos los documentos del estudio fueron evaluados y aprobados por el comité de ética institucional, en el acta de aprobación n.o 2.
Análisis estadísticoEl análisis de los datos fue desarrollado usando el software estadístico XLSTAT 2017. Las variables continuas se expresaron mediante la media ± DE (desviación estándar) y las categóricas se describieron como frecuencia (porcentaje). Se utilizaron las pruebas t de Student para comparar los datos continuos y los categóricos se compararon con ji al cuadrado de Pearson. En ambos casos el valor de p <0,05 se consideró para mostrar diferencia estadísticamente significativa entre las variables. Se construyó la curva de la característica operativa del receptor (ROC) con la fórmula de Clopper-Pearson para un intervalo de confianza de 95% para las variables de VAL, VAN, PCR y RNL comparadas con el grupo con hemocultivos negativos (sin bacteriemia), tomando como un valor de área bajo la curva (ABC) >0,7 para determinar una buena prueba diagnóstica. También se determinaron la sensibilidad, especificidad, valores predictivos negativo y positivo, y razones de probabilidades para las últimas variables nombradas. Los valores óptimos del punto de corte en la curva ROC se calcularon utilizando un paso de optimización común que maximizó el índice de Youden19.
ResultadosUn total de 104 pacientes tuvieron hemocultivos positivos; 23 cumplieron los criterios de exclusión y finalmente 81 con bacteriemia fueron comparados con otros 81 con hemocultivos negativos. De los excluidos 2 fueron menores de 18 años, 3 cursaban con patologías hematológicas, 8 con neoplasias no hematológicas, uno sin paraclínicos completos, 2 con infección por VIH, 3 recibían corticoides o quimioterapia y 4 con hemocultivos considerados como contaminados.
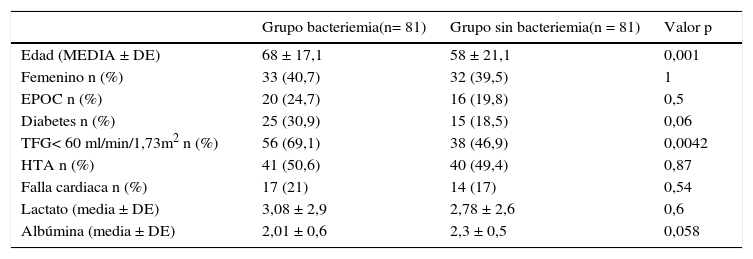
Las características clínicas de los pacientes se describen en la tabla 1. La edad media en el grupo con bacteriemia fue 68 ± 17,1 años con 59,3% de sexo masculino, comparada con el grupo sin bacteriemia cuya edad media fue 58 ± 21,1 años con 60,5% sexo masculino, siendo la diferencia de las medias entre los grupos estadísticamente significativa con un valor p= 0,001. Así también se encontraron diferencias entre el porcentaje de pacientes que presentaban tasa de filtración glomerular (TFG) < 60ml/min/1,73 m2 en el grupo con bacteriemia (69,1%), al compararse en el grupo sin bacteriemia (46,9%) con un valor p=0,0042, considerándose estadísticamente significativo. Todos los pacientes con bacteriemia tuvieron hipoalbuminemia pero la diferencia no tuvo significación estadística.
Características clínicas de los pacientes en el grupo de bacteriemia y el control
| Grupo bacteriemia(n= 81) | Grupo sin bacteriemia(n = 81) | Valor p | |
|---|---|---|---|
| Edad (MEDIA ± DE) | 68 ± 17,1 | 58 ± 21,1 | 0,001 |
| Femenino n (%) | 33 (40,7) | 32 (39,5) | 1 |
| EPOC n (%) | 20 (24,7) | 16 (19,8) | 0,5 |
| Diabetes n (%) | 25 (30,9) | 15 (18,5) | 0,06 |
| TFG< 60 ml/min/1,73m2 n (%) | 56 (69,1) | 38 (46,9) | 0,0042 |
| HTA n (%) | 41 (50,6) | 40 (49,4) | 0,87 |
| Falla cardiaca n (%) | 17 (21) | 14 (17) | 0,54 |
| Lactato (media ± DE) | 3,08 ± 2,9 | 2,78 ± 2,6 | 0,6 |
| Albúmina (media ± DE) | 2,01 ± 0,6 | 2,3 ± 0,5 | 0,058 |
Valores expresados como n (%) o medias ± desviación estándar (DE).
Los gérmenes gramnegativos predominaron entre los pacientes con bacteriemia, siendo la moda la Escherichia coli en 29 y entre los grampositivos la moda fue el Staphylococcus aureus el cual se presentó en 17 pacientes.
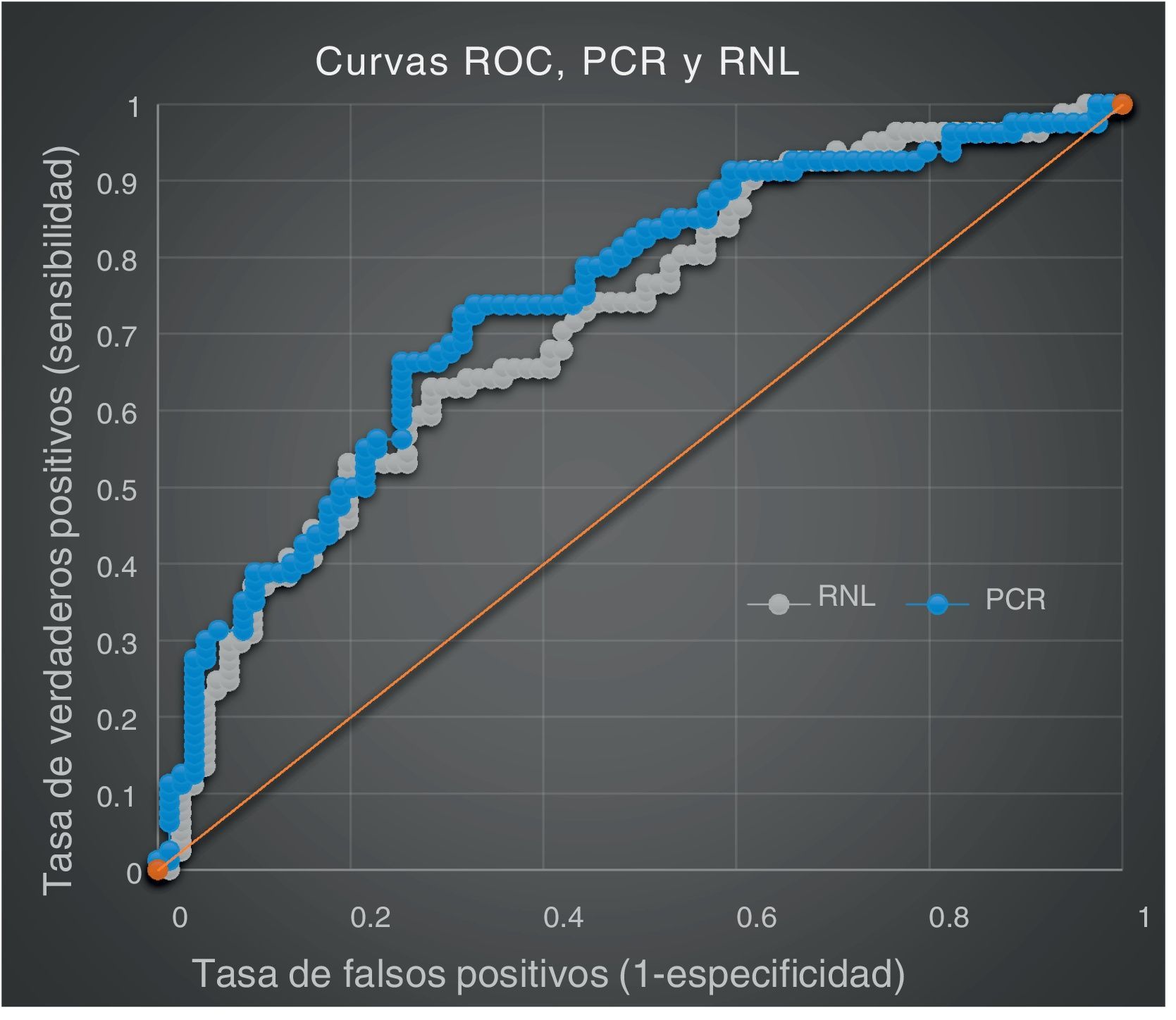
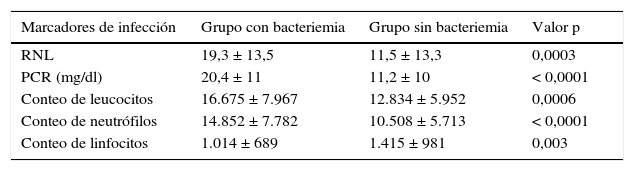
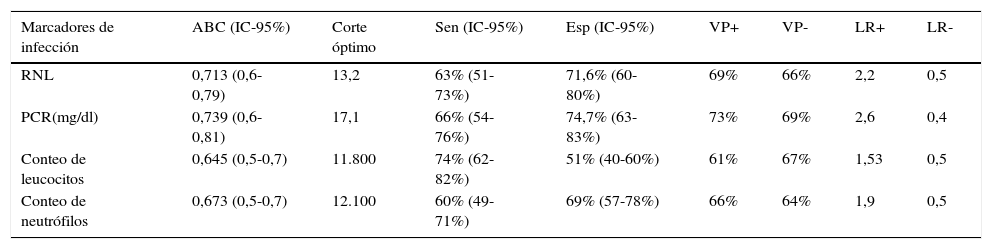
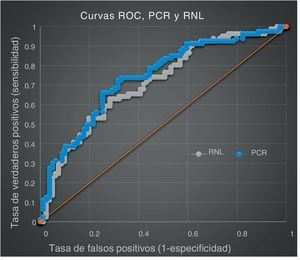
Las tablas 2 y 3 resumen el análisis estadístico del objetivo principal. La distribución de las medias de todos los marcadores de infección tuvo una diferencia estadística significativa entre el grupo con bacteriemia y el grupo sin bacteriemia (p<0,05), como se observa en la tabla 2. Aunque cabe resaltar que tras la construcción de la curva ROC solo la RNL y la PCR tuvieron un área bajo la curva (ABC) >0,7 (fig. 1) como indicativo de una buena prueba diagnóstica, los siguientes valores obtenidos con un intervalo de confianza fueron de 95% (IC-95%) para RNL de 0,713 (IC-95% = 0,6-0,79) y para PCR de 0,739 (IC-95% = 0,6-0,81), siendo optimizado por el índice de Youden el punto de corte para RNL de 13,2 y para PCR de 17,1 para bacteriemia.
Marcadores de infección en el grupo con y sin bacteriemia
| Marcadores de infección | Grupo con bacteriemia | Grupo sin bacteriemia | Valor p |
|---|---|---|---|
| RNL | 19,3 ± 13,5 | 11,5 ± 13,3 | 0,0003 |
| PCR (mg/dl) | 20,4 ± 11 | 11,2 ± 10 | < 0,0001 |
| Conteo de leucocitos | 16.675 ± 7.967 | 12.834 ± 5.952 | 0,0006 |
| Conteo de neutrófilos | 14.852 ± 7.782 | 10.508 ± 5.713 | < 0,0001 |
| Conteo de linfocitos | 1.014 ± 689 | 1.415 ± 981 | 0,003 |
Información como medias ± desviación estándar (DE).
Curva ROC para marcadores de infección en el diagnóstico de bacteriemia
| Marcadores de infección | ABC (IC-95%) | Corte óptimo | Sen (IC-95%) | Esp (IC-95%) | VP+ | VP- | LR+ | LR- |
|---|---|---|---|---|---|---|---|---|
| RNL | 0,713 (0,6-0,79) | 13,2 | 63% (51-73%) | 71,6% (60-80%) | 69% | 66% | 2,2 | 0,5 |
| PCR(mg/dl) | 0,739 (0,6-0,81) | 17,1 | 66% (54-76%) | 74,7% (63-83%) | 73% | 69% | 2,6 | 0,4 |
| Conteo de leucocitos | 0,645 (0,5-0,7) | 11.800 | 74% (62-82%) | 51% (40-60%) | 61% | 67% | 1,53 | 0,5 |
| Conteo de neutrófilos | 0,673 (0,5-0,7) | 12.100 | 60% (49-71%) | 69% (57-78%) | 66% | 64% | 1,9 | 0,5 |
En los pacientes que ingresan en el servicio de urgencias con sospecha de bacteriemia, dentro de los paraclínicos de rutina accesibles en cualquier nivel de atención de nuestro sistema de salud, se encuentran los marcadores de infección analizados en este estudio, siendo los más usados a nivel mundial relacionados con bacteriemia la procalcitonina, PCR, RNL, VAL, VAN y VAl20.
En nuestro estudio encontramos que la PCR y la RNL fueron los únicos marcadores de infección bacteriana que se presentan como buena prueba diagnóstica para bacteriemia, lo cual concuerda con el estudio de Lowsby et al.4, publicado en 2014, donde la RNL tiene una ABC igual a 0,71 siendo este valor superior a la ABC de los utilizados de forma convencional como son el VAL y el VAN, y en nuestro caso muy similar a la PCR. Respecto al diseño metodológico del estudio en el cual se utilizan dos grupos de pacientes emparejados la prevalencia de bacteriemia sería del 50% siendo así el valor predictivo positivo para la PCR y RNL del 73 y 69% respectivamente, considerándose mejores predictores de bacteriemia que el VAL y el VAN que presentan un valor predictivo positivo del 61 y 66% respectivamente. Cabe resaltar que los valores predictivos dependen de la prevalencia de bacteriemia reportada en cada estudio4. Acaece, no obstante ninguno de los marcadores de infección bacteriana analizados incluyendo la RNL fue suficiente para establecer cuáles pacientes tendrían cultivo positivo o negativo; sin embargo este marcador podría incluirse en un sistema de puntuación junto con otros datos de la historia clínica y el examen físico para mejorar su rendimiento diagnóstico y así llegar a un diagnóstico más preciso.
Respecto al punto de corte de la RNL de 13,2 es diferente a los referenciados para bacteriemia en estudios previos4,9, siendo este de mayor valor respectivamente 13,2 vs. 10 y 11,34. Además presenta mejor especificidad que el estudio de Lowsby et al.4 (71,6 vs. 57%) y mejor sensibilidad que el de Xi et al. (63 vs. 40,9%), denotando así su utilidad en cuanto el punto de corte especificado para nuestra población.
En Colombia se ha realizado un estudio previo con nuevos predictores de sepsis21 con un diseño metodológico similar, aunque los grupos no son comparables debido a que en nuestro caso evaluamos bacteriemia; cabe resaltar que los resultados respecto a estos tres biomarcadores evaluados por Gamaz-Diaz et al. en 2011, en relación con bacteriemia tuvieron resultados comparados con la RNL menores a los encontrados en nuestro estudio.
Otro punto importante fueron las características clínicas del grupo de pacientes con bacteriemia respecto a la edad y aquellos con TFG <60ml/min/1,73 m2, existiendo diferencias estadísticamente significativas entre los grupos, lo cual se asocia con un aumento en el riesgo de bacteriemia en este grupo. Se propone por lo tanto la implementación de nuevas estrategias de clasificación de la enfermedad renal crónica para prevenir su desarrollo en nuestra población22.
Respecto a los gérmenes aislados en los hemocultivos, concuerdan con el perfil epidemiológico nacional descrito en los pacientes críticamente enfermos del estudio de Molina et al. en 20115.
LimitacionesEs un estudio unicéntrico, retrospectivo, con un corto tiempo de recolección de la muestra y por lo tanto un número pequeño de pacientes, además de un porcentaje alto de enfermos excluidos. La no inclusión de aquellos con sepsis con hemocultivos negativos no nos permite descartar la implicación de la RNL en respuesta a la infección bacteriana grave en pacientes sin bacteriemia.
ConclusionesEs el primer estudio realizado en Latinoamérica y Colombia para evaluar la validez diagnóstica de la RNL en bacteriemia en pacientes que ingresan en urgencias, siendo un predictor rápido y de fácil acceso en todos los niveles de atención de nuestro sistema de salud, encontrando un punto de corte de 13,2 con una ABC de 0,71 con sensibilidad del 63% y especificidad del 71,6%. Así mismo para la PCR en bacteriemia se encontró un punto de corte de 17,1 con una ABC de 0,73 con sensibilidad del 66% y especificidad del 74,7%, valores muy similares a los de la RNL. En el grupo de bacteriemia se encontró diferencia estadísticamente significativa en la variable edad con una media en este grupo de 68 ± 17,1 vs. 58 ± 21,1 en el grupo sin bacteriemia; además, en el promedio de pacientes con TFG < 60ml/min/1,73m2 en el grupo con bacteriemia (69,1%) al compararse en el grupo sin bacteriemia (46,9%) con un valor p=0,0042. Debido al pequeño tamaño de la muestra y la recopilación retrospectiva de datos, serán necesarias investigaciones subsecuentes para confirmar la validez diagnóstica de la RNL en bacteriemia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A mi sobrino Samuel Terán, por la inspiración y motivación para realizar este estudio.