La enfermedad hepática grasa no alcohólica es una de las principales causas de afección del órgano a nivel mundial, con una prevalencia aproximada en adultos de un 20 a un 30%. Es la principal causa de trasplante hepático en los países occidentales y muestra asociación con el síndrome metabólico.
MetodologíaEstudio descriptivo, prospectivo de 274 pacientes con diagnóstico de hígado graso por imagenología en la consulta externa de gastroenterología del Hospital San José de Popayán, Cauca, Colombia, desde el 1 de julio de 2014 hasta el 30 de junio de 2016.
ResultadosDe 274 pacientes, el 75,5% eran mujeres, con una edad promedio de 56 años. No había antecedentes en un 37,9% y cursaban con hipertensión arterial un 19,1%, dislipidemia un 12,5% y diabetes mellitus un 8,7%. El 71,89% eran del área urbana de Popayán. El 22,4% tenían un índice de masa corporal normal, el 52,2% en rango de sobrepeso, el 17,8% obesidad clase i, el 5,17% clase ii y el 2,99% clase iii. El 59,06% presentaban un rango de transaminasa según las recomendaciones EASL-EASD-EASO.
ConclusionesEl estudio muestra unas características similares a las de otros realizados en Colombia: la enfermedad hepática grasa no alcohólica predomina en mujeres en la sexta década de la vida y se asocia con enfermedades que forman parte del síndrome metabólico, como hipertensión arterial, dislipidemia y diabetes. Llama la atención una mayor proporción de sobrepeso comparado con estudios locales.
Nonalcoholic fatty liver disease is one of the most common causes of liver disease worldwide. The prevalence in adults is 20 to 30%. It is the leading indication for liver transplantation in Western nations and is linked to metabolic syndrome.
MethodologyA descriptive prospective study was conducted from July 1 2014 to June 30 2016 in 274 patients with fatty liver disease diagnosed by imaging studies at the gastroenterology outpatient clinic of Hospital San José in Popayán, Cauca, Colombia.
ResultsOut of 274 participants, 75.5% were women with mean age of 56 years. No antecedents were reported by 37.9% and 19.1% had hypertension, 12.5% dyslipidemia and 8.7% diabetes mellitus; 71.89% lived in urban areas of Popayán. Body mass index was normal in 22.4%, 52.2% had overweight, 17.8% had class i obesity, 5.17% class ii obesity and 2.99% class iii obesity; 59.06% had transaminase levels within the recommendations of the EASL-EASD-EASO.
ConclusionsThe study findings are similar to those of previous studies conducted in Colombia: nonalcoholic fatty liver disease affects predominantly women in the sixth decade of life and is linked with components of metabolic syndrome such as hypertension, dyslipidemia and diabetes. The higher number of patients with overweight in our study group compared with other local studies is noteworthy.
La enfermedad hepática grasa no alcohólica (EHGNA) es la hepatopatía más común en la población occidental. Es una acumulación grasa del hígado que no se debe a hábito alcohólico (20g/día para hombres y 10g/día para mujeres), sin que existan causas secundarias, uso de medicación ni enfermedades hereditarias. La evolución clínica puede incluir esteatosis hepática, esteatohepatitis no alcohólica (EHNA), fibrosis crónica y cirrosis; en raras ocasiones, cáncer hepatocelular1–3. El espectro clínico incluye hígado graso no alcohólico y EHNA, la cual puede o no presentar fibrosis. La prevalencia es de un 20 a un 30% en adultos, que está en aumento en los países occidentales por la asociación con el creciente incremento de obesidad y diabetes, los cuales pueden llegar a tener un 75% de prevalencia de EHGNA cuando se presentan estas 2 entidades4,5. Es más frecuente en hombres que en mujeres, afectando más a la población latina que a la caucásica, al igual que se incrementa a medida que aumenta la edad, considerándose un componente del síndrome metabólico. Hay que recordar que existen ciertas condiciones que son también factores de riesgo, como la pérdida de peso severa por inanición o cirugía, el síndrome de realimentación, medicamentos como amiodarona, diltiazem, tamoxifeno y esteroides, además de algunas terapias antirretrovirales y la exposición a toxinas (disolventes orgánicos o dimetilformamida)6,7. En general, el diagnóstico surge cuando se realiza tamizaje por otras enfermedades, en gran parte porque la sintomatología de la EHGNA por lo regular se manifiesta cuando existen estadios avanzados de fibrosis, que son signo de hepatopatía crónica. La ecografía es el estudio indicado por su relación costo-eficacia, pero con limitaciones por requerir una infiltración del tejido graso importante antes de ver los signos imagenológico de la esteatosis. La primera medida terapéutica debe dirigirse al cambio del estilo de vida. En pacientes con diabetes e hiperlipidemia es recomendable un buen control metabólico. La reducción de peso entre un 7 y un 10% mejora la mayoría de los hallazgos en los pacientes. Por último, en aquellos con enfermedad avanzada se deben tener los mismos lineamientos que con el enfermo cirrótico5–7.
Como ya se había definido, la EHGNA es la presencia de acumulación grasa en los hepatocitos que se puede evidenciar por estudios histológicos, también mediante estudios imagenológicos, siendo el más usado la ecografía, pero puede recurrirse a la tomografía computarizada, la resonancia magnética nuclear o pruebas tan sofisticadas como el Fibroscan®, que podría dar un grado de fibrosis. Como método no invasivo avalado solo se encuentra el NALFD Fibrosis Score, aunque sigue siendo la ecografía la más usada, dados los bajos costos y la menor morbilidad8,9.
Los tratamientos eficaces son escasos, como el uso de vitamina E, que requiere tomar precauciones en pacientes diabéticos o la pioglitazona, que muestra alguna evidencia en el control de la esteatosis, pero se recomienda, antes de emplearla, la realización de una biopsia hepática, que conlleva riesgo. El uso de medicación para reducir el peso, como el orlistat, puede reducir la esteatosis probablemente debido a la reducción de peso, además del uso de muchos medicamentos como estatinas, omega-3, ácido ursodesoxicólico y metformina, que no tienen evidencia suficiente para ser recomendados como primera línea de tratamiento y no tienen impacto sobre la fibrosis hepática, que debe ser el objetivo terapéutico. Hay alternativas que se encuentran en estudio, como elafibranor, que está en fase iii para ciertas condiciones específicas de EHGNA, pero por el momento debemos esperar las conclusiones de estos estudios10,11.
La piedra angular del tratamiento debe ser la actividad física entre 150 y 250min/semana, acompañada de un mejor hábito alimentario con disminución de calorías consumidas en el día, de manera que no superen las 1.500Kcal/día1,12. Se ha visto que la disminución de peso entre un 4 y un 14% se asocia con un descenso del 35-81% de los triglicéridos intrahepáticos13. Aunque la pérdida de peso debe ser el objetivo terapéutico, hay estudios que muestran la disminución de la concentración de triglicéridos intrahepáticos con la actividad física, sin que haya reducción de peso12. El consumo de café en alta dosis, aunque no baja la concentración de triglicéridos, disminuye la probabilidad de fibrosis14. La EHGNA se ha convertido en la principal causa de cirrosis y de trasplante hepático en los países occidentales, por lo cual el manejo del paciente con cirrosis debe seguir las directrices para esta entidad. Se cuenta con el trasplante hepático como una opción terapéutica en cirrosis avanzada, con baja mortalidad por falla del órgano trasplantado15.
En Colombia existen pocos estudios que determinen las características de EHGNA, donde el diagnóstico se hace por ecografía en el 72% de los casos, el promedio de edad es de 51 años, afecta a las mujeres entre un 47 y un 58%, tienen sobrepeso el 52%, y antecedente de diabetes mellitus, hipertensión arterial y dislipidemia. Aunque solo el 20% de los pacientes requieren biopsia hepática, los hallazgos más comunes son esteatosis simple en el 43% de todos los pacientes, EHNA en el 12,5% y cirrosis en el 24%, pero no hay estudios fuera de la ciudad de Bogotá16,17.
Materiales y métodosEn el período comprendido desde el 1 de julio de 2014 hasta el 30 de junio de 2016 se realizó una investigación prospectiva, analizando las historias clínicas de los pacientes con estudio imagenológico de esteatosis hepática o hígado graso que asistieron a consulta externa del Servicio de Gastroenterología del Hospital San José de la ciudad de Popayán, Colombia. Se incluyeron solo aquellos que presentaron estudio imagenológico con esteatosis hepática y no tenían criterios de exclusión. Se determinaron las características demográficas, los antecedentes personales, el examen físico y las pruebas de laboratorio aportados en la historia clínica.
Se definió riesgo alto de EHNA según las últimas recomendaciones EASL-EASD-EASO Clinical Practice Guidelines for the management of non-alcoholic fatty liver disease de 2016, de la European Association for the Study of the Liver, quienes toman como punto de corte para EHDA un valor mayor de 30 AST en hombres y de 19 en mujeres, o la presencia de inflamación en la muestra histológica. La talla y el peso se tomaron en el momento de la consulta.
Criterios de inclusión: todo paciente que consulte al servicio ambulatorio de gastroenterología con hallazgo imagenológico de esteatosis o hígado graso.
Criterios de exclusión:
- -
Consumo de alcohol<de 20g/día para hombres y 10g/día para mujeres.
- -
Antecedente de enfermedades autoinmunes.
- -
Uso de medicamentos hepatotóxicos como glucocorticoides, isoniazida, metotrexato, amiodarona y tamoxifeno.
- -
Antecedentes de cáncer que haya requerido tratamiento con quimioterapéuticos.
- -
Presencia de estudios para hepatitis B y C positiva: carga viral, antígeno de superficie de hepatitis B y anticuerpos contra hepatitis C.
- -
Antecedente de cirugía para control de peso previo a la toma de la imagen que confirme esteatosis hepática.
- -
Valores de ferritina elevada sin una explicación evidente (>1.000mg/L).
- -
Títulos positivos de anticuerpos antimúsculo liso.
- -
Títulos positivos de anticuerpos antimitocondriales.
- -
Se excluyeron las mujeres embarazadas.
Se realizó el análisis descriptivo de cada una de las variables a estudio. Para las continuas se estimaron promedios y desviaciones estándar; las categóricas, en proporciones. Se analizó la información mediante estadísticas descriptivas (medidas de frecuencia) y se presentaron en texto, tablas y/o gráficas, empleando XLSTAT 2016 para Excel.
Consideraciones éticasEl estudio fue avalado por el Comité de Ética del Hospital Universitario de Popayán, Colombia, donde los datos se tomaron de las historias clínicas de los pacientes. No se realizó ninguna intervención a los pacientes.
ResultadosSe analizaron 8.187 consultas de gastroenterología en el período comprendido desde el 1 de julio del 2014 hasta el 30 de junio del 2016, con un total de 483 pacientes que tenían estudio imagenológico con presencia de esteatosis hepática o hígado graso. Se excluyeron 93 pacientes que no cumplían los criterios. Por falta de datos completos en la historia clínica se rechazaron 112 casos. Se analizaron las historias de 274 pacientes con esteatosis hepática o hígado graso por algún estudio imagenológico.
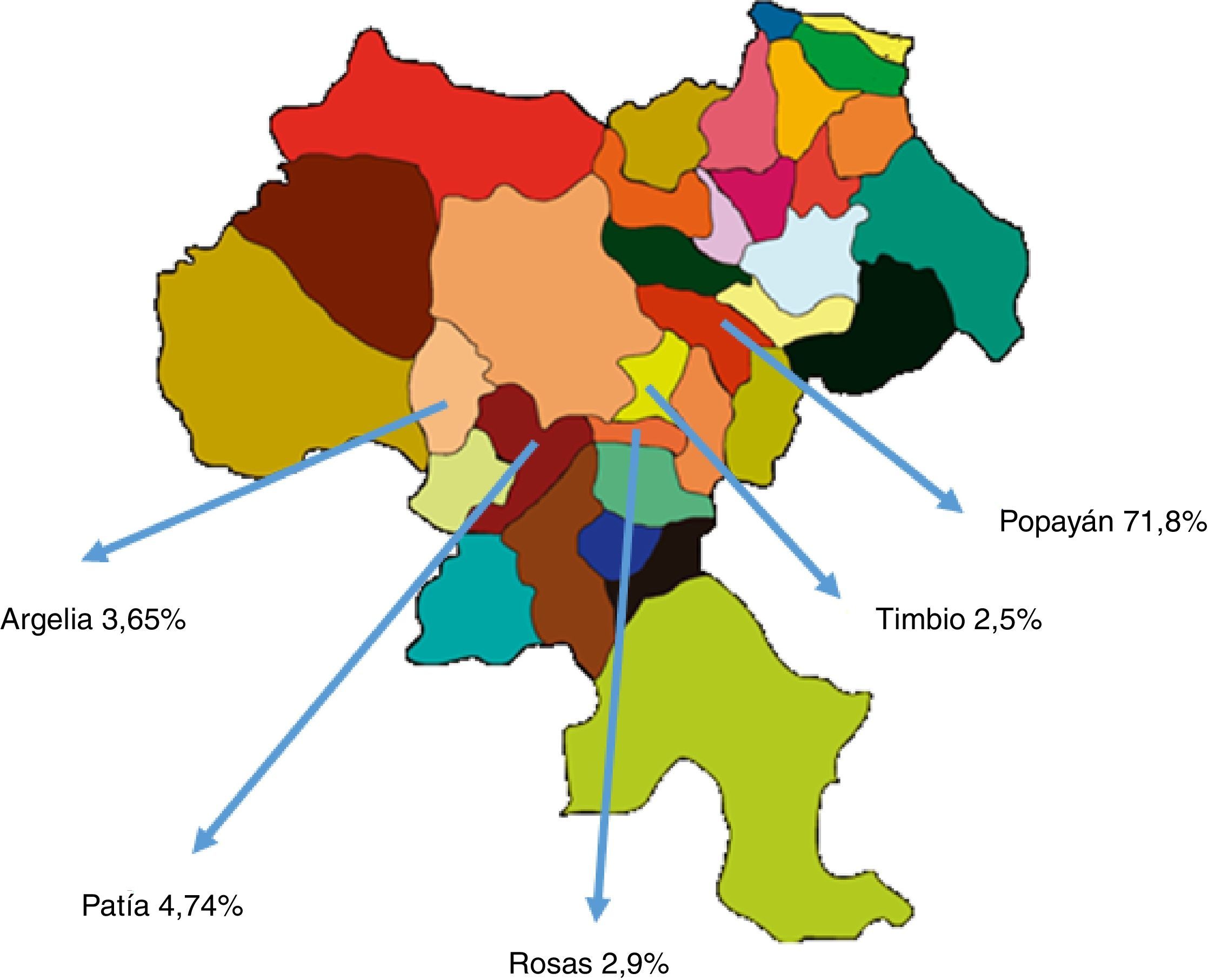
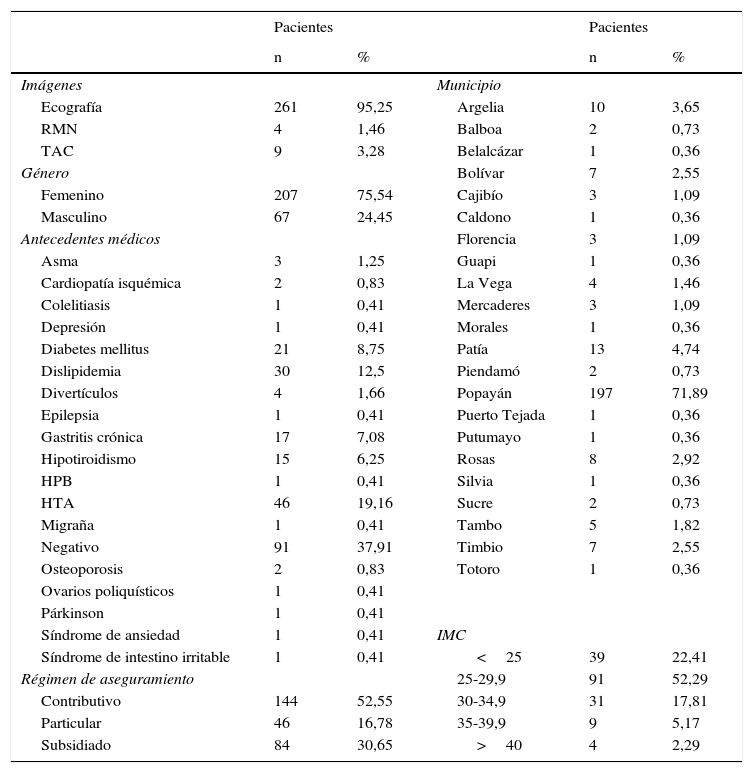
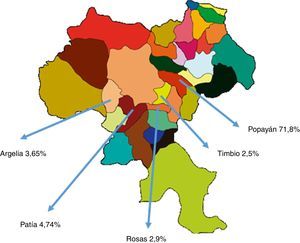
El método diagnóstico más común fue la ecografía, con 261 pacientes (95,25%), seguido de la tomografía computarizada con 9 casos (3,28%) y la resonancia magnética nuclear con 4 (1,46%). El 52,55% (144 pacientes) corresponde al régimen contributivo, el 30,65% (84 pacientes) al subsidiado y el 16,78% (46 pacientes) a consulta particular. La distribución por género fue: femenino 207 (75,54%) y masculino 67 (24,45%). La mayoría de las consultas corresponde al municipio de Popayán, con un 71,89%; le siguen Patía, con un 4,7%, Argelia, con un 3,65% y Rosas, con un 2,93% (tabla 1 y fig. 1).
Distribución de variables de los pacientes con enfermedad hepática grasa no alcohólica
| Pacientes | Pacientes | ||||
|---|---|---|---|---|---|
| n | % | n | % | ||
| Imágenes | Municipio | ||||
| Ecografía | 261 | 95,25 | Argelia | 10 | 3,65 |
| RMN | 4 | 1,46 | Balboa | 2 | 0,73 |
| TAC | 9 | 3,28 | Belalcázar | 1 | 0,36 |
| Género | Bolívar | 7 | 2,55 | ||
| Femenino | 207 | 75,54 | Cajibío | 3 | 1,09 |
| Masculino | 67 | 24,45 | Caldono | 1 | 0,36 |
| Antecedentes médicos | Florencia | 3 | 1,09 | ||
| Asma | 3 | 1,25 | Guapi | 1 | 0,36 |
| Cardiopatía isquémica | 2 | 0,83 | La Vega | 4 | 1,46 |
| Colelitiasis | 1 | 0,41 | Mercaderes | 3 | 1,09 |
| Depresión | 1 | 0,41 | Morales | 1 | 0,36 |
| Diabetes mellitus | 21 | 8,75 | Patía | 13 | 4,74 |
| Dislipidemia | 30 | 12,5 | Piendamó | 2 | 0,73 |
| Divertículos | 4 | 1,66 | Popayán | 197 | 71,89 |
| Epilepsia | 1 | 0,41 | Puerto Tejada | 1 | 0,36 |
| Gastritis crónica | 17 | 7,08 | Putumayo | 1 | 0,36 |
| Hipotiroidismo | 15 | 6,25 | Rosas | 8 | 2,92 |
| HPB | 1 | 0,41 | Silvia | 1 | 0,36 |
| HTA | 46 | 19,16 | Sucre | 2 | 0,73 |
| Migraña | 1 | 0,41 | Tambo | 5 | 1,82 |
| Negativo | 91 | 37,91 | Timbio | 7 | 2,55 |
| Osteoporosis | 2 | 0,83 | Totoro | 1 | 0,36 |
| Ovarios poliquísticos | 1 | 0,41 | |||
| Párkinson | 1 | 0,41 | |||
| Síndrome de ansiedad | 1 | 0,41 | IMC | ||
| Síndrome de intestino irritable | 1 | 0,41 | <25 | 39 | 22,41 |
| Régimen de aseguramiento | 25-29,9 | 91 | 52,29 | ||
| Contributivo | 144 | 52,55 | 30-34,9 | 31 | 17,81 |
| Particular | 46 | 16,78 | 35-39,9 | 9 | 5,17 |
| Subsidiado | 84 | 30,65 | >40 | 4 | 2,29 |
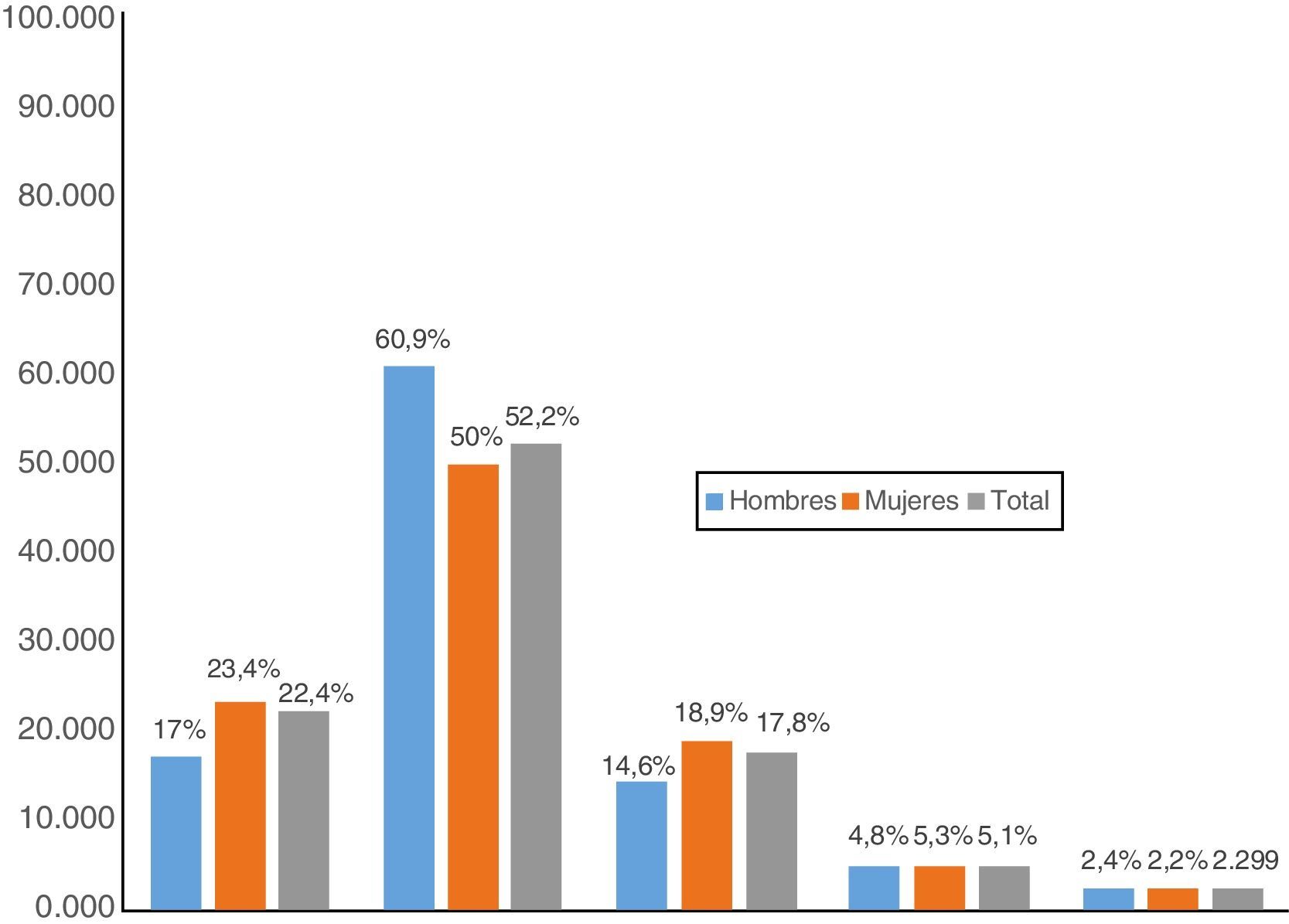
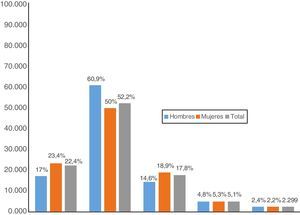
La edad promedio fue de 56 años (mínima 16, máxima 95 años); un 37,9% (91 pacientes) no tenían antecedentes médicos, seguido de HTA 19,1% (46 pacientes), dislipidemia 12,5% (30), diabetes mellitus 8,7% (21) y gastritis crónica 7,08% (17 pacientes) (tabla 1). El índice de masa corporal (IMC) promedio del total fue de 28,16; un 22,4% tenía un IMC normal (mujeres 23,4% y hombres 17,07%); un 52,2% tenía un IMC en rango de sobrepeso (mujeres 50% y hombres 60,9%); un 17,8% cursaban con obesidad clase i (mujeres 18,9% y hombres 14,6%), un 5,17% con obesidad clase ii (mujeres 5,3% y hombres 4,8%) y un 2,99% con obesidad clase iii (mujeres 2,2% y hombres 2,4%) (tabla 1 y fig. 2).
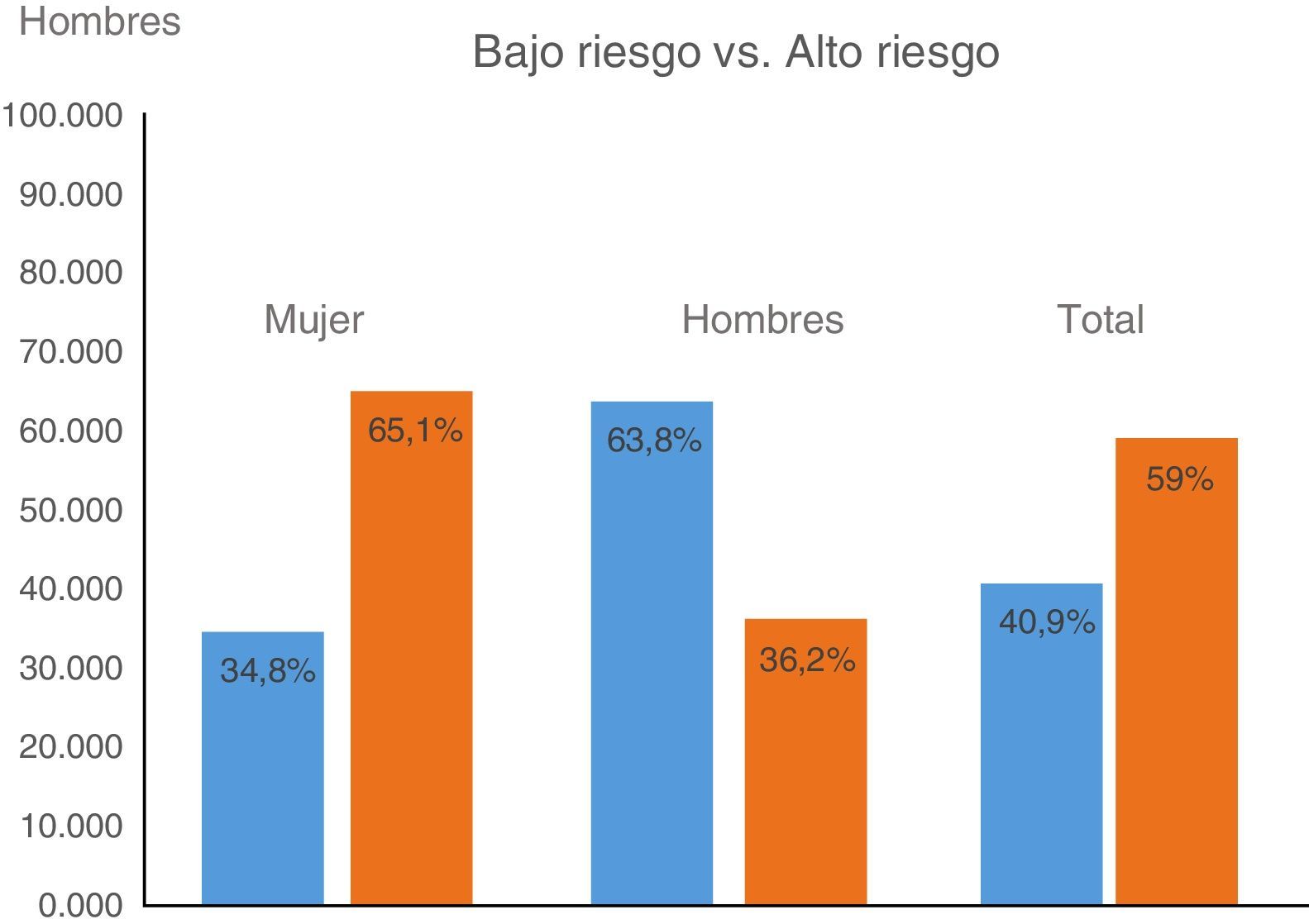
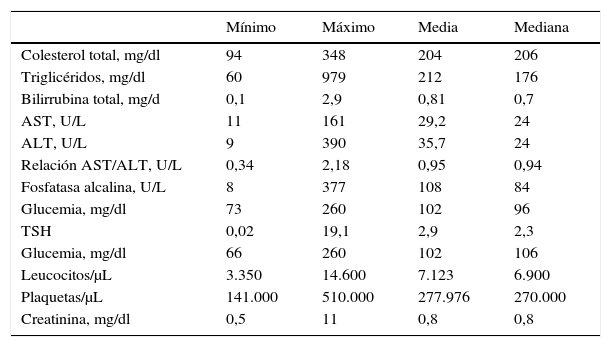
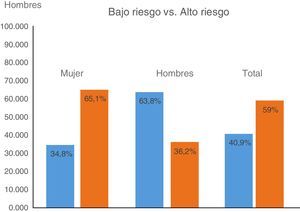
Se encontraron niveles de colesterol entre 94 y 348mg/dL, con un promedio de 204mg/dL, triglicéridos entre 60 y 979mg/dL, con un promedio de 212mg/dL, valores de AST entre 11 y 161 (U/L), con un promedio de 29,2 (U/L), ALT entre 9 y 390 (U/L), con una relación AST/ALT promedio de 0,95 (tabla 2). Tenían criterios de riesgo alto de EHNA, según las últimas recomendaciones EASL-EASD-EASO, el 65,1% de las mujeres y el 36,2% de los hombres, con un consolidado de 59,06% en el total de la población (fig. 3).
Valores de laboratorio del paciente con enfermedad hepática grasa no alcohólica
| Mínimo | Máximo | Media | Mediana | |
|---|---|---|---|---|
| Colesterol total, mg/dl | 94 | 348 | 204 | 206 |
| Triglicéridos, mg/dl | 60 | 979 | 212 | 176 |
| Bilirrubina total, mg/d | 0,1 | 2,9 | 0,81 | 0,7 |
| AST, U/L | 11 | 161 | 29,2 | 24 |
| ALT, U/L | 9 | 390 | 35,7 | 24 |
| Relación AST/ALT, U/L | 0,34 | 2,18 | 0,95 | 0,94 |
| Fosfatasa alcalina, U/L | 8 | 377 | 108 | 84 |
| Glucemia, mg/dl | 73 | 260 | 102 | 96 |
| TSH | 0,02 | 19,1 | 2,9 | 2,3 |
| Glucemia, mg/dl | 66 | 260 | 102 | 106 |
| Leucocitos/μL | 3.350 | 14.600 | 7.123 | 6.900 |
| Plaquetas/μL | 141.000 | 510.000 | 277.976 | 270.000 |
| Creatinina, mg/dl | 0,5 | 11 | 0,8 | 0,8 |
En este estudio encontramos un total de 274 pacientes con EHGNA que cumplían con los criterios de inclusión y exclusión, entre los cuales el método diagnóstico más usado fue la ecografía, en el 95,25%, seguido de la tomografía computarizada con el 3,28% y la resonancia magnética nuclear con el 1,46%, lo cual está acorde con la mayoría de los estudios, donde la ecografía es la prueba más frecuente a pesar de las limitaciones. Las otras pruebas usadas pueden tener una mayor sensibilidad que la ecografía, incluso con más detalles anatómicos, pero dado el riesgo de irradiación y los costos no se recomiendan como primera línea de tamización18. Se encontró que el 75,54% correspondían a mujeres y el 24,45% al género masculino, lo cual está acorde con estudios internacionales y locales que han hallado una distribución similar16–20, con una edad promedio de 56 años, semejante a los reportes de la literatura18.
La distribución de EHGNA en el departamento del Cauca en su mayoría corresponde al municipio de Popayán (71,89%), seguido de Patía (4,7%), Argelia (3,65%) y Rosas (2,93%), debido a que la población rural del departamento del Cauca tiene dificultad de acceso a la consulta de gastroenterología; además, no se evidencian casos de los municipios del norte del departamento del Cauca, probablemente porque en Santander de Quilichao existe una unidad de gastroenterología de nivel ii de atención o por la cercanía de las ciudades de Cali en la zona Pacífica, donde suelen acudir a Buenaventura.
El 37,9% de los pacientes no tenían ninguna enfermedad asociada a EHGNA; se halló que las más frecuentes fueron hipertensión arterial (19,1%), dislipidemia (12,5%), diabetes mellitus (8,7%) y gastritis crónica (7,08%). Se evidencia que no siempre se asocia con otras dolencias, sino con enfermedades metabólicas (síndrome metabólico), lo cual coincide con los estudios locales y las guías actuales. Es de anotar que se encontró la gastritis como una enfermedad asociada, pero es probable que se deba a un sesgo de selección, dado que se trataba de una población que consultó al Servicio de Gastroenterología18–21.
Solo el 22,4% tenía un IMC normal, estando el 52,2% en rango de sobrepeso; lo alarmante es que el 25,9% de los paciente ya tenía obesidad y de estos, el 7,46% clase ii y iii. Comparado con estudios locales tenemos un mayor grado de sobrepeso, pero igual proporción frente al rango de obesidad16,17. Se encontraron valores elevados de transaminasa en un 59,06%. Las recomendaciones deben dirigirse hacia el cambio en el estilo de vida: reducción de peso y desarrollo de actividad física. Solo en los casos en que no se evidencie respuesta clínica se recomienda el uso farmacológico.
Las limitaciones del estudio se basan en el modelo descriptivo de este, que solo nos permite plantear las hipótesis para futuros estudios, además de que la población estudiada se trataba de pacientes remitidos a la consulta de gastroenterología del nivel iii del departamento del Cauca. Se resalta que es el primer estudio realizado en este departamento.
FinanciaciónLos recursos para la financiación del estudio fueron aportados por los investigadores y no contamos con la colaboración de ninguna institución pública o privada para su realización.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A la Universidad del Cauca, en especial al Dr. Fredy Hernán Calambás, gran docente de dicha universidad, y un agradecimiento en la memoria del Dr. Jaime Nates, docente ilustre del programa de Medicina Interna de la Universidad del Cauca.