Evaluar la capacidad de los árboles de clasificación y regresión (CART) en la valoración ecográfica de los nódulos tiroideos malignos.
Materiales y métodosSe realizaron 404 punciones aspiración con aguja fina (PAAF) a 384 pacientes. De los nódulos analizados, se registraron las características ecográficas (localización, tamaño, morfología, contorno, consistencia, ecoestructura, ecogenicidad, calcificaciones y vascularización) y los resultados de la elastografía. Se aplicó el CART para investigar la relación entre los hallazgos ecográficos, la elastografía y el cáncer de tiroides.
ResultadosEl análisis CART determinó que la realización de una elastografía no aporta datos relevantes y que las zonas homogéneas pueden clasificar a los nódulos tiroideos en: 1.a zona) caracterizada por ausencia de áreas de degeneración coloide e hipoecogenicidad asociada a malignidad; 2.a zona) diferenciada por presencia de áreas de degeneración coloide combinada con ausencia de microcalcificaciones, constituyendo un indicador fiable de benignidad de los nódulos tiroideos; y 3.a zona) la ausencia de hipoecogenicidad y una lesión menos alta que ancha deparan un indicador fiable de benignidad. El árbol de clasificación alcanzó una sensibilidad del 87,5% y un valor predictivo negativo del 98,8%.
DiscusiónEl CART muestra una elevada capacidad de predicción de los nódulos malignos frente a otras técnicas lineales.
ConclusiónLa utilización de los árboles de clasificación provee una herramienta simple para la toma de decisión clínica con el objeto de reducir las PAAF innecesarias, con una elevada sensibilidad.
To evaluate the use of Classification and Regression Trees (CART) in the ultrasound evaluation of malignant thyroid nodules.
Materials and methodsA study was performed on 404 fine needle aspirates (FNA), with biopsies being performed on 384. The information collected about the thyroid nodules was: ultrasound features (location, size, morphology, contour, consistency, echo-structure, echogenicity, calcification, and vascularisation) and elastography results. The CART technique was used to investigate the relationship between ultrasound findings and the thyroid cancer.
ResultsThe CART analysis showed that elastography does not provide any relevant data, and that the homogeneous areas could classified the thyroid nodules into: 1st area) characterised by the absence of colloid degeneration areas and a hypo-echogenicity associated with malignancy; 2nd area) differentiated by the presence of colloid degeneration areas combined with absence of microcalcifications, constituting a reliable indicator of benign thyroid nodules; and a 3rd area) the absence of hypo-echogenicity and a lesion wider than it is long that provides a reliable indicator of being benign. The optimum tree produced a sensitivity of 87.5% and negative predictive value of 98.8%.
DiscussionThe CART technique demonstrated a high predictive capacity for malignant nodules compared to other linear techniques.
ConclusionThe use of classification trees provides us with a simple tool for clinical decision making, in order to reduce unnecessary FNA biopsies, as well as achieving a high sensitivity.
El incremento actual de nódulos tiroideos diagnosticados por ecografía, muchos sin relevancia clínica, ha ocasionado, conforme al protocolo aprobado, la necesidad de realizar excesivas punciones aspiraciones con aguja fina (PAAF)1,2. A pesar de la fiabilidad de esta técnica, se trata de un procedimiento invasivo no exento de incertidumbres o errores de muestreo y análisis1,3,4. Por ello, es aconsejable desarrollar pruebas que determinen qué nódulos deben ser biopsiados y cuáles son susceptibles de seguimiento. Con la premisa de preservar una sensibilidad elevada es necesario definir qué hallazgos ecográficos e información de la elastografía permiten clasificar correctamente a los nódulos tiroideos benignos, para evitar la realización innecesaria de PAAF.
La elastografía proporciona una estimación de la consistencia del tejido, a través de la medición del grado de deformidad que aparece ante la aplicación de una fuerza externa5. Se basa en el principio de que los tejidos blandos se deforman más fácilmente que los duros, y que estas diferencias se pueden reflejar mediante imágenes, llamadas elastogramas, representando la distribución de la deformación en el tejido mediante un mapa de colores. En general, el tejido de los tumores malignos es más rígido que el del normal circundante3,5.
La evidencia empírica acerca de la relación positiva entre el número de factores de riesgo y la probabilidad de malignidad del nódulo tiroideo recomienda la utilización de herramientas multivariantes que expliquen esta relación6,7.
En el presente trabajo utilizamos una técnica de aprendizaje supervisado, denominada Árboles de Clasificación y Regresión (CART, por sus siglas en inglés), que trata de predecir una variable observada (malignidad del nódulo) a partir de un conjunto de variables explicativas (hallazgos ecográficos individuales, elastografía y variables demográficas), delimitando también la necesidad de realizar PAAF8. Este método tiene una elevada flexibilidad y capacidad para explicar cualquier fenómeno complejo8.
Materiales y métodosDeclaramos expresamente nuestra adhesión a la declaración de Helsinki. Para ese estudio se obtuvieron los consentimientos informados necesarios para realizar las exploraciones de todos los pacientes y el consentimiento del Comité de Ética.
PacientesEn este estudio retrospectivo y observacional, se incluyeron 384 pacientes evaluados desde enero de 2012 hasta diciembre de 2015.
Un subgrupo de esta cohorte de pacientes ya fue analizada y presentada previamente9,10. El objetivo fue incrementar la cantidad y la riqueza de interpretación de los resultados obtenidos mediante la técnica no paramétrica de los Árboles de Clasificación, que analiza la relación no lineal entre las variables explicativas frente a la técnica paramétrica y lineal (regresión logística), utilizada en esos artículos, que consecuentemente es menos exigente desde el punto de vista de la estimación9,10.
Se incluyeron en el estudio a todos los pacientes remitidos por el servicio de Endocrinología del centro médico de especialidades, durante los cuatro años referidos, para la realización de PAAF tiroidea. Estos fueron seleccionados según los criterios de la guía de la Asociación Americana de Endocrinología Clínica y de la última versión de la guía de la Asociación Americana de Tiroides11–13.
En caso de existir múltiples nódulos, se realizaron PAAF de todos los que presentaban características ecográficas sospechosas de malignidad, ya que si únicamente se analizaba el nódulo dominante cabía la posibilidad de no diagnosticar un número significativo de neoplasias14.
A todos los pacientes, se les realizó ecografía (modo B y Doppler color), elastografía y PAAF ecodirigida. El anatomopatólogo se basó en la clasificación Bethesda-2007 para realizar el diagnóstico citológico15.
Se tomó en consideración el sexo y la edad del paciente, los cuales fueron registrados para su posterior análisis.
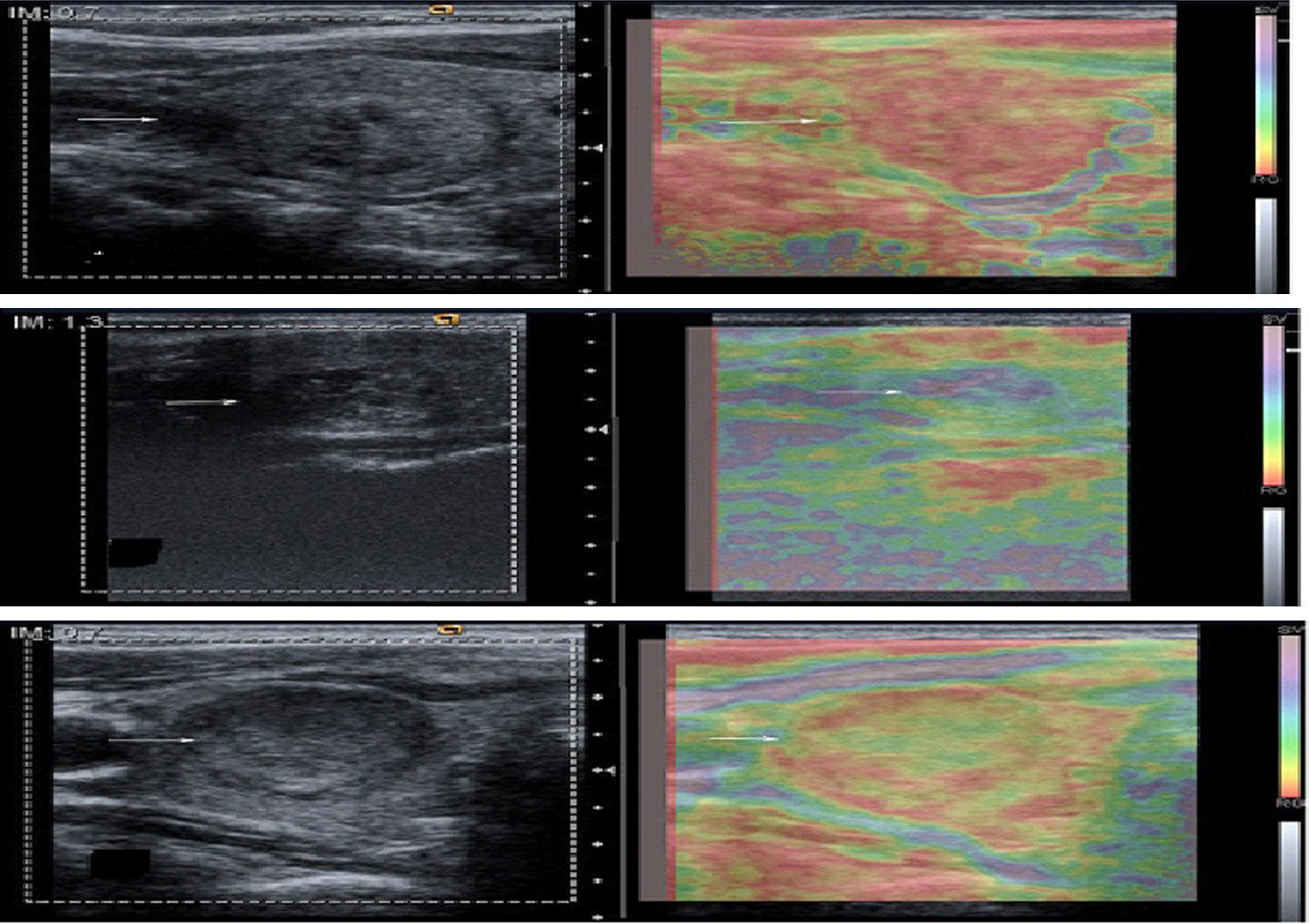
Ecografía tiroidea convencional y elastografíaLas ecografías tiroideas fueron realizadas por dos radiólogos, con 35 y 12 años de experiencia en ecografía, respectivamente, utilizando un ecógrafo Siemens Acuson Antares (Siemens Medical Solutions, Mountain View, CA, USA), equipado con un transductor lineal multifrecuencia de 8 a 12MHz, con Doppler color y elastografía (figs. 1–8).
Se empleó una aguja de calibre 21-22 G conectada a una jeringa de 20cm3 y un mecanismo de aspiración (Cameco Medical Ltd. London NW6 2BP), bajo la visualización del nódulo mediante ecografía. La tabla 1 describe los hallazgos ecográficos utilizados para la caracterización de los nódulos.
Hallazgos ecográficos utilizados para la caracterización de cada nódulo tiroideo estudiado
| 1) Localización: en lóbulo tiroideo derecho, izquierdo e istmo. |
| 2) Presencia o ausencia de otros nódulos tiroideos. |
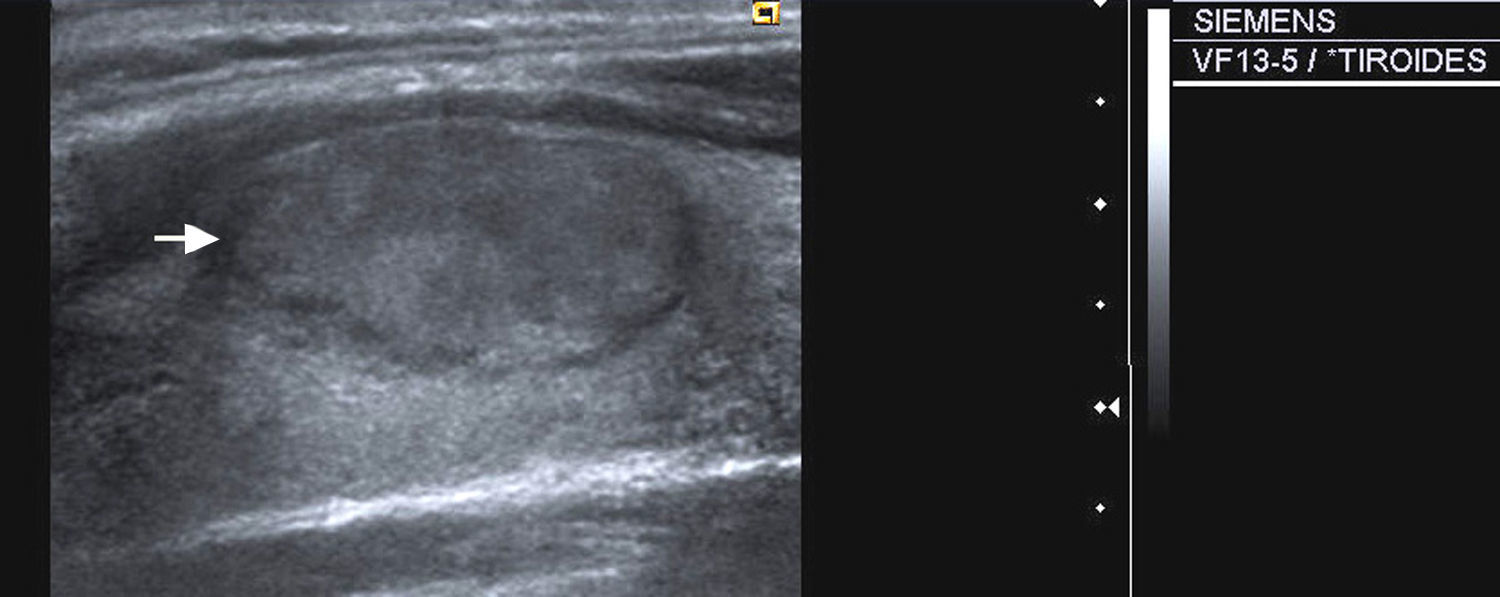
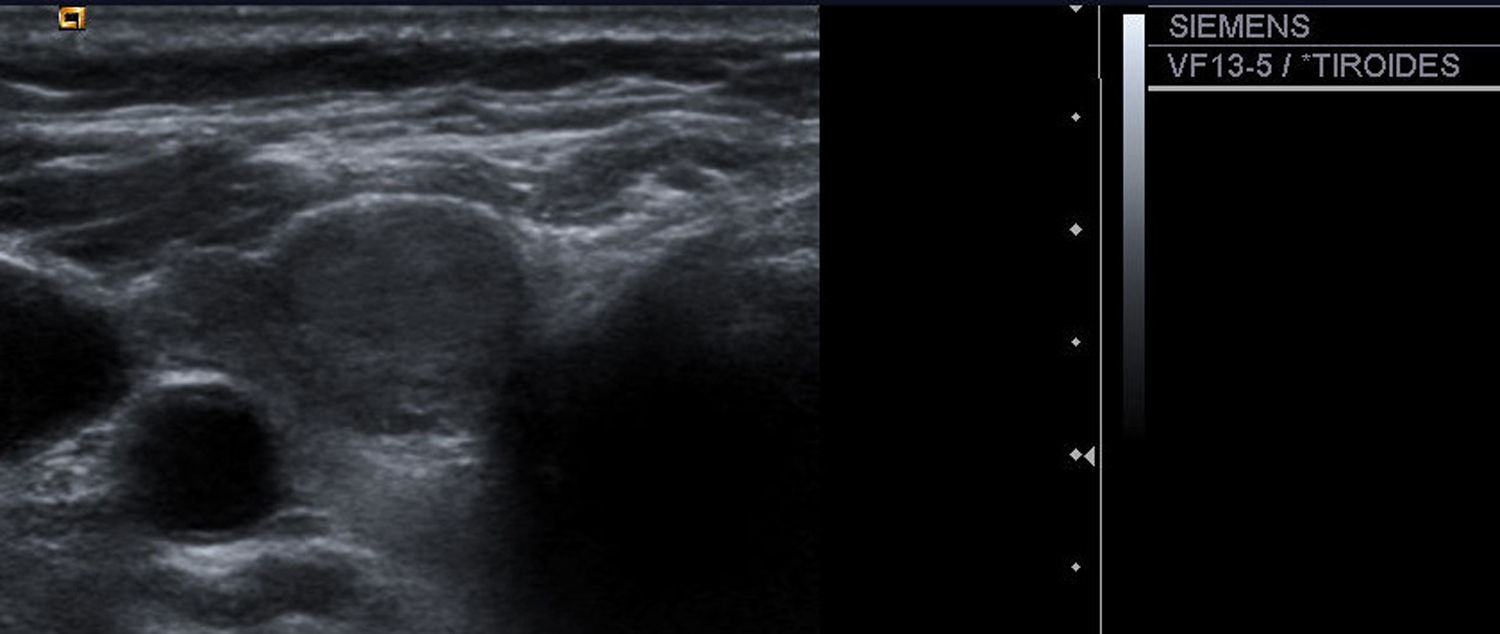
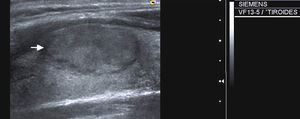
| 3) Contorno: nódulos rodeados por un halo hipoecoico (fig. 1), nódulos bien delimitados (fig. 2) y de márgenes mal definidos (fig. 3). |
| 4) Morfología: redondos, más anchos que altos y más altos que anchos (fig. 3). |
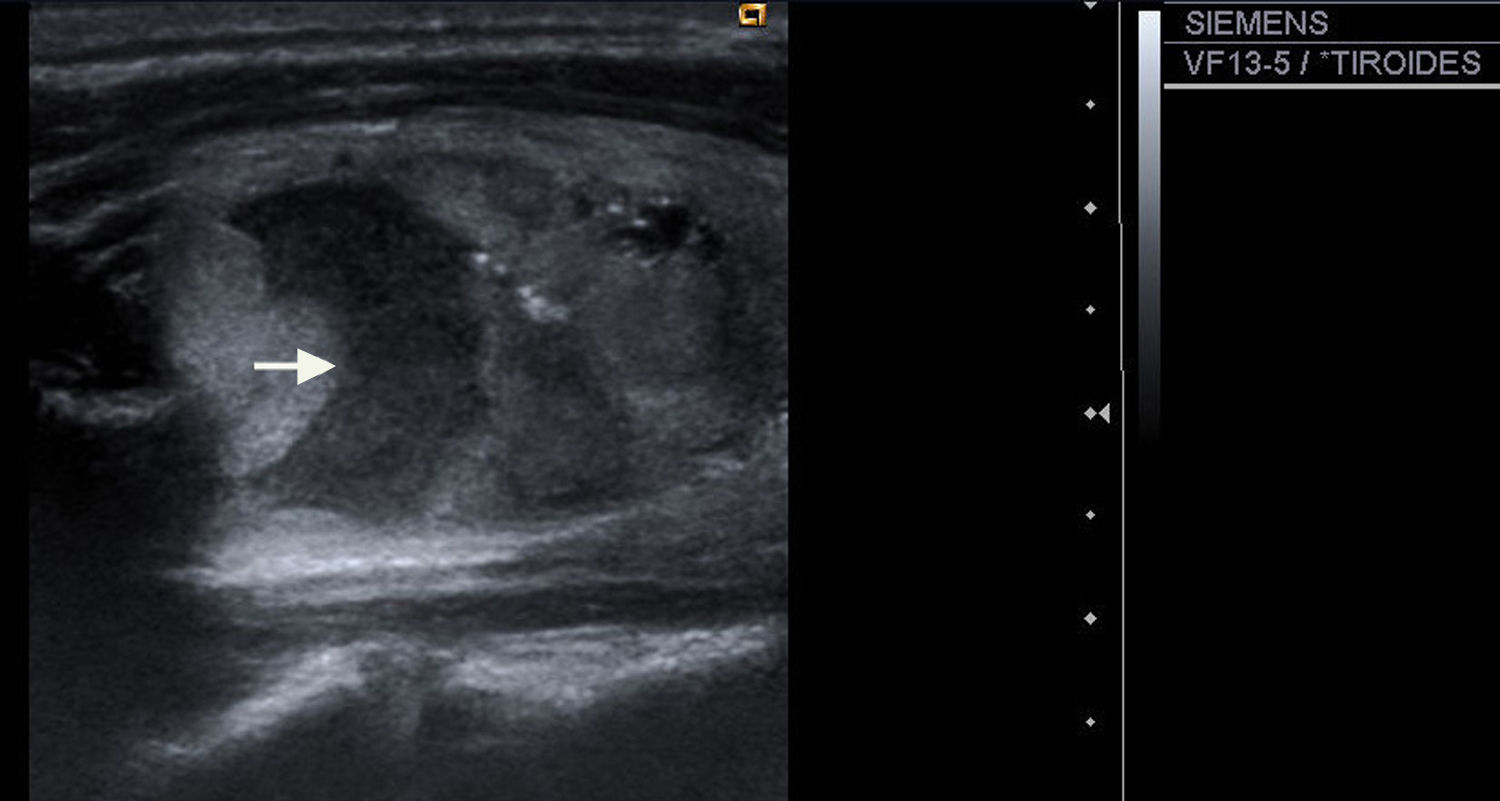
| 5) Consistencia: se incluyeron en el estudio nódulos sólidos y mixtos (fig. 4), excluyéndose las lesiones de naturaleza únicamente quística |
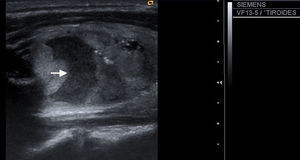
| 6) Ecoestructura: homogéneos (fig. 5), cuando la estructura es uniforme, y heterogéneos (fig. 2), si presenta distintas ecogenicidades. |
| 7) Ecogenicidad: hiperecoico, isoecoico, hipoecoico y mixto (cuando existen áreas hipo, iso e hiperecoicas en el mismo nódulo, sin predominio de ninguna). |
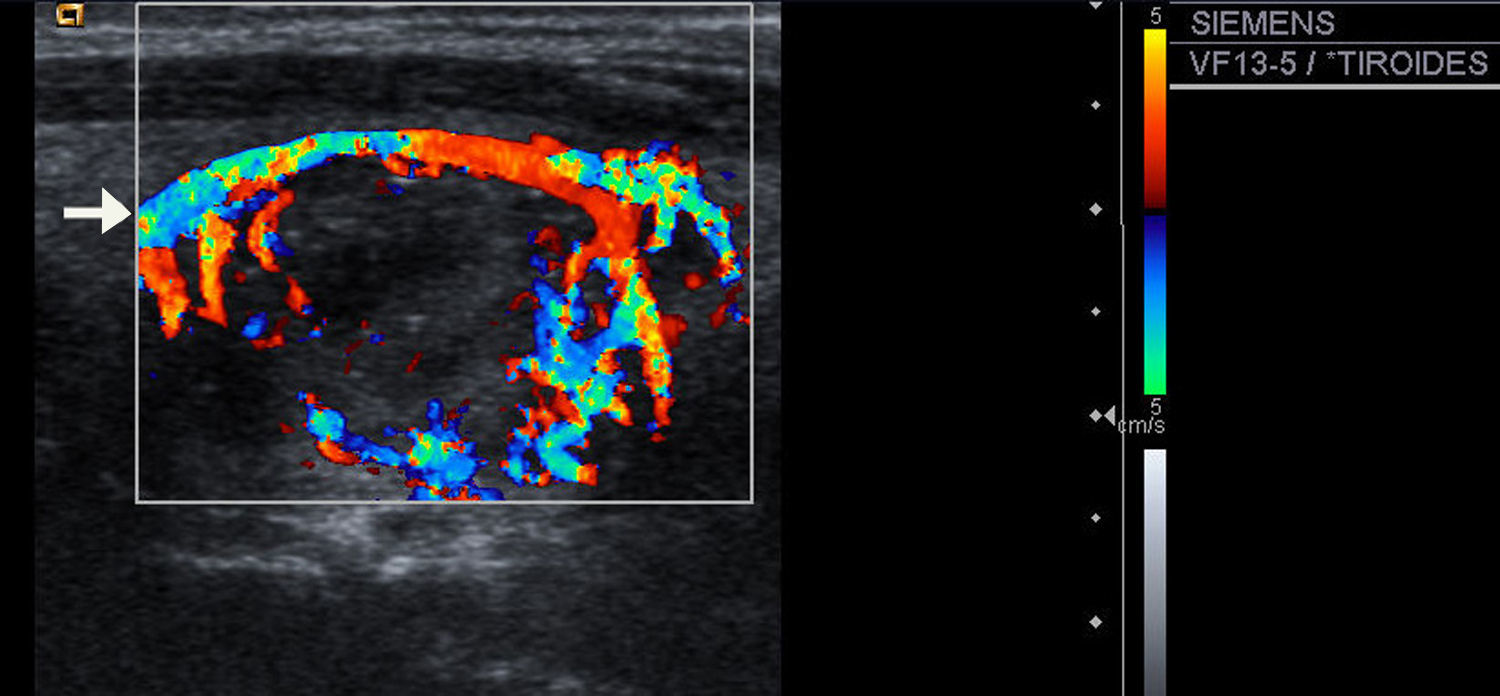
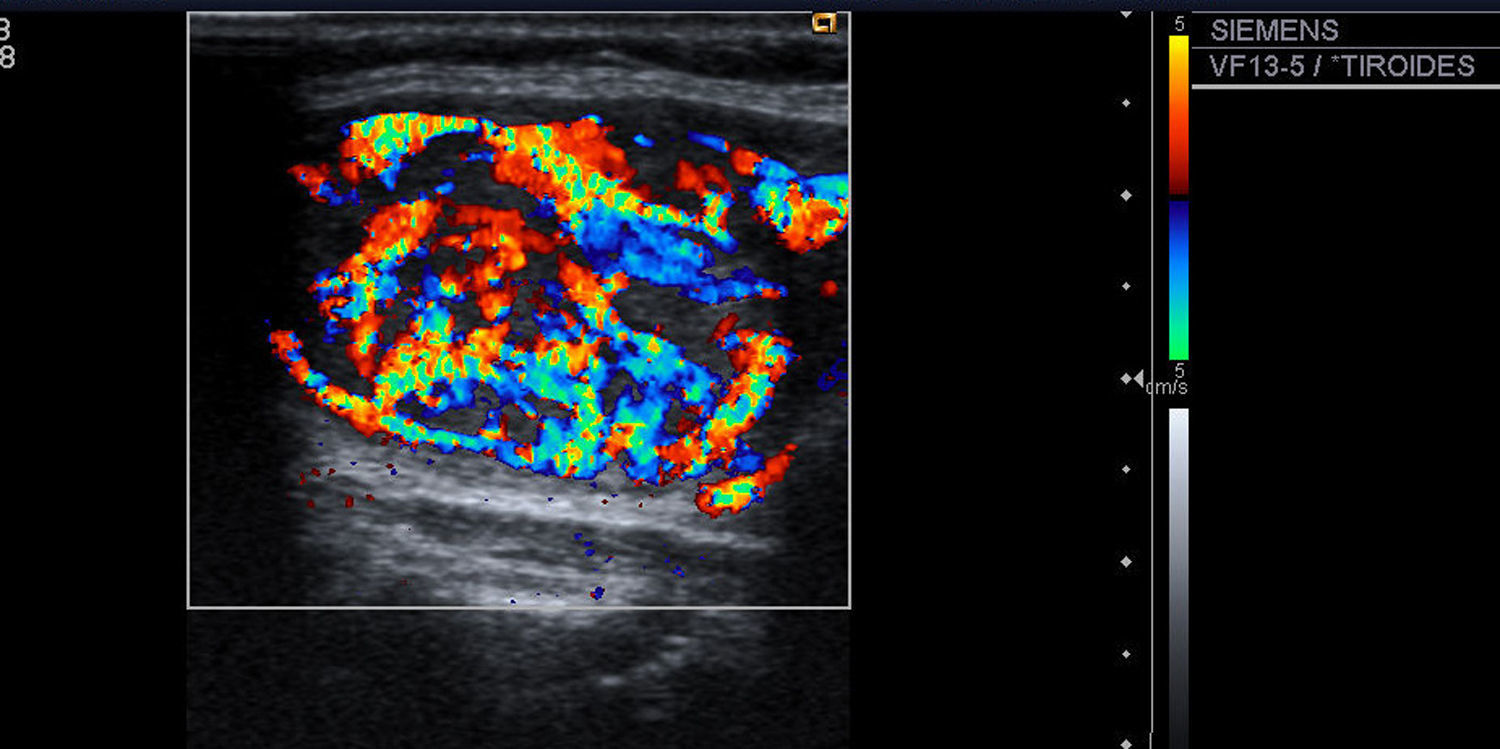
| 8) Vascularización: con la ecografía Doppler color definimos tres patrones: tipo I, escaso flujo vascular; tipo II, vascularización de predominio periférico (fig. 6); y tipo III, predominio del flujo intranodular central (fig. 7). |
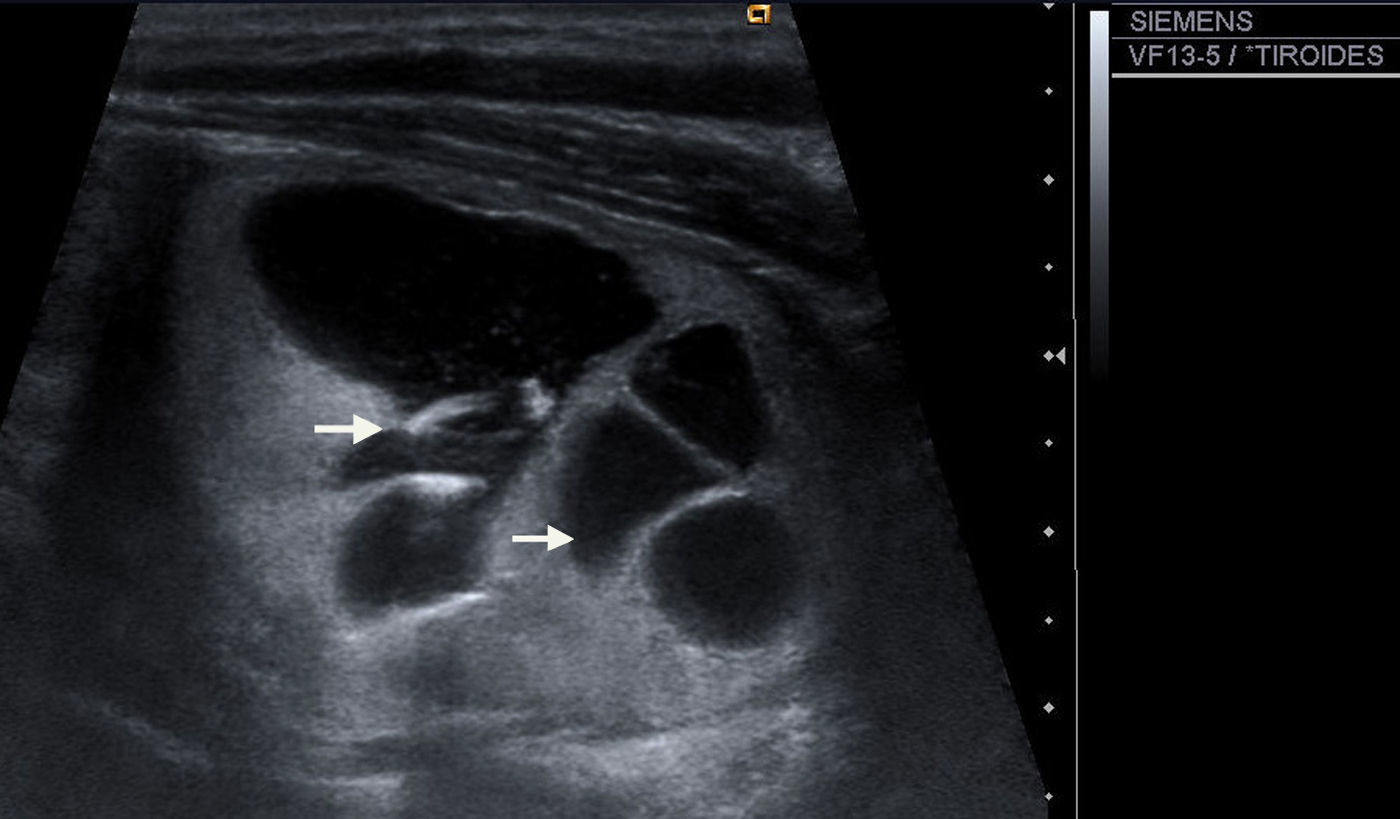
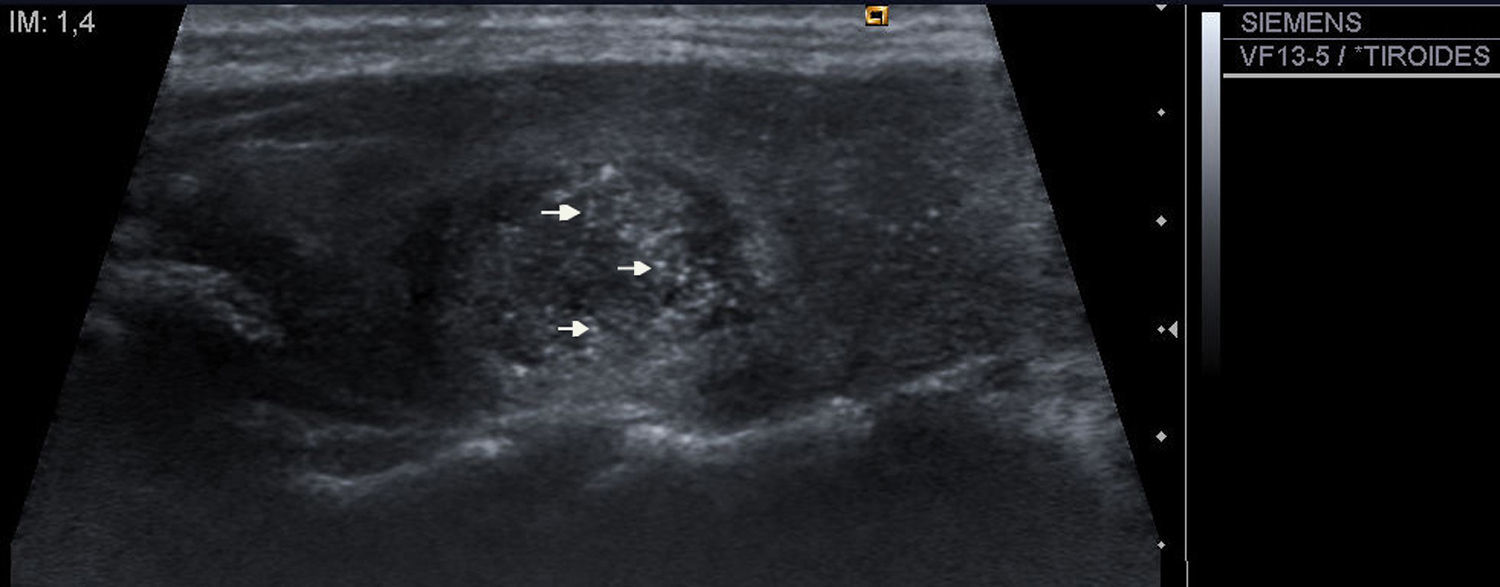
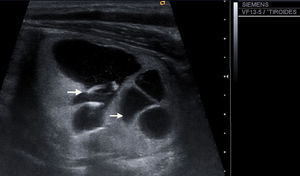
| 9) Presencia o ausencia de calcificaciones intranodulares: diferenciamos entre microcalcificaciones (fig. 8): aquellas de diámetro menor de 2mm y calcificaciones groseras (el resto). |
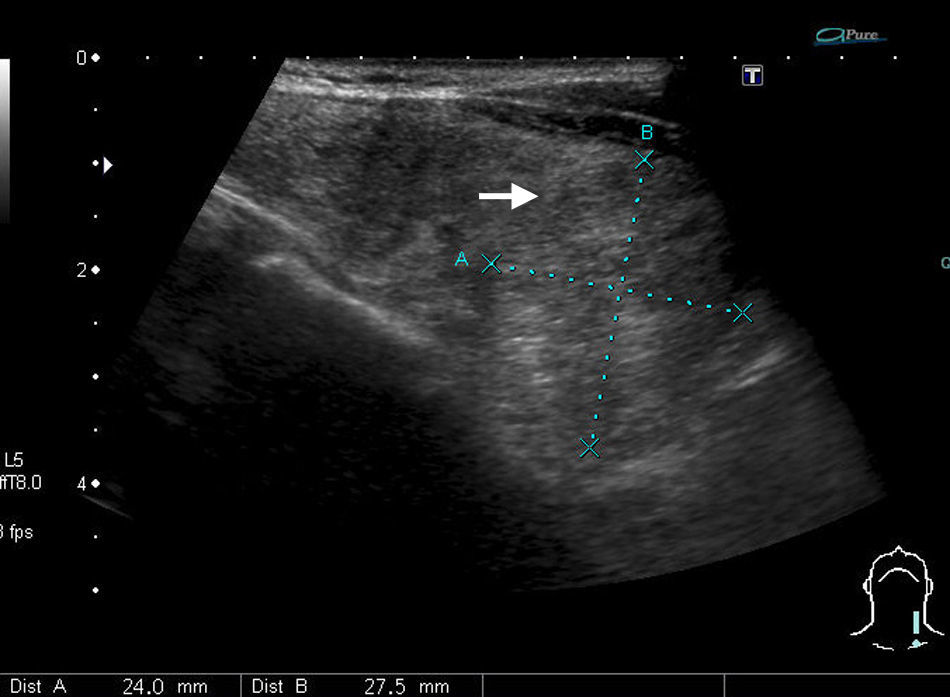
| 10) Tamaño: se clasifican los nódulos en dos grupos en función de su tamaño (los nódulos con eje mayor menor de 20mm y aquellos mayores o iguales a 20 mm). |
Asimismo, se consideró la elastografía a través de una clasificación propia y sencilla que diferenció las lesiones en tres grupos (fig. 9): con predomino de tejidos blandos/elásticos; con predominio de tejidos rígidos/duros; y con tejidos mixtos, en los que se hallan áreas de tejido blando y duro en proporciones similares, mostrando un patrón en mosaico9.
Métodos de análisis estadísticoClasificamos una muestra de nódulos tiroideos en función de cada uno de los signos ecográficos en modo B y Doppler color (tabla 1), de la elastografía y del sexo y la edad, utilizando el CART.
Denominamos clase 1 a los nódulos tiroideos malignos y clase 0 a los benignos, de forma que utilizamos la técnica de árboles de clasificación. Además, aplicamos variables dicotómicas para su construcción, que reflejan la presencia o no del signo ecográfico y elastográfico analizado, así como la edad y el sexo.
Para la clasificación del nódulo tiroideo realizada por la elastografía, se crearon tres variables dicotómicas para su evaluación a partir de nuestra clasificación de los nódulos analizados en tres grupos (predominio blando, duro o en mosaico). En estas variables se consignó como 1 a la lesión que pertenecía a ese grupo elastográfico y como 0 a la que no pertenecía. Para la edad, se dicotomizó con un valor de 1 si la edad era superior a 60 años y de 0 si no lo era.
La creación del árbol de clasificación consistió en tres pasos: 1) construcción del árbol maximal para delimitar las particiones sucesivas de los nodos del árbol a partir de las variables explicativas, 2) la poda del árbol, y 3) la elección del árbol óptimo mediante validación cruzada8. Dado que se deseaba alcanzar la mayor sensibilidad posible y una baja prevalencia de malignidad, se asumió que el costo de clasificar erróneamente un nódulo tiroideo maligno como benigno era 5 veces superior al costo de clasificar equivocadamente un nódulo tiroideo benigno como maligno.
Entre los resultados se muestra el árbol de clasificación óptimo. Detallamos la combinación de las variables que caracterizaron los distintos nodos finales del árbol y el correspondiente diagnóstico de malignidad o benignidad de los nódulos que cayeron en cada nodo final. Presentamos la sensibilidad y especificidad del árbol de clasificación, así como la sugerencia de hacer la PAAF. Se ha utilizado el programa Matlab (2014, Mathworks, USA).
ResultadosSe diagnosticaron un total de 404 nódulos tiroideos, de los cuales 331 pertenecían a mujeres, con una edad media de 56 años (rango entre 21 y 92 años), y 73 correspondían a varones, con una edad media de 58 años (rango entre 28 y 82 años). De los 404 nódulos tiroideos, en 264 se obtuvo un resultado citológico de benignidad (Bethesda II) en la PAAF. No se realizó ninguna otra prueba diagnóstica.
En 32 ocasiones se obtuvo un resultado no diagnóstico (Bethesda I) en las dos punciones realizadas y en ninguno se observaron cambios significativos en el control ecográfico realizado a los 6 meses, pautándose posteriormente un control anual. Estos 32 casos fueron eliminados del análisis para no alterar los resultados.
De los 5 nódulos Bethesda III obtenidos en la PAAF, se operaron 3 con diagnóstico final de hiperplasia nodular tiroidea, mientras que los otros 2 pacientes rechazaron la intervención y fueron controlados por ecografía.
Setenta y siete nódulos se clasificaron como Bethesda IV tras la PAAF y todos fueron sometidos a cirugía, excepto dos pacientes que por su edad avanzada solo fueron controlados mediante ecografía. De los operados, únicamente 6 tuvieron diagnóstico de cáncer tras la cirugía, 17 nódulos obtuvieron un resultado de sospecha de malignidad (Bethesda V) en la PAAF y de ellos, 9 casos fueron confirmados con la cirugía. Nueve nódulos se clasificaron como Bethesda VI o malignos en la PAAF, y fueron confirmados tras la tiroidectomía. En total, 24 nódulos obtuvieron un diagnóstico final de malignidad (6,5% del total) con los siguientes diagnósticos histológicos: 17 carcinomas papilares, 3 variantes foliculares de carcinoma papilar, 3 carcinomas foliculares y un carcinoma pobremente diferenciado. El resto de los 80 nódulos tiroideos intervenidos obtuvieron un diagnóstico histológico de benignidad: 58 hiperplasias nodulares, 10 adenomas foliculares, 5 tiroiditis de Hashimoto, 5 tiroiditis crónicas no Hashimoto y 2 adenomas de células de Hürtle.
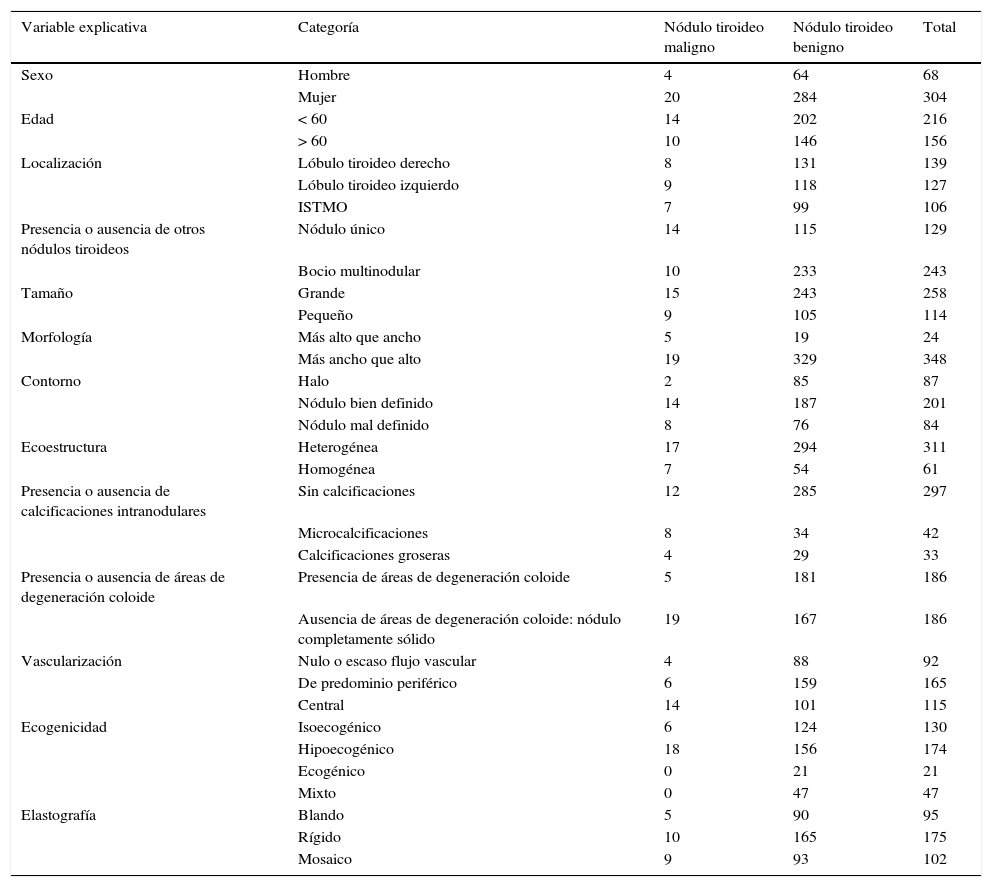
En la tabla 2 se detalla la frecuencia absoluta de las características de los pacientes (sexo y edad) y de los parámetros ecográficos seleccionados para el total de la muestra, así como en función de la malignidad o benignidad de los nódulos tiroideos analizados.
Frecuencias absolutas de variables explicativas en función del diagnóstico de los nódulos
| Variable explicativa | Categoría | Nódulo tiroideo maligno | Nódulo tiroideo benigno | Total |
|---|---|---|---|---|
| Sexo | Hombre | 4 | 64 | 68 |
| Mujer | 20 | 284 | 304 | |
| Edad | < 60 | 14 | 202 | 216 |
| > 60 | 10 | 146 | 156 | |
| Localización | Lóbulo tiroideo derecho | 8 | 131 | 139 |
| Lóbulo tiroideo izquierdo | 9 | 118 | 127 | |
| ISTMO | 7 | 99 | 106 | |
| Presencia o ausencia de otros nódulos tiroideos | Nódulo único | 14 | 115 | 129 |
| Bocio multinodular | 10 | 233 | 243 | |
| Tamaño | Grande | 15 | 243 | 258 |
| Pequeño | 9 | 105 | 114 | |
| Morfología | Más alto que ancho | 5 | 19 | 24 |
| Más ancho que alto | 19 | 329 | 348 | |
| Contorno | Halo | 2 | 85 | 87 |
| Nódulo bien definido | 14 | 187 | 201 | |
| Nódulo mal definido | 8 | 76 | 84 | |
| Ecoestructura | Heterogénea | 17 | 294 | 311 |
| Homogénea | 7 | 54 | 61 | |
| Presencia o ausencia de calcificaciones intranodulares | Sin calcificaciones | 12 | 285 | 297 |
| Microcalcificaciones | 8 | 34 | 42 | |
| Calcificaciones groseras | 4 | 29 | 33 | |
| Presencia o ausencia de áreas de degeneración coloide | Presencia de áreas de degeneración coloide | 5 | 181 | 186 |
| Ausencia de áreas de degeneración coloide: nódulo completamente sólido | 19 | 167 | 186 | |
| Vascularización | Nulo o escaso flujo vascular | 4 | 88 | 92 |
| De predominio periférico | 6 | 159 | 165 | |
| Central | 14 | 101 | 115 | |
| Ecogenicidad | Isoecogénico | 6 | 124 | 130 |
| Hipoecogénico | 18 | 156 | 174 | |
| Ecogénico | 0 | 21 | 21 | |
| Mixto | 0 | 47 | 47 | |
| Elastografía | Blando | 5 | 90 | 95 |
| Rígido | 10 | 165 | 175 | |
| Mosaico | 9 | 93 | 102 |
En el artículo anterior de los autores, en el que consideraban los mismos hallazgos ecográficos y analizaban su relación con la probabilidad de malignidad de los nódulos tiroideos, se constató mediante un análisis univariante de regresión logística que los hallazgos ecográficos significativamente relacionados con la malignidad (benignidad) eran la presencia de microcalcificaciones, la vascularización central y la hipoecogenicidad (presencia de halo, presencia de áreas de degeneración coloide y heterogeneidad de los nódulos)9. En otro trabajo de los autores, no se encontró relación significativa entre los patrones asociados a la elastografía y la probabilidad de malignidad10.
La tabla 3 muestra que el árbol de clasificación alcanza una sensibilidad del 87,5% y una especificidad del 71,2%, mientras que la tabla 4 detalla la clasificación que realiza el árbol de clasificación según las distintas particiones y en la tabla 5 se sugiere cuándo realizar o no la PAAF, según el análisis CART.
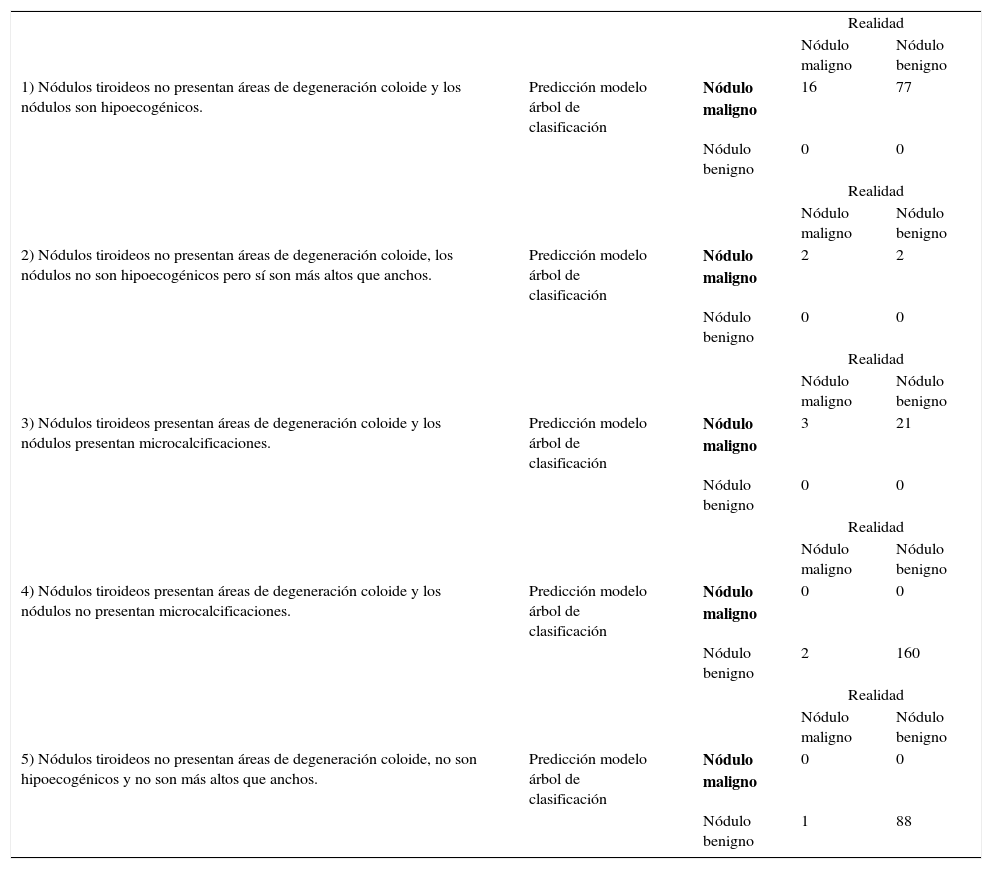
Clasificación de nódulos a partir del árbol de clasificación óptimo en cada nodo final
| Realidad | ||||
| Nódulo maligno | Nódulo benigno | |||
| 1) Nódulos tiroideos no presentan áreas de degeneración coloide y los nódulos son hipoecogénicos. | Predicción modelo árbol de clasificación | Nódulo maligno | 16 | 77 |
| Nódulo benigno | 0 | 0 | ||
| Realidad | ||||
| Nódulo maligno | Nódulo benigno | |||
| 2) Nódulos tiroideos no presentan áreas de degeneración coloide, los nódulos no son hipoecogénicos pero sí son más altos que anchos. | Predicción modelo árbol de clasificación | Nódulo maligno | 2 | 2 |
| Nódulo benigno | 0 | 0 | ||
| Realidad | ||||
| Nódulo maligno | Nódulo benigno | |||
| 3) Nódulos tiroideos presentan áreas de degeneración coloide y los nódulos presentan microcalcificaciones. | Predicción modelo árbol de clasificación | Nódulo maligno | 3 | 21 |
| Nódulo benigno | 0 | 0 | ||
| Realidad | ||||
| Nódulo maligno | Nódulo benigno | |||
| 4) Nódulos tiroideos presentan áreas de degeneración coloide y los nódulos no presentan microcalcificaciones. | Predicción modelo árbol de clasificación | Nódulo maligno | 0 | 0 |
| Nódulo benigno | 2 | 160 | ||
| Realidad | ||||
| Nódulo maligno | Nódulo benigno | |||
| 5) Nódulos tiroideos no presentan áreas de degeneración coloide, no son hipoecogénicos y no son más altos que anchos. | Predicción modelo árbol de clasificación | Nódulo maligno | 0 | 0 |
| Nódulo benigno | 1 | 88 | ||
Características de los nódulos y sugerencia de realizar o no la punción aspiración con aguja fina (PAAF)
| Características nódulo | Sugerencia PAAF |
|---|---|
| Nódulos no presentan áreas de degeneración coloide e hipoecogenicidad | Sí |
| Nódulos más altos que anchos | Sí |
| Nódulos presentan microcalcificaciones | Sí |
| Nódulos presentan áreas de degeneración coloide y no tienen microcalcificaciones | No |
| Nódulos no son hipoecogénicos ni son más altos que anchos | No |
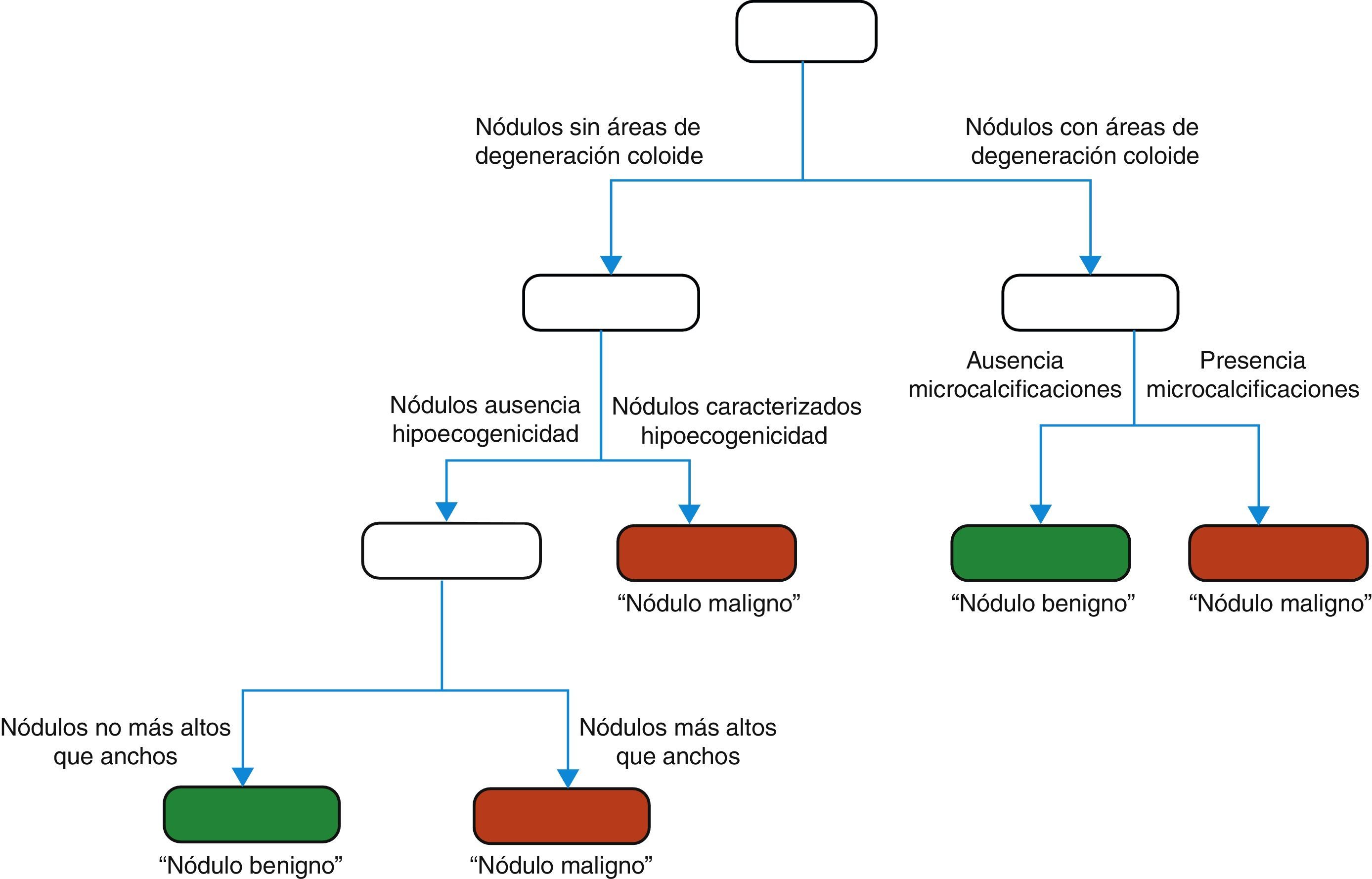
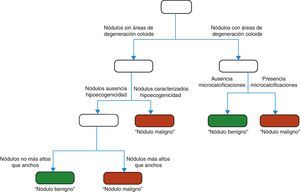
La figura 10 muestra el árbol óptimo de clasificación. Este divide a los nódulos tiroideos de la siguiente forma:
- 1)
Maligno, si hay ausencia de áreas de degeneración coloide y es hipoecogénico.
- 2)
Maligno, si hay ausencia de áreas de degeneración coloide y no es hipoecogénico, pero sí es más alto que ancho.
- 3)
Maligno, si presenta áreas de degeneración coloide y tiene microcalcificaciones.
- 4)
Benigno, si muestra áreas de degeneración coloide y ausencia de microcalcificaciones.
- 5)
Benigno, si hay ausencia de áreas de degeneración coloide, no es hipoecogénico y no es más alto que ancho.
El objetivo de este estudio fue analizar la capacidad diagnóstica de la ecografía y la elastografía para diferenciar los nódulos tiroideos benignos y malignos mediante el uso del CART. Dado el especial énfasis puesto en alcanzar una elevada sensibilidad, los nódulos clasificados como benignos tienen una elevada probabilidad que desaconseja realizar la PAAF.
En nuestra muestra la prevalencia del cáncer de tiroides alcanzó el 6,5%, un porcentaje similar al de Papini et al.16 y Iannuccilli et al.17, aunque menor comparado con el de otros artículos que elevan el porcentaje de pacientes con cáncer de tiroides hasta el 14%4,18–20.
Nuestro análisis CART evidenció que la ausencia de las áreas de degeneración coloide, la hipoecogenicidad, la presencia de microcalcificaciones y la mayor altura en comparación con el ancho del nódulo son rasgos distintivos de malignidad. El árbol de clasificación no incluyó el patrón analizado a partir de nuestra elastografía como factor útil para clasificar correctamente los nódulos tiroideos. Este último resultado concuerda con parte de la evidencia de estudios anteriores, aunque presenta discrepancias con otros trabajos3,4,9,18,21–24.
Es necesario recalcar la interacción de las variables que se produce en distintas partes del árbol. De cara a clasificar un nódulo como maligno, el árbol de clasificación resalta la importancia de observar conjuntamente que el nódulo sea hipoecoico y no presente áreas de degeneración coloide, constituyendo esto un indicador fiable de malignidad, que aconsejaría la realización de la PAAF. Además, aunque un nódulo presente áreas de degeneración coloide, si existen microcalcificaciones, el riesgo de malignidad se eleva, siendo recomendable la PAAF.
Para clasificar los nódulos tiroideos como benignos, el árbol de clasificación alcanzó una primera zona homogénea. Esta se caracterizó por las áreas de degeneración coloide sin microcalcificaciones, por lo que hubo 160 nódulos benignos correctamente clasificados y solo 2 malignos mal clasificados, lo que desaconsejaría la PAAF.
Otra combinación de variables que arrojó un resultado igual de concluyente acerca de la benignidad del nódulo (88 benignos correctamente clasificados y solo 1 maligno mal clasificado), desaconsejando la PAAF, fue la ausencia de áreas de degeneración coloide y que el nódulo no fue hipoecogénico y no más alto que ancho.
La evidencia empírica previa también enfatizaba la importancia de las variables destacadas en nuestro trabajo para determinar la malignidad/benignidad de un nódulo tiroideo, haciendo especial hincapié en la presencia de microcalcificaciones, la morfología (más alto que ancho) y la hipoecogenicidad como factores de riesgo. En nuestro estudio cobró especial interés la interacción de las variables entre las que también es relevante la ausencia o presencia de áreas de degeneración coloide.
Para remarcar la relevancia de los árboles de clasificación en la predicción de los nódulos tiroideos es interesante comparar los resultados de este trabajo con los de Franco et al.10, que analizaron una serie más reducida que la nuestra y estimaron un modelo paramétrico de regresión logística. Ellos obtuvieron hallazgos ecográficos significativos estadísticamente y asociaron a una mayor probabilidad de malignidad la presencia de microcalcificaciones, la vascularización central y la hipoecogenicidad. Por su parte, los hallazgos asociados a un menor riesgo fueron la presencia de halo, la existencia de áreas de degeneración coloide y la heterogeneidad de los nódulos. A diferencia de nuestro estudio, Franco et al.10 no encontraron relevante la morfología (más alto que ancho), pero sí la vascularización central y la heterogeneidad de los nódulos.
El análisis del árbol de clasificación fue más flexible en obtener la combinación de los rasgos ecográficos, que delimitan áreas homogéneas y clasifican los nódulos en malignos o benignos con más precisión, como recalca el hecho que Franco et al.10 obtuvieran una sensibilidad alta a partir de su modelo de regresión logística, asumiendo una especificidad inferior al 30%, frente a los resultados obtenidos en este trabajo que arrojaron una sensibilidad alta (87,5%) y una especificidad superior al 70%.
Kim et al.25, tras analizar 155 nódulos tiroideos no palpables, coincidieron con nosotros al no encontrar diferencias estadísticamente significativas respecto al tamaño entre nódulos benignos y malignos. Ellos propusieron como indicaciones para realizar la PAAF la aparición de al menos uno de los cuatro criterios ecográficos sugestivos de malignidad: microcalcificaciones, márgenes irregulares o microlobulados, marcada hipoecogenicidad interna del nódulo y la morfología del nódulo (mayor altura que ancho). A diferencia de nosotros, incluyeron los márgenes irregulares y no consideraron la consistencia de los nódulos tiroideos.
Iannuccilli et al.17 en su estudio afirman que el único criterio estadísticamente significativo de malignidad de los nódulos tiroideos es la presencia de microcalcificaciones. Por su parte, Papini et al.16 encontraron que los hallazgos ecográficos que tenían poder predictivo de malignidad eran el patrón vascular intranodular, las microcalcificaciones y los márgenes irregulares del nódulo.
Kwak et al.6 hallaron una asociación significativa para malignidad en la presencia de componente sólido, microcalcificaciones, márgenes irregulares o microlobulados, hipoecogenicidad, más un diámetro anteroposterior mayor que el transversal.
A su vez, Frates et al.19 en su estudio discuten que el hallazgo ecográfico con mayor sensibilidad sea la composición sólida del nódulo, pero obtuvieron un valor predictivo positivo (VPP) muy bajo, siendo el hallazgo con mayor VPP las microcalcificaciones.
Moon et al.26 determinaron que los hallazgos ecográficos sospechosos de malignidad estadísticamente significativos son la forma más alto que ancho, los márgenes espiculados, la marcada hipoecogenicidad y la presencia de micro y macrocalcificaciones, mientras que para la benignidad son la apariencia espongiforme del nódulo y la isoecogenicidad. Ellos conceden mucha importancia a la forma del nódulo, dado que afirman que tener mayor altura que ancho es una característica muy específica de malignidad, porque estos nódulos malignos crecen a través de los planos de tejidos normales, mientras que los nódulos benignos crecen paralelos a los planos de tejido normal. En nuestro trabajo la forma del nódulo también tuvo especial relevancia para clasificar la benignidad, porque si un nódulo no es más alto que ancho y no muestra hipoecogenicidad es indicador de benignidad, incluso cuando no presenta áreas de degeneración coloide. Por el contrario, si el nódulo es más alto que ancho es un indicador de malignidad, aun ante la ausencia de otros indicadores habituales. Para Rago et al.27 los hallazgos ecográficos asociados a malignidad son las microcalcificaciones, la hipoecogenicidad, los márgenes irregulares, la ausencia de halo, el aspecto sólido, la vascularización intranodular y la forma más alto que ancho.
Dentro de la literatura empírica que utiliza CART para delimitar la malignidad de los nódulos tiroideos, Taghipour Zair et al.28 realizaron un árbol en dos fases. En la primera analizaron las variables descriptivas de los pacientes y otras variables (tamaño del nódulo, p. ej.) que mejor clasificarían a los nódulos, centrándose en alcanzar una elevada sensibilidad. En la segunda fase evaluaron las variables que servirían para identificar pacientes con menor riesgo de entre los casos declarados como de riesgo. Los resultados de su análisis mostraron que el tamaño del nódulo igual o inferior a 2cm, la edad del paciente inferior a 30 años o superior a 60 años, el sexo masculino, la hipoecogenicidad y la presencia de microcalcificaciones son indicadores de malignidad. A diferencia de su trabajo, en el nuestro no se encontró que las características de los pacientes (sexo y edad) ni el tamaño del nódulo tiroideo sean determinantes de malignidad, pero sí coincidimos en destacar la hipoecogenicidad y la presencia de microcalcificaciones como factores de riesgo. Nuestro análisis también enfatizó el papel de la consistencia y morfología de los nódulos tiroideos para alcanzar una adecuada clasificación. La sensibilidad alcanzada en Zair et al.28 fue inferior a la nuestra (80 vs. 87,5%), aunque ellos obtuvieron una mayor especificidad (94,1 vs. 71,2%).
La principal limitación de nuestro trabajo es la estabilidad de la técnica CART. En este sentido, resaltamos que nuestra muestra es amplia y los resultados obtenidos son coherentes con la literatura. Para dar firmeza a nuestros resultados se podría realizar un análisis de random forest29.
Otra limitación también es que solo 104 pacientes del total fueron intervenidos quirúrgicamente, dado que aquellos nódulos con resultado citológico de Bethesda II en la PAAF se consideraron benignos y no fueron intervenidos. De esta forma, los nódulos malignos se diagnosticaron en función de criterios histológicos y los benignos se establecieron predominantemente bajo criterios citológicos.
Por último, otra limitación está relacionada con el tipo de elastografía utilizada y el resultado negativo obtenido. Cierta evidencia empírica sugiere que una elastografía basada en métodos analíticos cuantitativos es más objetiva y reproductible24,30,31.
ConclusiónLa utilización de los árboles de clasificación provee una herramienta simple para la toma de decisiones clínicas con el objeto de reducir las PAAF innecesarias. Además, refleja de forma intuitiva la relación no lineal entre los hallazgos radiográficos y la malignidad/benignidad de los nódulos tiroideos.
El árbol de clasificación alcanza una sensibilidad del 87,5% y un valor predictivo negativo del 98,8%, poniendo de relieve su utilidad frente a otras alternativas paramétricas, como la regresión logística, en el ámbito de la toma de decisión clínica.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.