INTRODUCCION
Los miomas son tumores benignos del músculo uterino, que aparecen comúnmente en mujeres en edad reproductiva. Representan el 20% del total de tumores benignos de la mujer. Aunque su verdadera prevalencia es desconocida, puesto que alrededor de la mitad suelen ser asintomáticos, se ha estimado que están presentes en el 25-50% de las mujeres en edad reproductiva1.
Una de las nuevas alternativas terapéuticas para el abordaje de los miomas uterinos sintomáticos es la embolización de las arterias uterinas (EAU).
Esta técnica fue descrita por primera vez en 1995 por un grupo de ginecólogos y radiólogos intervencionistas franceses2, y actualmente se han llevado a cabo más de 40.000 intervenciones con ella.
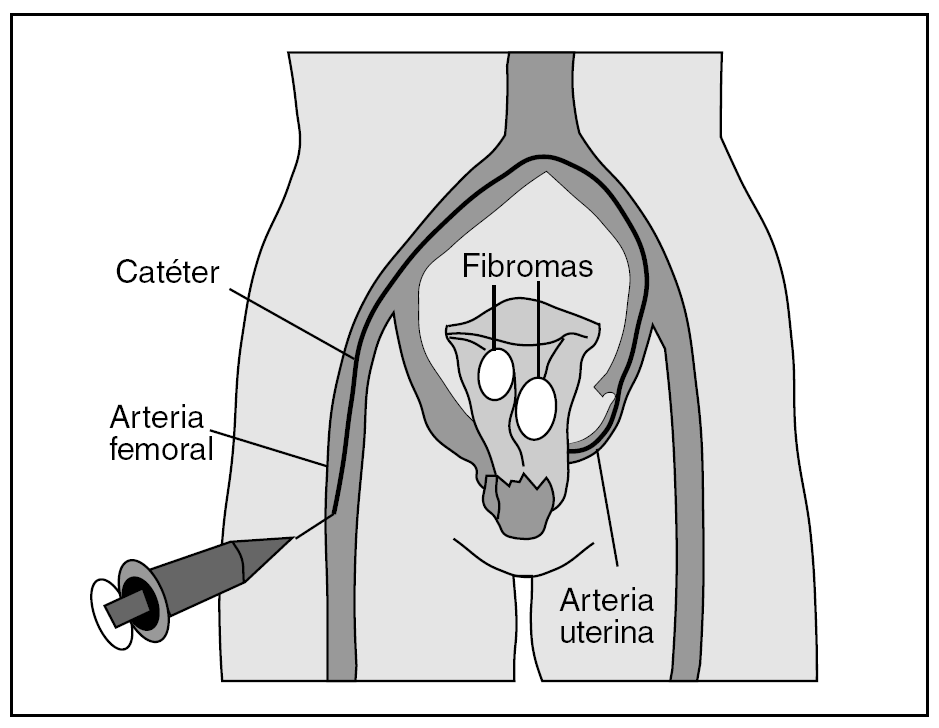
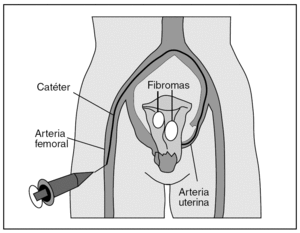
Consiste en la cateterización supraselectiva de ambas arterias uterinas a través de una punción femoral y la posterior inyección de micropartículas esféricas de 500-900 μm de un material acrílico inerte. Estas partículas bloquean el flujo arterial de las arterias miomatosas, que provoca la isquemia y la posterior atrofia de los núcleos miomatosos, preservando la perfusión del endometrio3 (fig. 1).
Figura 1. Técnica de embolización.
Para conseguir una adecuada respuesta terapéutica se requiere la cateterización bilateral de las arterias uterinas (posible en el 92% de los casos)4.
La técnica es mínimamente invasiva, se practica con ingreso de 24 h, y bajo anestesia epidural. Su duración oscila entre 45 y 130 min y se estima que la dosis de radiación ionizante recibida por paciente es de alrededor de 20 cGy.
Se ha demostrado una reducción del volumen uterino del 40-69% después del procedimiento (por control ecográfico o resonancia magnética [RM]) y una mejoría de la sintomatología en el 83-100% de los casos; el término máximo de seguimiento en la mayoría de las series es de 4-5 años5.
Se recomienda realizarla en miomas menores de 10 cm, ya que en los de mayor tamaño la técnica tiene menor eficacia. La aplicación de la técnica tiene validez básicamente para los miomas de localización intramural y subserosos no pediculados. Su uso es controvertido en la adenomiosis.
Presentamos 2 casos de EAU con expulsión del mioma por vía transcervical y posterior resolución de la clínica.
CASOS CLINICOS
Caso 1
Mujer de 46 años de edad paridad 2-0-0-2. Entre sus antecedentes destaca una alteración de la coagulación en el gen de la protrombina 2010.
Consulta por primera vez en nuestro servicio en octubre de 2003, remitida desde urología por presentar cólicos nefríticos de repetición y ureterohidronefrosis, diagnosticada mediante urografía intravenosa, originada por una compresión extrínseca por masa uterina de 10 cm de diámetro.
La exploración clínica muestra un útero aumentado de tamaño, a expensas de un mioma único móvil de unos 10 cm de diámetro.
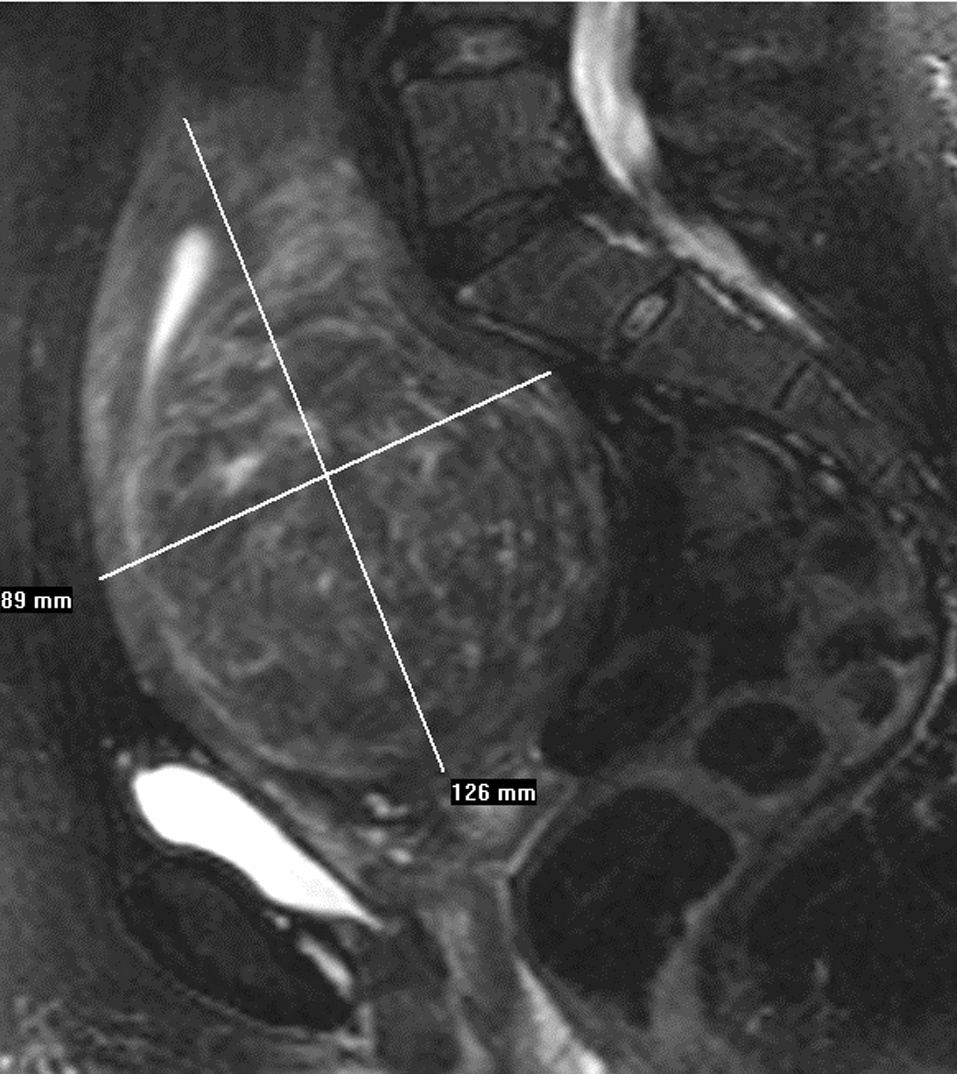
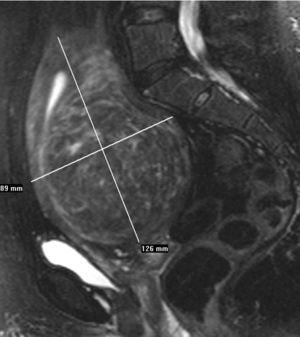
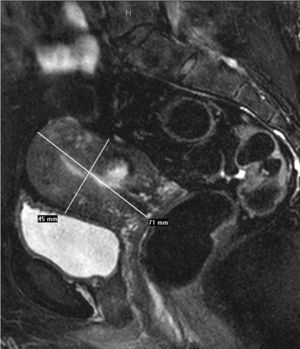
Se hizo una ecografía transvaginal (TV), que puso de manifiesto un mioma único intramural en la cara posterior uterina, una RM pélvica y una angio-RM, en la que se observaron unas arterias uterinas normales (fig. 2A).
Figura 2A. Resonancia magnética pélvica (secuencia T2 sagital). Mioma transmural de 10 cm.
La paciente aceptó la EAU, que se realizó sin incidencias en diciembre de 2003 bajo anestesia epidural. Permaneció ingresada durante 24 h con una pauta analgésica habitual, sin presentar ninguna complicación inmediata, ni tampoco en la primera visita de seguimiento a los 15 días, y pudo reincorporarse a su vida normal.
A los 3 meses, la paciente acude al servicio de urgencias por presentar leucorrea y dolor en el hipogastrio.
La exploración pone de manifiesto (por tacto vaginal) un cérvix con una dilatación de 2-3 cm y la presencia de una masa blanda que protruye hacia la vagina.
En la analítica se detectó una cifra de leucocitos de 20.000 (87% neutrófilos), y la velocidad de sedimentación globular (VSG) fue de 75 mm/h. Se inicia tratamiento antibiótico con amoxicilina-ácido clavulánico.
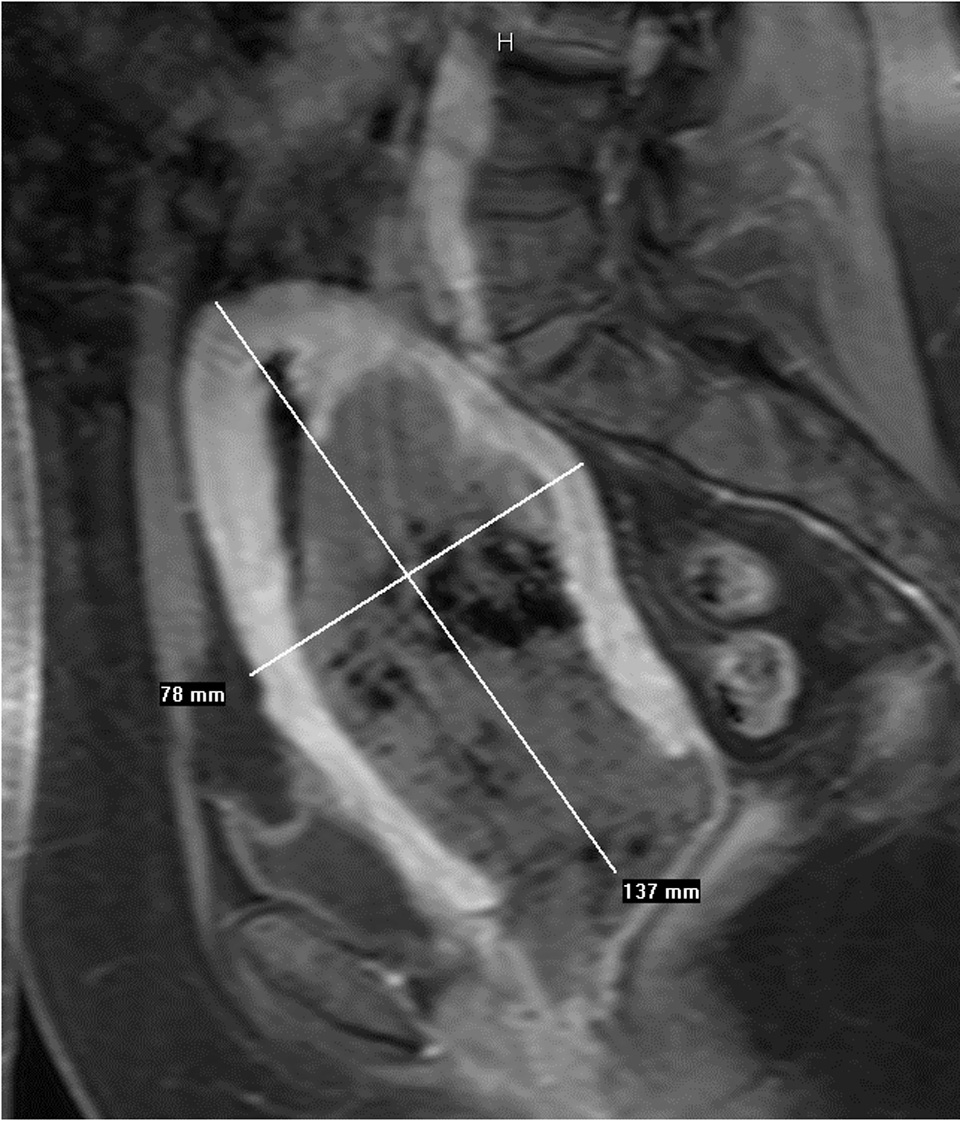
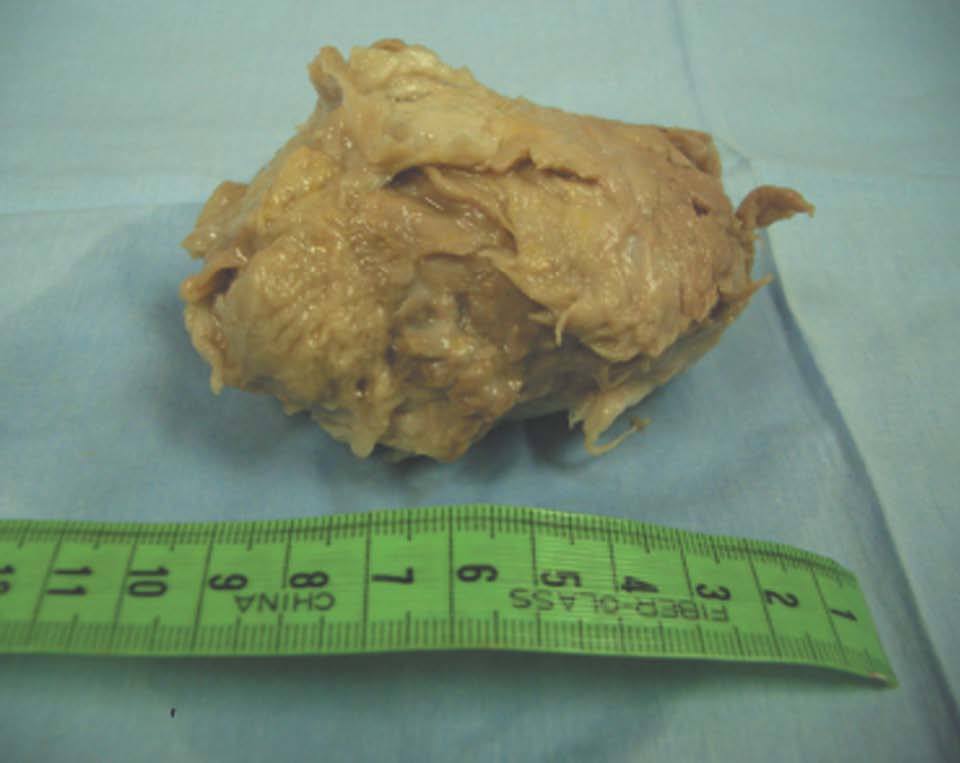
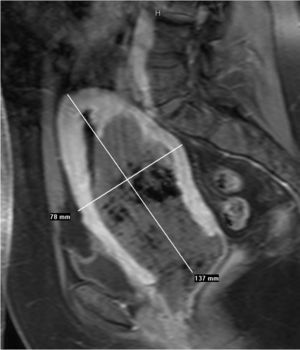
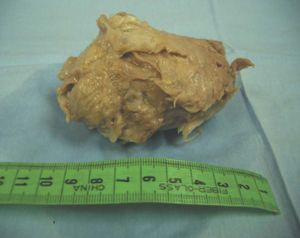
Se realiza RM pélvica (fig. 2B), en la que se visualiza una masa amorfa rodeada de líquido en la cavidad endometrial. A las 24 h, la paciente acude al servicio de urgencias por la expulsión espontánea de un mioma de 7 cm de diámetro con un pedículo muy fino, que se extrajo con facilidad. El resultado anatomopatológico es de mioma necrosado, en el seno del cual aparece material translúcido que corresponde al material de embolización Embosphères® (Biosphère Medical France) (fig. 3).
Figura 2B. Resonancia magnética pélvica (secuencia T1 con contraste sagital). Estudio postembolización. Ocupación por masa amorfa en el interior de la cavidad endometrial con apertura del cuello uterino.
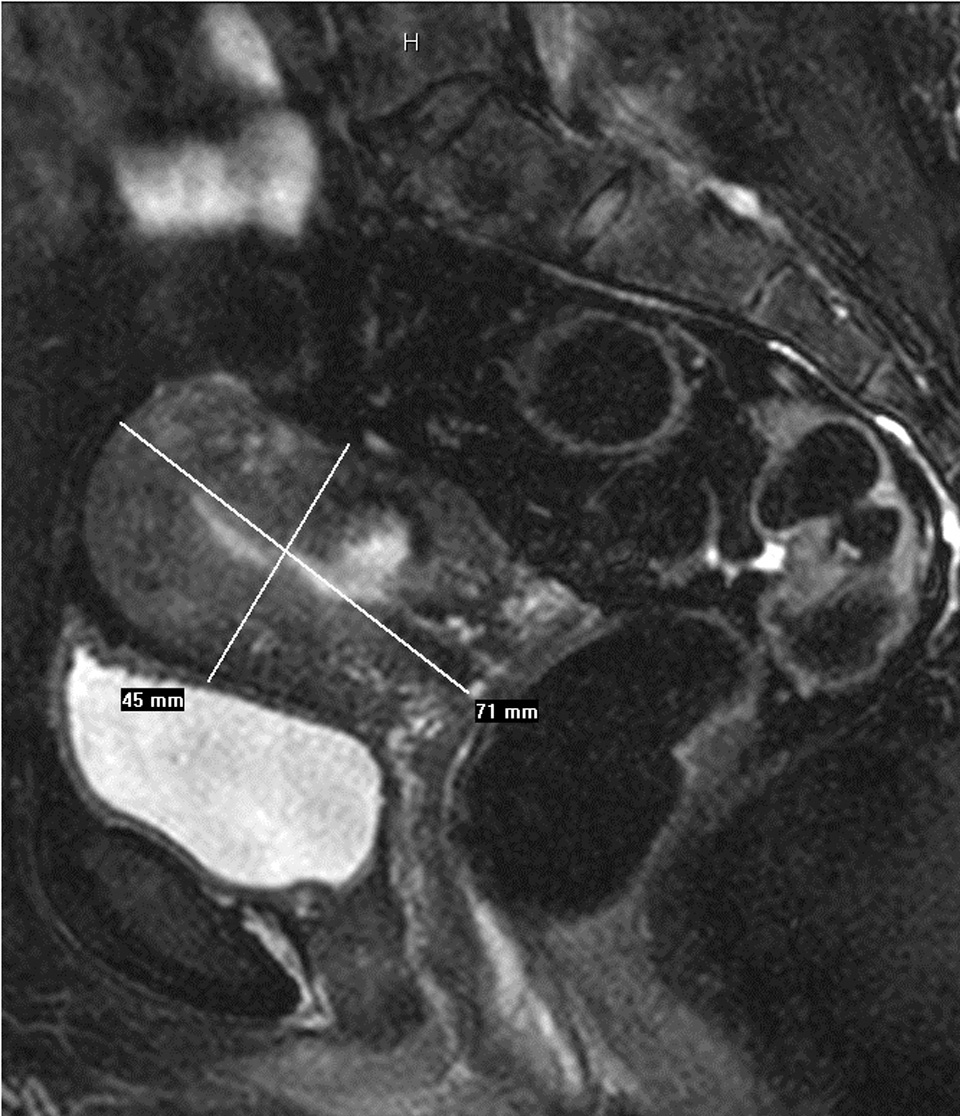
Figura 2C. Resonancia magnética pélvica (secuencia T2 sagital) con desaparición completa del mioma. Solución de continuidad (hiperintensidad de señal) en la cara posterior donde estaba implantado el mioma. Disminución general del tamaño uterino.
Figura 3.Mioma expulsado (caso 1).
En la histeroscopia de control, realizada a los 3 meses, se aprecia una cavidad uterina con un trayecto fistuloso y una seudocavidad en la cara lateral derecha de la pared uterina y el canal endocervical.
Hasta el momento, la paciente permanece asintomática, sin haber presentado ningún otro episodio de cólico nefrítico.
Caso 2
Paciente de 34 años de edad paridad 0-0-0-0 con antecedentes patológicos de apendicectomía.
Consulta en nuestro servicio por primera vez en noviembre de 2004 por una hiperpolimenorrea de un año de evolución, que no mejora con antifibrinolíticos ni estroprogestágenos; no manifiesta deseo genésico.
La ecografía muestra un mioma intramural de 6,6 × 5 cm, confirmado también por RM, y otros más pequeños también intramurales. La biopsia de endometrio y la histeroscopia fueron normales. La angio-RM puso de manifiesto la presencia de arterias uterinas normales, accesibles a la cateterización. Se propone como tratamiento la EAU, dado que la paciente no manifiesta deseo genésico y acepta la realización de la técnica.
Se practica este procedimiento en abril de 2004, sin incidencias, y tras un ingreso de 24 h, la paciente fue dada de alta con una pauta analgésica habitual.
Cuatro semanas más tarde la paciente expulsó espontáneamente el mioma, y requirió ingreso hospitalario por presencia de dolor y signos indicativos de endometritis. A los 2 meses, la paciente permanece asintomática.
La histeroscopia pone de manifiesto una concavidad de la pared uterina, con un fragmento de mioma hialinizado.
DISCUSION
La histerectomía es el tratamiento radical definitivo de los fibromas uterinos sintomáticos. Sin embargo, es un tipo de cirugía mayor que comporta una hospitalización de varios días y una convalecencia de 6-12 semanas. De forma adicional, puede presentar una amplia gama de complicaciones mayores, además de los problemas psicológicos relacionados con la pérdida del órgano más ligado a la feminidad y a la capacidad reproductiva6.
Por ello, se han propuesto nuevos tratamientos alternativos. Ente ellos, destaca la embolización de las arterias uterinas como técnica mínimamente invasiva, eficaz7, con escasas complicaciones y una corta estancia hospitalaria, así como una rápida recuperación de la actividad normal. Desde el primer procedimiento, muchas series han demostrado sus buenos resultados en el control de los síntomas sin la pérdida del útero, con potencial mantenimiento de la fertilidad.
Tras la EAU, se han descrito complicaciones que podemos dividir en 3 grupos. Las primeras están relacionadas con la técnica angiográfica por punción de la arteria femoral (hematomas y seudoaneurisma), con una incidencia inferior al 1%. Las segundas están causadas por una embolización de órganos no deseados, entre las que se incluyen las amenorreas y el fracaso ovárico prematuro por embolización de las arterias ováricas, con una incidencia del 0,8-2%. Por ello, no se aconseja este procedimiento en las pacientes con deseo genésico.
Finalmente, se han descrito también otras complicaciones más graves relacionadas con la isquemia y la necrosis de los miomas y el útero (menos de un 1%), así como la formación de adherencias, la aparición de dolor persistente o crónico y la expulsión de los miomas.
La expulsión de los miomas a través del cérvix es una complicación relativamente frecuente. El tejido necrótico del mioma se absorbe gradualmente y se expulsa por la pared uterina. Su incidencia es del 5-7%8, aunque un estudio9 señala hasta una cifra del 18%. Cuando la EAU se practica en mujeres con miomas submucosos confirmados por histeroscopia, hasta el 60% pueden expulsarse por vía vaginal. En la tabla 1 aparecen los casos descritos en la literatura médica.
También se ha observado que la expulsión de los miomas es más frecuente en los casos que han recibido análogos de la hormona liberadora de gonadotropinas (Gn-Rh). El mecanismo implicado podría ser la disminución de la fuerza que el mioma ejerce sobre la cavidad uterina, y éstos podrían ser expulsados espontáneamente por contracciones uterinas.
Según algunas series publicadas, la expulsión del mioma puede producirse de forma progresiva y poco sintomática, y pasar a la cavidad uterina con mínimo malestar para la paciente y una reconstitución normal de la pared uterina, o bien con dolor y defectos posteriores del útero10. La modificación concomitante en la arquitectura y la estructura de la pared uterina no se ha estudiado todavía en profundidad.
Si la expulsión se produce de forma natural, según algunos autores, podría considerarse como un fenómeno normal y no como una complicación11. Sin embargo, se plantea la siguiente pregunta: ¿la pérdida del tejido necrótico es una complicación real o simplemente hay que seleccionar los casos para prevenirla? La historia natural de los defectos de pared y las fístulas posteriores a la expulsión, así como sus consecuencias, es hasta ahora desconocida12.
En las 2 pacientes de los casos expuestos, la anatomía de su útero no fue restaurada totalmente, pero hasta el momento sus síntomas iniciales (cólico nefrítico, hipermenorreas) han desaparecido completamente.
Aunque hasta el momento las indicaciones universales para el procedimiento de la EAU no están del todo establecidas, se plantea como una alternativa razonable en las pacientes sintomáticas que no desean histerectomía o miomectomía, o incluso en las mujeres con un fallo previo a otros tratamientos.
Debido a que la EAU es una nueva técnica y nuestra experiencia al respecto todavía es limitada, aunque el resultado final pueda ser satisfactorio, las pacientes que van a someterse a este procedimiento deben ser informadas acerca de las posibles complicaciones, entre ellas la expulsión del mioma con riesgo de infección añadido13 y la ocasional secuela en la pared uterina, cuyo efecto en un posterior embarazo es desconocido. El seguimiento histeroscópico es fundamental para establecer estos defectos de la pared14.
Creemos que con una adecuada selección de las pacientes, el porcentaje de casos publicado inicialmente se reducirá significativamente. En nuestra serie, este porcentaje es del 4%, de un total de 49 procedimientos realizados hasta el momento de la remisión del artículo, en diciembre de 2005.
Correspondencia:
Dra. L. Costa Canals.
Servicio de Ginecología y Obstetricia. Hospital de Sabadell. Corporación Parc Taulí.
Avda. Parc Taulí, s/n. 08208 Sabadell. Barcelona. España.
Correo electronico: lcosta@cspt.es
Fecha de recepción: 22/12/05.
Aceptado para su publicación: 25/7/06.